Similar presentations:
Эндоскопические методы исследования. Лекция 3
1.
ЭНДОСКОПИЧЕСКИЕМЕТОДЫ
ИССЛЕДОВАНИЯ
3 лекция
2.
ЭндоскопияЭндоскопия – метод исследования внутренних
органов и полостей тела непосредственным
осмотром их с помощью специальных приборов
– эндоскопов.
Термин «Эндоскопия» происходит от греческих
слов endon - внутри и skopeo- смотрю,
исследую.
Эндоскопические методы исследования на
сегодняшний день являются самыми
достоверными для диагностики заболеваний
ЖКТ и органов дыхания.
3.
Эндоскопыгибкие
пластиковые
или
металлические
трубки с
осветительной
или
оптической
системой.
4.
Способы вводачерез естественные пути
через прокол или операционный
доступ (лапароскопия).
5.
Виды эндоскопических исследованийНестерильные
Стерильные
• Бронхоскопия
• Лапароскопия
• Интестиноскопия
• Торакоскопия
• Капсульная эндоскопия
• Артроскопия
• Колоноскопия
• Ларингоскопия
• Отоскопия
• Ректоскопия
• Ретроградная холедохоскопия,
вирсунгоскопия
• Риноскопия
• Сиалоскопия
• Сигмоидоскопия
• Трахеоскопия
• Эзофагогастродуоденоскопия
• Эзофагогастроскопия
• Эзофагоскопия
• Эндоскопическая ультрасонография
• ЭРХПГ и другие рентгенэндоскопические
манипуляции
6.
Видеокапсульная эндоскопияМетод заключается в проглатывании пациентом специальной
капсулы (вес 4 грамма, длина 2,5 см).
7.
Видеокапсульная эндоскопияПреимущества
Недостатки
• Безболезненность
• высокая стоимость
• удобство (проведение
исследования
• доступность только в
отдельных
диагностических
центрах
• ограниченное
применение ,
невозможность взять
биопсийный материал
эндоскопии ЖКТ без
отрыва от привычного
образа жизни)
8.
Забор материала для исследования• Патолого-гистологические исследования используются
для дифференциальной диагностики
злокачественных, воспалительных и инфекционных
процессов. Как правило, биопсия во время
эндоскопического обследования проводится при
выявлении любых подозрительных на наличие
патологических изменений участков. Чаще всего
используется щипковая биопсия выполняемая с
помощью биопсийных щипцов. Множественная
биопсия повышает диагностическую ценность
исследования. К забору биопсийного материала не
следует прибегать при повышенной угрозе
кровотечения как, например, у больных с
коагулопатией
9.
Организация работыЭндоскопические исследования проводятся при наличии медицинских показаний
при оказании:
• первичной медико-санитарной помощи;
• специализированной, в том числе высокотехнологичной, медицинской помощи;
• скорой, в том числе скорой специализированной, медицинской помощи;
• паллиативной медицинской помощи;
• медицинской помощи при санаторно-курортном лечении.
Эндоскопические исследования проводятся при оказании медицинской помощи в
следующих условиях:
• вне медицинской организации (в том числе выездными экстренными консультативными
бригадами скорой медицинской помощи);
• амбулаторно (в условиях, не предусматривающих круглосуточного медицинского
наблюдения и лечения);
• в дневном стационаре (в условиях, предусматривающих медицинское наблюдение и
лечение в дневное время, но не требующих круглосуточного медицинского наблюдения
и лечения);
• стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и
лечение).
Эндоскопические исследования проводятся при оказании медицинской помощи в
экстренной, неотложной и плановой формах.
(приложение к приказу Министерства здравоохранения Российской Федерации от 6
декабря 2017 г. N 974н)
10.
Организация работы• Эндоскоп может стать фактором передачи
возбудителя инфекции при нарушении герметичности,
производственных дефектах, неадекватной очистке
и/или неэффективной дезинфекции высокого уровня,
недостаточном высушивании каналов. Все пациенты
рассматриваются как потенциальные источники
возбудителей инфекции, в связи с чем все эндоскопы
и принадлежности к ним после использования
обрабатываются по единому стандарту.
11.
Общие правила подготовкипациентов к эндоскопическим
исследованием
Подготовкой больного к
любому
эндоскопическому
исследованию должен
заниматься врач,
направляющий
больного на это
исследование.
12.
Подготовка пациента к эндоскопииОбщая
Психологическая
подготовка.
2. Коррекция нарушенных
параметров гомеостаза.
3. Выявление
заболеваний и
состояний, которые
могут повлиять на
выбор средств для
подготовки к
исследованию.
1.
Местная
Диагностика и лечение
заболевания кожи и
слизистых оболочек на
путях введения и
продвижения
эндоскопа.
2. Очищение полых
органов.
1.
13.
ЭНДОСКОПИЯ ВЕРХНИХОТДЕЛОВ ЖКТ
14.
Визуализация верхних отделовЖКТ
Эзофагоскопия
исследование пищевода
Гастродуодено
скопия
исследование желудка и
12-перстной кишки
Эзофагогастро
дуоденоскопия
исследование
пищевода, желудка и
ДПК.
15.
Диагностические и лечебныевозможности
Диагностические возможности:
При ФЭГДС можно обнаружить признаки воспаления
слизистой пищевода, желудка, ДПК, эрозии и язвы, мелкие
кровоизлияния, полипы, опухоли, расширенные вены
пищевода). Возможность взять образец ткани на
гистологическое исследование. Информативность метода
при этой патологии почти 100%. Существенно ниже
информативность при пилоростенозе, дивертикулах
желудка и ДПК, в этих случаях более достоверно
применение рентгеноскопии.
Лечебные возможности:
- удаление полипов
-удаление инородных тел
-введение лекарственных препаратов
16.
Показания к проведению ЭФГДС:• Наличие жалоб со стороны ЖКТ
• Анемия, необъяснимая потеря веса, немотивированная слабость,
длительный субфебрилитет, наличие черного стула
• Длительный прием НПВС, гормонов, антикоагулянтов
• Заболевания печени, желчного пузыря, поджелудочной железы
• Операции на пищеводе, желудке, ДПК в анамнезе
• Неблагоприятный анамнез по раку желудка
• Подготовка к оперативному лечению для исключения эрозивноязвенных повреждений
• Установленные хронические заболевания пищевода, желудка,
ДПК
• Обоснованные подозрения на попадания в пищевод инородных
предметов
• Возраст старше 40 лет
17.
Подготовка к исследованию:• последний прием пищи
разрешен за 12 часов до
процедуры
• допускается прием
жизненно важных
медикаментов
• не курить перед
исследованием
• рекомендуется
опорожнить мочевой
пузырь
• снять украшения из
полости рта
18.
Противопоказания к применениюЭФГДС:
Абсолютные:
• Сужение пищевода, препятствующее
введению эндоскопа
• Первые 10 дней после химических
ожогов желудка и пищевода
• Аневризма аорты, новообразования,
вызвавшие смещение средостения
• Выраженное визуально искривление
позвоночника
• Инфаркт миокарда в острой стадии.
• Геморрагический либо ишемический
инсульт
• Обострение бронхиальной астмы
• Низкая свёртываемость крови
• Категорический отказ пациента на
проведение данного исследования
Относительные:
• трехдневный период после
проведения рентгенологических
исследований с
контрастированием пищевода и
желудка
• острые воспаления гортани или
глотки
• ухудшение гипертонической
болезни, стенокардия,
нарушения сердечного ритма,
декомпенсированная ХСН,
дыхательная недостаточность
• психические заболевания
19.
Проведение исследования:-перед исследованием опорожнить мочевой
пузырь
- снять обувь, ослабить поясной ремень
-исследование проводится в положении лежа на
левом боку
- местная анестезия глотки (спрей лидокаина
10% дозированный)
- в ряде случаев – кратковременный наркоз
- непосредственное проведение самого
исследования, длительность от 3 до 20 минут в
зависимости от цели процедуры
- после процедуры не принимать пищу в
течение минимум 30 минут после окончания
процедуры и не заниматься деятельностью,
требующей повышенного внимания (вождение
автомобиля)
- пациентов, которым проводился наркоз или
седация, помещают в палату до восстановления
адекватного состояния, в этот день вождение
автомобиля запрещено
20.
Осложнения ФЭГДСКровотечение, прободение или разрыв исследуемого
органа.
Подозрения на осложнения:
• рвота кровью после исследования (неизмененной
либо присутствие коричневых сгустков в рвотных
массах)
• черный жидкий стул через несколько часов после
исследования
• длительные резкие болевые симптомы в области
живота
• значительное повышение температуры, озноб
21.
ЭНДОСКОПИЯ ТОЛСТОГОКИШЕЧНИКА
22.
Виды эндоскопическихисследований толстого кишечника:
Ректором
аноскопия
• исследование
прямой и
сигмовидной
кишки
(эндоскоп
вводится на
глубину до 30
см от ануса)
Аноскопия
• осмотр
прямой кишки
(до 15 см от
ануса)
Колоноско
пия
• исследование
толстой
кишки
23.
Диагностические и лечебныевозможности
Диагностические возможности колоноскопии:
Метод позволяет произвести оценку диаметра просвета кишки,
двигательную активность, состояние слизистой, изучить сосуды
подслизистого слоя. Можно выявить признаки воспаления, язвы,
эрозии, полипы, опухоли. Уточнить источник кровотечения,
образовавшегося в кишечнике. Извлечь инородные частицы. Сделать
снимок внутренней поверхности толстого кишечника. Из всех
существующих методов исследования колоноскопия является
наиболее информативной в плане ранней диагностики опухолей
толстого кишечника. Никакой другой метод исследования не позволяет
взять материал для гистологического исследования из
подозрительных образований толстого кишечника.
Лечебные возможности: остановка кровотечения из язвы, удаление
полипов.
24.
• частые запоры, поносы, чередованиепоносов с запорами
• черный стул, примесь слизи и крови в
кале
• боли по ходу кишечника, ложные позывы
к дефекации, неустановленного
характера анемия, беспричинное
похудание, длительный субфебрилитет
• положительные анализы кала на
скрытую кровь
• наличие в анамнезе хронических
колитов, язвенного колита, болезни
Крона, одиночных и множественных
полипов толстой кишки
• близкие родственники больных
полипозом и раком кишечника
• наличие в анамнезе лечения по поводу
рака и полипоза толстой кишки, рака
половой сферы
• возраст старше 40 лет, даже при
отсутствии жалоб рекомендуется
регулярно проводить колоноскопию
(каждые 3-5 лет)
Абсолютные:
• Инфаркт миокарда в острой стадии .
• Геморрагический либо ишемический
инсульт
• Выраженная ХСН, ХЛН
• Перитонит, подозрение на перфорацию
кишечника
• Обострение дивертикулита, язвенного
колита или болезни Крона
• Низкая свёртываемость крови
• Категорический отказ пациента на
проведение данного исследования
Относительные:
• Недостаточная подготовка кишечника
• Наличие острого кишечного кровотечения
• Недавно проведенная полостная операция
органов брюшной полости
• Беременность (опасность гипертонуса
матки)
• ухудшение гипертонической болезни,
стенокардия, нарушения сердечного ритма,
декомпенсированная ХСН, дыхательная
недостаточность, сахарный диабет,
глаукома
• -психические заболевания
25.
Подготовка к исследованию:• За 3-4 дня до исследования исключить препараты
железа, активированный уголь
• При наличии хронических запоров за 2-3 дня до
начала основной подготовки рекомендуется
принимать слабительные средства
• За 2 дня до исследования исключают фрукты и ягоды,
овощи, зелень, злаковые, бобовые, грибы.
• Накануне исследования: водно-чайная диета
• В день исследования: Пищу не принимают. Можно
выпить чай. Допускается прием жизненно важных
медикаментов
26.
Способы очистки кишечника передколоноскопией:
• Способ с помощью
• Способ с помощью
очистительных клизм.
За день до
колоноскопии: после
завтрака принять 30-40
мл касторового масла,
вечером не ужинать,
очистительная клизма
вечером и в день
исследования за 2-2,5
часа до процедуры.
препаратов для
очистки кишечника –
полная очистка
кишечника достигается
без очистительных
клизм
27.
Подготовка препаратом Мовипреп:• СХЕМЫ ПРИЕМА МОВИПРЕП
Двухэтапная схема:
1 л вечером накануне процедуры + 1 л утром в день
процедуры.
Принять дополнительно 1 литр жидкости
Одноэтапная утренняя схема: Весь объем раствора (2 л)
утром в день процедуры.
Принять дополнительно 1 литр жидкости
ПРОЦЕСС ПРИЕМА МОВИПРЕП:
• Пить дробно, по 1 стакану каждые 15 мин.
• Раствор можно охладить или пить через трубочку
• Эффект ~через 1 час от начала приема: частый жидкий
стул ~12-15 раз
• Действие каждого выпитого литра ~2 часа
• Окончить прием препарата за 3-4 часа до начала
обследования (ВАЖНО!)
28.
Подготовка препаратом Фортранс:Для подготовки обычно необходимо 4 пакетика
препарата «Фортранс» ( дозировка назначается
из расчета 1 пакетик на 15-20 кг массы тела).
Каждый пакетик необходимо растворить в 1
литре воды.
Если исследование Вам назначено на утренние
часы, то все 4 пакета необходимо принимать
накануне с 15 часов.
При проведении колоноскопии во второй
половине дня - 2 литра раствора принимаются
накануне с 18часов и 2 литра – в день
проведения исследования рано утром.
Каждый литр раствора принимать на протяжении
часа, по стакану в течение 15 мин отдельными
глотками. Для улучшения вкусовых качеств
раствор можно запить глотком апельсинового
сока или держать во рту дольку лимона. Через
45-60 мин у Вас появится жидкий стул.
Опорожнение кишечника завершается
выделением прозрачной или слегка окрашенной
жидкости через 2-3 часа после приема
последней дозы Фортранса.
29.
Проведение процедурыВначале пациента укладывают на кушетку, поворачивая
на левый бок, при этом его колени должны быть
подтянутыми к груди. Затем через задний проход
вводят колоноскоп, медленно продвигая его вперед.
Чтобы облегчить его проникновение, пациент должен
лечь на спину. Во время прохождения устройства через
изгибы кишки исследуемый может ощущать легкие
спазмы, дискомфорт или непродолжительное усиление
болевых ощущений. Длительность процедуры в
среднем около 30 минут.
По окончании процедуры: пациент ведет привычный
образ жизни. Разрешается употреблять пищу и
жидкость без ограничений.
30.
Побочные реакции послеколоноскопии
• Сильное вздутие живота,
вызванное введением
воздуха в просвет кишки;
• Боль в анусе;
• Боль по ходу кишечника
после удаления полипов;
• Вышеуказанные симптомы
может сопровождать
повышение температуры
тела (обычно
субфебрильная).
31.
Осложнения• побочная реакция,
возникшая на седативное
средство
• после биопсии или
извлечения полипа может
возникнуть кровотечение
• перфорация кишечника
(обычно в области
печеночного или
селезеночного углов)
• повреждение прилегающих
органов (печень,
селезенка)
• инфекционно-септические
осложнения
Признаки жизнеугрожающих
осложнений:
• стул свежей кровью, резкие боли в
животе, появление перитонеальных
симптомов
• фебрильная лихорадка, озноб
При повреждении печени и
селезенки признаки внутреннего
кровотечения:
• общая слабость,
• бледность,
• головокружение,
• сонливость,
• холодный пот,
• потемнение в глазах с возможными
обмороками.
32.
ЭРХПГ• Ретроградное заполнение контрастным веществом
желчных путей и панкреатических протоков под
визуальным (через эндоскоп) и рентгенологическим
контролем.
• Возможно изучить состояние слизистой оболочки
пищевода, желудка, двенадцатиперстной кишки, большого
дуоденального сосочка и панкреатических протоков.
• Возможно проведение прицельной биопсии этих органов с
последующим цитологическим и гистологическим
исследованием.
• Метод может быть использован для эндоскопического
хирургического устранения стеноза на уровне сфинктеров,
извлечения камней из протоков и т. д
33.
ЭРХПГПоказания
• уточнение характера
патологического процесса в
поджелудочной железе, в первую
очередь, верификации диагноза
хронического панкреатита;
• дифференциальный диагноз
желтух (в неясных случаях)
• уточнение причины
механической желтухи;
• уточнение причины
постхолецистэктомического
синдрома;
• проведение экстренной
эндоскопической
сфинктеротомии и извлечение
камня общего желчного протока.
Противопоказания
• острый панкреатит;
• острый инфаркте
миокарда, инсульт,
гипертонический криз,
недостаточности
кровообращения и у
других тяжелых больных;
• непереносимость
препаратов йода.
34.
ЭРХПГ (подготовка пациента)• Диагностический минимум, как перед операцией
• Уточнение индивидуальной чувствительности к йоду и анестетикам
• Накануне перед ЭРХПГ прием ужина должен состояться до 18.00-
19.00. Он не должен быть плотным и тяжелым.
• Перед сном проводится очистительная клизма.
• Пациент принимает перед сном успокоительное средство
• Утром в день проведения ЭРХПГ пациент не должен пить воду и
принимать пищу.
• За 30 минут до процедуры пациенту внутримышечно вводят
необходимые препараты (премедикацию)
• Для подготовки ротоглотки к введению эндоскопа применяются
местные анестетики (Лидокаин, Дикаин) (спрей)
• Длительность диагностической ЭРХПГ может составлять около часа.
При дополнении исследования лечебными манипуляциями
процедура в зависимости от тяжести патологии может занимать до 2
часов и требует повторного введения обезболивающих и
успокоительных средств.
35.
ЭНДОСКОПИЧЕСКОЕИССЛЕДОВАНИЕ
БРЮШНОЙ ПОЛОСТИ
36.
Диагностические возможностиМожно выявить опухоли брюшной полости
Оценить форму и величину внутрибрюшных
лимфоузлов
Увидеть изменения размеров и формы
органов брюшной полости из-за
воспалительных процессов
37.
Подготовка к лапароскопии• последний прием пищи за 12 часов до лапароскопии
• за день до процедуры производится подготовка
кишечника с помощью препаратов или 2-кратно
очистительная клизма.
38.
Противопоказания:-перитонит
-нарушения свертываемости крови
-тяжелая сердечная и дыхательная недостаточность.
Осложнения:
-аллергическая реакция на медикаментозные препараты,
используемые для анестезии.
-проблемы с дыханием и функциональностью сердца.
-подкожная эмфизема -не представляет опасности для
здоровья или жизни пациентки и проходит без
дополнительного лечения.
кровотечение.
повреждение соседних внутренних органов
инфекционно-септические осложнения.
39.
ЭНДОСКОПИЧЕСКОЕИССЛЕДОВАНИЯ
БРОНХОВ
(БРОНХОСКОПИЯ)
40.
Диагностические возможностиОценка просвета трахеи и бронхов
оценка состояния слизистой оболочки
выявление признаков воспаления исследуемой области
выявление опухолей
установка причины кровохарканья
произвести биопсию подозрительного участка
41.
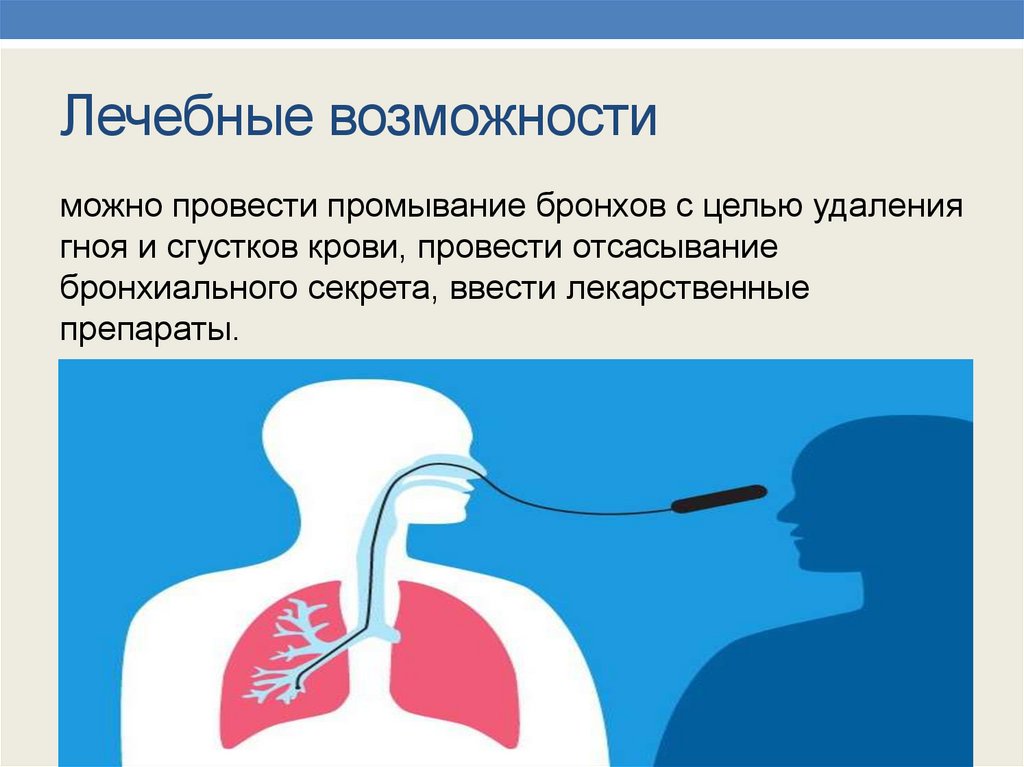
Лечебные возможностиможно провести промывание бронхов с целью удаления
гноя и сгустков крови, провести отсасывание
бронхиального секрета, ввести лекарственные
препараты.
42.
Показания:• признаки диссеминированных патологических процессов на
рентгенограмме. подозрение на опухоль трахеи или
бронхов.
• забор содержимого для проведения лабораторных тестов.
• подозрение на наличие инородного тела.
• длительная одышка (при исключении бронхиальной астмы
и СН).
• хроническое воспаление бронхов невыясненной причины и
рецидивирующие пневмонии.
• кровохарканье.
• кисты и абсцессы в легких.
• аномальное строение бронхов.
• подготовка к операции на легких.
43.
Противопоказания:Абсолютные
• -стеноз гортани и трахеи 2-3 степени
• -аневризма аорты, новообразования, вызвавшие смещение
средостения
• -инфаркт миокарда в острой стадии.
• -геморрагический либо ишемический инсульт
• -обострение бронхиальной астмы
• -низкая свёртываемость крови
• -категорический отказ пациента на проведение данного
исследования.
Относительные:
• -вторая половина беременности
• -острые инфекционные заболевания
44.
Подготовка к бронхоскопии• последний прием пищи за 8 часов до процедуры.
• в ночь перед процедурой возможно назначение
седативных препаратов.
• перед исследованием не курить.
• удобная одежда.
• непосредственно перед исследованием
рекомендуется опорожнить мочевой пузырь.
• снять украшения (пирсинг) в полости рта, съемные
зубные протезы, съемные ортодонтические
конструкции.
45.
Проведение исследования• Исследование проводится сидя или полусидя.
• Анестезия глотки 10% раствором лидокаина (спрей)
• В ряде случаев – кратковременный наркоз.
Как правило, бронхоскоп вводят через нижний носовой
ход в носоглотку, а затем в трахею. При наличии
выраженного искривления носовой перегородки, частых
носовых кровотечений, отечности носовых ходов –
введение бронхоскопа осуществляется из ротовой
полости. Продолжительность процедуры от 10-15 минут
до 30 минут.
46.
Осложненияпневмоторакс, кровотечение, перфорация стенки
бронха, пневмония, инфекционно-септические
осложнения (бактериемия и сепсис).
Необходимо обратить внимание на следующие
симптомы:
• длительное кровохарканье
• боль в груди
• затруднение дыхания
• необычные хрипы
• тошнота и рвота кровью
• лихорадка, озноб
47.
Эндоскопическое исследованиемочевого пузыря (цистоскопия)
48.
ЦистоскопияМетод исследования внутренней поверхности мочевого
пузыря и уретры. В урологической практике применяют
2 вида цистоскопов: жесткий и гибкий.
49.
Диагностическая и лечебная ценностиДиагностическая ценность: позволяет детально
рассмотреть и оценить состояние слизистой оболочки
уретры и мочевого пузыря. Выявление признаков
воспаления, опухолей, конкрементов. Возможность
проведения биопсии.
Лечебная ценность:
• -остановка кровотечений
• -удаление новообразований мочевого пузыря
• -постановка мочеточниковых катетеров. Дробление и
удаление конкрементов.
• -удаление обструкций мочевого пузыря.
• -рассечение стриктуры уретры или устья мочеточника.
50.
Показания:• часто рецидивирующий хронический цистит
• примесь крови в моче
• подозрение на мочекаменную болезнь
• длительные боли в области малого таза
• выявление в анализе мочи атипичных клеток
• нарушения мочеиспускания, не диагностирующиеся другими
способами
Противопоказания:
• острое воспаление слизистых оболочек мочеиспускательного
канала
• свежие повреждения мочеиспускательного канала
• нарушения проходимости уретры
• острые кровотечения
• обострение хронических заболеваний уретры, простаты, яичек
51.
Подготовка к цистоскопии• При наличии обильного волосяного покрова –
удаление его (сбривание) накануне проведения
исследования.
• Непосредственно перед процедурой производится
гигиеническое обмывание наружных половых органов,
опорожнение мочевого пузыря.
• Если планируется проведение цистоскопии в
применением внутривенного наркоза – в день
исследования пищу не принимать.
• Если планируется спинальная анестезия- очистка
кишечника (клизма).
52.
Особенности проведения цистоскопии у женщин:У женщин короткая уретра, для диагностической
цистоскопии обычно анестезия не применяется. При
выполнении лечебных манипуляций, требующих больше
времени, чем простой осмотр, используется
региональная (спинальная) анестезия или
кратковременный наркоз.
Особенности проведения цистоскопии у мужчин:
В связи с тем, что мужская уретра длинная и ощущения
при введении цистоскопа весьма болезненные,
пациентам мужского пола рекомендуется ,независимо от
цели цистоскопии, проводят спинальную анестезию или
кратковременный наркоз. Техника введения цистоскопа у
мужчин значительно сложнее и требует высокой
квалификации врача-уролога.
53.
Осложнения• перфорация мочевого пузыря
• повреждение мочеиспускательного канала с
образованием ложного хода
• кровотечение
• инфекционно-септические осложнения
Необходимо обращать внимание на следующие
симптомы:
• сильные боли после цистоскопии, не проходящие
длительно
• уменьшение количества выделяемой мочи и примесь
крови в ней
• лихорадка и озноб
54.
Торакоскопия• Инвазивный метод
исследования
плевральной полости
с помощью прибора –
торакоскопа.
• Проводят с
диагностической и
лечебной целью:
может быть
компонентом
торакоскопических
операций на органах
грудной клетки.
55.
Торакоскопия• В ходе исследования можно осмотреть париетальную
и висцеральную плевру, её цвет, поверхность,
наслоения, кровоизлияния, свищи, дефекты. Изучить
содержимое плевральной полости (кровь, экссудат,
свёртки крови и фибрин, инородные тела),
плевральные сращения. Осмотреть само лёгкое его
цвет, междолевые борозды, поверхностно
расположенные буллы, кисты, новообразования.
При обнаружении патологических изменений органов,
образований, очагов, врач может определить их
местонахождение, размеры, форму, подвижность,
количество.
56.
ТоракоскопияПоказания
• Торакоскопия как метод
диагностики применяется в
ситуациях, когда с помощью
иных клинических,
лабораторных,
рентгенологических и других
методов обследования не
представляется возможным
выявить причину и характер
патологического процесса в
грудной клетке, а так же при
необходимости произвести
биопсию того или иного
органа или образования в
грудной клетке.
Противопоказания
• состояния, препятствующие
функционированию
организма в условиях
выключения из вентиляции
одного лёгкого
• плохая свертываемость
крови
• декомпенсированные
заболевания легких и сердца
• значительный спаечный
процесс (полная
облитерация) в плевральной
полости после
предшествующих операций
57.
ТоракоскопияПодготовка
Подготовка пациента проводится как для оперативного
вмешательства. В зависимости от уже имеющихся
диагнозов, возраста пациента, могут потребоваться
общий анализ крови, биохимический анализ крови,
анализ крови на свёртываемость, ЭКГ и другие
обследования. Плановое обследование проводится
натощак.
Возможные осложнения
-Повреждение органов грудной клетки
-Внутриплевральное кровотечение
-Инфекционно-септические осложнения
-Подкожная эмфизема
58.
АртроскопияАртроскопия представляет собой
инструментальный метод диагностики с целью
визуализации внутренней поверхности стенок
полости крупных суставов.
59.
ПоказанияОбщие
Неясная клиника при
повреждении или
заболевании сустава, которая
не может в достаточной
степени быть уточнена с
помощью других способов
исследования
• Неясные жалобы после
ранее выполненных
оперативных вмешательств
• Объективная оценка и
контроль эффективности
ряда оперативных
вмешательств.
Специальные
• Повреждение менисков и
связок
• Заболевания и повреждения
синовиальной оболочки
• Повреждение и заболевание
суставного хряща
• Повреждения и заболевание
жирового тела
• Деформирующий артроз • Ревматоидный артрит
60.
Противопоказания- Невозможность проведения анестезии
- Острые и хронические инфекционные заболевания, а
также ранее перенесённые инфекционные заболевания
сустава.
- Обострение ревматоидного артрита.
- Анкилоз, контрактура сустава, спаечный процесс.
Артроскопия коленного сустава возможна при наличии в
нём сгибательных движений с амплитудой минимум 60°.
61.
Подготовка к артроскопии•Подготовительное исследование с целью выявления
возможных противопоказаний (наличие острого
инфекционного или соматического заболевания, выраженные
изменения тканей сустава, которые не дают возможности
введения артроскопа, нарушение свертываемости крови,
онкологическая патология)
•Вечером накануне исследования ужин исключается, утром
также нельзя завтракать (проведение артроскопии натощак).
•Проведение вечером очистительной клизмы для очищения
нижних отделов пищеварительного тракта.
•Подготовка операционного поля: сбривание волос на коже в
области проведения артроскопиии.
В случае эмоционального напряжения пациента накануне
вечером легкое успокаивающее и снотворное лекарственное
средство.




























































 medicine
medicine








