Similar presentations:
Хронические расстройства питания - гипотрофии у детей - ЖДА
1. ХРОНИЧЕСКИЕ РАССТРОЙСТВА ПИТАНИЯ - ГИПОТРОФИИ У ДЕТЕЙ - ЖДА
Соботюк Н. В.,Заслуженный врач РФ,
профессор кафедры педиатрии
2.
Патологические состояния, развивающиеся вследствие недостаточного илиизбыточного поступления энергетического субстрата или недостаточного
усвоения питательных веществ
определяют как -
ДИСТРОФИЯ.
3. ДИСТРОФИИ
паратрофия - с избытком массы тела при нормальнойдлине тела;
гипотрофия - с дефицитом массы при нормальной длине
тела;
4. ГИПОТРОФИЯ
Состояние, характеризующеесяхроническим недостаточным питанием
и дефицитом массы тела по отношению
к росту и возрасту.
5. МКБ X
Шифр Е 43 – Тяжелая белково-энергетическаянедостаточность неуточненная.
Шифр Е 44 – Белково-энергетическая недостаточность
умеренной и легкой степени.
Шифр Е 45 - Задержка развития, которая обусловлена
белково-энергетической недостаточностью
- алиментарная
- низкорослость (карликовость)
- задержка роста.
Шифр Е 46 – Белково-энергетическая недостаточность
неуточнённая.
6. ДИСТРОФИИ
квашиоркор – вариантгипотрофии у детей раннего
возраста при дефиците животных
белков, что приводит на фоне
общего истощения организма к
безбелковым отекам;
алиментарный маразм
(истощение) – сбалансированное
голодание при недостатке
нутриентов и энергии с дефицитом
массы более 60%.
7.
8. Варианты гипотрофии
Пренатальная (внутриутробная)Постнатальная
9. Причины пренатальной гипотрофии
Неблагоприятное течение беременностиИнфекционные заболевания матери
Хроническая экстрагенитальная патология
у матери
Профессиональные вредности
Недостаточность плацентарного
кровообращения
10.
Варианты пренатальнойгипотрофии
Невропатическая форма.
Нейродистрофическая форма
Нейроэндокринная форма
Энцефалопатическая форма
11. Причины постнатальной гипотрофии
Эндогенные:пороки развития ЖКТ и других органов и систем;
врожденные или приобретенные поражения ЦНС
наследственные аномалии обмена веществ
(галактоземия, фруктоземия, лейциноз, болезнь Нимана-Пика и др.);
синдром мальабсорбции (целиакия, муковисцидоз);
наследственные иммунодефициты;
эндокринные заболевания.
12. Причины постнатальной гипотрофии
Экзогенные:алиментарные;
инфекционные;
токсические факторы.
13. ПРЕДРАСПОЛАГАЮЩИЕ ФАКТОРЫ
Дефекты режима и ухода за ребенком;Гипотрофия часто развивается в
сочетании с фоновыми состояниями
(аномалии конституции, рахит, анемия
и др.)
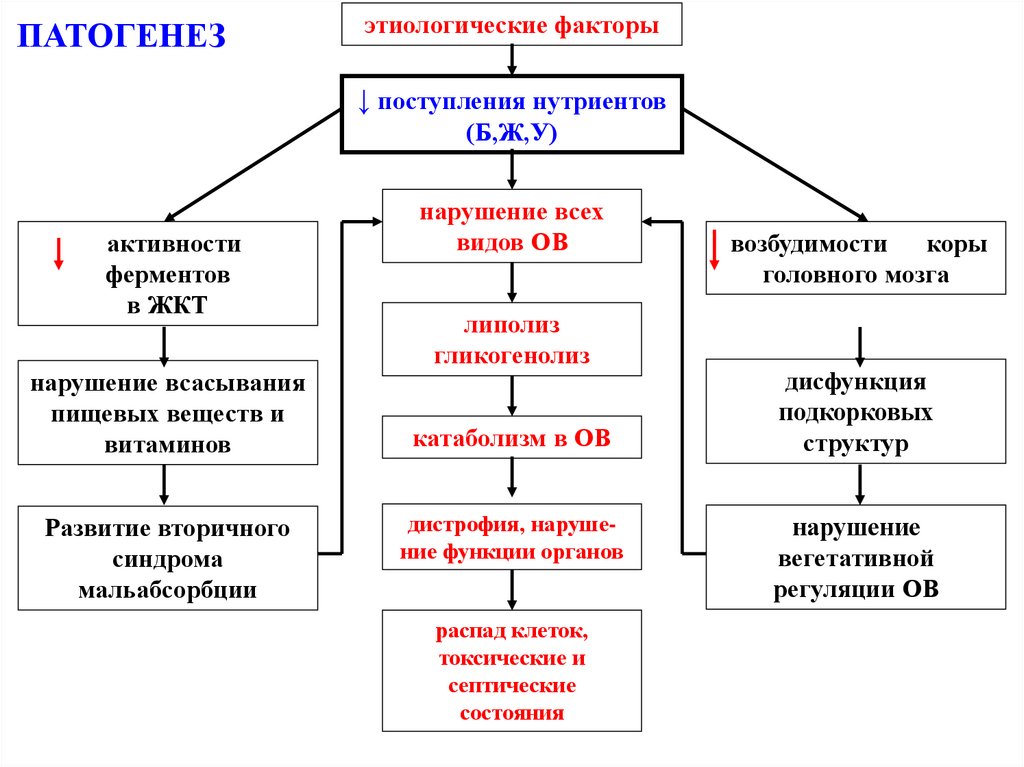
14. ПАТОГЕНЕЗ
этиологические факторы↓ поступления нутриентов
(Б,Ж,У)
активности
ферментов
в ЖКТ
нарушение всасывания
пищевых веществ и
витаминов
Развитие вторичного
синдрома
мальабсорбции
нарушение всех
видов ОВ
липолиз
гликогенолиз
катаболизм в ОВ
дистрофия, нарушение функции органов
распад клеток,
токсические и
септические
состояния
возбудимости
коры
головного мозга
дисфункция
подкорковых
структур
нарушение
вегетативной
регуляции ОВ
15. КЛАССИФИКАЦИЯ
Попроисхождению
Первичная
(экзогенные
причины)
Вторичная
(эндогенные
причины)
По времени
возникновения
Пренатальная:
По периодам
1.
Стадия начала
невропатическая
2.
нейродистрофическая
нейроэндокринная
энцефалопатическая
3.
Стадия
прогрессирования
4.
Стадия
реконвалесценции
Постнатальная
Стадия
стабилизации
По степени
тяжести
I – дефицит
массы до 20%
II – от 20 до
30%
III – более 30%
16. Гипотрофия I степени
КЛИНИКАДефицит массы до 20%
Жалобы на беспокойство, укорочение сна,
жадное сосание
При осмотре: истончение ПЖК,
преимущественно на туловище и
конечностях
Стул в норме, толерантность к пище не
нарушена.
17. КЛИНИКА
Гипотрофия II степени:- Дефицит массы от 20% до 30%.
- Жалобы: аппетит снижен.
- При осмотре: исчезновение ПЖК на туловище и
конечностях, сохранение комочков Биша, кожа
бледная, выраженные дистрофические изменения,
снижение тургора и эластичности кожи, мышечная
гипотония, нарушение терморегуляции, признаки
полигиповитаминоза.
- Стул неустойчивый, толерантность к пище
нарушена.
18. КЛИНИКА
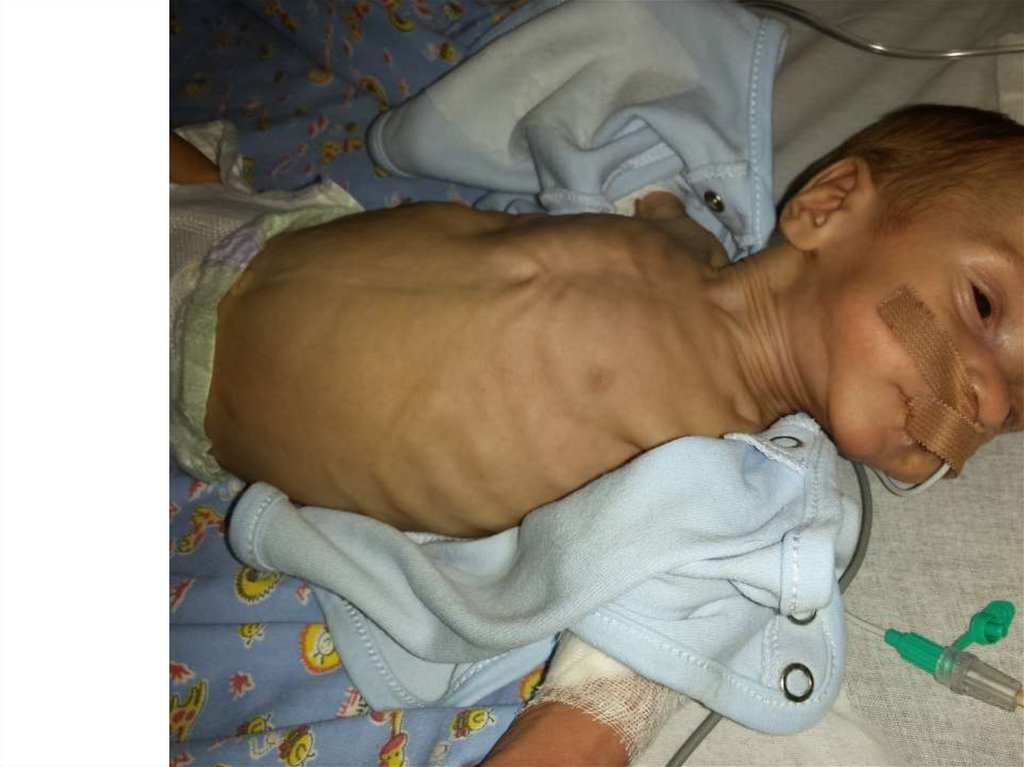
Гипотрофия III степени:Дефицит массы более 30%.
Жалобы на отсутствие аппетита, отсутствие
чувства голода, плаксивость, утомляемость,
адинамию.
При осмотре: исчезновение ПЖК повсеместно,
вид «старичка», кожа серая, дистрофические
изменения со стороны внутренних органов
(гепатомегалия, анемия, глухость сердечных
тонов и т.д.).
Стул нерегулярный, резкое нарушение
толерантности к пище.
19. ДИАГНОСТИКА
Анамнез.Клиническая картина, антропометрические
данные.
Параклинические данные:
ОАК – анемия;
б/х анализ крови – гипо- и диспротеинемия,
гипогликемия, извращенный тип сахарной кривой,
гипохолестеринемия, дислипидемия,
дисэлектролитемия; повышение креатинина,
остаточного азота;
копрограмма – нарушение желудочного, тонко- и
толстокишечного переваривания.
20. ДИАГНОСТИКА
Дефицит массы тела рассчитывается поформуле:
ДМ - ФМ
Д = ------------------ × 100%
ДМ
где:
- Д – дефицит массы тела в %;
- ДМ – долженствующая масса (определяется
по оценочным центильным таблицам);
- ФМ – фактическая масса ребенка.
21. ЛЕЧЕНИЕ: гипотрофия I степени
лечение амбулаторное;сохранение грудного вскармливания, при
искусственном – стандартные АМС, обогащенные
фруктоолигосахаридами, нуклеотидами
(«Нестожен», «НАН комфорт», «Нутрилон
комфорт» и др.);
суточный объем пищи, количество белков, жиров,
углеводов и калорий рассчитывают на
долженствующую массу с учетом суточной
потребности.
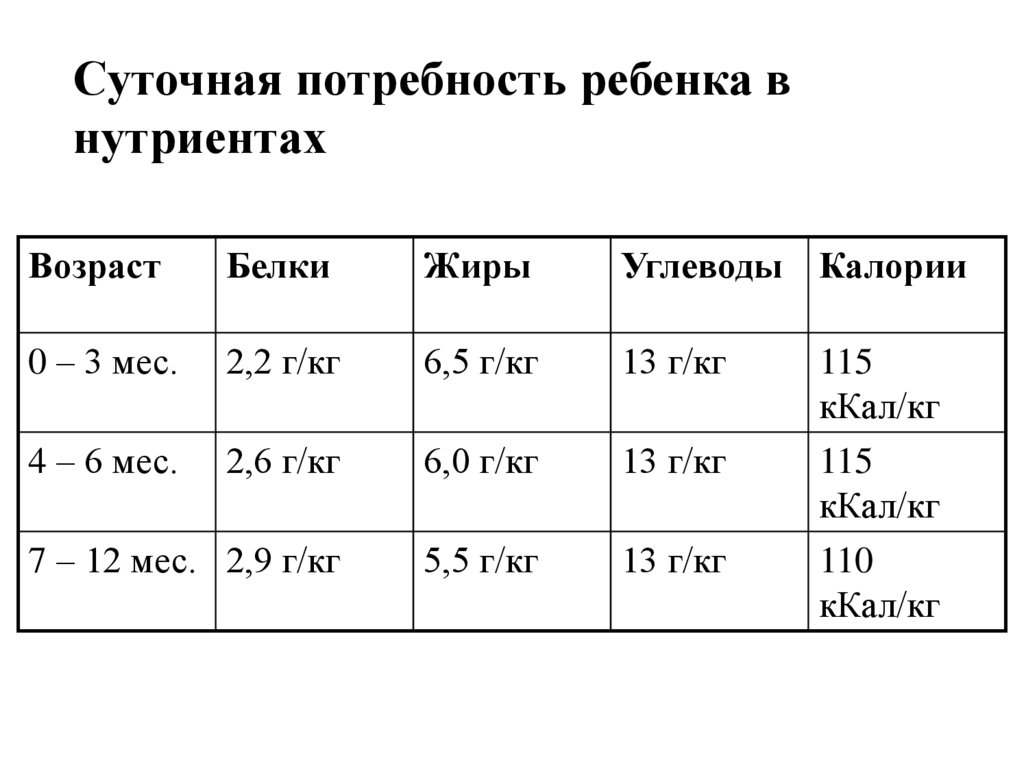
22. Суточная потребность ребенка в нутриентах
ВозрастБелки
Жиры
Углеводы Калории
0 – 3 мес.
2,2 г/кг
6,5 г/кг
13 г/кг
4 – 6 мес.
2,6 г/кг
6,0 г/кг
13 г/кг
7 – 12 мес. 2,9 г/кг
5,5 г/кг
13 г/кг
115
кКал/кг
115
кКал/кг
110
кКал/кг
23. ЛЕЧЕНИЕ: гипотрофия II и III степени
лечение стационарное;лечение фазовое:
1 фаза – адаптационная (установление
толерантности к пище);
2 фаза – репарационная (стабилизация);
3 фаза - усиленного питания.
24. ЛЕЧЕНИЕ: гипотрофия II - III степени
Адаптационная фаза (Длительность при Г 2ст - 5 дней, при Г 3 ст.– 10 – 14)количество кормлений увеличивается на 1 – 2 (при
гипотрофии II ст.), до 10 (при гипотрофии III ст.);
при искусственном вскармливании используются:
АС на основе гидролизованных белков («Альфаре»,
«Прегестемил», «Нутрамиген» и др.)
АС для недоношенных и гипотрофиков («Симилак Неошур»,
«Фриесопре», «Пренутрилон», «Алпрем» и др.)
«омоложение питания» (отмена прикормов);
суточный объем пищи, количество белков, жиров,
углеводов, калорий рассчитывают на фактическую массу
с учетом суточной потребности.
При гипотрофии III степени вначале фазы обсуждается
назначение парентерального питания, энтерального
зондового питания.
25. ЛЕЧЕНИЕ: гипотрофия II-III степени
Репарационная фаза при Г.2 ст.-1-4 нед., 3 ст.-2-4нед.количество кормлений сохраняется на 1 – 2
больше нормы;
начинают вводиться прикормы и пищевые
добавки (каши, мясное пюре, творог, желток);
постепенно увеличивается количество
нутриентов:
1-я ступень – Б и У рассчитываются на
долженствующую массу, Ж - на фактическую массу;
2-я ступень – Б, Ж, У – на долженствующую массу.
26. ЛЕЧЕНИЕ: гипотрофия II-III степени
Фаза усиленного питанияколичество кормлений уменьшается до нормы;
вводятся остальные прикормы в соответствии с
возрастом;
увеличивается количество нутриентов сверх
физиологической нормы:
Б – до 5 г/кг/сут.
У– до 14 – 16 г/кг/сут.
Ж – 6,5 г/кг/сут.
Энергия – 130 – 145 кКал/кг/сут.
27. ЛЕЧЕНИЕ
медикаментозная терапия:витамины
ферменты (курс длительный)
пребиотики, пробиотики
метаболиты (карнитина гидрохлорид,
корилип, лимонтар, калия оротат и др.)
массаж.
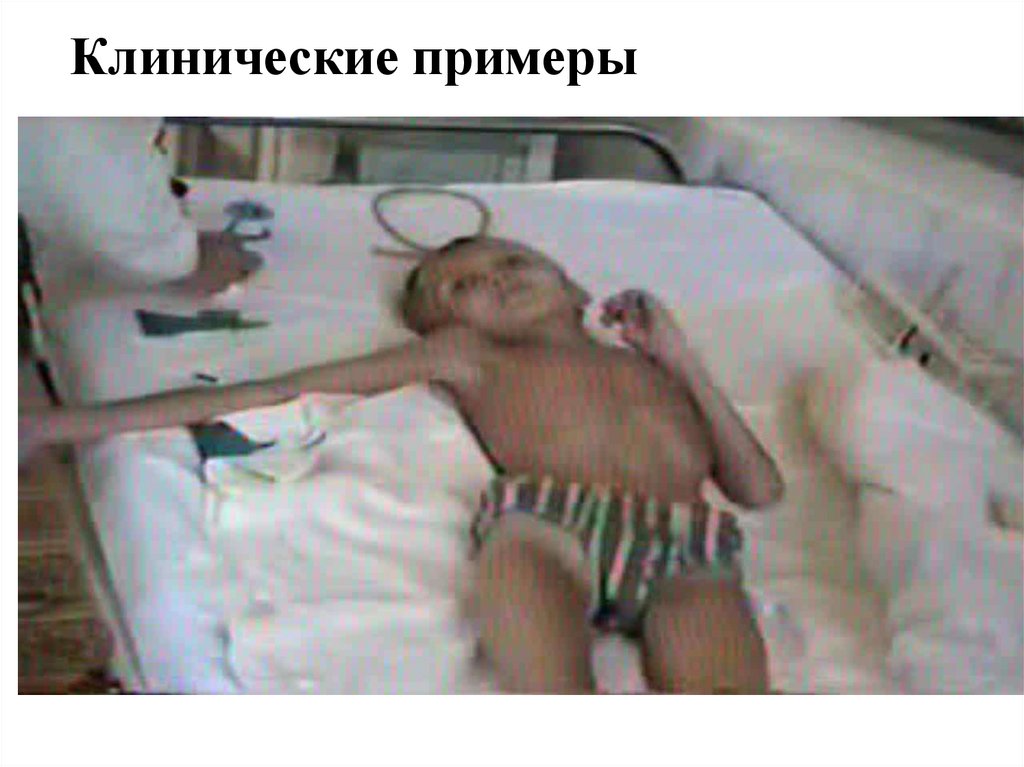
28. Клинические примеры
29. Клинические примеры
30.
31.
Железодефицитная анемияу детей
32. Железодефицитная анемия-
Железодефицитная анемияэто снижение Hb в единице объемакpови, обусловленное недостатком
такого эpитpопоэтического фактоpа,
как железо
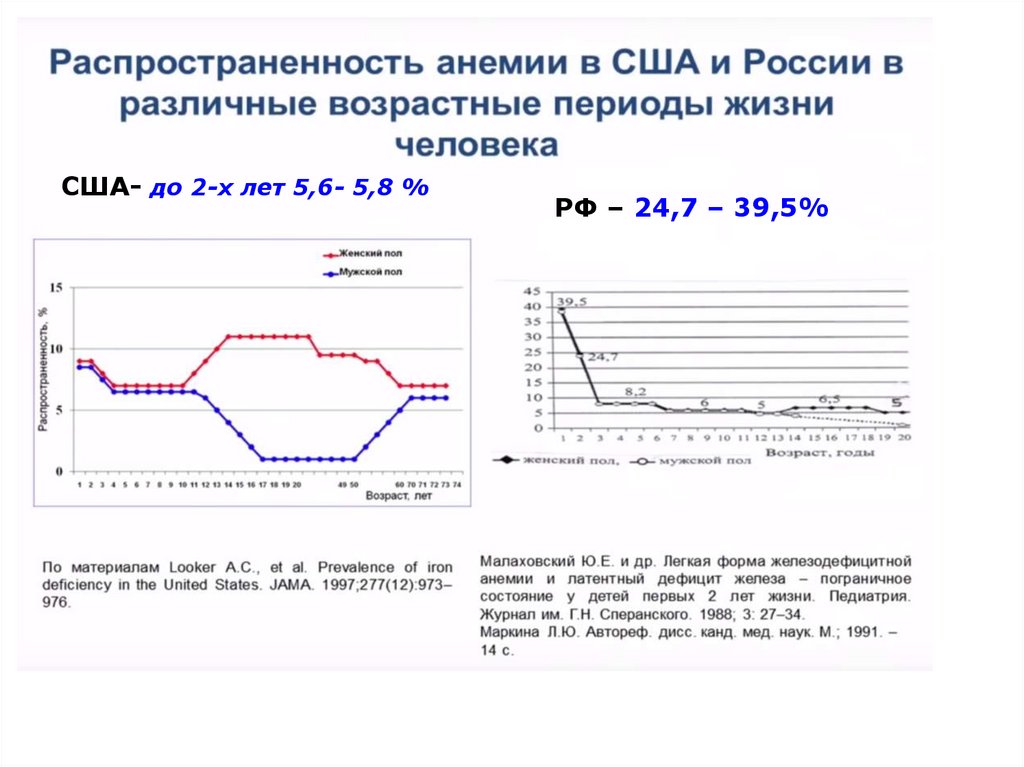
33.
США- до 2-х лет 5,6- 5,8 %РФ – 24,7 – 39,5%
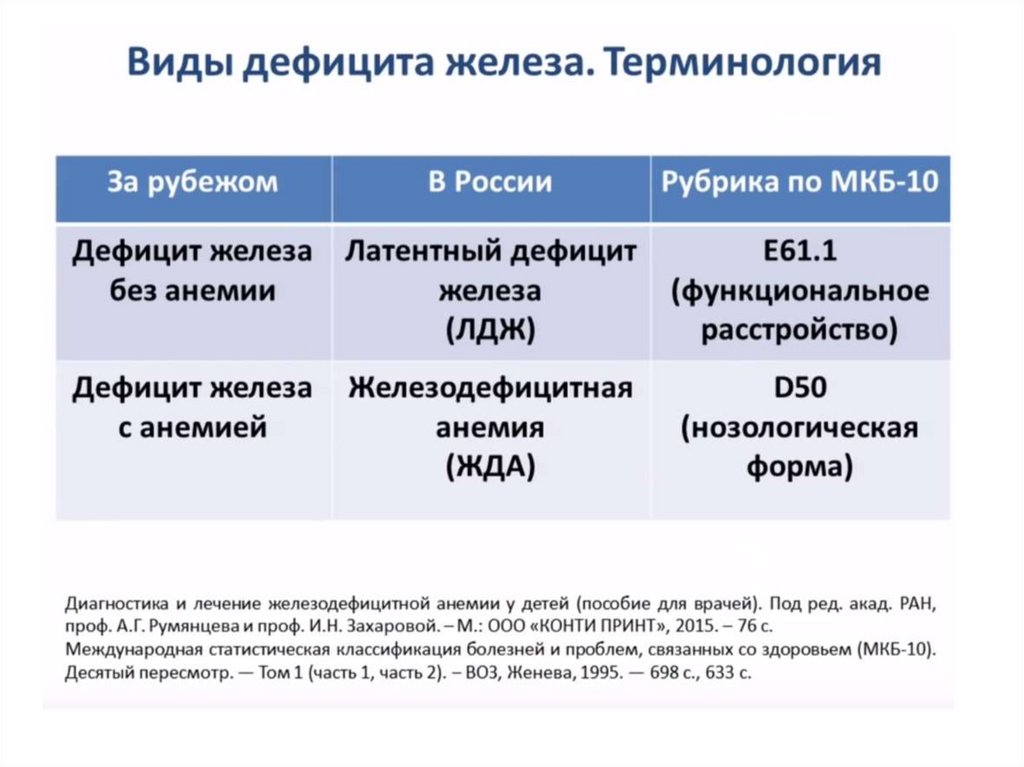
34.
ЛДЖ –латентный
дефицит
железа
35.
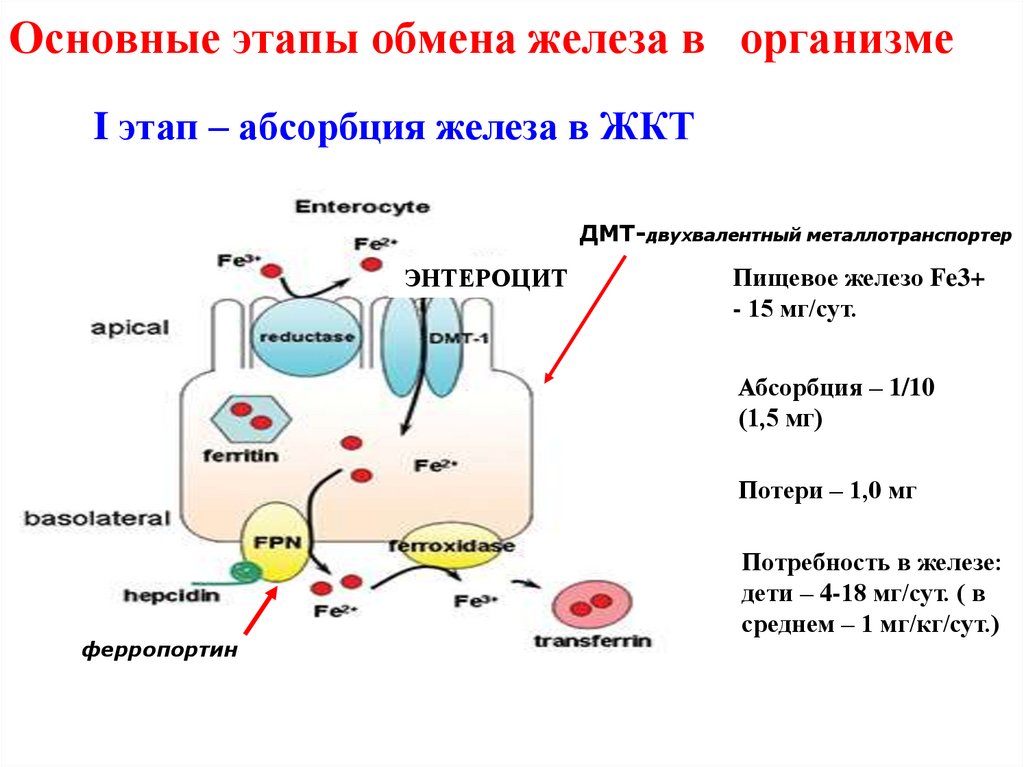
36. Основные этапы обмена железа в организме
I этап – абсорбция железа в ЖКТДМТ-двухвалентный металлотранспортер
ЭНТЕРОЦИТ
Пищевое железо Fe3+
- 15 мг/сут.
Абсорбция – 1/10
(1,5 мг)
Потери – 1,0 мг
ферропортинн
Потребность в железе:
дети – 4-18 мг/сут. ( в
среднем – 1 мг/кг/сут.)
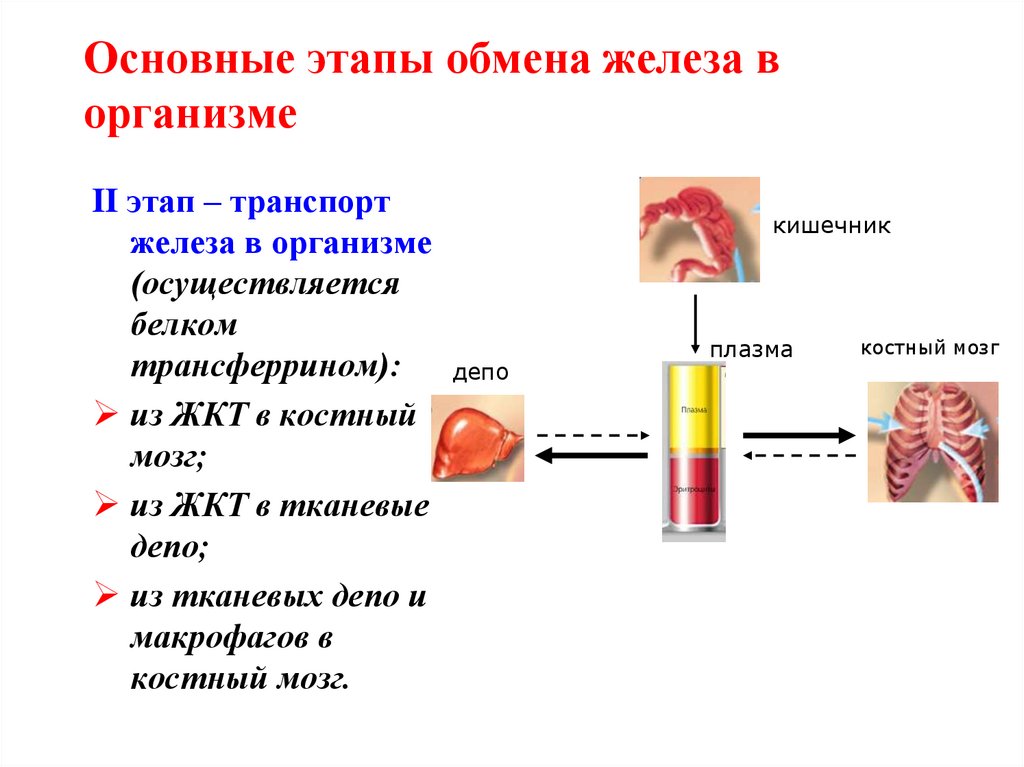
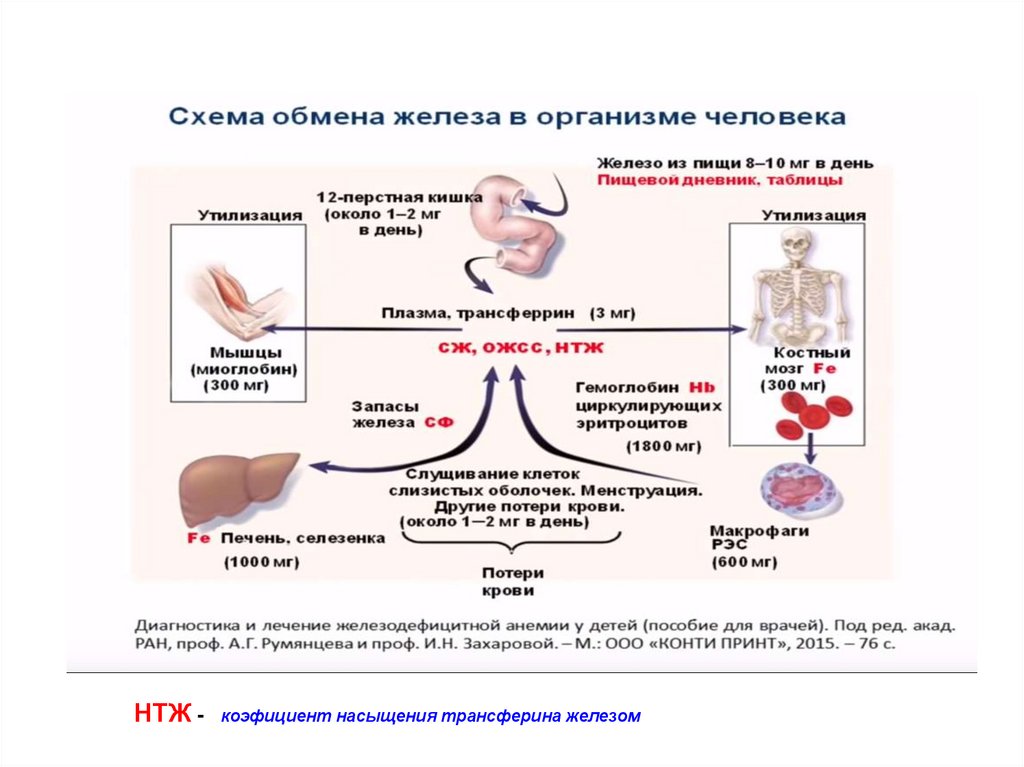
37. Основные этапы обмена железа в организме
II этап – транспортжелеза в организме
(осуществляется
белком
трансферрином):
депо
из ЖКТ в костный
мозг;
из ЖКТ в тканевые
депо;
из тканевых депо и
макрофагов в
костный мозг.
кишечник
плазма
костный мозг
38.
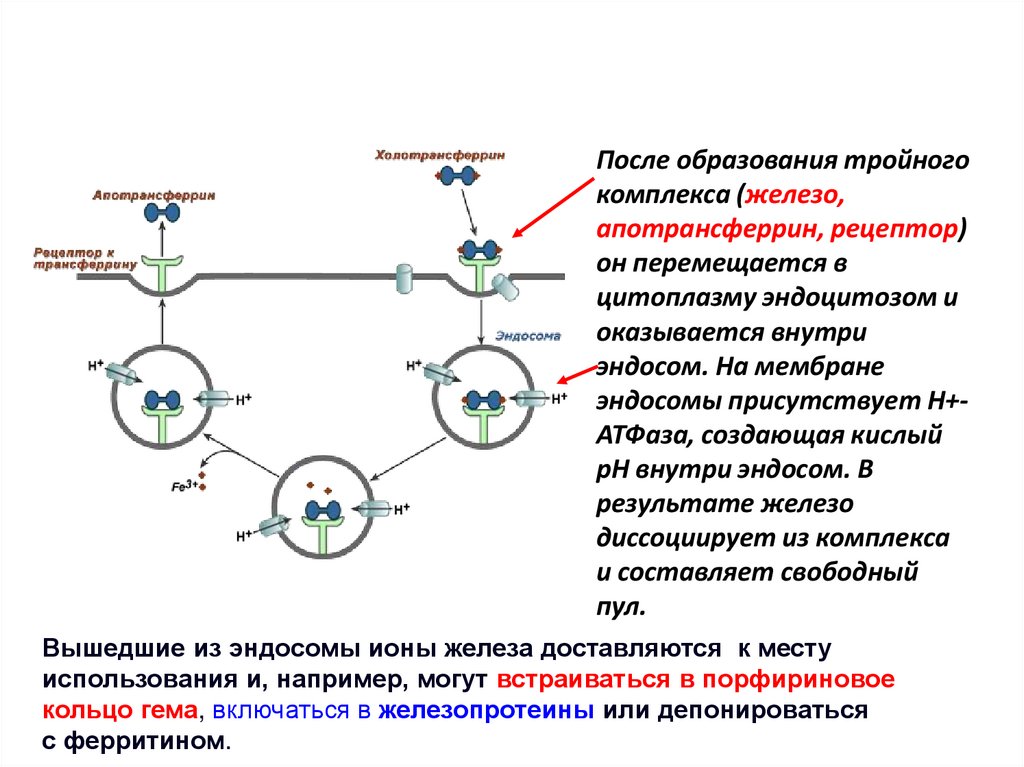
После образования тройногокомплекса (железо,
апотрансферрин, рецептор)
он перемещается в
цитоплазму эндоцитозом и
оказывается внутри
эндосом. На мембране
эндосомы присутствует H+АТФаза, создающая кислый
рН внутри эндосом. В
результате железо
диссоциирует из комплекса
и составляет свободный
пул.
Вышедшие из эндосомы ионы железа доставляются к месту
использования и, например, могут встраиваться в порфириновое
кольцо гема, включаться в железопротеины или депонироваться
с ферритином.
39.
Депонируется железо в виде :ферритина (печень, мышцы);
гемосидерина (макрофаги костного
мозга, паренхиматозные органы).
40.
НТЖ - коэфициент насыщения трансферина железом41.
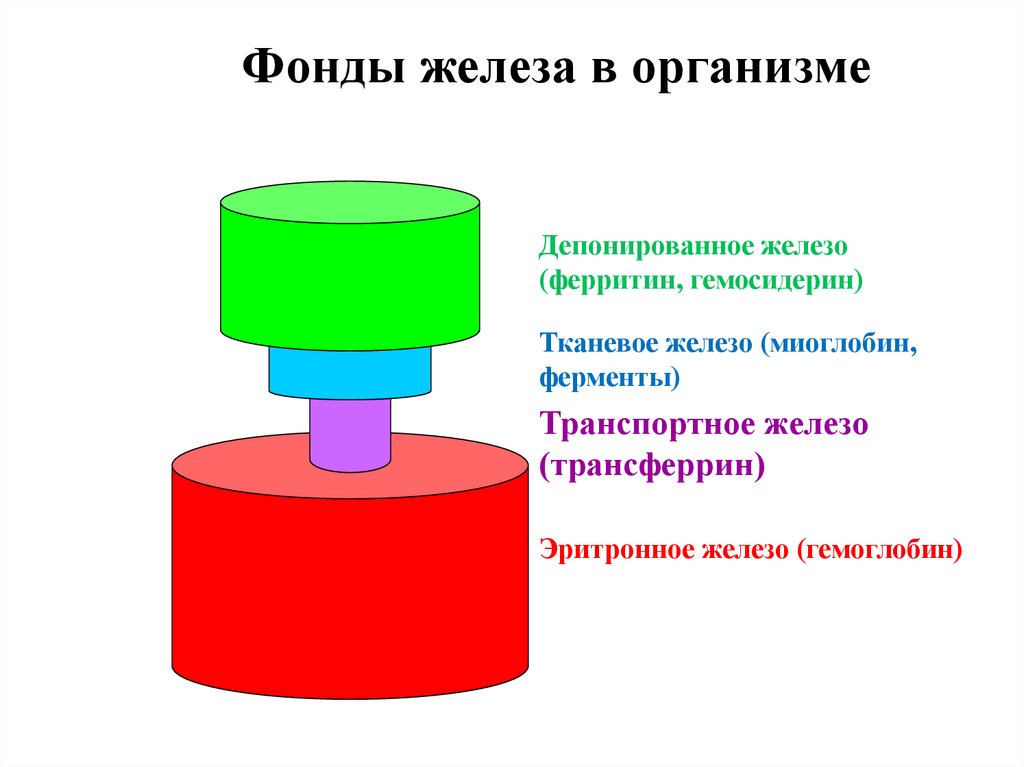
Фонды железа в организмеДепонированное железо
(ферритин, гемосидерин)
Тканевое железо (миоглобин,
ферменты)
Транспортное железо
(трансферрин)
Эритронное железо (гемоглобин)
42. Этиология ЖДА
Антенатальные причины:нарушения маточно - плацентарного
кровообращения (токсикозы, угроза прерывания,
острые и обострения хронических заболеваний);
фетоплацентарные кровотечения;
многоплодная беременность, недоношенность;
глубокий и длительный дефицит железа у
беременной.
фетоплацентарная трансфузия;
преждевременная или поздняя перевязка
пуповины;
интранатальные кровотечения.
43.
Постнатальные причины:повышенные потребности в железе у детей с
ускоренными темпами роста ( крупные дети,
недоношенные дети, дети пре- и пубертатного
возраста);
недостаточное поступление железа с пищей
(раннее искусственное вскармливание,
использование неадаптированных молочных смесей,
коровьего молока);
повышенные потери железа из-за кровотечений, нарушения
кишечного всасывания (длительные и обильные
менструации у девочек; хронические заболевания кишечника,
синдром мальабсорбции, кишечные инфекции, пищевая
аллергия, глистная инвазия);
нарушение обмена железа в организме из-за
гормональных нарушений, снижения содержания
трансферрина
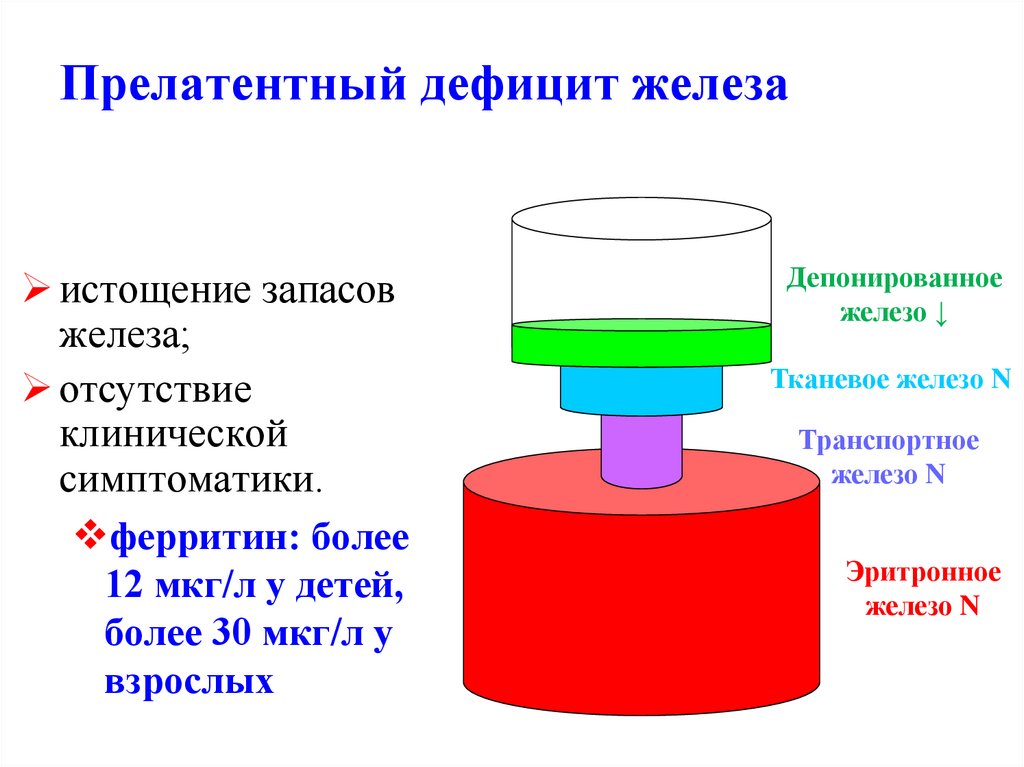
44. Прелатентный дефицит железа
истощение запасовжелеза;
отсутствие
клинической
симптоматики.
ферритин: более
12 мкг/л у детей,
более 30 мкг/л у
взрослых
Депонированное
железо ↓
Тканевое железо N
Транспортное
железо N
Эритронное
железо N
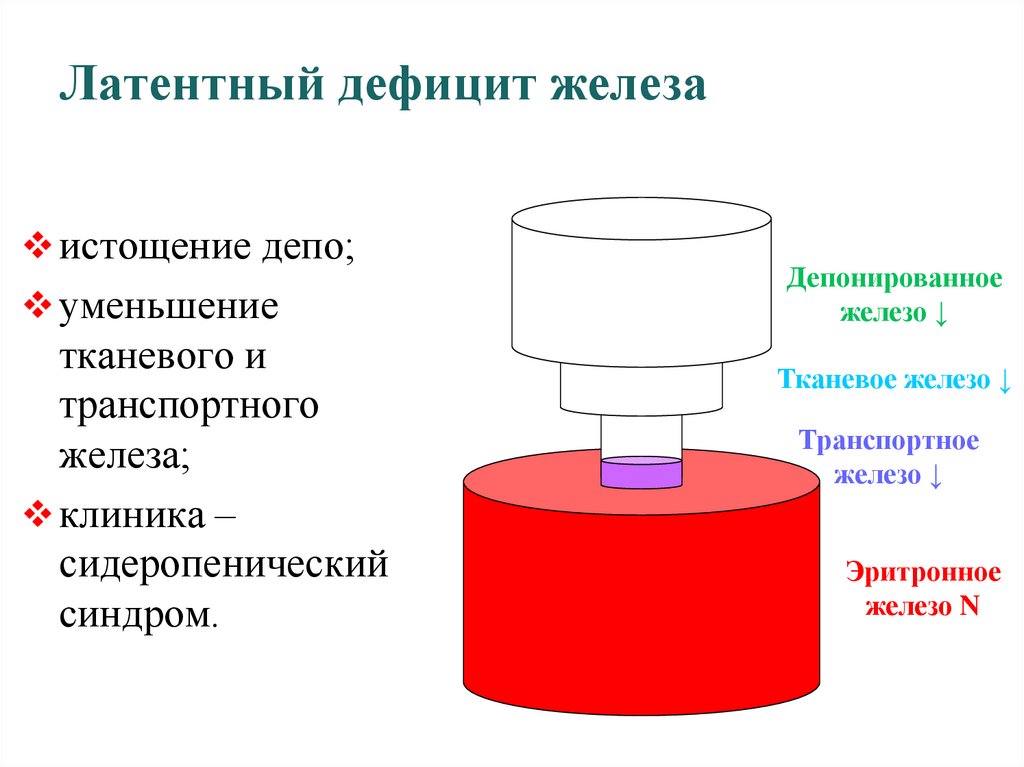
45. Латентный дефицит железа
истощение депо;уменьшение
тканевого и
транспортного
железа;
клиника –
сидеропенический
синдром.
Депонированное
железо ↓
Тканевое железо ↓
Транспортное
железо ↓
Эритронное
железо N
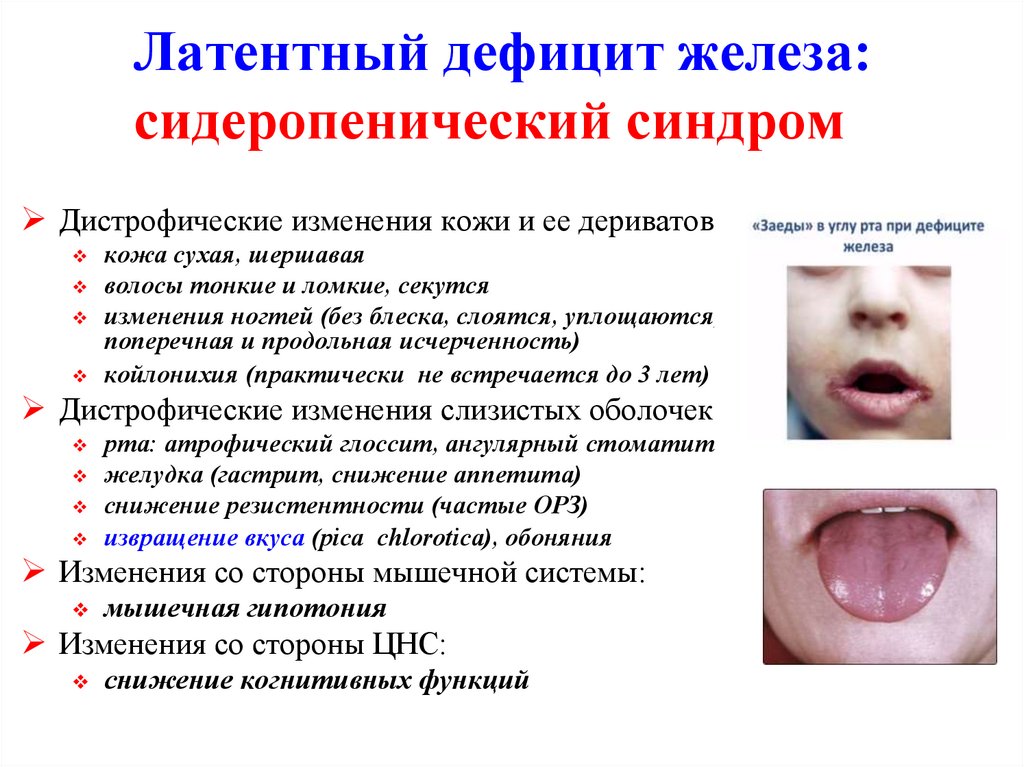
46. Латентный дефицит железа: сидеропенический синдром
Дистрофические изменения кожи и ее дериватовкожа сухая, шершавая
волосы тонкие и ломкие, секутся
изменения ногтей (без блеска, слоятся, уплощаются,
поперечная и продольная исчерченность)
койлонихия (практически не встречается до 3 лет)
Дистрофические изменения слизистых оболочек:
рта: атрофический глоссит, ангулярный стоматит
желудка (гастрит, снижение аппетита)
снижение резистентности (частые ОРЗ)
извращение вкуса (рica chlorotica), обоняния
Изменения со стороны мышечной системы:
мышечная гипотония
Изменения со стороны ЦНС:
снижение когнитивных функций
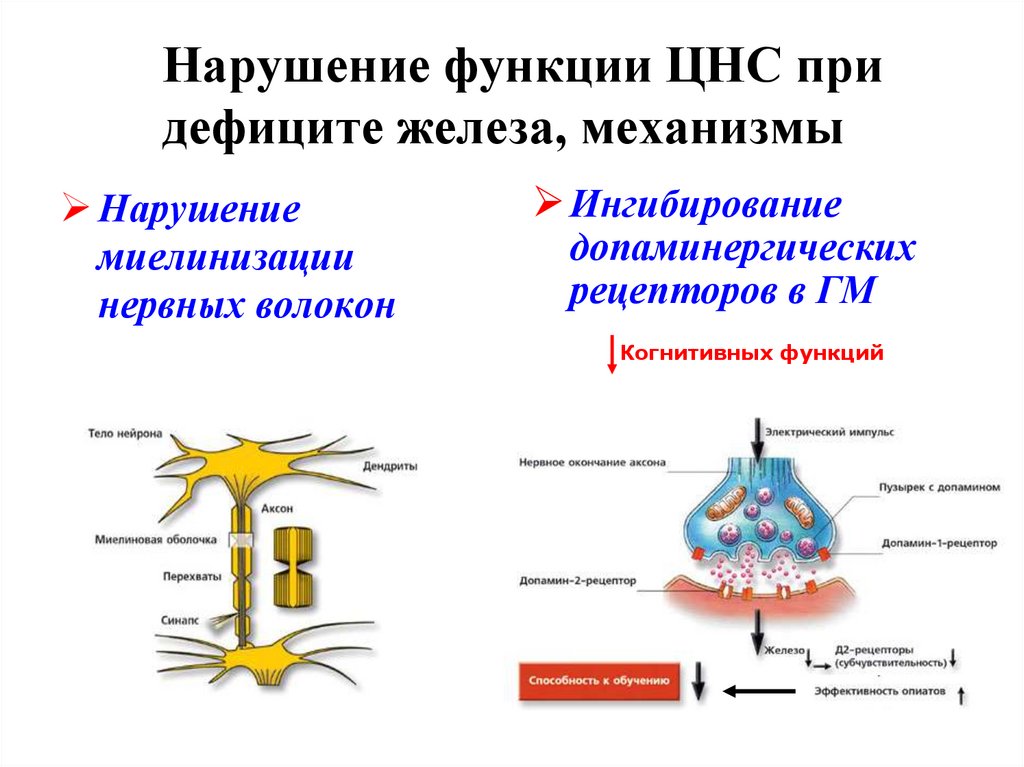
47. Нарушение функции ЦНС при дефиците железа, механизмы
Нарушениемиелинизации
нервных волокон
Ингибирование
допаминергических
рецепторов в ГМ
Когнитивных функций
48. Латентный дефицит железа: лабораторная диагностика
Латентный дефицит железа (истощение депо +тканевого и транспортного железа):
сывороточное железо: 12—33,6 мкмоль/л
коэффициент насыщения трансферрина (НТЖ): >17%
ОЖСС: 40,6-62,5 мкмоль/л
ЛЖСС: более 47 мкмоль/л
49. Последовательсть изменений индексов при дефиците железа
ЖДАЛатентный дефицит железа
Последовательсть изменений индексов при
дефиците железа
1. Анизоцитоз (повышение RDW) – самый
чувствительный, в очень ранней стадии
сидеропении.
2. Микроцитоз (снижение MCV) – самый
характерный показатель железодефицита.
3. Гипохромия (снижение МСН и МСНС ) непостоянный признак, появляется позднее
микроцитоза.
4. Анемия (снижение гемоглобина) – самый
поздний признак сидеропении.
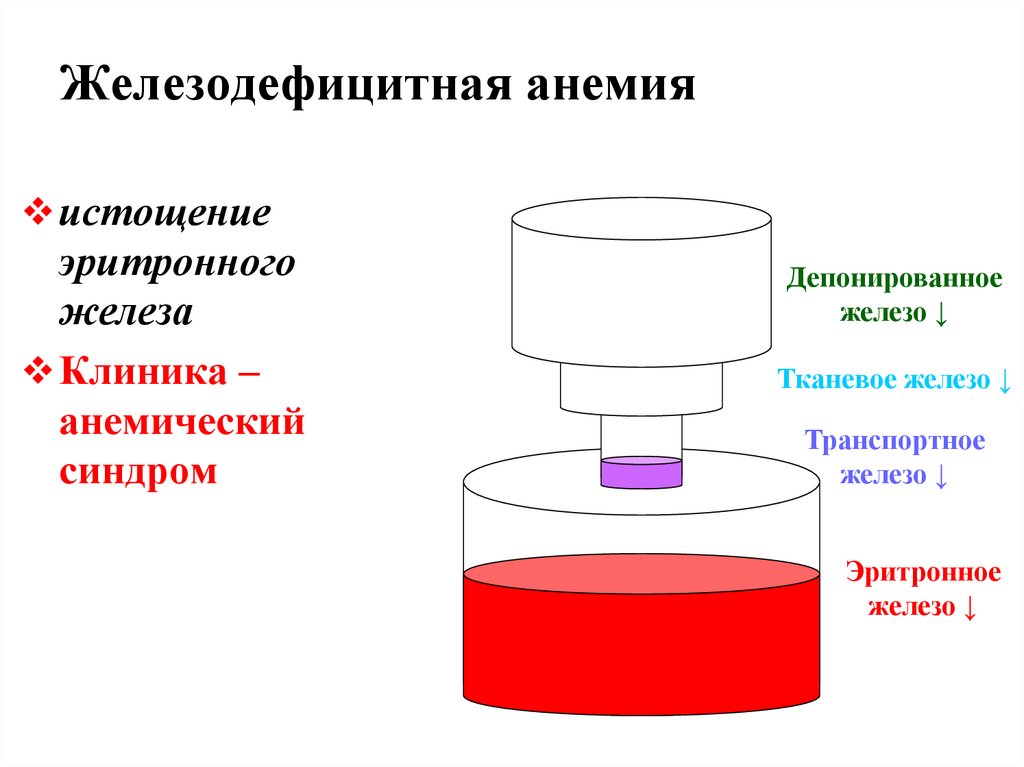
50. Железодефицитная анемия
истощениеэритронного
железа
Клиника –
анемический
синдром
Депонированное
железо ↓
Тканевое железо ↓
Транспортное
железо ↓
Эритронное
железо ↓
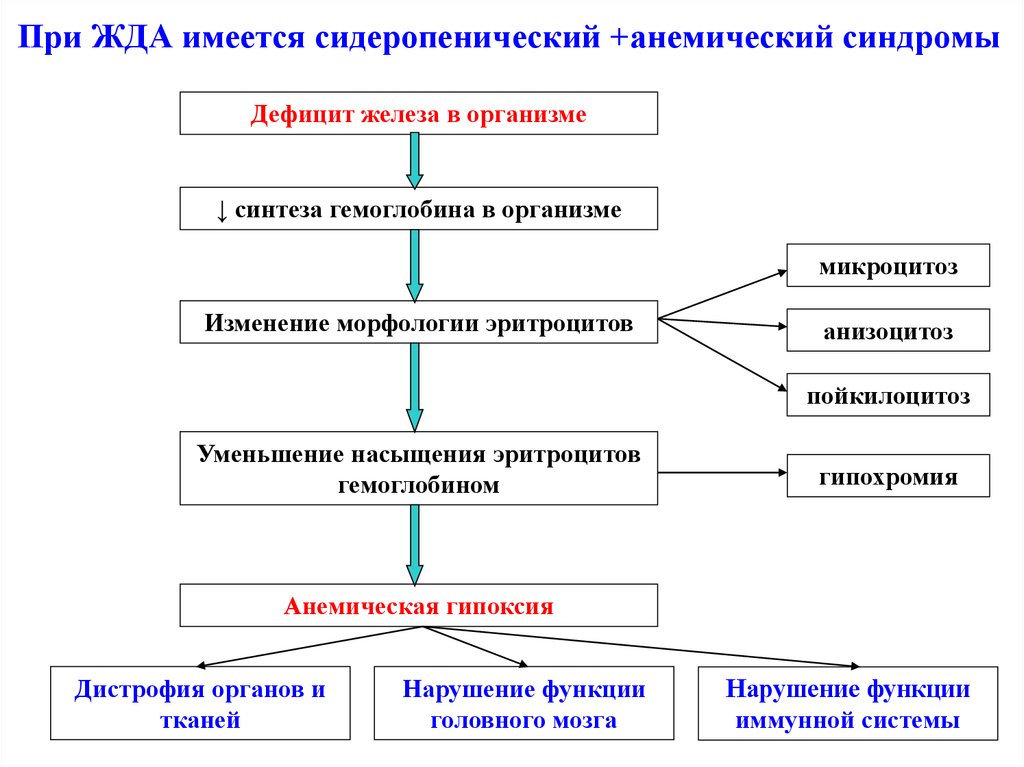
51. При ЖДА имеется сидеропенический +анемический синдромы
Дефицит железа в организме↓ синтеза гемоглобина в организме
микроцитоз
Изменение морфологии эритроцитов
анизоцитоз
пойкилоцитоз
Уменьшение насыщения эритроцитов
гемоглобином
гипохромия
Анемическая гипоксия
Дистрофия органов и
тканей
Нарушение функции
головного мозга
Нарушение функции
иммунной системы
52. Клиника ЖДА – сидеропенический +анемический синдром
Общие симптомы:бледность кожи и слизистых оболочек
астения (утомляемость, снижение
толерантности к физической нагрузке)
задержка физического развития (у детей
раннего возраста)
Частные:
ЖКТ: гепатоспленомегалия, гастрит, дуоденит
ССС: ↓ АД, тахикардия, систолический шум на
верхушке, приглушенность тонов)
ЦНС: нарушение когнитивных функций,
парестезии, субфебрилитет, эмоциональная
лабильность
Снижена резистентность: частые ОРЗ
53. Лабораторная диагностика
ЖДА (истощение депо, тканевого,транспортного + эритронного фонда):
Hb: до 6 лет – 110 г/л, ст. 6 лет - 120 г/л
гипохромия:
ЦП (N-0,85-1,05)
ср. cодержание Hb в эритроците (MCH)
– 24-33 пг
ср. концентрация Hb в эритроците
(MCHC) – 32-36 г/л
анизоцитоз:
ширина распределения эритроцитов по
объему (RDW-CV) - в норме менее 14,5%
микроцитоз:
ср. объем эритроцита (МCV) – более 80
мкм3
Микроцитарная
гипохромная анемия
54.
55. Классификация ЖДА
ЛегкаяHb > 90 г/л
Средней степени тяжести
Hb = 70 - 90 г/л
Тяжелая
Hb < 70 г/л
56. ЛЕЧЕНИЕ
Цель терапии железодефицитных состоянийявляется:
I этап восстановление эритронного железа
(нормализация уровня гемоглобина)
II этап - восстановление транспортного и
депонированного железа.
57.
Диетотерапия:Используется только как вспомогательный
метод.
Только диетотерапией устранить дефицит
железа невозможно, так как из продуктов
питания всасывается в 20 раз меньше железа,
чем из лекарственных препаратов.
58. Пищевой рацион
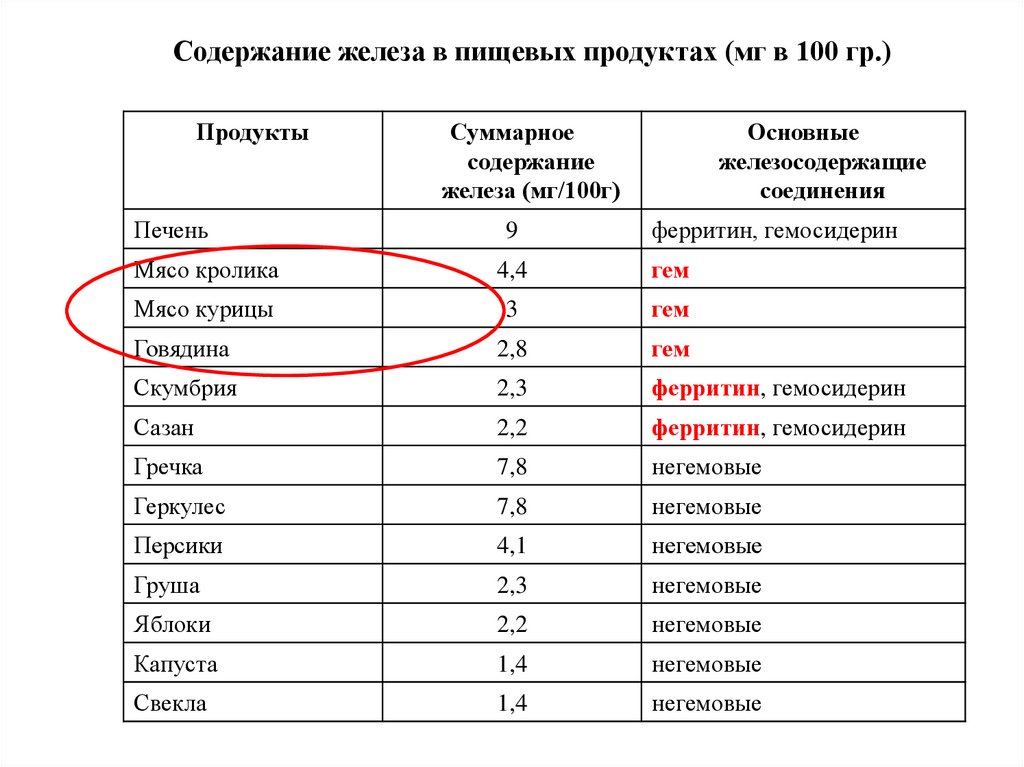
При выборе пищевого рациона следуеториентироваться не на общее содержание железа в
продуктах, а на форму, в которой оно представлено.
Гемовое железо всасывается значительно лучше
негемового (коэффициент усвоения гемового железа
составляет 17 – 22%, негемового – 2 – 3%).
Рекомендуются мясные продукты, поскольку в них
железо находится в составе гема.
59.
Содержание железа в пищевых продуктах (мг в 100 гр.)Продукты
Суммарное
содержание
железа (мг/100г)
Основные
железосодержащие
соединения
Печень
9
ферритин, гемосидерин
Мясо кролика
4,4
гем
Мясо курицы
3
гем
Говядина
2,8
гем
Скумбрия
2,3
ферритин, гемосидерин
Сазан
2,2
ферритин, гемосидерин
Гречка
7,8
негемовые
Геркулес
7,8
негемовые
Персики
4,1
негемовые
Груша
2,3
негемовые
Яблоки
2,2
негемовые
Капуста
1,4
негемовые
Свекла
1,4
негемовые
60. Медикаментозное лечение
Терапия железодефицитных состоянийдолжна проводиться преимущественно
препаратами железа для перорального
применения.
61. Современные препараты двухвалентного железа. Пероральные лекарственные формы
Сульфат железа:Актиферрин, Гемофер
пролонгатум, Сорбифер
Дурулес, Тардиферон,
Ферроплекс,
Ферроградумет, ФерроФольгамма
Глюконат железа:
Тотема, Апо-Ферроглюконат
Хлорид железа:
Гемофер
Фумарат железа:
62. Проблемы применения солевых препаратов железа
Токсичность для желудочно-кишечного тракта(боль в желудке, тошнота, рвота, запор, понос).
Окрашивание кала в черный цвет.
Возможность передозировки, интоксикации и
отравлений
вследствие
пассивного,
неконтролируемого всасывания.
Взаимодействие с другими препаратами и пищей.
У старших детей выраженные металлический
привкус и окрашивание эмали зубов и десен,
иногда стойкое.
Частый отказ пациентов от лечения (до 30–35%
от начавших лечение).
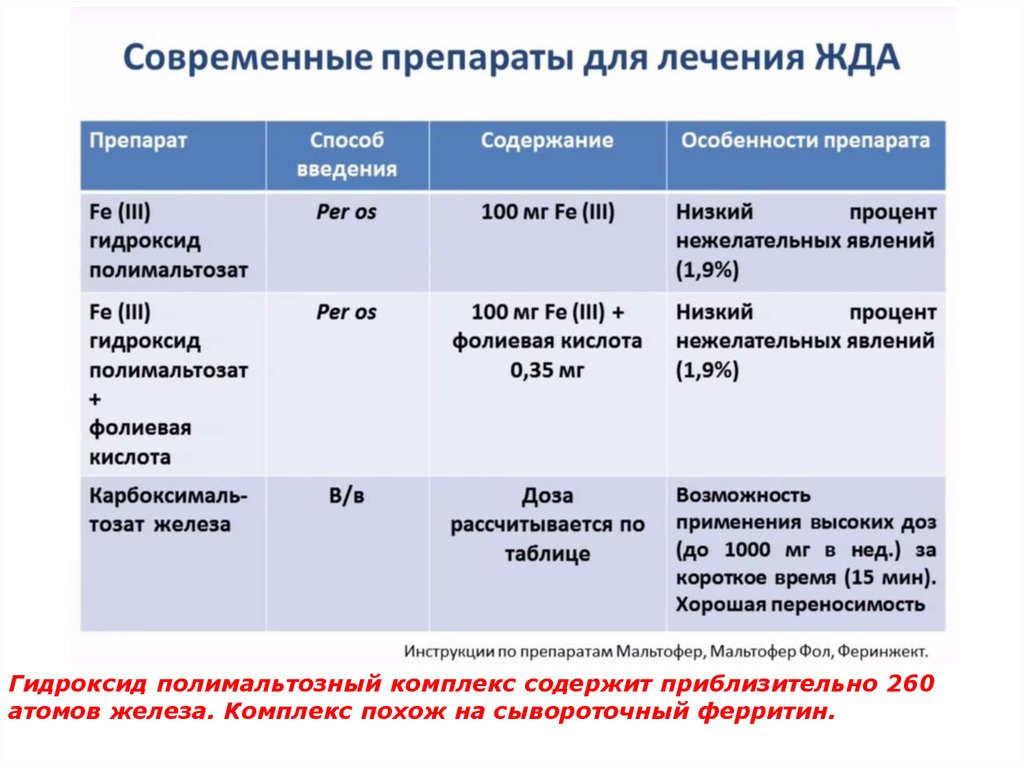
63. Свойства и преимущества препаратов железа на основе гидроксид полимальтозного комплекса (ГПК)
Высокая эффективность.Высокая безопасность, нет риска передозировки,
интоксикации и отравлений.
Не темнеют десны и зубы.
Препараты имеют приятный вкус.
Обладают
отличной
переносимостью,
которая
определяет регулярность лечения.
Отсутствует взаимодействие с медикаментами и
продуктами питания.
Препараты обладают антиоксидантными свойствами.
Разработаны лекарственные формы для всех
возрастных групп (капли, сироп, таблетки).
64.
Гидроксид полимальтозный комплекс содержит приблизительно 260атомов железа. Комплекс похож на сывороточный ферритин.
65. Формы препаратов железа на основе ГПК, разработанные специально для детей
Капли(наиболее удобнаяформа
вследствие
гибкого дозирования)
Мальтофер®
железа(III)-ГПК,
содержащий
50
железа(III)/мл.
1 мл = 20 капель
–
мг
66. Дозы железа
Суточные дозы препаратов железа для приемавнутрь:
детям до 3 лет - 3-5 мг/кг/сут.
от 3 до 12 лет - 45 – 60 мг/сут.
ст. 12 лет – до 120 мг/сут.
Расчет дозы проводится исходя из содержания
элементарного железа в препарате.
Продолжительность ферротерапии - I этап - до
нормализации уровня гемоглобина (как правило, 46 недель), II этап - еще 2 – 3 месяца – в половинной
дозе.
67.
Cотрудники центра детской гематологии, онкологии ииммунологии им. Дмитрия Рогачева (ФНКЦ ДГОИ)
доказали преимущество использования
100% дозы препарата железа (III) на
основе гидроксид полимальтозного
комплекса (ГПК) в течение всего
курса лечения(1-3 мес):
нормализация концентрации СЖ была
зафиксирована у 90,6%, СФ — у 75% детей и
подростков
68.
Если диагноз ЖДА установленправильно, то ответ на применение солевых препаратов железа
или препаратов железа (III) на
основе гидроксид полимальтозного комплекса (ГПК),
будет обязательно!
69. Оценка эффективности ферротерапии:
Наличие ретикулоцитарного криза – увеличениечисла ретикулоцитов на 50% от исходного уровня
через 7 – 10 дней после лечения.
При адекватной терапии должно происходить
увеличение показателя Hb на 1 гр в сутки.
Увеличение этого показателя более 10 гр за
10 дней отражает адекватность терапии.
70.
Если отсутствует ретикулоцитарнаяреакция, являющаяся самым ранним
ответом на лечение, и отсутствуют
повышение концентрации Hb на 10 г/л и
гематокрита на 3% к концу 4нед.
лечения, то следует остановить
лечение и пересмотреть диагноз,
так как, скорее всего, у больного имеется
не ЖДА
71.
Железорефрактерная железодефицитная анемия[IRIDA]
Это наследуемое по аутосомно-рецессивному типу
заболевание, причиной которого является мутация в
гене ТМРRSS6.
В результате повышается концентрация
гепцидина, который ингибирует всасывание железа в
кишечнике и высвобождение железа из макрофагов.
Лечение этой разновидности ЖДА пероральными
препаратами железа неэффективно, частичный эффект
можно получить при использовании парентеральных
препаратов железа.
Ironrefractory iron deficiency anemia − IRIDA) [Baker R.D., Greer F. R. Committee on Nutrition American Academy ofPediatrics. Diagnosis and
prevention of iron deficiency and iron-deficiency anemia in infants and young children (0-3 years of age) // Pediatrics. — 2010. — Vol. 126, N5.-P.
1040-1050
72.
Показания для назначения парентеральныхпрепаратов железа при ЖДА:
Синдром мальабсорбции.
Заболевания ЖКТ воспалительного характера.
Состояния после резекции желудка, тонкого
кишечника.
73.
Препараты железа для парентерального приема:феррум лек для в/м введения,
феррум лек для в/в введения,
венофер,
жектофер,
фербитол,
имферон,
Феррлецит
Карбоксилмальтозат железа
74.
75.
Расчет курсовой дозы для парентеральныхпрепаратов железа:
D (мг) = (78 - 0,35*Hb (г/л))* М (кг.)
где D - курсовая доза железа;
Hb - гемоглобин;
М - масса ребенка.
76. Доза препаратов Ж. для парантерального введения
Суточные дозы препаратов для парентеральноговведения:
1 – 12 мес. – до 25 мг/сутки
1 – 3 года – 25 – 40 мг/сутки
старше 3 лет – 40 – 50 мг/сутки
Курсовое количество инъекций =
курсовая доза : суточная доза препарата
Парентеральные препараты лучше использовать не
ежедневно, а с интервалом в 1 – 2 дня.
77. Гемотрансфузии
Показания:Hb < 60 г/л у детей ст. 1 мес.;
признаки нарушения центральной гемодинамики;
геморрагический шок;
гипоксического синдром.
У детей с заместительной целью применяются эритроцитарная масса или отмытые
эритроциты в дозе 10 – 15 мл/кг. Цельная
кровь для этих целей не используется.
78. Профилактика
Антенатальная:Женщинам со 2-ой половины беременности назначают
препараты железа или поливитамины, обогащенные
железом в дозе 40-60 мг/сут.
При повторной или многоплодной беременности
обязателен приём препаратов железа на протяжении
2-го и 3-го триместра в дозе 40-60 мг/сут.
79. Постнатальная профилактика ЖДА
ДиетотерапияФерротерапия
Рекомендации ВОЗ (2001). WHO/NHD/01.3.
http://www.who.int/nutrition/publications/micronutrients/guidelines_for_Iron_supplementation.pdf
80. Постнатальная профилактика ЖДА: дети до 2 лет
КатегорииДоза
Длительность
курса
Все дети от 6 до
12 мес.
12,5 мг/сут. +
50 мг фол. к-ты
с 6 до 12 мес.
(6 мес.)
Все дети до 2 лет в
регионах с высокой
распространенностью
ЖДА (>40%)
12,5 мг/сут. +
50 мг фол. к-ты
с 6 до 24 мес.
(18 мес.)
Все
недоношенные
дети
12,5 мг/сут. +
50 мг фол. к-ты
с 2 до 24 мес.
(22 мес.)
Рекомендации ВОЗ (2001). WHO/NHD/01.3.
http://www.who.int/nutrition/publications/micronutrients/guidelines_for_Iron_supplementation.pdf
81. Рекомендации Американской академии педиатрии (American Academy of Pediatrics, 2010 г.)
Доношенные здоровые дети имеют достаточныезапасы железа в организме в первые 4 мес. жизни. В
связи с небольшим содержанием железа в грудном
молоке
детям,
находящимся
на
грудном
вскармливании,
показано
дополнительное
назначение железа (1 мг железа на 1 кг массы тела
в сутки), начиная с 4 мес. и до введения прикорма
(например, каши, обогащенной железом).
(Baker R.D., Greer F.R. Diagnosis and prevention of iron deficiency and iron-deficiency anemia in infants and young children (0–3 years of age). Pediatrics.
2010; 126(5): 1040–1050)
82. Диспансеризация
Диспансерная группа II на 6 – 12 месяцев.Диспансерный осмотр 1 раз в месяц.
Гематологический контроль сначала 1 раз в
месяц (3 мес), затем ежеквартально.
83.
БлагодарюБЛАГОДАРЮ
заЗА ВНИМАНИЕ!
внимание
84. Вопрос
Причина нарушения когнитивныхфункций при ЖДА?
Почему ребенку с гипотрофией II-III
степени суточный объем пищи
рассчитывается на фактическую, а не
долженствующую массу?

































































 medicine
medicine








