Similar presentations:
Острые расстройства пищеварения
1.
2.
ОСТРЫЕ РАССТРОЙСТВА ПИЩЕВАРЕНИЯдиспепсии –
функциональные нарушения желудочно-кишечного тракта
у детей раннего возраста, которые объясняются:
незрелостью пищеварительного аппарата.
Формы острых нарушений питания
а) простая диспепсия,
б) токсическая диспепсия,
в) парентеральная диспепсия.
Причины развития
простой диспепсии
Основная причина:
Различные нарушения
при вскармливании ребенка
(алиментарные факторы):
-Перекорм
-Одностороннее вскармливание
-Неправильное введение прикорма
Предрасполагающие факторы:
-Перегревание ребенка
-Недоношенность
-Рахит
-Диатезы
-Дефекты ухода
3.
Клиническая картина.Предвестники болезни:
Снижение аппетита,
беспокойство, срыгивание, учащение стула.
Общее состояние ребенка мало изменяется.
Через 1-2 дня после появления предвестников
развиваются явные признаки болезни.
- Стул учащается до 5-7 раз в сутки,
становится все более жидким,
окраска его делается пестрой.
- Кал принимает вид рубленого яйца
с белыми, желтыми
и зеленоватыми комочками,
с небольшой примесью слизи.
- Живот вздут, определяется урчание в кишечнике,
частое отхождение газов;
- изредка бывает рвота после еды.
- Температура тела - нормальная.
- Кожные покровы у ребенка бледные, прибавка массы тела замедляется.
- При осмотре слизистой оболочки рта может быть молочница.
4.
Лечение.I.
Водно-чайная пауза на срок от 6 до 12 ч.
Ребенку дают кипяченую воду,
слегка подслащенный чай, 5% раствор глюкозы,
регидрон, оралит.
Жидкость должна иметь комнатную температуру.
Питье дают небольшими порциями
(1 чайная ложка через 3-5-10 минут)
в количестве около 100-150 мл на 1 кг массы тела за сутки.
II.
По истечении 6-12 ч ребенка начинают кормить.
Для больного диспепсией наилучшим
лечебным питанием является грудное молоко
Из искусственных лечебных смесей лучший эффект
дают адаптированные кисломолочные смеси
(НАН с бифидобактериями).
В первые 2-3 дня общее количество пищи
должно быть на 1/2, 1/3 меньше обычного.
5.
Профилактика.1.Правильная организация питания, режима дня, ухода за ребенком
2.Пропаганда грудного вскармливания, его правильное проведение
3.Своевременная дача полноценного прикорма.
Токсическая диспепсия
Причины развития
токсической диспепсии
Предрасполагающие факторы:
-Перегревание ребенка
-Недоношенность
-Рахит
-Диатезы
1. Различные нарушения
при вскармливании ребенка
(алиментарные факторы):
-Перекорм
-Одностороннее вскармливание
-Неправильное введение прикорма
2. Инфекционный фактор
-Нарушения санитарно-гигиенических
требований при приготовлении пищи
-Дефекты ухода
6.
Заболевание начинается остро:Неукротимая рвота
Учащается стул (до 15 -20 раз в сутки),
Повышается температура тела до 38-390С
Стул быстро становится водянистым,
имеет комочки слущенного эпителия, слизи
В связи со значительной потерей жидкости
из-за рвоты и поноса развивается
обезвоживание.
Степени обезвоживания
(эксикоза)
I степень эксикоза
- дефицит массы тела – до 5% Ребенок активный, жадно пьет жидкость. Небольшая бледность
кожных покровов, незначительное снижение тургора тканей,
снижается влажность слизистых, незначительно западает большой родничок.
Легкая тахикардия. Суточный диурез не изменен.
7.
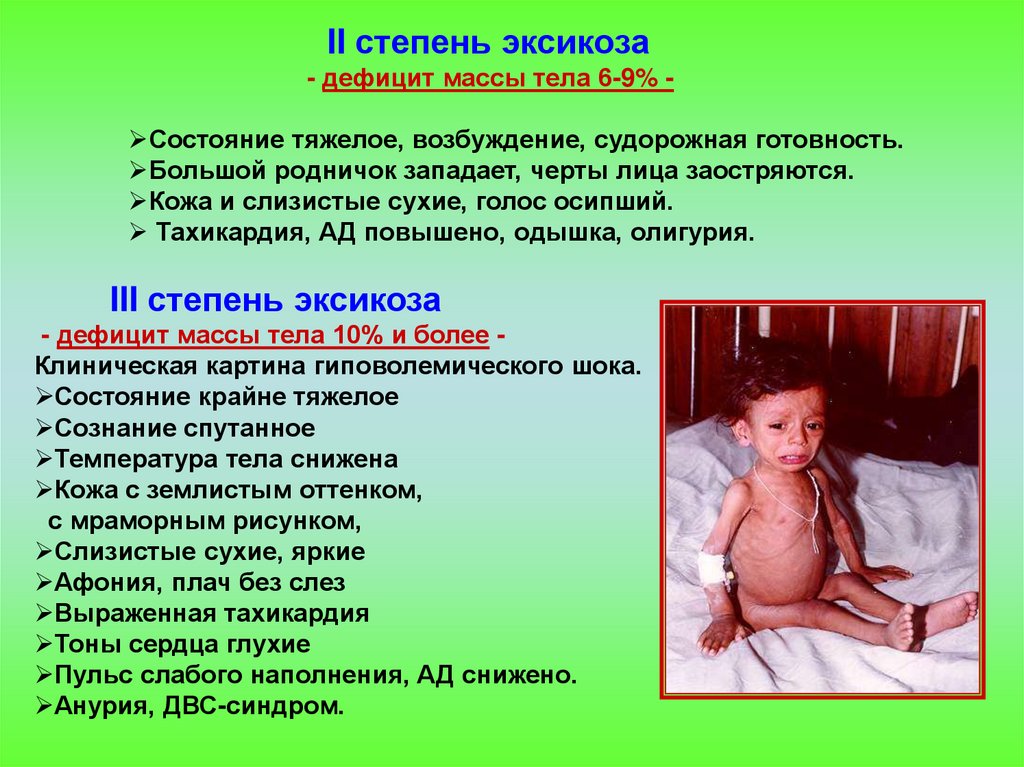
II степень эксикоза- дефицит массы тела 6-9% Состояние тяжелое, возбуждение, судорожная готовность.
Большой родничок западает, черты лица заостряются.
Кожа и слизистые сухие, голос осипший.
Тахикардия, АД повышено, одышка, олигурия.
III степень эксикоза
- дефицит массы тела 10% и более Клиническая картина гиповолемического шока.
Состояние крайне тяжелое
Сознание спутанное
Температура тела снижена
Кожа с землистым оттенком,
с мраморным рисунком,
Слизистые сухие, яркие
Афония, плач без слез
Выраженная тахикардия
Тоны сердца глухие
Пульс слабого наполнения, АД снижено.
Анурия, ДВС-синдром.
8.
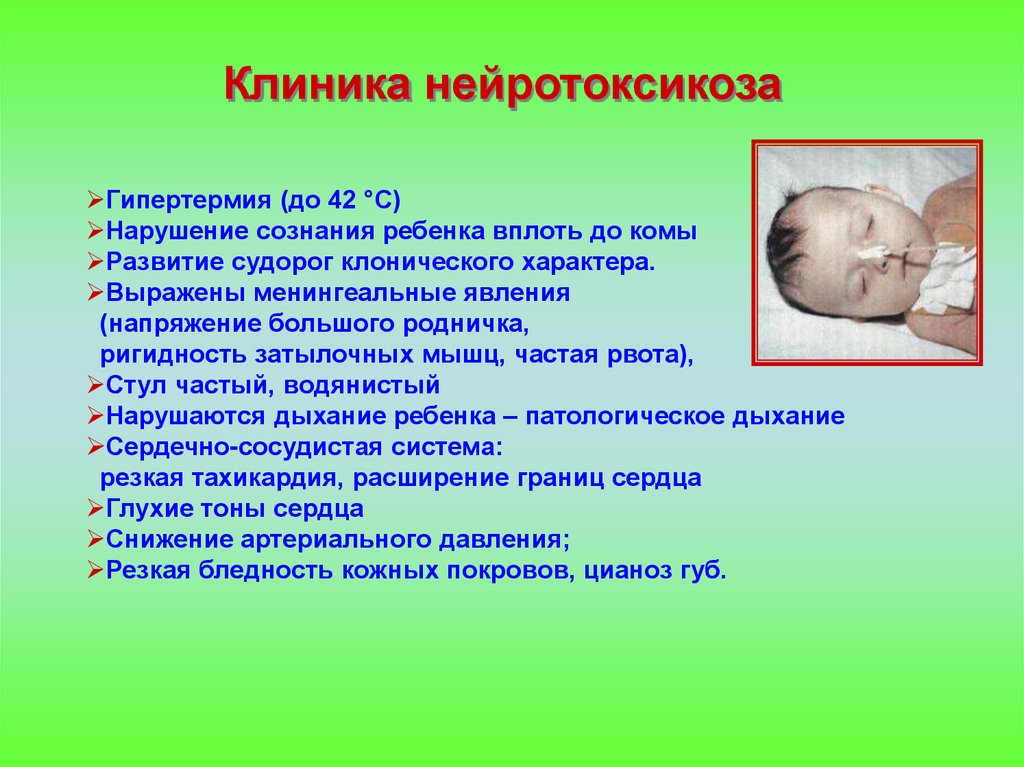
Клиника нейротоксикозаГипертермия (до 42 °С)
Нарушение сознания ребенка вплоть до комы
Развитие судорог клонического характера.
Выражены менингеальные явления
(напряжение большого родничка,
ригидность затылочных мышц, частая рвота),
Стул частый, водянистый
Нарушаются дыхание ребенка – патологическое дыхание
Сердечно-сосудистая система:
резкая тахикардия, расширение границ сердца
Глухие тоны сердца
Снижение артериального давления;
Резкая бледность кожных покровов, цианоз губ.
9.
Принципы лечениятоксической диспепсии
1. Регидратация
При I степени – пероральная регидратация в 2 этапа.
1 этап (первые 6 часов) – срочное восполнение жидкости
Количество вводимой жидкости
60-80-100мл/кг массы тела за 4-6 часов
Расчет жидкости:
V= М х Р х 10
М – масса тела, Р – дефицит массы тела (%)
10 – коэффициент пропорциональности.
2 этап (последующие 18 часов) – поддерживающая терапия
80-100мл/кг в сутки
При продолжающихся потерях жидкости:
+10мл/кг на каждый водянистый стул,
+10мл/кг на 10С выше 370С
Растворы дают по1чайной ложке каждые 3-5-10 минут
10.
Пероральная регидратация проводится:-бессолевыми растворами
сладкий чай, рисовый отвар, кипяченая вода
-глюкозо-солевыми растворами
«Оралит», «Регидрон», «Энтеродез», «Гастролит»
При ухудшении состояния или неадекватности проводимой
пероральной регидратации переходят на парентеральную
При II-III степени эксикоза
проводится
парентеральная регидратация:
-коллоидные растворы –
плазма, реополиглюкин
-кристаллоидные растворы раствор глюкозы, гемодез, физраствор, Рингера
-полиионные растворы ацесоль, дисоль, трисоль, хлосоль.
Учет введенной и выделенной жидкости!
11.
Критерии адекватной регидратации- цвет кожных покровов
- пульс и ЧД
-увеличение массы тела в первый день – на 6-8%,
-в последующие – на 2-4% (не более 50-100 г за сутки)
Признаки передозировки жидкости
- напряженный пульс,
- выбухание большого родничка,
- брадикардия, отеки, рвота.
2. Диетотерапия
- В начале – 6-12 часов - голодная (водно-чайная пауза),
отмена нового продукта (прикорма).
- Затем в течение 2-4 дней –
уменьшение объема пищи на 15-20%
при легких и средне-тяжелых формах,
до 50% - при тяжелых формах.
- Кратность введения – до 6-10 раз в сутки (через 2-3 часа).
- К концу 5-7 суток в зависимости от состояния ребенка
пищевой рацион доводят до физиологической нормы.
12.
- Оптимальным продуктом является грудное молоко,при его отсутствии –
адаптированные смеси с эубиотиками (НАН с бифидобактериями).
- Детям старше 6 месяцев – овощное пюре в виде пюре, пюре-супы,
5%-ная рисовая, гречневая каша,
затем с 5 -7 дня – расширение пищевого рациона.
- Детям старше года – в первые 3-4 дня протертая, пюрированная пища,
затем расширение рациона, за исключением молочных продуктов.
3. Медикаментозная терапия
-Ферментотерапия –
-абомин, панцитрат, фестал, панзинорм.
- Бактериофаги -Биопрепараты –
-бифидумбактерин, бактисуптил, нормазе, хилак-форте, аципол
-Витамины –
- группы В, С.
При лечении тяжелых форм токсической диспепсии,
с проявлениями гиповолемического шока
проводят синдромную терапию: глюкокортикоиды, кардиотоники,
сердечные гликозиды, оксигенотерапия и др.
13.
Закрепление материалаФормы острых нарушений питания ?
Причины развития
простой диспепсии ?
а) простая диспепсия,
б) токсическая диспепсия,
в) парентеральная диспепсия.
Алиментарные факторы:
-Перекорм
-Одностороннее вскармливание
-Неправильное введение прикорма
Причины развития
токсической диспепсии?
Степени обезвоживания?
1. Алиментарный фактор
2. Инфекционный фактор
I степень эксикоза
- дефицит массы тела – до 5% -
Принципы лечения
токсической диспепсии?
II степень эксикоза
- дефицит массы тела 6-9% -
1. Регидратация
(оральная и парентеральная)
2. Диетотерапия
3. Медикаментозная терапия
III степень эксикоза
- дефицит массы тела 10% и более -
14.
ПроблемыТоксическая диспепсия
признаки обезвоживания
Простая диспепсия
снижение аппетита, беспокойство,
срыгивание, учащение стула,
приостановка прибавки веса








 medicine
medicine








