Similar presentations:
Витамин D - резистентный рахит (фосфат - диабет)
1.
Витамин D резистентный рахит(фосфат-диабет)
Выполнила:
студентка 639 группы
Щеглова Юлия Владимировна
2.
Витамин D-резистентный рахит(син.: гипофосфатемический рахит, фосфат-диабет)
- Наследственное
заболевание, связанное с
дефектом
реабсорбции фосфатов в
проксимальных
канальцах,
проявляющееся у детей
фосфатурией,
гипофосфатемией и
выраженными
рахитическими
изменениями,
резистентными к
обычным дозам
витамина D.
3.
Кодирование по МКБ-10:N25 - Нарушения, развивающиеся в результате дисфункции почечных
канальцев
По локализации транспортного дефекта : заболевание относится к
проксимальным тубулопатиям
Формы гипофосфатемического рахита, протекающие с
изолированным нарушением проксимальной реабсорбции
фосфатов в почках:
• гипофосфатемический рахит, X-сцепленный доминантный
(OMIM 307800);
• гипофосфатемический рахит, аутосомно-доминантный (OMIM
193100);
• гипофосфатемический рахит, аутосомно-рецессивный (OMIM
241520; OMIM 613312);
• наследственный гипофосфатемический рахит с
гиперкальциурией (OMIM 241530).
Х-сцепленный доминантный гипофосфатемический рахит является
наиболее частой наследуемой формой рахита с частотой встречаемости
1:20000 - 1:50000 живых новорожденных. Другие наследственные формы
встречаются реже.
4.
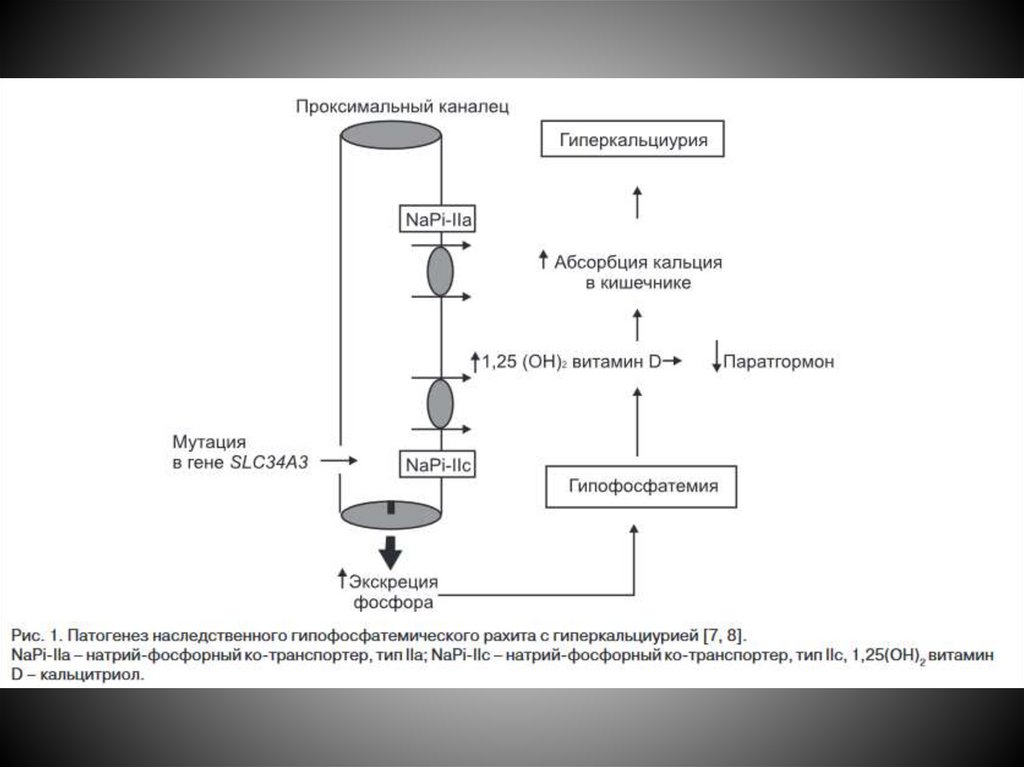
Этиология и Патогенез заболеванияХ-сцепленный доминантный гипофосфатемический рахит - мутации в
гене фосфат-регулирующей гомологичной эндопептидазы в локусе
Хр22.1, которые приводят к нарушению ферментных систем,
осуществляющих протеолиз FGF23. Избыток FGF23 обуславливает
нарушение реабсорбции фосфатов в проксимальных канальцах почек, что
формирует характерный биохимический фенотип, проявляющийся
фосфатурией, гипофосфатемией, низким или нормальным, но
неадекватно сниженным относительно гипофосфатемии уровнем
1,25(OH)2D3.
• Причина аутосомно-доминантного гипофосфатемического рахита –
мутация в гене FGF23 на хромосоме 12p13.3, формирующих устойчивость
фактора к протеолитическому расщеплению.
• Причина аутосомно-рецессивного гипофосфатемического рахита мутации в гене дентин матриксного протеина 1 на хромосоме 4q21 или
гене эктонуклеоид пирофосфатазы/фосфодиэстеразы 1 на хромосоме
6q22-q23, так же способствующие повышению концентраций FGF23.
• Аутосомно-рецессивный наследственный гипофосфатемический рахит с
гиперкальциурией развивается вследствие мутаций в гене SLC4A3 на
хромосоме 9q34, непосредственно кодирующем натрий-фосфатный
котранспортер (NPT2c) люминальной мембраны проксимальных
канальцев.
5.
Этиология и Патогенез заболеванияПатогенетические механизмы развития
заболевания включают:
1) первичный дефект реабсорбции фосфатов
в проксимальных почечных канальцах;
2) вторичное нарушение процессов
активации витамина Д;
3) сочетанный дефект реабсорбции кальция и
фосфата в кишечнике и почках.
6.
Этиология и Патогенез заболевания• Нарушение реабсорбции фосфатов в проксимальном канальце
приводит к развитию гипофосфатемии, которая, в свою
очередь, посредством стимулирующего влияния на 1αгидроксилазу, приводит к повышенному синтезу биологически
активного метаболита витамина D – 1,25(ОН) 2 D.
• Результатом являются увеличение кишечной абсорбции
кальция и снижение уровня паратгормона (ПТГ).
• Увеличение экскреции кальция с мочой за счет сниженной ПТГзависимой реабсорбции кальция в дистальном отделе нефрона
обуславливает развитие нефрокальциноза, уролитиаза.
• Повышение сывороточного уровня 1,25(ОН) 2 D в
сочетании с гиперкальциурией является отличительной чертой
наследственного гипофосфатемического рахита.
7.
8.
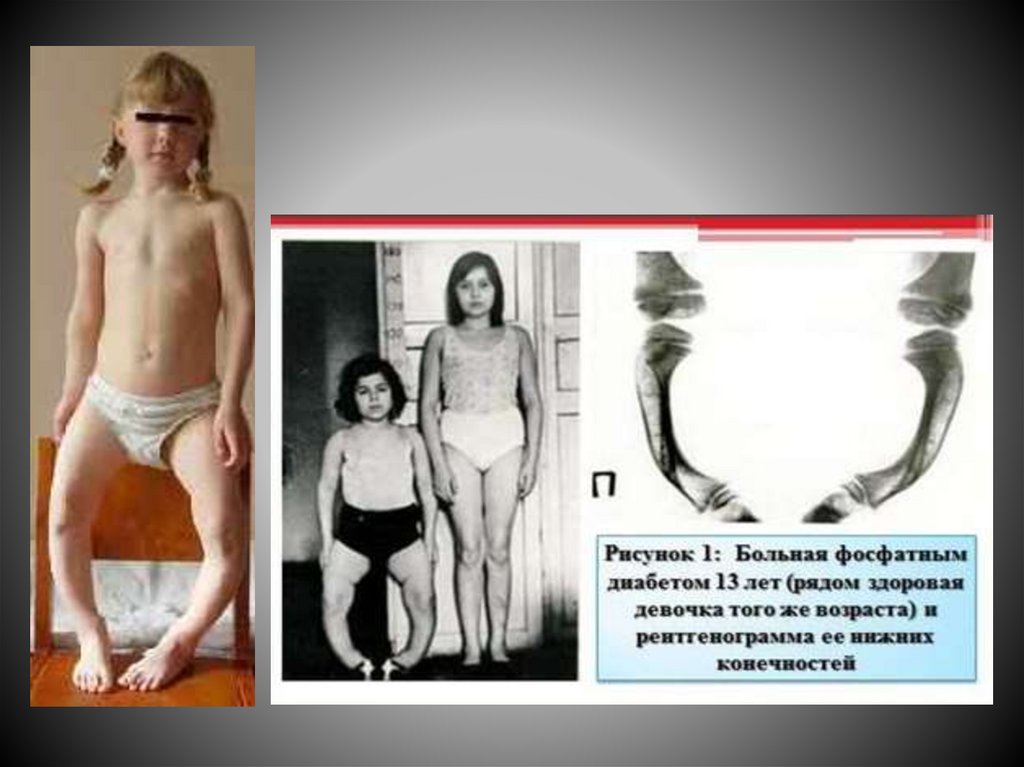
Клиническая картинаЗаболевание манифестирует в возрасте 9-13 месяцев.
Клинические симптомы:
- общее состояние обычно не нарушено,
- отставание в росте,
- наиболее ранний симптом – прогрессирующее, несмотря на
проведение профилактики рахита обычными дозами витамина D,
деформации нижних конечностей – чаще варусные (О-образные),
- деформация коленных и голеностопных суставов;
- утолщение костей в области лучезапястных суставов;
- остеопороз;
- переломы конечностей;
- снижение мышечного тонуса;
- при пальпации - болезненность в костях бедер и голеней (иногда из-за
сильных болей ребенок перестает ходить)
- зубы появляются с опозданием, типичны дефекты эмали и
множественный кариес.
9.
Диагностика• Жалобы и анамнез - важен анализ родословной:
поиск случаев подтверждённого заболевания у
членов семьи и родственников.
• Диагностика заболевания основывается на
выявлении у пациентов с гипофосфатемическим
рахитом повышенной экскреции с мочой кальция и
УЗ-признаки нефрокальциноза и/или уролитиаза
до назначения препаратов фосфора и активных
метаболитов витамина D.
10.
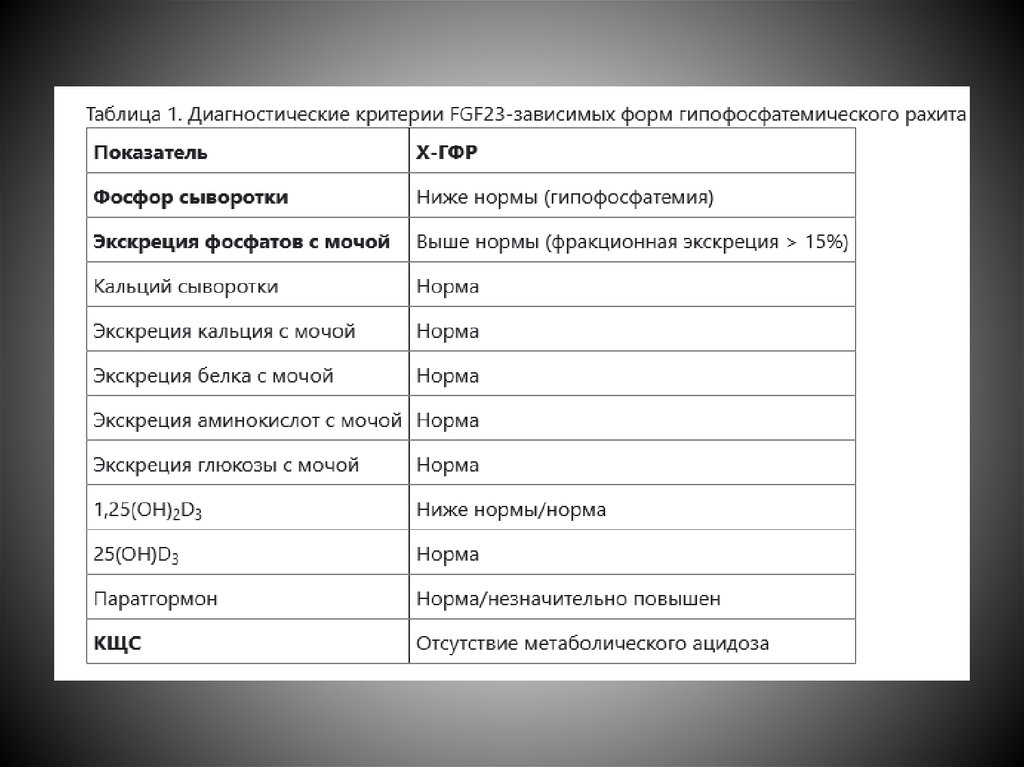
Диагностика-
Биохимический анализ крови (БАК):
гипофосфатемия (менее 0,8 ммоль/л);
активность щелочной фосфатазы (ЩФ) в
2-3 раза выше нормы;
кальций сыворотки в норме;
Исследование гормонального
профиля:
Уровень 25(OH)D3 в норме
повышение уровня 1,25(ОН) 2D,
снижение уровня ПТГ.
Суточное исследование мочи:
гиперфосфатурия более 20 мг/кг/сут.
Наиболее точным показателем для
оценки потерь фосфора с мочой
является максимальный тубулярный
транспорт фосфора – максимальная
реабсорбция фосфора по отношению к
скорости клубочковой фильтрации
(TmP/GFR= фосфор крови – фосфор
мочи × креатинин крови/креатинин
мочи), который имеет свои возрастные
нормативы.
11.
12.
Диагностика• Генетический анализ: обнаружение характерной мутации в Ххромосоме;
• Результаты рентгенографии или МРТ трубчатых костей,
рентгеноденситометрия позволяют диагностировать степень
выраженности нарушения минерализации костной ткани.
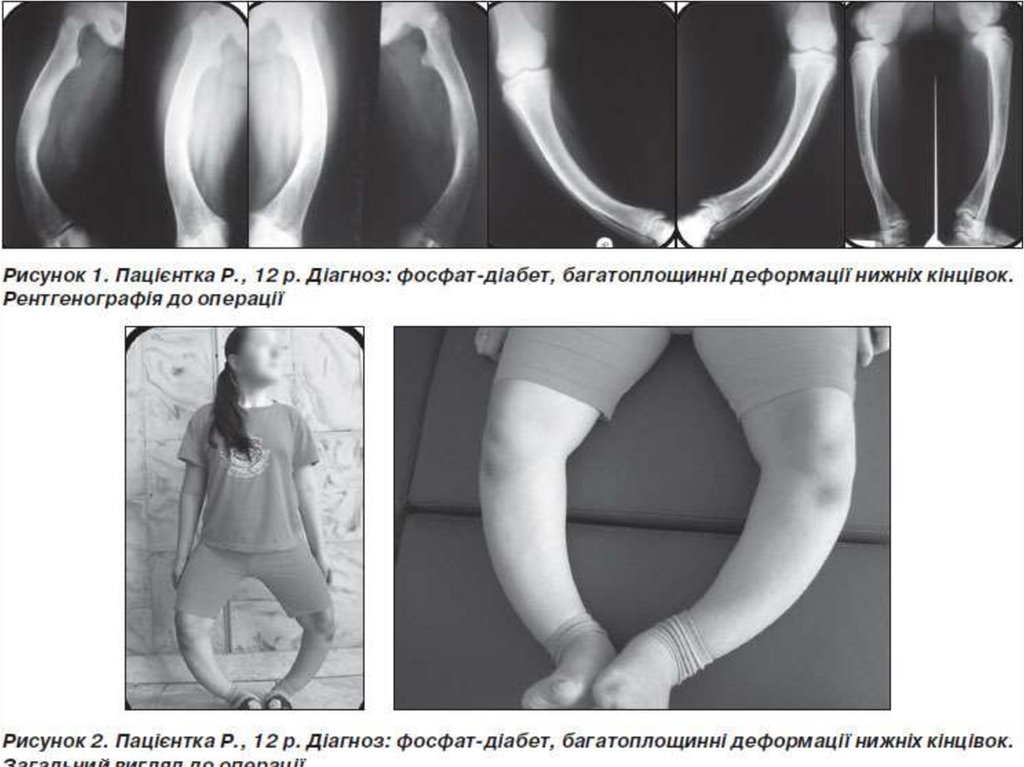
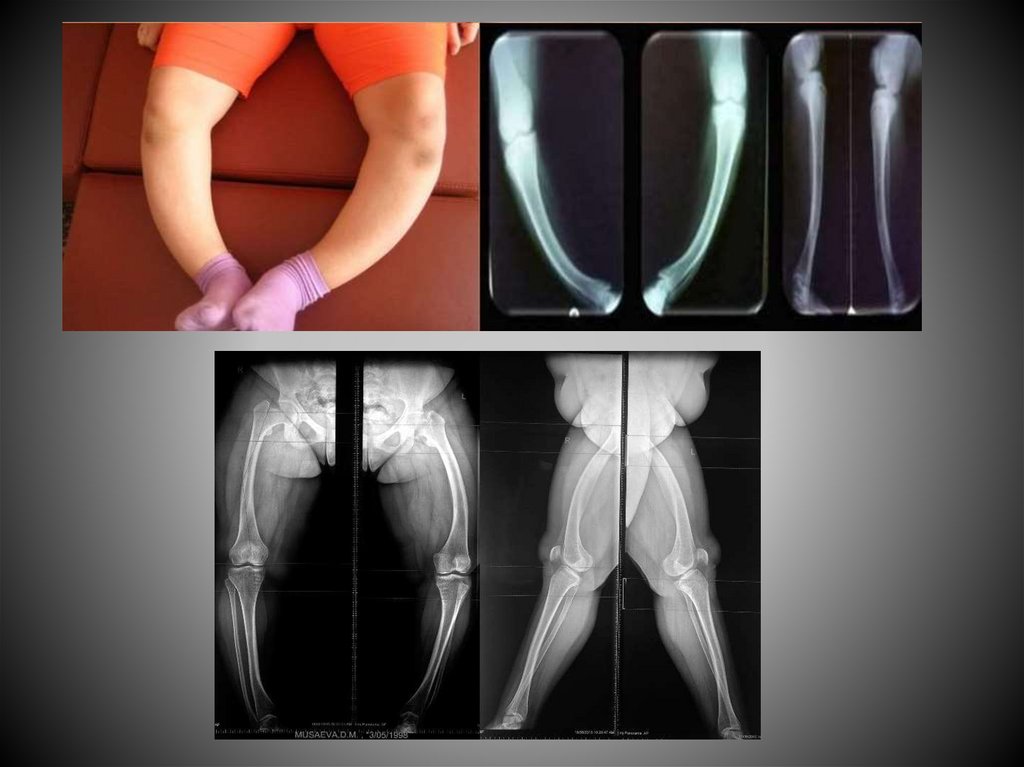
Рентгенография костей - определяется изменения в дистальных
отделах бедренных костей, в проксимальной части
большеберцовых костей - в виде блюдцеобразного расширения
метафизов, бахромчатые концы длинных трубчатых костей,
остеопороз, утолщение надкостницы, добавочные косточки в
суставах и экзостозы в месте прикрепления сухожилий,
варусная деформация нижних конечностей.
• По данным УЗИ почек - у нелеченых детей всегда в норме, но в
ходе лечения 1,25- дигидрокси-витамином D3 необходим
динамический контроль УЗИ почек в связи с возможностью
развития нефрокальциноза.
13.
14.
15.
16.
ЛечениеСтандартная терапия гипофосфатемических рахитов основана на одновременном
назначении неорганических фосфатов и активных аналогов витамина D и направлена
на:
• клиническое излечение рахита,
• улучшение гистологии костной ткани.
Раннее начало лечения позволяет избежать деформации костей!
Дозы и длительность лечения определяются выраженностью рахитических изменений,
уровнем фосфатов в крови, возрастом пациентов.
Более высокие дозы препаратов необходимы в начале терапии и в периоды
интенсивного роста ребенка.
Оптимальные дозы фосфатов не определены. Обычно рекомендуется пероральный
прием фосфата в дозе 30-40 мг/кг в день в 4-5 приемов. Возможно повышение дозы
фосфатов в периоды интенсивного роста (до 55-70 мг/кг в день по элементарному
фосфору).
Цель – достижение уровня фосфатов сыворотки 1,0-1,2 ммоль/л. В настоящее время
применяется раствор неорганических фосфатов , содержащий 7,44 мг элементарного
фосфора в 1 мл.
В большинстве случаев не удается полностью нормализовать уровень фосфатов в
сыворотке.
17.
Лечение• 1,25-дигидрокси-витамин D3.
Ежедневная доза 0,02-0,05 мкг/кг/сут (20-50 нг/кг/сут)
в 2-3 приема.
Оптимальные дозы не определены. С целью предотвращения
формирования нефрокальциноза необходим динамический контроль:
- экскреции кальция с мочой,
- содержания кальция, фосфора,
- активности щелочной фосфатазы в сыворотке крови,
- УЗИ почек.
В качестве альтернативы кальцитриолу может быть использован
альфакальцидол.
В ряде случаев, при формировании необратимых изменений костей,
оказывается необходимой хирургическая коррекция, которая должна
проводиться после закрытия эпифизарных зон роста.
18.
Ведение пациентов и реабилитационныемероприятия
• 1. В начале терапии, в течение четырех недель,
рекомендуется еженедельный (1 раз в неделю) контроль
лабораторных показателей, уровней кальция, фосфора,
щелочной фосфатазы, паратгормона в крови, экскреции
кальция, фосфатов с мочой; позднее - амбулаторный
контроль роста, лабораторных данных для оптимальной
адаптации терапии должен проводиться не менее
четырех раз в год.
2. Необходимость радиологического контроля
рахита определяется клиническими и биохимическими
контрольными показателями.
3. УЗИ почек должно проводиться не менее 1 раза в год
для исключения нефрокальциноза.
19.
Прогноз• Терапия фосфатом и 1,25(OH)2D3
способствует излечению фосфат-диабета,
структура костной ткани полностью не
восстанавливается.















 medicine
medicine








