Similar presentations:
Заболевания ободочной кишки
1.
Заболевания ободочной кишки2.
НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ(НЯК)
• Неспецифический язвенный колит — это
хроническое заболевание толстой кишки
неясной этиологии.
• Он характеризуется рецидивирующим
течением с гнойно - геморрагическим
поражением слизистой толстой кишки.
• Развитием системных и локальных
осложнений.
3.
Этиология• Этиология язвенного колита неизвестна.
Обсуждаются три основных концепции:
• 1.Заболевание вызывается непосредственным
воздействием некоторых экзогенных факторов
(основная причина- инфекция).
• 2. Язвенный колит является аутоиммунным
заболеванием.
• 3. Это заболевание, обусловлено дисбалансом
иммунной системы желудочно-кишечного
тракта.
4.
Патологическая анатомия• В острой стадии язвенного колита
отмечаются экссудативный отек и
полнокровие слизистой оболочки,
• утолщение и сглаженность складок.
• По мере развития процесса нарастает
деструкция слизистой оболочки и
образуются изъязвления, проникающие
лишь до подслизистого, реже, до
мышечного слоя.
5.
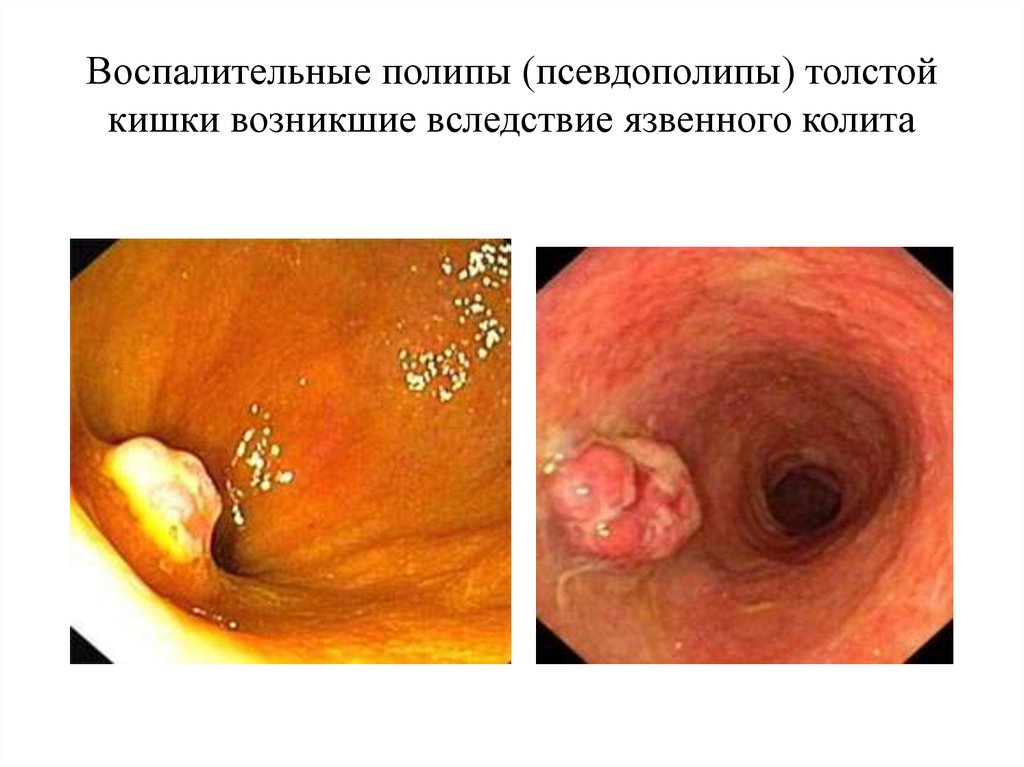
Хронический язвенный колит• характерно наличие псевдополипов
(воспалительных полипов).
• Это островки слизистой оболочки,
сохранившейся при ее разрушении,
• или же конгломерат, образовавшийся
вследствие избыточной регенерации
железистого эпителия.
6.
Воспалительные полипы (псевдополипы) толстойкишки возникшие вследствие язвенного колита
7.
Классификация1. По протяженности процесса различают:
• - дистальный колит (в виде проктита или
проктосигмоидита);
• - левосторонний колит
• - тотальный колит
2. По выраженности клинических проявлений
• - легкое течение заболевания, средней тяжести и тяжелое.
3. По характеру течения заболевания:
• - молниеносная форма;
• - острая форма (первая атака);
• - хроническая рецидивирующая форма (с
повторяющимися обострениями, не чаще 1 раза в 6—8
мес.);
• - непрерывная форма (затянувшееся обострение более 6
мес. при условии адекватного лечения).
8.
Клинической картины язвенного колитаМестные симптомы (диарея, запор , боль в
животе, кишечные кровотечения, тенезмы)
общие проявления токсемии (лихорадка,
снижение массы тела, тошнота, рвота,
слабость и др.).
9.
Тяжелое тотальное поражение толстой кишки• Профузная диарея с кровью, схваткообразная
боль в животе, анемия.
• симптомы интоксикации (лихорадка, снижение
массы тела, выраженная общая слабость).
• Осложнения — токсический мегаколон,
перфорация толстой кишки и массивное
кишечное кровотечение.
• Особенно неблагоприятное течение
наблюдается у больных с молниеносной
формой язвенного колита.
10.
Местные осложнения• Перфорация толстой кишки,
• острая токсическая дилатация толстой
кишки (или токсический мегаколон),
• массивные кишечные кровотечения,
• рак толстой кишки.
11.
Острая токсическая дилатация толстой кишки• Одно из самых опасных осложнений
язвенного колита. Развивается вследствие
тяжелого язвенно-некротического процесса и
связанного с ним токсикоза.
• Токсическая дилатация характеризуется
расширением сегмента или всей пораженной
кишки.
• Больные с токсической дилатацией нуждаются
в интенсивной консервативной терапии.
• При ее неэффективности выполняется
оперативное вмешательство.
12.
Перфорация толстой кишки• Наиболее частой причиной смерти при
молниеносной форме язвенного колита, особенно
при развитии острой токсической дилатации.
• Вследствие обширного язвенно-некротического
процесса стенка толстой кишки истончается,
теряет свои барьерные функции.
• Помимо этого, решающую роль в возникновении
перфорации играет бактериальная флора.
• Лечение перфорации только хирургическое.
13.
Массивные кишечные кровотечения• Встречаются сравнительно редко.
• Адекватная противовоспалительная и
гемостатическая терапия позволяют
избежать операции.
• При продолжающихся кровотечениях
показана операция.
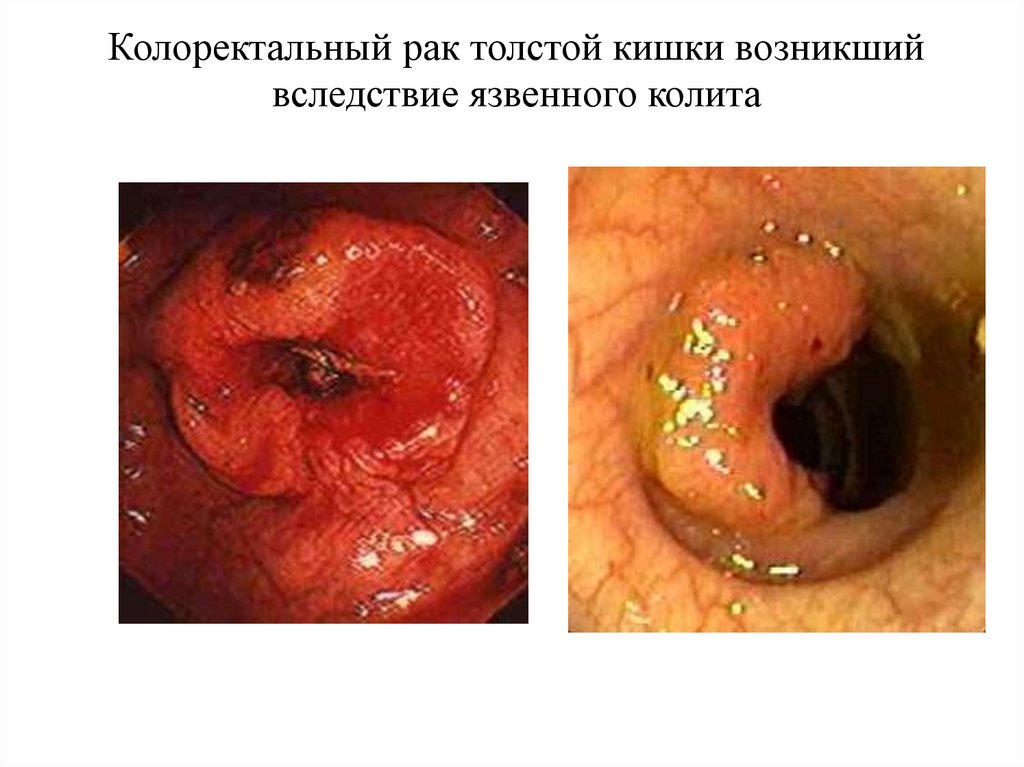
• Риск развития рака толстой кишки при
язвенном колите резко возрастает при
длительности заболевания свыше 10 лет
14.
Колоректальный рак толстой кишки возникшийвследствие язвенного колита
15.
Системные осложнения• Могут встречаться поражения печени,
слизистой оболочки полости рта, кожи,
суставов.
• Точный генез до конца не изучен.
• В их формировании участвуют чужеродные,
в том числе токсические, агенты,
поступающие в организм из просвета
кишки, и иммунные механизмы.
16.
Эндоскопическая картина• выделяют четыре степени активности воспаления в кишке:
• I степень (минимальная) характеризуется отеком слизистой
оболочки, гиперемией, отсутствием сосудистого рисунка,
легкой контактной кровоточивостью, мелкоточечными
геморрагиями.
• II степень (умеренная) определяется отеком, гиперемией,
зернистостью, контактной кровоточивостью, наличием эрозий,
сливными геморрагиями, фибринозным налетом на стенках.
• III степень (выраженная) характеризуется появлением
множественных сливающихся эрозий и язв на фоне описанных
выше изменений в слизистой оболочке. В просвете кишки гной
и кровь.
• IV степень (резко выраженная), кроме перечисленных
изменений, определяется формированием псевдополипов и
кровоточащих грануляций.
17.
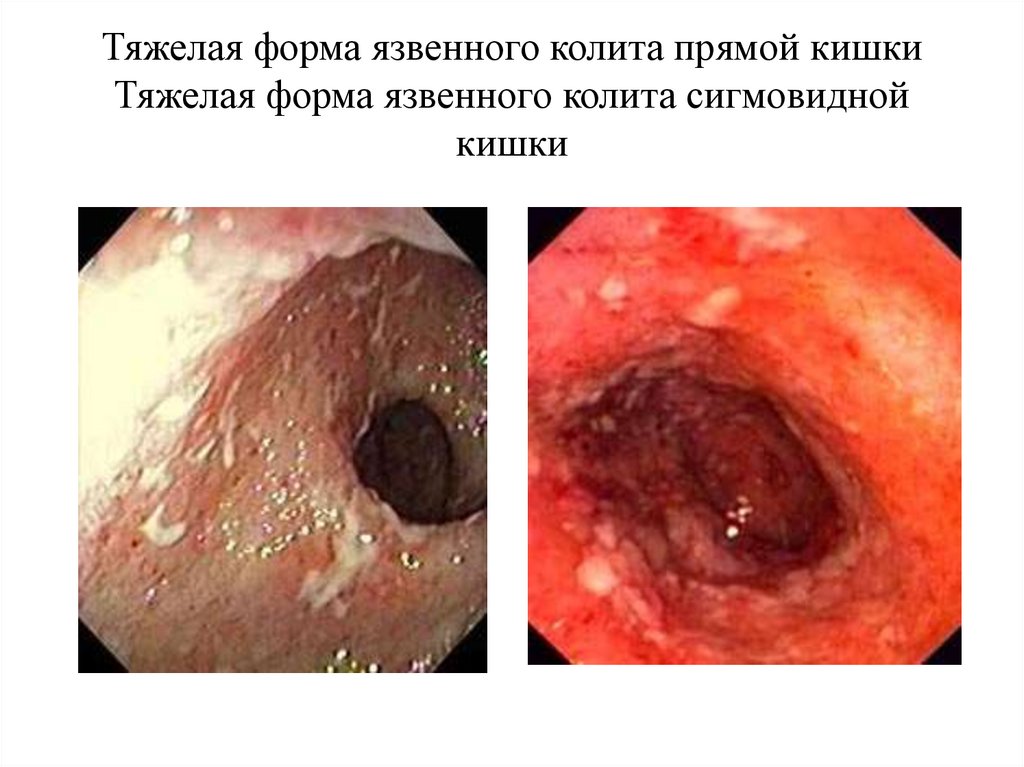
Тяжелая форма язвенного колита прямой кишкиТяжелая форма язвенного колита сигмовидной
кишки
18.
Консервативная терапия• Диета. Пища больных должна быть калорийной,
богатой белками, витаминами.
• Исключить грубую растительную клетчатку.
• Рекомендуются нежирные сорта рыбы, мясо
(говядина, курица, индейка, кролик),
приготовленные в отварном виде или на пару,
протертые каши, картофель, яйца, подсушенный
хлеб, грецкие орехи.
• Исключаются из рациона сырые овощи и
фрукты, поскольку они способствуют развитию
диареи.
19.
Консервативная терапия1. Базисные противовоспалительные пр-ты :
аминосалицилаты, т. е. препараты, содержащие 5аминосалициловую кислоту (5-АСК, месалазин),
кортикостероиды и иммунодепрессанты.
Для купирования острой и среднетяжелой атаки
назначают 4—6 г сульфасалазина или 3—3,5 г
месалазина в сутки.
20.
Стероидные гормоны• При острой тяжелой форме внутривенного введения
преднизолона не менее 120мг/сут.
• коррекция водно-электролитных нарушений,
• введения крови и кровезаменителей и (при возможности).
Иммуномодуляторы целесообразно использовать в сочетании с
базисным противовоспалительным лечением.
• Назначаются витамины групп В, С, A, D, К, которые также
способствуют восстановлению эубиоза в кишечнике.
• Гемосорбции применяется с целью быстрого устранения
эндотоксемии.
21.
Хирургическое лечение• Оперативные вмешательства необходимы у 10—20 % пациентов.
• Хирургический метод может быть радикальным, если полностью
удалить толстую кишку. как субстрат возможного рецидива
заболевания.
• Однако эта травматичная операция к утрате анальной дефекации и
формированию постоянной илеостомы.
• Оперированные больные становятся инвалидами.
• Показания к операции в настоящее время подразделяются на три
основные группы:
• 1. неэффективность консервативной терапии;
• 2. осложнения язвенного колита (кишечное кровотечение, токсическая
дилатация ободочной кишки, перфорация толстой кишки);
• 3. возникновение колоректального рака на фоне язвенного колита.
22.
Показания к операцииПоказания к операции подразделяются на три
основные группы:
• 1. Неэффективность консервативной терапии;
• 2. Осложнения язвенного колита (кишечное
кровотечение, токсическая дилатация
ободочной кишки, перфорация толстой
кишки);
• 3. Возникновение колоректального рака на
фоне язвенного колита.
23.
Выбор оперативного вмешательства• При язвенном колите радикальной операцией является
тотальное удаление толстой кишки с формированием
постоянной одноствольной илеостомы по Бруку.
• Операцией выбора является субтотальная резекция ободочной
кишки с формированием илеостомы и сигмостомы.
• Вариантом резекции может быть колэктомия по типу операции
Гартмана, если, например, перфорация произошла в дисталъном
отделе сигмовидной кишки или сигмовидная кишка явилась
источником кровотечения.
• В отдаленном периоде ( от 6 мес. до 2 лет) решают вопрос о
втором этапе оперативного лечения.
• При отсутствии рецидивов язвенного колита в отключенной
прямой кишке выполняют формирование реконструктивного
илеоректального анастомоза
24.
Послеоперационные осложнения• Осложнения связаны с плохой регенерацией
тканей у ослабленных пациентов (эвентрация,
несостоятельность швов кишечных стом),
серозный перитонит, экссудативный плеврит,
абсцессы брюшной полости, дисфункция
илеостомы, пневмония.
• При операциях по поводу кишечного
кровотечения, токсической дилатации и
перфорации толстой кишки п/осложнения
достигают 60-80 %, а летальность составляет
от 12 до 50%.
25.
БОЛЕЗНЬ КРОНАЭто - хроническое рецидивирующее
заболевание ЖКТ неясной этиологии.
• Характеризующееся трансмуральным
сегментарным распространением
воспалительного процесса с развитием
местных и системных осложнений.
26.
• В экономически развитых странах отмечается ростзаболеваемости язвенным колитом и болезнью
Крона.
• Первичная заболеваемость болезнью Крона
составляет 2—4 человека на 100 000 населения в
год, распространенность — 30-50 случаев на 100
000 населения.
• В настоящее время нет единого взгляда на
этиологию заболевания.
• Продолжается дискуссия на тему, являются ли
язвенный колит и болезнь Крона двумя
самостоятельными нозологическими формами, или
же это варианты одного и того же заболевания.
27.
Макроскопические изменения при болезниКрона.
• При поражении толстой кишки ее длина
изменяется не так заметно, как при язвенном
колите.
• Диаметр не увеличен, а на отдельных
участках можно обнаружить сужение кишки.
• Серозная оболочка неравномерно, местами
мутноватая, изредка в ней можно обнаружить
мелкие округлые бугорки (гранулемы).
• В участках поражения локализуются глубокие
узкие язвы с ровными краями, напоминающие
ножевые порезы.
28.
Макроскопические изменения при болезни Крона.• . Язвы обычно расположены вдоль и поперек
оси кишки, имеют ровные неподрытые края.
• Сохранившиеся между ними участки отечной
слизистой оболочки, придают поверхности
кишки сходство с булыжной мостовой.
• Встречается сегментарное поражение толстой
кишки с сужением просвета протяженностью
от 5 до 15 см («чемоданная ручка»).
• Выше и ниже такого участка стенка кишки не
изменена.
29.
• Одним из существенных микроскопическихотличий болезни Крона от язвенного колита
является распространение воспалительного
инфильтрата на все слои кишечной стенки
(трансмуральный характер воспаления).
30.
Клиника• Изолированное поражение тонкой кишки
наблюдается в 25-30% случаев болезни Крона.
• илеоколит — в 40—50 % и изолированное
поражение толстой кишки — в 15—25%.
• Воспаление в прямой кишке выявляется при
болезни Крона у 11—20% больных.
• Поражение пищевода, желудка и
двенадцатиперстной кишки составляет всего 3—
5% .
• При болезни Крона могут поражаться любые
участки желудочно-кишечного тракта — от полости
рта до ануса.
• . Наиболее часто поражается илеоцекальный отдел.
31.
Местные симптомы• Боль в животе является классическим симптомом
при болезни Крона и встречается у 85—90%
больных.
• Поскольку чаще всего воспаление локализуется в
терминальном отрезке подвздошной кишки,
характерна рецидивирующая боль в нижнем правом
квадранте живота.
• Она может симулировать картину острого
аппендицита или ОКН.
• У многих больных боли тупые, носят
схваткообразный характер, отмечается вздутие
живота.
32.
Диарея• Наблюдается у 90% больных и обычно
бывает менее тяжелой, чем при язвенном
колите.
• При вовлечении в процесс только тонкой
кишки частота стула колеблется от 2 до 5
раз в день, а в случаях энтероколитов — от
3 до 10 раз.
• Консистенция кала чаще кашицеобразная,
чем жидкая.
33.
Анальные и перианальные поражения• Характеризуются вялотекущими парапроктитами,
многочисленными анальными трещинами и
свищами.
• Перианальные поражения могут встречаться как
изолированно, так и в сочетании с поражениями
кишечника, особенно толстой кишки.
• Анальные трещины при болезни Крона отличаются
вялым течением и медленной регенерацией.
• Свищи прямой кишки формируются в результате
самопроизвольного вскрытия перианальных или
ишиоректальных абсцессов.
34.
Осложнения.• Кишечные кровотечения более характерны
для язвенного колита, чем для болезни Крона.
Источником кровотечений являются глубокие
язвы-трещины кишечной стенки.
• Массивные кишечные кровотечения
отмечаются у 1—2% больных.
• Перфорация в свободную брюшную полость
— также более характерное осложнение для
язвенного колита, чем болезни Крона.
• Симптомы острого живота бывают смазаны
гормональной терапией.
35.
Токсическая дилатация при болезни Кронанаблюдается крайне редко
• . Инфильтраты и абсцессы в брюшной
полости встречаются часто, с
преимущественной локализацией процесса
в правой подвздошной области.
• Необходимо дифференциировать с раком,
аппендикулярным инфильтратом и
дивертикулитом.
36.
Кишечная непроходимость• Характерный признак болезни Крона,
особенно при локализации изменений в тонкой
кишке.
• Воспаление кишечной стенки, отек, спазм, а в
последующем и рубцовые изменения в кишке
ведут к сужению просвета и нарушению
пассажа кишечного содержимого.
• Развития полной тонко- или толстокишечной
непроходимости, как правило, не наблюдается.
37.
Рентгенологическая диагностика• Ведущим рентгенологическим симптомом
болезни Крона является сужение пораженного
участка кишки.
• Степень сужения прямо пропорциональна
давности заболевания.
• При двойном контрастировании более
отчетливо определяются сужение пораженного
участка кишки, неровность его контуров,
псевдодивертикулярные выпячивания, резкая
граница между пораженными и нормальными
тканями.
38.
Эндоскопическая картина• Характеризуется наличием афтоидных язв на фоне
неизмененной слизистой оболочки.
• По мере прогрессирования процесса язвы увеличиваются
в размерах, принимают линейную форму.
• Чередование островков сохранившейся слизистой
оболочки с глубокими продольными и поперечными
язвами-трещинами создает картину «булыжной
мостовой».
• . К сожалению, в настоящее время нет клинических,
эндоскопических или гистологических критериев,
которые бы однозначно указывали на наличие
язвенного колита или болезни Крона.
39.
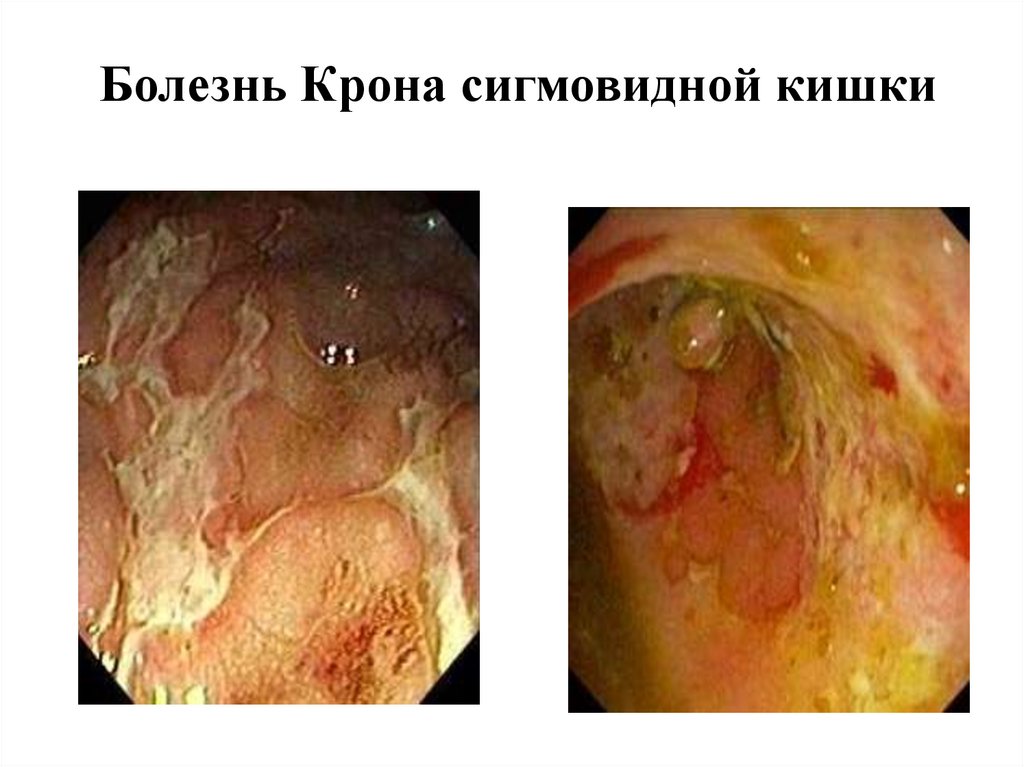
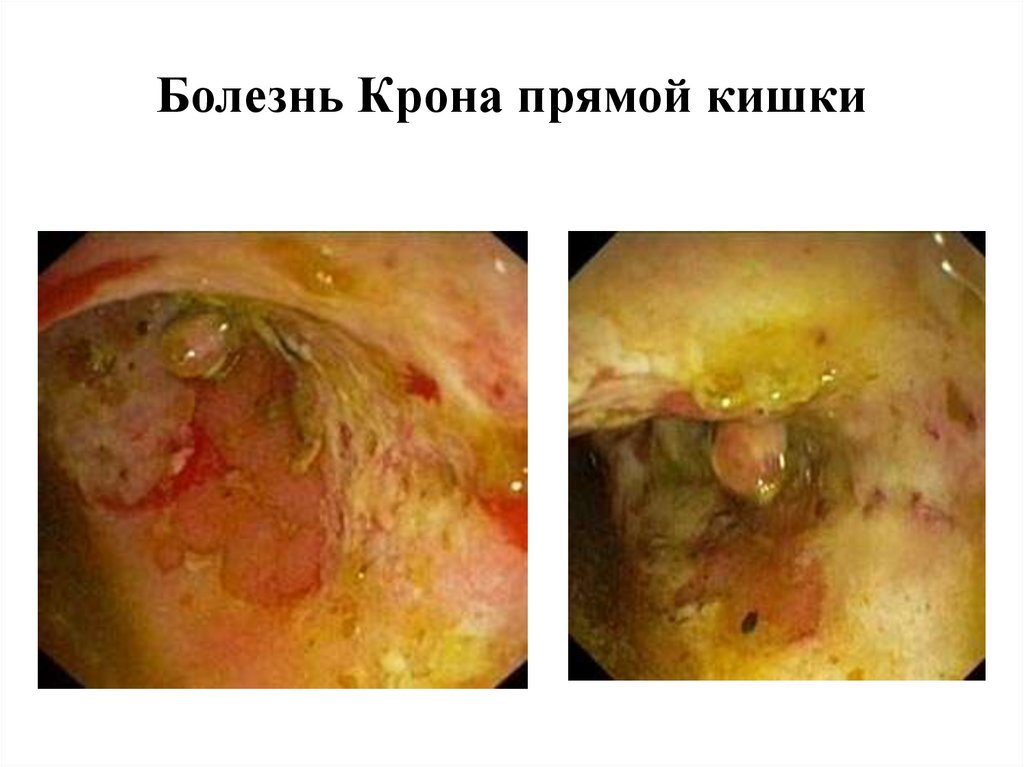
Болезнь Крона сигмовидной кишки40.
Болезнь Крона прямой кишки41.
Хирургическое лечение• Хирургическое лечение болезни Крона не носит
радикальный характер, так как гранулематозное
воспаление может развиваться в любом отделе желудочнокишечного тракта.
• Целями хирургического лечения при болезни Крона
являются борьба с осложнениями и улучшение
качества жизни пациентов, когда этого невозможно
достичь медикаментозными средствами.
• До 70 % пациентов в течение жизни подвергаются тому
или иному оперативному вмешательству — от вскрытия
парапроктита до обширных резекций кишечника.
• Повторные резекции кишки при болезни Крона несут
опасность развития синдрома короткой кишки, глубоких
нарушений процессов пищеварения.
• Лечение пациентов с болезнью Крона проводится
совместно гастроэнтерологами и колопроктологами.
42.
Показаниями к операции служат• рубцовый стеноз и формирование наружных кишечных
свищей. При болезни Крона тонкой кишки выполняют
либо резекцию пораженного отдела, либо
стриктуропластику.
• При обширных инфильтратах применяются обходные
межкишечные анастомозы, это же вмешательство
проводят и при стенозе двенадцатиперстной кишки.
• Послеоперационные осложнения часто связаны с плохой
регенерацией тканей у ослабленных пациентов
(эвентрация, несостоятельность швов кишечных стом).
• При операциях по поводу кишечного кровотечения,
токсической дилатации и перфорации толстой кишки
послеоперационные осложнения достигают 60-80 %, а
летальность составляет от 12 до 50%.
43.
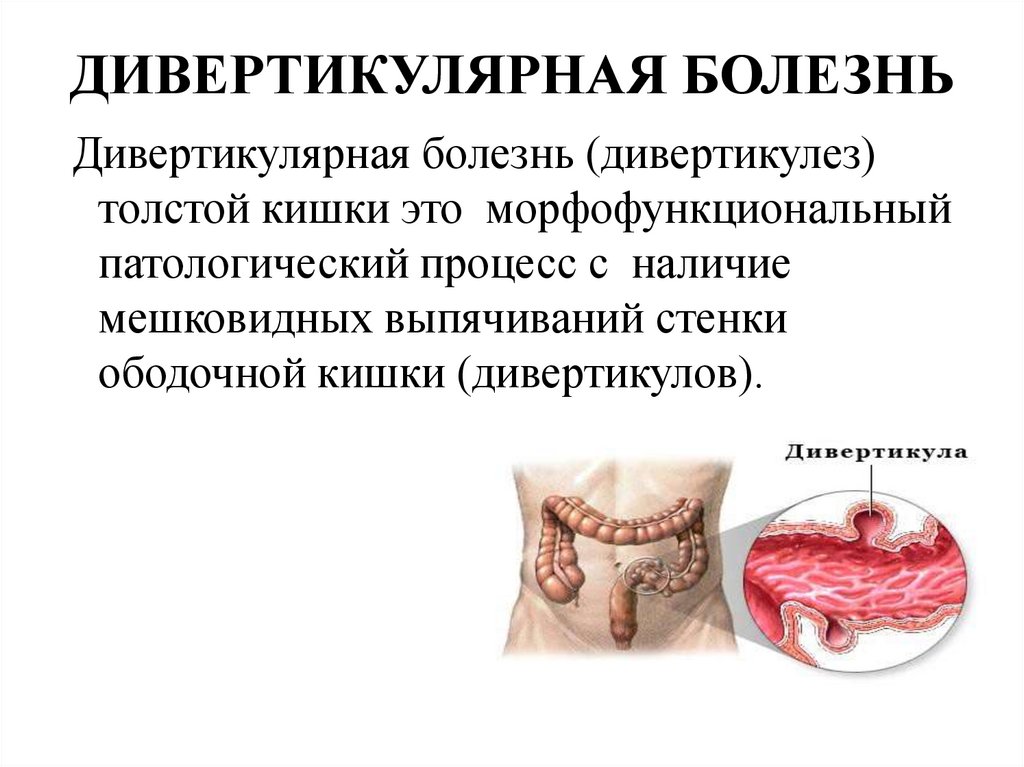
ДИВЕРТИКУЛЯРНАЯ БОЛЕЗНЬДивертикулярная болезнь (дивертикулез)
толстой кишки это морфофункциональный
патологический процесс с наличие
мешковидных выпячиваний стенки
ободочной кишки (дивертикулов).
44.
• Дивертикулы локализуются в разных отделахободочной кишки.
• Изолированно в сигмовидной кишке встречаются
у 30 % больных,
• в нисходящей ободочной кишке — у 13%,
• в поперечной ободочной — у 5 % больных,
• в восходящей — у 6 %,
• в слепой кишке — у 3 % пациентов.
45.
Причины возникновения• 1. Дистрофия мышечного аппарата кишки ( врожденная
слабость соединительной ткани, с нарушением синтеза
коллагена).
• 2. Дискоординация моторики ободочной кишки
. На фоне спазма, избыточное внутрикишечное давление
приводит к расхождению мышечных волокон и образованию
дивертикулов.
• 3. Сосудистый фактор - при спазме мышечного слоя
происходит сдавление внутристеночных сосудов с нарушением
микроциркуляции — ишемия и замедление венозного оттока.
• Таким образом, дивертикулы — это, разволокнения
циркулярного
мышечного
слоя,
атрофии
и
расширения его в «слабых» местах (в зоне
перфорантных сосудов).
46.
Симптомы, клиническое течение• У значительной части лиц дивертикулез
протекает без симптомов и выявляется
случайно при обследовании.
• Клинически проявляется болевым
синдромом разной интенсивности.
• Нарушением стула.
47.
Классификация• 1. Бессимптомный дивертикулез.
• 2. Дивертикулез с клиническими проявлениями.
• 3. Осложненный дивертикулез:
• а) дивертикулит;
• б) околокишечный инфильтрат;
• в) перфорация дивертикула;
• г) кишечный свищ;
• д) кишечное кровотечение.
48.
Дивертикулит (воспаление дивертикула).• Наиболее часто встречающееся осложнение болезни.
• Воспаление развивается вследствие застоя каловых масс
в дивертикулах на фоне дистрофии стенки кишки,
действия кишечной микрофлоры.
• Появляются отек и гиперемия дивертикула с участком
прилегающей стенки, серозная оболочка кишки
покрывается фибрином. Из-за выраженности
Отека и воспаления воспалительные изменения могут
быть выражены настолько, что уменьшается внутренний
просвет пораженного сегмента толстой кишки,
нарушается пассаж кишечного содержимого.
49.
• Дивертикулит сопровождается появлением постояннойболи в животе, повышением температуры тела .
• Присоединение к очагу воспаления брыжейки сигмовидной
кишки, большого сальника, окружающих органов
формирует околокишечный инфильтрат.
• Развитие воспаления в брюшной полости, нарушение
целости стенки дивертикула ведут к образованию
околокишечного инфильтрата или абсцесса.
• Формирование абсцесса изменяет интенсивность и характер
боли, отмечается усиление лихорадки, нередко
приобретающей гектические размахи в вечерние часы.
• На фоне инфильтрата происходит сужение просвета кишки,
что приводит к задержке стула, появляются вздутие живота,
тошнота, рвота.
50.
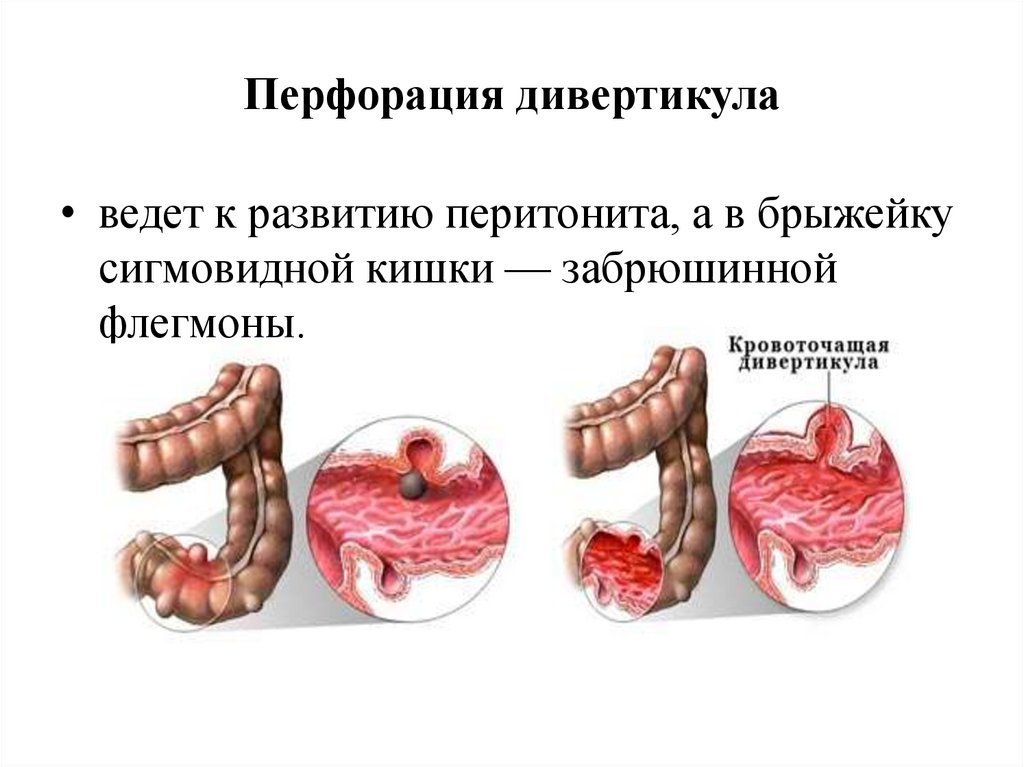
Перфорация дивертикула• ведет к развитию перитонита, а в брыжейку
сигмовидной кишки — забрюшинной
флегмоны.
51.
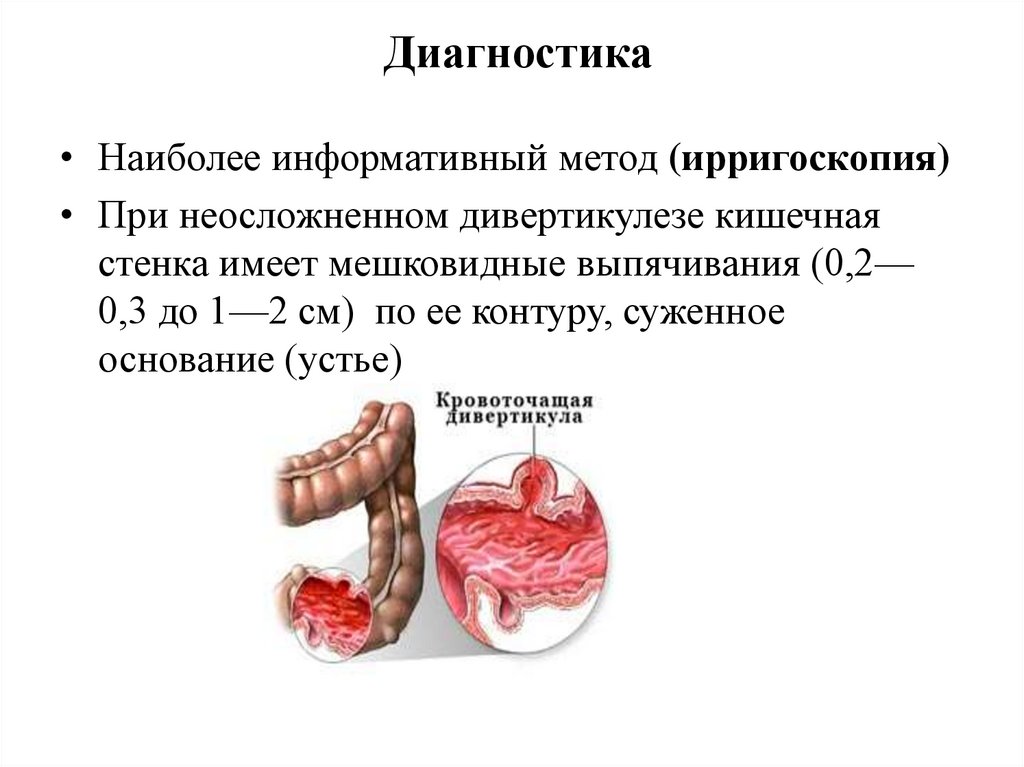
Диагностика• Наиболее информативный метод (ирригоскопия)
• При неосложненном дивертикулезе кишечная
стенка имеет мешковидные выпячивания (0,2—
0,3 до 1—2 см) по ее контуру, суженное
основание (устье)
52.
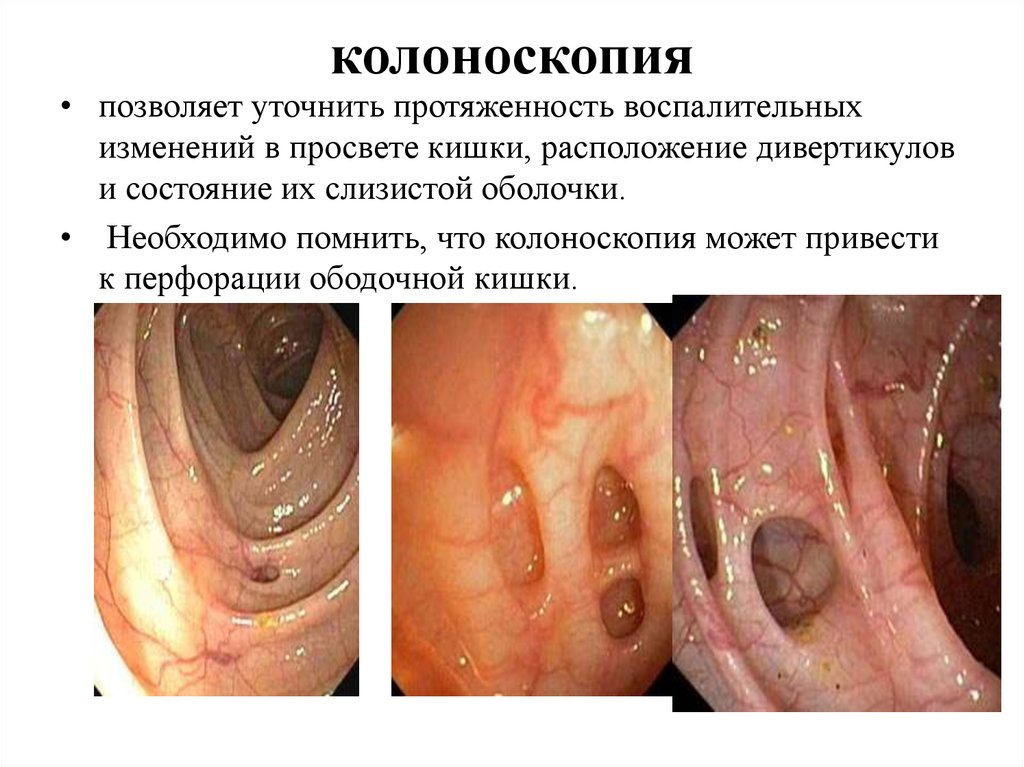
колоноскопия• позволяет уточнить протяженность воспалительных
изменений в просвете кишки, расположение дивертикулов
и состояние их слизистой оболочки.
• Необходимо помнить, что колоноскопия может привести
к перфорации ободочной кишки.
53.
Лечение• Бессимптомный дивертикулез не требует специальной терапии.
Профилактикой в этом случае можно считать регуляцию стула
во избежание запора.
• При запоре необходимо применение масляных слабительных
средств, сочетающихся с диетой, богатой растительной
клетчаткой, а также обильным питьем (1500 мл жидкости в
сутки).
• Сбалансированного питания: диета должна содержать
достаточное количество балластных веществ, а прием пищи
проходить в установленное время и в достаточном объеме.
• При воспалительных осложнениях (дивертикулит,
паракишечный инфильтрат) тактика лечения меняется.
Больного госпитализируют. При умеренно выраженных
явлениях интоксикации назначают масляные слабительные
(вазелиновое масло) для смягчения каловых масс, бесшлаковую
диету с ограничением клетчатки. Показаны антибиотики
широкого спектра, спазмолитики.
54.
Показания к операции• К абсолютным показаниям относятся:
перфорация, массивное кровотечение, ОКН,
неэффективность консервативной терапии, рак.
• Относительные показания к операции:
периодически возникающие кишечные
кровотечения, хронически рецидивирующий
дивертикулит, свищи ободочной кишки,
инфильтрат.












































 medicine
medicine








