Similar presentations:
Перитонит
1. ГУ ЛНР «ЛГМУ ИМ.СВЯТИТЕЛЯ ЛУКИ» Кафедра общей и факультетской хирургии
ПЕРИТОНИТЛуганск, 2020
2.
Перитонит до настоящего времени остается важнейшейпроблемой неотложной хирургии, так как все острые
деструктивные заболевания органов брюшной полости и
малого
таза
(85%),
травмы
(5-8%),
оперативные
вмешательства (5-10%) часто осложняются этим тяжелым
состоянием.
На сегодняшний день, в прогностическом отношении,
хирургии вернулись к позициям, которые еще в 1926 г.
сформулировал Сергей Иванович Спасокукоцкий:
"При перитонитах операция в первые часы
дает до 90% выздоровлений, в первый день - 50%,
позже третьего дня - всего 10%".
Благоприятный исход при лечении перитонитов
зависит от своевременной диагностики.
3. Перитонит (peritonitis) – это воспаление париетальной и висцеральной брюшины, являющееся следствием заболевания или травмы
органов брюшной полости и малоготаза,
сопровождающееся
нарушением
функции органов и систем человека, и
имеющее свою четкую клиническую картину.
Летальность при этом составляет от 10% до
40%, а
при
развитии
полиорганной
недостаточности
–
80-90%.
Одна из причин плохих результатов лечения
кроется в поздней госпитализации больных. Треть
больных с острыми хирургическими заболеваниями
поступает позднее 24 часов с момента заболевания.
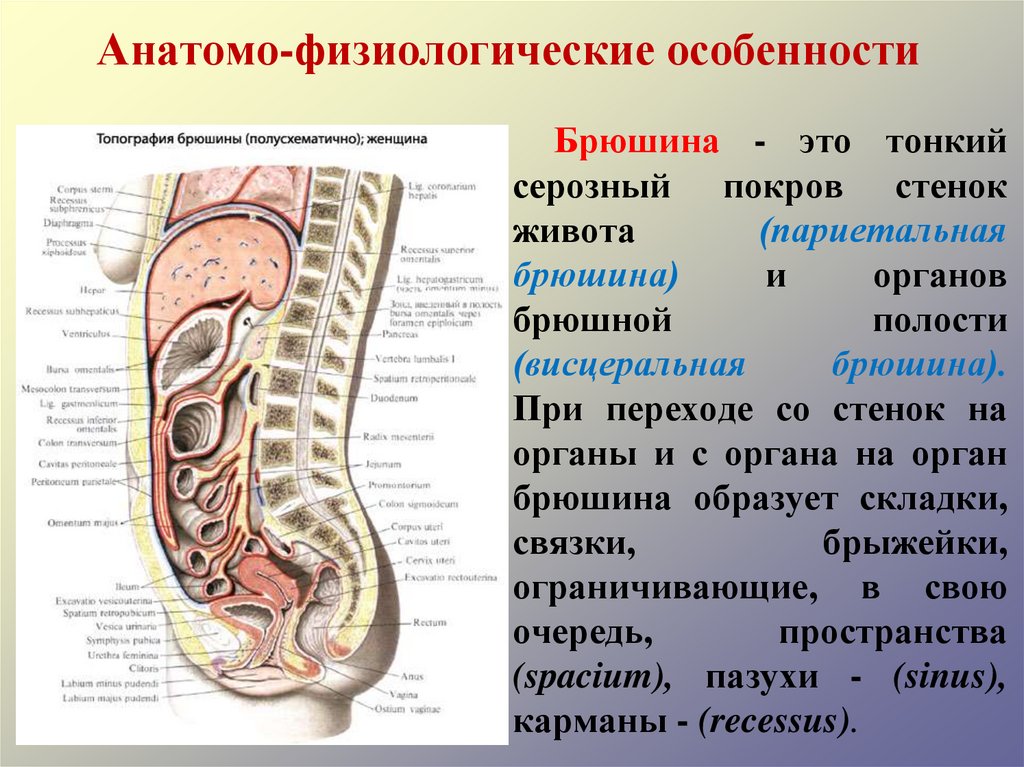
4. Анатомо-физиологические особенности
Брюшина - это тонкийсерозный покров стенок
живота
(париетальная
брюшина)
и
органов
брюшной
полости
(висцеральная
брюшина).
При переходе со стенок на
органы и с органа на орган
брюшина образует складки,
связки,
брыжейки,
ограничивающие, в свою
очередь,
пространства
(spacium), пазухи - (sinus),
карманы - (recessus).
5.
Брюшинаполупроницаемая,
активно
функционирующая мембрана; несёт защитную (барьерную),
экссудативно-резорбтивную, выделительную и пластическую
функции.
Даже при тяжелых гнойных перитонитах, если
устраняется источник воспаления, происходит резорбция
большого количества гнойного содержимого из брюшной
полости.
Основными резорбтивными зонами в брюшной
полости являются диафрагмальная брюшина, брюшина
восходящего отдела ободочной кишки, большой сальник.
Площадь брюшины составляет 1,8 м кв., большого
сальника 0,8 м кв. (2,6 м кв.). Брюшина человека за сутки
может впитать до 70 л жидкости.
В среднем, толщина серозной оболочки составляет
около 0,2 мм.
6.
Брюшина состоит из шестислоев:
а) мезотелий;
b) пограничная (базальная)
мембрана;
четыре слоя эластических и
коллагеновых волокон:
c)поверхностный
волокнистый коллагеновый
слой;
d) поверхностная диффузная
эластичная сеть;
e) глубокая эластическая сеть;
f)
глубокий
сетчатый
коллагеново-эластический
слой.
7.
Приперитоните
поражаются
мезотелий
и
пограничный слой, которые являются главной преградой
для всех инородных токсических средств.
Таким образом, при поражении брюшина открыта для
резорбции токсинов.
При вовлечении в процесс последующих слоев,
функция брюшины прекращается и перитонит переходит
в терминальную фазу.
В глубоком сетчатом коллагеново-эластическом слое
брюшина обильно пронизана сетью лимфатических и
кровеносных сосудов, которые сопровождаются большим
числом нервных стволов с нервными ганглиями.
8.
Основным этиологическим фактором развитияперитонита является инфекция
I. Бактериальный перитонит (микробный):
Неспецифический, вызванный микрофлорой ЖКТ.
Наибольшее значение имеют штаммы следующих
микроорганизмов:
► аэробы грамотрицательные : кишечная палочка,
синегнойная палочка, протей, клебсиеллы, энтеробактер,
акинетобактер, цитробактер;
аэробы
грамоположительные:
стафилококки,
стрептококки;
анаэробы
грамотрицательные:
бактероиды,
фузобактерии, вейлонеллы;
анаэробы
грамоположительные:
клостридии,
эубактерии,
лактобациллы,
пептострептококки,
пептококки.
Специфический, вызванный микрофлорой не
имеющей отношения к ЖКТ - гонококки, пневмококки,
гемолитический стрептококк, микобактерии туберкулеза.
9.
II. Асептический перитонит:раздражающее действие на брюшину оказывают такие
агрессивные агенты неинфекционного характера как: кровь,
моча, желчь, хилёзная жидкость, желудочный сок или сок
поджелудочной железы. Действие ферментов и кислот на
брюшину подобно химическому ожогу (токсико-химический
перитонит). Однако через 6-8 часов присоединяется флора
и перитонит становиться бактериальным.
III. Особые формы перитонита:
Канцероматозный - при запущенных опухолях ОБП.
Паразитарный. Ревматоидный. Гранулематозный возникающий в результате высыхания поверхности
брюшины в ходе операции; воздействия нитей
перевязочного или частиц шовного материала.
IV. Редко встречающиеся перитониты:
при плеврите, абсцессах печени и селезенки, нагноении
хилёзного асцита, прорыве гнойного паранефрита, некоторых
урологических и других заболеваниях.
10. К Л А С С И Ф И К А Ц И И
КЛАССИФИКАЦИИПо клиническому течению различают острый и
хронический перитонит
Хронический перитонит в подавляющем большинстве
случаев носит специфический характер: туберкулезный,
паразитарный, канкрозный асцит-перитонит и так далее.
По характеру экссудата и выпота
различают:
серозный,
серозно-фибринозный,
фибринозно-гнойный,
гнойный.
По механизму инфицирования перитониты делят на
первичные (ток крови, лимфы) и вторичные
В подавляющем большинстве случаев перитонит не
самостоятельная болезнь, а осложнение заболеваний
желудочно-кишечного тракта, воспаления женских половых
органов, травм.
Когда говорят о перитоните и его хирургическом
лечении
подразумевают
острый
вторичный
неспецифический перитонит, вызванный микробной
флорой.
По характеру содержимого брюшной полости :
каловый, желчный, геморрагический, ферментативный,
химический, хилёзный, экссудативный асцит-перитонит.
11. Основываясь на общепризнанном делении брюшной полости на девять анатомических областей выделяют распространенные и местные
формы заболевания.12.
Перитонитсчитается
местным,
если
он
локализуется не более чем в двух из девяти анатомических областей.
Во всех остальных случаях перитонит обозначают как
распространенный.
В свою очередь среди местных перитонитов
выделяют:
неотграниченные
(с
тенденцией
к
распространению, например деструктивный аппендицит);
► отграниченные формы.
В последнем случае речь идет об абсцессах брюшной
полости (аппендикулярный и т.д.).
Распространенные перитониты подразделяют на:
► диффузный,
когда воспалительный процесс
занимает от двух до пяти анатомических областей
(например: возникает в первые часы после перфорации
язвы желудка или ДПК);
разлитой, когда поражается свыше пяти
анатомических областей или два этажа брюшной полости
до тотального поражения брюшины.
13. Диффузный перитонит
Разлитойперитонит
14.
Абсцессы печениИнфаркт селезенки
Перфорация язвы
желудка
Панкреонекроз
Перфорация ЖП
Перфорация
язвы ДПК
Язвенный колит
Несостоятельность
анастомоза
Мезотромбоз
Перфорация
дивертикула Меккеля
Опухоль с перфорацией
Перфорация кишки
Дивертикулы
Перфоративный
аппендицит
Болезнь Крона
Энтерит
Перфорация матки
Аднексит с перфорацией
15. Источниками перитонитов являются:
Червеобразный отросток (30—65%) - аппендициты:
флегмонозный, гангренозный, перфоративный.
Желудок и двенадцатиперстная кишка (7-14%) прободная язва, перфорация рака желудка, инородные
тела и другие.
Желчный пузырь (10 - 12%) - холециститы:
флегмонозный, гангренозный, перфоративный, пропотной
желчный перитонит без перфорации.
Женские половые органы (3 - 12%) – сальпингит,
сальпингооофорит, пиосальпинкс, разрыв кист яичника,
разрыв маточной трубы, гонорея, туберкулез.
Кишечник (3 - 5%) - непроходимость, ущемление грыжи,
тромбоз сосудов брыжейки, перфорация
брюшнотифозных язв, перфорация язв при колите,
туберкулез, болезнь Крона, дивертикулы.
Поджелудочная железа (1%) панкреатит, панкреонекроз.
Послеоперационные перитониты составляют 1% от
всех перитонитов.
Криптогенный перитонит не установлена первопричина
(источник) перитонита даже на аутопсии.
16. Острый аппендицит
17. Деструктивный холецистит
18. Перфоративный перитонит
ЯзваПерфоративный
перитонит
Перфорация язвы ДПК
19.
20.
Наиболее целесообразным впрактическом отношении считается
деление на реактивную, токсическую
и терминальную фазы (стадии)
(Симонян К. С., 1971)
При этом прослеживается связь между
тяжестью клинических проявлений и
патогенетическими механизмами
перитонита
21.
Реактивная развивается в первые 24 часа ихарактеризуется выраженными местными проявлениями.
Превалирует
болевой
синдром.
Интенсивность
и
иррадиация, которого зависит от причины, вызвавшей
перитонит. Кроме боли, почти всегда бывают тошнота и
рефлекторная рвота. Боли могут отсутствовать лишь в
редчайших случаях молниеносного или быстротекущего
септического перитонита.
Обычно с самого начала больной имеет вид тяжело
страдающего человека, покрытого холодным потом,
находящегося в вынужденном положении, лишенного
возможности глубоко дышать.
Сознание ясное. Настроение может быть тревожным,
подавленным, речь обычная. Одышка отмечается редко.
Артериальное давление в этот период может быть в норме,
чаще слегка понижено. Тахикардия достигает 90-100 ударов
в минуту. Нет коллапса. Температура тела чаще повышена.
Пульс слабого наполнения, не соответствует температуре.
22.
Язык обложен белым налетом, суховат, но слизистаящек еще влажная. Брюшная стенка не принимает участия в
акте дыхания (втягиваются при вдохе лишь межреберные
промежутки). Пальпаторно часто выявляется зона
наибольшей болезненности, соответствующая первичному
очагу воспаления. Начинают с поверхностной пальпации
наименее болезненного места, стремясь определить
защитное напряжение мышц (дефанс). Мондор (1937)
считал, что: «Это сверхпризнак всех абдоминальных
катастроф» (по мере прогрессирования перитонита
выраженность этого симптома уменьшается из-за
нарастающей интоксикации и пареза кишечника).
Отчётливо выявляются симптомы Менделя, Раздольского,
Щеткина - Блюмберга. Аускультативно в первые часы
болезни перистальтика усилена, затем становится все
более вялой, непостоянной. И к моменту обращения
больного за медицинской помощью перистальтика обычно
резко ослаблена или отсутствует, но нет задержки стула и
23.
II стадия - токсическая развивается спустя24 - 72 часа от начала заболевания.
Продолжительность её 2 - 3 суток.
Состояние больного тяжелое. Его беспокоят
слабость и жажда. Интенсивность боли снижается.
Субъективно отмечает «улучшение состояния» стадия мнимого благополучия. Кожа влажная. Лицо
бледнеет, заостряется. Выявляется цианоз кончика
носа, ушных мочек, губ. Мышечная атония. Конечности
становятся холодными, ногти синеют. Продолжается
рвота. Рвотные массы темные, бурые порой с
неприятным запахом ("фекальная рвота").
Появляются симптомы общей интоксикации:
поверхностное учащенное дыхание (одышка), иногда
прерывистое, аритмичное; артериальное давление
снижается (гипотония); пульс до 120 уд/мин. и более
(тахикардия), не соответствует температуре тела,
слабый и частый (то едва ощутим, то более полный).
Сердечные тоны глухие.
24.
Язык сухой, обложен темным, плохо снимающимся,налетом. Слизистая щек подсыхает. Сухость во рту мешает
больному говорить. Живот вздут, без перистальтики,
умеренно напряжен и умеренно болезнен при пальпации, но
явно выражен симптом Щёткина - Блюмберга. При
перкуссии живота определяется равномерный высокий
тимпанит, а в отлогих местах брюшной полости притупление перкуторного звука, изменяющее свой уровень
при поворотах больного, что свидетельствует о скоплении
жидкости (экссудата). Аускультация иногда выявляет «шум
падающей капли».
Газы не отходят, стул отсутствует. Исследование через
прямую кишку болезненно (симптом Куленкампфа).
Наступает стадия моноорганной недостаточности, так
как в первую очередь страдают почки: снижается темп
диуреза (меньше 25 мл в час), моча становится темной.
Мочеиспускание может быть болезненным.
Повышается креатинин, как индикатор функции почек
(показатель почечной недостаточности, если повышен
только в крови).
25.
III стадия – терминальная (стадия глубокойинтоксикации на грани обратимости) наступает спустя
72 часа и более от начала болезни, длится 3 - 5 суток.
Стадия полиорганной недостаточности (почечнопечёночная, лёгочно-сердечная, сосудистая, энтеральная,
церебральная недостаточность). Состояние больного
крайне тяжелое. Facies Hippocratica («маска Гиппократа»).
Сопор, иногда наблюдается эйфория. Кожа бледна и
желтушна, акроцианоз. Боли в животе почти
отсутствуют. Дыхание поверхностное, аритмичное, с
частотой около 30 в минуту. Снижено насыщение крови
кислородом (StO2). Пульс 120 уд/мин., еле ощутимый.
Артериальное давление низкое, особенно после
транспортировки, и поддерживается только интенсивной
инфузионной терапией, чаще с применением
симпатомиметиков. Язык сухой «как щётка», внутренние
поверхности щёк тоже сухие. Живот значительно вздут.
При пальпации неравномерно слабо болезнен. Симптомы
раздражения брюшины сомнительны. Аускультативно
определяется симптом «гробовой тишины» (слышны
26.
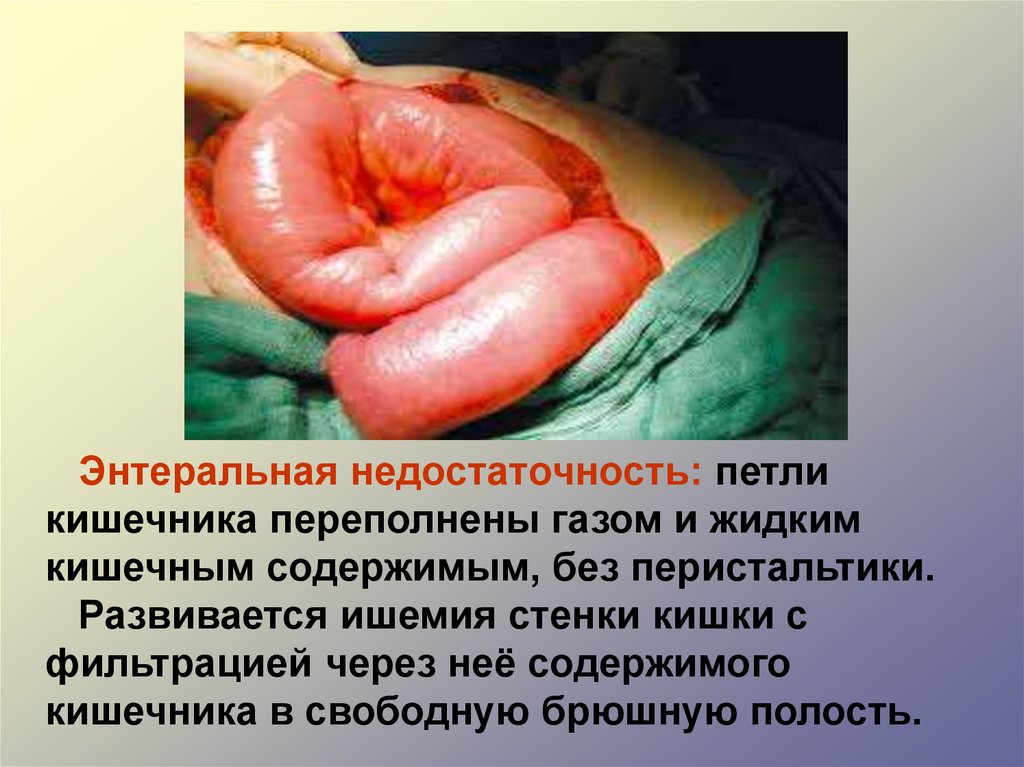
Энтеральная недостаточность: петликишечника переполнены газом и жидким
кишечным содержимым, без перистальтики.
Развивается ишемия стенки кишки с
фильтрацией через неё содержимого
кишечника в свободную брюшную полость.
27.
По своей сути перитонит приравнивается ксепсису
Сепсис – это патологический процесс, в основе которого
лежит реакция организма в виде генерализированного
(системного) воспалительного ответа на инфекцию
различной природы (бактериальную, вирусную, грибковую).
О сепсисе свидетельствуют клинические признаки системной
воспалительной реакции при наличии очага инфекции.
Синдром системной воспалительной реакции (SIRS или
ССВР):
Тахикардия: ЧСС ≥ 90 ударов в минуту;
Температура тела ≥ 38 или ≤ 36 градусов С;
Лейкоцитарная реакция: > 12000 или < 4000, или незрелых
форм > 10%;
Тахипноэ: ЧДД > 20 в минуту или гипервентиляция (PaCO2 ≤
32 мм рт.ст.).
28. Классификация перитонита по тяжести клинических проявлений
При наличии деструктивного очага в брюшной полостии
имеющихся
двух
симптомов
из
ССВР
–
перитонеальный (абдоминальный) сепсис.
Если есть четыре симптома из ССВР и неуправляемая
гипотония (систолическое АД < 90 мм рт.ст.) – токсикосептический шок.
Таким
образом,
реактивная
стадия
–
распространенный перитонит с отсутствием сепсиса,
токсическая стадия – перитонеальный сепсис или
тяжелый перитонеальный сепсис и терминальная
стадия – перитонит с тяжёлым перитонеальным
сепсисом и токсико-септическим шоком.
29. Особенности анамнеза и осмотра
Необходимо выяснить давность заболевания,изменение характера и локализации боли,
динамику токсических проявлений.
В большинстве случаев удается выявить
признаки предшествовавшего заболевания,
типичным осложнением которого является
перитонит (аппендицит, осложнение язвенной
болезни и так далее)
Нередко, на фоне некоторого улучшения
самочувствия и уменьшения предшествовавших
болей в животе, они внезапно усиливаются,
становятся распространенными. С этого
момента резко ухудшается самочувствие.
30.
При осмотре положение вынужденное, больнойпозу не меняет, так как любые движения или
попытка встать (или лечь) приводит к усилению
болей – симптом «Ваньки-встаньки».
Необходимо обратить внимание на
выраженность всех звеньев инфекционного
процесса и интоксикации: артериальное давление,
тахикардию, частоту и глубину дыхания,
температуру, сухость слизистых языка и
внутренних поверхностей щек.
Нарушение сознания является наиболее ярким
отражением тяжелой интоксикации. Проявление
токсической энцефалопатии возможно как
заторможенностью, так и возбуждением или
делирием.
Бледность, особенно мраморность кожи,
отражает глубокое нарушение микроциркуляции.
31. Дополнительные исследования
Наличие жидкости можно подтвердить при УЗисследовании.При рентгенологическом исследовании
можно обнаружить свободный газ, чаши Клойбера,
высокое стояние куполов диафрагмы и
ограничение их подвижности за счет вздутия или
напряжения мышц.
Наличие перитонита может быть подтверждено
при лапароцентезе, если будет получен
характерный экссудат
32. Лабораторные исследования
Показатели зависят от стадии перитонитаЕсли в начале определяется выраженный
лейкоцитоз, выраженный сдвиг влево до юных
форм, лимфо- и моноцитопения, анэозинофилия,
тромбоцитопения.
То в терминальную стадию определяется
нормоцитоз или лейкопения, резкий сдвиг влево,
иногда плазматические клетки.
В биохимических анализах – от отсутствия
существенных отклонений до выраженных
признаков полиорганной недостаточности.
Повышаются гематокрит, креатинин, мочевина,
билирубин и другие показатели.
33. Дифференциальная диагностика
В реактивную фазу острый перитонит приходитсядифференцировать
от
многих
заболеваний.
Псевдоабдоминальный синдром может возникнуть более
чем при 70 болезнях и повреждениях различных органов.
Наиболее частые из состояний, симулирующих
«катастрофу в брюшной полости» могут возникнуть при:
- заболеваниях легких и плевры;
- сердечнососудистых заболеваниях;
- аллергических заболеваниях;
- болезнях крови;
- заболевании и повреждении нервной системы;
- метаболических расстройствах эндокринной природы;
- инфекционный болезнях;
- болезнях печени, селезенки, мочеполовых органов;
- заболеваниях и повреждениях передней брюшной
стенки и забрюшинного пространства.
34. Принципы лечения
1) Предоперационная подготовка2) Хирургическое лечение:
а) возможно раннее устранение источника
инфекции;
б) уменьшение степени бактериальной
контаминации во время операции
3) Послеоперационное лечение
а) мероприятия направленные на ликвидацию
остаточной инфекции и профилактику нового
инфицирования брюшной полости
б) поддержание жизненно важных функций
организма в раннем послеоперационном
периоде
35. Методы лечения
Хирургические:
лапаротомия, раннее удаление или изоляция
источника перитонита;
интра- и послеоперационная санация брюшной
полости;
декомпрессия тонкой кишки.
Общие:
массивная антибиотикотерапия направленного
действия;
медикаментозная коррекция нарушений
гомеостаза;
стимуляция либо временное замещение
важнейших детоксикационных систем организма
методами эктракорпоральной гемокоррекции.
36. Предоперационная подготовка
Осуществить полную коррекцию гомеостаза до операцииневозможно. Но всегда лучше отложить операцию на 2-3 часа
для целенаправленной подготовки, чем начинать ее у
неподготовленного больного.
Всегда производятся: для обеспечения высокой скорости
инфузии и возможности контроля ЦВД – катетеризация
подключичной вены; для измерения почасового диуреза как
объективного критерия эффективности инфузионной терапии –
катетеризация мочевого пузыря; для опорожнения желудка –
постановка назогастрального зонда.
На ранних стадиях перитонита (обезвоживание не превышает
10% от массы тела) общий объем инфузии до операции составляет
20-35 мл/кг, или 1.5 - 2.0 литра в течение 2 часов
При запущенных процессах, выраженных нарушениях
гемодинамики (потеря жидкости более 10% массы тела) объем
инфузии увеличивается до 25-50 мл/кг, или 3-4 литров в течение 2-3
часов
Достаточно добиться стабилизации артериального давления
(систолическое в пределах 100 мм рт.ст.), ЦВД и диуреза до 25 мл в
час
37. Оперативное лечение перитонита
Не может быть стандартизировано из-за разнообразияпричин вызывающих его. Операция состоит из семи
последовательно выполняемых этапов:
Под многокомпонентной сбалансированной анестезией с
применением мышечных релаксантов и ИВЛ (основной
метод обезболивания при операциях по поводу перитонита)
выполняются:
I. Оперативный доступ - срединная лапаротомия
обеспечивает оптимальный доступ ко всем отделам брюшной
полости. В зависимости от локализации очага, операционную
рану брюшной стенки можно расширит вверх или вниз.
Если распространенный гнойный перитонит выявлен только
в процессе операции, выполняемой из иного разреза, то
переходят на срединную лапаротомию.
38. II. Новокаиновая блокада рефлексогенных зон
При любом варианте общей анестезии хирургдолжен выполнять интраоперационную новокаиновую
блокаду рефлексогенных зон: корня брыжейки
тонкой, поперечно-ободочной и сигмовидной кишки, а
также области чревного ствола.
Вводится до 100,0 мл 0,5% раствора новокаина
Чем обеспечивается снижение потребности в
наркотических анальгетиках
Устраняется рефлекторный сосудистый спазм,
что создаёт условия для более раннего
восстановления перистальтики.
39. III. Устранение или надежная изоляция источника перитонита
• Объем хирургического вмешательства долженбыть минимальным: аппендэктомия, ушивание
перфоративного отверстия, резекция кишки,
наложение колостомы и тому подобное. Или
отграничение очага от свободной брюшной полости.
• Все реконструктивные операции переносят на
второй этап и выполняют в более благоприятных для
пациента условиях.
IV. Интраоперационная санация брюшной полости
Снижает содержание микроорганизмов в экссудате
ниже критического уровня, создавая благоприятные
условия для ликвидации инфекции. Кратковременный
контакт промывной жидкости с брюшиной не оказывает
должное бактерицидное действие на флору. При
перитоните, вызванном анаэробами, патогенетически
обосновано использование 0.3% электрохимически
активированного раствора калия хлорида (ЭХАР-анолит),
поскольку он содержит активированный хлор и кислород.
40. V. Декомпрессия кишечника
• Наиболее щадящим и эффективным способом декомпрессиитонкой кишки служит назогастроинтестинальное дренирование
двухпросветным полихлорвиниловым зондом Эббота-Миллера.
• Показаниями к ней являются распространённый перитонит,
субкомпенсированная и декомпесированная кишечная
непроходимомсть, выраженный спаечный процесс БП.
• Особую важность имеет дренирование начального отдела тонкой
кишки протяженностью интубации 70-90 см дистальнее связки
Трейца.
• Толстую кишку дренируют через анальное отверстие.
• Открытый способ введения декомпрессионного зонда (через
гастростому, энтеростому, цекостому, аппендикостому) при
распространенном перитоните нежелательно.
Зондовая коррекция энтеральной среды включает в себя:
декомпрессию, кишечный лаваж, энтеросорбцию и раннее
энтеральное питание. Что приводит к раннему восстановлению
функциональной активности ЖКТ, снижает проницаемости
кишечного барьера для микрофлоры и токсинов.
41. VI. Адекватное дренирование – главное в ведении послеоперационного периода
Расположение дренажейв брюшной полости
42.
Ушиваниелапаротомной
раны
производят с
оставлением дренажей в подкожной жировой клетчатке.
Для лечения тяжелых форм разлитого гнойного и
калового перитонита используют открытый метод ведения
инфицированной брюшной полости - программированную
санационную релапаротомию.
Первичная операция завершается наложением лапаростомы
или перитонеостомы (лапаратомная рана не ушивается).
Метод основан на представлении о разлитом перитоните как
о «тотальном абсцессе» брюшной полости.
По завершению операции полной эвакуации гнойновоспалительного содержимого из брюшной полости не
происходит из-за наличия в ней множественных карманов,
межпетлевых пространств, отграничевающих сращений,
которые
способствуют
локальным
скоплениям
инфицированного выпота.
VII.
43.
Показанияк программированной санационной релапаротомии
ПСР является серьезной травматической агрессий, а
поэтому показания к ней должны быть строгими и
абсолютно аргументированными.
1.
Любая фаза разлитого перитонита с явлениями полиорганной
недостаточности.
2.
Любая фаза распространенного перитонита с массивным
каловым загрязнением брюшины.
3.
Распространенный перитонит с клиническими и
интраоперационными признаками анаэробной инфекции.
4.
Эвентрация в гнойную рану при распространённом
перитоните (нагноение послеоперационной раны по типу
неклостридиальной флегмоны).
5.
Множественные абсцессы брюшной полости с пиогенными
капсулами или толстые наложения фибрина, интимно спаянные
с серозной оболочкой органов, которые не удаляются при
санации.
6.
Не устранён источник перитонита.
7.
Высокая вероятность несостоятельности швов анастомозов на
фоне разлитого перитонита.
44.
Если отличатьперитонеостомию от
лапаростомии, то при
перитонеостомии, по
окончании первой
операции, накладывают
наводящие швы.
Кишечник изолируют от внешней среды
стерильной перфорированной
полиэтиленовой плёнкой или мембраной
(полипропилен, силикон и т.п.), которую
фиксируют по периметру раны к
брюшине или апоневрозу. На рану
брюшной стенки рыхло накладывают
марлевые салфетки с антисептиком.
45.
Преимущества лапаростомии перед перитонеостомиейзаключается в том, что имеется возможность осуществления
постоянного контроля за состоянием брюшной полости и
проведения ее лаважа. Более того, при лапаростомии не
повышается давление в брюшной полости, что способствует
улучшению микроциркуляции в кишечной стенке и раннему
восстановлению ее моторной функции, а также существенно
способствует лучшей аэрации брюшной полости при наличии
аэробного компонента микрофлоры.
46. Пути введения антибиотиков
Местный или внутрибрюшной - через ирригаторы, дренажи.Общий: внутривенный, внутриартериальный, внутримышечный.
Внутрипортальный - через реканализированную пупочную вену
в круглой связке печени.
Эндолимфатический: антероградный - через
микрохирургически катетеризированный периферический
лимфатический сосуд (обычно на тыле стопы) или
депульпированный лимфатический узел (обычно паховый);
ретроградный - через грудной лимфатический проток (обычно в
области левого венозного угла).
Лимфотропный или внутритканевой - через лимфатическую
сеть голени, забрюшинного пространства.
Наиболее адекватный режим эмпирической
антибактериальной терапии (до микробиологической
верификации возбудителя) - комбинация
цефалоспоринов, аминогликозидов и
метронидазола. Такое сочетание действует
практически на весь спектр возможных
возбудителей перитонита.
47. Корригирующая терапия в послеоперационном периоде
Адекватное обезболивание. Наряду с традиционнымиспособами лечения болевого синдрома с помощью наркотичеких
анальгетиков, применяется пролонгированная эпидуральная
анальгезия местными анестетиками, наркотическими
анальгетиками, иглорефлексоанальгезия.
Сбалансированная инфузионная терапия. Общее количество
жидкости, вводимой больному в течение суток, складывается из
физиологических суточных потребностей, дефицита воды (на
момент расчета) и необычных потерь (рвота, дренажи, усиленное
потоотделение и гипервентиляция). Дефицит содержания
электролитов в различных средах ориентировочно
восполняется в количестве, превышающем в 2-3 раза суточную
потребность в них.
Коррекция гипопротеинемии. Потребности организма в белке
восполняются за счет белковых гидролизатов или смесей
свободных аминокислот, которые утилизируются в теч.1-2 суток.
Профилактика и лечение синдрома ПОН
Иммунная терапия - использование антибиотиков широкого
спектра действия сопровождается иммунодепрессией.
Нормализации этих нарушений удается достигнуть не













































 medicine
medicine








