Similar presentations:
Механическая желтуха и холангит
1.
Механическая желтухаи холангит
Профессор Э.И. Гальперин
2.
Схема строения желчных протоковСтроение и ток желчи. Ток желчи регулирует сфинктер Одди. Печень выделяет желчь
постоянно, при закрытом сфинктере Одди желчь идет в желчный пузырь, при
открытии сфинктера – из желчного пузыря в ДПК.
Обтурация желчных протоков вызывает желчную гипертензию.
Надежность системы – достаточно 1 мм просвета протоков для суточного прохождения желчи.
1
Bile Duct Diseases - Harvard Health
3.
Строение печеночной дольки1
2
3
5
4
6
1 – желчный капилляр
2 – пласт печеночных клеток
3 – пространство Диссе
4 – синусоид
5 – ветвь воротной вены
6 – ветвь печеночной артерии
Субстраты из синусоида проходят в печеночные клетки, после метаболизации часть
метаболитов (желчь, желчные кислоты и др.) проходят в желчный капилляр. Часть
метаболизированных субстратов возвращается в синусоид и идет в общий круг
кровообращения.
4.
Холестаз2
Определение: любое нарушение образования
и выделения желчи от гепатоцита до большого сосочка
двенадцатиперстной кишки (БСДПК) называется холестазом, таким
образом в понятие холестаза входят как биохимические,
так и механические нарушения.
Холестаз – универсальная реакция печени на любой вид поражения
(ишемический, токсический, механический, метаболический,
аутоиммунный).
Формы холестаза: внепеченочный (желчная гипертензия, МЖ),
внутрипеченочный, смешанный.
5.
ХолемияНарушение гомеостаза организма: вазадилатация, уменьшение ОПСС и объема
циркулирующей крови, брадикардия, вагусные проявления, снижение
гломерулярной фильтрации почек.
Нарушение функции РЭС ( 80% находится в печени ), клеток Купфера,
продукция воспалительных цитокинов (TNFα, IL6, IL8 и др.), эндотелиальная
дисфункция.
Ахолия
Без желчных кислот в кишечнике происходит колонизация бактерий,
увеличивается образование токсинов и усиливается их транслокация
в портальную кровь. Один микроб при распаде образует 3 млн молекул
токсина липополисахарида ( LPS ).
Функциональное напряжение клеток Купфера из-за холемии и большого
потока микробов и токсинов не обеспечивает их полноценную функцию, что
приводит к прорыву бактерий и токсинов в системный кровоток и развитие
СВР и ПОН.
Желтуха – универсальный ответ печени на небдагоприятное воздействие,
приводящий к резким изменениям многих систем организма.
3
6.
Болевая и безболеваямеханическая желтуха
Разный темп развития желчной гипертензии: быстрый, внезапный
или медленный, постепенный определяет возникновение болевой или
безболевой МЖ. При быстром развитии желчной гипертензии у
больного появляются резкие боли в правом верхнем квадранте
живота, при медленном темпе – МЖ носит безболевой характер.
Быстрый темп развития наблюдается в основном при
холангиолитиазе, медленный – при опухолях желчных протоков.
4
7.
БОЛЕВАЯ МЕХАНИЧЕСКАЯ ЖЕЛТУХА5
8.
Холангиолитиаз1.
2.
3.
6
Миграция камней из желчного
пузыря.
Обтурация печеночного
и ОЖП.
Обтурация БСДПК .
9.
Стеноз БСДПКЭтиология: холангит, панкреатит, инструментальное повреждение, прохождение
камня, парапапиллярный дивертикул, функциональное расстройство сфинктера
Одди.
Морфологические изменения: фиброзно-склеротические нарушения
Клиника: боли, перемежающаяся желтуха, изменение окраски мочи и кала.
Диагностика: эндоскопический осмотр БСДПК, ЭРХПГ, ЧЧХГ, манометрия
Лечение: при значительном сужении БСДПК – эндоскопическое или оперативное
вмешательство
7
10.
Холедохолитиаз. УЗИа – УЗИ: расширение
холедоха и камень
(стрелка).
б – УЗИ: камень
в просвете холедоха
(стрелка).
в – эндоУЗИ: виден мелкий
камень (стрелка).
Расширение желчных протоков, удвоение трубчатой структуры
Обнаружение конкреиентов в желчных протоках
ЭндоУЗИ – мелкие камни
Чувствительность УЗИ – 28-50%, ЭндоУЗИ – 98%.
8
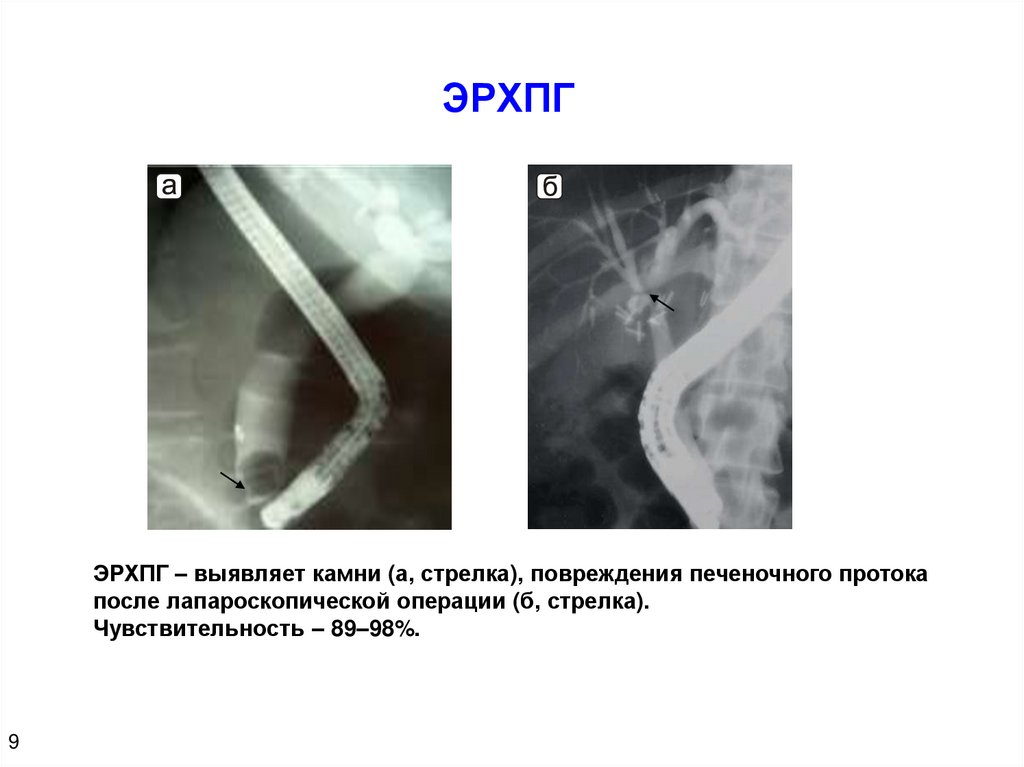
11.
ЭРХПГЭРХПГ – выявляет камни (а, стрелка), повреждения печеночного протока
после лапароскопической операции (б, стрелка).
Чувствительность – 89–98%.
9
12.
ЧЧХГСиндром Миризи. Камни печеночных протоков
Чувствительность – 90–100%.
10
13.
МРХПГ. МР-холангиографияПозволяет получить изображение желчного пузыря и протоков
и камней (стрелки) без контрастирования.
Чувствительность – 85–88%.
11
14.
Сравнение ЭРХПГ и МРХПГКамни
ЭРХПГ
Относительно инвазивный метод.
Требует введения контрастного
вещества в протоки, повышения
давления и облучения.
Камни
МРХПГ
Неинвазивный метод без необходимости
прямого контрастирования протоков.
Менее четкое изображение, но нет облучения.
Изображение получено у одного и того же больного
Камни удалены эндоскопически.
12
15.
Синдром МиризиФорма 1 – сужение
гепатикохоледоха за счёт
сдавления конкрементом
кармана Гартмана
13
Форма 2 – свищ между желчным
пузырем и печеночным протоком.
Гипертензия долевых печеночных
протоков
16.
Кисты желчных протоков. КлассификацияТип I
Тип III
Тип II
Тип IV
Тип V
Выявляются в возрасте от 3 мес до 16 лет, часто
вызывают обтурацию желчных протоков
Наследственное заболевание
Отсутствие мышечного слоя и коллагеновых волокон.
Фиброз печени
Передуктальная эозинофильная инфильтрация
14
Todani’s classification
17.
Болезнь Кароли(V тип кистозного поражения)
Операцияция - резекция печени
15
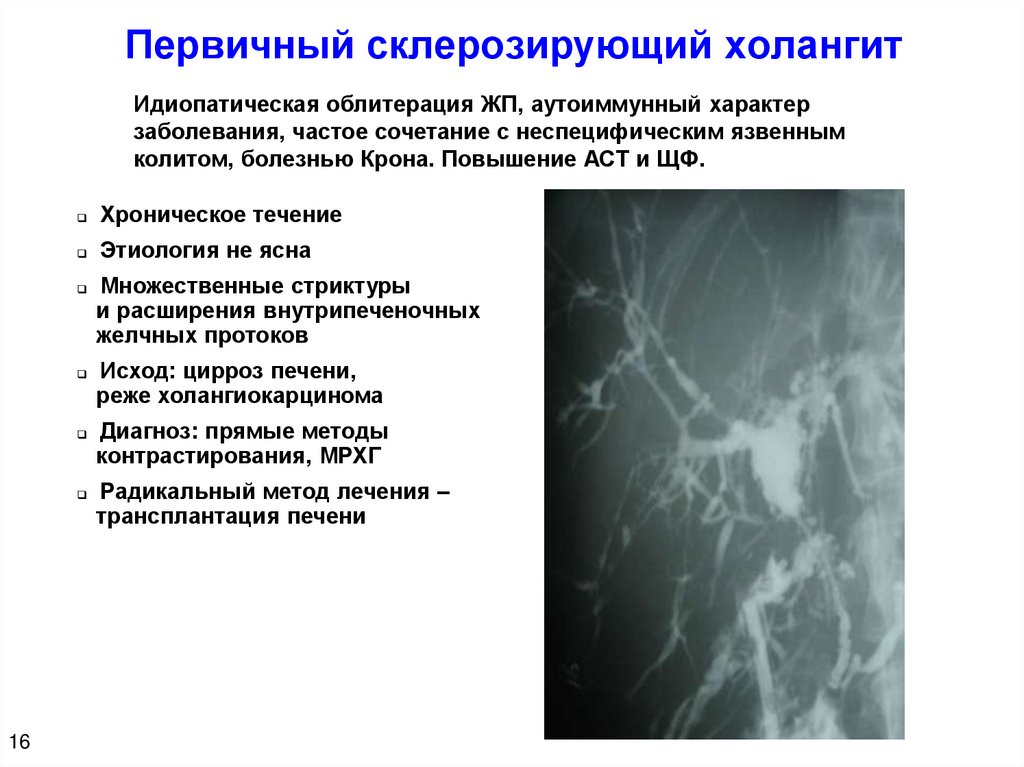
18.
Первичный склерозирующий холангитИдиопатическая облитерация ЖП, аутоиммунный характер
заболевания, частое сочетание с неспецифическим язвенным
колитом, болезнью Крона. Повышение АСТ и ЩФ.
Хроническое течение
Этиология не ясна
16
Множественные стриктуры
и расширения внутрипеченочных
желчных протоков
Исход: цирроз печени,
реже холангиокарцинома
Диагноз: прямые методы
контрастирования, МРХГ
Радикальный метод лечения –
трансплантация печени
19.
ГемобилияПовреждение печени или
внутрипеченочных ЖП, некроз
участка печени. Вторично по
отношению к основному
заболеванию.
Боли в правом подреберье,
мелена, транзиторная желтуха.
ЭГДС-осмотр БСДПК, ЭРХПГ,
ангиография, УЗИ, КТ, МРТ
Летальность 32–50%.
17
20.
Паразитарная инвазияОписторхоз (бассейн Оби, Волги, Восточная Азия)
Эхинококкоз, альвеококкоз, аскоридоз,
Фасцелез – гигинтская двуустка
Шистосоматоз – тропический гельминт
Проникают в желчные протоки из ДПК
18
21.
Клинические признаки и диагностикаболевой МЖ
19
Острое начало
Желтушность склер
Болевой приступ
Потемнение мочи,
обесцвечивание кала
Часто ЖКБ в анамнезе
УЗИ, ЭРХПГ, ЧЧХГ, МРХПГ, КТ,
ЭндоУЗИ.
Лабораторные исследования.
22.
ОСТРЫЙ ХОЛАНГИТ20
23.
Острый холангит (ОХ)ОХ – инфекционное воспаление желчных протоков, чаще
всего развивающееся на фоне МЖ и желчной гипертензии.
Причину возникновения ОХ связывают с проникновением
микробов из ДПК (Escherichia coli, Klebsiella, Proteus) в
желчные протоки.
Продукты метаболизма микробных клеток резко повышают
давление в желчных протоках.
21
23
24.
Билиосунусоидальный рефлюкс1
2
3
5
4
6
1 – желчный капилляр
2 – пласт печеночных клеток
3 – пространство Диссе
4 – синусоид
5 – ветвь воротной вены
6 – ветвь печеночной артерии
Коррозионная заливка желчных протоков. Сканнирующая микроскопия
Давление в протоках,
(мм вод.ст.)
200
Уровень проникновения коррозионных
частиц (1,7 мкм)*
Нормальные ЖП
200–500
Частицы попадают в синусоиды
500–800
Частицы достигают центральных вен
* частицы 1,7 мкм – это размер микроба
Секреторное давление.
22
Давление метаболитов микробов.
,.
L., Pellegrini C.A., Way L.W. Am. J. Surg., 1988; 155: 23–28.
25.
Клинические признаки острого холангита• Озноб, лихорадка
• Лейкоцитоз
• Инфекция
•Симптомы, связанные с ЖГ и МЖ
• Периодически возникающая СВР с органной дисфункцией
Триада Шарко:
лихорадка, озноб,
желтуха
23
Пентада Рейнольдса:
триада Шарко +
психические расстройства,
гипотензия
26.
Причины развития кратковременной СВР исимптомов сепсиса
Два фактора:
1.
Большая гнойная поверхность ЖП, прямой билиовенозный рефлюкс –
синусоидальная эндотоксемия
2.
Недостаточность КК, вызванная холемией, – системная эндотоксемия,
увеличение провоспалительных цитокинов – СВР, сепсис.
Отличие холангита от других гнойных заболеваний –
высокая синусоидальная эндотоксемия, сочетающаяся
с недостаточностью КК.
24
27.
Критерии СВР и сепсисаТемпература тела > 38ºC или < 36ºC
ЧСС > 90 в 1 мин
Тахипноэ > 20 в 1мин или PaCO2 < 32 мм рт. ст.
Лейцкоциты >12 000 или < 4000
СВР = 2 критерия
СВР + инфекция = сепсис
Consensus conference of ACCP and SCCM, 1991
Тяжелый сепсис: олигурия <500 мл в сутки, энцефалопатия
Септический шок: АД < 90 мм рт.ст. или падение АД на 40 мм рт.ст.
25
28.
Критерии органных дисфункций26
ССС – гипотензия, требующая поддержки допамином
ЦНС – нарушение сознания
Респираторная – тахипноэ >20 или PaСO2 < 32 мм рт.ст.
Почечная – креатинин крови > 2,0
Печеночная – гипоальбуминемия, протромбиновый индекс ↓
Свертывающая система – тробоциты < 100 000
Крайняя степень системной дисфункции – ПОН
29.
Почечная недостаточностьпри остром холангите
Почки являются главным органом, выделяющим компоненты желчи – желтушный
нефроз.
Холемия и ЭТ вызывают выброс ренина и альдостерона, повышение
натриуретического пептида ANP, вазодилятацию, снижение объема
циркулирующей крови, почечного и гломерулярного кровотоков, тромбозы
артерий и вен.
У больных с желтухой и холангитом почечная недостаточность возникает
намного чаще, чем у больных без желтухи.
Отличие холангита от других гнойных заболеваний –
частое развитие почечной недостаточности
27
30.
Лечение ОХ (холедохолитиаз, n = 613)Задача: прервать течение ОХ, предупредить развитие сепсиса
Главное: декомпрессия и антибиотикотерапия.
Применение миниинвазивных технологий (ЭРХПГ, ЧЧХГ)
позволило снизить ЧИСЛО ОСЛОЖНЕНИЙ И ЛЕТАЛЬНОСТЬ.
Данные отдела гепатобилиарной хирургии.
n
Консервативная
Традиционные
Преимущественно
Признаки гепатобилиарной
Эффективное консервативное
лечение (без операции)
Традиционное опер лечение
терпапия,
традиционное
оперативное лечение
(n = 157)
(1972–1982 гг.)
операции и
эндоскопическое
лечение (n = 94)
(1983–1994 гг.)
эндоскопическое
лечение (n = 362)
(1995–2008 гг.)
44 (46,8%)
31 (8,5%)
Из 74 – 52 (70%)
НБД
11 (11,5%)
4 (4,25%)
329 (90,8%)
Стенты - 12, НБД
20 (5,5%)
2 (0,55%)
84 (51%)
67 (42,7%), из них
13 холецистостомий
Эндоскопическое лечение :
Успешная
холедохолитоэкстракция
др манипуляции
осложнения
летальность
Тяжелый сепсис
28 (17,8%)
умерло 13 (46,4%)
20 (16,3%)
умерло 9 (45%)
28 (7,7%)
умерло 9 (32,1%)
Септический шок
15 (9,5%)
умерло 8 (53,3%)
11 (9%)
умерло 7(63,6%)
12 (3,3%)
умерло 5(41,6%)
21 (13,4%)
16 из 122 (13,1%)
17 (4,6%)
28 Общая летальность
31.
Лечение холангитических абсцессов печенипри ОХ (n = 19)
Основное условие – декомпрессия ЖП плюс пункция или
дренирование абсцесса.
Средняя продолжительность ОХ – 8 суток. Солитарные – 7, множественные – 2,
милиарные – 10. Клиническая картина определяется, во многом, тяжестью холангита.
Чрескожная пункция (объем абсцесса – 15–120 мл):
≤80 –эффективность 80%, >80 мл – эффективность 33%
Чрескожное дренирование (объем абсцесса 30–160 мл).
Объем < 120 мл – эффективность выше в 15 раз, чем при объеме > 120 мл.
Продолжительность дренирования – 10–55 суток.
Операция: дренирование, резекция доли печени – 3.
Милиарные абсцессы – антибиотикотерапия без хирургического вмешательства – 10,
умерло 4.
Тяжелый сепсис – 5, умерло 2.
Септический шок – 7, умерло 4.
Факторы риска: милиарные абсцессы, септический шок, неадекватное
дренирование, высокий креатинин.
29
32.
Стадии острого холангита и рекомендацииКонсенсуса 2007 г. (Tokyo Guidelines)
Стадия острого холангита
Критерий
легкая
(I)
средняя
(II)
тяжелая
(III)
Дисфункция органов
Нет
Нет
Да
Ответ на медикаментозное лечение*
Да
Нет
Нет
*Общая поддерживающая терапия и антибиотики
30
При тяжелом ОХ (III стадия) требуется неотложная билиарная
декомпрессия
При нетяжелых стадиях важно определить ответ на медикаментозное
лечение. При отсутствии ответа (средняя тяжесть, или II стадия) следует
выполнить срочную билиарную декомпрессию.
Антибиотики поступают в желчь только после медикаментозной или
оперативной декомпрессии. Значение декомпрессии в экстренной
хирургии.
33.
Хронический холангитВстречается при:
посттравматических стриктурах;
первичном склерозирующем холангите;
при опухолях Клацкина с поражением сосудов;
связанном со СПИДом холангите.
Хронический холангит
при посттравматической стриктуре
31
Длительное течение.
Постоянная инфекция
Рецидивирующий характер
нарушения проходимости ЖП
Вторичное иммунодефицитное
состояние (снижен ответ
лимфоцитов на конкавалин,
умерьшено число NK килеров,
CD4/CD8 < 0,5)
Часто приводит к вторичному
34.
Хронический холангит у больных СПИДомВозбудители: Cryptosporidium и Cytomegalovirus.
Характерны: стеноз БДС и расширение протоков,
утолщение стенок холедоха
(а, стрелка) и желчного пузыря (б, стрелка).
Проявления: боль в правом подреберье
и лихорадка без желтухи и зуда.
Диагноз: УЗИ, ЭРПХГ, КТ
Прогноз: продолжительность жизни после появления
первых билиарных симптомов – около 7 мес.
Nash J.A., Cohen S.A. Gastroenterol. Clin. N. Am. 1997; 26: 2
3
35.
Заключение34
ОХ – заболевание, при котором гнойный процесс протекает на фоне холемии и
ахолии, обусловленных МЖ. Это определяет особенности течения по сравнению с
другими гнойными заболеваниями.
Особенностями ОХ являются:
Большая гнойная поверхность ЖП. Развитие билиосинусоидального
рефлюкса.
Высокая портальная ЭТ в сочетании с недостаточностью КК, вызванная
холемией. Системная эндотоксемия. Кратковременная СВР и ОН,
Частое развитие почечной недостаточности.
Эндоскопические методы позволяют произвести одновременную диагностику и
лечение ОХ, обеспечить раннюю декомпрессию ЖП у тяжелых больных, у 90%
больных - удалить камни. Эндоскопическое лечение снижает угрозу развития
тяжелого сепсиса и септического шока, сопровождается низкой летальностью и в
настоящее время является методом выбора.
Характерной и отличительной чертой хронического холангита является
рецидивирующий характер нарушения проходимости ЖП и вторичное
иммунодефицитное состояние.
36.
БЕЗБОЛЕВАЯМЕХАНИЧЕСКАЯ ЖЕЛТУХА
35
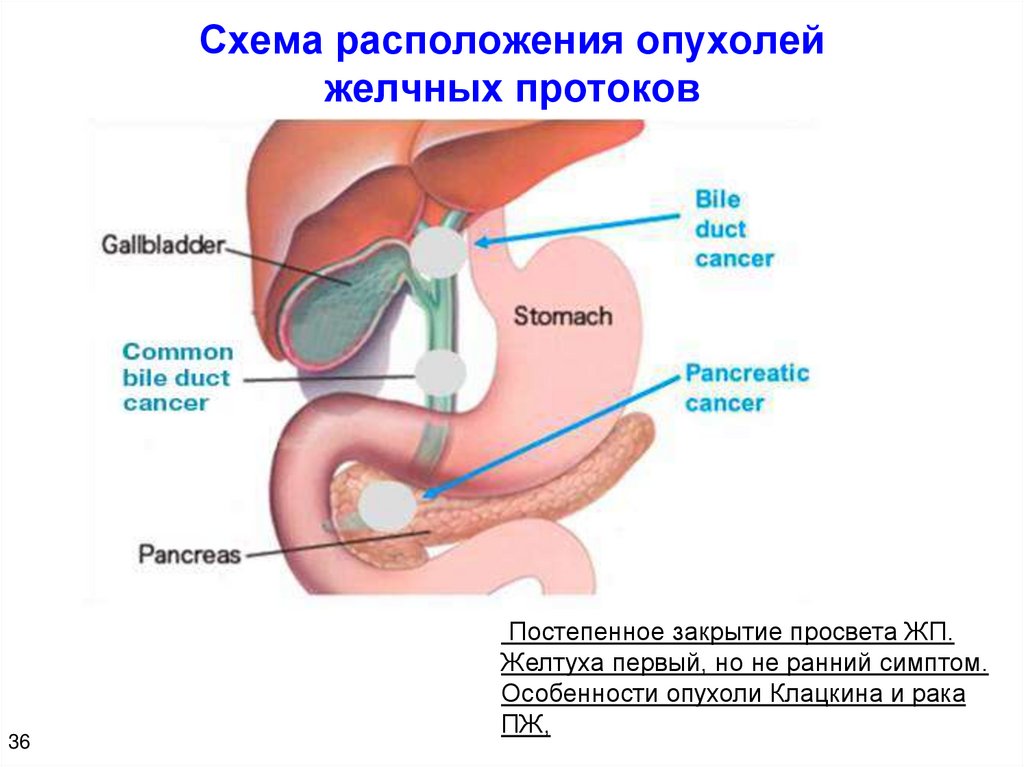
37.
Схема расположения опухолейжелчных протоков
36
Постепенное закрытие просвета ЖП.
Желтуха первый, но не ранний симптом.
Особенности опухоли Клацкина и рака
ПЖ,
38.
Клинические проявления безболевоймеханической желтухи
37
Желтушность склер и кожного покрова
Кожный зуд
Потемнение мочи и обесцвечивание кала
Боль чаще отсутствует
Иногда отмечаются признаки опухолевого роста:
потеря массы тела, отсутствие аппетита, слабость
39.
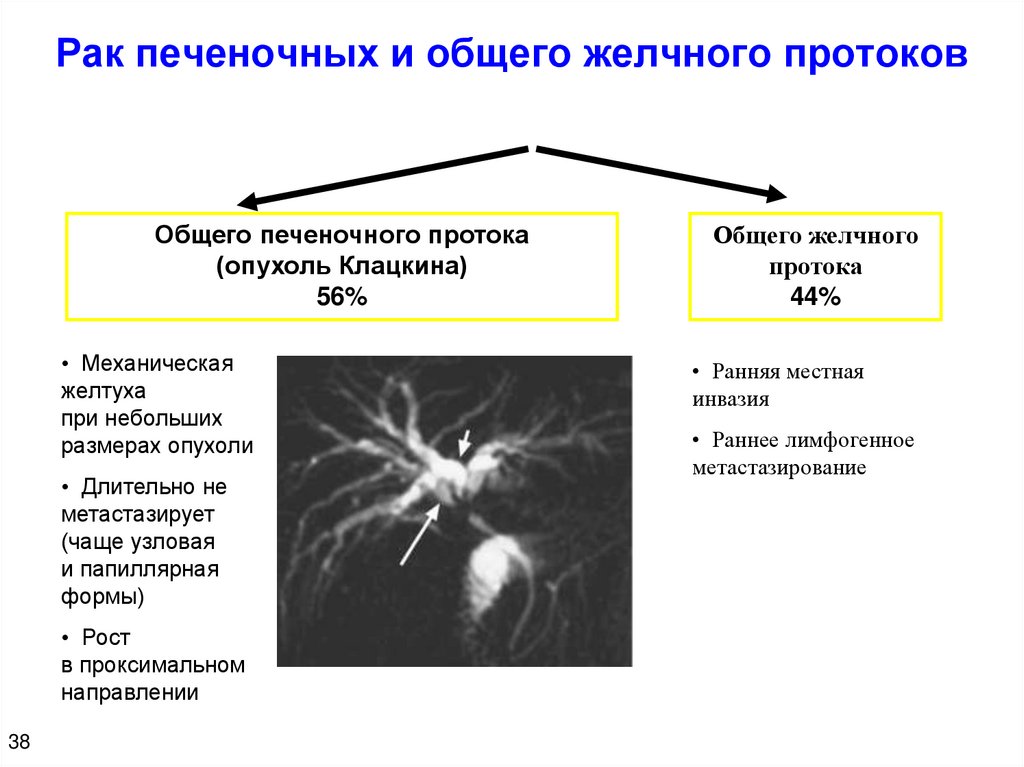
Рак печеночных и общего желчного протоковОбщего печеночного протока
(опухоль Клацкина)
56%
• Механическая
желтуха
при небольших
размерах опухоли
• Длительно не
метастазирует
(чаще узловая
и папиллярная
формы)
• Рост
в проксимальном
направлении
38
Общего желчного
протока
44%
• Ранняя местная
инвазия
• Раннее лимфогенное
метастазирование
40.
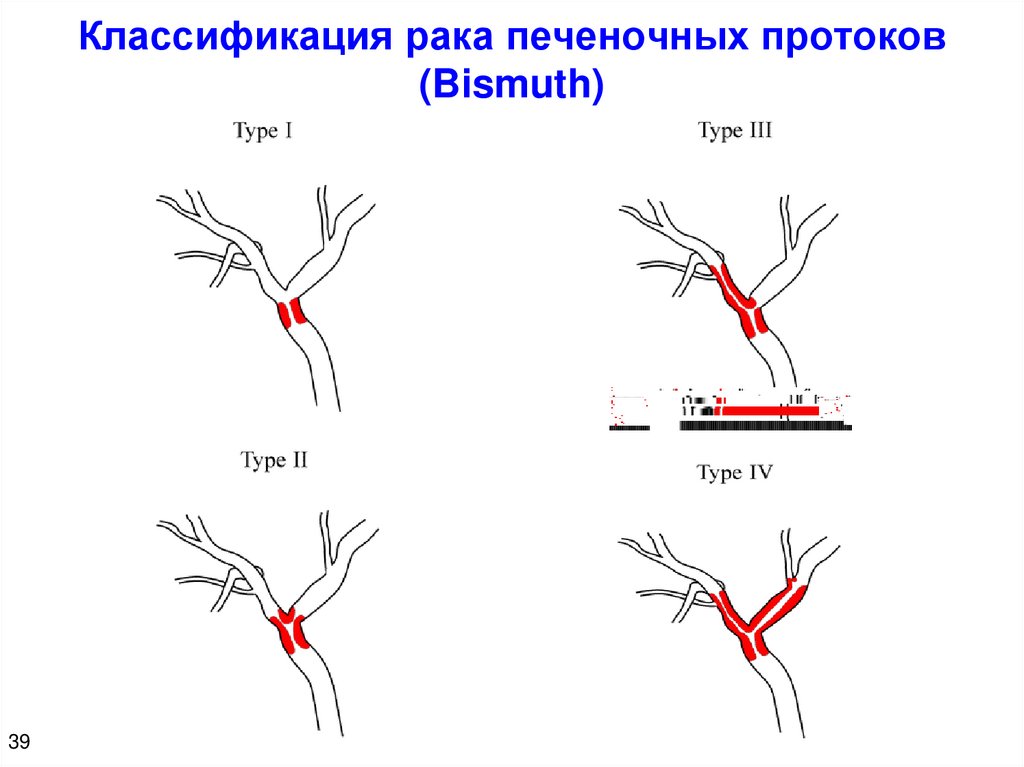
Классификация рака печеночных протоков(Bismuth)
39
41.
МР-холангиограмма при опухоли Клацкина40
42.
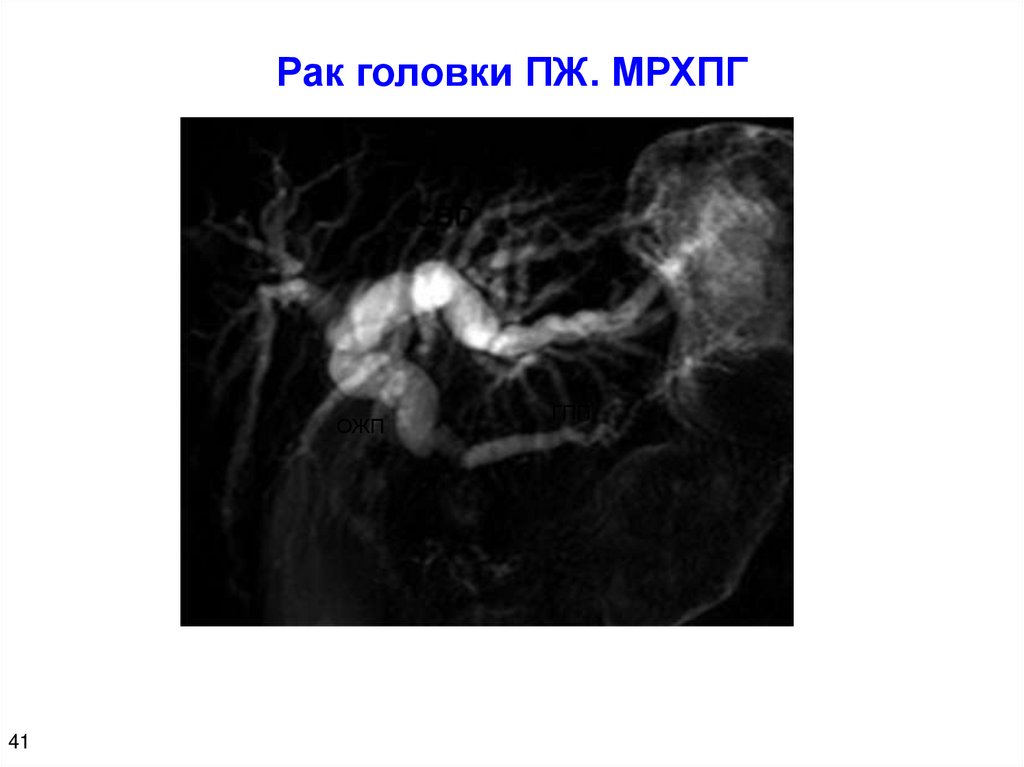
Рак головки ПЖ. МРХПГОЖП
41
ГПП
43.
Дифференциальная диагностикамеханической и паренхиматозной желтух.
42
Больные с безболевой МЖ в течение многих дней не замечают ее
появления, т.к. она не сопровождается выраженными симптомами.
Больных часто госпитализируют в инфекционные отделения с диагнозом
«гепатит», где они обследуются в течение длительного времени.
Дифференциальная диагностика проста – ОБНАРУЖЕНИЕ
РАСШИРЕННОГО общего желчного протока при УЗИ или других
исследованиях.
44.
Функциональное и морфологическоесостояние печени при безболевой МЖ
Нарастание прямого и непрямого билирубина и ЩФ. Незначительное
увеличение АСТ, АЛТ, ЛДГ у некоторых больных. Нарушения других б/х проб
практически нет.
При длительной МЖ (более 3–4 нед) снижение протромбина, тромбоцитов,
редко появляются признаки легкой энцефалопатии.
Пролиферация гепатоцитов на 2–3-й день сменяется сморщиванием и
дегенерацией гепатоцитов (фокусы, поля). Через 4 – 5 недель размер
гепатоцита уменьшается на 30–40%, объем их снижается с 97 до 40%.
Пролиферация желчных протоков с первого дня. К 4–5 неделе объем их
возрастает с 2% – до 40%, стромы с 1 до 20%.
Флебиты ветвей воротной вены, нейтрофильная инфильтрация,
увеличивается проницаемость межклеточных соединений.
Wu P.C. et al. – J. Pathol. 1981,133: 61–74.
43
45.
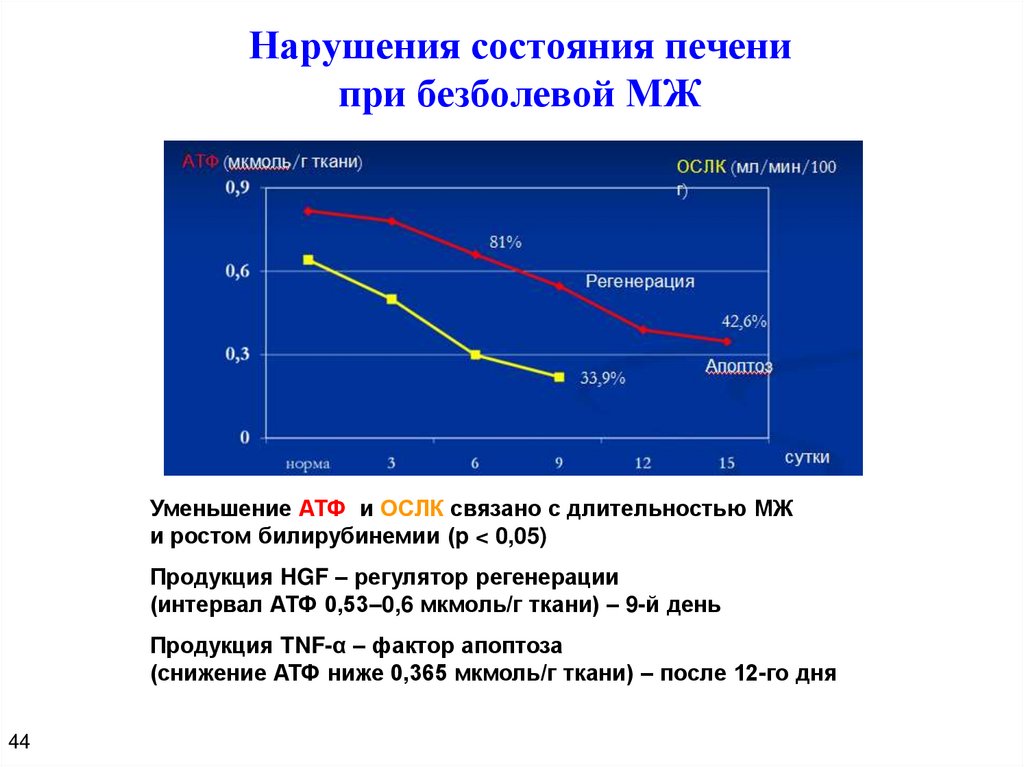
Нарушения состояния печенипри безболевой МЖ
Уменьшение АТФ и ОСЛК связано с длительностью МЖ
и ростом билирубинемии (p < 0,05)
Продукция HGF – регулятор регенерации
(интервал АТФ 0,53–0,6 мкмоль/г ткани) – 9-й день
Продукция TNF-α – фактор апоптоза
(снижение АТФ ниже 0,365 мкмоль/г ткани) – после 12-го дня
44
46.
Заключение по нарушениям,возникающим при безболевой МЖ
45
Безболевая МЖ вызывает выраженные функциональные
и морфологические изменения печени, связанные с развитием желчной
гипертензии и холестаза, а также сопровождающей его холемии и
ахолии.
Такие изменения приводят к внепеченочным нарушениям, к
колонизации микробов желудочно-кишечного тракта, портальной
эндотоксимии, нарушению функций РЭС, особенно клеток Купфера,
развитию системной токсимии, вызывающей дисфункцию органов
и систем организма.
Внутри- и внепеченочные нарушения с продолжительностью МЖ
и ростом билирубинемии приобретают критический характер,
в организме возникает состояние зыбкой стабильности, которая
при дополнительном воздействии («второй удар») может перейти в
СВР и ПОН.
47.
ПРЕДВАРИТЕЛЬНАЯДЕКОМПРЕССИЯ
46
48.
Предварительная декомпрессия ЖПВторичный синдром МЖ нередко представляет бо’льшую угрозу для жизни
больного, чем первичное заболевание, вызвавшее этот синдром. Поэтому
ликвидация МЖ с помощью малоинвазивных вмешательств у ряда больных
является спасительным средством. Таким больным производят
двухэтапную операцию: 1-й этап – декомпрессия ЖП, снжение уровня
билирубинемии и 2-й этап – радикальная операция удаления опухоли.
Способы предварительной билиарной декомпрессии (ПБД):
Чрескожная холангиостомия
Эндоскопическое назобилиарное дренирование
или стентирование
Холецистостомия: открытая, лапароскопическая чрескожная
под контролем УЗИ.
Открытая холедохо- или гепатикостомия
Достаточно полное восстановление печени и других систем организма
требует длительной декомпрессии ЖП (3–4 нед). Поэтому чаще с этой
целью применяют различные стенты. Для кратковременной
декомпрессии используют дренажные трубки, которые в дальнейшем
могут быть заменены на стенты.
47
49.
Может ли сама декомпрессия ЖП вызватьухудшение состояния печени?
Динамика восстановления АТФ при 6- и 12-дневной МЖ после декомпрессии
Мкмоль/г ткани
0,9
0,6
0,3
0
0
3
Норма
48
6
6 дн желтуха
12
18
Сутки после
декомпрессии
12 дн желтуха
При 12-дневной МЖ в течение 3 суток наблюдалось снижение АТФ,
рост и увеличение дефицита энергии ткани печени и билирубинемии –
постдекомпрессионный синдром, связанный, вероятно, с быстрым
темпом декомпрессии желчных протоков (аналогия – быстрое удаление
асцитической жидкости).
50.
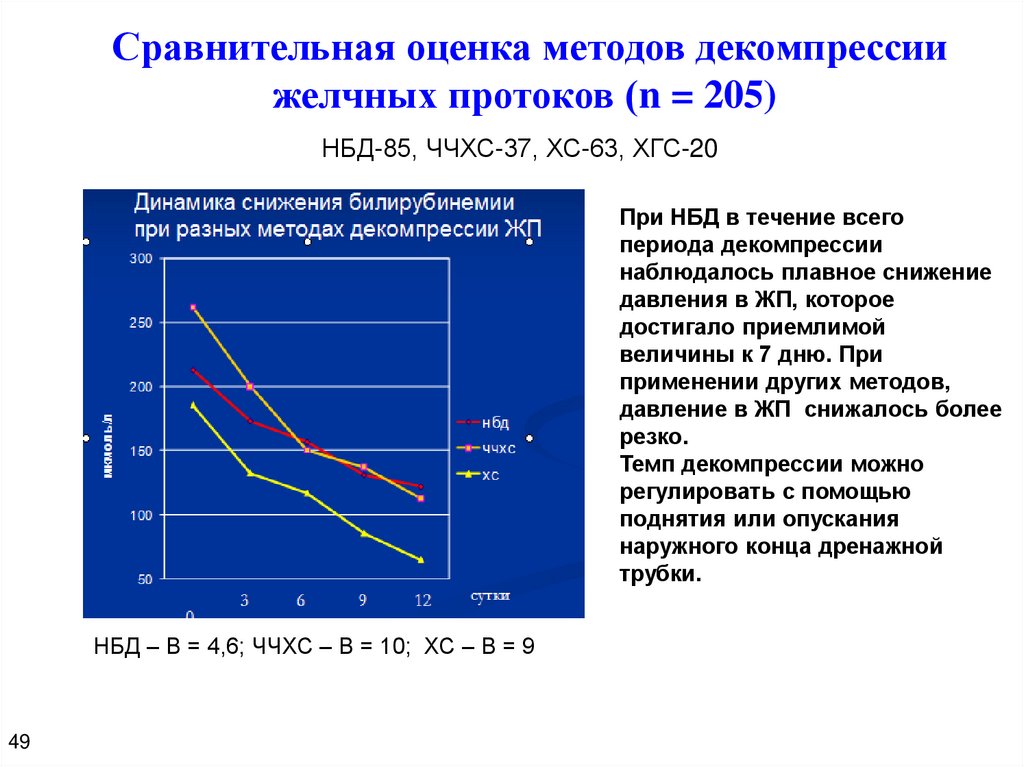
Сравнительная оценка методов декомпрессиижелчных протоков (n = 205)
НБД-85, ЧЧХС-37, ХС-63, ХГС-20
При НБД в течение всего
периода декомпрессии
наблюдалось плавное снижение
давления в ЖП, которое
достигало приемлимой
величины к 7 дню. При
применении других методов,
давление в ЖП снижалось более
резко.
Темп декомпрессии можно
регулировать с помощью
поднятия или опускания
наружного конца дренажной
трубки.
НБД – В = 4,6; ЧЧХС – В = 10; ХС – В = 9
49
51.
Осложнения и летальность при разных темпахдекомпрессии ЖП
– быстрый темп (ЧЧХС, ХС)
– медленный темп (НБД)
* – p < 0,05
Медленный темп декомпрессии сопровождается меньшим числом осложнений
и отсутствием летальности
50
52.
Положительные и отрицательныестороны ПБД
Положительные
Улучшает функцию печени
и других органов и систем
организма
Улучшает иммунный статус
Улучшает микроциркуляцию
печени
Восстанавливает
энергетический потенциал ткани
печени
Отрицательные
Увеличивает микробную
контоминацию ЖП (18-97%)
Вызывает хронические воспаление
ЖП и желчного пузыря
Установление стента может вызвать
ряд осложнений: острый панкреатит,
холангит, кровотечение, обтурацию
стента и др.
Мнение об использовании стента остается противоречивым. Однако
существуют абсолютные показания для ПБД: холангит, неоадъювантная
химиотерапия (НХТ), неоперабельная опухоль, риск радикальной
операции.
51
Как факторы, склоняющие к проведению ПБД, выступают:
билирубинемия >200 ммоль/л и опухоль Клацкина.
53.
Особенности ПБД при опухоли Клацкина52
1.
Радикальная операция при опухоли Клацкина предполагает
массивную резекцию печени. Будущий остаток печени
(желательно не менее 30% массы печени) должен быть
функционально полноценным, чему способствует
предварительная декомпрессия ЖП.
2.
Особое значение приобретает чрескожное чреспеченочное
селективное дренирование сегментарного ЖП будущего остатка
печени, которое вместе с увеличением портального кровотока
создают условия для ускоренной регенерации и увеличения
объема указанного остатка печени.
54.
Заключение по декомпрессиижелчных протоков
Мнение о ПБД остается противоречивым. Абсолютными показаниями к
ПБД являются ОХ, НАХТ, неоперабильная опухоль и риск радикальной
операции.
Факторами, склоняющими к ПБД, являются билирубинемия > 200 ммоль/л и
предстоящая радикальная операция по удалению опухоли Клацкина.
ПБД при длительной МЖ и билирубинемии > 200 ммоль/л должно быть
медленным и плавным, что обеспечивает НБД со стандартными размерами
дренажной трубки (длина 180 см и диаметр 2 мм),а также высота ее
расположения относительно уровня ОЖП.
Быстрая декомпрессия ЖП при высокой билирубинемии приводит в первые
2–3 дня к усилению имеющихся нарушений печени и не должна применяться
у таких больных.
53













































 medicine
medicine








