Similar presentations:
Операция де Пальма
1.
Федеральное государственное бюджетное образовательное учреждение высшего образования«Санкт-Петербургский государственный педиатрический медицинский университет»
Министерства здравоохранения Российской Федерации
Кафедра оперативной хирургии и оперативной хирургии
Операция де Пальма
Группа: 221
Выполнил: Шуржумов
Сергей Владимирович
Преподаватель: Козлова
Екатерина Андреевна
Санкт-Петербург 2020
2.
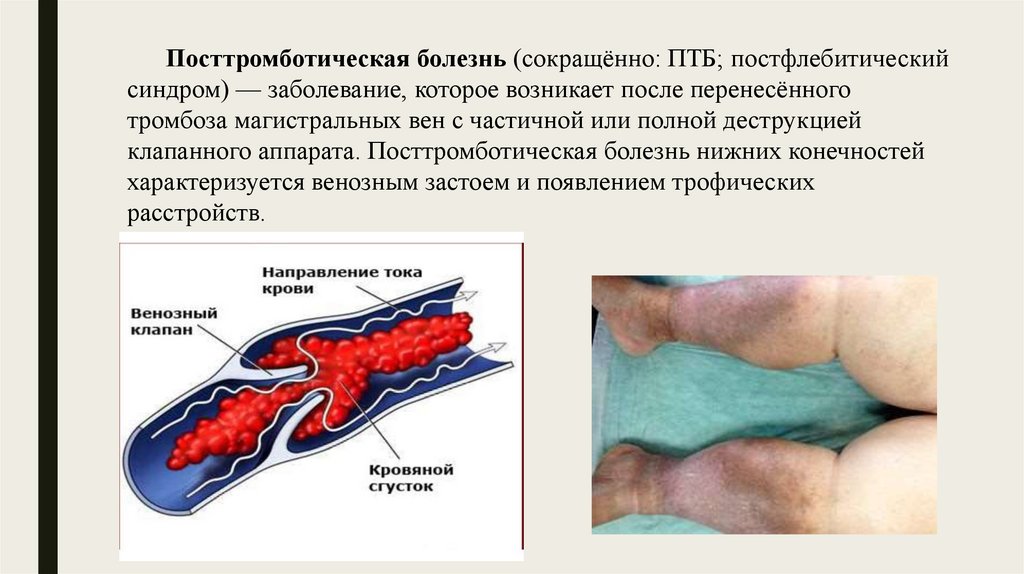
Посттромботическая болезнь (сокращённо: ПТБ; постфлебитическийсиндром) — заболевание, которое возникает после перенесённого
тромбоза магистральных вен с частичной или полной деструкцией
клапанного аппарата. Посттромботическая болезнь нижних конечностей
характеризуется венозным застоем и появлением трофических
расстройств.
3.
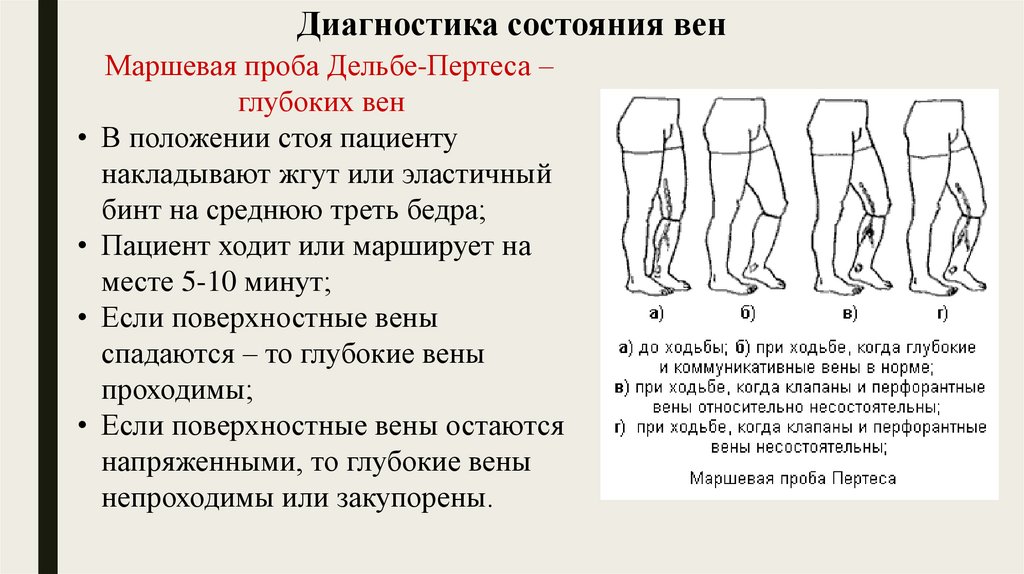
Диагностика состояния венМаршевая проба Дельбе-Пертеса –
глубоких вен
В положении стоя пациенту
накладывают жгут или эластичный
бинт на среднюю треть бедра;
Пациент ходит или марширует на
месте 5-10 минут;
Если поверхностные вены
спадаются – то глубокие вены
проходимы;
Если поверхностные вены остаются
напряженными, то глубокие вены
непроходимы или закупорены.
4.
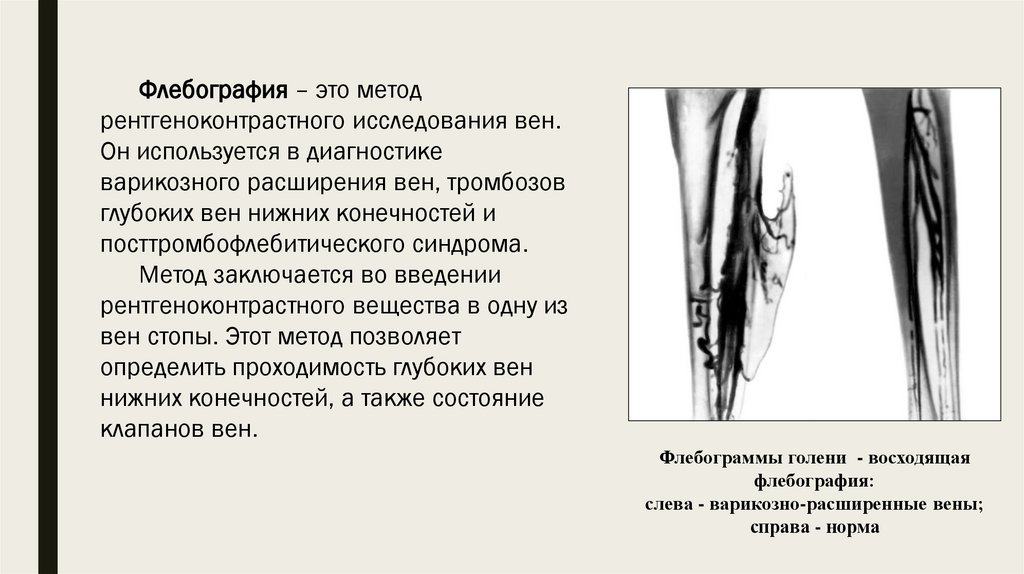
Флебография – это методрентгеноконтрастного исследования вен.
Он используется в диагностике
варикозного расширения вен, тромбозов
глубоких вен нижних конечностей и
посттромбофлебитического синдрома.
Метод заключается во введении
рентгеноконтрастного вещества в одну из
вен стопы. Этот метод позволяет
определить проходимость глубоких вен
нижних конечностей, а также состояние
клапанов вен.
Флебограммы голени - восходящая
флебография:
слева - варикозно-расширенные вены;
справа - норма
5.
УЗИ сосудов нижних конечностейУЗИ сосудов нижних конечностей – метод диагностики, с помощью которого можно
визуализировать мелкие детали и увидеть структурные изменения вен и артерий нижних конечностей.
Может проводиться для подтверждения варикоза, флеботромбоза, атеросклероза, болезни Бюргера
и других патологий.
Упрощенное (целенаправленное) ультразвуковое исследование вен нижних конечностей.
Исследуются только две области (бедренная и подколенная вены). Поскольку проведенные
исследования показывают, что при тромбоэмболии глубоких вен нижних конечностей тромб может
быть выявлен: в бедренной вене или в подколенной вене, или в бедренной и подколенной венах.
Поэтому достаточно исследовать только 2 точки. Датчик устанавливается сразу под паховым
треугольником (для исследования общей бедренной вены) и в подколенную ямку (для исследования
подколенной вены).
6.
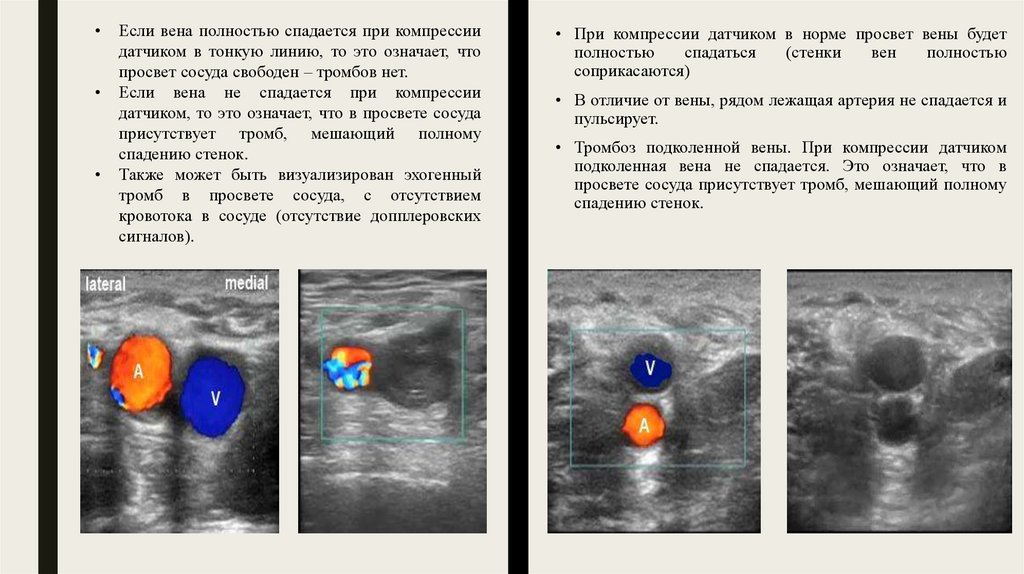
Если вена полностью спадается при компрессии
датчиком в тонкую линию, то это означает, что
просвет сосуда свободен – тромбов нет.
Если вена не спадается при компрессии
датчиком, то это означает, что в просвете сосуда
присутствует тромб, мешающий полному
спадению стенок.
Также может быть визуализирован эхогенный
тромб в просвете сосуда, с отсутствием
кровотока в сосуде (отсутствие допплеровских
сигналов).
• При компрессии датчиком в норме просвет вены будет
полностью
спадаться
(стенки
вен
полностью
соприкасаются)
• В отличие от вены, рядом лежащая артерия не спадается и
пульсирует.
• Тромбоз подколенной вены. При компрессии датчиком
подколенная вена не спадается. Это означает, что в
просвете сосуда присутствует тромб, мешающий полному
спадению стенок.
7.
Виды оперативных вмешательств при ПТБ• Удаление варикозно расширенных вен с перевязкой перфорантных
вен (по Линтону, эндоскопически);
• Обходное шунтирование (операция Пальма)
• Реконструкция клапанов, их трансплантация – редко, в
специализированных стационарах;
• Эндоскопическое бужирование и стентирование вен при
ограниченных окклюзиях;
8.
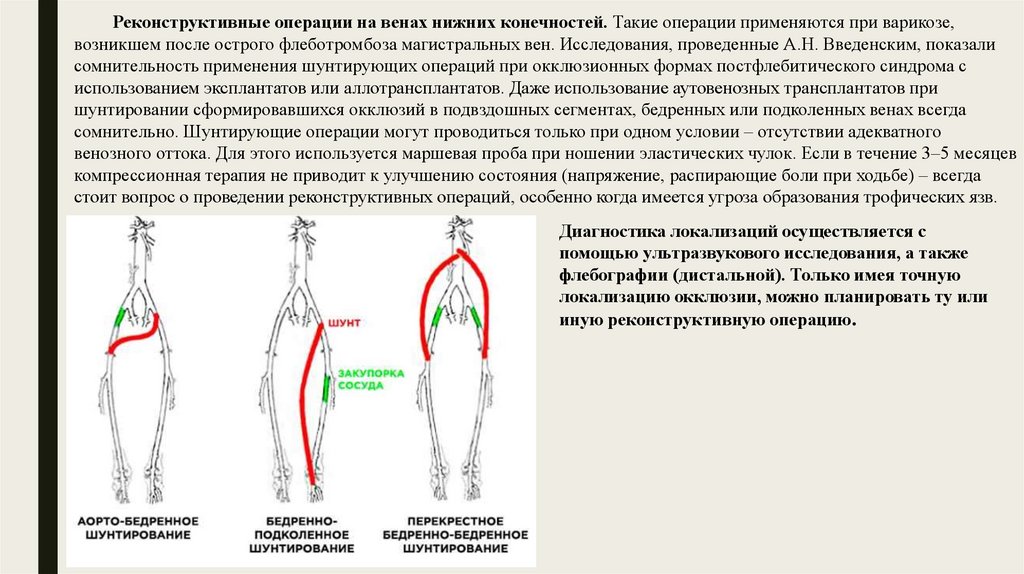
Реконструктивные операции на венах нижних конечностей. Такие операции применяются при варикозе,возникшем после острого флеботромбоза магистральных вен. Исследования, проведенные А.Н. Введенским, показали
сомнительность применения шунтирующих операций при окклюзионных формах постфлебитического синдрома с
использованием эксплантатов или аллотрансплантатов. Даже использование аутовенозных трансплантатов при
шунтировании сформировавшихся окклюзий в подвздошных сегментах, бедренных или подколенных венах всегда
сомнительно. Шунтирующие операции могут проводиться только при одном условии – отсутствии адекватного
венозного оттока. Для этого используется маршевая проба при ношении эластических чулок. Если в течение 3–5 месяцев
компрессионная терапия не приводит к улучшению состояния (напряжение, распирающие боли при ходьбе) – всегда
стоит вопрос о проведении реконструктивных операций, особенно когда имеется угроза образования трофических язв.
Диагностика локализаций осуществляется с
помощью ультразвукового исследования, а также
флебографии (дистальной). Только имея точную
локализацию окклюзии, можно планировать ту или
иную реконструктивную операцию.
9.
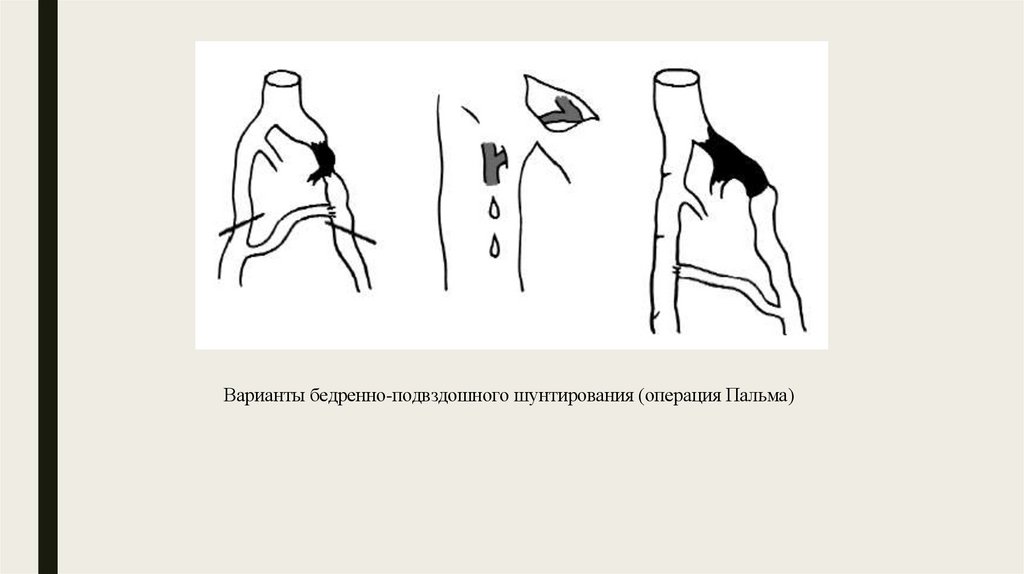
Принцип операции Пальма состоит в следующем. При наличиисегментарной окклюзии подвздошно-бедренного сегмента улучшение
венозного кровотока достигается путем анастомозирования проходимого
участка бедренной вены дистальнее места окклюзии с большой подкожной
веной здоровой конечности. Пересеченная в нижней трети бедра и
мобилизованная до ее устья большая подкожная вена проводится через
тоннель, созданный в подкожной клетчатке лобковой области. Дистальный
конец вены вшивается в бедренную вену пораженной конечности.
10.
Варианты бедренно-подвздошного шунтирования (операция Пальма)11.
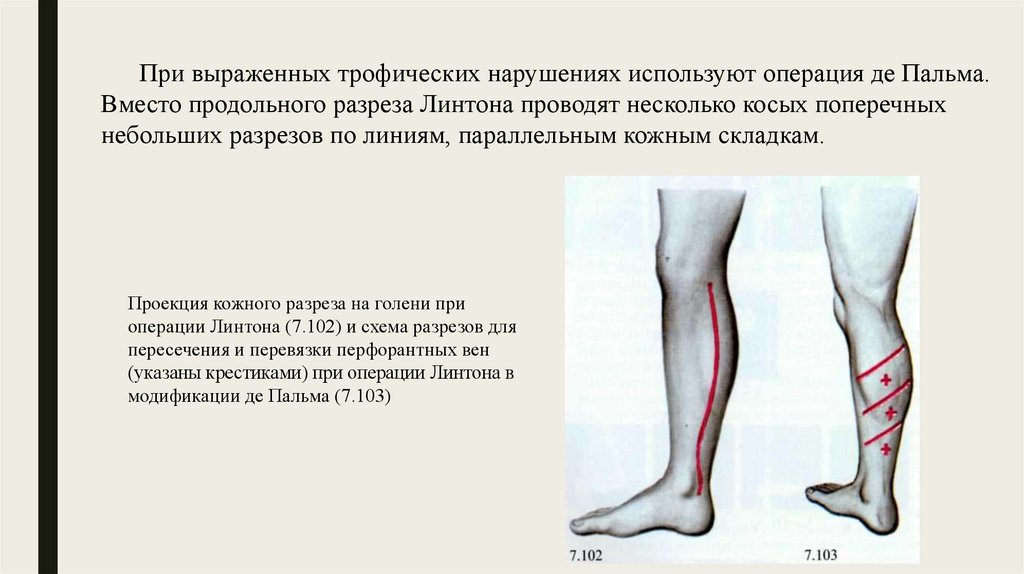
При выраженных трофических нарушениях используют операция де Пальма.Вместо продольного разреза Линтона проводят несколько косых поперечных
небольших разрезов по линиям, параллельным кожным складкам.
Проекция кожного разреза на голени при
операции Линтона (7.102) и схема разрезов для
пересечения и перевязки перфорантных вен
(указаны крестиками) при операции Линтона в
модификации де Пальма (7.103)
12.
Источники:1. В.И. Сергиенко, Э.А. Петросян, И.В. Фраучи
«Топографическая анатомия и оперативная хирургия» под
редакция акад. РАМН Ю.М. Лопухина. Том 1, 3-е издание
2. И.Н. Гришин «Варикоз и варикозная болезнь нижних
конечностей»
3. Избранные лекции по ангиологии. Е.П. Кохан, И.К.
Заварина
4. «Кафедра госпитальной хирургии ЮУГМУ», 2007–2020
5. «Ультразвуковое исследование сосудов». Вильям Дж.
Цвибель, Джон С. Пеллерито





 medicine
medicine








