Similar presentations:
Болезни почек
1. Болезни почек
2. Методы исследования анализов мочи
3.
Исследование мочиНормой концентрации белка в утренней
моче обычно считают <0,033 г/л.
В норме - экскреция белка с мочой у взрослых
составляет до 30 мг/сут белка
Микроальбуминурия – увеличение экскреции
альбумина (30-300 мг/сут)
Протеинурия (выделение белка с мочой)
До 1 г/сутки – умеренная
1 – 3 г/сутки - средняя
Более 3 г/сутки - массивная
15.07.2022
3
4.
Исследование мочи15.07.2022
Глюкозурия - почечный порог
глюкозы составляет 9,9
ммоль/л
Микрогематурия – до 100 в
поле зрения
Макрогематурия – более 100 в
поле зрения
(в норме 0-1 в поле зрения)
- Опухоль
- МКБ
- Гломерулонефрит
4
5.
Исследование мочи15.07.2022
Лейкоциты – в норме 0-6 в
п/зр
- увеличение числа
лейкоцитов свидетельствует
о воспалительном процессе
в чашечно-лоханочной
системе почек или
мочевыводящих путях
- сочетание с небольшой
протеинурией и
бактериурией
5
6.
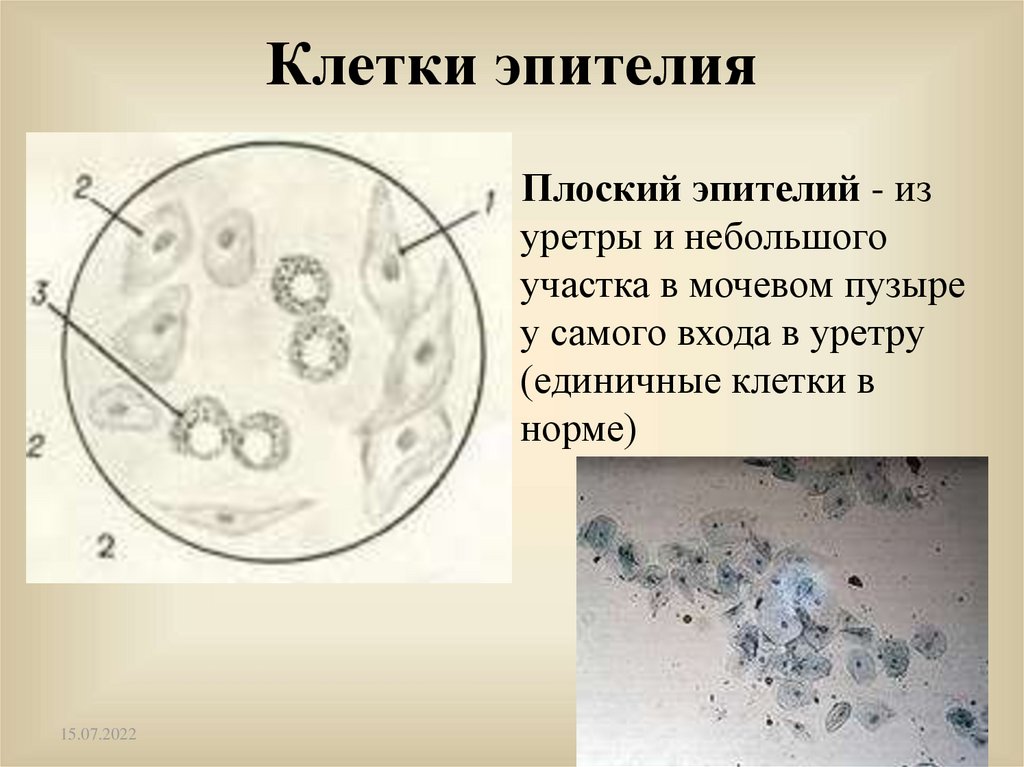
Клетки эпителияПлоский эпителий - из
уретры и небольшого
участка в мочевом пузыре
у самого входа в уретру
(единичные клетки в
норме)
15.07.2022
6
7.
Клетки эпителияПереходный эпителий мочевой пузырь,
мочеточники и лоханки
(единичные клетки в норме)
15.07.2022
7
8.
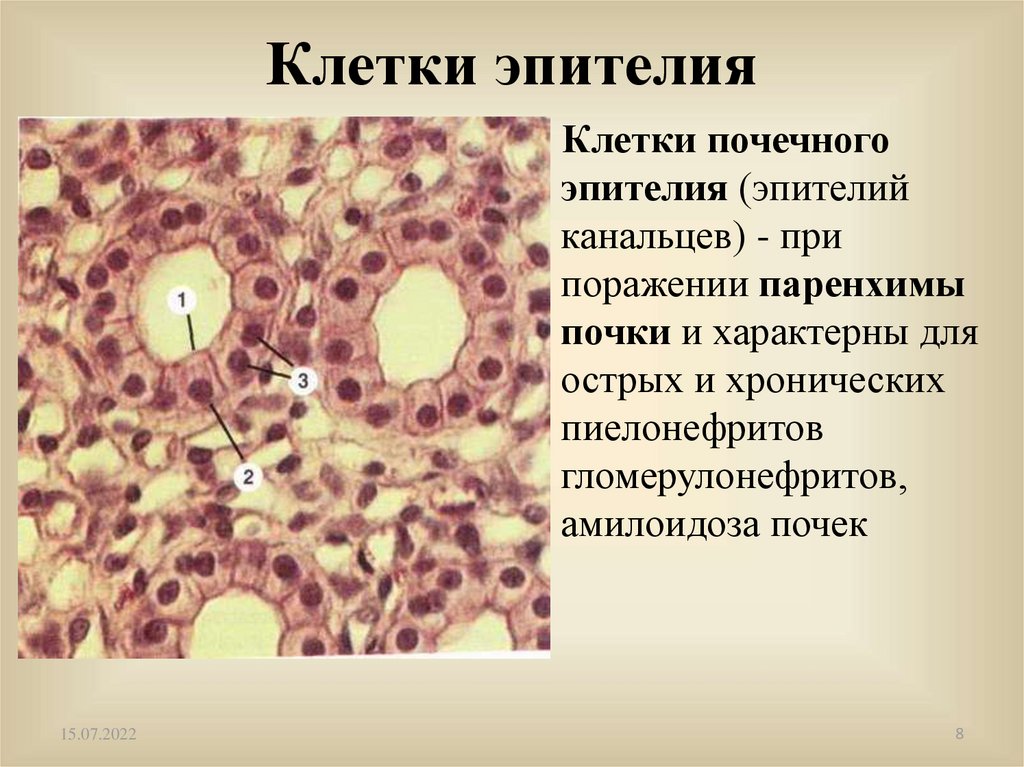
Клетки эпителияКлетки почечного
эпителия (эпителий
канальцев) - при
поражении паренхимы
почки и характерны для
острых и хронических
пиелонефритов
гломерулонефритов,
амилоидоза почек
15.07.2022
8
9.
Клетки эпителияКлетки плоского и переходного эпителия в норме
– единичные
15.07.2022
9
10.
ЦилиндрурияЦилиндры образуются в почечных канальцах
Причины - накопление белка, эпителиальные
клетки, лейкоциты, эритроциты и частички
жира.
Все эти элементы обволакивают почечные
канальцы изнутри, образуя как бы их слепки,
иначе говоря, цилиндры.
15.07.2022
10
11.
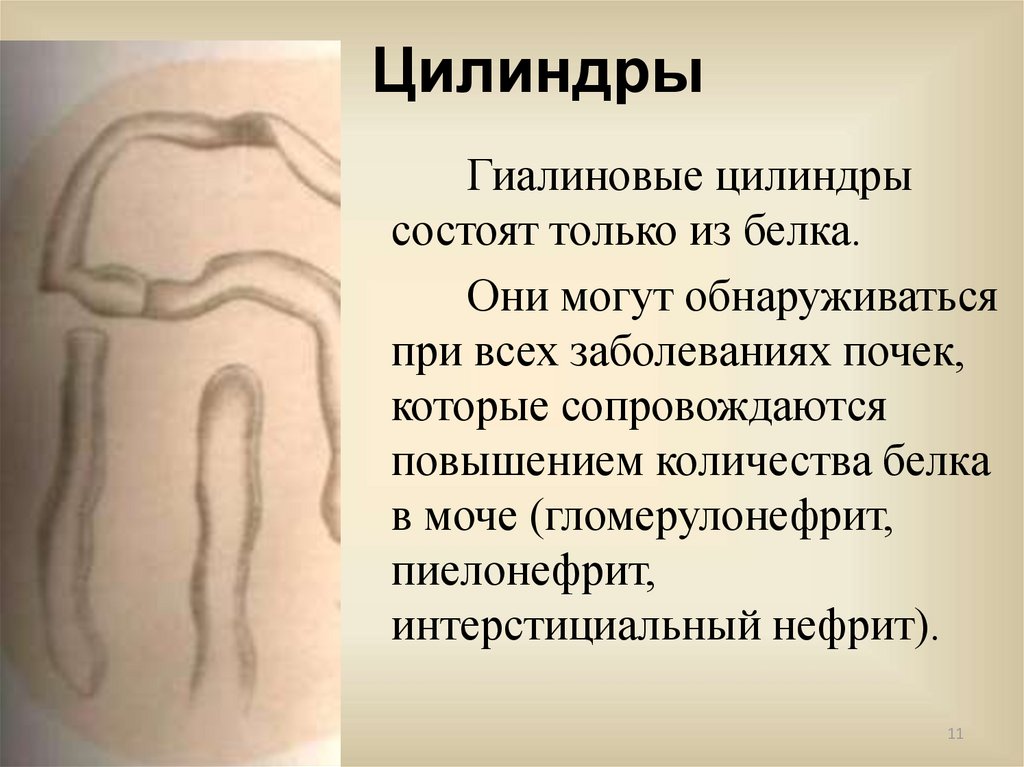
ЦилиндрыГиалиновые цилиндры
состоят только из белка.
Они могут обнаруживаться
при всех заболеваниях почек,
которые сопровождаются
повышением количества белка
в моче (гломерулонефрит,
пиелонефрит,
интерстициальный нефрит).
15.07.2022
11
12.
ЦилиндрыЗернистые цилиндры – это
белковый слепок канальца почки,
к поверхности которого прилипли
перерожденные и распавшиеся
клетки эпителия канальцев
Зернистые цилиндры
появляются при заболеваниях,
которые сопровождаются
поражением почечных канальцев
и белком в моче (острый и
хронический гломерулонефрит,
диабетическая нефропатия,
амилоидоз почек, пиелонефрит).
15.07.2022
12
13.
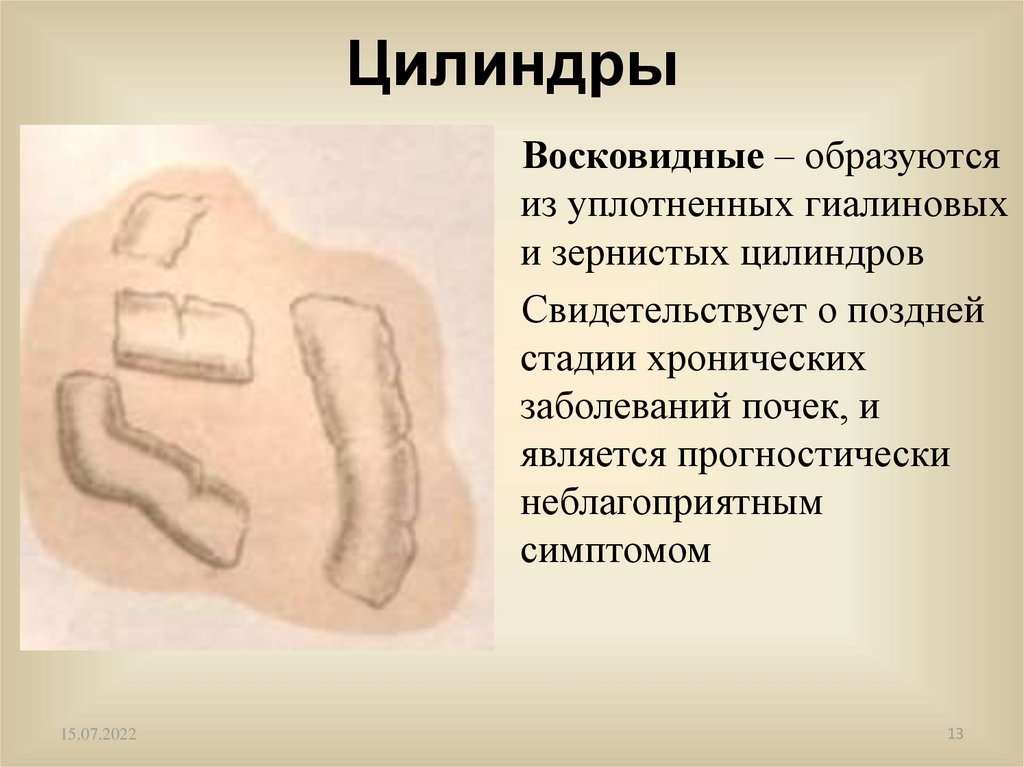
ЦилиндрыВосковидные – образуются
из уплотненных гиалиновых
и зернистых цилиндров
Свидетельствует о поздней
стадии хронических
заболеваний почек, и
является прогностически
неблагоприятным
симптомом
15.07.2022
13
14.
ЦилиндрыУ здорового человека в моче могут быть
обнаружены только гиалиновые цилиндры и не
более 1-2 в препарате, остальные цилиндры в
норме отсутствуют.
15.07.2022
14
15.
Анализ мочи по Нечипоренко- впервые предложил советский врач и
учёный А. З. Нечипоренко (1916—1980).
- цель анализа состоит в выявлении
скрытого воспалительного процесса в
мочевыделительной системе
- подсчитывают количество форменных элементов
в 1 мл мочи
- эритроциты – 1 тыс.
- лейкоциты - 2 тыс.
- цилиндры - 20
16.
Количественное определение форменныхэлементов в моче:
- проба Амбюрже - подсчет клеточных
элементов проводят в моче, собранной за 3 часа
с перечетом на минутный диурез
- проба Каковского-Аддиса – подсчет клеточных
элементов проводят в моче, собранной за сутки
17.
Проба Зимницкого(для оценки концентрационной и
выделительной функций почек):
- сопоставление относительной плотности
мочи в порциях, собранных в разные
периоды одних суток (начиная с 6 ч утра
каждые 3 ч в отдельные банки)
- анализ соотношения дневного (первые 4
порции) и ночного диуреза
18.
Проба ЗимницкогоВ норме дневной диурез значительно
преобладает над ночным, составляя 2/3-3/4 от
общего количества суточной мочи
Выделение равного количества мочи в дневное
и ночное время или преобладание ночного
диуреза над дневным (никтурия)
15.07.2022
18
19.
Проба ЗимницкогоВ норме 1,004-1,032 относительная
плотность
Гипостенурия 1,003-1,011 (пиелонефрит)
Изогипостенурия - 1,007-1,011 (ХПН)
15.07.2022
19
20. Проба Реберга
[креатинин в моче ] х Vмочи/мин
КФ =
[креатинин в плазме]
КР =
15.07.2022
(КФ - Vмочи/мин) х 100
КФ
20
21. Проба Реберга
15.07.2022КФ – 80-120 мл/мин
Канальцевая реабсорбция – 99%
Снижение КФ - нефросклероз,
воспаление, при сердечной
недостаточности, шоке,
дегидратации и гиповолемии
Снижение КР – пиелонефрит,
диуретики, интерстициальный
нефрит
Повышение КР – гиповолемические
состояния
21
22. Мочевой синдром
ПротеинурияГематурия
Лейкоцитурия
Цилиндрурия
15.07.2022
22
23. Этиология нефротического синдрома
-Хронические гломерулонефриты
Сахарный диабет (диабетическая нефропатия)
Коллагенозы
Амилоидоз
Туберкулез
Миеломная болезнь
Лекарственные средства
Паранеопластический синдром
15.07.2022
23
24.
Патогенез НС- Повреждение клубочков почек (нарушение
структуры базальной мембраны клубочков)
- Увеличение проницаемости клубочков
- Потеря белка с мочой (отеки, анасарка)
- Повышенное выделение с мочой ферментов
расщепляющих липиды
15.07.2022
24
25.
Нефротический синдром-
общая слабость
значительные и распространенные отеки
уменьшение диуреза до 400-500 мл в сутки
при осмотре - одутловатость лица и век,
распространенные отеки, бледность кожи и
слизистых оболочек, сужение глазных
щелей
15.07.2022
25
26. Нефротический синдром
- протеинурия свыше 3 г/л- гипоальбуминемия (менее 30 г/л)
- диспротенемия (увеличение 2 и –
глобулинов, снижение -глобулина)
- отеки
- гиперлипидемия
15.07.2022
26
27.
Синдром почечной артериальнойгипертензии
Паренхиматозная (при остром и
хроническом гломерулонефрите,
хроническом пиелонефрите, нефропатии
беременных, диабетическом
гломерулосклерозе, диффузных
заболеваниях соединительной ткани)
Вазоренальная (врожденное и
атеросклеротическое сужение почечных
артерий)
15.07.2022
27
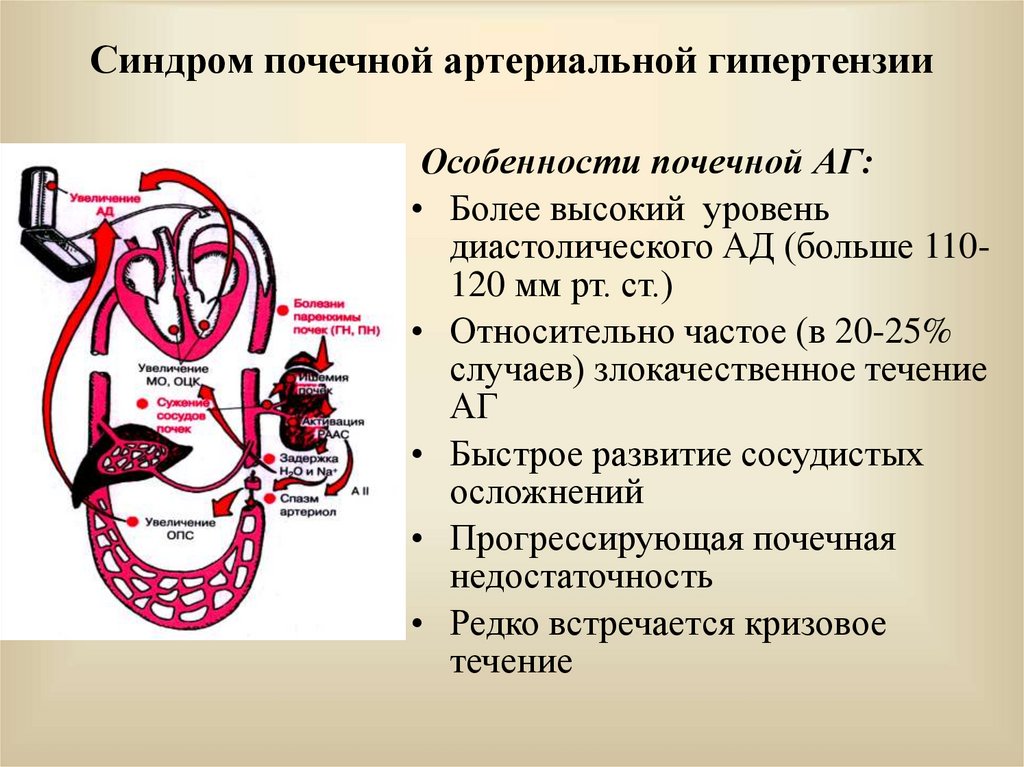
28. Синдром почечной артериальной гипертензии
Особенности почечной АГ:• Более высокий уровень
диастолического АД (больше 110120 мм рт. ст.)
• Относительно частое (в 20-25%
случаев) злокачественное течение
АГ
• Быстрое развитие сосудистых
осложнений
• Прогрессирующая почечная
недостаточность
• Редко встречается кризовое
течение
29.
Синдром почечной артериальнойгипертензии
головная боль, головокружение
сердцебиение, боли в области сердца
одышка при физической нагрузке и отеки
нижних конечностей указывают на
развитие сердечной недостаточности
снижение остроты зрения
15.07.2022
29
30.
Синдром почечной артериальнойгипертензии
пульс напряженный (pulsus durus)
усиленный и разлитой
верхушечный толчок
перкуторно - смещение границы
ОСТ влево
при аускультации выявляется
ослабление I тона, акцент II тона
на аорте
регистрируется значительное
повышение диастолического АД
15.07.2022
30
31.
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ неспецифический бактериальныйвоспалительный процесс
почечной лоханки, чашек, паренхимы
с поражением интерстициальной
ткани
32.
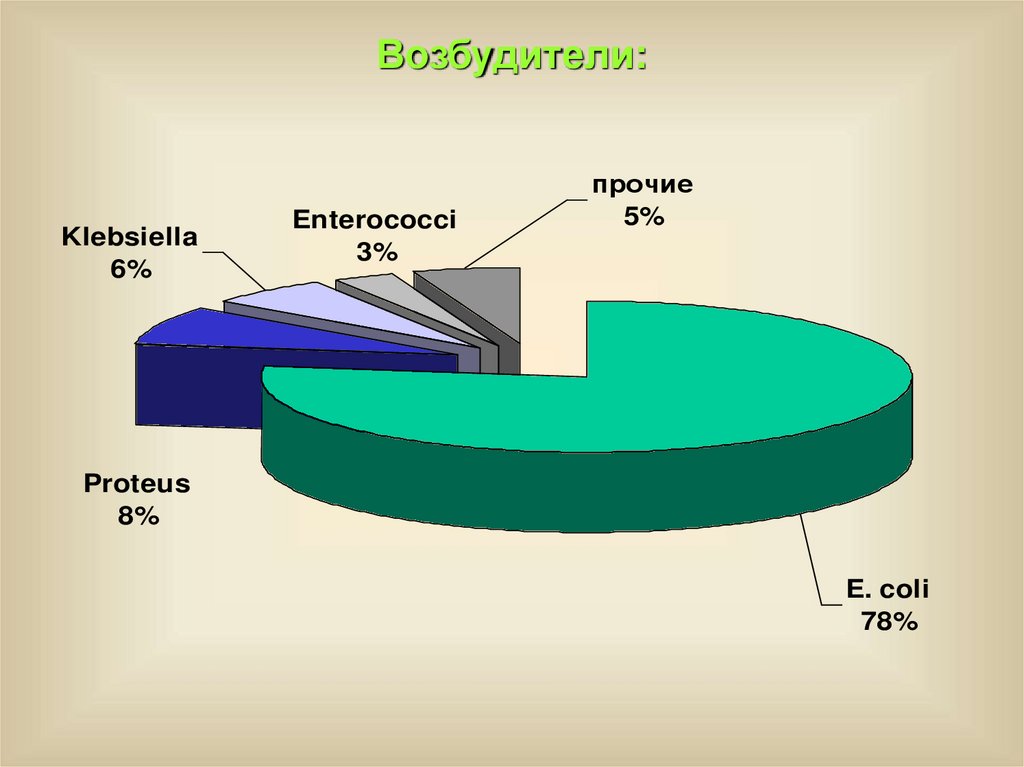
Возбудители:Klebsiella
6%
Enterococci
3%
прочие
5%
Proteus
8%
E. coli
78%
33.
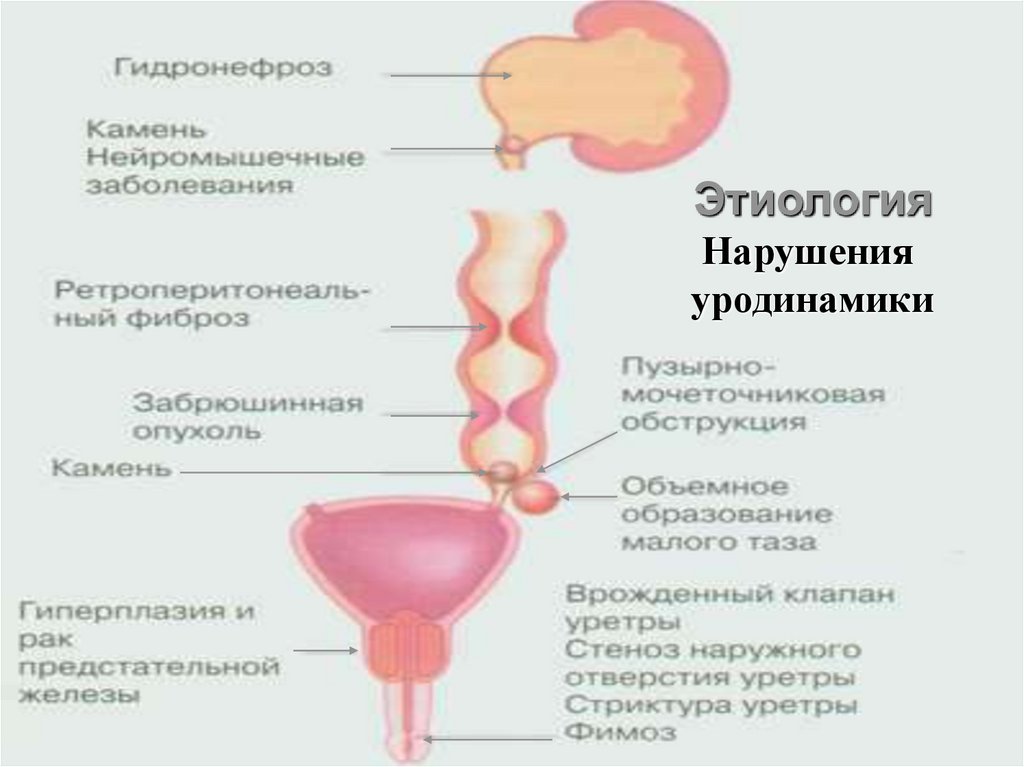
ЭтиологияНарушения
уродинамики
34.
Факторы, способствующие ХПЭкстраренальные инфекционные очаги
Иммуннодефицитные состояния
Дополнительные факторы у пожилых
Переохлаждения
Сахарный диабет
35.
Морфологические изменениялимфоцитарные инфильтраты
участки расширения канальцев
экссудат в интерстиции, содержащий
полиморфноядерные лейкоциты
интерстициальный фиброз
36.
Клинические симптомы при ХП:мочевой
дизурический
интоксикационный
37.
Мочевой синдромЛейкоцитурия
Лейкоциты из МВП и интерстиция
Количество коррелирует с
остротой процесса
38.
ПротеинурияОбычно не более 1,0 г в сутки
Цилиндры
Гиалиновые, зернистые, восковидные
Повышение незначительное
Снижение удельного веса мочи!
При обострении заболевания -
100%
39. Диагностические критерии обострения хронического пиелонефрита:
■ боль в поясничной области, познабливание,дизурия
■ положительный симптом Пастернацкого
■ положительные результаты анализа на
бактериурию и лейкоцитурию
■ снижение канальциевой реабсорбции
■ асимметрия поражения почек
40.
Хроническийгломерулонефрит
41.
Хронический гломерулонефрит (ХГН) - этогенетически обусловленное иммунноопосредованное воспаление клубочков почек,
характеризующееся постепенной гибелью
клубочков, сморщиванием почки и развитием
хронической почечной недостаточности
42.
ЭтиологияИнфекции: бактериальные (стрептококк,
стафилококк и др.); вирусные (гепатит В, гепатит С и
др.); паразитарные.
Токсические вещества (органические
растворители, алкоголь, свинец, ртуть, лекарства).
Экзогенные неинфекционные антигены,
действующие с вовлечением иммунных механизмов,
в том числе по типу атопии.
Эндогенные антигены (редко): ДНК, опухолевые.
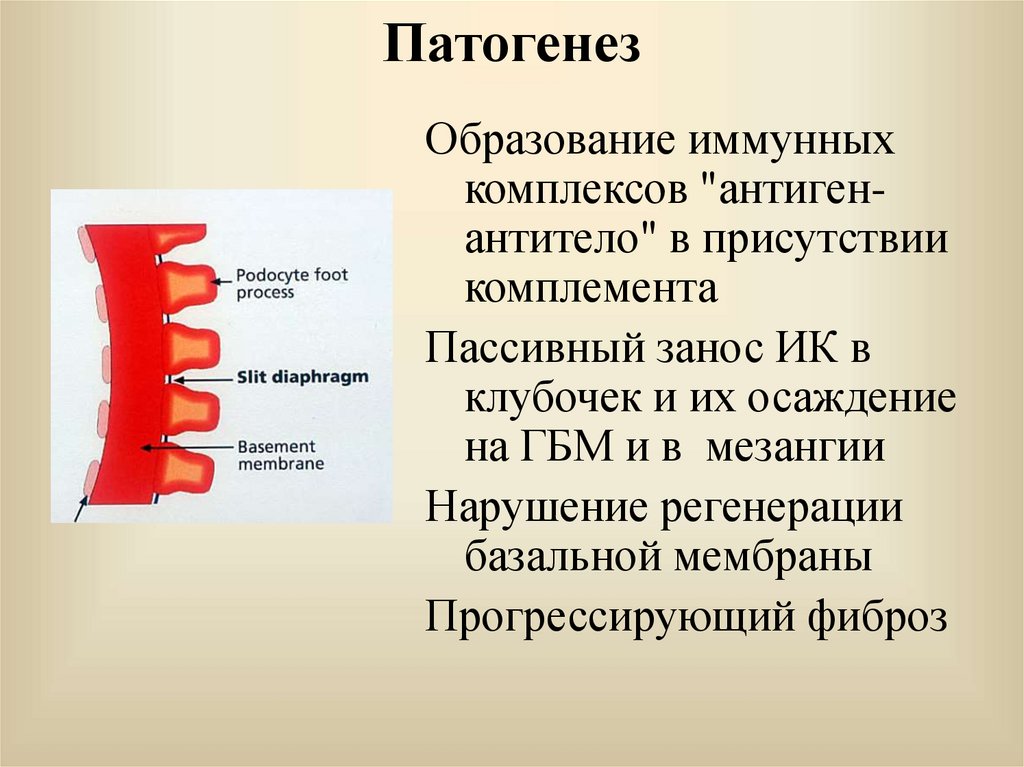
43. Патогенез
Образование иммунныхкомплексов "антигенантитело" в присутствии
комплемента
Пассивный занос ИК в
клубочек и их осаждение
на ГБМ и в мезангии
Нарушение регенерации
базальной мембраны
Прогрессирующий фиброз
44.
В зависимости от клинических проявленийи течения различают следующие варианты
хронического ГН:
латентный
гематурический
нефротический
гипертонический
смешанный
45.
Латентный ХГНсамая частая форма хронического ГН
проявляется лишь изменениями мочи
(протеинурия до 2—3 г в сутки, незначительная
эритроцитурия)
Цилиндры – гиалиновые, зернистые
иногда мягкая артериальная гипертония
течение обычно медленно прогрессирующее
46.
Гипертонический ГНГН с более выраженной гипертонией и
минимальным мочевым синдромом
Гематурический ГН
проявляется постоянной микрогематурией,
нередко с эпизодами макрогематурии,
протеинурия не превышает 1 г в сутки
47.
Нефротический ГННефротический синдром, имеющий
обычно рецидивирующий характер
Смешанный ГН
Сочетание нефротического ГН с гипертонией
48.
Хроническая почечнаянедостаточность – синдром,
обусловленный значительным
(не менее 65-70%) и необратимым
уменьшением функционирующей
почечной ткани
49.
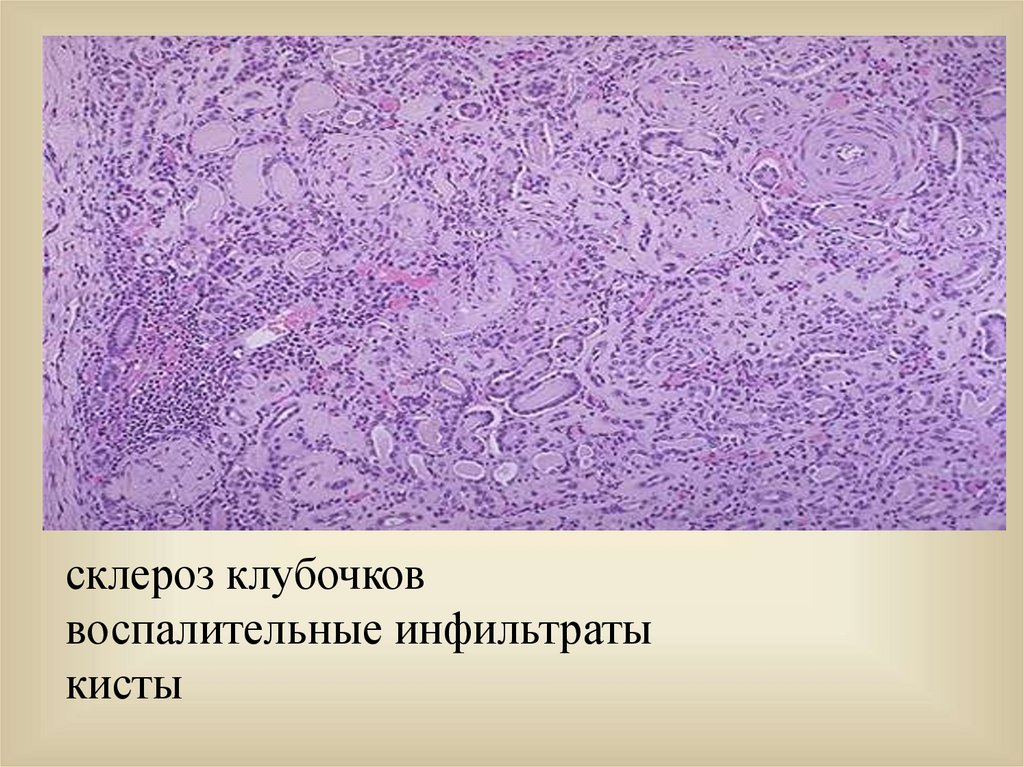
склероз клубочковвоспалительные инфильтраты
кисты
50. Этиология ХПН
ГломерулонефритыТубулоинтерстициальные болезни почек
(ХП, ИН)
Диффузные болезни соединительной
ткани с поражением почек (СКВ, РА)
Болезни обмена веществ (СД, амилоидоз,
подагра)
Обструктивные нефропатии (МКБ,
гидронефроз, опухоли мочеполовой
системы)
51. Как распознать ХПН?
• Диагноз ХПН становится очевидным,если
– функциональные показатели почек
снижены
– они стабильны при наблюдении
больного в течение нескольких
недель
52. Формула D.W. Coccroft и M.H. Gault для измерения СКФ
СКФ = (140 – возраст) х вес в кг814 х креатинин крови в ммоль/л
Для женщин полученный результат умножить на
0,85
53. КЛАССИФИКАЦИЯ ХПН ( С.И.Рябов, 1982, 2000 )
Стадия
Фаз Название
а
Лабораторные критерии
Креатинин,
ммоль/л
Скорость КФ
(мл/мин)
Форма
Груп
1
А
Б
Латентная
Норма
до 0,18
Норма
до 50% от
должной
Обратимая
0
0
2
А
Азотемическая
0,19-0,44
20-50% от
должной
10-20% от
должной
Стабильная
1
Прогрессирующ
ая
1
5-10% от
должной
ниже 5% от
должной
Терминальная
2
Б
3
А
Б
0,45-0,71
Уремическая
0,72-1,24
1,25 и выше
2,3
54. Признаки ХПН - I стадия
ЖаждаСухость кожи
Нарушение сна
Общая слабость, быстрая утомляемость
Изменение диуреза – никтурия,
изостенурия, олигурия
55.
АзотемияМОЧЕВИНА (3,3-8,3 ммоль/л)
КРЕАТИНИН (до 0,088 ммоль/л)
МОЧЕВАЯ КИСЛОТА (0,1-0,3 ммоль/л)
ОСТАТОЧНЫЙ АЗОТ (14-28 ммоль/л)
Уремия - накопление в крови главным
образом токсических продуктов азотистого
обмена
56. Клинические признаки уремии (II-III ст.)
Нервная система – утомляемость, нейропатия,ступор, мышечные подергивания, судороги, кома
Сердечно-сосудистая система – сердечная
недостаточность, гипертензия, перикардит,
миокардит, аритмия
Дыхательная система – трахеиты, бронхиты,
пневмонии, плевриты, «уремическое легкое»,
дыхание Куссмауля
ЖКТ – тошнота, рвота, стоматит, гингивит,
гастриты, пептические язвы, панкреатит,
энтероколит, перитонит
57. Клинические признаки уремии (II-III ст.)
Дерматологические – сухость кожи, зуд,расчесы, гнойничковая сыпь, «уремический
иней», бледно-землистый цвет кожи
Мышечные (дистрофический) синдром –
атрофия мышц, кахексия
Иммунологические – снижение продукции
антител. Нарушения клеточного иммунитета
58.
ПРИЧИНЫ АНЕМИИСнижение выработки эритропоэтина
Меньше продолжительность жизни эритроцитов
(64 дня)
Гемолиз
Дефицит железа, аминокислот, белков
59.
Поражения костной системы(обусловленные нарушением
фосфорно-кальциевого обмена)
остеомаляция (боли в костях)
субпериостальные эрозии фаланг
метастатические кальцификаты (артерии,
мягкие ткани)
остеопороз
60. Уремическая кома
Уремический запах изо рта – разложениемочевины до аммиака под влиянием бактерий
ОСТАТОЧНЫЙ АЗОТ (более 70 ммоль/л)
Сознание утрачивается
Дыхание Куссмауля
Заторможенность с периодами возбуждения,
галлюцинаций
Мышечные подергивания


















































 medicine
medicine