Similar presentations:
Болезни почек
1. Болезни почек
2. Вопросы лекции
Синдромы при патологии почек
Хронический пиелонефрит
Острый и хронический гломерулонефрит
ХПН
3. Эпидемиология
• Ежегодно регистрируется около 1 млн.заболеваний почек
• Гемодиализ – высотехнологичный и
дорогостоящий метод лечения ХПН
4.
Потребность в диализных методах –500-600 мест на 1 млн. человек
США – 1
000 мест
Япония – 1 200 мест
Россия – 39 мест (1990 г. – 2-4 места)
93% американцев через 1 месяц после
начала гемодиализа возвращаются к работе
5. Мочевой синдром
ПротеинурияГематурия
Лейкоцитурия
Цилиндрурия
ОАМ, исследования мочи по Нечипоренко,
определение суточной протеинурии
15.07.2022
5
6. Нефротический синдром
- один из "больших" нефрологическихсиндромов, развитие которого всегда
свидетельствует о тяжести поражения
почек (приоритет в выделении НС
принадлежит Е.М.Тарееву)
15.07.2022
6
7. Нефротический синдром
- протеинурия свыше 3 г/л- гипоальбуминемия (менее 30 г/л)
- диспротенемия (увеличение 2 и –
глобулинов, снижение -глобулина)
- отеки
- гиперлипидемия
15.07.2022
7
8. Этиология нефротического синдрома
-Хронические гломерулонефриты
Сахарный диабет (диабетическая нефропатия)
Коллагенозы
Амилоидоз
Туберкулез
Миеломная болезнь
Лекарственные средства
Паранеопластический синдром
15.07.2022
8
9.
Патогенез НС- Повреждение клубочков почек (нарушение
структуры базальной мембраны клубочков)
- Увеличение проницаемости клубочков
- Потеря белка с мочой (отеки, анасарка)
15.07.2022
9
10.
Патогенез НС- Задержка жировых продуктов в сосудах
вследствие повышенного выделения с
мочой ферментов их расщепляющих
(лецитин-холестерин-ацилтрансфераза),
снижением активности
липопротеидлипазыускорение
(прогрессирование атеросклероза с
формированием сердечно-сосудистых
осложнений)
15.07.2022
10
11. Патогенез нефротического синдрома
- активация факторов коагуляции (снижаетсяуровень антитромбина III и других
естественных антикоагулянтов из-за потерь с
мочой )
- нарастающие нарушения фосфорнокальциевого обмена (гипокальциемия,
остеопороз)
15.07.2022
11
12. Патогенез нефротического синдрома
- иммунодепрессия (снижение IgG,инфекционные осложнения в
доантибактериальную эру являлись одной из
основных причин смерти больных с НС)
15.07.2022
12
13.
Критерии оценки ОЦК (R.W.Schrier, R.G. Fasset)
Показатель
Альбумин, г/л
Гиповолемический
вариант
Гиперволемический
вариант
<2
>2
Скорость
клубочковой
фильтрации
>50% от нормальной
величины
<50% от нормальной
величины
Артериальная
гипертония
Не характерна
Может
присутствовать
Ортостатическая
гипотензия
15.07.2022
Наблюдается
Нет
13
14.
Нефротический синдром-
общая слабость
значительные и распространенные отеки
уменьшение диуреза до 400-500 мл в сутки
при осмотре - одутловатость лица и век,
распространенные отеки, бледность кожи и
слизистых оболочек, сужение глазных
щелей
15.07.2022
14
15.
Синдром почечной артериальнойгипертензии
Паренхиматозная (при остром и
хроническом гломерулонефрите,
хроническом пиелонефрите, нефропатии
беременных, диабетическом
гломерулосклерозе, диффузных
заболеваниях соединительной ткани)
Вазоренальная (врожденное и
атеросклеротическое сужение почечных
артерий)
15.07.2022
15
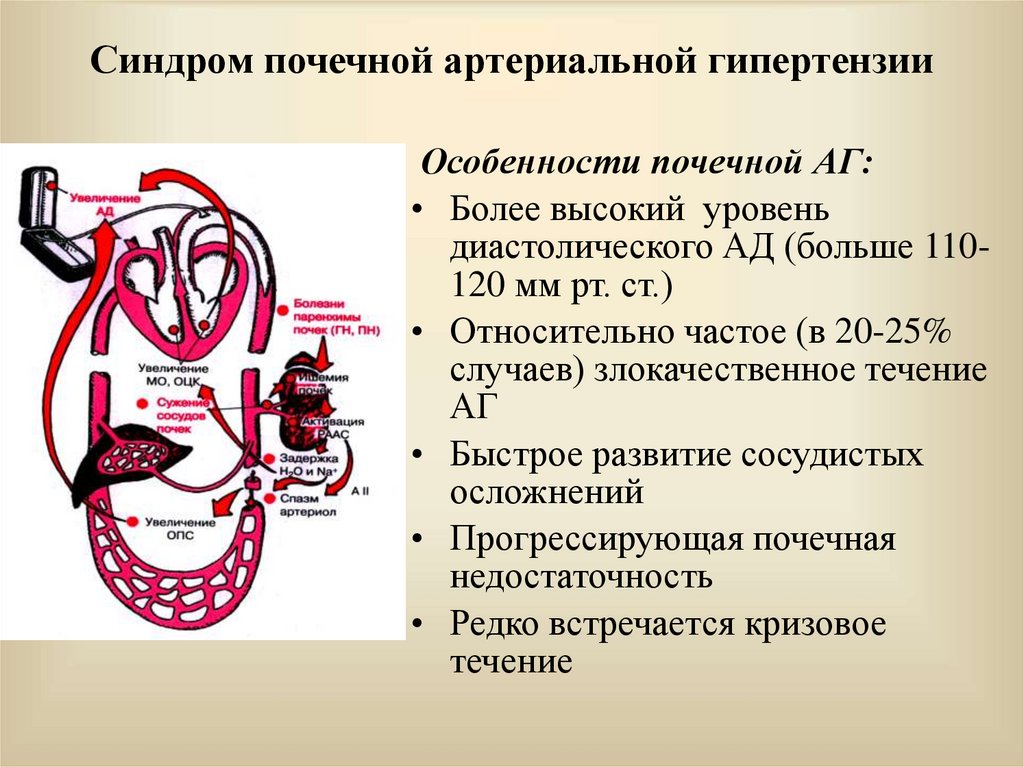
16. Синдром почечной артериальной гипертензии
Особенности почечной АГ:• Более высокий уровень
диастолического АД (больше 110120 мм рт. ст.)
• Относительно частое (в 20-25%
случаев) злокачественное течение
АГ
• Быстрое развитие сосудистых
осложнений
• Прогрессирующая почечная
недостаточность
• Редко встречается кризовое
течение
17.
Синдром почечной артериальнойгипертензии
головная боль
головокружение
шум в ушах
сердцебиение, боли в области сердца
одышка при физической нагрузке и отеки
нижних конечностей указывают на
развитие сердечной недостаточности
снижение остроты зрения
15.07.2022
17
18.
Синдром почечной артериальнойгипертензии
пульс напряженный (pulsus durus)
усиленный и разлитой
верхушечный толчок
перкуторно - смещение границы
ОСТ влево
при аускультации выявляется
ослабление I тона, акцент II тона
на аорте
регистрируется значительное
повышение диастолического АД
15.07.2022
18
19. Синдром почечной эклампсии
Почечная эклампсия (от греч. eclampsis —вспышка, судороги) представляет собой
внезапное развитие у больных с заболеваниями
почек тонических, а затем клонических
судорог с потерей сознания
15.07.2022
19
20.
Патогенез почечной эклампсии- Отечный синдром
- Артериальная гипертензия
- Гиперволемический отек головного
мозга
- Повышение внутричерепного давления
15.07.2022
20
21.
Клиническая картина- Приступ ПЭ возникает внезапно, в начале появляются
тонические, затем клонические судороги с потерей
сознания
- При осмотре лицо цианотичное и отечное, язык
прикушен, изо рта выделяется пена, зрачки расширены
и не реагируют на свет, высокое диастолическое
давление
- У больных могут отмечаться непроизвольные
мочеиспускание и дефекация
- Приступ ПЭ длится несколько минут
15.07.2022
21
22.
ХРОНИЧЕСКИЙ ПИЕЛОНЕФРИТ неспецифический бактериальныйвоспалительный процесс
почечной лоханки, чашек, паренхимы
с поражением интерстициальной
ткани
23.
Возбудители:Klebsiella
6%
Enterococci
3%
прочие
5%
Proteus
8%
E. coli
78%
24.
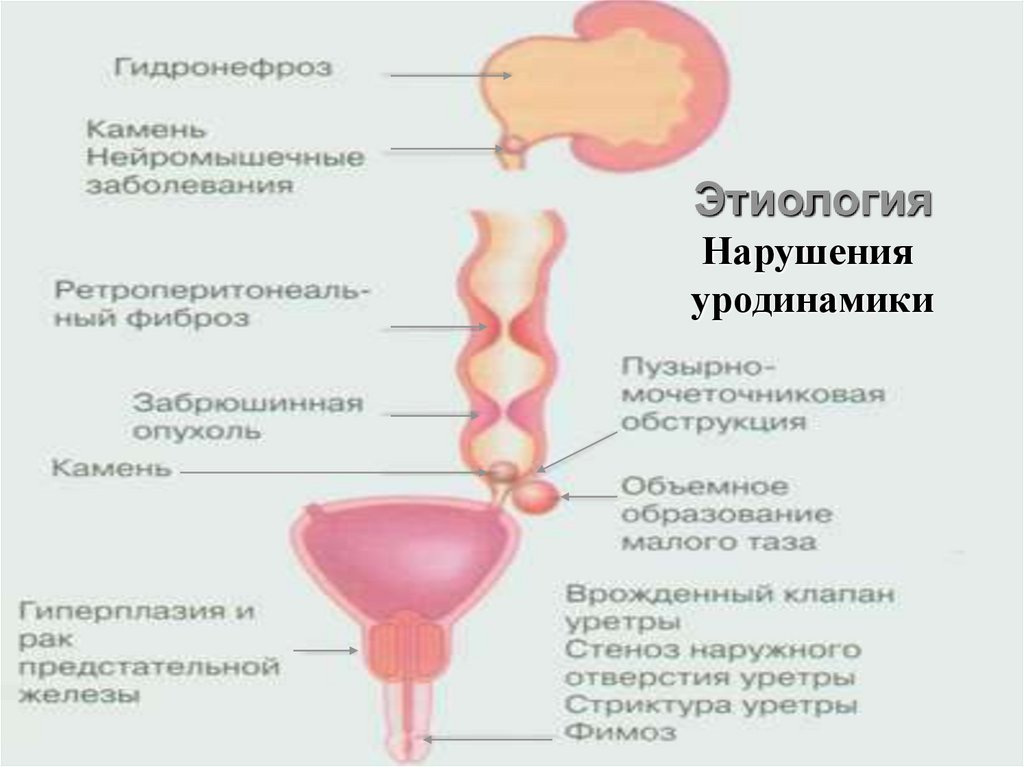
ЭтиологияНарушения
уродинамики
25.
Факторы, способствующие ХПЭкстраренальные инфекционные очаги
Иммуннодефицитные состояния
Дополнительные факторы у пожилых
Переохлаждения
Сахарный диабет
26.
Морфологические изменениялимфоцитарные инфильтраты
участки расширения канальцев
экссудат в интерстиции, содержащий
полиморфноядерные лейкоциты
интерстициальный фиброз
27.
Клинические симптомы при ХП:мочевой
дизурический
интоксикационный
гипертензивный
анемический
28.
Мочевой синдромЛейкоцитурия
Лейкоциты из МВП и интерстиция
Количество коррелирует с
остротой процесса
29.
ГематурияВ активную фазу ХП гематурия
выявляется у 30-40% больных, в
латентную стадию - у 5-8%
Характерна микрогематурия, 3-8
эритроцитов в поле зрения
30.
ПротеинурияНетипичный симптом ХП
Обычно не более 1,0 г в сутки
Цилиндры
Гиалиновые, зернистые, восковидные
Повышение незначительное
Снижение удельного веса мочи!
При обострении заболевания -
100%
31.
Интоксикационный синдромОбычно выражен слабо, лихорадка
кратковременна, редко фебрильная
Типичны недомогание, утомляемость,
познабливание
При обострении лейкоцитоз и ускорение СОЭ
32.
КлиникаСимптоматика пиелонефрита может быть скудной у
больных пожилого возраста.
В то же время дизурические явления,
наблюдающиеся при инфекциях нижних отделов
мочевыводящих путей (цистит, уретрит, простатит),
возникают в случае вовлечения в процесс
нижележащих отделов.
Клинические симптомы сепсиса могут наблюдаться у
30% больных пиелонефритом.
33.
КлиникаВ отличие от инфекций других отделов мочевыводящей
системы для пиелонефрита характерна выраженная
клиническая симптоматика:
лихорадка,
ознобы,
выраженная интоксикация,
боли в пояснице, усиливающиеся при пальпации,
ходьбе, поколачивании;
Как правило, наблюдаются изменения в анализе крови:
лейкоцитоз со сдвигом формулы влево,
повышение СРВ,
может отмечаться увеличение мочевины и
креатинина.
34. Диагностические критерии хронического пиелонефрита:
■ боль в поясничной области, познабливание,дизурия
■ положительный симптом Пастернацкого
■ положительные результаты анализа на
бактериурию и лейкоцитурию
■ снижение канальциевой реабсорбции
■ асимметрия поражения почек
35. Острый гломерулонефрит
— острое иммунно-воспалительноезаболевание почек с
преимущественным поражением
клубочков
36. Этиопатогенез
Постстрептококковый гломерулонефрит(β-гемолитический стрептококк группы А)
Отложение иммунных комплексов с антигенами
стрептококка в клубочках
Активация комплемента приводит к цитолизу
бактерий
Повреждение базальной мембраны
Пролиферация мезангиальных клеток
Поражение 80-90% клубочков
37. КЛИНИЧЕСКАЯ КАРТИНА
-Боли в пояснице
Жажда
Олигурия
Отеки
Гипертония
Патологические изменения в моче
38. КЛИНИЧЕСКАЯ КАРТИНА
- Триадная классическая форма – отеки,гипертензия и гематурия (развернутая)
- Нефротическая – нефротический синдром
- Моносимптомная – гематурическая,
гипертоническая
39. Программа обследования
- ОАК, ОАМ- Ежедневное измерение суточного диуреза и
количества выпитой жидкости
- Исследование мочи по Зимницкому и Нечипоренко
- Определение клубочковой фильтрации
- Мочевина, креатинин, общий белок, белковые
фракции, холестерин, липопротеины, фибриноген,
СРБ, титр антител к стрептолизину
-
40. Диагностические критерии:
Появление после перенесенной ангины или ОРЗОтеки, АГ
■ гематурия
■ протеинурия
■ повышение титра антител к стрептолизину-О
41. Прогноз заболевания
Продолжительность ОГЛ – 1-4 месяцаПолное и стойкое выздоровление отмечается в
50-70% случаев
Если в течение 12 месяцев не исчезают симптомы
ОГЛ, то он переходит в хроническую форму
42.
Хроническийгломерулонефрит
43.
Хронический гломерулонефрит (ХГН) - этогенетически обусловленное иммунноопосредованное воспаление клубочков почек,
характеризующееся постепенной гибелью
клубочков, сморщиванием почки и развитием
хронической почечной недостаточности
44. Распространенность
• Является наиболее частой причинойпочечной недостаточности
• Заболевание встречается в любом
возрасте, но чаще его первые симптомы
появляются в возрасте 20–40 лет
• Отмечается наследственная
предрасположенность к развитию болезни
45.
ЭтиологияИнфекции: бактериальные (стрептококк,
стафилококк и др.); вирусные (гепатит В, гепатит С и
др.); паразитарные.
Токсические вещества (органические
растворители, алкоголь, свинец, ртуть, лекарства).
Экзогенные неинфекционные антигены,
действующие с вовлечением иммунных механизмов,
в том числе по типу атопии.
Эндогенные антигены (редко): ДНК, опухолевые.
46. Патогенез
иммуновоспалительная концепциядостоверно более часто, чем в популяции, у
больных ХГН выявляются антигены HLA AW19, B8, В14, В41
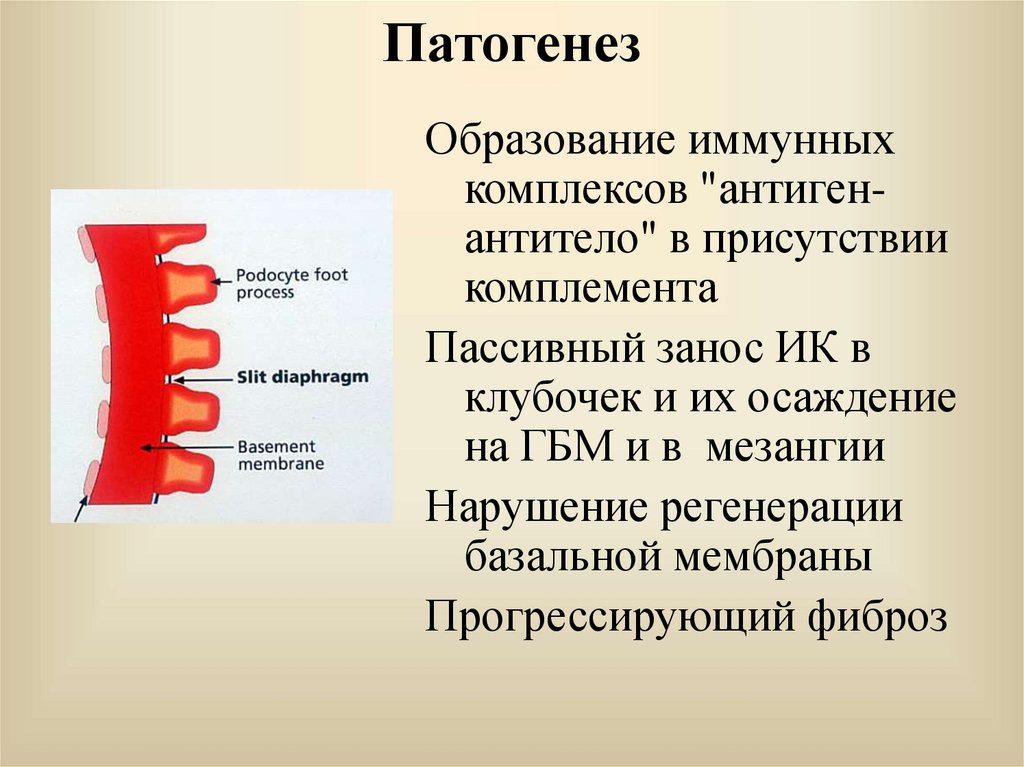
47. Патогенез
Образование иммунныхкомплексов "антигенантитело" в присутствии
комплемента
Пассивный занос ИК в
клубочек и их осаждение
на ГБМ и в мезангии
Нарушение регенерации
базальной мембраны
Прогрессирующий фиброз
48.
В зависимости от клинических проявленийи течения различают следующие варианты
хронического ГН:
латентный
гематурический
нефротический
гипертонический
смешанный
49.
Латентный ХГНсамая частая форма хронического ГН
проявляется лишь изменениями мочи
(протеинурия до 2—3 г в сутки, незначительная
эритроцитурия)
иногда мягкая артериальная гипертония
течение обычно медленно прогрессирующее
50.
Гипертонический ГНГН с более выраженной гипертонией и
минимальным мочевым синдромом
Гематурический ГН
проявляется постоянной микрогематурией,
нередко с эпизодами макрогематурии,
протеинурия не превышает 1 г в сутки
51.
Нефротический ГННефротический синдром, имеющий
обычно рецидивирующий характер
Смешанный ГН
Сочетание нефротического ГН с гипертонией
52.
Показатели активностигломерулонефрита:
нефротический синдром
нарастание протеинурии
нарастание гематурии
резкое повышение АД
падение почечных функций с нарастанием
азотемии за короткое время
увеличение СОЭ
гипер-a2-глобулинемия
53. Прогноз заболевания:
полное выздоровление возможно вединичных случаях, чаще можно
добиться лишь полной либо частичной
ремиссии различной продолжительности
54.
РЕЗЮМЕ:Таким образом, ГН — это иммуновоспалительное прогрессирующее
заболевание почек с высокой
вероятностью развития ХПН
55.
Хроническая почечнаянедостаточность – синдром,
обусловленный значительным
(не менее 65-70%) и необратимым
уменьшением функционирующей
почечной ткани
56. Хроническая почечная недостаточность
• Все многообразие путей поврежденияпочек сходится на одной улице под
названием нефросклероз
Saulo Klahr et al., 1988
• Нефросклероз – морфологический
субстрат ХПН
• Как морфологический феномен,
нефросклероз задолго опережает
другие проявления ХПН
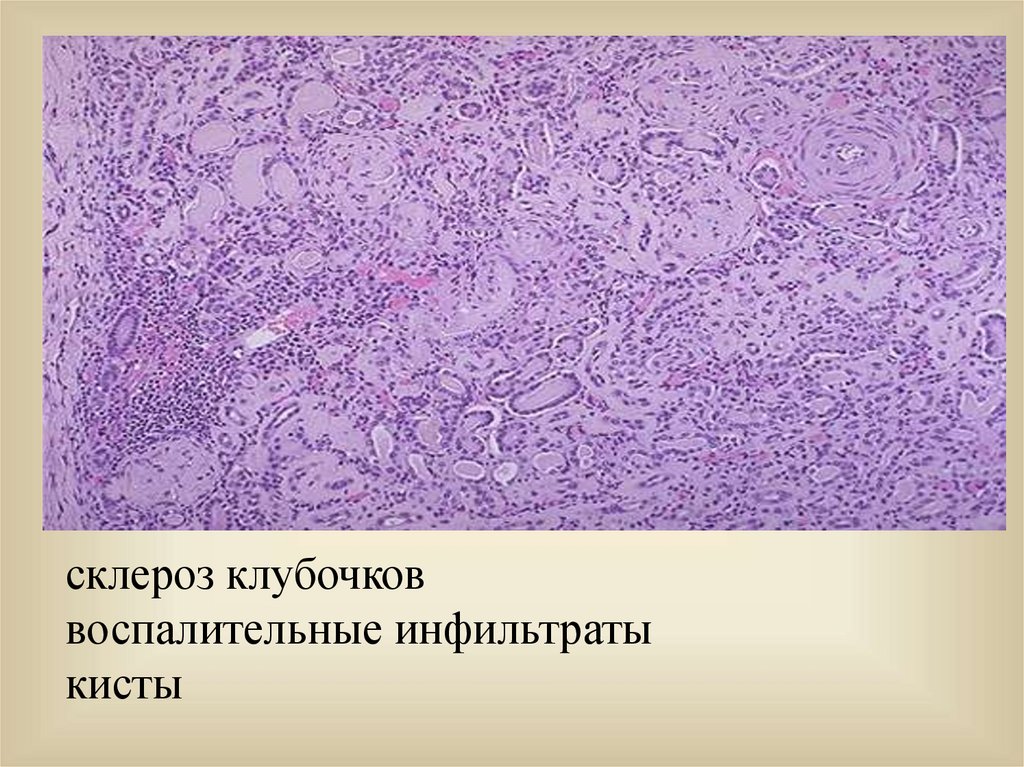
57.
склероз клубочковвоспалительные инфильтраты
кисты
58. Можно ли распознать ХПН по клиническим симптомам?
• Клинические симптомы ХПН– становятся явными только в далеко
зашедших стадиях почечной
недостаточности
– не коррелируют с оставшейся массой
функционирующих нефронов
59. Как распознать ХПН?
• Диагноз ХПН становится очевидным,если
– функциональные показатели почек
снижены
– они стабильны при наблюдении
больного в течение нескольких
недель
60. Этиология ХПН
ГломерулонефритыТубулоинтерстициальные болезни почек (ХП,
ИН)
Диффузные болезни соединительной ткани с
поражением почек (СКВ, РА)
Болезни обмена веществ (СД, амилоидоз,
подагра)
61. Этиология ХПН
Первичные поражения сосудов(злокачественная и эссенциальная
гипертония, стеноз почечных артерий,
ишемическая нефропатия)
Врожденные заболевания почек
(поликистоз)
Обструктивные нефропатии (МКБ,
гидронефроз, опухоли мочеполовой
системы)
62. КЛАССИФИКАЦИЯ ХПН ( С.И.Рябов, 1982, 2000 )
Стадия
Фаз Название
а
Лабораторные критерии
Креатинин,
ммоль/л
Скорость КФ
(мл/мин)
Форма
Груп
1
А
Б
Латентная
Норма
до 0,18
Норма
до 50% от
должной
Обратимая
0
0
2
А
Азотемическая
0,19-0,44
20-50% от
должной
10-20% от
должной
Стабильная
1
Прогрессирующ
ая
1
5-10% от
должной
ниже 5% от
должной
Терминальная
2
Б
3
А
Б
0,45-0,71
Уремическая
0,72-1,24
1,25 и выше
2,3
63. Формула D.W. Coccroft и M.H. Gault для измерения СКФ
СКФ = (140 – возраст) х вес в кг814 х креатинин крови в ммоль/л
Для женщин полученный результат умножить на
0,85
64. Признаки ХПН - I стадия
ЖаждаСухость кожи
Нарушение сна
Общая слабость, быстрая утомляемость
Изменение диуреза – никтурия,
изостенурия
65.
АзотемияМОЧЕВИНА (3,3-8,3 ммоль/л)
КРЕАТИНИН (до 0,088 ммоль/л)
МОЧЕВАЯ КИСЛОТА (0,1-0,3 ммоль/л)
ОСТАТОЧНЫЙ АЗОТ (14-28 ммоль/л)
66. Признаки ХПН II-III стадия (нарастание признаков)
Изменение диуреза – никтурия,изостенурия (I стадия)
Изменение диуреза – полиурия, никтурия,
изогипостенурия (II стадия)
Изменение диуреза – олигурия, анурия,
никтурия, изогипостенурия (III стадия)
67. Признаки ХПН II-III стадия (нарастание признаков)
Астенический синдромАртериальная гипертензия –
ренинзависимая
Энцефалопатия и периферическая
полинейропатия
Развитие иммунодефицитного состояния с
присоединением вторичной инфекции
68. Клинические признаки уремии (IIБ ст.)
Нервная система – утомляемость, нейропатия,ступор, мышечные подергивания, судороги, кома
Сердечно-сосудистая система – сердечная
недостаточность, гипертензия, перикардит,
миокардит, аритмия
Дыхательная система – трахеиты, бронхиты,
пневмонии, плевриты, «уремическое легкое»,
дыхание Куссмауля
ЖКТ – тошнота, рвота, стоматит, гингивит,
гастриты, пептические язвы, панкреатит,
энтероколит, перитонит
69. Клинические признаки уремии (IIБ ст.)
Дерматологические – сухость кожи, зуд,расчесы, гнойничковая сыпь, «уремический
иней», бледно-землистый цвет кожи
Мышечные (дистрофический) синдром –
атрофия мышц, кахексия
70. Клинические признаки уремии (IIБ ст.)
Гематологические – анемия (нормохромная,нормоцитарная, лимфопения, нарушение
функции тромбоцитов и коагуляции
Иммунологические – снижение продукции
антител. Нарушения клеточного иммунитета
71.
Нарушение водно-электролитного обменаПричины гиперкалиемии (3,8-4,6 ммоль)
снижение КФ менее 15 мл/мин
усиленный метаболизм (инфекция,
лихорадка, травма)
прием калийсберегающих диуретиков
ацидоз
72.
Причины гипокалиемиинедостаточное поступление калия с пищей
применение калийуретических мочегонных
выведение калия через желудочно-кишечный
тракт
73.
Синдромы ХПН - анемическийПовышение креатинина крови на 0,1 ммоль/л
приводит к снижению:
• эритроцитов на 0,3 х 1012/л
• гемоглобина на 8 г/л
(Шостка Г.Д., 1997 г.)
74.
ЭРИТРОПОЭТИН гликопротеиновый гормон, регулирует эритропоэз попотребности в кислороде по принципу обратной связи
синтезируется в фибробластоподобных клетках
перитубулярного интерстиция
75.
ПРИЧИНЫ АНЕМИИСнижение выработки эритропоэтина
Меньше продолжительность жизни эритроцитов
(64 дня)
Гемолиз
Дефицит железа, аминокислот, белков
76.
Поражения костной системы(обусловленные нарушением
фосфорно-кальциевого обмена)
остеомаляция (боли в костях)
субпериостальные эрозии фаланг
метастатические кальцификаты (артерии,
мягкие ткани)
остеопороз
77. Уремическая кома
Уремический запах изо рта – разложениемочевины до аммиака под влиянием бактерий
ОСТАТОЧНЫЙ АЗОТ (более 70 ммоль/л)
Сознание утрачивается
Дыхание Куссмауля
Заторможенность с периодами возбуждения,
галлюцинаций
Мышечные подергивания






































































 medicine
medicine