Similar presentations:
Региональный компонент
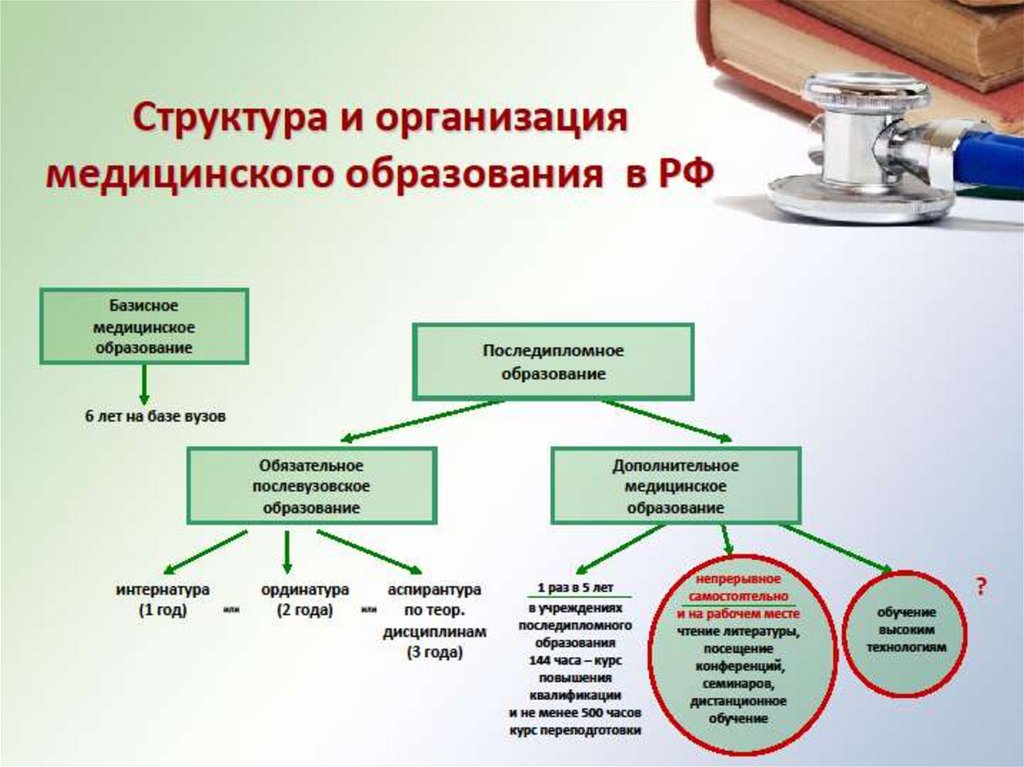
1. Региональный компонент
15.07.20221
2. План:
13-17 мая – сдача практических навыков20-24 мая – итоговый тест
20 мая – после лекции тестирование по олимпиаде
21 мая – после лекции решение задач
22 мая – работа с больными
15.07.2022
2
3.
4.
5.
15.07.20225
6.
7. Сайты для образования врачей
• - http://www.klinrek.ru (Клинические рекомендациипрофессиональных медицинских обществ России)
• - http://www.formular.ru (Формулярная система в
России)
• - http://www.nemb.ru (Национальная электронная
медицинская библиотека)
• - http://www.asmok.ru (Ассоциация медицинских
обществ по качеству)
• - http://www.kzid.ru (Кодекс здоровья и долголетия)
8. Сайты для образования врачей
• - http://www.familymedicine.ru (Ассоциация врачей общейпрактики)
- http://www.rheumatolog.ru (Ассоциация ревматологов
России)
- http://www.cardiosite.ru (Всероссийское научное общество
кардиологов)
- http://www.raaci.ru (Российская ассоциация аллергологов и
клинических иммунологов)
- http://www.gastro.ru (Российская гастроэнтерологическая
ассоциация)
- http://www.pulmonology.ru (Российское респираторное
общество)
9. Для чего нужна статистическая информация?
принятия адекватных и эффективныхуправленческих решений
10. Какой должна быть статистическая информация?
• Принципы медицинскойстатистики:
- достоверность
- полнота
- единство
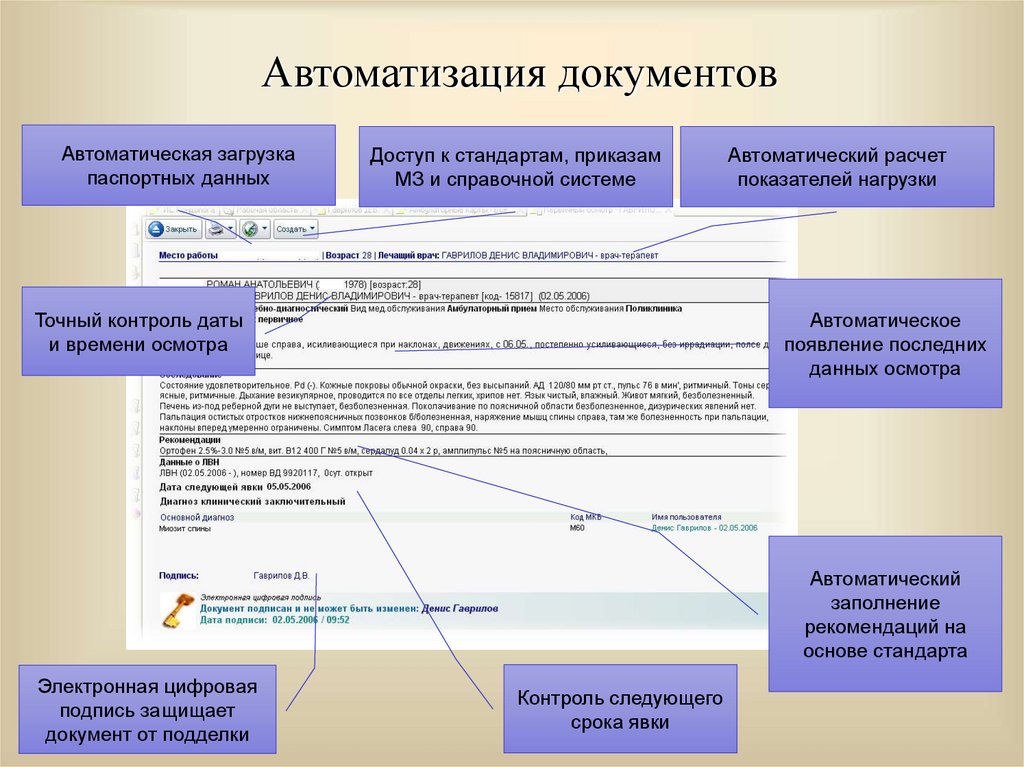
11. Автоматизация документов
Автоматическая загрузкапаспортных данных
Доступ к стандартам, приказам
МЗ и справочной системе
Точный контроль даты
и времени осмотра
Автоматический расчет
показателей нагрузки
Автоматическое
появление последних
данных осмотра
Автоматический
заполнение
рекомендаций на
основе стандарта
Электронная цифровая
подпись защищает
документ от подделки
Контроль следующего
срока явки
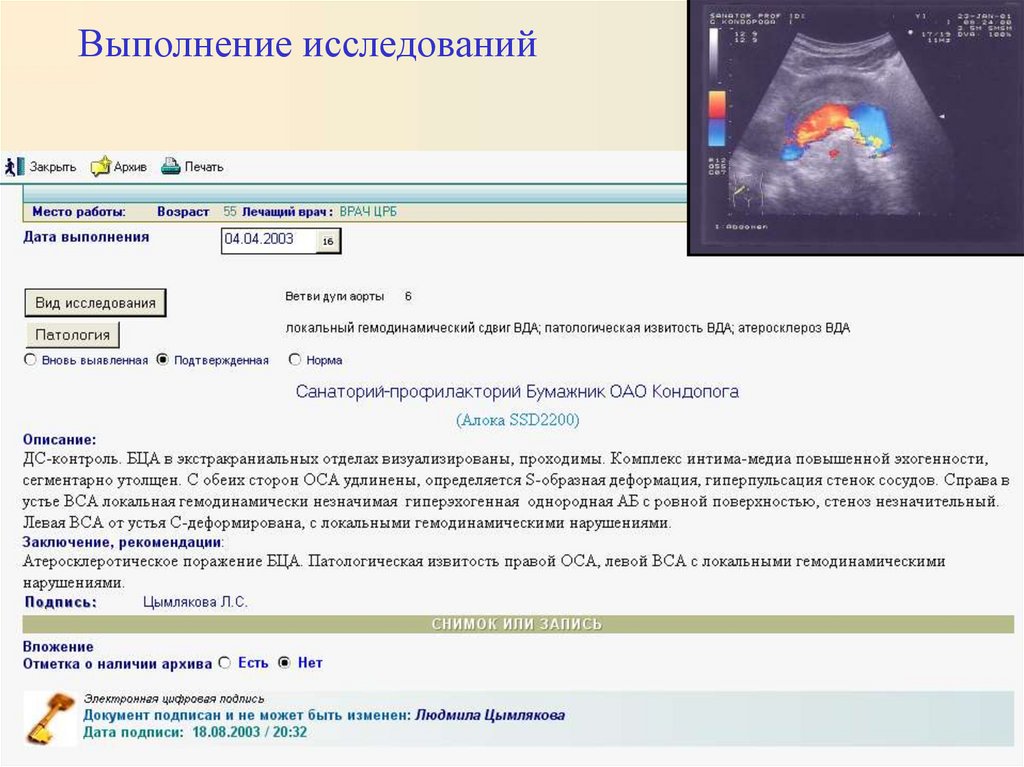
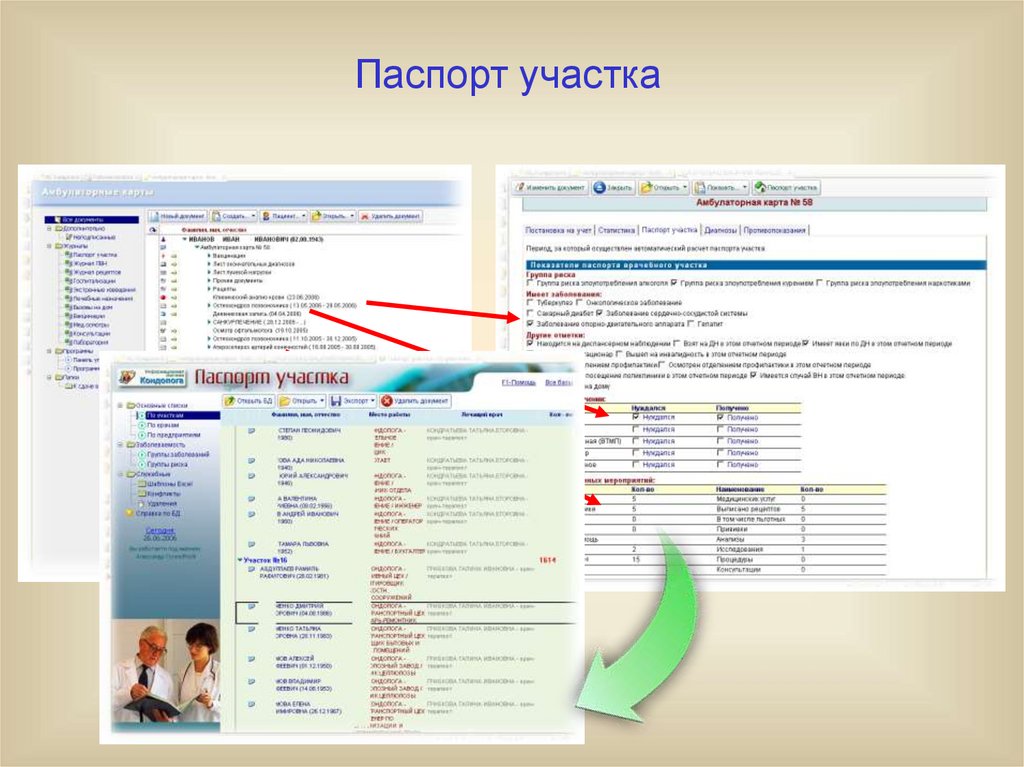
12. Выполнение исследований
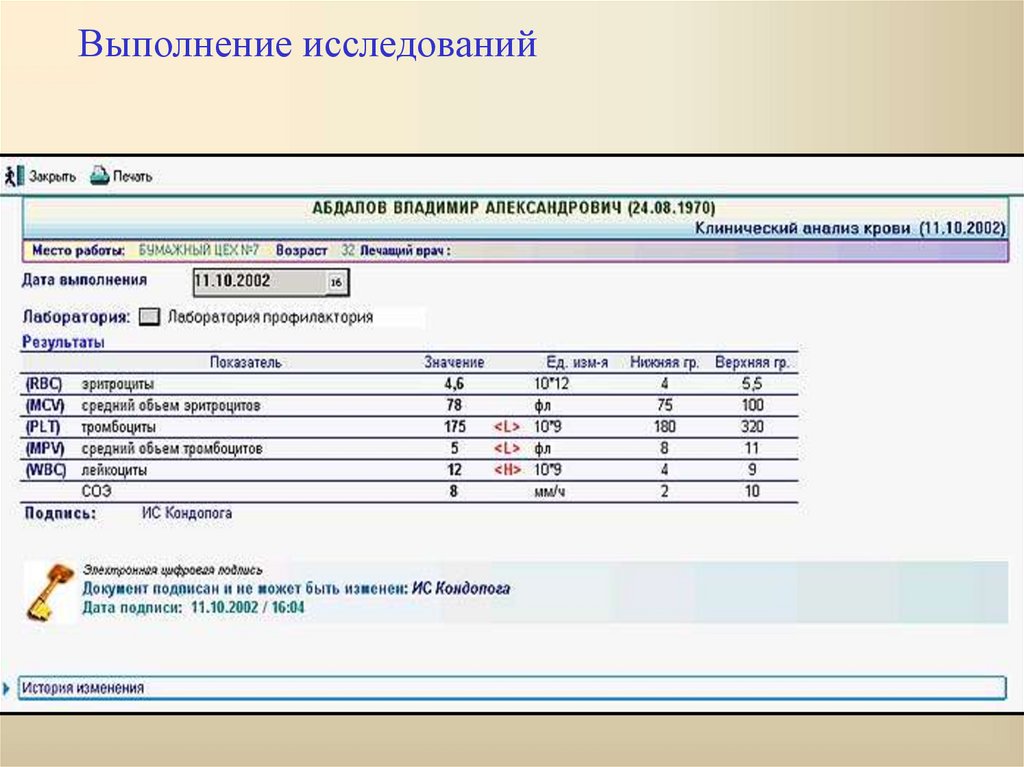
13. Выполнение исследований
14.
Паспорт участка15. «Паспорт здоровья» (регистр) населения региона
Прогнозрекомендаций по району,
городу, области (республике)
Возможность точного планирования и прогноза потребности в оказании
специализированной медицинской помощи любого профиля
16.
15.07.2022СГМУ, кафедра Поликлиническая
терапия
16
17.
15.07.2022СГМУ, кафедра Поликлиническая
терапия
17
18.
15.07.2022СГМУ, кафедра Поликлиническая
терапия
18
19.
Концепция развитияздравоохранения Архангельской
области до 2020 г.
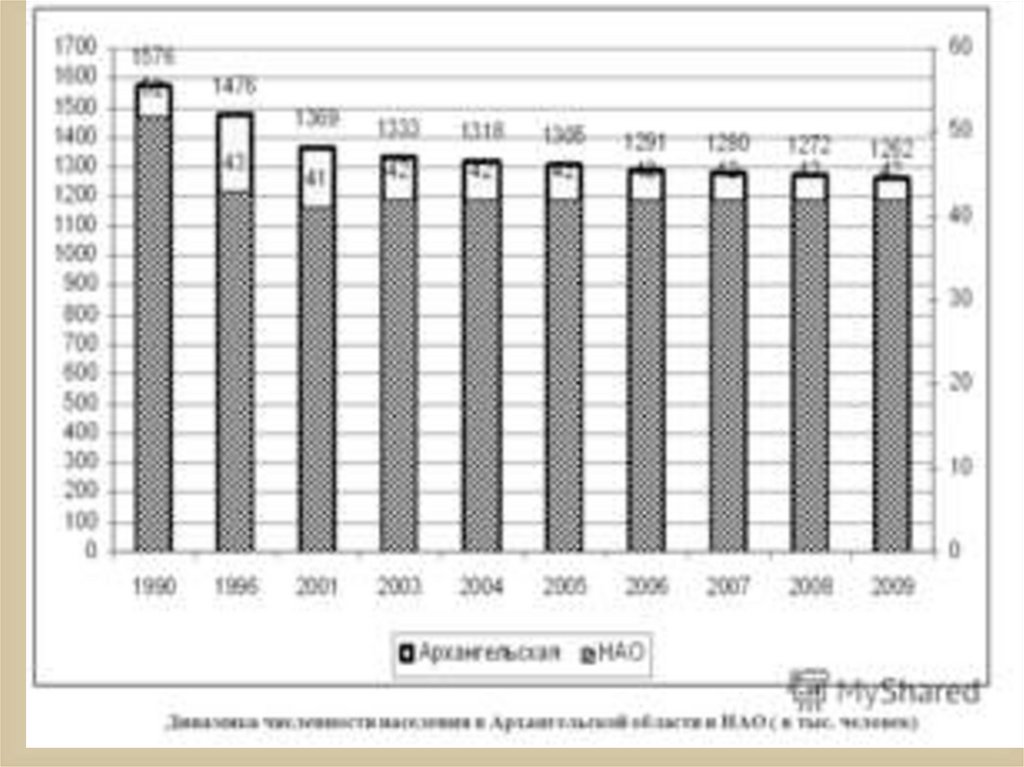
20. МЕДИКО-ДЕМОГРАФИЧЕСКАЯ СИТУАЦИЯ
МЕДИКОДЕМОГРАФИЧЕСКАЯСИТУАЦИЯ
• Численность населения Архангельской
области - 1 млн. 317 тыс. человек
• Дети и подростки – 21%, взрослые – 79%
• Три четверти населения проживает в городах
• По области женщин на 91 000 больше, чем
мужчин
21.
22. Социально-экономические проблемы
• Экономика Архангельской областихарактеризуется относительно низкой
производительностью и уровнем оплаты
труда
• По уровню доходов на душу населения
область занимает 29-е место среди регионов
России
23. Социально-экономические проблемы
• Доля ветхого и аварийного жилья вАрхангельской области более чем в 2 раза
выше, чем в среднем по РФ
• Регион отстает от среднероссийского уровня по
показателям обеспечения горячим
водоснабжением, водопроводами,
водоотведением, газоснабжением и отоплением
24. Безопасность воды
• Удельный вес поверхностных источников, несоответствующих санитарным требованиям, в 2010
г. составил 71,0% (сброс неочищенных (или
недостаточно очищенных) сточных вод
предприятий, содержащих загрязняющие вещества)
• Доля проб питьевой воды в распределительной сети
водопроводов Архангельской области, не
отвечающих гигиеническим нормативам,
составляет 39,9%
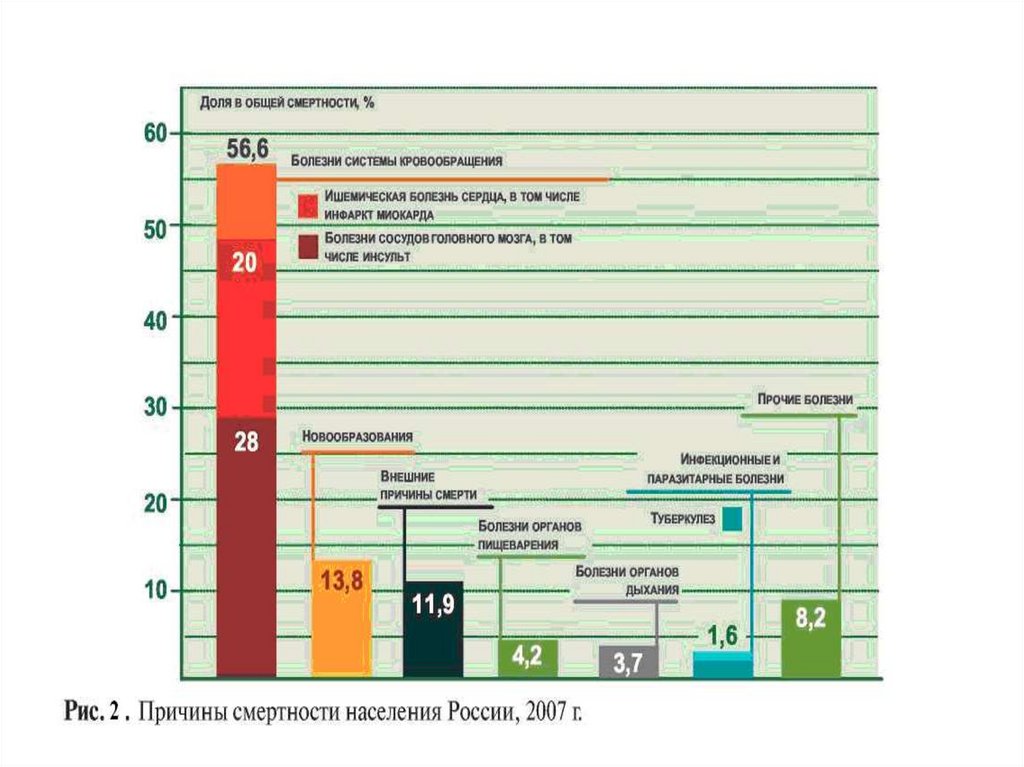
25. Злоупотребление наркотиками и алкоголем (на начало 2009 года)
• Под диспансерным и консультативнымнаблюдением в наркологических диспансерах и
кабинетах находилось более 28,2 тыс. лиц,
злоупотребляющих алкоголем, наркотическими и
ненаркотическими психоактивными веществами
• На учете состоит 19,0 тыс. больных хроническим
алкоголизмом и алкогольными психозами, что
составляет 1494,8 на 100 тыс. населения
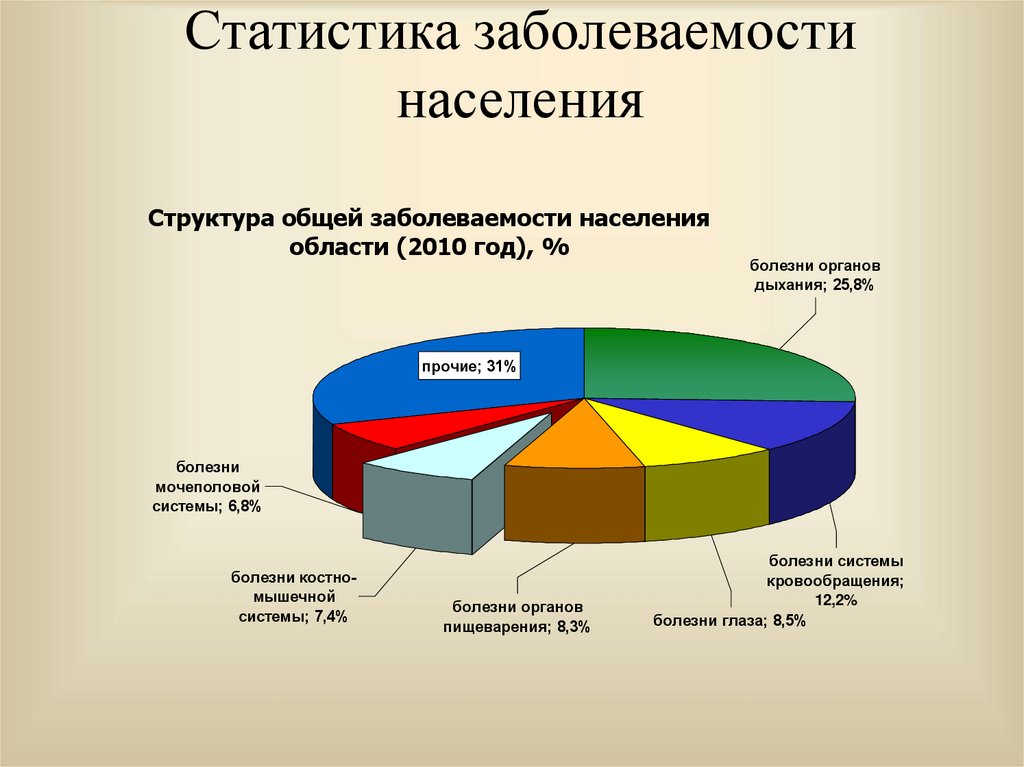
26.
27. Статистика заболеваемости населения
Структура общей заболеваемости населенияобласти (2010 год), %
болезни органов
дыхания; 25,8%
прочие; 31%
болезни
мочеполовой
системы; 6,8%
болезни костномышечной
системы; 7,4%
болезни органов
пищеварения; 8,3%
болезни системы
кровообращения;
12,2%
болезни глаза; 8,5%
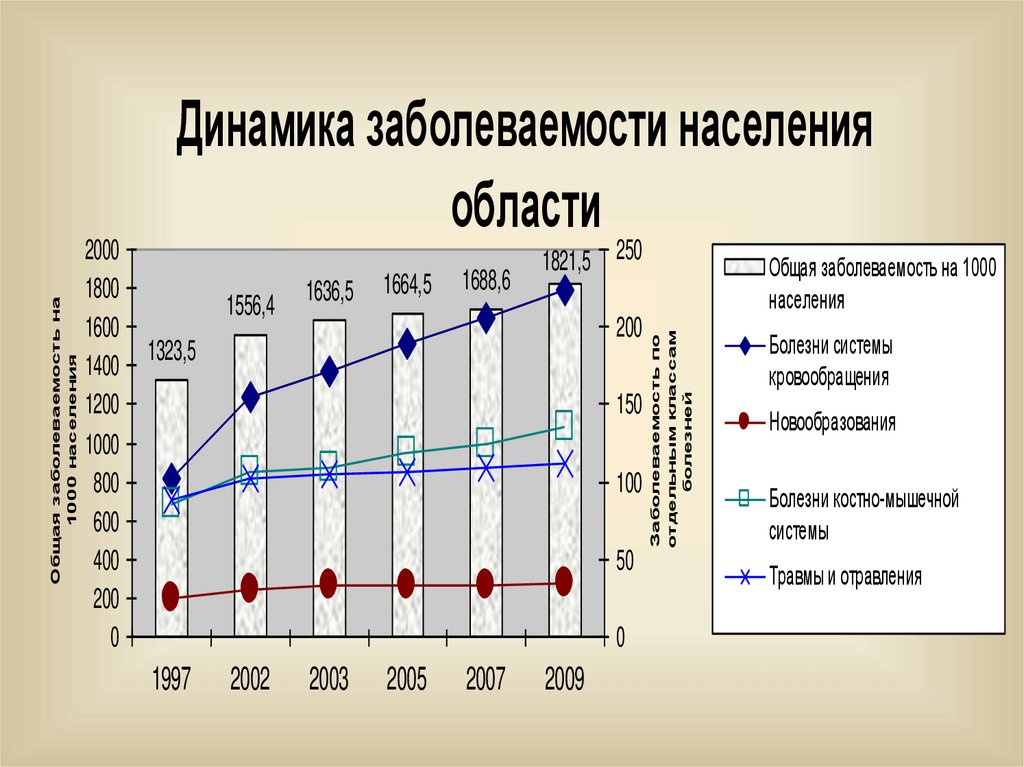
28.
1556,41636,5
1664,5
1688,6
1821,5
Общая заболеваемость на 1000
населения
200
1323,5
150
100
50
0
1997
2002
2003
2005
2007
2009
Заболеваемость по
отдельным классам
болезней
Общая заболеваемость на
1000 населения
2000
1800
1600
1400
1200
1000
800
600
400
200
0
Динамика заболеваемости населения
области 250
Болезни системы
кровообращения
Новообразования
Болезни костно-мышечной
системы
Травмы и отравления
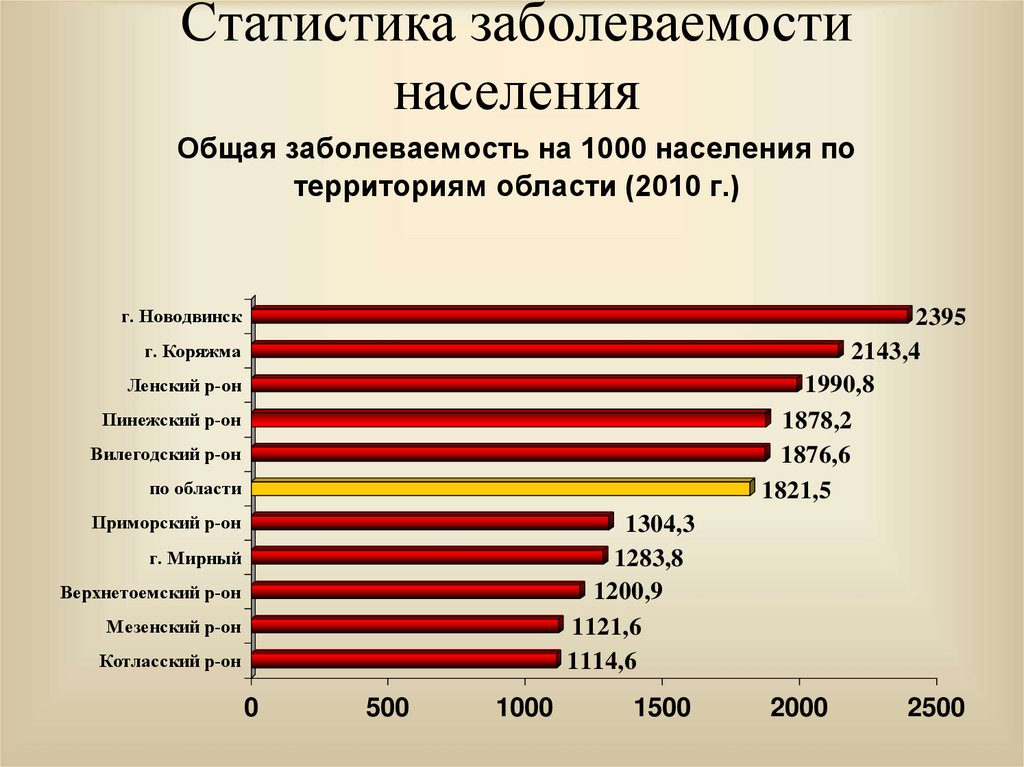
29. Статистика заболеваемости населения
Общая заболеваемость на 1000 населения потерриториям области (2010 г.)
г. Новодвинск
2395
2143,4
1990,8
1878,2
1876,6
1821,5
г. Коряжма
Ленский р-он
Пинежский р-он
Вилегодский р-он
по области
Приморский р-он
1304,3
1283,8
1200,9
1121,6
1114,6
г. Мирный
Верхнетоемский р-он
Мезенский р-он
Котласский р-он
0
500
1000
1500
2000
2500
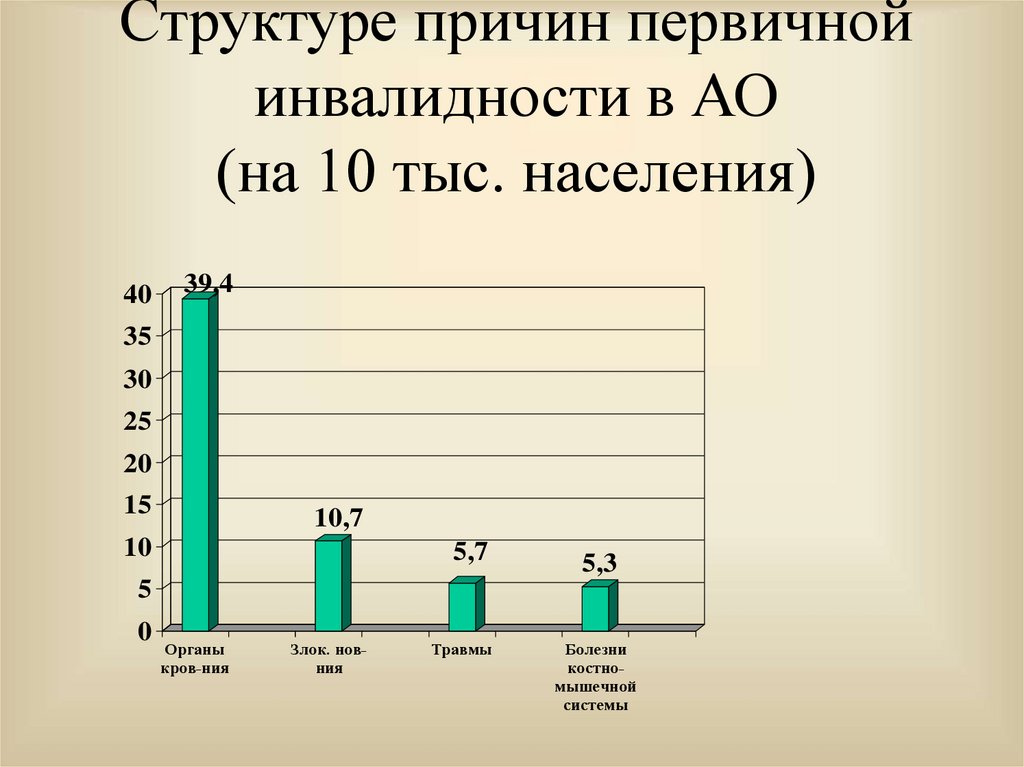
30. Структуре причин первичной инвалидности в АО (на 10 тыс. населения)
4039,4
35
30
25
20
15
10,7
10
5,7
5,3
5
0
Органы
кров-ния
Злок. новния
Травмы
Болезни
костномышечной
системы
31. БОЛЕЗНИ СИСТЕМЫ КРОВООБРАЩЕНИЯ Стандартизованные показатели смертности на 100 000 населения Архангельской области
Верхнетоемский р-н1321,1
Няндомский р-н
1305,8
Плесецкий р-н
1290,4
Онежский р-н
1283,3
Шенкурский р-н
1209,6
Вилегодский р-н
919,5
Котласский р-н
1180,3
г. Северодвинск
895,4
г. Коряжма
881,3
Холмогорский р-н
865,5
г. Мирный
826,7
г. Новодвинск
815,2
Различия
в 1,5-1,6
32. СМЕРТНОСТЬ ОТ ВСЕХ ПРИЧИН Стандартизованные показатели смертности на 100 000 населения Архангельской области
Виноградовский р-н2944,7
Лешуконский р-н
1989,0
Няндомский р-н
1987,8
Приморский р-н
1941,1
г. Коряжма
1929,6
Холмогорский р-н
1501,1
Плесецкий р-н
1856,2
Верхнетоемский р-н
1499,8
г. Архангельск
1443,0
г. Котлас
1442,6
г. Северодвинск
1388,0
г. Мирный
1154,4
Различия
в 2,1 - 2,6
33. Состояние медицины в Архангельской области
• укомплектованность врачебными кадрамисоставляет по области 89,22%
• наиболее низкие показатели
укомплектованности врачами отмечаются в
Верхнетоемском (47,80%), Лешуконском
(62,41%), Красноборском (66,47 %) районах
• наиболее высокий показатель – 98,04%
(Котласский)
34. Состояние медицины в Архангельской области
• количество работающих врачей пенсионного возрастапо области составляет от 32 до 69%
• В некоторых районах (Коношский, Шенкурский,
Ленский, Няндомский, Плесецкий, Верхнетоемский,
Виноградовский, Каргопольский) более половины
работающих врачей - это лица пенсионного возраста
• в Коношском районе пенсионеры составляют 69,0%
• в Шенкурском районе - 64,5 %
35. Состояние медицины в Архангельской области
• сокращение коек круглосуточногопребывания в ЛПУ области
• увеличение числа дневных стационаров
• открытие новых дневных стационаров в
области фтизиатрии, которые ранее на
территории России не применялись
36. Потребность учреждений здравоохранения во врачах
• анестезиологи-реаниматологи• врачи - клинической лабораторной
диагностики
• врачи- неврологи
• травматологи – ортопеды
• врачи скорой медицинской помощи
37. Состояние медицины в Архангельской области
• низкий уровень укомплектованности врачамипервичного звена в области
• сокращение коек круглосуточного
пребывания в ЛПУ области
• увеличение числа дневных стационаров
• открытие новых дневных стационаров в
области фтизиатрии, которые ранее на
территории России не применялись
38. Медицина высоких технологий
• Дальнейшее развитие получает сердечнососудистая хирургия (оперируются взрослыебольные и дети с врожденными пороками
сердца)
• Срочные оперативные вмешательства и
плановая хирургическая помощь на головном
мозге, позвоночнике, периферической
нервной системе
39. Медицина высоких технологий
• Артроскопические операции на коленныхсуставах
• Эндоскопические операции при
перфоративной язве, аппендэктомии,
межпозвоночных грыжах
40. Медицина высоких технологий
• На базе областной клинической больницыпродолжает функционировать
телемедицинский центр, имеющий одну из
самых разветвленных сетей в России (22
студии, из них 17 в городах и районах
области), работающий в круглосуточном
режиме
41. Основные направления концепции
• увеличение ожидаемой продолжительностижизни населения до 75 лет
• снижение общего коэффициента смертности
до 10 (то есть в 1,5 раза по отношению к
2007 году)
• снижение показателя младенческой
смертности до 7,5 на 1000 родившихся
живыми (на 15 % по отношению к 2008 г.)
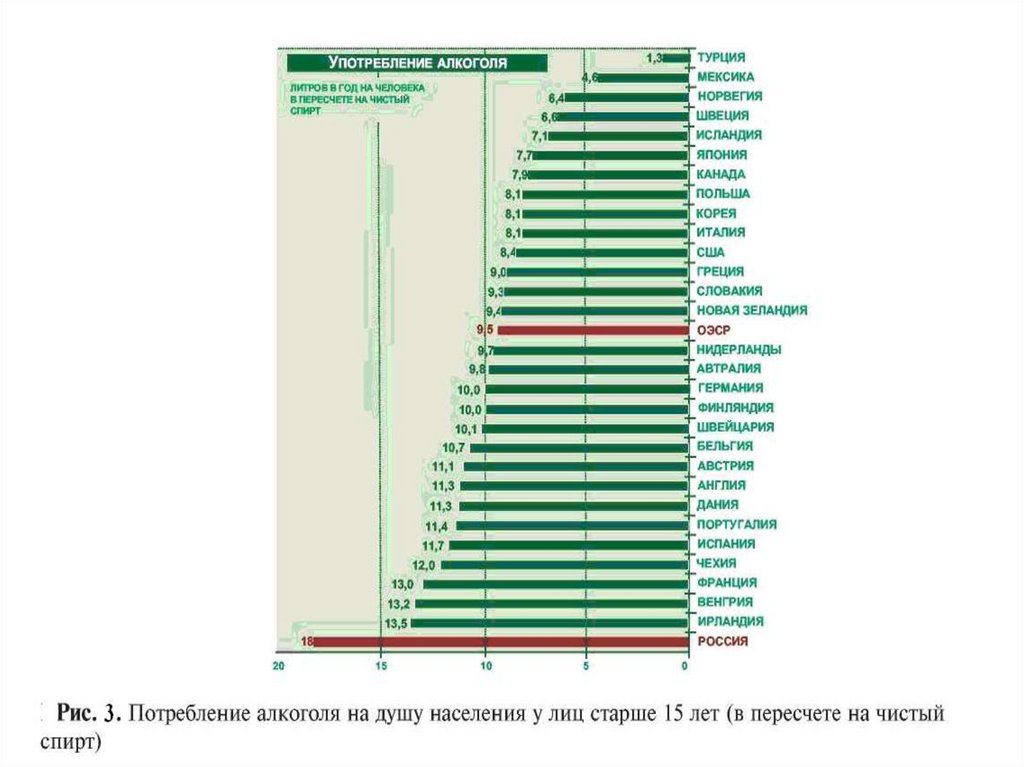
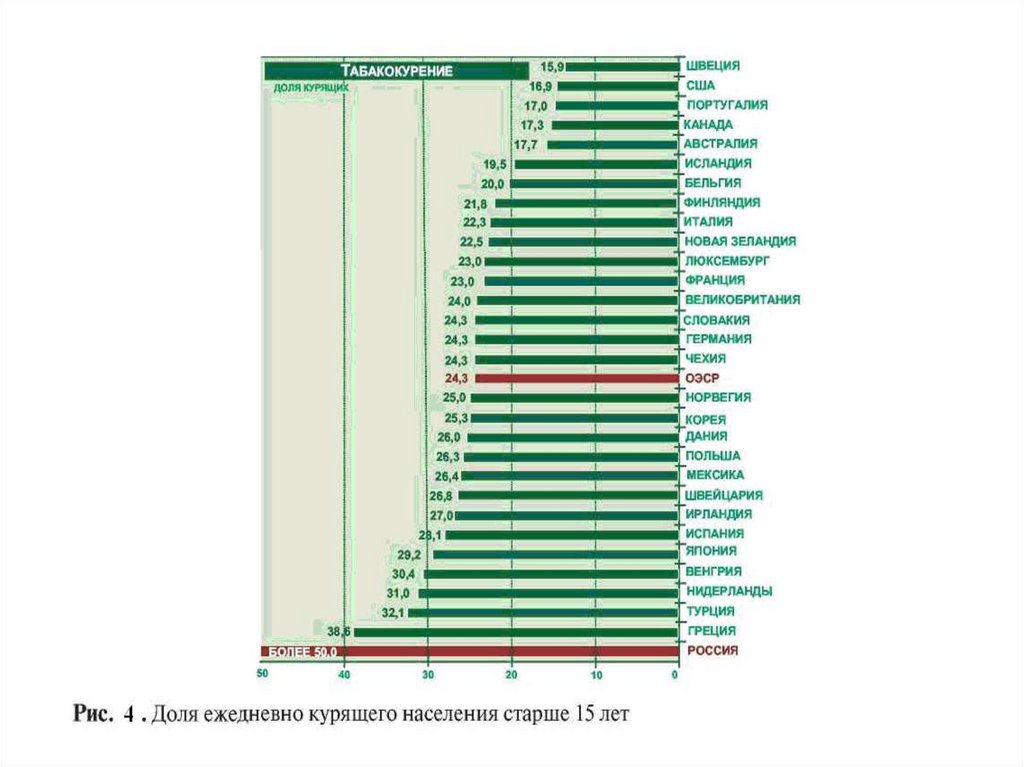
42. Основные направления концепции
• отсутствие случаев материнской смертностина 100000 родившихся живыми
• формирование здорового образа жизни
населения, в том числе снижение
распространенности употребления табака до
25% и снижение потребление алкоголя до 9 л
в год на душу населения
• повышение качества, в том числе
доступности медицинской помощи,
гарантированной населению области
43. Неотложные состояния
15.07.202243
44.
Неотложные состоянияНеотложные,
угрожающие
состояния – состояния, при
необходима
немедленная
медицинского работника
15.07.2022
жизни
которых
помощь
44
45.
Реанимационные мероприятия15.07.2022
46.
Признаки смертиСамо слово, означающее "смерть",
происходит от слова " уходить, выходить"
СМЕРТЬ
это
прекращение
жизнедеятельности организма
Главными признаками наступления
смерти являются остановка дыхания и
прекращение кровообращения
46
47.
Клиническая смертьОбратимый
этап
умирания,
который протекает и течет нескольких
минут
после
прекращения
кровообращения и дыхания
Обратимость этого этапа зависит от
степени гипоксии головного мозга (68 минут)
15.07.2022
48.
Критерии клинической смерти• Потеря сознания
• Отсутствие пульса на крупных
артериях
• Остановка дыхания
• Отсутствие тонов сердца
• Расширение зрачков, не реагирующнго
на свет (мидриаз)
• Изменение цвета кожи (появление
бледности или чаще выраженного
15.07.2022
49.
1.Встать сбоку от пострадавшего
2. Одну руку положить под шею
пострадавшего, большим и
указательным пальцами другой
руки зажать носовые ходы,
запрокинуть голову, при этом рот,
как правило, открывается
3. Сделать глубокий вдох, слегка
задержать выдох и сделать
15.07.2022
49
50.
1. Больного уложить на спину на жесткое основание(проведение массажа сердца на мягкой поверхности не
только неэффективно, но и опасно: можно разорвать
печень)
2. Расстегнуть поясной ремень (или часть одежды,
стягивающую верхнюю часть живота), чтобы избежать
травмы печени при проведении массажа сердца
3. Ладонь одной своей руки (после резкого ее разгибания в
лучезапястном суставе) положить на нижнюю половину
грудины пострадавшего так, чтобы ось лучезапястного
сустава совпала с длиной оси грудины
15.07.2022
50
51.
4. Для усиления надавливания на грудинувторую руку оказывающий помощь
накладывает на тыльную поверхность первой
5. Пальцы обеих рук должны быть приподняты,
чтобы они не касались грудной клетки при
массаже
15.07.2022
51
52.
6. Оказывающий помощь быстро наклоняетсявперед и, используя тяжесть тела, делает
массажное движение, прижимая грудину по
направлению к позвоночнику на 3-5 см
7. Оказывающий помощь должен надавливать
на грудину руками, выпрямленными в
локтевых суставах
15.07.2022
52
53.
Оптимальным темпом непрямогомассажа сердца можно считать для
взрослого 70—72 в минуту
Если помощь оказывает один соотношение вдохов и нажатий на грудину
2:15
Если помощь оказывают двое соотношение вдохов и нажатий на грудину
1:5
15.07.2022
53
54.
Признаки эффективности массажа сердца- Сужение зрачков
- Порозовение кожи
- При толчках ощущается пульс на сонной,
бедренной или лучевой артериях
15.07.2022
54
55.
Критерии клинической смертиNB!
Реанимационные
мероприятия
прекращаются
только
при
неэффективности
реанимационных
мероприятий,
направленных
на
восстановление
жизненно
важных
функций в течение 30 минут или
констатации
биологической
смерти
(приказ №73 от 4 марта 2003 г. МЗ РФ
«Инструкция по определению критериев
и порядка определения момента смерти
15.07.2022
56.
Неотложные состоянияК
неотложным,
угрожающим
жизни
состояниям,
при
которых
необходима
немедленная помощь медицинского работника
или хотя бы постороннего лица, относится целый
ряд патологии травматического, психогенного или
эндогенного происхождения
15.07.2022
56
57. Неотложные состояния
Уголовнаяответственность
за
неоказание
помощи
больному
преступление, предусмотренное статьей 124
УК РФ
Субъектом данного преступления может
быть студент медицинских вузов,
прошедшие сестринскую практику
15.07.2022
57
58. Неотложная помощь при гипертонических кризах
К гипертонический криз - это внезапноеповышение систолического и диастолического
артериального давления у больных,
страдающих гипертонической болезнью или
симптоматической (вторичной) артериальной
гипертензией, сопровождающееся
I тип – (адреналовый), гиперкинетическая,
нейровегетативная форма
II тип – (норадреналовый), гипокинетическая,
водносолевая форма, судорожная
(гипертензивная энцефалопатия)
15.07.2022
59.
Гипертонический криз I типа-
-
Внезапное начало, возбуждение
Преимущественно повышение систолического
АД с увеличением пульсового
Развивается на ранних стадиях АГ и
сопровождается обилием «вегетативных знаков»
(мышечная дрожь, гиперемия и влажность кожи,
тахикардия)
15.07.2022
59
60.
Гипертонический криз II типаСимптоматика.
Возникает на поздних стадиях заболевания на
фоне высокого исходного уровня АД
Имеет постепенное развитие, тяжелое течение,
преобладает подъем диастолического АД,
пульсовое АД несколько уменьшается
Тахикардия, как правило, отсутствует, резко
выражены мозговые и сердечные симптомы
15.07.2022
60
61.
Неотложная помощь при гипертоническомкризе
• Полный физический и психический покой
• Отвлекающие процедуры: горчичники на
затылок и икроножные мышцы; горячие
ножные ванны; холод к голове
• - нифедипин по 10 мг (коринфар, кордафлекс)
- клофелин по 0,15 мг (0,075 мг)
- каптоприл (капотен) по 25 мг (50 мг)
15.07.2022
61
62.
Гипертонический криз I типа- блокаторы β-адренорецепторов - метопролол
(эгилок) 50 мг внутрь или пропранолол
(анаприлин) 20-40 мг сублингвально
- при выраженном возбуждении, тревоге, страхе
смерти: седуксен, реланиум 5 мг внутрь, 1 - 2 мл
(5 - 10 мг) внутримышечно, внутривенно или
дроперидол 2 мл 0,25% раствора (5 мг) в 10 мл
физиологического раствора внутривенно струйно
15.07.2022
62
63.
Гипертонический криз II типа• 7-10 мл 25% раствора сернокислой
магнезии
• 20-40 мг лазикса
• 10 мл 2,4% раствора эуфиллина
15.07.2022
63
64.
Неотложная помощь при стенокардии1. При приступе стенокардии
1.1. Прекратить физическую нагрузку. Эмоциональный
покой. Удобно усадить больного с опущенными
ногами, что уменьшит венозный возврат крови к
сердцу
1.2. Нитроглицерин (НГ) 0,5 мг сублингвально или
аэрозоль НГ (нитроминт) 0,4 мг в одной дозе,
распыление 1 - 2 порций под язык. При
необходимости возможно повторное сублингвальное
использование НГ (3 раза с интервалом 5 мин)
15.07.2022
64
65.
Неотложная помощь при стенокардии2. При сохраняющемся приступе стенокардии
Снять ЭКГ
Проводить оксигенотерапию
β-адреноблокаторы: анаприлин 20 - 40 мг
сублингвально или метопролол (эгилок) 25 - 50
мг внутрь
Эмоциональное напряжение может быть устранено
приемом диазепама (седуксена) 5 - 10 мг внутрь,
внутримышечно, внутривенно (ампула 2 мл
содержит 10 мг препарата)
15.07.2022
65
66. Неотложная помощь при инфаркте миокарда
Симптомы:1. Интенсивная давящая боль за грудиной более
20 мин.
2. Резкая слабость, холодный пот.
3. Чувство страха.
4. Бледность кожи.
5. Пульс частый, нитевидный, аритмичный.
6. Тоны сердца приглушены.
7. АД чаще снижено.
15.07.2022
66
67. Неотложная помощь при инфаркте миокарда
1.Морфин 1% - 1 мл на 20 мл физ.р-ра в/в струйно2. НГ под язык до 3-х доз через 5 мин (АД не менее 90
мм рт.ст.)
3. Аспирин – 250 мг разжевать и под язык
4. Анаприлин 20 мг под язык при ЧСС более 80 в мин
5. Оксигенотерапия
6. Гепарин 5 тыс. струйно в/в
7.Госпитализация на носилках
8. Системный тромболизис
15.07.2022
67
68.
Лекарственные средства, применяемые вострейшей стадии неосложненного ИМ
Направления
терапии
Морфи Обезболивание,
снижение пред- и
н в/в
Доза
2-5 мг в/в каждые 515 мин до
устранения болевого
синдрома
постнагрузки,
психомоторного
возбуждения,
потребности миокарда в
кислороде
1,5 млн. МЕ в/в за 60
Стрепт Восстановление
коронарного кровотока мин
о(тромболизис),
киназа
купирование болевого
синдрома, ограничение
дробно
69.
Лекарственные средства, применяемые вострейшей стадии неосложненного ИМ
Направления
терапии
Гепари Предупреждение или
н (если ограничение
коронарного тромбоза,
профилактика
тромбоэмболических
осложнений, снижение
летальности
Купирование болевого
глицер синдрома, уменьшение
размеров ИМ и
ин
летальности
не
проводит
ся
тромболизис)
Нитро-
Доза
10000-15000 МЕ
внутривенно
струйно
10 мкг/мин с ↑
скорости на 20
мкг/мин каждые
5 мин под
контролем ЧСС
и АД
70.
Направлениятерапии
Снижение потребности
βблокатор миокарда в кислороде,
купирование болевого
ы:
Доза
1 мг/мин
каждые 3-5
мин до общей
дозы 10 мг
синдрома, уменьшение
пропраноло
размеров некроза,
л
профилактика
фибрилляции
желудочков и разрыва
ЛЖ, повторных ИМ,
снижение летальности
Купирование и
160-325 мг
Ацетилразжевать
салицило профилактика
процессов, связанных с
вая
агрегацией
кислота
тромбоцитов; при
71.
Кардиогенный отек легких - остроенарушение кровообращения с избыточной
транссудацией жидкости в легких вследствие
нарушения насосной функции сердца
инспираторная одышка
кашель с обильной пенистой мокротой
усиливающаяся в положении лежа, что вынуждает
больных садиться
акроцианоз
сухие свистящие, затем влажные хрипы в легких
тахикардия
изменения ЭКГ (перегрузка левых отделов сердца)
15.07.2022
71
72. КУПИРОВАНИЕ ОТЕКА ЛЕГКИХ
1. Придать больному полусидячее положение2. Наладить вдыхание кислорода через пеногаситель
(антифомсилан, спирт)
3. При высоком АД - дроперидол, пентамин,
бензогексоний -1 мл, нитроглицерин, нанипрусс в/в (30
мг в глюкозе, со скоростью 6 капель в минуту)
При низком АД - преднизолон в/в, допамин
4. Диуретики в/в: лазикс, урегит (с последующей
коррекцией гипокалиемии)
5 Кровопускание при высоком ВД
6. Седатация седуксеном, реланиумом
15.07.2022
72
73. ШОК
ЛЕЧЕНИЕ КАРДИОГЕННОГОШОКА
При отсутствии симптомов угрозы отека легких
- уложить без подушки с приподнятыми под
углом 20 градусов нижними конечностями; при
наличии этих симптомов - полусидячее
положение
Кислородотерапия
Стимуляция диуреза при анурии > 6 часов
74
74. ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА
ЛЕЧЕНИЕ КАРДИОГЕННОГО
ШОКА
1 мл 1% раствора морфина
200 мл реополиглюкина или 10% раствора
глюкозы
2 мл гепарина 10 000 ЕД
дофамин 100 мг в 200 мл реополиглюкина (или
5 - 10% р-ра глюкозы)
1 мл 0,1 % раствора адреналина
120 мг (4 мл) преднизолона или 16 мг (4 мл)
дексаметазона
75
75. ЛЕЧЕНИЕ КАРДИОГЕННОГО ШОКА
Неотложная помощь при аритмиях15.07.2022
76
76. Неотложная помощь при аритмиях
Неотложная помощь необходима, если больнойявляется нестабильным:
- боль в грудной клетке
- одышка
- изменение уровня сознания
- низкое АД, шок
- застой в легких
- инфаркт миокарда
15.07.2022
77
77. Неотложная помощь при аритмиях
Угрожающие жизни признаки и симптомы,связанные с тахикардией или брадикардией
- при ЧСС более 150 ударов в минуту
- при ЧСС менее 50 ударов в минуту
15.07.2022
78
78. Неотложная помощь при аритмиях
Неотложная помощь припароксизмальной тахикардии
Симптомы:
1. Приступ сердцебиения с частотой сокращений сердца
свыше 160 в минуту при сохранении правильной
последовательности сокращений.
2. Приступ начинается внезапно.
3. Помимо сердцебиения больные могут испытывать
чувство страха, одышку, сжимающие боли в области
сердца.
4. Артериальное давление снижается, развивается
цианоз, набухают шейные вены.
5. Приступ длится от нескольких минут до нескольких
79
15.07.2022
суток и прекращается также внезапно.
79.
Неотложная помощь припароксизмальной тахикардии
• Неотложная помощь при наджелудочковой форме:
• Вагусные приемы: поочередный массаж каротидных
синусов; натуживание после глубокого вдоха;
задержка дыхания, вызвать рвотный рефлекс.
• 10 мг (1 мл) АТФ
• 2-4 мл 0, 25% раствора верапамила (изоптин)
• 300 мг (6 мл) кордарона
15.07.2022
80
80.
Неотложная помощь при желудочковойформе
• • -
15.07.2022
4-6 мл 2% раствора лидокаина
300 мг (6 мл) кордарона
81
81.
Неотложная помощь при брадиаритмии(AV-блокада)
Симптомы:
1. Внезапное начало.
2. Потеря сознания среди полного покоя (читая книгу).
3. Цианоз кожных покровов.
4. Пульс не пальпируется.
5. АД не определяется.
6. Тоны сердца не выслушиваются.
После приступа:
1. Сознание возвращается.
2. Пульс менее 40 ударов в минуту, АД повышается.
82
15.07.2022
3. Общая
слабость, боли в конечностях.
82.
Неотложная помощь при синдромеМорганьи-Адамса-Стокса
уложить больного с приподнятыми под углом 20°
нижними конечностями (если нет выраженного
застоя в легких)
- проводить СЛР
- вводить атропин внутривенно струйно по 0,5 - 1 мг
(0,5 - 1,0 мл 0,1% раствора) через до получения
эффекта или суммарной дозы 2 мг
при асистолии проводить сердечно-легочную
реанимацию; адреналин по 1 мг (0,1% раствор 1 мл)
внутривенно струйно через 3-5 минут
- нет эффекта - немедленная эндокардиальная,
чрескожная или чреспищеводная ЭКС
-
15.07.2022
83.
Неотложная помощь при фибрилляциижелудочков
- при невозможности немедленной дефибрилляции
нанести удар по нижней трети грудины
- нет эффекта
- немедленно начать сердечно-легочную
реанимацию, как можно быстрее обеспечить
возможность проведения дефибрилляции (300 360 Дж) - закрытый массаж сердца проводить с
частотой 90 (80 - 100) в минуту
- ИВЛ доступным способом
15.07.2022
84
84.
Неотложная помощь при фибрилляциижелудочков
При фибрилляции желудочков:
- адреналин по 1 мг 1(0,1% раствор 1 мл) каждые
3-5 минут;
- при устойчивой к лечению фибрилляции
желудочков препараты резерва - амиодарон или
новокаинамид
15.07.2022
85
85.
Тактика купирования мерцательной аритмии-
-
-
кардиоверсия (ЭИТ) или
амиодарон (кордарон) внутривенно струйно 150300 мг за 5-10 минут
новокаинамид 10% раствор 10 мл, развести до 20
мл физиологическим раствором и вводить
внутривенно струйно за 10 минут под контролем
ЭКГ
пропафенон внутрь 600 мг или
соталол 80-320 мг внутрь каждые 12 часов
15.07.2022
86
86. Тактика купирования мерцательной аритмии
Неотложная помощь при остромкровотечении из эрозий и язв
гастродуоденальной зоны
15.07.2022
87
87. Неотложная помощь при остром кровотечении из эрозий и язв гастродуоденальной зоны
Диагностика кровотеченияОбъем помощи зависит от тяжести кровопотери,
которую можно ориентировочно определить по
индексу Альговера-Бурри (частное от деления
частоты пульса на систолическое АД), который в
норме равен 0,5
При индексе Альговера-Бурри 0,7-0,8 кровопотеря
около 10% ОЦК (500 мл), 0,9 -1,2 -20% ОЦК, 1,3 1,4 - 30% ОЦК, 1,5-1,8 - 40% ОЦК
При кровопотере свыше 50% ОЦК (более 2500 мл)
развивается тяжелый геморрагический шок
15.07.2022
88
88.
Неотложная помощь1. Запретить больному пить и принимать пищу.
2. Госпитализация в хирургическое или реанимационное
отделение, при низком АД - в положении Тренделенбурга
(с опущенным головным концом).
3. Гемостатическая терапия (комплексно):
• дицинон 12,5% - 2,0 (4,0) мл в вену, затем по 2,0 мл в/м
через 6 часов. Не применяется при кровотечениях,
вызванных антикоагулянтами
• викасол 1% - 2,0 в вену, затем по 1,0 мл х 2,0 раза в день
в/м. При гемофилии и болезни Верльгофа неэффективен
• эпсилон-аминокапроновая кислота (ЭАКК) 5% - 100 мл
в вену капельно с физиологическим раствором 150 мл
каждые 4 часа; суточная доза ЭАКК 400 - 500 мл 5%
раствора (20 - 25 г)
15.07.2022
89
89. Неотложная помощь
4. Восполнение ОЦК инфузией коллоидов, кристаллоидови компонентов крови (по показаниям)
5.Срочная ЭГДС и применение эндоскопических методов
гемостаза
6 Антисекреторные (антикислотные) препараты
7. Оксигенотерапия
15.07.2022
90
90.
Неотложная помощь при приступежелчной колики
Приступ желчной колики
- начинается внезапно с болей в правом подреберье и
правой части эпигастрия, которые могут
иррадиировать в правое плечо, правую руку и
лопатку, длятся около 20 мин, не сопровождаются
признаками интоксикации и повышением
температуры
15.07.2022
91
91. Неотложная помощь при приступе желчной колики
1. Могут быть использованы до приезда врача итаблетированные спазмолитики - но-шпа, папаверин,
галидор, дротаверин
2. Нельзя пользоваться горячей грелкой, если ранее
причина подобных приступов не была установлена
3. Врач скорой помощи на догоспитальном этапе может
ввести: атропина сульфат 0,1% - 1,0 мл или
платифиллина битартрат 0,2% - 2,0 мл или раствор
папаверина гидрохлорида 2% - 2,0 мл в/м
4. Снять ЭКГ для исключения абдоминальной формы
острой коронарной патологии
15.07.2022
92
92.
Неотложная помощь при приступежелчной колики
5. Срочная госпитализация больного на носилках в
хирургическое отделение
при сохранении болевого синдрома, наличии признаков
интоксикации
появлении желтушности
повышении температуры
наличии признаков раздражения брюшины
6. Обезболивающие препараты до осмотра хирургом не
вводятся! Морфий больным с желчной коликой
противопоказан!
15.07.2022
93
93.
Неотложная помощь при приступежелчной колики
7. В приемном отделении больницы больному необходимо
исследовать кровь на лейкоцитоз, общий анализ мочи +
уробилин и желчные пигменты, УЗИ органов брюшной
полости комплексно, ЭГДС
8. После уточнения причины желчной колики терапия
дополняется назначением анальгетиков (анальгин 50% - 2
мл) в сочетании с димедролом 1% - 1,0 мл в/м или
комбинированных препаратов - баралгина 5,0 мл в/в или в/м,
спазмалгона, миалгина, кроме морфина
9. Инфузионная терапия по показаниям
15.07.2022
94
94.
Неотложная помощь при приступебронхиальной астмы
15.07.2022
95
95. Неотложная помощь при приступе бронхиальной астмы
1. Ингаляции бета 2 - агонистов короткого действия(сальбутамол 400-800 мкг через спейсер или 2,5-5 мг
через небулайзер)
2. Если через 20 минут после применения указанной дозы
бета2-агонистов сохраняется свистящее дыхание, то
продолжить ингаляции бета 2-агонистов ( сальбутамол
2,5 мг через небулайзер или 400 мкг через спейсер)
трижды в течение часа
• назначить системные стероиды (преднизолон 30 мг
однократно перорально)
15.07.2022
96
96.
Лечение тяжелого приступа БА:3. Если через час после применения указанных препаратов
сохраняется свистящее дыхание или одышка
• продолжить ингаляции бета 2-агонистов в прежних дозах
еще в течение часа, возможно их сочетание с
холинолитиками (атровент 0,5 мг через небулайзер)
• преднизолон по 30-60 мг/сутки перорально в один или два
приема или гидрокортизон 200 мг внутривенно каждые 6
часов. Назначенную суточную дозу препарата сохраняют
без снижения в течение 7-14 суток
• постоянная кислородотерапия при помощи носовых
катетеров ( фракция кислорода во вдыхаемом воздухе 4060%) до сатурации кислорода более 90%
15.07.2022
97


















































































 medicine
medicine








