Similar presentations:
Терминальные состояния. Базовая сердечно-лёгочная реанимация
1. Терминальные состояния. Базовая сердечно-лёгочная реанимация
2. План лекции
• История возникновения базовой сердечнолёгочной реанимации (БСЛР)• Терминальные состояния. Их диагностика
• Последовательность проведения манипуляций
при БСЛР
• Техника выполнения непрямого массажа сердца
(НМС)
• Выполнение ИВЛ экспираторным и ручным
методами
3. Научные исследования 19 века определившие развитие метода БСЛР
• Конец XIX века разработаны методы ручного искусственногодыхания
• С 1952г эпидемия полиомиелита – использование ИВЛ в т.ч.
аппаратным методом
• Elam et al., 1954 – обоснована пригодность для искусственной
вентиляции воздуха, выдыхаемого человеком. Это явилось
обоснованием экспираторного метода искусственной вентиляции
лёгких (ИВЛ).
• В 1958 г. научно обоснован метод ИВЛ “рот в рот” и “рот в нос”.
Установлена роль мягких тканей в обтурации верхних
дыхательных путей (P.Safar, 1958)
• 1874 г. Шифф экспериментально показал эффект прямого
массажа сердца при передозировке хлороформа
4. Научные исследования 19-20 века определившие развитие реаниматологии
• 1901г Кристиан и Игельсруд применили прямой массажсердца в клинике
• 1939 г Н.Л. Гурвич и Г.С. Юньев в эксперименте –
провели наружную дефибрилляцию и НМС
• 1950г Бигелоу и соавт. – разработана методика
стимуляции сердца
• 1960 г. Коувенховен, Джюд, Никербокер успешно
применили НМС у больного
5. Реаниматология (гр. Logos-учение)
• область клинической медицины, изучающаяпатогенез процессов и явлений, возникающих в
организме при пограничных со смертью
состояниях (терминальных), разрабатывающая
методы реанимации и интенсивной терапии
• Реанимация (лат. ре - возвращение +anima –
душа - оживление). Комплекс лечебных
мероприятий, направленных на восстановление
угасающих или только что угасших жизненно
важных функций организма.
6. Терминальные состояния (ТС)
ТС – это периоды жизни человека,граничащие со смертью
• Предагональное состояние
• Агония
• Клиническая смерть – 5-6 минут
7. Предагональное состояние
Общая заторможен-ность
Сознание спутанное
АД не определяется
Пульс на периферич.
артериях отсутствует
• Пальпируется пульс на
сонных и бедренных
артериях
• Выраженная одышка
• Бледность кожных
покров или цианоз кожи
и СО
• Нарастает угнетение
электрической
активности мозга и
рефлексов
• Прогрессирует глубина
кислородного голодания
органов и тканей
8. Агония
• При обследовании:• Сознание и глазные
рефлексы отсутствуют
• АД не определяется
• Пульс на периферических артериях не
определяется, на
центральных резко
ослаблен
• Глухие сердечные тоны
• Дыхание Куссмауля,
Биота, Чейн-Стокса
• Бледность кожных
покров или цианоз кожи
и СО
• Снижение температу-ры
кожных покровов
• Инструментальные
обследования:
• На ЭКГ признаки
гипоксии, нарушения
сердечного ритма
9. Клиническая смерть
• Обратимая фаза умирания – состояние, прикотором внезапно прекращается сердечная
деятельность, дыхание и активность коры
головного мозга. Внешних проявлений жизни
нет, но клетки головного мозга ещё
жизнеспособны
• Реанимация возможна в течение 5-6 минут.
10. Диагностика клинической смерти
• Отсутствует сознание: нет реакции на окрик, боль,встряхивание
• Отсутствует дыхание - улавливание струи выдыхаемого
воздуха ухом, приложенным к губам умирающего,
щекой спасателя
• Отсутствует кровообращение - по пульсации сонных
артерий
• Широкие зрачки –диаметр зрачка более 5 мм возникает относительно поздно,через 30-60"после ОК
11. Биологическая смерть (истинная смерть), ранние признаки
• Биологическая смерть (или истинная смерть) необратимое прекращение физиологических процессовв клетках и тканях
• Ранние достоверные признаки:
– Симптом «кошачьего глаза» (сдавливают глаз –
зрачок вытягивается в длину) – появляется через 15
мин.
– Высыхание и помутнение роговицы – через
несколько часов
12. Поздние признаки биологической смерти
• Трупные пятна – сине-фиолетовые или багровофиолетовые появляются через 2-4 ч после остановкисердца в ниже расположенных участках тела (стекание
крови).
• Трупное окоченение - через 2-4 ч после остановки
сердца появляется уплотнение и укорочение скелетных
мышц, препятствующее пассивным движениям в
суставах.
• Трупное разложение – разложение и гниение тканей.
Сроки зависят от условий внешней среды.
13. Реанимационные мероприятия
Действия мед. работника при клинической смерти,направленные на поддержание функций
кровообращения и дыхания и оживление
организма (Зарянская В.Г, 2013)
• А) Базовая сердечно-легочная реанимация
• Б) Специализированная реанимация
Цель базовой реанимации – вернуть
пострадавшего к полноценной жизни
14.
Основные важнейшие положения современноговзгляда на реанимационное пособие у взрослых
пациентов:
1. Основными мероприятиями СЛР, безусловно
влияющими на выживаемость пациентов являются
качественно проводимая БСЛР и ранняя
дефибрилляция по показаниям
2. Паузы в компрессиях грудной клетки должны быть
сведены к минимуму
3. Чем раньше проведена дефибрилляция по
показаниям, тем лучше прогноз СЛР
15.
На русском языке:Москва, 2011
ISSN 978-5-99013663-2
Система мероприятий по поддержанию жизни при
внезапной остановке кровообращения (ВОК) предложена
около 70 лет назад
Методика СЛР должна быть единой для всех стран и
постоянно совершенствоваться. С этой целью создана
международная организация Европейский совет по
реанимации (ЕСР)
ЕСР входит в состав Всемирного согласительного совета по
реанимации
В 2004 в России создан Национальный совет по
реанимации (НСР), Россия была принята в ЕСР
Все страны – члены ЕСР должны для обучения
пользоваться методическими рекомендациями ЕСР,
которые соответственно признаются международным
стандартом реанимации
Первый вариант методических рекомендаций был
опубликован в 2000 г. Второй – в 2005 г. Третий – в 2010 г.
16.
«Цепочка выживания» привнезапной
смерти
Первое звено - ранний вызов обученного персонала: профилактика
внезапной остановки кровообращения (ВОК)
Второе – ранняя сердечно-легочная реанимация до приезда обученных
бригад (Базовая СЛР).
Третье – ранняя дефибрилляция.
Четвертое – раннее оказание специализированной медицинской помощи
(Расширенная СЛР).
17. Показания к проведению реанимационных мероприятий
– Отсутствие сознания– Отсутствие дыхания
– Отсутствие кровообращения (проверять
пульс на сонных артериях)
18. СЛР должна начаться
при любой внезапной остановкекровообращения
По ходу реанимации должны выясняться
обстоятельства остановки кровообращения и
наличие показаний для СЛР
Если реанимация не была показанной,
её прекращают.
19. СЛР не показана, если
1. достоверно установлено, что с момента остановки сердцапрошло в условиях нормотермии более 30 мин
2. имеются абсолютные признаки биологической смерти
3. У больных с тяжелыми хроническими заболеваниями в
терминальных стадиях (злокачественные
новообразования и т.п.), подтвержденными выписками
из стационара и амбулаторными картами с записями
специалистов.
4. При травмах очевидно не совместимых с жизнью
20. Последовательность действий спасателей
1. Убедиться в отсутствии опасности дляспасателя/реаниматора. Устранить риски.
2. диагностический этап - не более 10 секунд –
определить отсутствие у пациента сознания, дыхания,
сердечной деятельности. Диагностировать КС
3. вызвать на помощь реанимационную бригаду по
телефону
4. Подготовительный этап для проведения БСЛР. 10 секунд
5. Начальный этап по методике БСЛР. НМС.
6. Приём Сафара. ИВЛ.
7. Восстановительный этап (при восстановлении
кровообращения и дыхания)
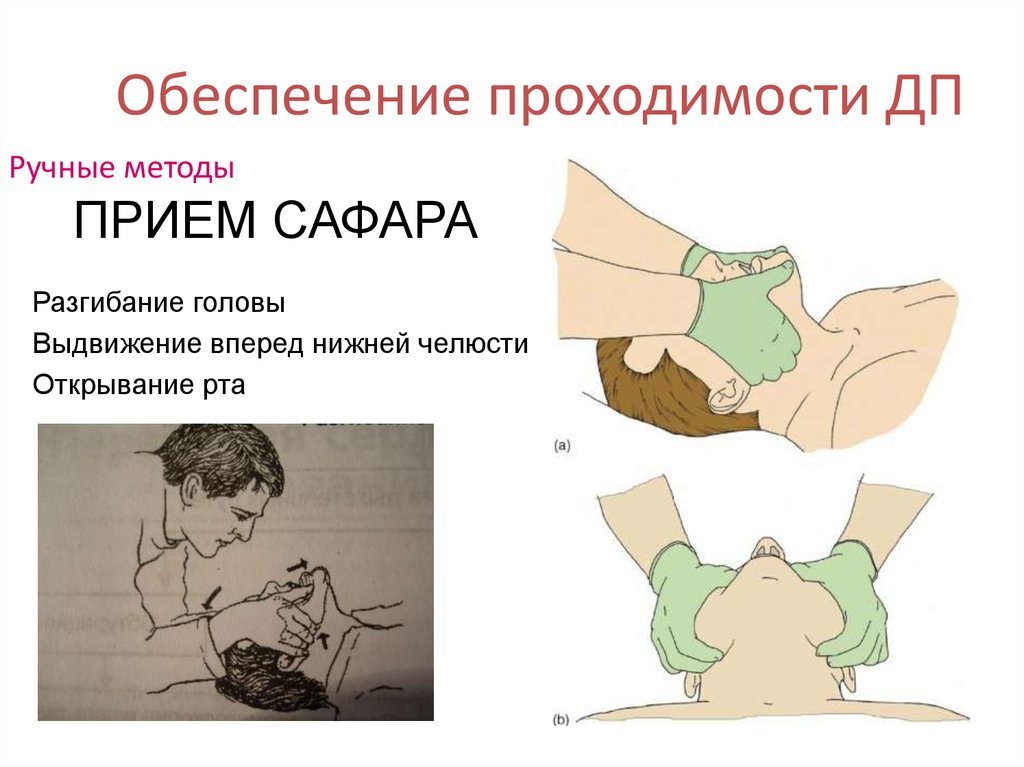
21. 2. Диагностический этап (не более 10 секунд)
1. шаг. Определение сознания: окликнуть, потрясти за плечи,2. шаг. Определение дыхания: определить дыхание визуально, на
слух, почувствовать дыхание, прислоняя ухо ко рту и носу (не
более 5 секунд). Предварительно выполняют тройной прием
Сафара для восстановления проходимости дыхательных путей
– а) основанием ладони одна рука размещается на лбу и мягко отклоняет
голову назад;
– б) вывести другой рукой вперёд и вверх нижнюю челюсть, тем самым,
зафиксировав язык
– в) большим пальцем приоткрыть рот небольшим смещением подбородка
вниз.
– Либо, вместо б+в, кончики пальцев другой руки размещаются под
подбородком или под шеей и мягко тянут вверх подбородок
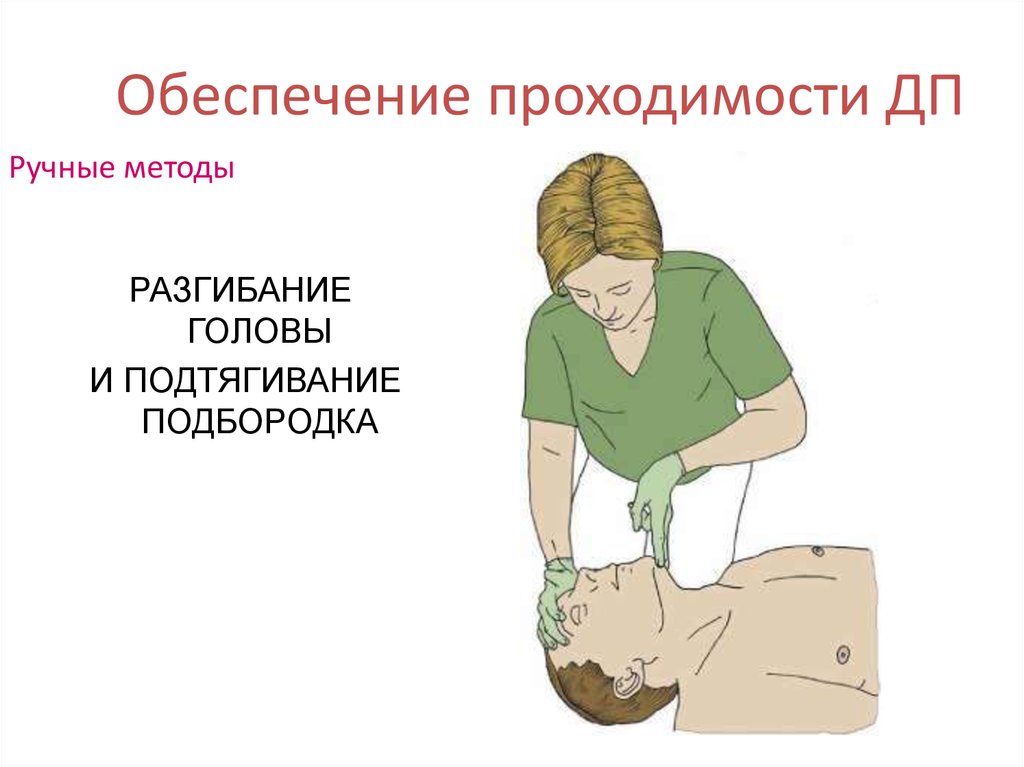
22. Обеспечение проходимости ДП
Ручные методыРАЗГИБАНИЕ
ГОЛОВЫ
И ПОДТЯГИВАНИЕ
ПОДБОРОДКА
23. Диагностический этап
• 3 шаг. Определение пульса на сонных артериях:кончиками 2-4 пальцев левой и правой руки
слева и справа (не более 5 секунд)
• 4 шаг. Констатировать клиническую смерть:
– сознания нет
– дыхания нет/патологическое
– пульсации на сонных артериях нет
24. 4. Подготовительный этап (до 10 секунд)
• 1 шаг. Пострадавший размещён вгоризонтальном положении на спине, на
жёстком основании (пол, земля), руки вдоль
туловища.
• 2 шаг. Нижним конечностям придать
возвышенное положение
• 3 шаг. Освободить грудь и живот от стесняющей
одежды (расстегнуть одежду, расслабить пояс на
брюках, юбке, расстегнуть бюстгалтер у женщин)
25. 5. Начальный этап. НМС.
• 1 шаг. а) встать на колени сбоку от пострадавшего• Определить точку на грудине пациента для непрямого
массажа сердца
• 2 методики её определения:
• Первая: - постановка руки на середине расстояния
между линиями соединяющей ключицы над югулярной
ямкой и межрёберной линией (между 10 рёбрами)
• Вторая: - между средней и нижней третями грудины.
Длина последней определяется расстоянием между
югулярной ямкой и окончанием мечевидного отростка.
26. НМС
• Положение первой руки.Основание ладони ставится на точку компрессии,
строго по середине грудины и перпендикулярно
передней срединной линии
• Положение второй руки.
• Расположить основание другой ладони поверх ладони
первой
• Сомкнуть пальцы в замок. Удостовериться, что не
оказываете давления на рёбра, на верхнюю часть
живота, на нижнюю часть грудины.
• б) Расположить корпус тела вертикально над грудной
клеткой пострадавшего
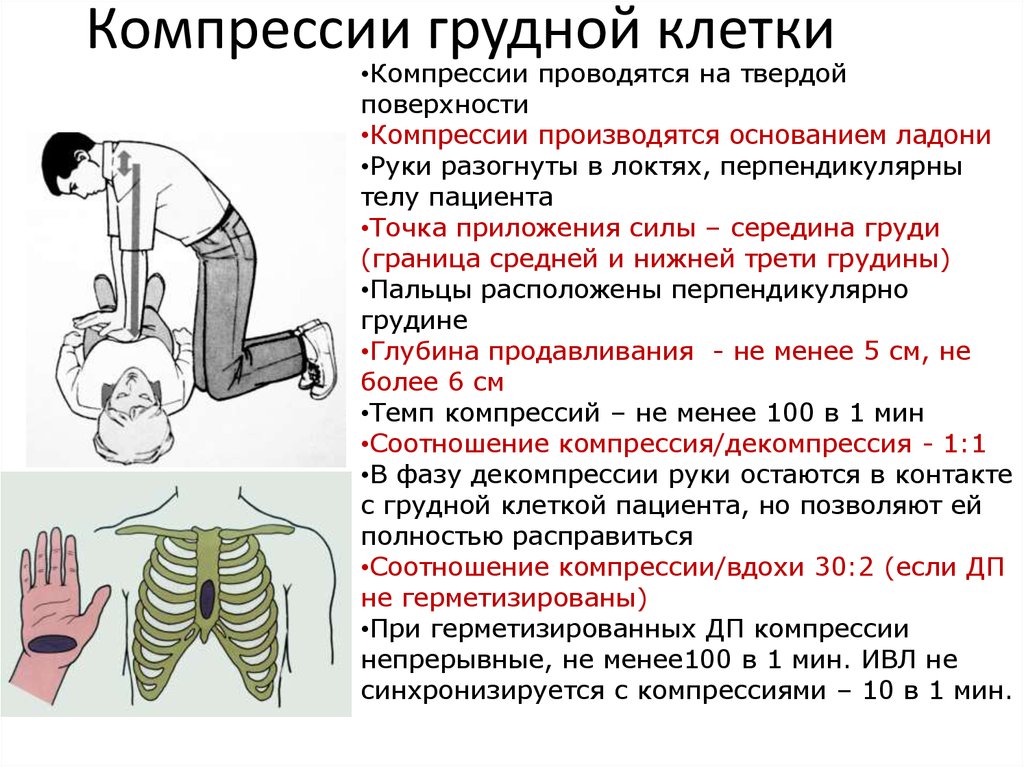
27. Компрессии грудной клетки
•Компрессии проводятся на твердойповерхности
•Компрессии производятся основанием ладони
•Руки разогнуты в локтях, перпендикулярны
телу пациента
•Точка приложения силы – середина груди
(граница средней и нижней трети грудины)
•Пальцы расположены перпендикулярно
грудине
•Глубина продавливания - не менее 5 см, не
более 6 см
•Темп компрессий – не менее 100 в 1 мин
•Соотношение компрессия/декомпрессия - 1:1
•В фазу декомпрессии руки остаются в контакте
с грудной клеткой пациента, но позволяют ей
полностью расправиться
•Соотношение компрессии/вдохи 30:2 (если ДП
не герметизированы)
•При герметизированных ДП компрессии
непрерывные, не менее100 в 1 мин. ИВЛ не
синхронизируется с компрессиями – 10 в 1 мин.
28. 5. Начальный этап. Продолжение
• в) выполнить 30 компрессий грудной клетки с частотойне менее 100 в минуту на глубину 5-6 см
• Компрессии и декомпрессии должны занимать равное
время
• Руки при проведении НМС должны быть жёстко
прямыми (не сгибать в локтях). Это позволяет
эффективно использовать массу тела спасателя при
проведении НМС.
– Грудная клетка должна полностью расправляться после
каждого сжатия.
– Интервалы между сжатиями грудной клетки должны быть
минимальными.
29. СЛР может быть прекращена
• если по ходу реанимации выяснилось, что онабольному не показана;
• если при использовании всех доступных
средств и методов СЛР нет эффекта в
течение 30 минут;
• при возникновении опасности для здоровья и
жизни реаниматоров
30. Осложнения НМС
• Часто: переломы ребер и грудины• Редко:
– разрывы печени
– селезёнки
– желудка
– аорты
– образование гемо- и пневмоторакса.
31. 6. ИВЛ
• ИВЛ экспираторным методом (рот в рот, рот внос, рот/рот-нос или через загубник, воздуховод)
или ручным (мешок АMBU и маска)
• После каждых 30 компрессий выполнять 2 вдоха
небольшим объемом воздуха
32. ИВЛ не следует выполнять (ограничиться НМС):
• Если реанимацию выполняет немедицинский работник
• Есть риск заражения (при отсутствии
средств защиты – воздуховодов, мешка и
др.)
• Если спасатель не может преодолеть
брезгливость
33. Варианты проведения ИВЛ
• Вне мед. учреждения проводится ИВЛ экспираторнымметодом. Для защиты от инфицирования - одноразовые
силиконовые защитные маски с встроенной
перфорированной тканью для вентиляции лёгких
пострадавшего, маски из аптечки автомобилиста,
пластиковые загубники, воздуховоды.
М.б.использованы платки, маски и др.
• в) Профессиональное ведение ИВЛ с помощью мешка
АMBU (вмещает 1,6 литра воздуха + подводка для
подключения 100% кислорода; + маска,
обеспечивающая максимально герметичный транзит
воздуха в лёгкие).
34. Методика выполнения ИВЛ
• После 30 компрессий проверить и восстановитьпроходимость верхних дыхательных путей (ВДП)
• При наличии инородных тел (слизи; песка;
съёмных, протезов; рвотных масс и т.д.) быстро
круговыми движениями пальцами, обёрнутыми
марлей, носовым платком и др., их удалить
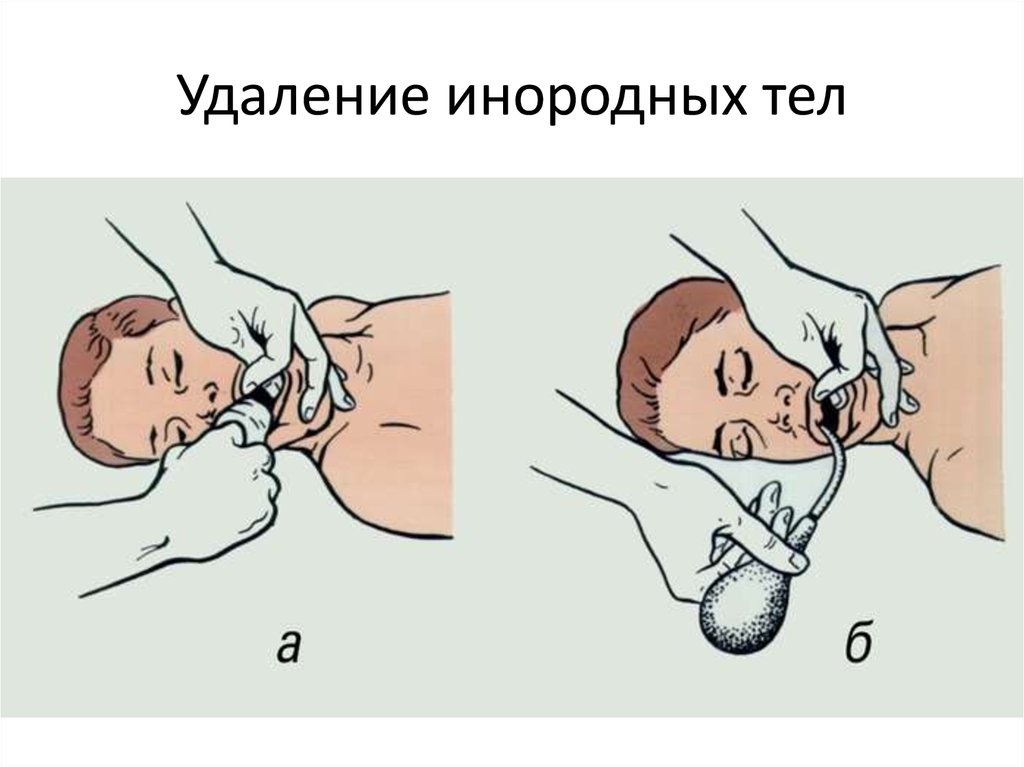
35. Восстановление проходимости ВДП
• Каждый раз запрокидывая голову пострадавшему,следует одновременно осмотреть его рот и, увидев
инородное тело удалить его. Вслепую инородные тела
из ротовой полости не удаляются.
• Съемные протезы, которые держатся на месте, не
удалять.
• У пациента с подозрением на травму шейного отдела
позвоночника используется только выдвижение
нижней челюсти (без запрокидывания головы).
36. Обеспечение проходимости ДП
Ручные методыПРИЕМ САФАРА
Разгибание головы
Выдвижение вперед нижней челюсти
Открывание рта
37. Обеспечение проходимости ДП
Ручные методыРАЗГИБАНИЕ
ГОЛОВЫ
И ПОДТЯГИВАНИЕ
ПОДБОРОДКА
38. Удаление инородных тел
39. Методика ИВЛ “рот в рот”
• Сесть или встать на колени сбоку у головыбольного/пострадавшего.
• Запрокинуть голову пациента.
• Зажать его нос большим и указательным пальцами кисти,
лежащей на лбу для предупреждения утечки воздуха
• Другой рукой выдвинуть нижнюю челюсть, открыть рот,
подтягивая подбородок
• Сделать нормальный вдох и, плотно прижав губы к губам
умирающего, используя средства индивидуальной защиты от
инфекций, воздуховод и др., вдунуть равномерным темпом
воздух взрослому и очень осторожно ребёнку
• Следить за экскурсией грудной клетки пострадавшего
• На выдохе рот больного должен быть открыт, для этого
выдвинутую нижнюю челюсть удерживать на вдохе и на выдохе
40. Угроза для спасателя
• При экспираторном методе нет гарантии от заражениятакими инфекциями как ВИЧ, гепатит, туберкулёз и
прочими в условиях несчастного случая. В этой связи,
рекомендации в России в 2004г приведены в “Атласе
добровольного спасателя” и “Основах мед.знаний” “когда выделения изо рта умирающего представляют
угрозу для здоровья спасающего, можно ограничиться
проведением НМС”.
• Так что при опасении инфицирования при ИВЛ – делать
только НМС и не упускать шанса на спасение.
• Если такой угрозы нет, то через каждые 30 компрессий
делать 2 вдоха
41. Комплекс БСЛР двумя спасателями
• Один спасатель выполняет компрессии груднойклетки, громко считает количество компрессий и
отдаёт команду на выполнение 2 вдохов второму
спасателю
• Спасатели меняются функциями каждые 2
минуты. При ручном методе ИВЛ не допустимо
пересечение спасателей при изменении их
положения
• При смене функций определяется пульсация на
сонных артериях до начала компрессий и при
отсутствии пульсации в ходе НМС принимающим
ИВЛ
42. Контроль эффективности БСЛР
• Контроль эффективности БСЛР ИВЛэкспираторным и ручным методами
• Осуществляется каждые 2 минуты, при
соотношении между компрессиями сердца
и ИВЛ = 200 (до 240):12
43. Эффективность искусственного дыхания и кровообращения
• Самостоятельное дыхание икровообращение отсутствуют
• Появление сужения зрачков
• Появление передаточной пульсации на
сонных (бедренных) артериях (оценивается
вторым реаниматором при компрессии
первым)
• Изменение цвета кожных покровов
(уменьшение цианоза и бледности)
44. Эффективность реанимации
Положительный результат оживления:
Появление синусового ритма сердечных
сокращений
Восстановление кровообращения с
регистрацией АД не ниже 70 мм рт.ст
Сужение зрачков
Появление реакции зрачков на свет
Восстановление цвета кожных покровов
Восстановление (не обязательно)
самостоятельного дыхания
45. 7. Восстановительный этап
• 1 шаг. При появлении признаков жизнипридать пострадавшему/больному
устойчивое боковое положение.
• 2 шаг. Дождаться прибытия скорой
помощи. Выполнять распоряжения врача
с/п.
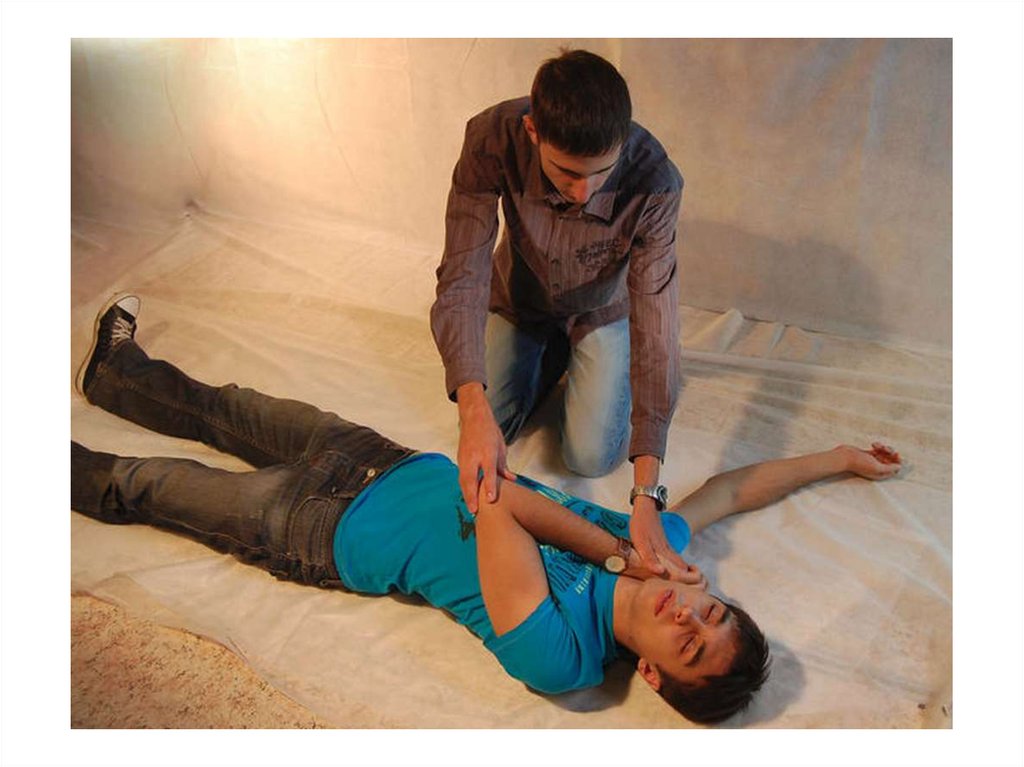
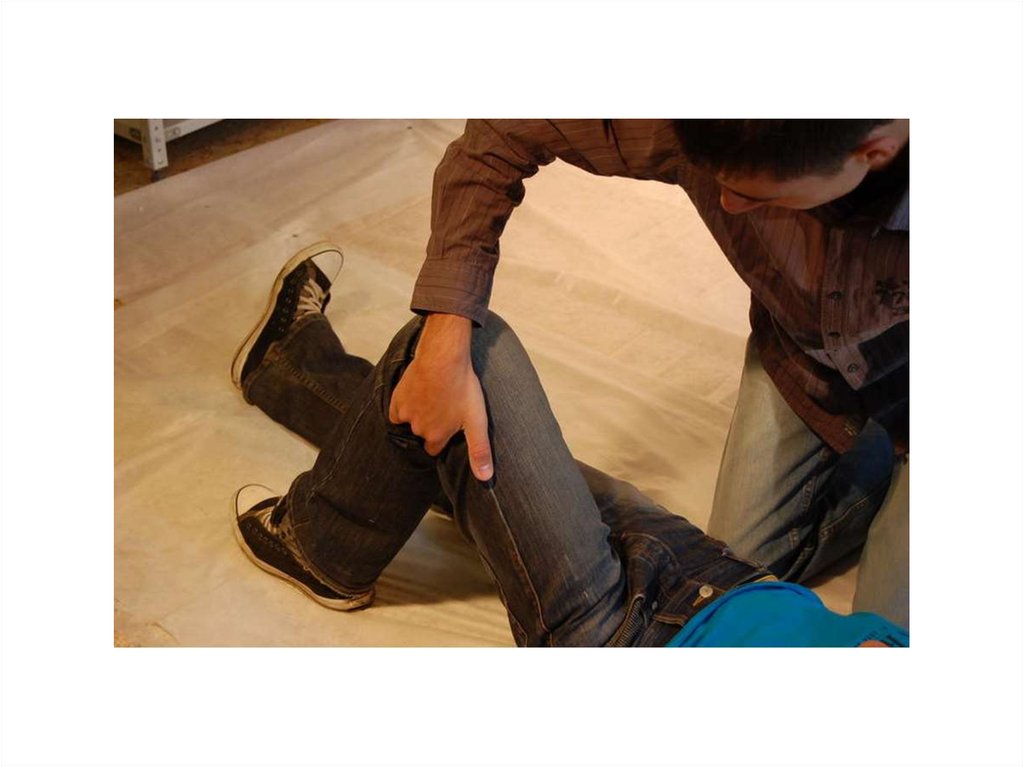
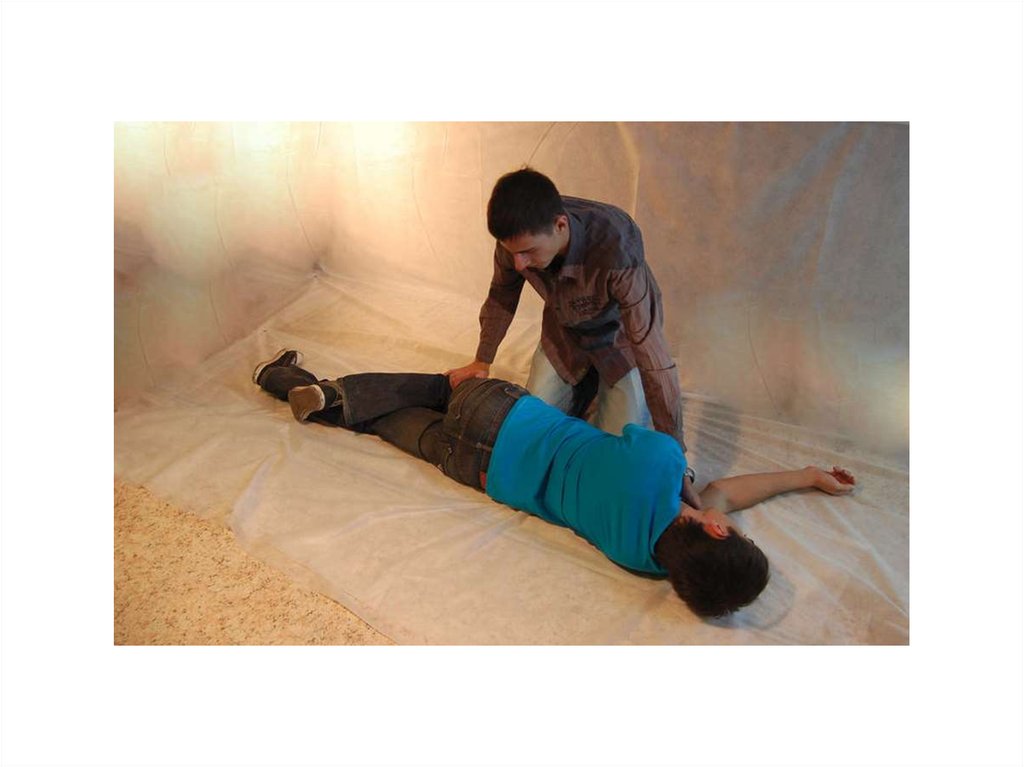
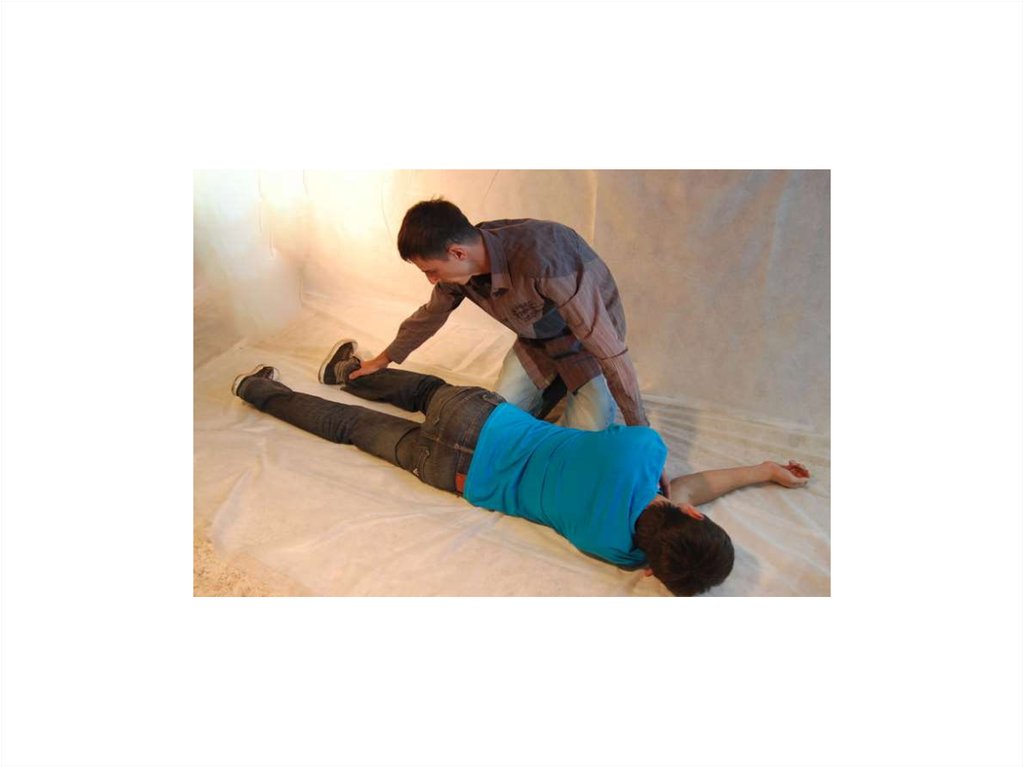
46. Боковое стабильное положение
• Задачи:• устойчивое положение тела на боку;
• свободный отток рвотных масс и секретов
из ротовой полости
• отсутствие давления на грудную клетку
47.
48.
49.
50.
51.
52.
53.
54. Тактика при апноэ и сохранной сердечной деятельности
Если дыхание отсутствует, но есть пульс на
сонных артериях, то необходимо начать
искусственное дыхание с частотой 10 вдуваний
воздуха пострадавшему в минуту и повторно
проверять исследование пульса через каждые
10 вдуваний.















































 medicine
medicine