Similar presentations:
Ахиллово сухожилие
1.
Федеральное государственное бюджетное образовательное учреждениевысшего образования «Рязанский государственный медицинский
университет имени академика И.П. Павлова» Министерства
здравоохранения Российской Федерации
КАФЕДРА СЕРДЕЧНО-СОСУДИСТОЙ, РЕНТГЕНЭНДОВАСКУЛЯРНОЙ, ОПЕРАТИВНОЙ ХИРУРГИИ
И ТОПОГРАФИЧЕСКОЙ АНАТОМИИ
АХИЛОВО
СУХОЖИЛИЕ
Выполнил студент 6 курса 7 группы
Лечебного факультета
Мартынюк Роман Алексеевич
2.
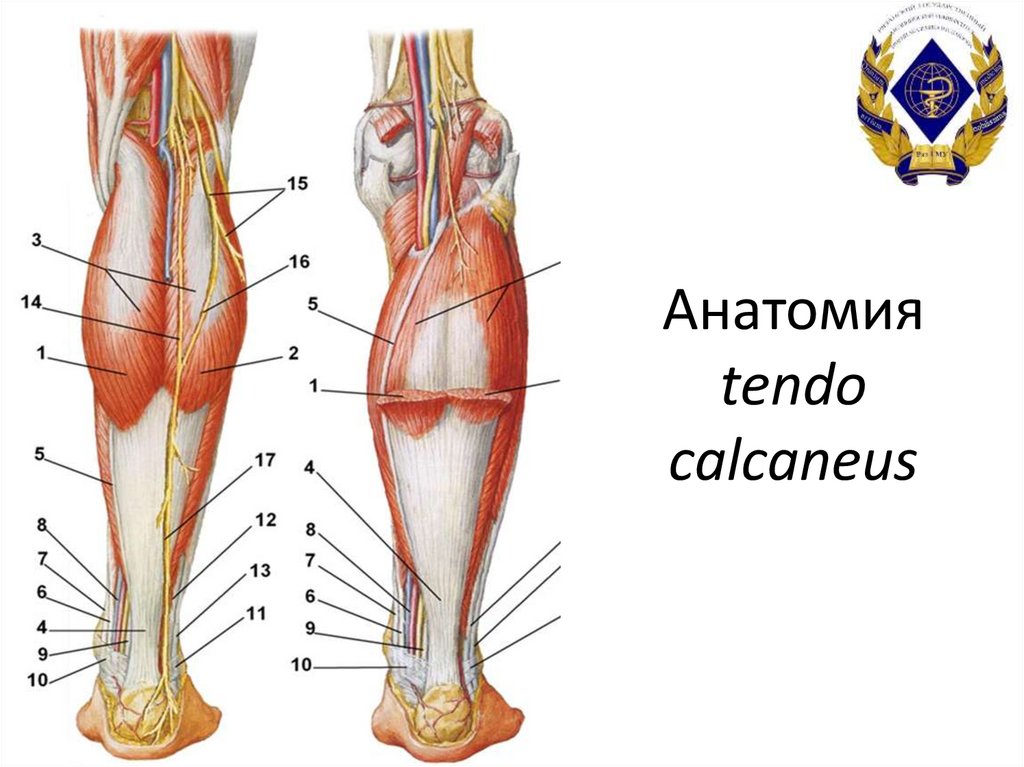
Ахиллово сухожилие (илипяточное сухожилие, tendo
calcaneus) – самое крупное и
прочное сухожилие в
организме человека. Оно
образуется в результате
слияния сухожилий
икроножной (m. gastrocnemius)
и камбаловидной (m. soleus)
мышц, которые составляют
трехглавую мышцу голени (m.
triceps surae). Ахиллово
сухожилие прикрепляется к
пяточному бугру.
3.
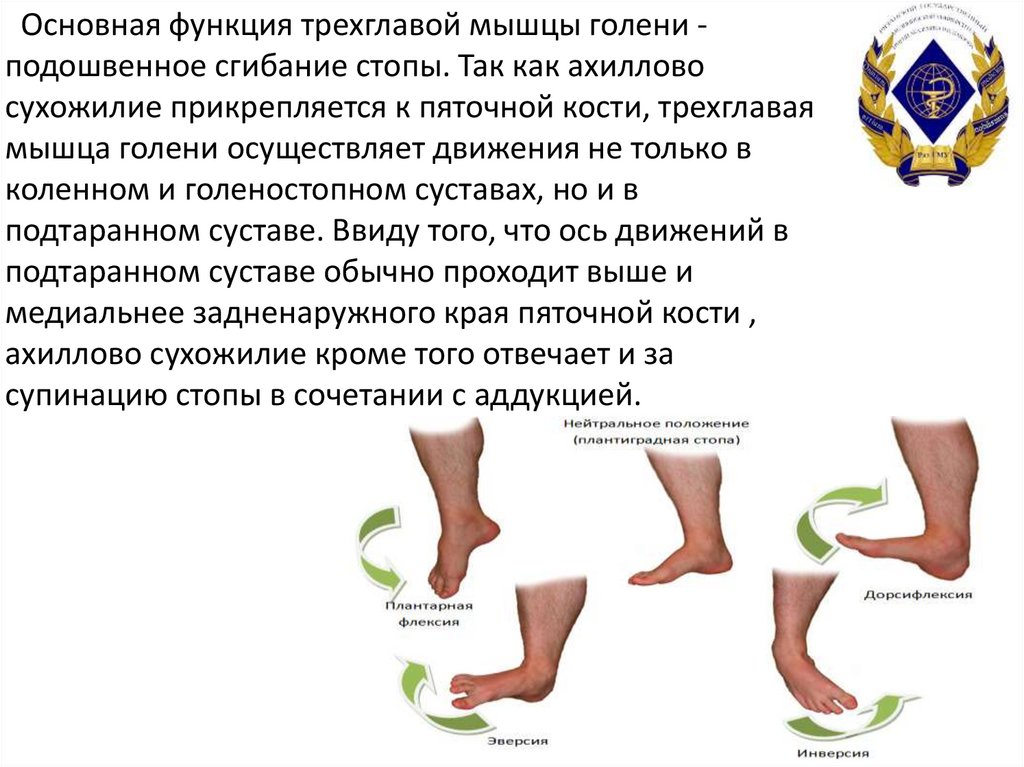
Основная функция трехглавой мышцы голени подошвенное сгибание стопы. Так как ахилловосухожилие прикрепляется к пяточной кости, трехглавая
мышца голени осуществляет движения не только в
коленном и голеностопном суставах, но и в
подтаранном суставе. Ввиду того, что ось движений в
подтаранном суставе обычно проходит выше и
медиальнее задненаружного края пяточной кости ,
ахиллово сухожилие кроме того отвечает и за
супинацию стопы в сочетании с аддукцией.
4. Анатомия tendo calcaneus
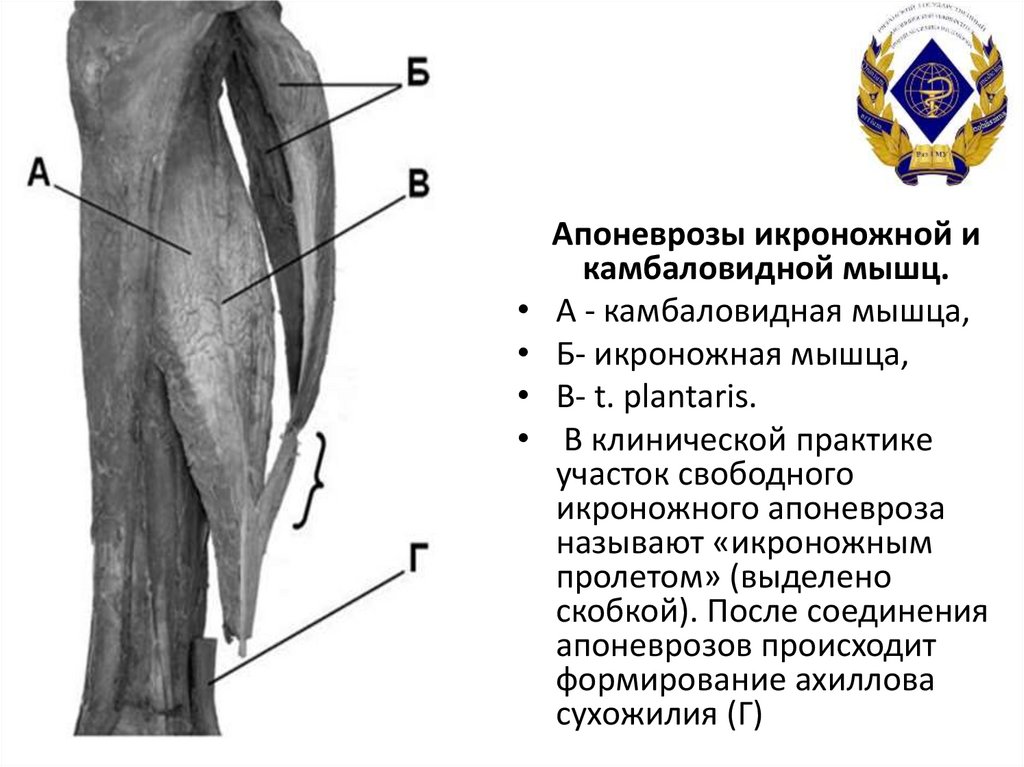
5.
Апоневрозы икроножной и
камбаловидной мышц.
А - камбаловидная мышца,
Б- икроножная мышца,
В- t. plantaris.
В клинической практике
участок свободного
икроножного апоневроза
называют «икроножным
пролетом» (выделено
скобкой). После соединения
апоневрозов происходит
формирование ахиллова
сухожилия (Г)
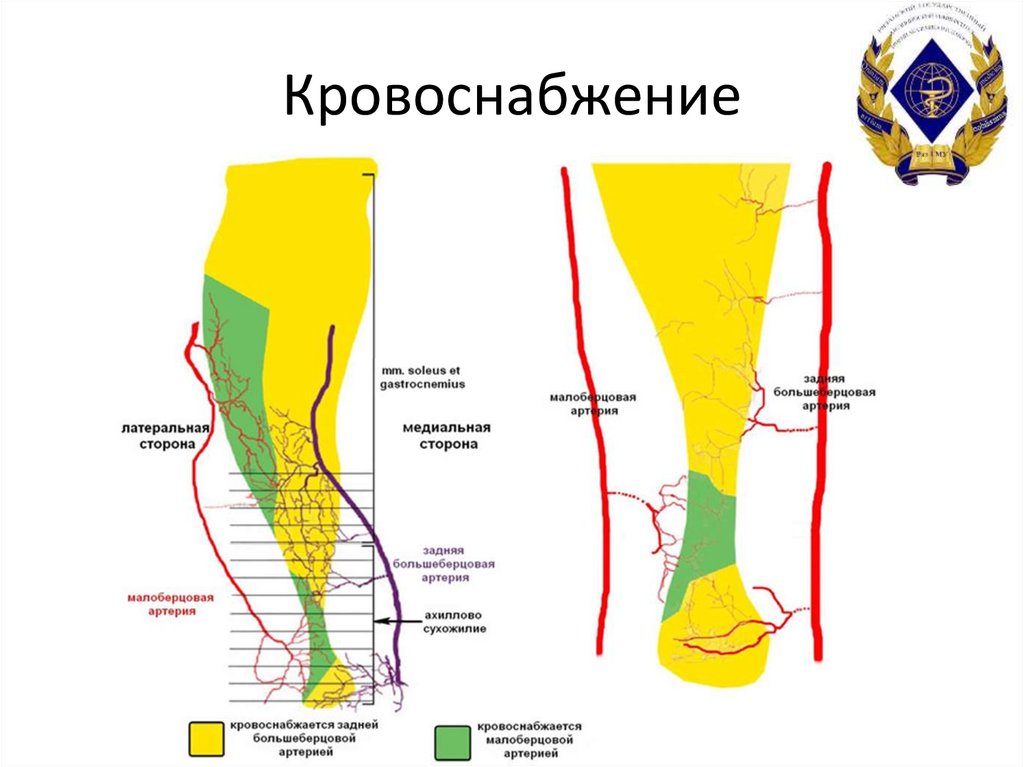
6. Кровоснабжение
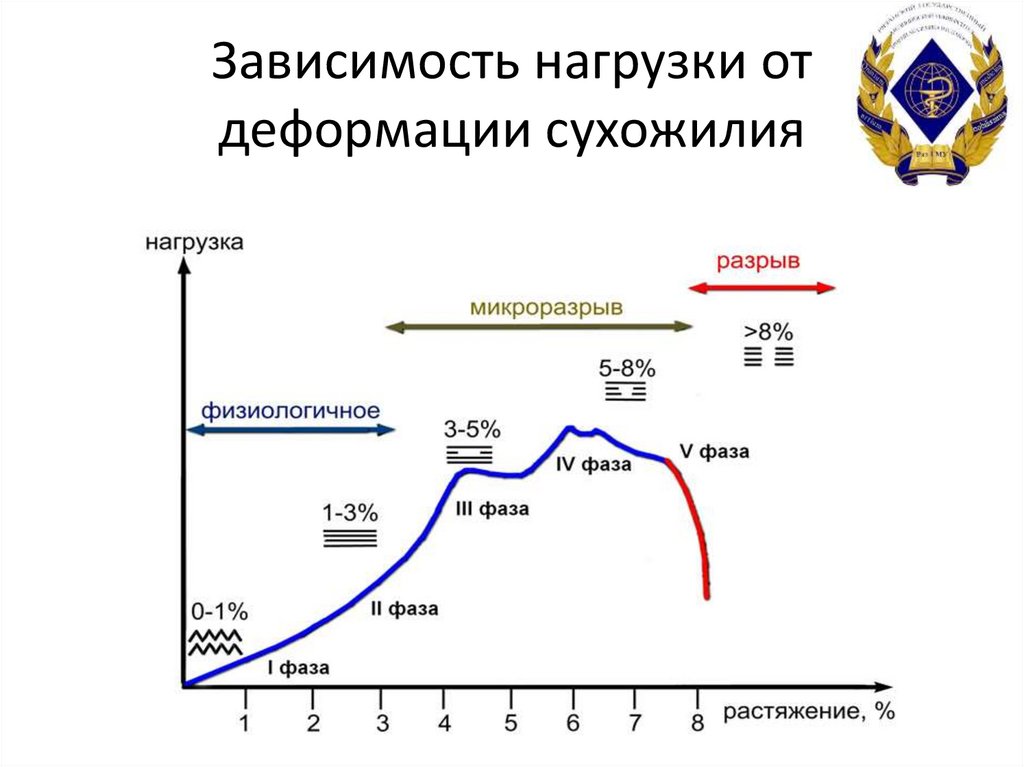
7. Зависимость нагрузки от деформации сухожилия
8. Этиология
Теории:Дегенеративную;
Механическую;
Гипертермическую;
Генетическую.
9. Механизм разрыва
• отталкивания с полной нагрузкой приполностью разогнутой в коленном суставе
нижней конечности;
• внезапная, неожиданная для пациента
дорсифлексия стопы (соскальзывании со
ступеньки)
• сильная и резкая дорсифлексия стопы, в
эквинусном положении (при падении с
высоты с приземлением на ноги)
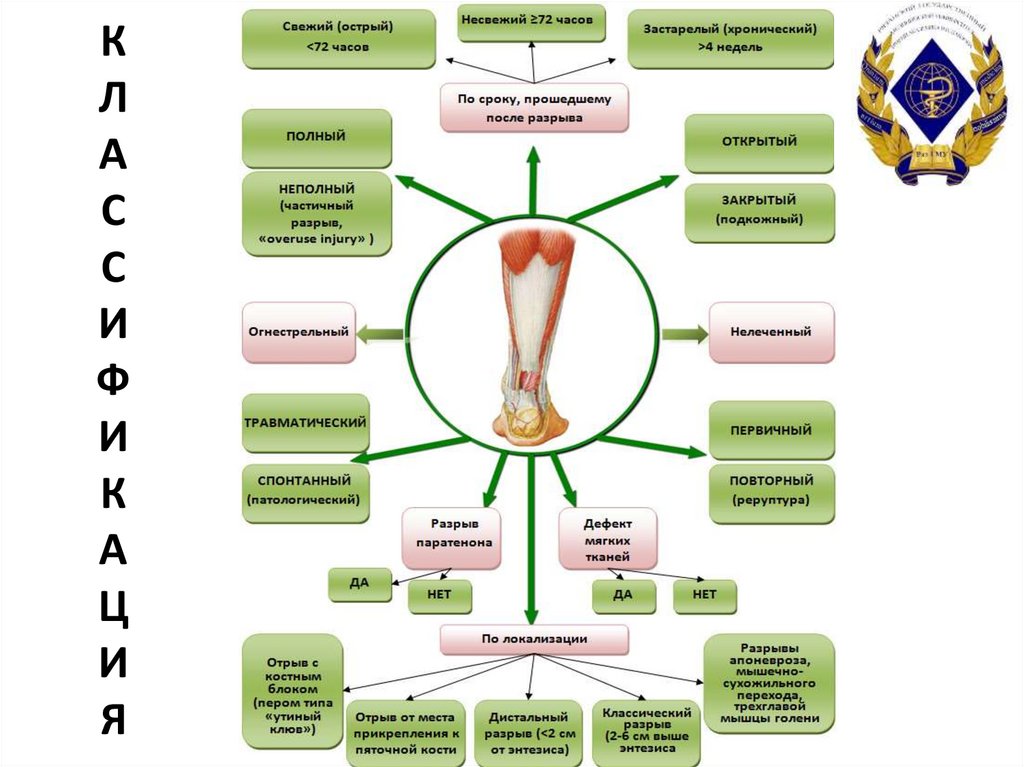
10. К Л А С С И Ф И К А Ц И Я
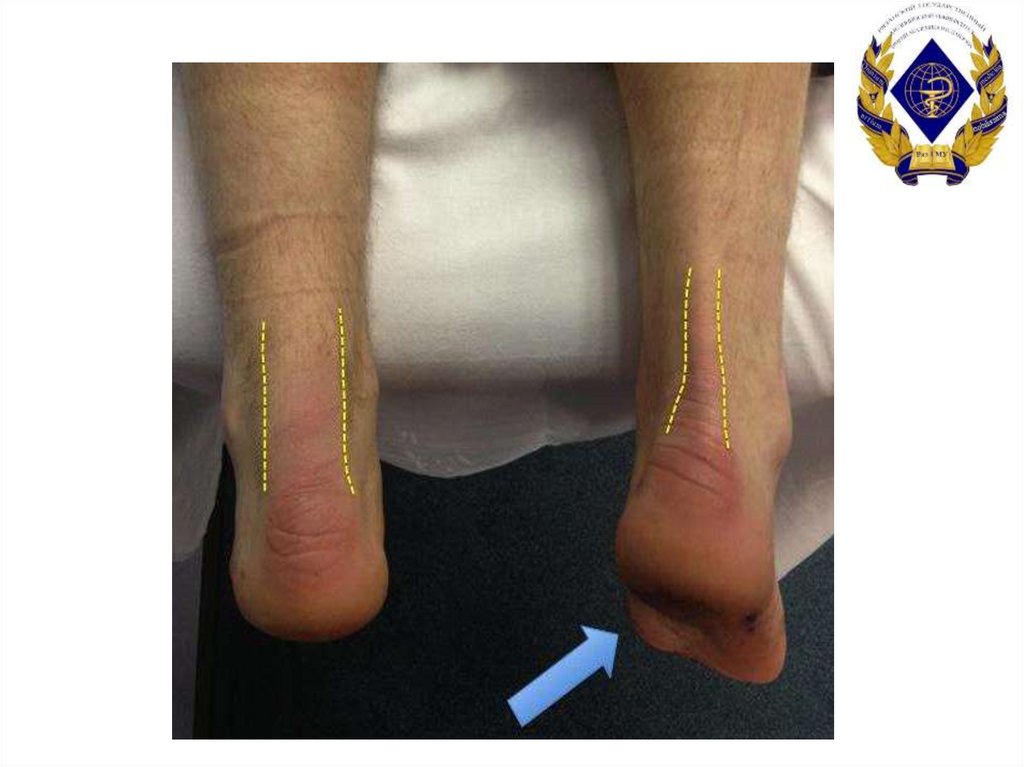
11. Диагностика разрыва tendo calcaneus
• Анамнез (механизм травмы, прошлыйразрыв)
• Осмотр (отек, кровоизлияния)
• Пальпация (западения по ходу сухожилия)
• Клинические тесты
• Рентгенография
• УЗИ
• МРТ
12.
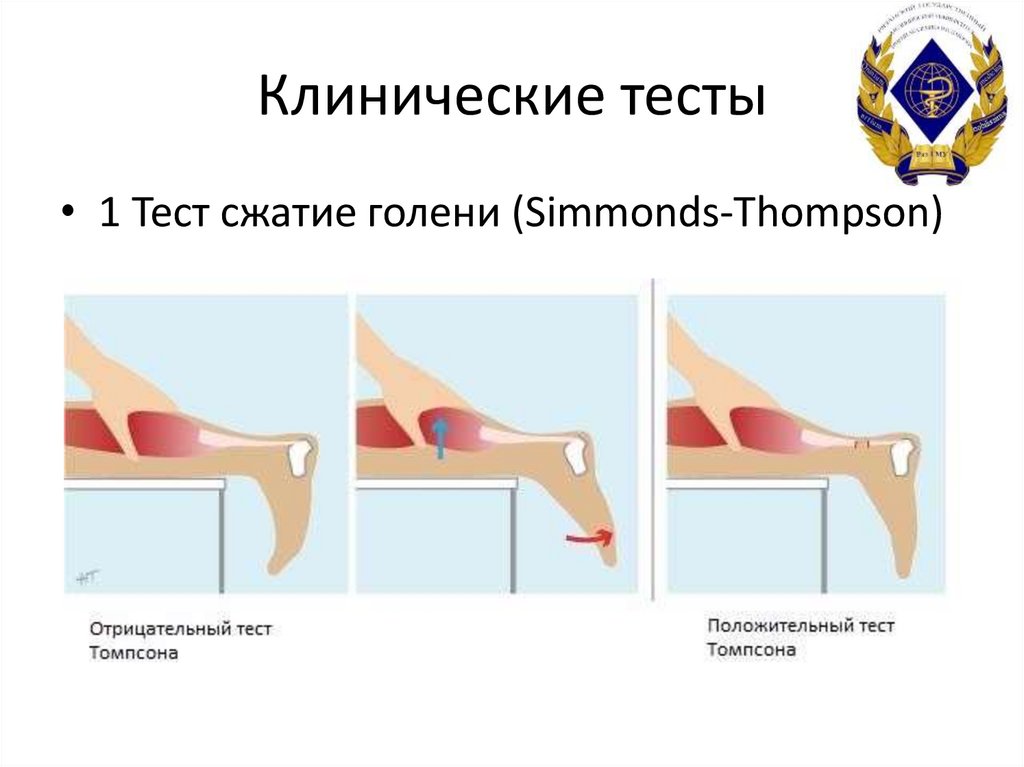
13. Клинические тесты
• 1 Тест сжатие голени (Simmonds-Thompson)14. Клинические тесты
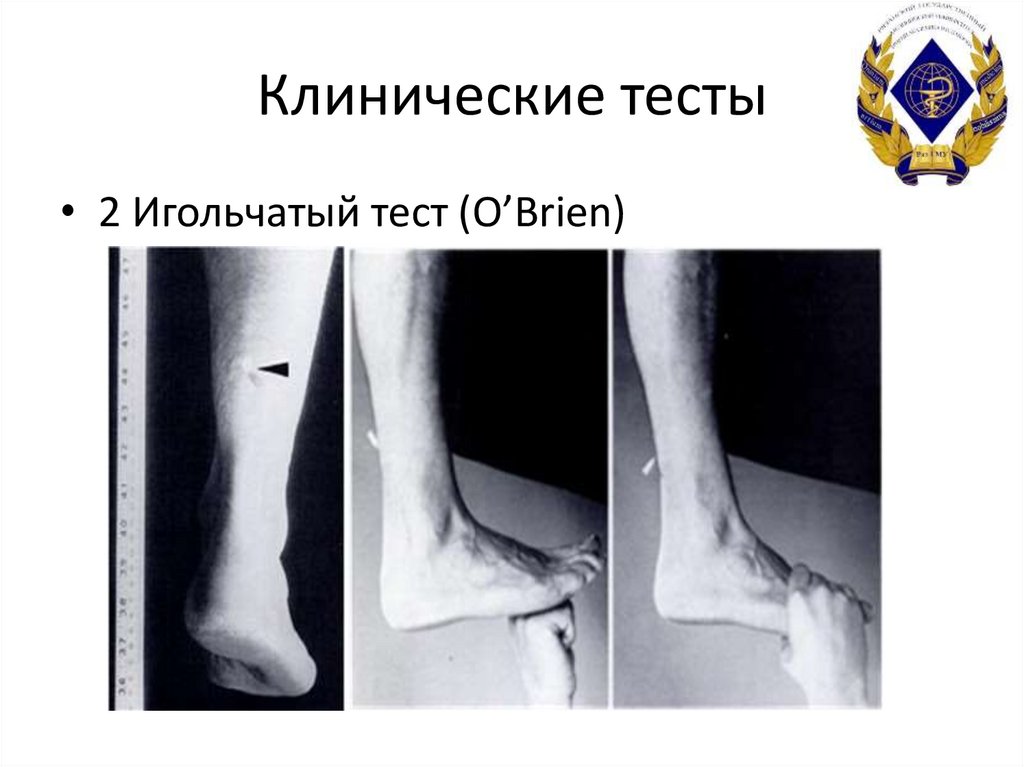
• 2 Игольчатый тест (O’Brien)15. Клинические тесты
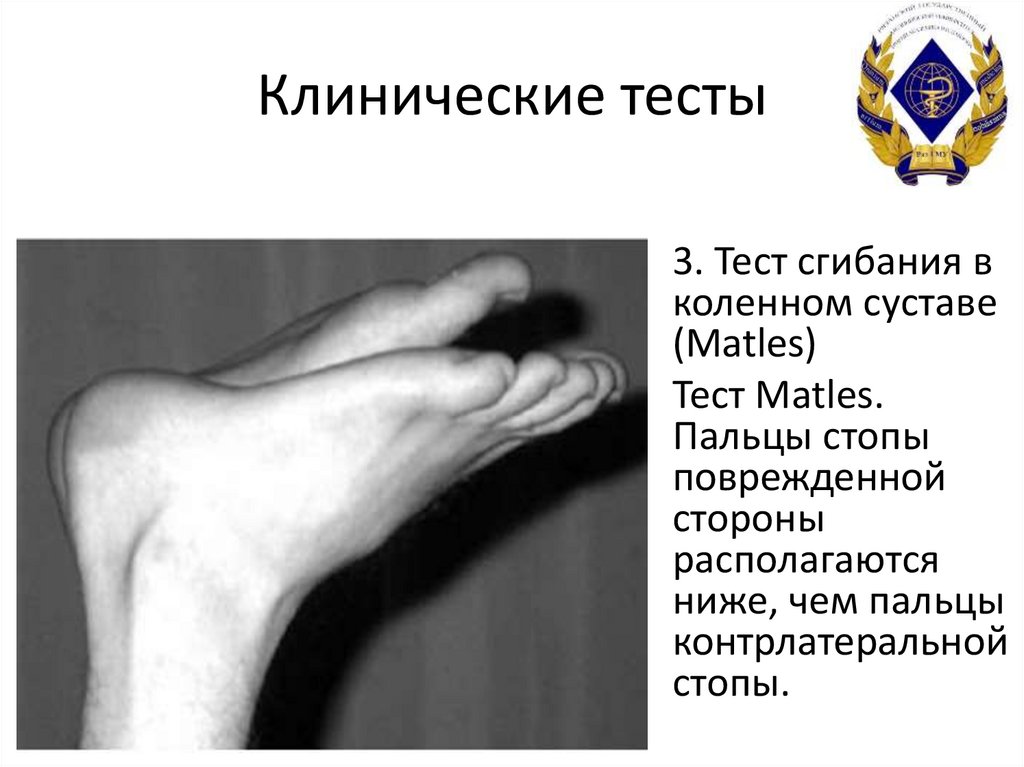
3. Тест сгибания вколенном суставе
(Matles)
Тест Matles.
Пальцы стопы
поврежденной
стороны
располагаются
ниже, чем пальцы
контрлатеральной
стопы.
16. 4. Тест со сфингмоманометром (Copeland)
Нагнетается давление в 100 мм.рт.ст.
Врач выполняет дорсофлексию пациенту
Если давление повысилось до +/-140
То мышечно-сухожильный комплекс цел
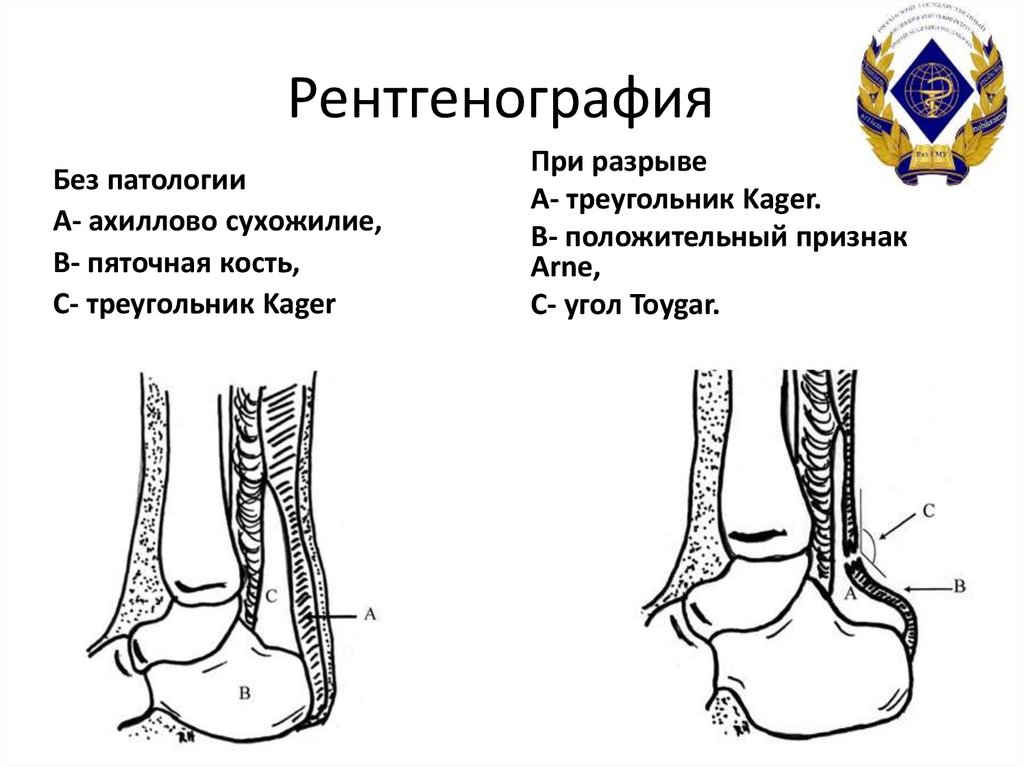
17. Рентгенография
Без патологииА- ахиллово сухожилие,
В- пяточная кость,
С- треугольник Kager
При разрыве
А- треугольник Kager.
B- положительный признак
Arne,
C- угол Toygar.
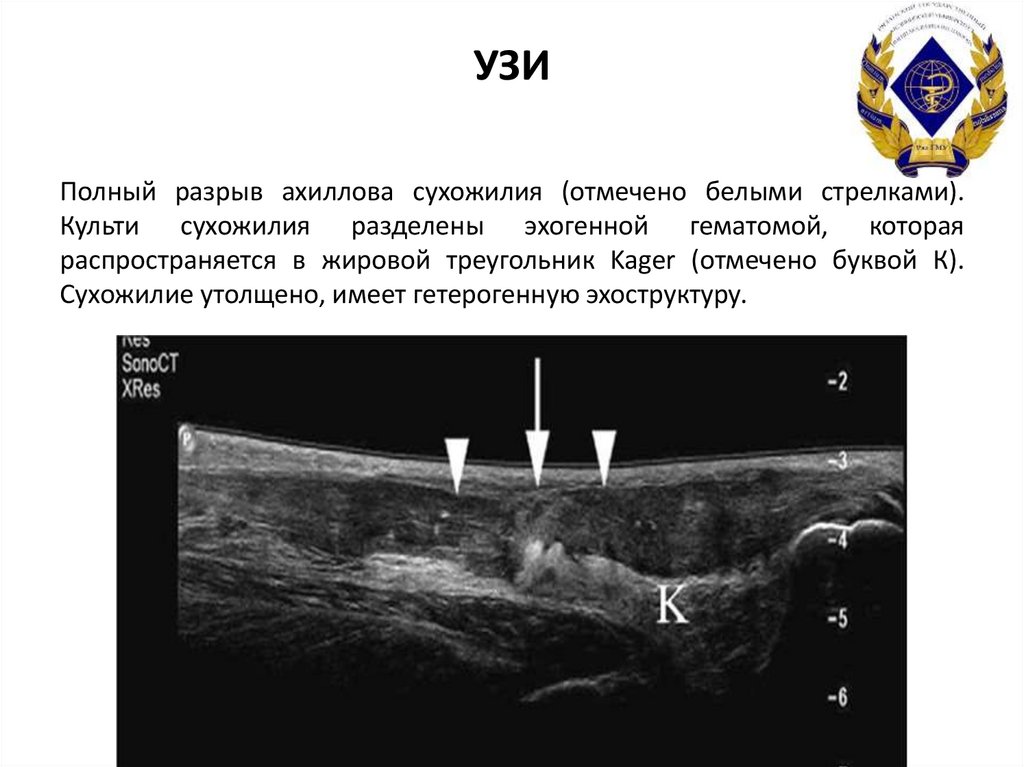
18. УЗИ Полный разрыв ахиллова сухожилия (отмечено белыми стрелками). Культи сухожилия разделены эхогенной гематомой, которая
распространяется в жировой треугольник Kager (отмечено буквой К).Сухожилие утолщено, имеет гетерогенную эхоструктуру.
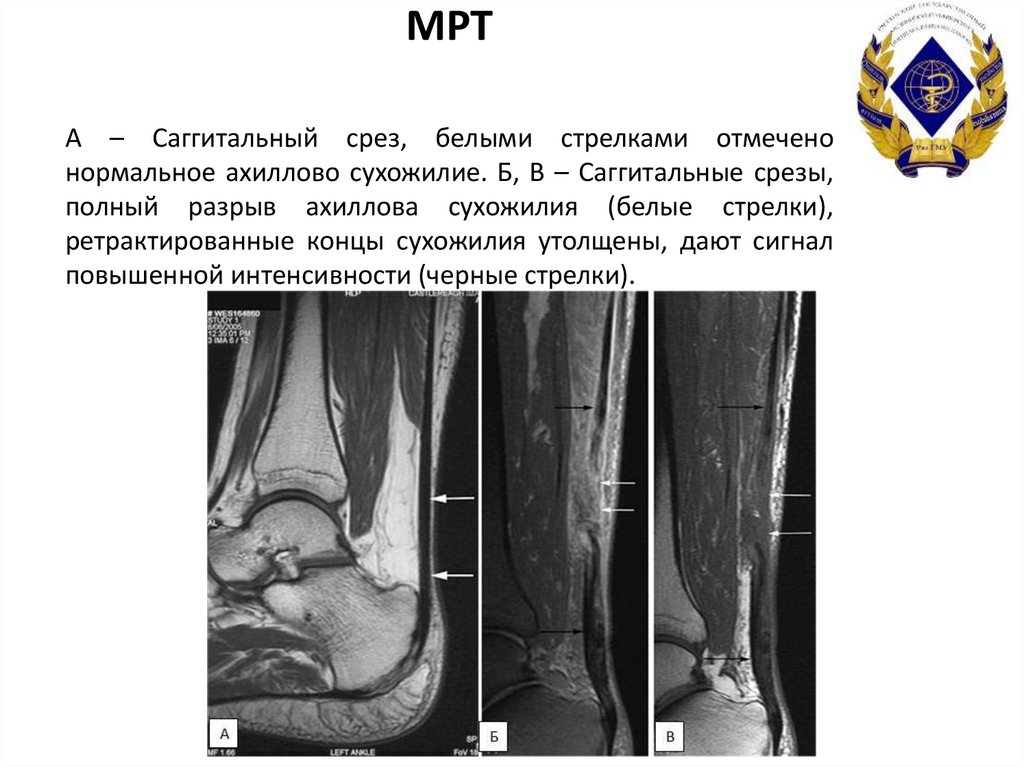
19. МРТ А – Саггитальный срез, белыми стрелками отмечено нормальное ахиллово сухожилие. Б, В – Саггитальные срезы, полный разрыв
ахиллова сухожилия (белые стрелки),ретрактированные концы сухожилия утолщены, дают сигнал
повышенной интенсивности (черные стрелки).
20. Лечение
• Цель: Лечение должно быть направлено навосстановление целостности ахиллова
сухожилия и возврат пациента к
физической активности на уровне, близком
таковому до травмы.
• Виды: консервативное и оперативное
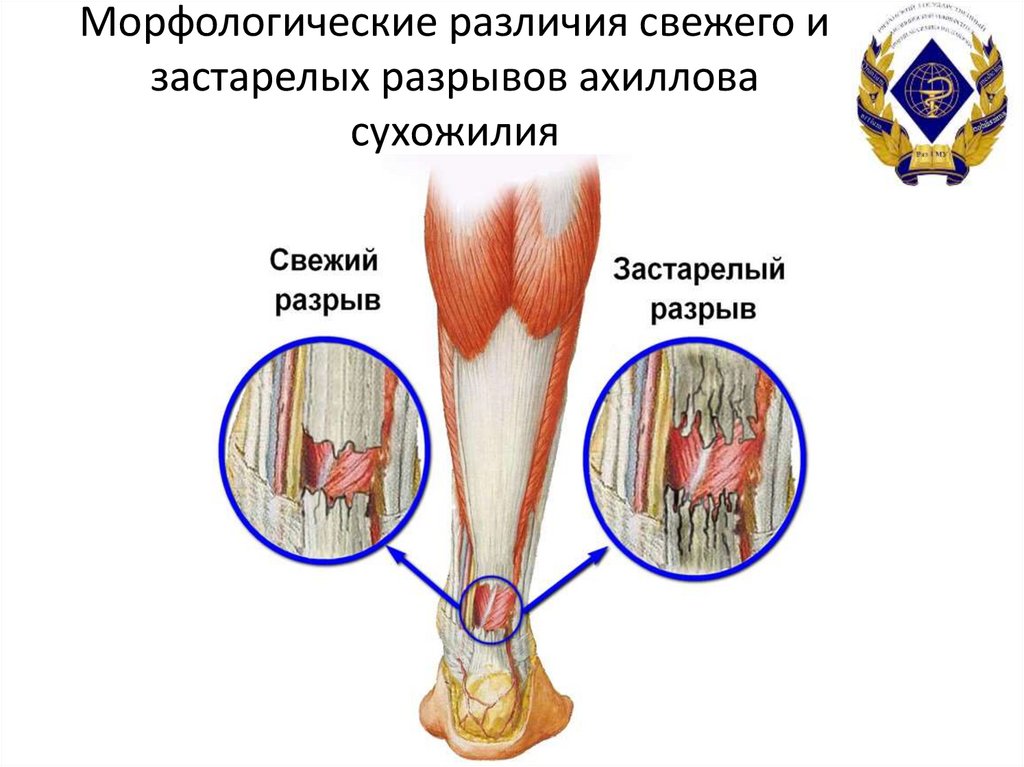
21. Морфологические различия свежего и застарелых разрывов ахиллова сухожилия
22. Консервативное лечение
• Его суть заключается в полнойиммобилизации голеностопного сустава в
положении с вытянутым носком. Тогда
концы поврежденного сухожилия
расположены близко друг к другу, что
облегчает их срастание.
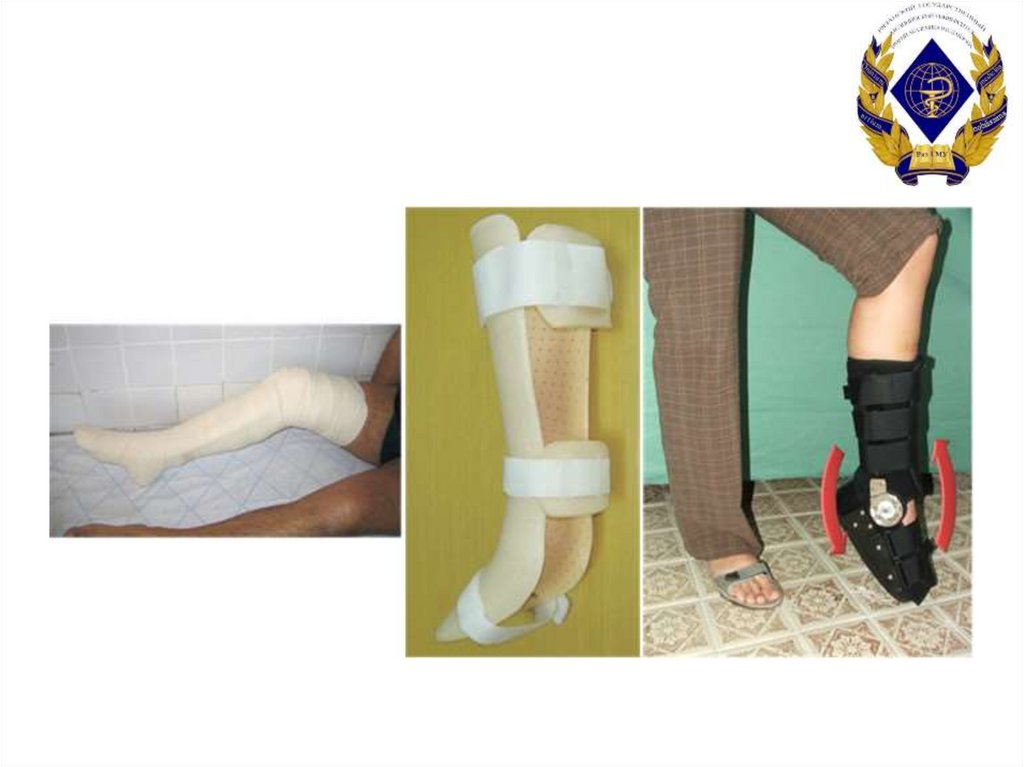
23. Способы иммобилизации могут быть разными:
Традиционная гипсовая лонгета.
Специальные ортезы или брейсы.
Пластиковый гипс.
Функциональная иммобилизация,
позволяющая частично опираться на ногу.
Срок не менее 6-8 недель
24.
25. Оперативное лечение
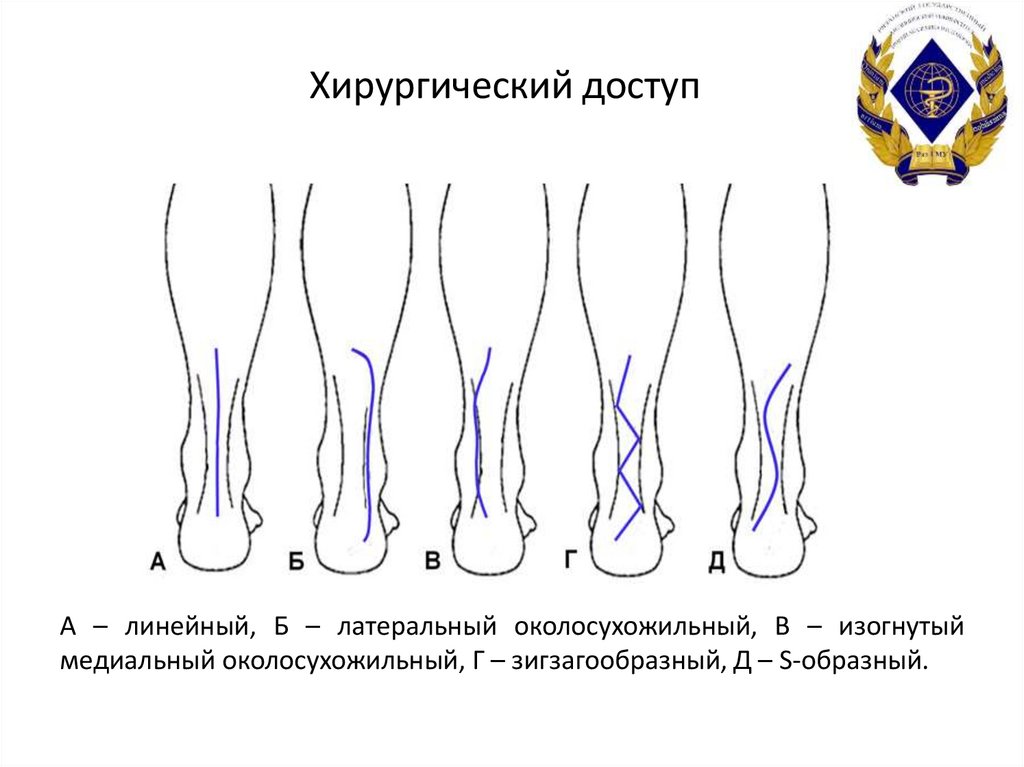
26. Хирургический доступ
• Хирургический доступ для открытого шва ахиллова сухожилиядолжен учитывать следующие особенности:
• Поверхностнее икроножного апоневроза и ахиллова сухожилия
проходит икроножный нерв (n.suralis), который косо пересекает
эти образования и в средней и дистальной третях ахиллова
сухожилия располагается латеральнее него.
• Оперативному лечению разрывов ахиллова сухожилия
традиционно свойственна высокая частота инфекционных
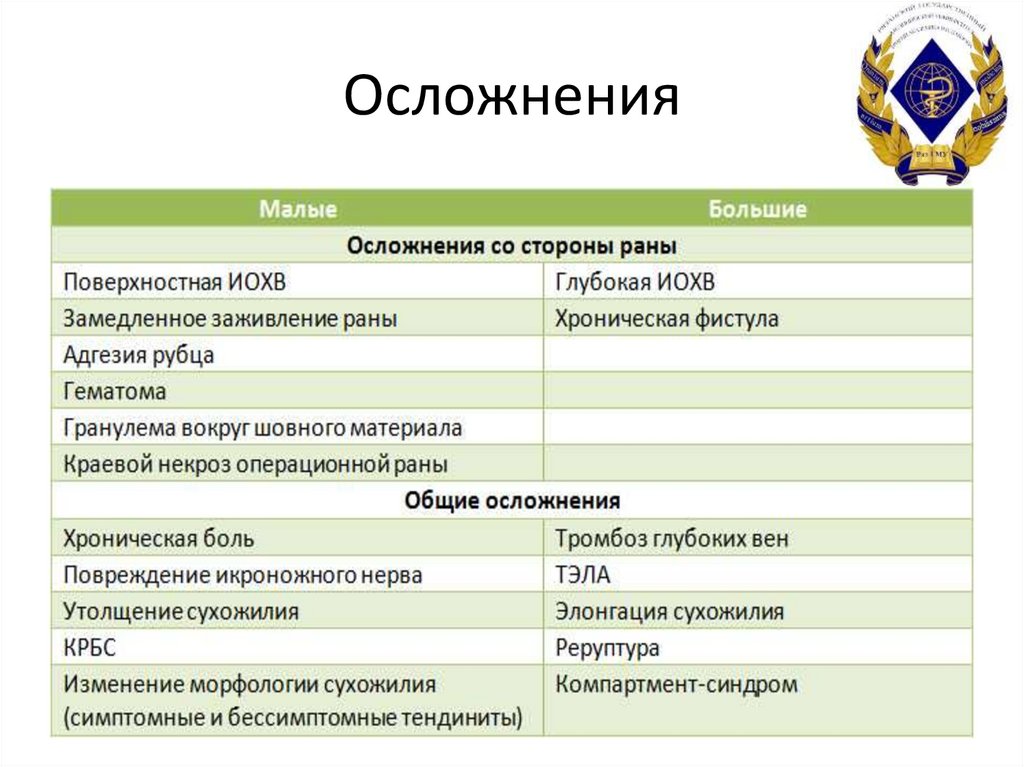
осложнений и краевых некрозов операционной раны, которые
после заживления значительно увеличивают размеры рубца.
• В ходе доступа должен быть максимально сохранен паратенон,
который ответственен не только за кровоснабжение сухожилия,
но и образует скользящий аппарат.
• Грубые рубцы по задней поверхности в нижней трети голени
причиняют не только эстетические неудобства, но и могут быть
болезненными и затруднять ношение обуви.
27. Хирургический доступ
А – линейный, Б – латеральный околосухожильный, В – изогнутыймедиальный околосухожильный, Г – зигзагообразный, Д – S-образный.
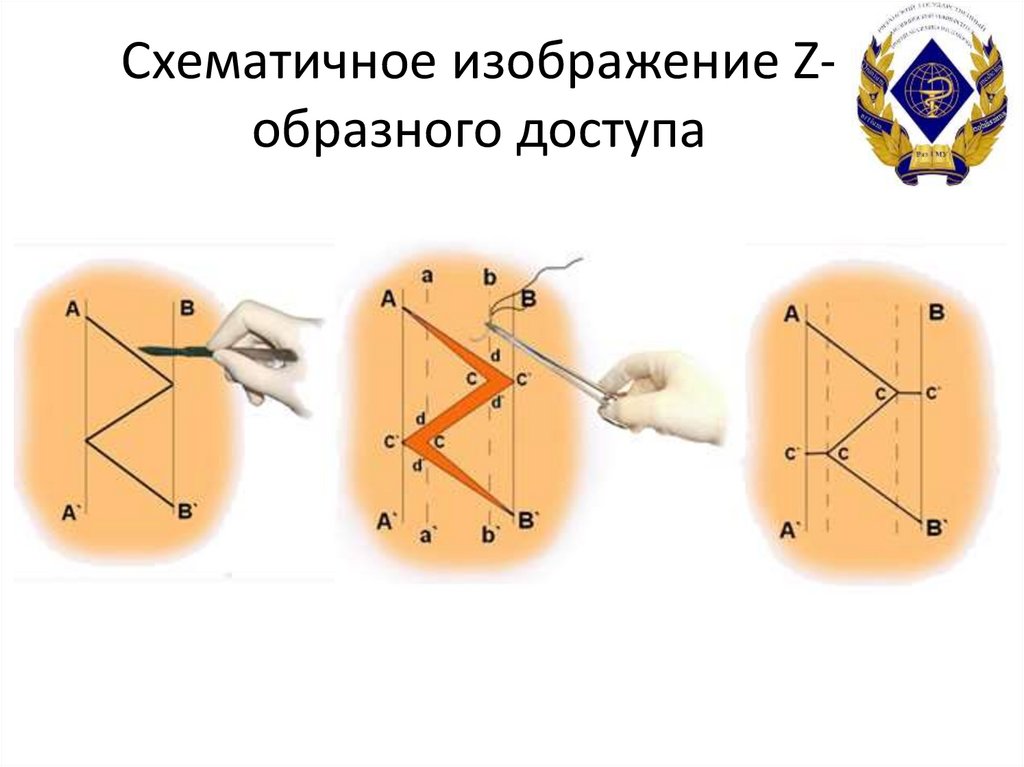
28. Схематичное изображение Z-образного доступа
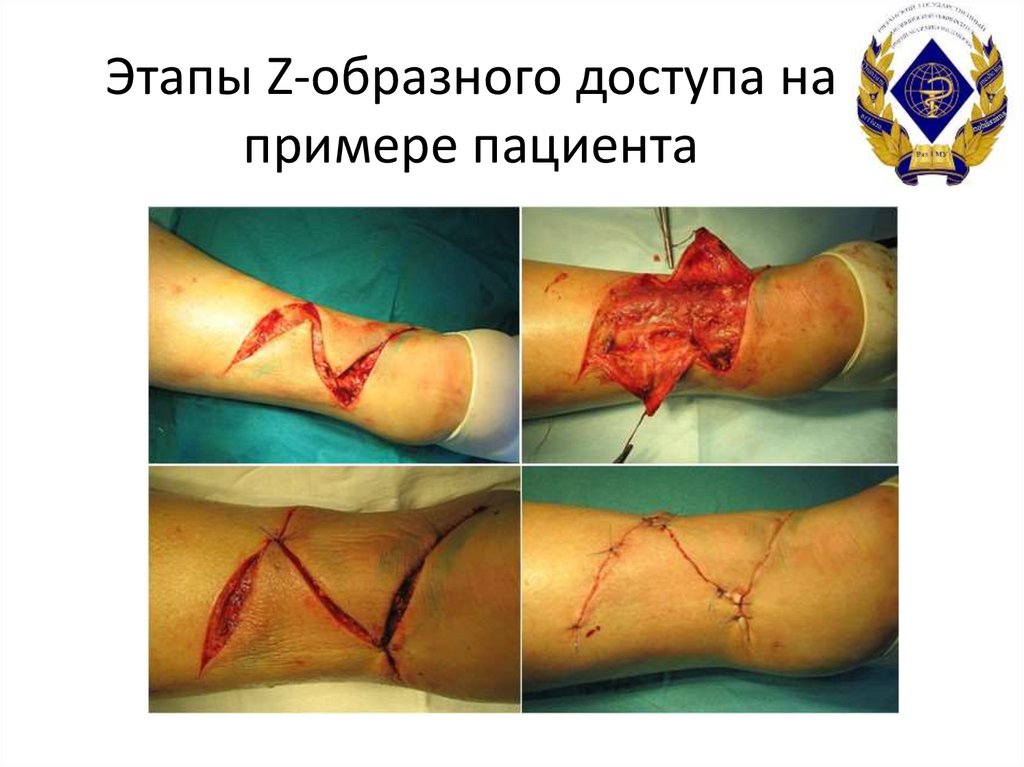
Схематичное изображение Zобразного доступа29. Этапы Z-образного доступа на примере пациента
30. Требования, предъявляемые к сухожильному шву (Ю.Ю.Джанелидзе, 1936г)
1. Шов должен быть простым и легковыполнимым;
2. Шов должен в ничтожной степени нарушать
кровоснабжение сухожилия, для чего в узлы
и петли шва необходимо захватывать
минимальное число сухожильных пучков;
3. Шов должен обеспечить гладкую поверхность
в связи с этим на поверхности сухожилия
должен быть минимум ниток;
4. Шов должен быть прочным и не
разволокнять сухожилие;
31. В последующем эти требования были расширены:
• Шовдолжен
быть
с
минимальным
количеством узлов;
• Адаптация концов сухожилий должна быть
анатомичной (Дыхно А,М., 1936);
• Шов должен удерживать сухожильные концы,
плотно прилегающие один к другому, не
оставляя открытой срезанную поверхность
(Холевич Я., Матев И., 1968);
• Узел шва не должен располагаться на
поверхности сухожилия (1995).
32. Классификация сухожильных швов
По количеству нитей, пересекающих место разрыва: двух-, четырех-, шестижильные, парно
жильные и т.д., с использованием блок-петель в месте разрыва
По количеству узлов (количеству связываемых нитей), при завязывании которых
сопоставляются разорванные концы сухожилия: одно-, двух-, трех-, четырехузловые.
По месту расположения стягивающих узлов: вне места разрыва, в месте разрыва,
комбинированные
По расположению нитей (направлению векторов сил) относительно оси сухожилия:
преимущественно параллельное (недеформирующие сухожильные волокна), крестообразное
или косое прохождение нитей (деформирующее сухожильные волокна), с сопоставлением
концов сухожилия не «конец-в-конец» (по Пульвертафту, спиральные швы).
По преобладающему месту расположения нитей: на поверхности сухожилия (обвивные,
матрацные,
зигзагообразные),
погружные,
периферические
(эпитендинозные),
комбинированные.
По расположению нитей на поперечном срезе сухожилия: одноплоскостные,
многоплоскостные (располагающиеся в разных секторах поперечного среза)
По методу фиксации: истинно сухожильные, с фиксацией к кости (чрескостный канал,
якорный фиксатор), гарпунные.
По варианту прошивания проксимальной и дистальной культи сухожилия: зеркальные (культи
прошиваются одинаково), ассиметричные (культи прошиваются по-разному)
По биомеханическому предназначению: несущие нагрузку (ствольные швы) и адаптирующие
(эпитендинозные).
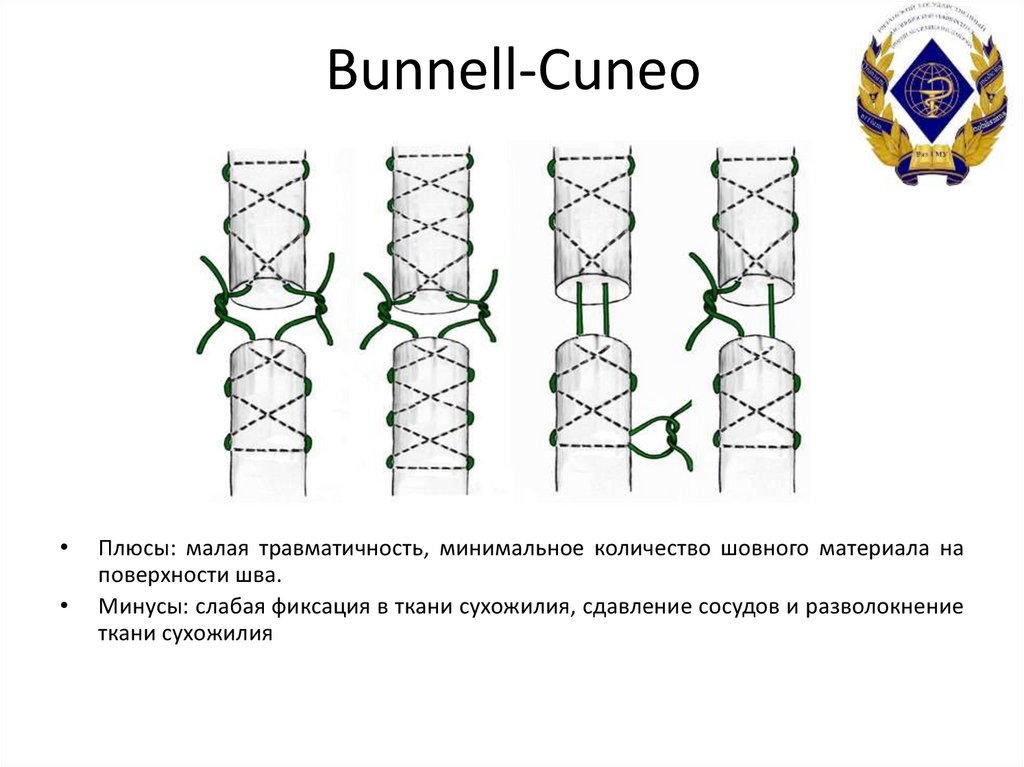
33. Bunnell-Cuneo
Плюсы: малая травматичность, минимальное количество шовного материала на
поверхности шва.
Минусы: слабая фиксация в ткани сухожилия, сдавление сосудов и разволокнение
ткани сухожилия
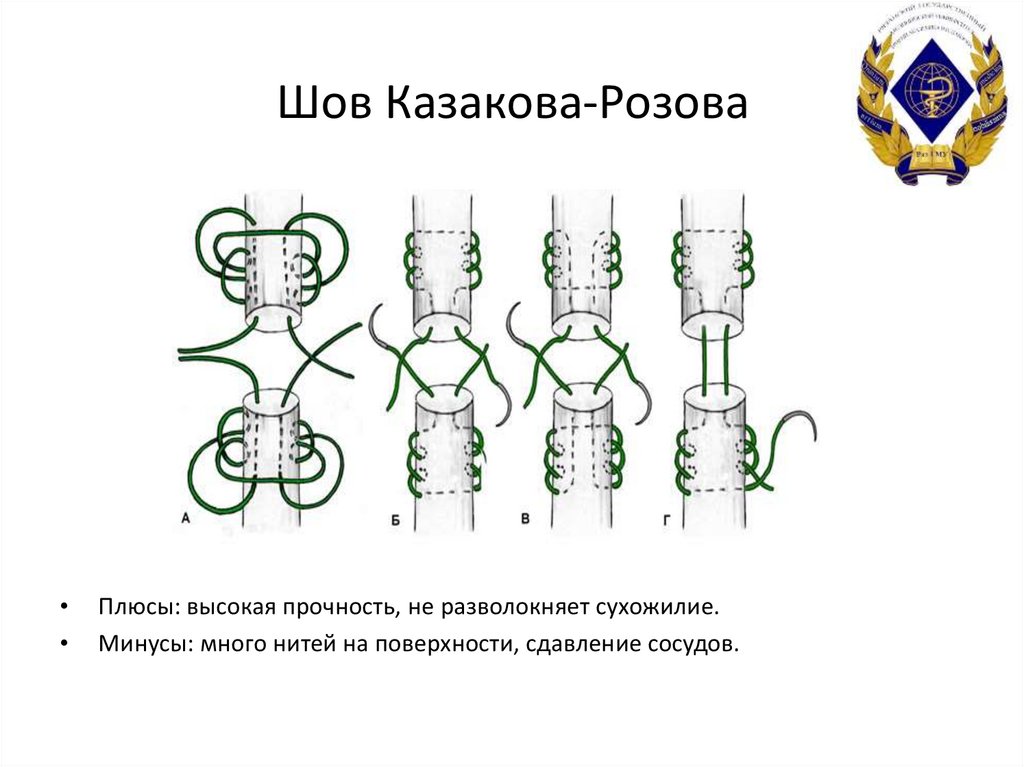
34. Шов Казакова-Розова
Плюсы: высокая прочность, не разволокняет сухожилие.
Минусы: много нитей на поверхности, сдавление сосудов.
35.
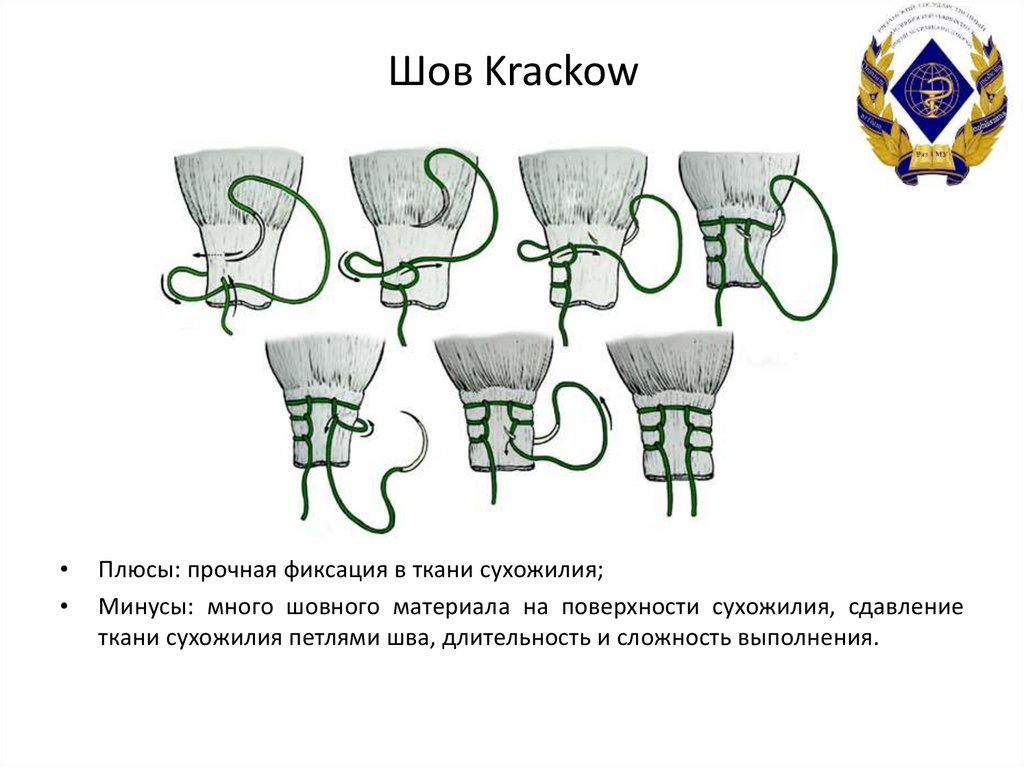
36. Шов Krackow
Плюсы: прочная фиксация в ткани сухожилия;
Минусы: много шовного материала на поверхности сухожилия, сдавление
ткани сухожилия петлями шва, длительность и сложность выполнения.
37.
38. Адаптирующие швы
АДАПТИРУЮЩИЕ ШВЫЭпитендинозные швы:
А – матрацный;
Б – восьмиобразный;
В - циркулярный узловой шов
Роттера
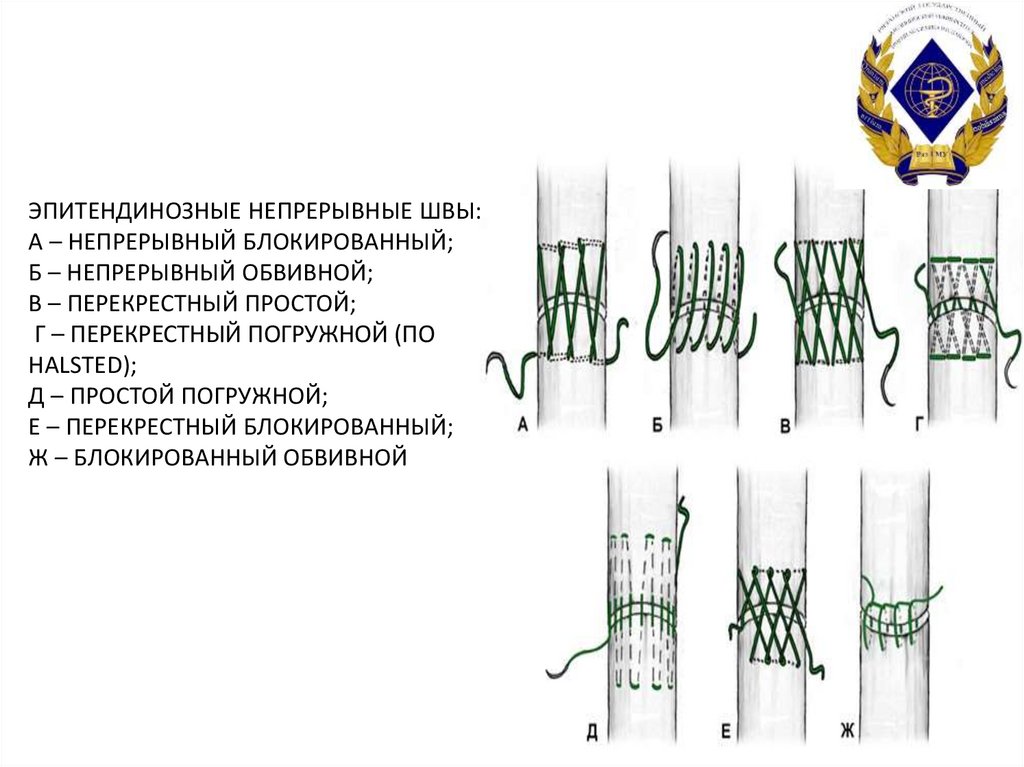
39. Эпитендинозные непрерывные швы: А – непрерывный блокированный; Б – непрерывный обвивной; В – перекрестный простой; Г –
ЭПИТЕНДИНОЗНЫЕ НЕПРЕРЫВНЫЕ ШВЫ:А – НЕПРЕРЫВНЫЙ БЛОКИРОВАННЫЙ;
Б – НЕПРЕРЫВНЫЙ ОБВИВНОЙ;
В – ПЕРЕКРЕСТНЫЙ ПРОСТОЙ;
Г – ПЕРЕКРЕСТНЫЙ ПОГРУЖНОЙ (ПО
HALSTED);
Д – ПРОСТОЙ ПОГРУЖНОЙ;
Е – ПЕРЕКРЕСТНЫЙ БЛОКИРОВАННЫЙ;
Ж – БЛОКИРОВАННЫЙ ОБВИВНОЙ
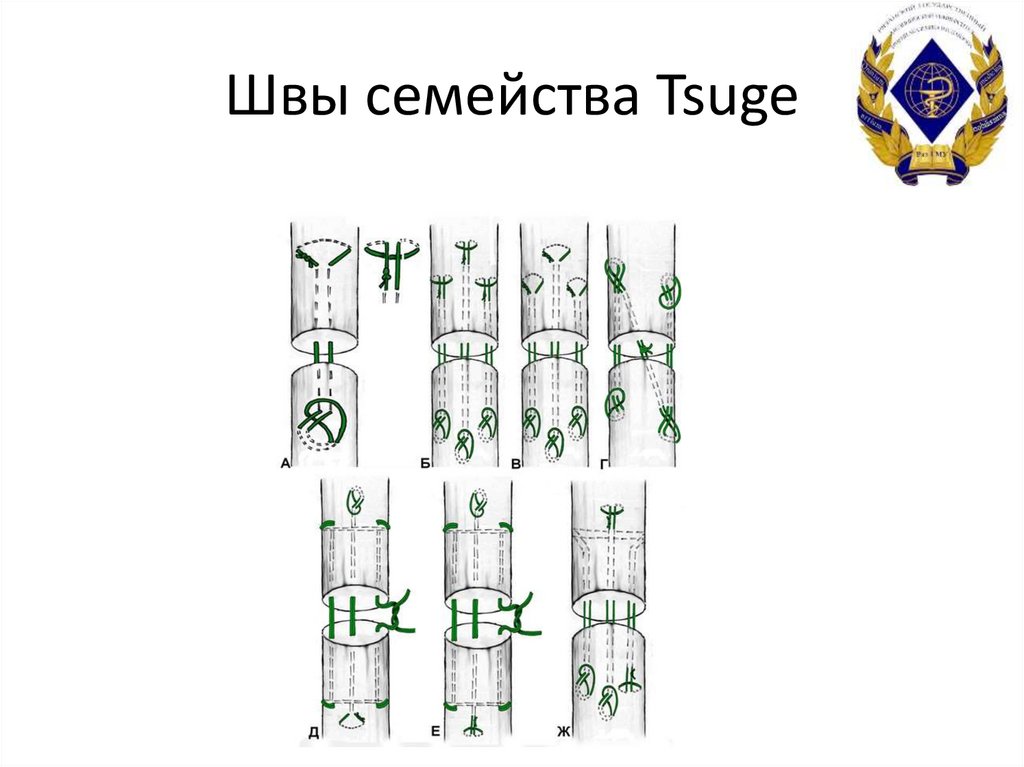
40. Швы семейства Tsuge
41. Стежковые швы семейства Becker
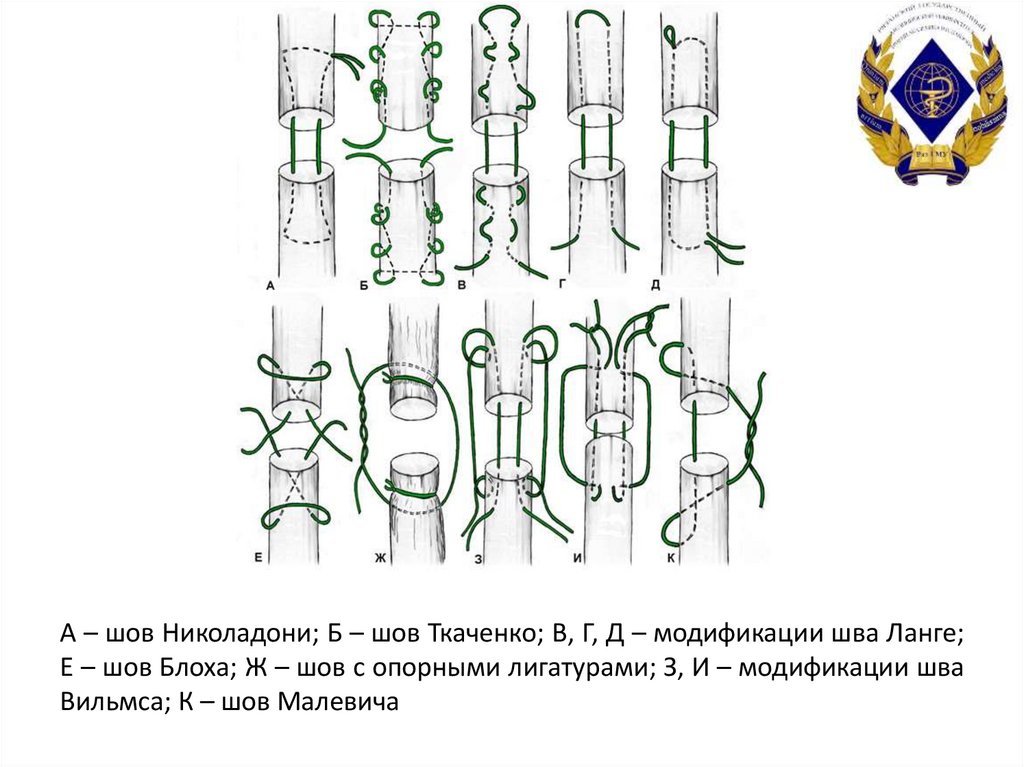
42. А – шов Николадони; Б – шов Ткаченко; В, Г, Д – модификации шва Ланге; Е – шов Блоха; Ж – шов с опорными лигатурами; З, И –
модификации шваВильмса; К – шов Малевича
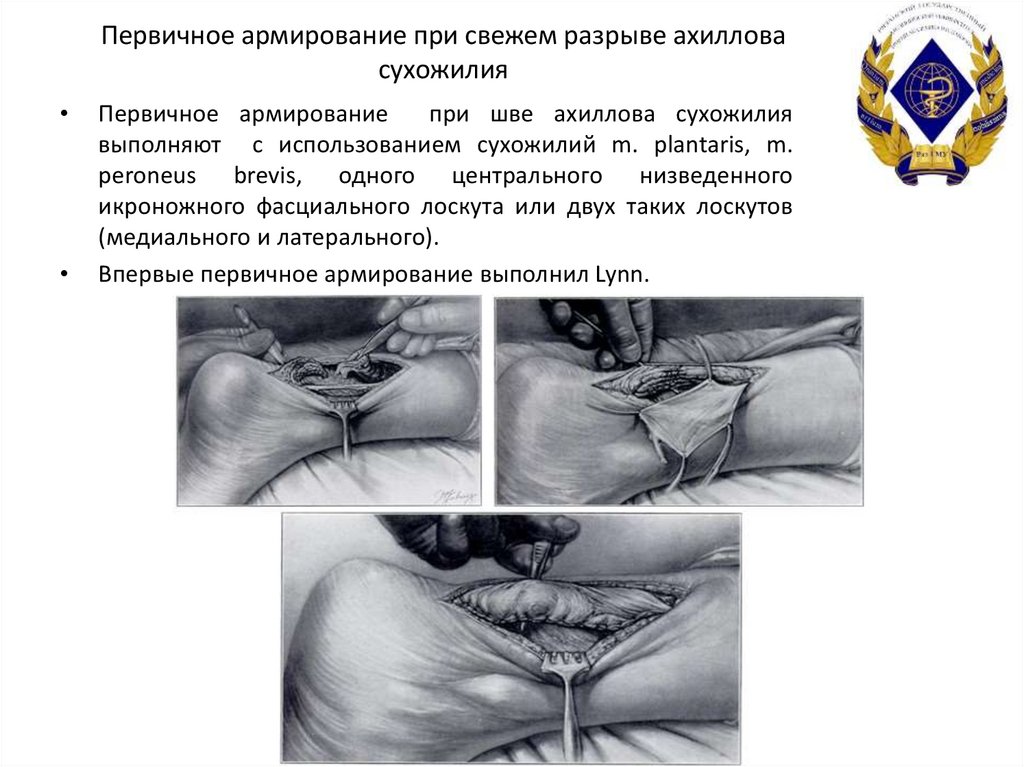
43. Первичное армирование при свежем разрыве ахиллова сухожилия
Первичное армирование
при шве ахиллова сухожилия
выполняют с использованием сухожилий m. plantaris, m.
peroneus brevis, одного центрального низведенного
икроножного фасциального лоскута или двух таких лоскутов
(медиального и латерального).
Впервые первичное армирование выполнил Lynn.
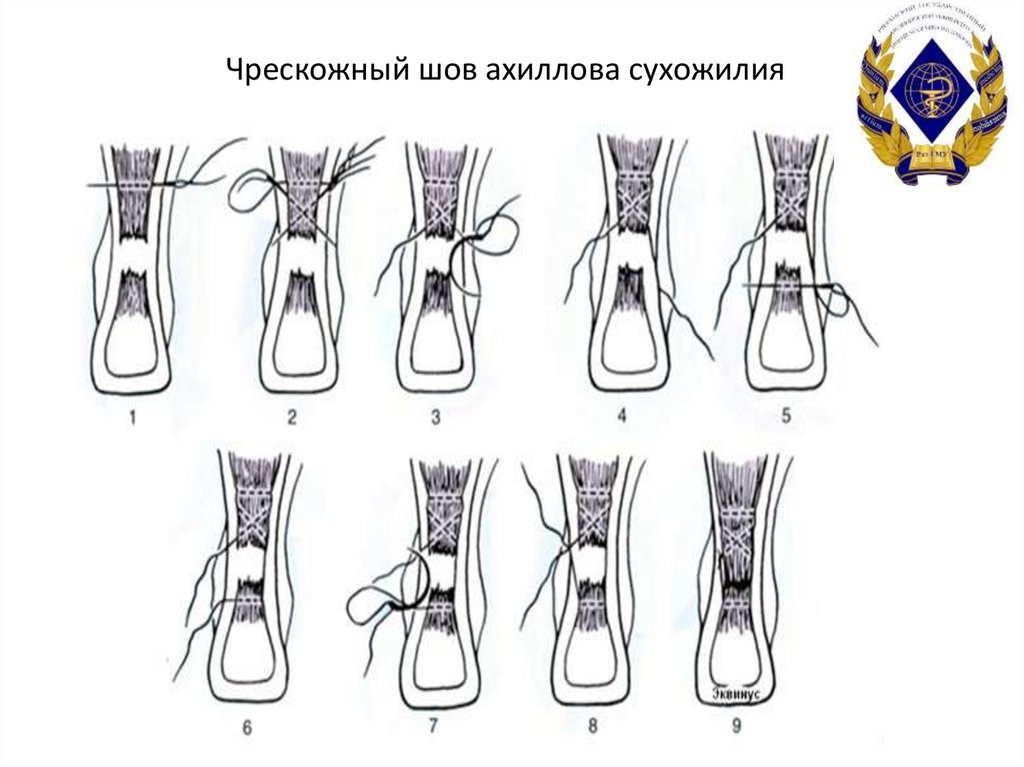
44. Чрескожный шов ахиллова сухожилия
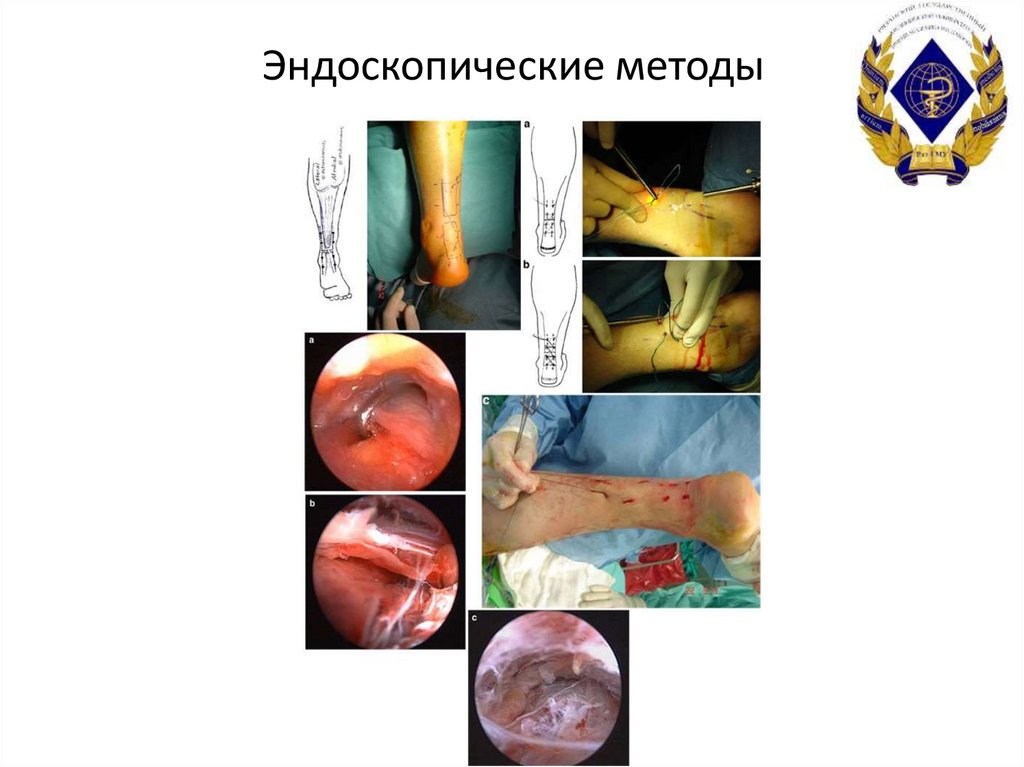
45. Эндоскопические методы
46. ЛЕЧЕНИЕ ЗАСТАРЕЛЫХ РАЗРЫВОВ АХИЛЛОВА СУХОЖИЛИЯ
Классификация разрывов (Myers)• К типу I относят разрывы с дефектом менее 1-2 см.
Лечение сводится к сшиванию по типу «конец-в-конец»
и фасциотомии заднего компартмента голени.
• При II типе дефект составляет от 2 до 5 см. Для лечения
пациентов с этим типом разрыва применяют V-Y
удлинение, с или без транспозицией сухожилий.
• При III типе протяженность дефекта превышает 5 см, а
для лечения используют транспозицию сухожилий,
которая может быть дополнена V-Y пластикой.
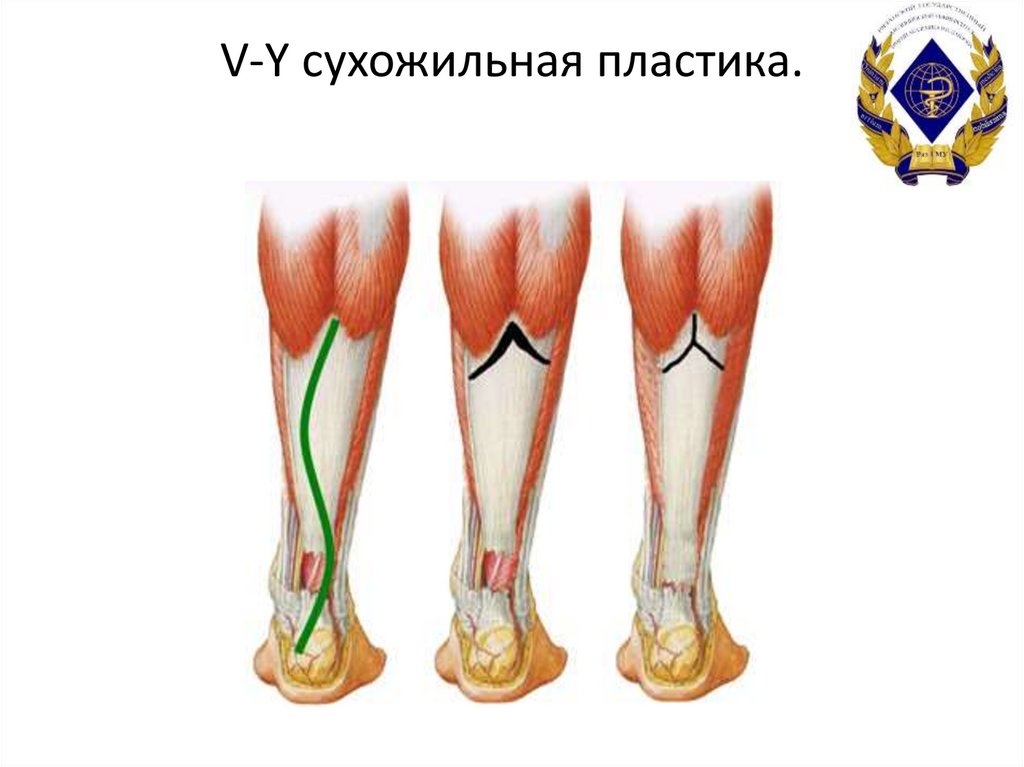
47. V-Y сухожильная пластика.
48.
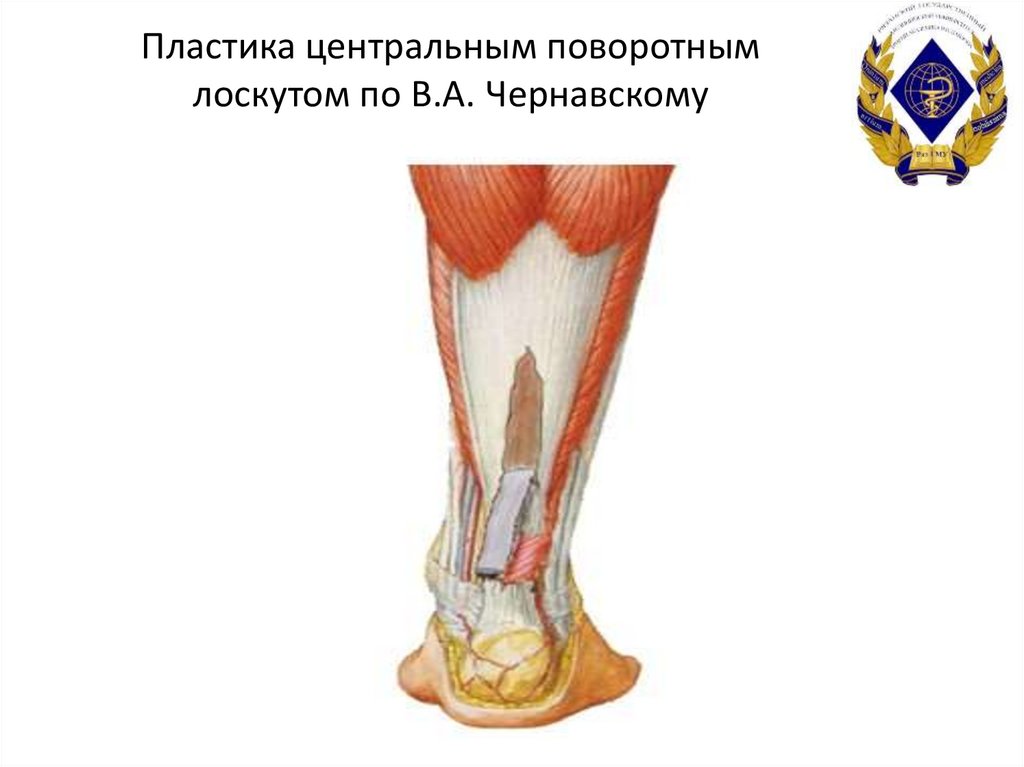
49. Пластика центральным поворотным лоскутом по В.А. Чернавскому
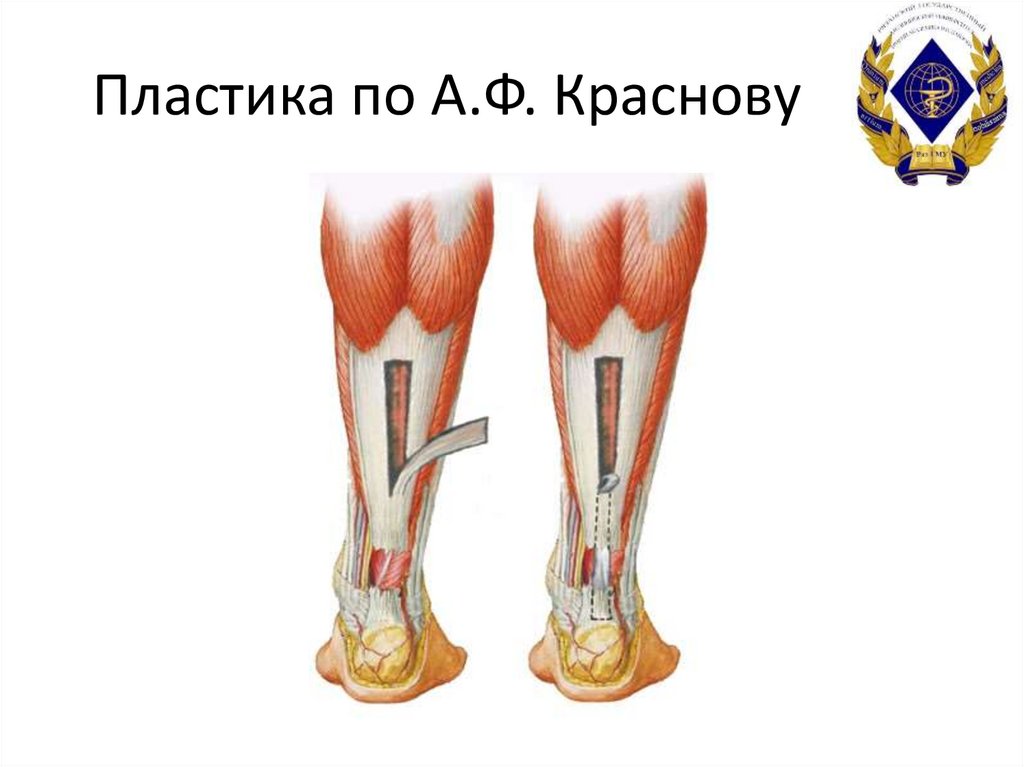
50. Пластика по А.Ф. Краснову
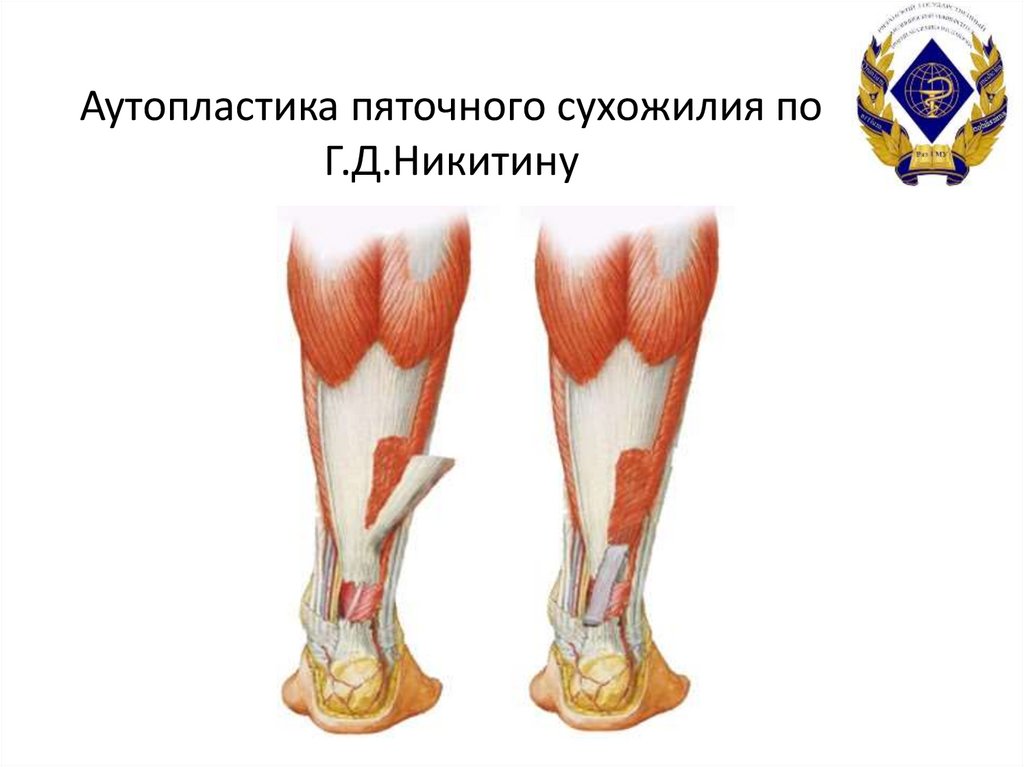
51. Аутопластика пяточного сухожилия по Г.Д.Никитину
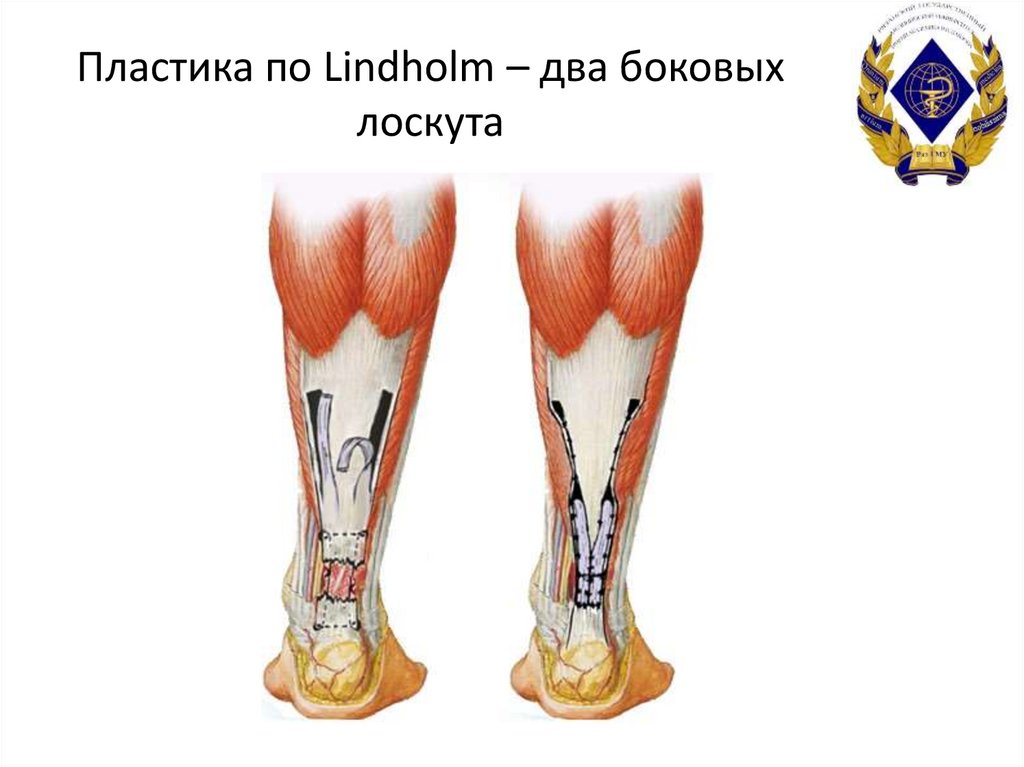
52. Пластика по Lindholm – два боковых лоскута
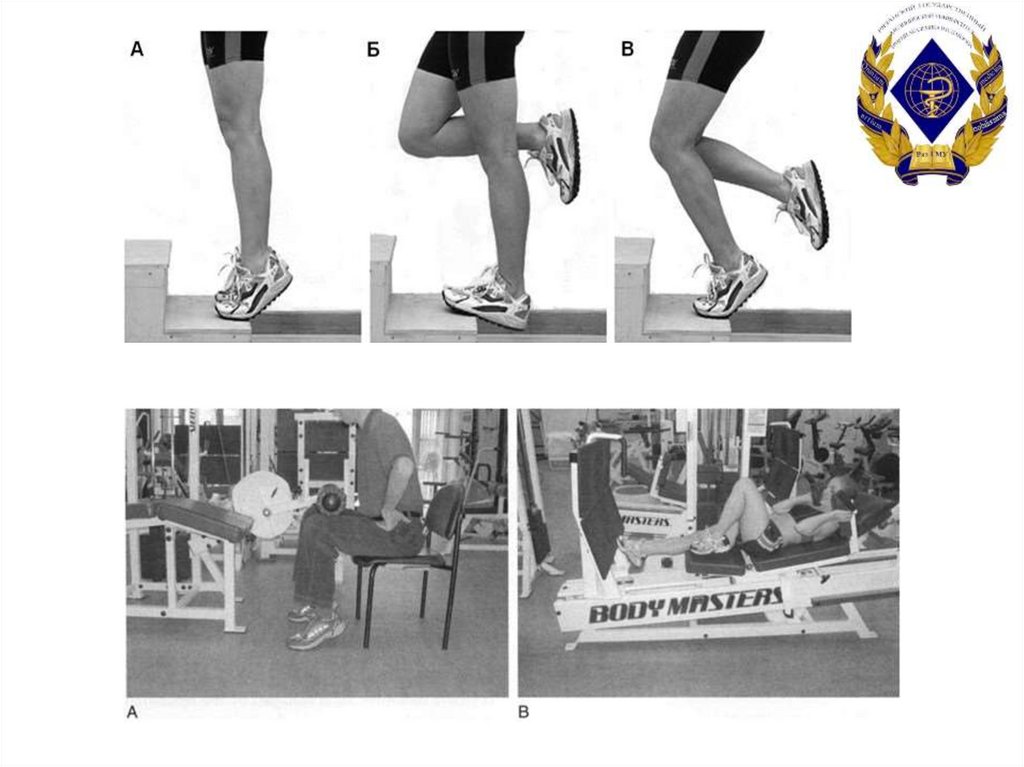
53. Реабилитация
Реабилитационную программу начинают спустя 1-6недель после операции.
I фаза реабилитации: защита и сращение (1-6 недели);
II фаза реабилитации: ранняя мобилизация (6-12 недели);
III фаза реабилитации: раннее укрепление (12-20 недели)
IV фаза реабилитации: начало спортивных нагрузок (20-28
недели)
V фаза реабилитации: полный возврат в спорт (28 неделя и
далее)




















 medicine
medicine