Similar presentations:
Основные специфические воспалительные процессы полости рта, лица и челюстей. Актиномикоз
1.
МОСКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИКО-СТОМАТОЛОГИЧЕСКИЙУНИВЕРСИТЕТ
им. А.И.Евдокимова
Кафедра хирургической стоматологии
Заведующий кафедрой: доктор медицинских
наук, профессор Панин А.М.
Основные специфические воспалительные
процессы полости рта, лица и челюстей.
Актиномикоз. Классификация. Этиология и
патогенез. Пути проникновения инфекции.
Клиника, диагностика, дифференциальная
диагностика.
доц. ШИШКАНОВ АНДРЕЙ ВАЛЕРЬЕВИЧ
МОСКВА 2020
2. Определение
Актиномикоз – это хроническое инфекционноезаболевание, которое возникает в результате
проникновения в организм– актиномицетов
(ранее лучистых грибов ). Заболевание
характеризуется появлением гранулематозных
очагов в различных тканях и органах. Несмотря
на то, что гранулематозные очаги могут
располагаться практически на всех органах и
тканях, в 80-85% случаев актиномикоз поражает
челюстно-лицевая область.
3.
Научная классификацияпромежуточные ранги
Домен: Бактерии
Тип:
Актинобактерии
Класс:
Актинобактерии
Порядок:
Актиномицеты
4.
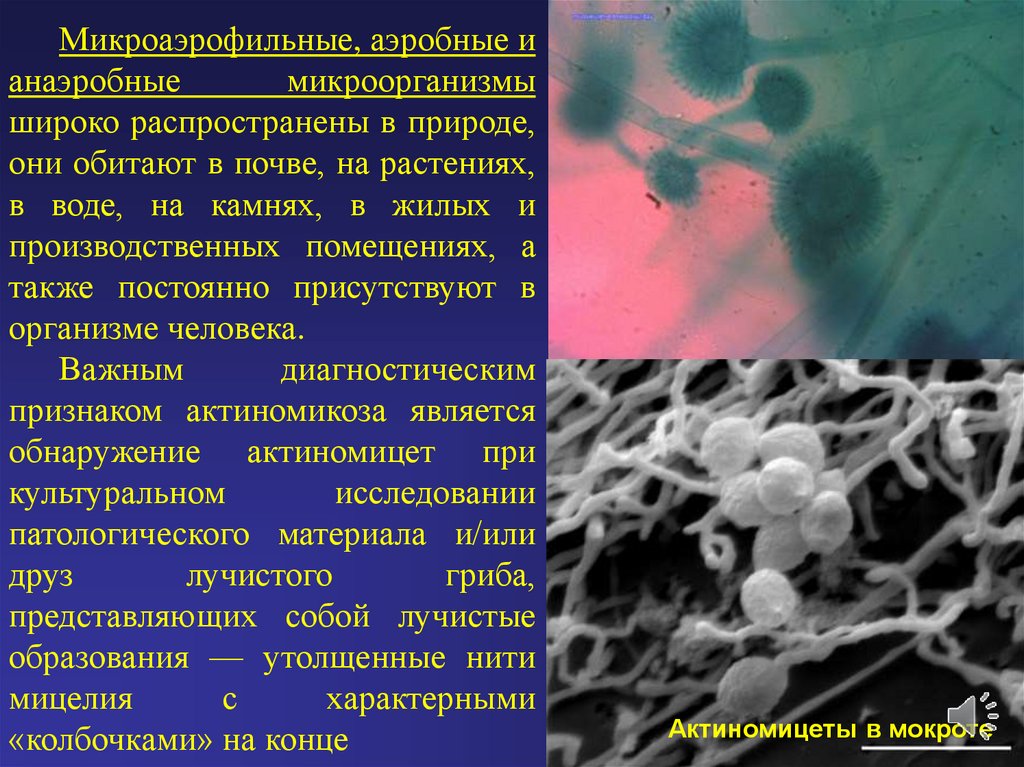
Микроаэрофильные, аэробные ианаэробные
микроорганизмы
широко распространены в природе,
они обитают в почве, на растениях,
в воде, на камнях, в жилых и
производственных помещениях, а
также постоянно присутствуют в
организме человека.
Важным
диагностическим
признаком актиномикоза является
обнаружение актиномицет при
культуральном
исследовании
патологического материала и/или
друз
лучистого
гриба,
представляющих собой лучистые
образования — утолщенные нити
мицелия
с
характерными
«колбочками» на конце
Актиномицеты в мокроте
5.
В 1877 патолог Боллингер и ботаник Гарц исследовали опухоли(актиномикозные узлы) коров и обнаружили их возбудителя, которого изза лучистого расположения нитей назвали лучистым грибком
(Actinomyces). Это название вскоре стало собирательным для нескольких
близких родов.
В 1884 немецкий врач Джеймс Израиль получил первую чистую культуру
актиномицета (Actinomyces israelii). В дальнейшем было обнаружено
множество патогенных форм (1888 — из ноги больного мадуровой
болезнью человека Нокардом был выделен первый представитель рода
Nocardia), в 1890—1892 Госпирини составил список родов актиномицетов.
В 1912—1916 стали появляться первые описания непатогенных
актиномицетов, выделенных из обычных природных субстратов. В этот
период свой вклад в развитие актиномицетологии внесли С. А. Ваксман,
Краинский, Рудольф Лиске.
Новый этап развития науки начался в 1939, когда Красильников получил в
нативном виде антибиотик мицетин, выделяемый стрептомицетами.
В 1945 Ваксман, Шатц и Буги выделили стрептомицин.
6.
Джеймс Израэльнем. James Adolf
Israel
В 1884 получил
первую чистую
культуру
актиномицета
Николай
Александрович
Красильников
в 1939 году выделил
первый антибиотик
актиномицетного
происхождения (мицетин)
Робустова Татьяна
Григорьевна
7.
• Существуют как аэробные, так и анаэробные видыактиномицетов, но в 90% случаев причиной болезни
является анаэробная форма.
• После проникновения в организм, актиномикоз
начинает, распространяется в нем контактным,
лимфогенным (через лимфу) или гематогенным (через
кровь) путем.
• При распространении контактным путем
актиномикотические друзы (колони актиномицета)
проникают в рыхлую клетчатку, где образуют
специфические гранулемы, которые распространяются
на окружающие ткани.
• Скрытый период заболевания длится 1-3 недели после
внедрения актиномицетов, после чего начинают
появляться симптомы.
8. Виды актиномицетов.
• Асtinomyces naeslundii• Асtinomyces viscosus
• Асtinomyces israelii
• Асtinomyces odontolyticus
9.
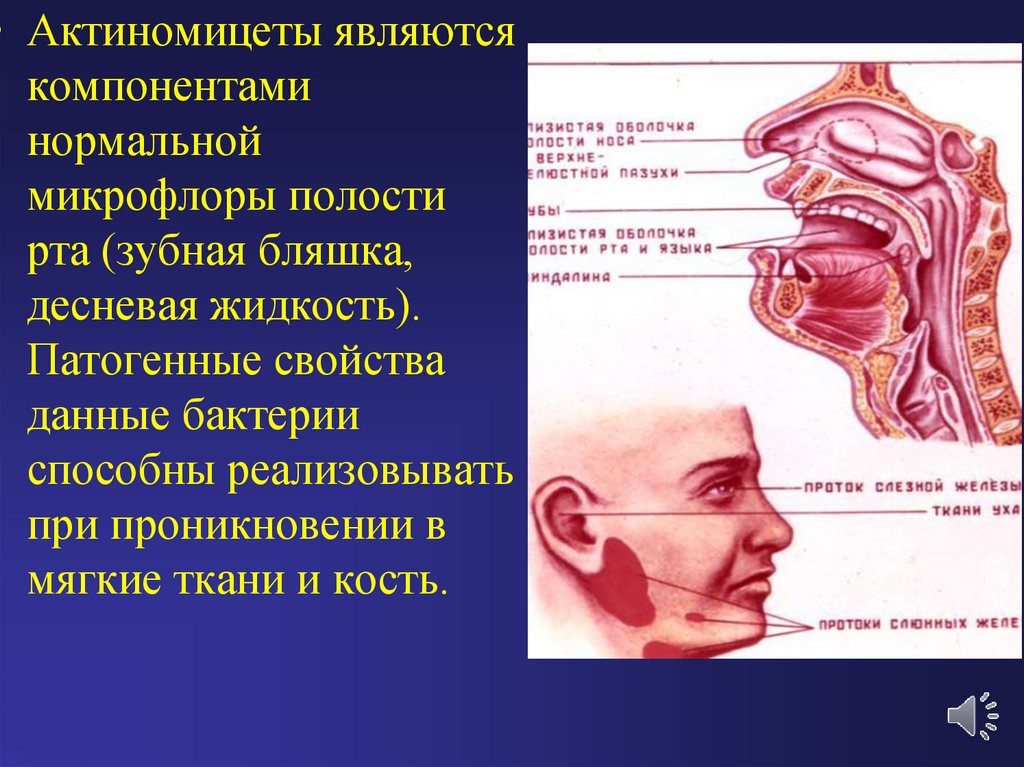
• Актиномицеты являютсякомпонентами
нормальной
микрофлоры полости
рта (зубная бляшка,
десневая жидкость).
Патогенные свойства
данные бактерии
способны реализовывать
при проникновении в
мягкие ткани и кость.
10. Предрасполагающие факторы.
• Переломы костей челюстей• Удаление зубов разной степени
сложности
• Открытый корневой канал
• Пародонтит, периодонтит (редко)
• Повреждения (микротравмы) слизистой
оболочки и кожи
11. Основные клинические признаки актиномикоза.
• Боль (различной интенсивности)• Инфильтрат (иногда «дереянистой»)
• Гиперемия над инфильтратом (в дальнейшем
багрово-синюшный)
• Свищевые ходы с гнойным отделяемым
(различной степени «зрелости»)
• Оделяемое свищевых ходов содержит
крошкообразные включения - желтые колонии
актиномицетов (друзы)
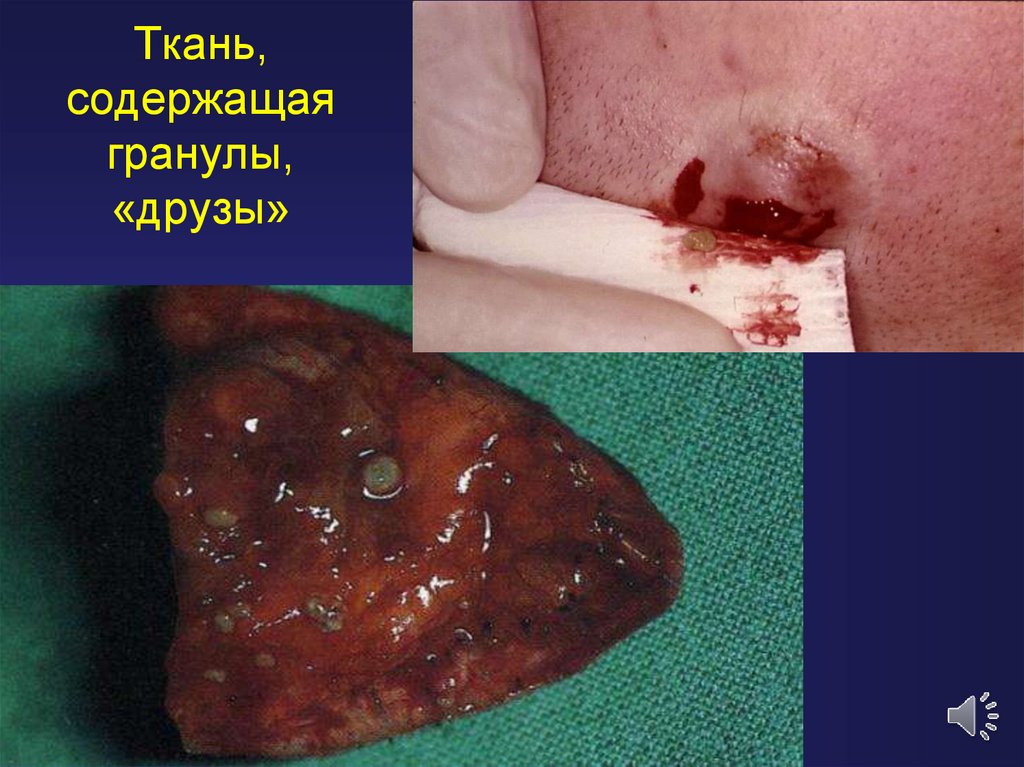
12. Патологическая анатомия актиномикоза
• В месте внедрения АКТИНОМИЦЕТОВобразуются специфическая гранулема –
актиномикома, которая представляет собой
друзы,
окруженные
лимфоцитами,
плазматическими клетками и ксантомными
клетками, в протоплазме которых имеются
капельки жира. Друзы находятся в центре
гранулемы.
• Они представляют собой шаровидные
сплетения множества отдельных бактерий,
образующих плотные крупинки желтоватосерого цвета.
13. Ткань, содержащая гранулы, «друзы»
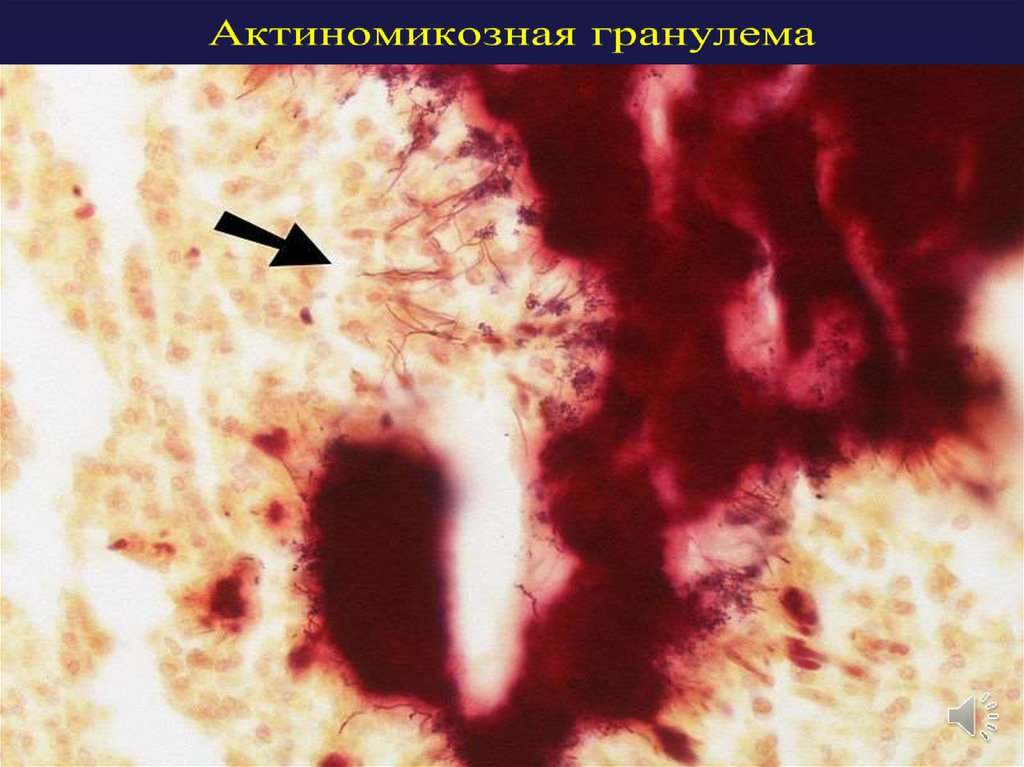
14.
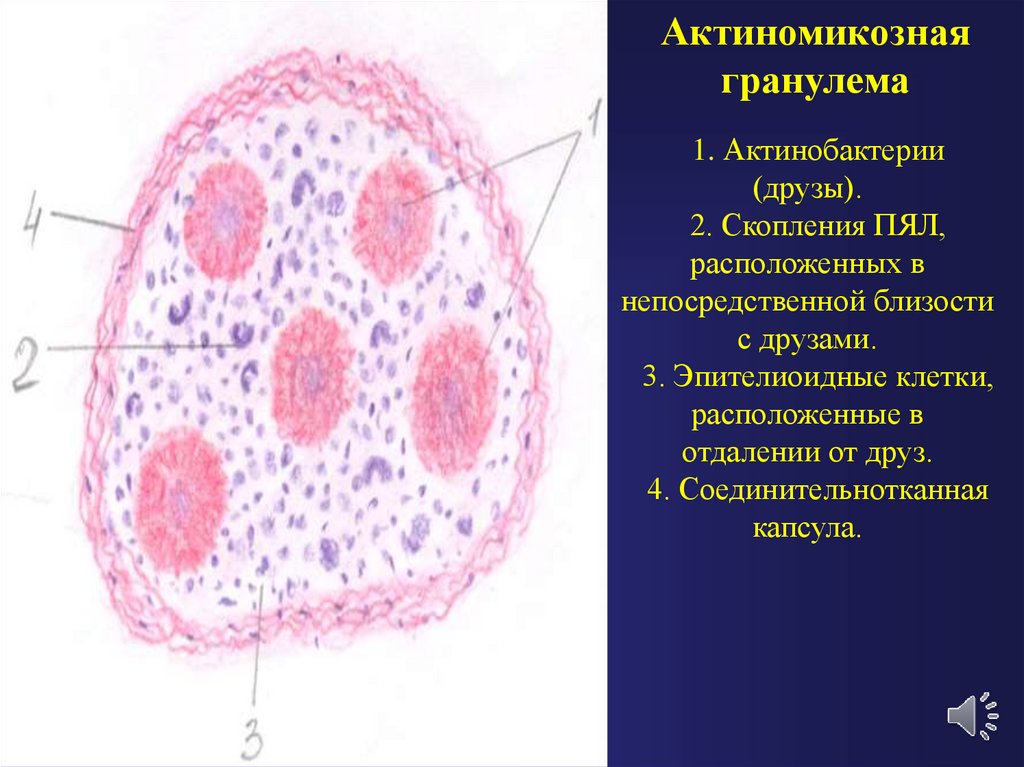
Актиномикознаягранулема
1. Актинобактерии
(друзы).
2. Скопления ПЯЛ,
расположенных в
непосредственной близости
с друзами.
3. Эпителиоидные клетки,
расположенные в
отдалении от друз.
4. Соединительнотканная
капсула.
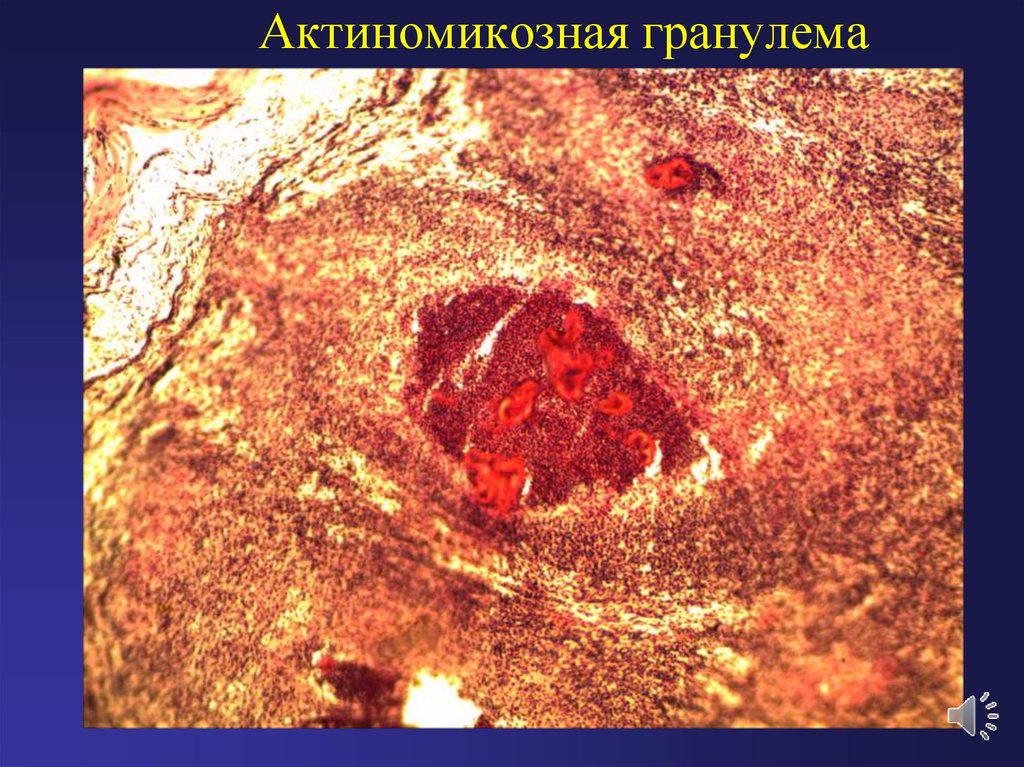
15. Актиномикозная гранулема
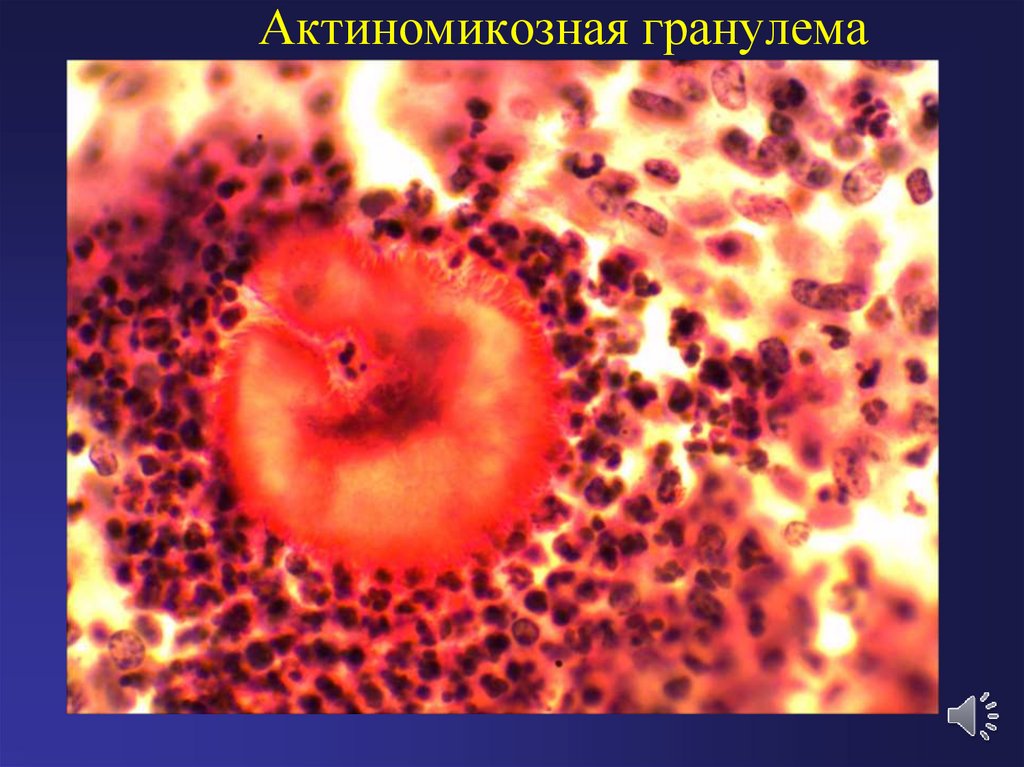
16. Актиномикозная гранулема
17.
18. Патологическая анатомия актиномикоза
• Со временем кожа надгранулемами
подвергаются
некрозному
«расплавлению»,
образуя свищевые ходы.
Иногда
периферия
гранулемы уплотняется,
вследствие
чего
воспалительный
инфильтрат
обретает
деревянистую плотность
– это фиброзная форма.
19.
Методы диагностики:микроскопия — поиск друз (гранул) в
материале из очагов поражения;
посев материала из очагов поражения в
анаэробных условиях;
гистологическое исследование биоптата;
определение распространенности
процесса: рентгенография, КТ, МРТ,
УЗИ.
20.
Есть несколько классификаций актиномикоза челюстно-лицевойобласти, однако наиболее распространенной является
классификация Робустовой, которая была предложена в 1992 году
Кожная форма
Подкожная форма
Слизистая форма
Подслизистая форма
Одонтогенная актиномикозная гранулема
Подкожно-мышечная форма
Актиномикоз лимфоузлов
Актиномикоз периоста челюсти
Актиномикоз кости челюсти
Актиномикоз органов полости рта и других отделов
челюстно-лицевой области: язык, слюнные железы,
миндалины, верхнечелюстные пазухи, придатки
глаз
21.
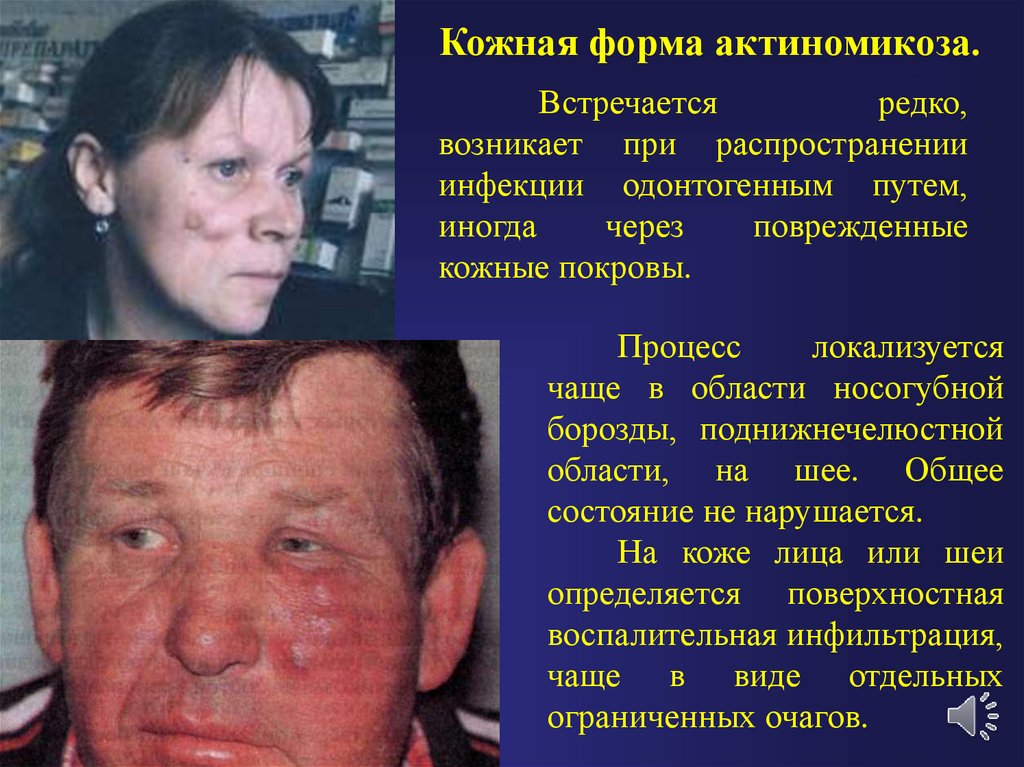
Кожная форма актиномикоза.Встречается
редко,
возникает при распространении
инфекции одонтогенным путем,
иногда
через
поврежденные
кожные покровы.
Процесс
локализуется
чаще в области носогубной
борозды, поднижнечелюстной
области, на шее. Общее
состояние не нарушается.
На коже лица или шеи
определяется поверхностная
воспалительная инфильтрация,
чаще в виде отдельных
ограниченных очагов.
22.
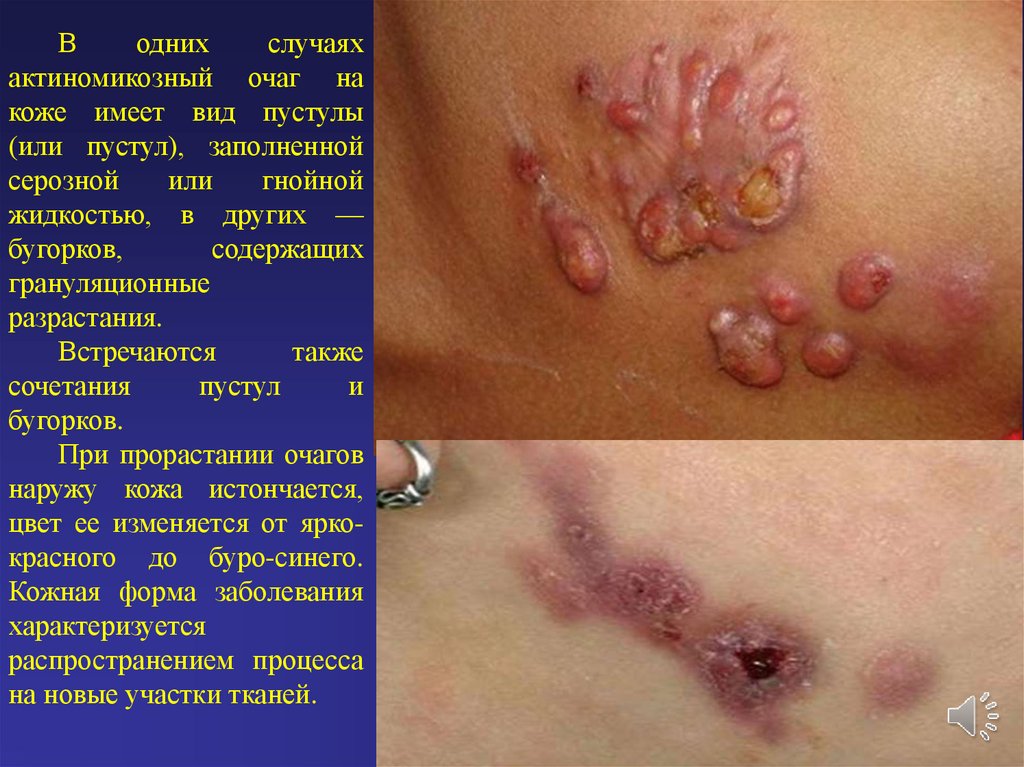
Водних
случаях
актиномикозный очаг на
коже имеет вид пустулы
(или пустул), заполненной
серозной
или
гнойной
жидкостью, в других —
бугорков,
содержащих
грануляционные
разрастания.
Встречаются
также
сочетания
пустул
и
бугорков.
При прорастании очагов
наружу кожа истончается,
цвет ее изменяется от яркокрасного до буро-синего.
Кожная форма заболевания
характеризуется
распространением процесса
на новые участки тканей.
23.
Давность заболевания — 6 мес Многократныеабсцедирования
24.
Подкожная форма актиномикоза• Во время подкожной формы актиномикоза
поражается подкожно-жировая ткань.
• Как правило, пораженная область находится
неподалеку от того места, откуда инфекция вошла в
организм. Заболевание может возникать на фоне
абсцесса, флегмоны или быть следствием
контактного распространения кожной формы
актиномикоза. Подкожная форма актиномикоза
также может образоваться как следствие поражения
надчелюстных или щечных лимфатических узлов,
после некротического расплавления, которых в
процесс вовлекается подкожная клетчатка.
25.
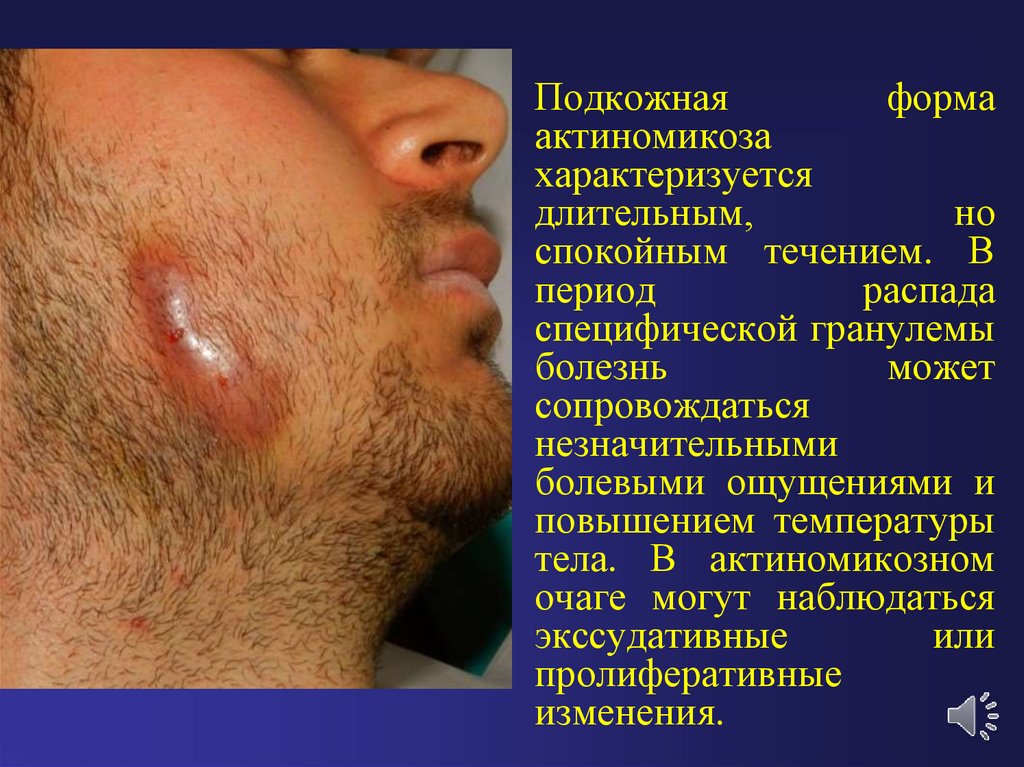
• Подкожнаяформа
актиномикоза
характеризуется
длительным,
но
спокойным течением. В
период
распада
специфической гранулемы
болезнь
может
сопровождаться
незначительными
болевыми ощущениями и
повышением температуры
тела. В актиномикозном
очаге могут наблюдаться
экссудативные
или
пролиферативные
изменения.
26.
Актиномикоз лимфатических узлов.Развивается при одонтогенном,
тонзиллогенном, отогенном распространении
инфекции.
Актиномикозный лимфангит обычно сочетается
с абсцедирующим лимфаденитом: поражается
цепочка лимфатических узлов на шее, в щечной,
носогубной, реже в поднижнечелюстной и
околоушной областях. Между отдельными
абсцедирующими лимфатическими узлами
можно пальпировать, а иногда видеть
соединяющие их уплотненные сосуды в виде
27.
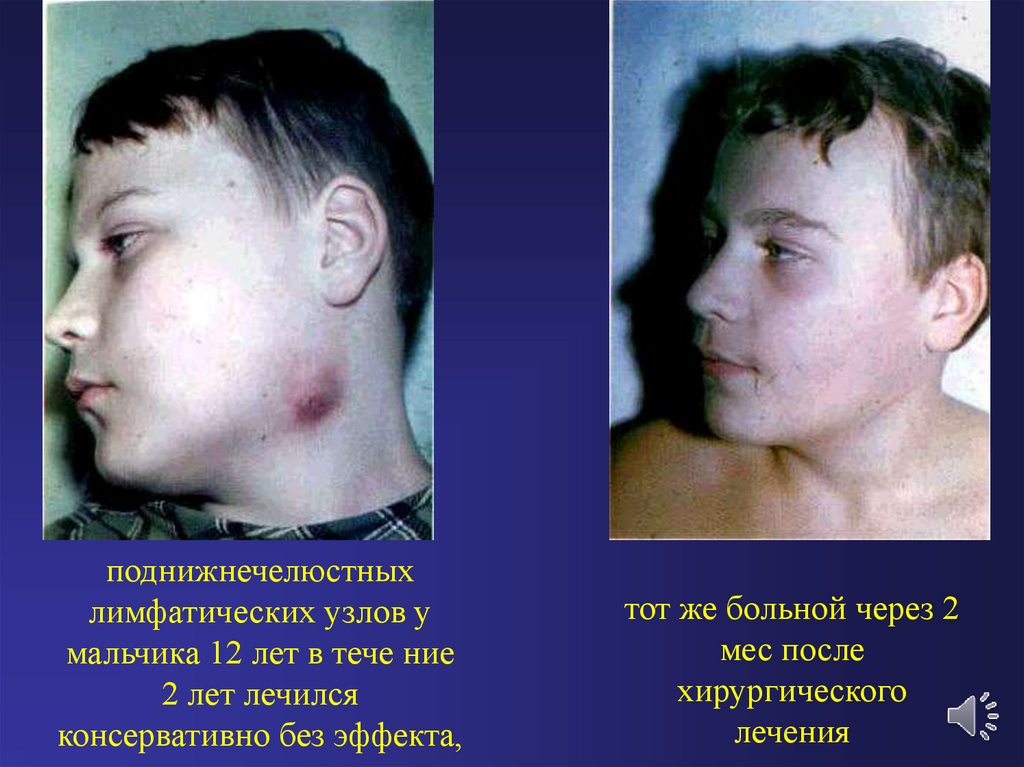
поднижнечелюстныхлимфатических узлов у
мальчика 12 лет в тече ние
2 лет лечился
консервативно без эффекта,
тот же больной через 2
мес после
хирургического
лечения
28.
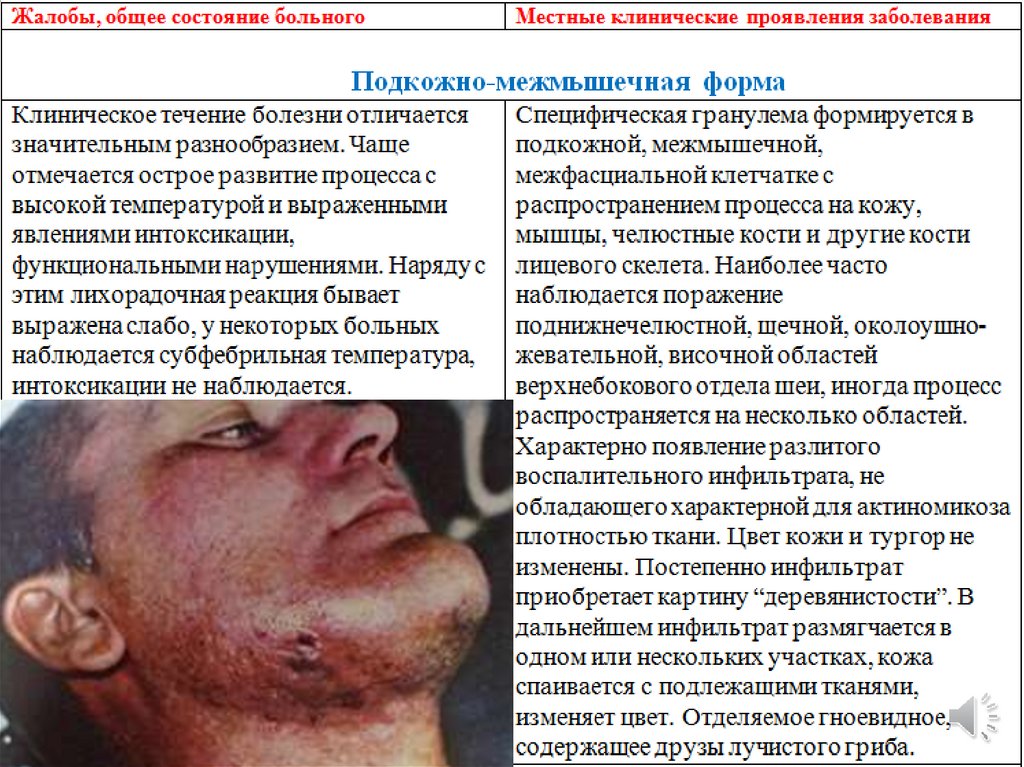
Подкожно-межмышечная (глубокая) формаактиномикоза встречается часто. При этой форме
процесс развивается в подкожной, межмышечной,
межфасциальной клетчатке, распространяется на кожу,
мышцы, челюстные и другие кости лица. Она
локализуется в поднижнечелюстной, щечной и
околоушно-жевательной области, а также поражает
ткани височной, подглазничной, скуловой областей,
подвисочной и крыловидно-небной ямок, крыловидночелюстного и окологлоточного пространств и других
областей шеи.
29.
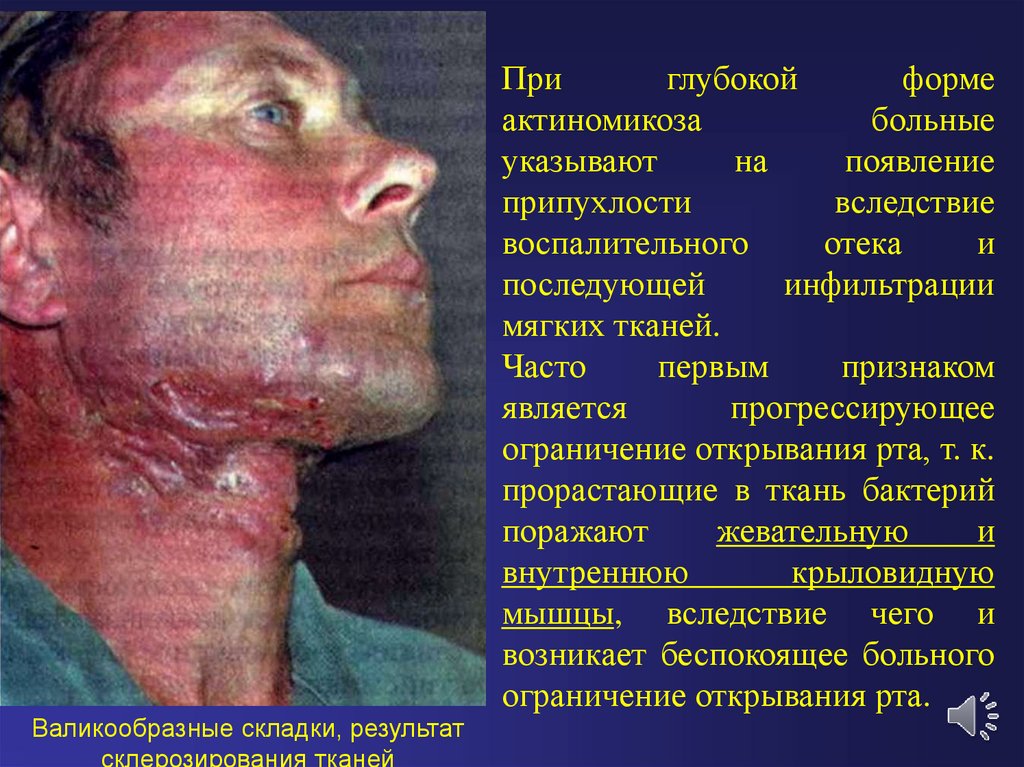
Приглубокой
форме
актиномикоза
больные
указывают
на
появление
припухлости
вследствие
воспалительного
отека
и
последующей
инфильтрации
мягких тканей.
Часто
первым
признаком
является
прогрессирующее
ограничение открывания рта, т. к.
прорастающие в ткань бактерий
поражают
жевательную
и
внутреннюю
крыловидную
мышцы, вследствие чего и
возникает беспокоящее больного
ограничение открывания рта.
Валикообразные складки, результат
склерозирования тканей
30.
31.
Актиномикоз челюстей. Патологический процесспри первичном поражении челюстей чаще
локализуется на нижней челюсти и весьма редко –
на верхней. Первичный актиномикоз челюсти
может быть в виде деструктивного и продуктивнодеструктивного процесса
The old man of Cro-Magnon was carrying
eroding bone lesions associated
with Actinomyces bovis, a Gram positiverium
32.
Первичный деструктивный актиномикоз челюсти можетпроявляться в виде внутрикостного абсцесса или
внутрикостной гуммы.
При внутрикостном абсцессе больные жалуются на боли
в области пораженного отдела кости. При соседстве очага с
каналом нижней челюсти нарушается чувствительность в
области разветвления подбородочного нерва. В дальнейшем
боли становятся интенсивными, приобретают характер
невралгических. Появляется отек прилегающих к кости
мягких тканей.
Клиника костной гуммы характеризуется медленным,
спокойным течением с незначительными болевыми
ощущениями; сопровождается обострениями, при которых
возникает воспалительная контрактура жевательных мышц.
33.
Рентгенологически первичный деструктивный актиномикозчелюстей проявляется наличием в кости одной или
нескольких слившихся полостей округлой формы, не всегда
четко контурированных. При гумме очаг может быть
окружен зоной склероза.
34.
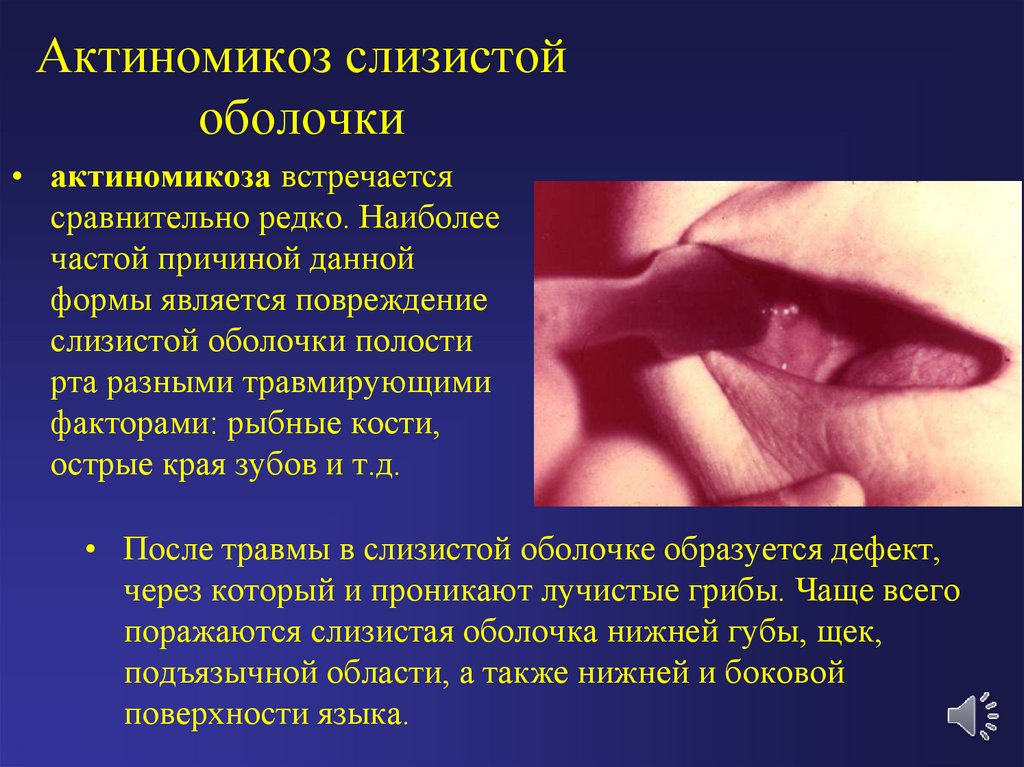
35. Актиномикоз слизистой оболочки
• актиномикоза встречаетсясравнительно редко. Наиболее
частой причиной данной
формы является повреждение
слизистой оболочки полости
рта разными травмирующими
факторами: рыбные кости,
острые края зубов и т.д.
• После травмы в слизистой оболочке образуется дефект,
через который и проникают лучистые грибы. Чаще всего
поражаются слизистая оболочка нижней губы, щек,
подъязычной области, а также нижней и боковой
поверхности языка.
36.
Течениеслизистой формы
актиномикоза
медленное и
спокойное. Боли
незначительные, а
температура тела
не повышена.
При осмотре больного определяется воспалительный
инфильтрат, который расположен поверхностно, а слизистая
оболочка над ним ярко-красная. Постепенно слизистая оболочка
истончается и открывается, образуя мелкие свищевые ходы, из
которых выделяются грануляции.
37. Подслизистая форма актиномикоза
• Подслизистая форма актиномикоза чаще развивается нафоне травмы слизистой оболочки или в результате
одонтогенной инфекции.
• Данная форма характеризуется преимущественно спокойным
течением: температура тела не повышена, болевые
ощущения умеренные.
• Однако в зависимости от локализации процесса боли могут
усиливаться при движениях нижней челюсти: открывании
рта, разговоре, глотании. Также больных нередко беспокоит
ощущение инородного тела в полости рта.
• При пальпации определяется плотный инфильтрат круглой
формы, который постепенно уплотняется, а слизистая
оболочка над ним спаивается, становясь мутной.
• Процесс может обостряться, вследствие чего увеличивается
отек соседних тканей, появляется незначительная
болезненность и образовывается участок глубокой
флюктуации.
38. Одонтогенная актиномикозная гранулема
• Одонтогенная актиномикозная гранулемавстречается довольно часто,
• Различают одонтогенную актиномикозную гранулему
кожи, подкожной клетчатки, подслизистых тканей и
периоста челюсти.
• При локализации очага в подкожной клетчатке и коже
наблюдается образование тяжа по переходной
складке, который идет от зуба к очагу в мягких
тканях.
• Периостальная форма имеет медленное
бессимптомное течение, и характеризуется тем, что
очаг связан с пораженным периодонтом. При
обострении процесс распространяется к слизистой
оболочке, образовывая свищевой ход.
39.
Актиномикозныйпериодонтит
может
осложняться
распространением
процесса
и
развитием
одонтогенной
актиномикозной гранулемы в коже, подкожной клетчатке,
подслизистой ткани и поднадкостнично (8,9% случаев). В
зависимости от локализации очага наблюдаются симптомы кожной,
подкожной и подслизистой форм
40. Прогноз
• При актиномикозе в челюстно-лицевойобласти благоприятный.
• Однако современные методы лечения
дают хорошие результаты при условии
раннего распознавания актиномикоза.
41. Осложнения
• Тяжелым осложнением актиномикоза в челюстно-лицевойобласти и шеи является распространение патологического
процесса в мозг и органы грудной полости. Развитие
метастазов в легких или передней грудной стенке протекает
более благоприятно, нежели в мозге и его оболочках,
последние часто ведут к летальному исходу.
• Вторым грозным осложнением актиномикоза в челюстнолицевой области служит генерализация актиномикозного
процесса в результате гематогенного или, реже, лимфоге иного
распространения инфекции с образованием очагов в ряде
органов и тканей. Наиболее опасны для локализации
актиномикозных очагов, с точки зрения генерализации
процесса, боковые отделы шеи, височная область, крыловидночелюстное и парафарингиальное пространства.
• Длительное течение актиномикоза может привести к развитию
амилоидоза внутренних органов, что осложняет не только
течение болезни, но и создает трудности в лечении. Все это
делает прогноз заболевания опасным для жизни больного.
42.
Актиномикоз других областейРазвитию актиномикоза различных локализаций, как
правило, предшествуют различного рода травмы, ушибы,
травматическое удаление зубов, особенно 8-го
дистопированного зуба, перелом челюсти, хронический
парадонтоз, периапикальная гранулема, осколочные
ранения, длительная езда на мотоцикле, велосипеде,
разрыв промежности при родах, внутриматочные
спирали, геморрой, трещины заднего прохода, крестцовокопчиковые кисты, наличие хронического воспаления:
аппендицит, аднексит, парапроктит, гнойный гидраденит,
сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
Немаловажная роль в патогенезе актиномикоза принадлежит
эндогенным: гематогенному, лимфогенному и контактному, путям
проникновения микроорганизмов.
43.
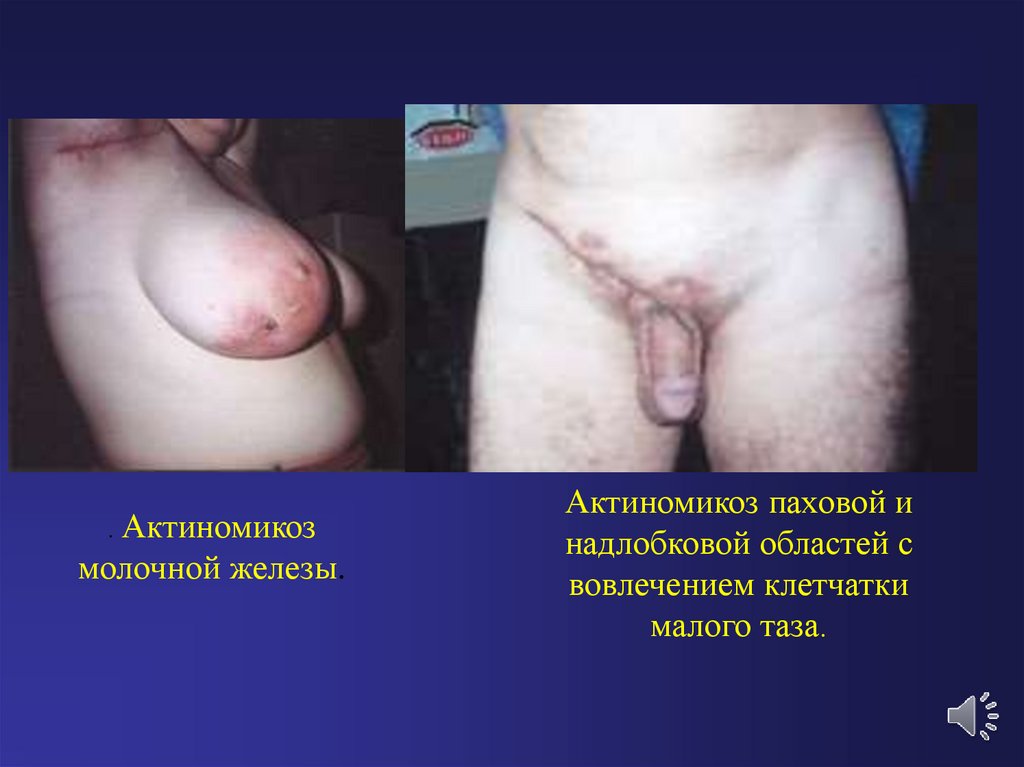
. Актиномикозмолочной железы.
Актиномикоз паховой и
надлобковой областей с
вовлечением клетчатки
малого таза.
44.
Оперативное иссечениеочага актиномикоза в
крестцово-копчиковой
области.
Частичное ушивание раны
Фистулография: при введении
контрастного вещества в свищ
на передней брюшной стенке
видны разветвленные
свищевые ходы.
45.
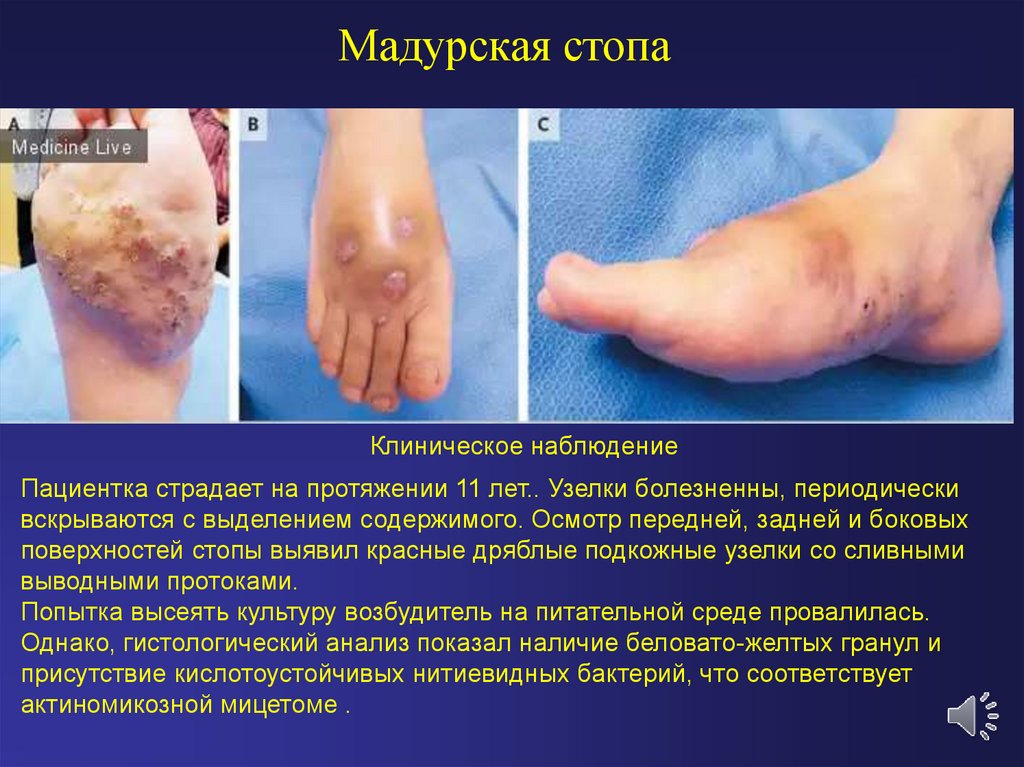
Мадурская стопаКлиническое наблюдение
Пациентка страдает на протяжении 11 лет.. Узелки болезненны, периодически
вскрываются с выделением содержимого. Осмотр передней, задней и боковых
поверхностей стопы выявил красные дряблые подкожные узелки со сливными
выводными протоками.
Попытка высеять культуру возбудитель на питательной среде провалилась.
Однако, гистологический анализ показал наличие беловато-желтых гранул и
присутствие кислотоустойчивых нитиевидных бактерий, что соответствует
актиномикозной мицетоме .
46.
Проведенная МРТ ногипоказала возможное
наличие остеомиелита.
Пациентка получила терапию доксициклином, и спустя 8 месяцев
её нога вернула себе обычный вид.
Оригинал статьи: www.nejm.org/doi/full/10.1056/NEJMicm1111051
47.
Лечениеактиномикоза.
48.
Терапия актиномикоза челюстно-лицевой области ишеи должна быть комплексной и включать:
• хирургические методы лечения с местным воздействием на раневой процесс;
воздействие на специфический иммунитет;
повышение общей реактивности организма;
воздействие на сопутствующую гнойную инфекцию;
• противовоспалительную, десенсибилизирующую,
симптоматическую терапию, лечение общих
сопутствующих заболеваний;
физические методы лечения и ЛФК.
49.
Хирургическое лечение актиномикозазаключается
• в удалении зубов, явившихся входными
воротами актиномикозной инфекции
• в хирургической обработке
актиномикозных очагов в мягких и
костных тканях
• удалении участков избыточно
новообразованной кости и в ряде
случаев лимфатических узлов
50.
Хирургическое лечение(уход за раной)
Большое значение имеет уход за раной
после
вскрытия
актиномикозного
очага.
Показаны ее длительное дренирование,
последующее
выскабливание
грануляций,
обработка пораженных тканей 5 % настойкой
йода, введения порошка йодоформа.
При
присоединении
вторичной
гноеродной
инфекции
показано
депонированное
введение
антибиотиков,
препаратов группы нитазола, ферментов,
бактериофагов, иммунных препаратов.
51.
Актинолизат и другиеиммуномодуляторы
назначают строго
индивидуально в
зависимости от
чувствительности тестов
РОН и РОЛ.
Иммунотерапия проводится актинолизатом и
актиномицетной поливалентной вакциной (АПВ).
Внутримышечно вводят по 3 мл препарата 2 раза в
неделю в область верхненаружного квадранта ягодицы.
Курс лечения включает 20 — 25 инъекций.
52.
История ипользования актинолизатаБолее 40 лет применяется в клинической практике отечественный
иммуномодулятор — актинолизат, за изобретение которого в 1950
г. наши ученые получили Государственную премию. Этот препарат
— свежеприготовленный, стабилизированный фильтрат
культуральной жидкости самолизирующихся актиномицетов и
является естественным для организма веществом; отсутствие
токсичности проверено на 1124 больных.
Актинолизат высоко эффективен и толерантен, чем и обусловлены
его преимущества перед другими иммунными препаратами.
Мощное иммуномодулирующее действие, стимуляция фагоцитоза,
влияние на снижение интенсивности воспаления проверены in vitro,
подтверждены в экспериментах на животных и в клинической
практике при лечении более чем 4 тыс. пациентов с гнойными
заболеваниями кожи, подкожной клетчатки и внутренних органов.
53.
Антибактериальная терапия приактиномикозе
Антибактериальная терапия требует соблюдения целого ряда общих
правил, включающих целенаправленное воздействие на возбудитель
заболевания (актиномицеты и другие бактерии).
Группы антибактериальных препаратов, наиболее
часто используемых при лечении актиномикоза:
•тетрациклины;
•пенициллины; (наиболее часто рекомендуемые)
•карбопенемы;
•линкозамины;
•аминогликозиды;
•цефалоспорины.
Основа лечения актиномикоза — длительная антибактериальная терапия.
Продолжительность лечения и его эффективность зависят от локализации,
распространенности инфекционного процесса и своевременности диагностики.
54.
С целью дезинтоксикации внутривенно вводят гемодез,реополиглюкин с добавлением витаминов (4—10 вливаний).
Важным компонентом терапии является подавление жизнедеятельности актиномицет и сопутствующей флоры.
Повышение общей реактивности организма.
Гемотерапия. Гемотрансфузии одногруппной крови — 1 раз в
неделю, всего 4–6 раз. Первый раз — 50 мл; второй — 75 мл; третий
— 100 мл; четвертый — 125 мл; пятый – 150 мл; шестой — 175 мл.
Аутогемотерапия. Инъекции через день: первый раз – 3 мл; второй –
5 мл; третий – 7 мл; четвертый – 9 мл; пятый –10 мл; шестой —
десятый раз – 10 мл.
Витаминотерапия: Поливитамины, витамины групп С, В1, В12.
Адаптогены: Дибазол, женьшень, экстракт алоэ.
55.
Гипербарическая оксигенация в барокамереФизиотерапевтические методы лечения
УФ-облучение, флюктуоризация. Ультразвук
(импульсный режим, интенсивность 0,05—0,5
Вт/см2 — 10 мин) гелий-неоновый лазер (плотность
воздействия 0,3 мВт/см2), электрофорез 3—10
процедур (с хлоридом кальция, димексидом,
димедролом, лидазой, йодом), монофорез с КУФ,
ионофорез с гидрокортизоном, парафинотерапия
56.
Профилактика Актиномикоза:Гигиена полости рта, своевременное лечение
зубов, воспалительных изменений миндалин и
слизистой оболочки полости рта.
Специфическая профилактика не разработана.
Мероприятия в очаге не проводят.








































 medicine
medicine