Similar presentations:
Александера болезнь
1. Александера болезнь
Работу выполнила:студентка педиатрического
факультета
группы 101
Лукина Диля Александровна
Проверила:
к.б.н.,доцент
Нигметзянова Мария Владимировна
2. Болезнь Александера
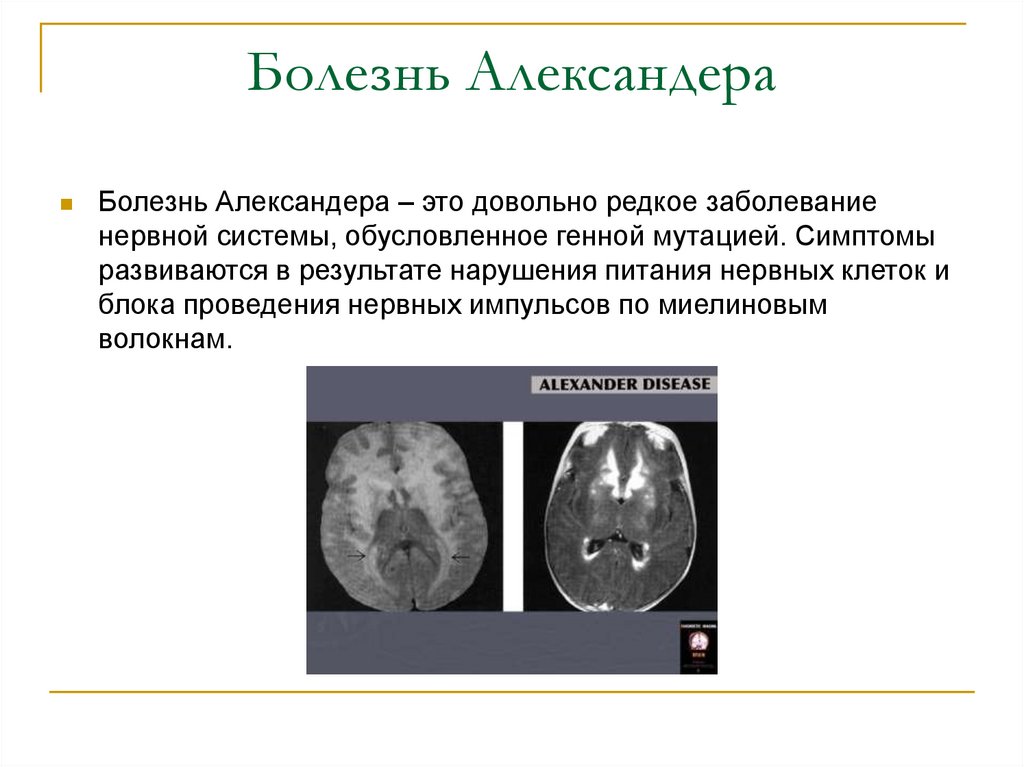
Болезнь Александера – это довольно редкое заболеваниенервной системы, обусловленное генной мутацией. Симптомы
развиваются в результате нарушения питания нервных клеток и
блока проведения нервных импульсов по миелиновым
волокнам.
3. Открытие
Впервые заболевание было описано патологоанатомом Александеромв 1949 году. Болезнь характеризуется неуклонно прогрессирующим
течением. Распространенность болезни Александера достоверно не
изучена ввиду малой встречаемости этой патологии. Описано около
500 случаев заболевания в США; проведенное
в Японии исследование выявило наличие
1 случая заболевания на 2 700 000 человек.
Теоретически подсчитана вероятность
возникновения болезни Александера в
человеческой популяции – 1:3 000 000.
Точно известно, что возникновение
заболевания не зависит от расы, пола,
места проживания на Земном шаре.
4. Причины
В 95% случаев болезнь Александера развивается в результате мутациив гене, расположенном на 17-й хромосоме. Обычно мутация возникает
спонтанно, то есть родители являются совершенно здоровыми, их
генотип не имеет подобных изменений. Скорее всего, изменение гена
происходит в отцовской хромосоме во время сперматогенеза, и если
такой «аномальный» сперматозоид оплодотворяет яйцеклетку, то тогда
и развивается болезнь у ребенка.
У 5% людей, у которых диагностирована болезнь Александера,
подобный или иной генетический дефект не обнаруживается, то есть
причина развития остается неизвестной.
5.
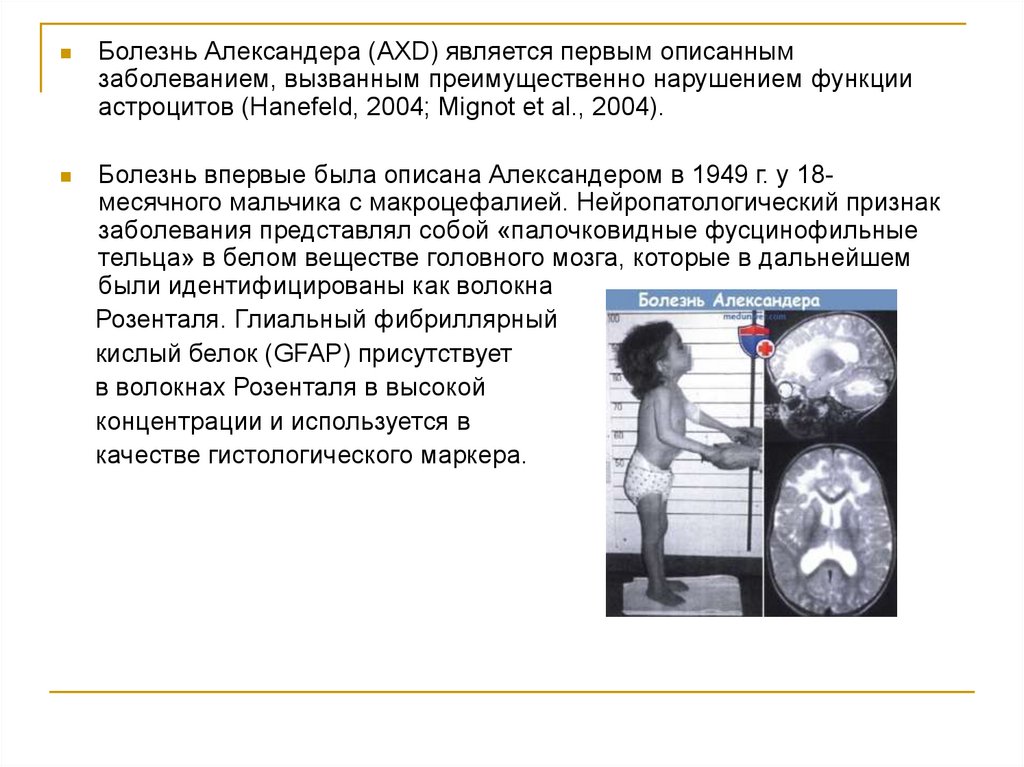
Болезнь Александера (AXD) является первым описаннымзаболеванием, вызванным преимущественно нарушением функции
астроцитов (Hanefeld, 2004; Mignot et al., 2004).
Болезнь впервые была описана Александером в 1949 г. у 18месячного мальчика с макроцефалией. Нейропатологический признак
заболевания представлял собой «палочковидные фусцинофильные
тельца» в белом веществе головного мозга, которые в дальнейшем
были идентифицированы как волокна
Розенталя. Глиальный фибриллярный
кислый белок (GFAP) присутствует
в волокнах Розенталя в высокой
концентрации и используется в
качестве гистологического маркера.
6.
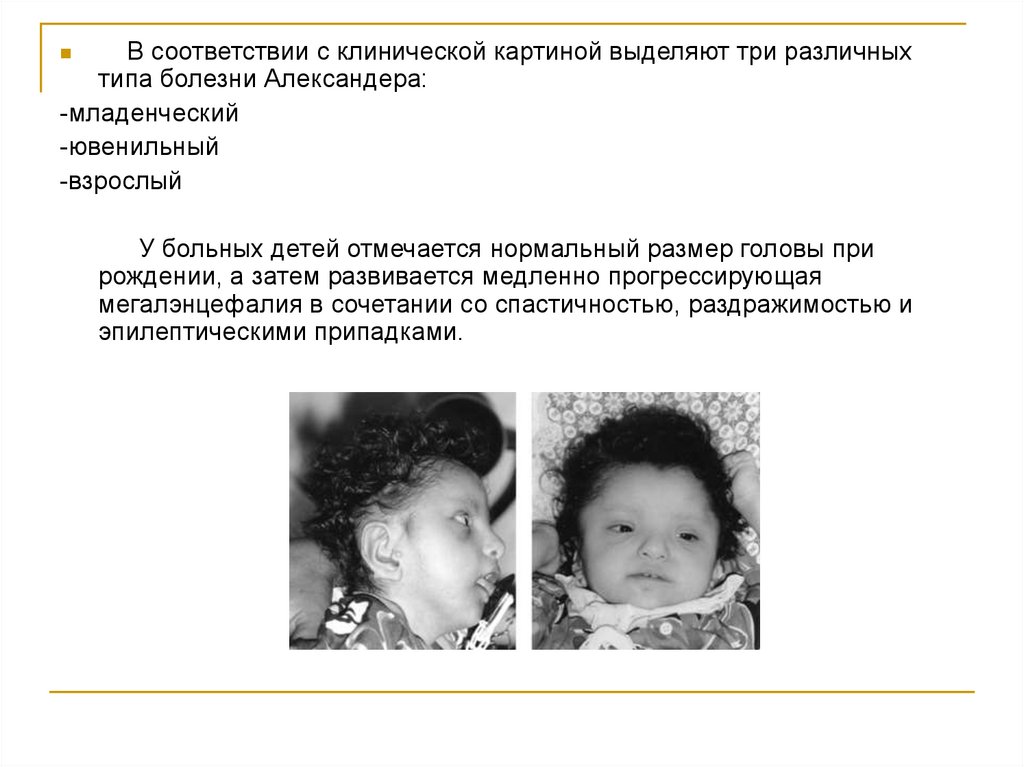
В соответствии с клинической картиной выделяют три различныхтипа болезни Александера:
-младенческий
-ювенильный
-взрослый
У больных детей отмечается нормальный размер головы при
рождении, а затем развивается медленно прогрессирующая
мегалэнцефалия в сочетании со спастичностью, раздражимостью и
эпилептическими припадками.
7. Младенческая форма
Младенческая форма развивается в раннем детском возрасте. У такихдетей плохой аппетит, они часто срыгивают вплоть до рвоты. Отмечается
патологически быстрое увеличение размеров головы, нарастание
внутричерепного давления. По мере роста и развития ребенка развивается
мышечная слабость в конечностях наряду с повышенным мышечным тонусом
На фоне парезов в конечностях появляются непроизвольные движения:
выкручивающие, червеобразные движения в пальцах рук, повороты головой с
фиксацией позы. Возможны судорожные эпилептические припадки.
Страдает интеллект: дети не узнают близких, их не радуют игрушки, они не
овладевают навыками (например, не могут нанизать кольца на пирамидку в
соответствующем возрасте). Также нарушается координация движений,
наблюдаются подергивания глазных яблок (нистагм). Самостоятельная
ходьба практически невозможна. Заболевание неуклонно прогрессирует и
заканчивается смертью в течение 2-3 лет.
8. Ювенильная форма
Ювенильная форма проявляет себя несколько позже, в возрасте от 4до 14 лет, в среднем – около 9 лет. Хотя отдельные признаки
заболевания могут появиться и раньше – в 2-3 года, но обычно их не
связывают с болезнью Александера. Такие детки несколько отстают в
нервно-психическом развитии, страдают от судорог. У них голова имеет
больший размер по сравнению со сверстниками (но не настолько
больший по сравнению с инфантильной формой). Несколько позже
присоединяются нарушения речи (смазанность, нечеткость),
поперхивание при приеме пищи,
а затем и при глотании воды. Голос
приобретает гнусавый оттенок.
Движения языком затрудняются. Все эти
изменения формируют бульбарные и
псевдобульбарные расстройства,
а возникают в результате поражения ствола
мозга.
9. Взрослая форма
Взрослая форма развивается в сроки от 20 до 70 лет. Клиническиесимптомы довольно разнообразны, поскольку могут быть отражением
патологии любого участка головного мозга. Чаще всего это парезы и
параличи с повышенным мышечным тонусом, нарушения координации
движений и равновесия, непроизвольные неконтролируемые
движения, нарушения речи и глотания. Снижение интеллекта
незначительное. Часто выявляется нистагм и нарушение
содружественных (одновременных и однонаправленных) движений
глазными яблоками. Болезнь прогрессирует и неизбежно
заканчивается летальным исходом (обычно от присоединения
интекуррентных инфекций).
10. Диагностика
Диагностика заболевания прижизненно довольно затруднительна,потому что клинических симптомов, свойственных только болезни
Александера, нет. И специфических изменений ни один из методов
исследования не выявляет (не считая генетического анализа, который,
тем не менее, необходимо еще назначить, подозревая эту болезнь).
При магнитно-резонансной томографии головного мозга (МРТ) при
болезни Александера выявляется демиелинизация различных отделов
мозга (при инфантильной и юношеской формах — преимущественно в
лобных с распространением на другие области,
при взрослой – более выражена в мозжечке
и стволе мозга).
При электроэнцефалографии регистрируют изменения
биоэлектрической активности мозга в лобных отделах
.
11. Лечение
Сегодня медицина не располагает эффективными способами леченияболезни Александера. Возможно, будущее в этом направлении принадлежит
генной инженерии.
После установления диагноза обычно проводят симптоматическую
терапию, позволяющую облегчить и продлить жизнь больному:
при парезах назначают стимуляторы нервно-мышечной проводимости
(Нейромидин);
при спастичности мышц – миорелаксанты (Баклофен, Сирдалуд,
Мидокалм);
при эпилептических припадках – противосудорожные препараты
(Вальпроаты, Сибазон и другие);
для уменьшения непроизвольных движений могут использоваться
нейролептики (Галоперидол, Азалептин и другие).
Для передвижения используют специальные приспособления, в том числе
ортопедические. Пик болезни позволяет передвигаться только с помощью
инвалидной коляски.
12. Список использованной литературы
Васин Р. А., Красников М. А., Васина С. В. Младенческая формаболезни Александера (описание клинического наблюдения и обзор
литературы). Журнал «Вопросы нейрохирургии» имени Н.Н.
Бурденко. 2016
«Болезнь Александера с поздним началом»Текст научной статьи по
специальности «Клиническая медицина» Руденская Е.Г.,Захарова Е.Ю.
Павлючкова А.И., Котов А. С. Клинический случай юношеской формы
болезни Александера, вызванной ранее не описанной мутацией в гене
GFAP. Русский журнал детской неврологии 2021;
Alexander WS (1949) Прогрессирующая фибриноидная дегенерация
фибриллярных астроцитов, связанная с умственной отсталостью у
младенца









 medicine
medicine








