Similar presentations:
Бронхообструктивный синдром
1.
БРОНХООБСТРУКТИВНЫЙСИНДРОМ
(дифференциальная диагностика)
Лекция для студентов 6 курса лечебного факультета
Первый Московский Государственный
Медицинский Университет
им. И.М.Сеченова
(Сеченовский университет)
профессор О.А Цветкова
2.
Определение бронхиальной обструкцииБронхиальная обструкция – ограничение потока воздуха через
дыхательные пути, вызванное различными гетерогенными причинами и их
сочетаниями, лежащих
в основе развития особенностей заболеваний бронхиального дерева
различной этиологии.
• Бронхоспазм
• Гиперпродукция слизи
• Перестройка и гиперплазия стенок мелких дыхательных путей в
следствии хронического воспаления
• Отек стенок бронхов и мелких дыхательных путей
• Гипервоздушность легких с формированием «воздушных ловушек» в
следствие прогрессирование эмфиземы
3.
Бронхообструктивный синдромне является
самостоятельной
нозологической формой
и не может фигурировать
в качестве диагноза
4.
ОСНОВНЫЕ МЕХАНИЗМЫБРОНХИАЛЬНОЙ ОБСТРУКЦИИ
• Спазм гладкой
мускулатуры бронхов
• Гиперсекреция слизи
• Нарушение
дренажной функции
бронхов
• Отек слизистой
оболочки бронхов
• Клеточное воспаление
• Перибронхиальный
фиброз
• Рубцовый стеноз бронхов
• Пролапс мембранозной
части трахеи и бронхов
• Сдавление бронха
эмфизематозной тканью
• Сдавление бронха
объемным процессом из
вне
• Объемные образования в
просвете трахеи и
бронхов
5.
Бронхообструктивный синдром(патогенетическая классификация)
(Тер. Архив N 3, 1975г.),
1. Гетероаллергический
2. Аутоиммунный
3. Инфекционно-воспалительный
4. Обтурационный
5. Ирритативный
6. Гемодинамический
7. Эндокринно-обменный
8. Неврогенный
9. Токсический
6.
Гетероаллергический БОС• Бронхиальная астма
• Анафилактическая
или
анафилактоидная реакция в
виде бронхоспазма
7.
GINA – Глобальнаястратегия
лечения и
Основной документ,
определяющий
профилактики
бронхиальной
астмы
диагностику
и лечение астмы
в мире (восприятие врача)
GINA
Глобальная стратегия
лечения и
профилактики
бронхиальной астмы
Последний пересмотр – в 2019г.
www.ginasthma.org
8.
Восприятие пациента…9.
ОпределениеБронхиальная астма (БА) - это хроническое
воспалительное заболевание дыхательных путей, в
котором играют роль многие клетки и клеточные
элементы.
Хроническое воспаление обусловливает развитие
бронхиальной гиперреактивности, приводящей к
повторным эпизодам свистящих хрипов, одышки,
чувства заложенности в груди и кашля, обычно ночью
или ранним утром.
Эти эпизоды обычно связаны с генерализованной
бронхиальной обструкцией различной выраженности,
обратимой спонтанно или под действием лечения.
GINA 2010
10.
Ключевые положения:• Астма – независимо от тяжести – является
хроническим воспалительным
заболеванием дыхательных путей.
• Отношение к БА как к воспалительному
заболеванию влияет на постановку диагноза,
профилактику и лечение.
• Вариабельность БА.
11.
Распространенность и смертностьот БА в мире
Бронхиальная астма – одно из
наиболее распространенных
хронических заболеваний у детей
и взрослых: по данным ВОЗ, во
всем мире БА страдают до 300
млн человек.
По оценкам, от астмы умирают
250 000 человек в год
GINA 2007: www.ginasthma.org
12.
Высокие показатели заболеваемостибронхиальной астмой во всем мире
• По имеющимся оценкам бронхиальной
астмой страдают 300 миллионов
человек во всем мире
• К 2025 году их число увеличится еще
на 100 млн человек
Masoli M, et al. Allergy 2004
13.
Ущерб от БА• Затраты, связанные с БА, зависят от уровня контроля над
заболеванием у конкретного пациента и эффективности
предупреждения обострений.
• Стоимость неотложной терапии выше, чем стоимость
планового лечения.
• БА может наносить финансовый ущерб семьям пациентов.
• Лечение БА в соответствии с международными
рекомендациями может приводить к экономии средств
С точки зрения пациента и общества, для достижения контроля
над БА требуются значительные затраты, однако
неадекватное лечение бронхиальной астмы обходится намного
дороже.
GINA 2007: www.ginasthma.org
14.
Симптомы бронхиальной астмы ограничиваютповседневную активность
Является ли бронхиальная астма преградой на пути?..
Dockrell M, Partridge MR, Valovirta E. Allergy 2007:62:134–41
15.
Биологические маркеры БА• Эозинофильная инфильтрация.
• Повышение уровня эозинофильной пероксидазы,
катионного протеина, протеина гранул.
• Высокий уровень IgE в сыворотке крови.
• Повышенная концентрация оксида азота (NO)
в выдыхаемом воздухе.
16.
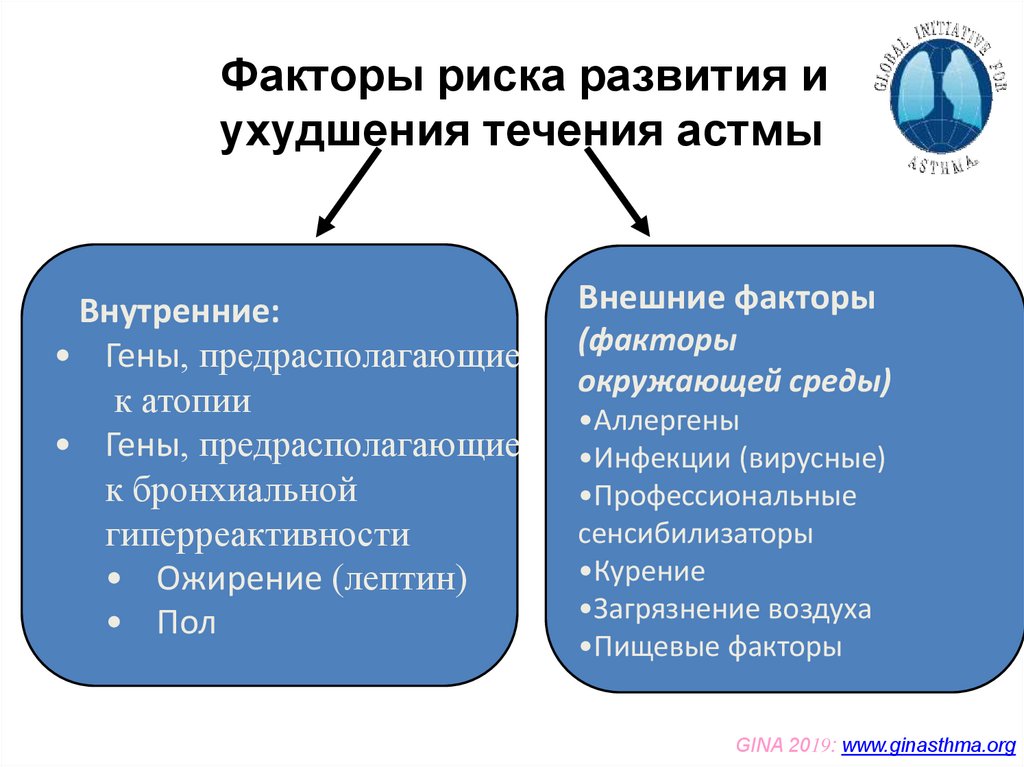
Факторы риска развития иухудшения течения астмы
Внутренние:
• Гены, предрасполагающие
к атопии
• Гены, предрасполагающие
к бронхиальной
гиперреактивности
• Ожирение (лептин)
• Пол
Внешние факторы
(факторы
окружающей среды)
•Аллергены
•Инфекции (вирусные)
•Профессиональные
сенсибилизаторы
•Курение
•Загрязнение воздуха
•Пищевые факторы
GINA 2019: www.ginasthma.org
17.
Классификация БА по GINAКлассификация БА по степени тяжести не всегда
позволяет принимать решение об изменении текущей
терапии у конкретного пациента, т.к.:
•степень тяжести БА зависит не только от тяжести основного
заболевания, но и от ответа на терапию, от сопутствующих болезней
•может меняться в динамике
•не позволяет прогнозировать риск развития обострений БА и других
неблагоприятных последствий
•Поэтому
руководством
GINA
была
рекомендована
классификация астмы ПО УРОВНЮ КОНТРОЛЯ (контролируемая,
частично контролируемая и неконтролируемая БА)
•Контроль» «означает
заболевания (эпизодов)
устранение
клинических
проявлений
18.
Контроль над астмой определяетсякак:
• Отсутствие (допустимо≤ 2 эпизодов в неделю) дневных
симптомов
•Отсутствие ограничений повседневной активности, включая
физические нагрузки
•Отсутствие ночных симптомов или пробуждений из-за астмы
•Отсутствие (≤ 2 эпизодов в неделю) потребности в препаратах
«скорой помощи»
•Нормальные или почти нормальные показатели функции легких
•Отсутствие обострений
GINA 2007: www.ginasthma.org
19.
GINA: Уровни контроля над БАКонтролируемая БА
(все перечисленное)
Частично
контролируемая БА
(наличие любого
проявления в
течение 1 недели)
Дневные симптомы
Нет (≤ 2 эпизодов в
неделю)
> 2 эпизодов в неделю
Ограничение
активности
Нет
Есть – любой
выраженности
Ночные симптомы/
пробуждения из-за БА
Нет
Есть
Потребность в
препаратах «скорой
помощи»
Нет (≤ 2 эпизодов в
неделю)
> 2 эпизодов в неделю
Функция легких (ПСВ
или ОФВ1)
Норма
<80% от должного или
лучшего показателя
и/или…
Обострения
Нет
≥ 1 за последний год
…любая неделя с
обострением*
Характеристики
*По определению, неделя с обострением – это неделя неконтролируемой БА.
Неконтролируемая
БА
Наличие 3 или
более признаков
частично
контролируемой БА
в течение любой
недели
20.
Больные переоценивают свой контроль над БА2337 больных с неконтролируемой астмой
оценивали свой контроль как:
40
37
34
35
% Больных
30
25
20
15
10
6
5
0
"Полный"
"Хороший"
40% больных с
неконтролируемой
астмой считали,
что «хорошо» или
11
11
«полностью»
контролируют
астму
"Неплохой"
"Плохой"
"Отсутствует"
NHWS: Популяционное одномоментное исследование, проведенное в 2006 г. и включавшее 2337 больных БА во Франции
(n=476), Германии (n=486), Италии (n=223), Испании (n=227) и Великобритании UK (n=915). Отсутствие контроля =
оценка за АСТ < 20 баллов.
Desfougeres JL et al. Accepted. ERS 2007
21.
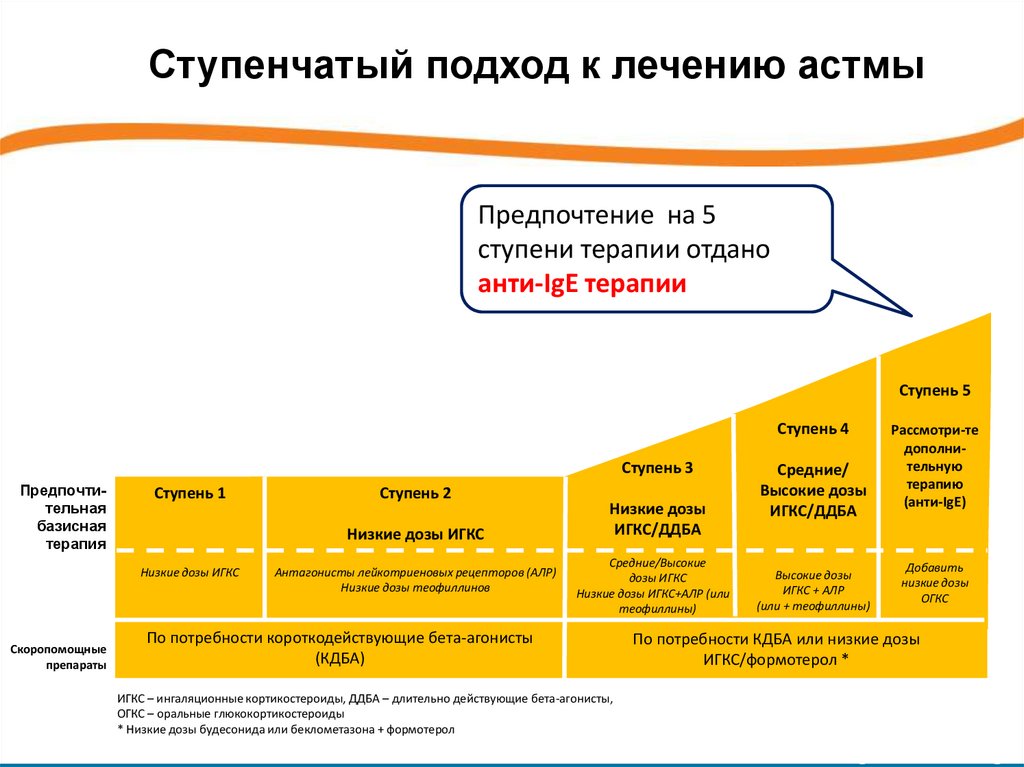
Ступенчатый подход к лечению астмыПредпочтение на 5
ступени терапии отдано
анти-IgE терапии
Ступень 5
Ступень 4
Ступень 3
Предпочтительная
базисная
терапия
Другие
препараты
Скоропомощные
препараты
Ступень 1
Ступень 2
Низкие дозы ИГКС
Низкие дозы ИГКС
Антагонисты лейкотриеновых рецепторов (АЛР)
Низкие дозы теофиллинов
Средние/
Высокие дозы
ИГКС/ДДБА
Низкие дозы
ИГКС/ДДБА
Средние/Высокие
дозы ИГКС
Низкие дозы ИГКС+АЛР (или +
теофиллины)
По потребности короткодействующие бета-агонисты
(КДБА)
ИГКС – ингаляционные кортикостероиды, ДДБА – длительно действующие бета-агонисты,
ОГКС – оральные глюкокортикостероиды
* Низкие дозы будесонида или беклометазона + формотерол
Высокие дозы
ИГКС + АЛР
(или + теофиллины)
Рассмотри-те
дополнительную
терапию
(анти-IgE)
Добавить
низкие дозы
ОГКС
По потребности КДБА или низкие дозы
ИГКС/формотерол *
GINA, www.ginasthma.org
22.
Новые подходы в терапии ТБАОснову контролирующей фармакотерапии БА
составляют ингаляционные глюкокортикостероиды
в виде монотерапии или в комбинации с длительно
действующими бета 2-агонистами (ДДБА)или
длительнодействующими
антихолинэргическими
бронхолитиками (ДДАХ), или анатагонистами
лейкотриеновых рецепторов
23.
Возможные диагностические критерииидентификации фенотипа тяжелой эозинофильной
астмы (ТЭА) (адапт. из Buhl R. et al., 2017 [17])
Большие критерии ТЭА
1. Подтвержденный диагноз
тяжелой БА.
2. Персистирующая эозинофилия
крови (≥300 клеток/мкл) и (или)
мокроты, выявленная в ≥ 2 иссле
дованиях.
3. Частые обострения БА (≥2 за 12 мес.).
4. Зависимость (продолжающаяся
или эпизодическая) от применения
системных ГКС для достижения лучшего контроля над БА
24.
Малые критерии1. Позднее начало БА.
2. Наличие патологии верхних
дыхательных путей (хронические
риносинуситы, часто в сочетании с
назальными полипами).
3. Повышенная активность других
биомаркеров эозинофильного воспаления (FeNO > 50 ppb, периостин,
дипептидилпептидаза-4).
4. Фиксированная бронхиальная обструкция.
5. Воздушные ловушки и наличие
слизистых пробок, обтурирующих
мелкие бронхи
25.
Для подтверждения диагноза тяжелой БАнеобходимо исключить альтернативные
диагнозы, низкую приверженность к
назначенной базисной терапии,
неправильную технику
ингаляции
и
неконтролируемые
сопутствующие заболевания
26.
Новые возможности лечения ТБАБиологические
препараты
моноклональных
антител,
направленные против основных цитокинов, участвующих в
формировании Т2 и неТ2-эндотипов БА.
Интерлейкин-5 (IL-5) является ключевым регулятором активности эозинофилов в патофизиологии БА
Препарат для лечения аллергической ТБА омализумаб
Препараты для лечения
монклональные антитела
меполизумаб
реслизумаб (Синкейро) ,
эозинофильной
ТБА.
анти-IL-5
27.
Меполизумаб• Средство, предназначенное для
внутривенного введения, ориентировано
на людей с тяжелой формой астмы.
• Способно уменьшить зависимость от
стандартных стероидных ингаляторов и
оральных кортикостероидов
• 75, 250 или 750 мг сроком на год
28.
Бронхиальная астма сгипервентиляционным синдромом(ГВС)
ГВС может существенным образом изменять
клиническую картину БА
БА с ГВС должна рассматриваться в качестве
особого психосоматического варианта БА
29.
Диагностические критерии ГВС• Диагностика гипервентиляционных
расстройств при бронхиальной астме
должна основываться прежде всего
на клинической оценке
особенностей соматического и
психического состояния пациента
30.
АУТОИММУННЫЙ БОС• Гранулематоз Черджа-Строса (ЧаргаСтраусса)
• Узелковый артериит
• Аллергический бронхолегочный
аспергиллез (АБЛА)
• Паразитические заболевания
• Биссинозы
• Периодическая болезнь
• Синдром Дреслера
• Посттрансплантационный синдром
31.
Синдром Чердж–Строса(Чарга-Страусса)
Системный
легочный
васкулит
с
преимущественным поражением вен и венул с
гранулематозным воспалением
Диагностические критерии синдрома:
Гиперэозинофилия
Летучие легочные инфильтраты
Тяжелые приступы БОС
Антитела к миелопероксидазе
32.
Синдром Чердж–Строса(Чарга-Страусса)
• Антитела к миелопероксидазе представляют
разновидность антинейтрофильных
цитоплазматических антител (АНЦА)
• Антитела к миелопероксидазе не обладают высокой
специфичностью для диагностики какого-либо
конкретного васкулита, а могут выявляться при всех
АНЦА-ассоциированных васкулитах и родственных
им заболеваниях
• Антитела к миелопероксидазе при синдроме ЧаргСтраусса выявляются у 40-70% больных
33.
Диагностические критерииаллергического бронхолегочного
аспергиллеза (АБЛА)
• тяжелые приступы БОС • значительный уровень
специфических анти• высокая эозинофилия
Aspergillus fumigates (A.f.)
периферической крови
lgG и lgE
(1000 мм)
• положительные PRIG • высокий уровень
тесты с грибковым
общего lgE (1000 нг/мл)
аллергеном (A.f.)
• персистирующие
• наличие роста грибков
инфильтраты в легких
(A.f.)
34.
Паразитические заболевания сбронхообструктивный синдром
Аскаридоз
Лямблиоз
Описторхоз
Стронгилоидоз
Томиксоз
Токсокароз
35.
БиссинозыПыль органического происхождения
Конопля
Хлопок
Шерсть
Лен
Зерно
Производство пива, вина, грибов
36.
Инфекционно-воспалительный БОС• ХОБЛ
• Туберкулез
• Сифилис
37.
«Всемирная инициатива поХОБЛ»
(GOLD – Global Initiative for chronic
Obstructive Lung Disease) - универсальное
руководство по диагностике, лечению и
предотвращению
ХОБЛ
(хронической
обструктивной
болезни
легких),
занимающей 4 место в мире среди причин
смертности
2020г.
38.
ХОБЛПонятие «хроническая
обструктивная болезнь легких» ХОБЛ
(русская аббревиатура от англ.
COPD – chronic obstructive
pulmonary disease)
39.
GOLD 2019 - Глобальная инициатива подиагностике, лечению и предотвращению ХОБЛ
GOLD 2019
характеризующееся
персистирующими
респираторными симптомами и ограничением
скорости воздушного потока,
которое связано с бронхиальными и/или
альвеолярными
нарушениями,
обычно
вызываемыми
значительным
воздействием
повреждающих частиц или газов.
39
GOLD guidelines 2017
www.goldcopd.org
40.
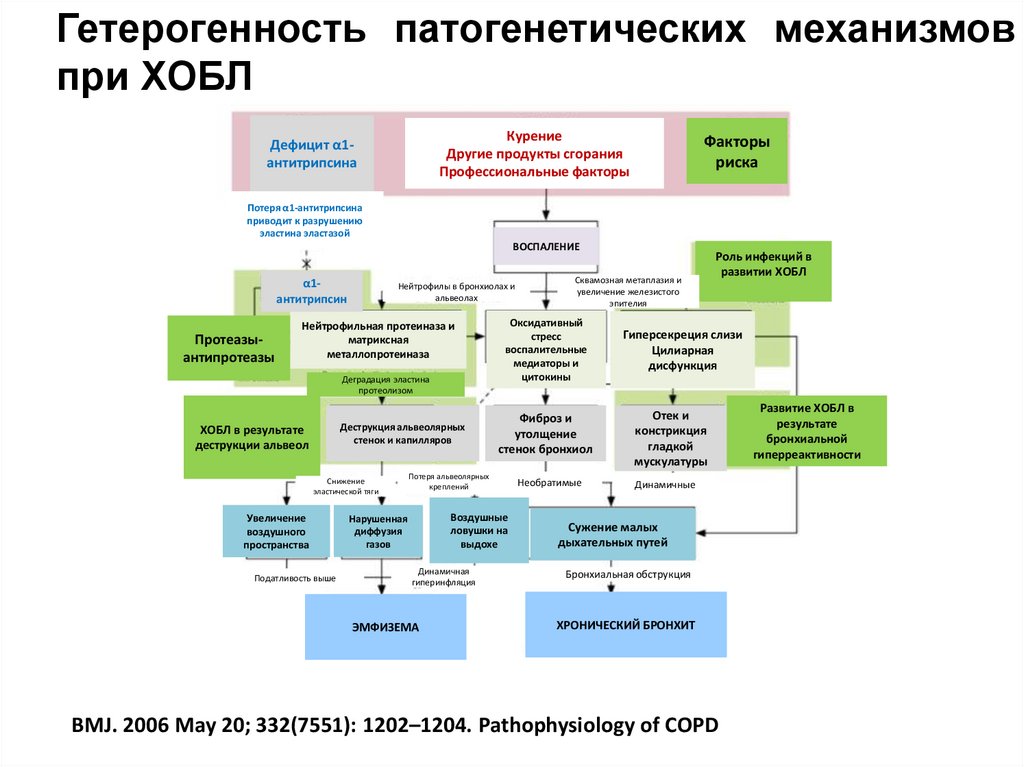
Гетерогенность патогенетических механизмовпри ХОБЛ
Курение
Другие продукты сгорания
Профессиональные факторы
Дефицит α1антитрипсина
Факторы
риска
Потеря α1-антитрипсина
приводит к разрушению
эластина эластазой
ВОСПАЛЕНИЕ
α1антитрипсин
Протеазыантипротеазы
Нейтрофилы в бронхиолах и
альвеолах
Нейтрофильная протеиназа и
матриксная
металлопротеиназа
Деградация эластина
протеолизом
Деструкция альвеолярных
стенок и капилляров
ХОБЛ в результате
деструкции альвеол
Снижение
эластической тяги
Увеличение
воздушного
пространства
Податливость выше
Оксидативный
стресс
воспалительные
медиаторы и
цитокины
Фиброз и
утолщение
стенок бронхиол
Потеря альвеолярных
креплений
Воздушные
ловушки на
выдохе
Нарушенная
диффузия
газов
Динамичная
гиперинфляция
ЭМФИЗЕМА
Сквамозная метаплазия и
увеличение железистого
эпителия
Необратимые
Роль инфекций в
развитии ХОБЛ
Гиперсекреция слизи
Цилиарная
дисфункция
Отек и
констрикция
гладкой
мускулатуры
Динамичные
Сужение малых
дыхательных путей
Бронхиальная обструкция
ХРОНИЧЕСКИЙ БРОНХИТ
BMJ. 2006 May 20; 332(7551): 1202–1204. Pathophysiology of COPD
Развитие ХОБЛ в
результате
бронхиальной
гиперреактивности
41.
ДИАГНОСТИКА ХОБЛФакторы риска развития ХОБЛ.
Внешние: курение, влияние промышленной
биологической и минеральной пыли,
химических веществ, загрязнение
окружающей среды
Внутренние: генетическая
предрасположенность, нарушение роста
легочной ткани, наличие бронхиальной
реактивности или астмы в анамнезе, тяжелые
респираторные инфекции, перенесенные в
детском возрасте.
Жалобы и анамнез.
Симптомы ХОБЛ:
кашель (сухой или продуктивный)
нарастающая одышка при физической
нагрузке или в покое
Преимущественно развитие болезни в
возрасте старше 40 лет,
Частота обострений ХОБЛ (0-1 нечастые
обострения или ≥2 – частые обострения)
Данные спирометрического исследования
ОФВ1/ФЖЕЛ после пробы с бронхолитиком менее 0,7 – критерий постановки диагноза ХОБЛ
Определение степени тяжести нарушения бронхиальной проходимости: от легкой до крайне тяжелой
(спирометрическая классификация ХОБЛ).
Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2018. http://www.goldcopd.org/
Федеральные клинические рекомендации по лечению ХОБЛ, 2017
http://spulmo.ru/obrazovatelnye-resursy/federalnye-klinicheskie-rekomendatsii/
42.
ОЦЕНКА СТАТУСА КУРЕНИЯИндекс курящего человека (ИКЧ) - число выкуренных
сигарет в сутки × стаж курения в годах (пачка-лет).
Индекс курящего более 10 пачка/лет —
фактор риска ХОБЛ
Movahed M-R, Milne N. Association between amount of smoking with chronic cough and sputum
production. The Internet Journal of Pulmonary Medicine. 2007;7:1-5.
Более 20 пачка/лет + наличие
респираторных симптомов –
высокая вероятность наличия ХОБЛ
Spyratos D, Chloros D, Sichletidis L. Hippokratia. 2012 Jan-Mar; 16(1): 17–22.
43.
ОЦЕНКА ДАННЫХ СПИРОМЕТРИИ ПРИ ХОБЛОФВ1/ФЖЕЛ после пробы с бронхолитиком менее 0,7 – критерий постановки
диагноза ХОБЛ
Бронходилатационный тест (проба с бронхолитиком)
400 мкг сальбутамола (β2-агонист) → повторная спирометрия через 15-30 минут
бронходилатационный тест считается положительным, если после ингаляции
бронходилататора коэффициент бронходилатации (КБД) по ОФВ1 составляет не менее 12%,
и при этом абсолютный прирост составляет 200 мл и более
Спирометрическая классификация ХОБЛ
Стадия
ХОБЛ
I
Степень тяжести
ОФВ1/ФЖЕЛ
Легкая
< 0,7 (70 %)
ОФВ1, % от должного после пробы с
бронхолитиком (сальбутамол 400 мкг)
ОФВ1 80%
II
Среднетяжелая
< 0,7 (70 %)
50%≤ОФВ1< 80%
III
Тяжелая
< 0,7 (70 %)
30%≤ОФВ1< 50%
IV
Крайне тяжелая
< 0,7 (70 %)
ОФВ1 < 30% или < 50% в сочетании с хронической
дыхательной недостаточностью
Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2018. http://www.goldcopd.org/
Федеральные клинические рекомендации по лечению ХОБЛ, 2017 http://spulmo.ru/obrazovatelnye-resursy/federalnye-klinicheskie-rekomendatsii/
44.
ОЦЕНКА СИМПТОМОВ ХОБЛМодифицированная шкала mMRC
(Modified Medical Research Council
Dyspnea Scale): степень выраженности одышки.
Симптомы (одышка) считаются выраженными, если больной
по шкале mMRC набирает 2 и более баллов1.
Тест CAT (COPD Assessment Test):
влияние ХОБЛ на повседневную жизнь и самочувствие
пациентов.
Включает 8 вопросов, при результате 10 и более баллов,
следует считать, что у больного выраженные симптомы2
1. Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA: Usefulness of the Medical Research Council (MRC) dyspnoea scale as a
measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999; 54: 581–586.
2. Jones PW, Harding G, Berry P, Wiklund I, Chen WH, Kline Leidy N: Development and first validation of the COPD Assessment Test. Eur Respir J
2009; 34: 648–654.
45.
ФОРМУЛИРОВКА ДИАГНОЗА ХОБЛ«Хроническая обструктивная болезнь лёгких…»
и далее следует оценка:
Степени тяжести (I – IV) нарушения бронхиальной проходимости
Выраженности клинических симптомов: выраженные (CAT≥10,
mMRC≥2,), невыраженные (CAT<10, mMRC<2, CCQ<1)
Частоты обострений: редкие (0 – 1), частые (≥2)
Фенотипа ХОБЛ (если это возможно)
Сопутствующих заболеваний.
Федеральные клинические рекомендации по лечению ХОБЛ, 2017
http://spulmo.ru/obrazovatelnye-resursy/federalnye-klinicheskie-rekomendatsii/
46.
Механизмы, лежащие в основеограничения скорости воздушного потока при ХОБЛ
Болезнь мелких бронхов
Воспаление бронхов
Ремоделирование бронхов
Закупорка просвета бронхов
Увеличение сопротивления дыхательных путей
Деструкция паренхимы
Потеря альвеолярных прикреплений
Уменьшение эластической тяги
Ограничение скорости воздушного потока
47.
Дефицит альфа1-антитрипсина• Снижение антипротеолитической активности
легочной ткани при врожденном гомозиготном
дефиците
Диагностика
• Определение содержание альфа 1
антитрипсина в сыворотке
• Специфическое фенотипирование
48.
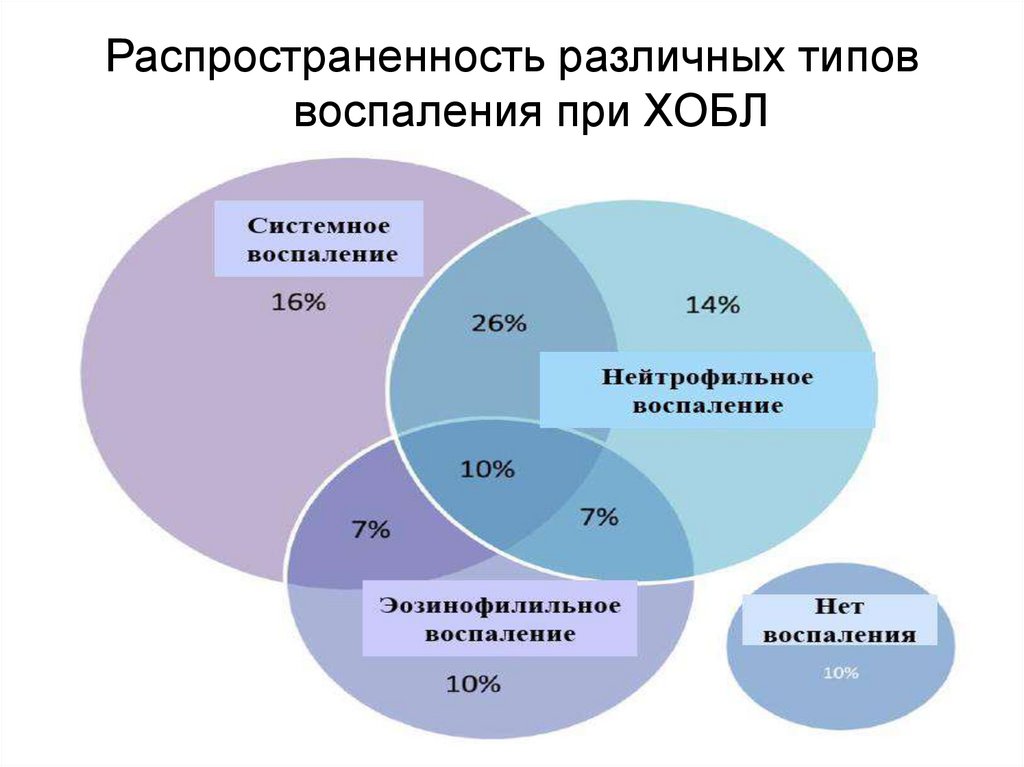
Распространенность различных типоввоспаления при ХОБЛ
49.
Фенотипы ХОБЛЛечение зависит от фенотипа
Эмфизематозный
Бронхитический
Эозинофильный
АКО синдром (БА и ХОБЛ)
ХОБЛ с бронхоэктазами
50.
ОСНОВНЫЕ ТИПЫ ПАЦИЕНТОВ С ХОБЛЭмфизематозный
Бронхитический
«Розовые пыхтелки» «Синие с одышкой»
51.
Новые подходы в терапииХОБЛ
• ингаляционные стероды: мометазон (Асманекс
Твистхейлер), циклезонид (Aльвеско)
• длительно действующие бета 2-агонисты
индакатерол - Онбрез бризхайлер капсулы с
порошком для ингаляций 150-300мкг
• Спирива ХандиХалер капсулы 18мкг, Спирива
Респимат раствор 2,5мкг - ингаляторы
• ингибиторы фосфодиэстеразы 4 (PDE4)
рофлумиласт (Даксас таблетки 0,5мг в сутки),
циломиласт
52.
Характерные признаки бронхиальной астмыи хронической обструктивной болезни лёгких
Общие признаки:
Кашель, одышка, отхождение мокроты, обострение заболевания на фоне
респираторной вирусной инфекции
БА
Отличия:
возраст
Вариабель-ность
респираторных
жалоб
Стресс
postОФВ1
ФВД ремиссия
экспозиция
рентген
ХОБЛ
Молодой до 30 лет ИК, дебют после 40 лет
Меняется за 2-3 медленное
месяца прогрессирование
+++++++ +/>15%(+400ml) <12%(+/-200ml)
НОРМА Прогрессирование
аллерген КУРЕНИЕ↓
норма Буллезная ЭМФИЗЕМА
53.
ТУБЕРКУЛЕЗ ЛЕГКИХ• 1) метатуберкулезный БОС,
возникающий при длительно текущем
активном ТЛ
• 2) посттуберкулезный БОС,
развивающийся после излечения
активного ТЛ на фоне остаточных
посттуберкулезных изменений в легких
54.
ТУБЕРКУЛЕЗ ЛЕГКИХ(патоморфология)
• Мета и посттуберкулезный
пневмосклероз
• нарушение архитектоники легочной
ткани
• деформация бронхов
• образование бронхоэктазов
• воспалительные изменения слизистой
оболочки бронхов с нарушением
системы местной защиты
55.
ТУБЕРКУЛЕЗ ЛЕГКИХ(патогенетические факторы)
• туберкулиновая аллергия, в развитии
которой существенную роль играет
гистамин
• бронхиальная
гиперреактивность
параспецифическая реакция слизистой
оболочки
дыхательных
путей,
обусловленная рефлекторным влиянием
туберкулезной интоксикации и действием
ряда биологически активных веществ
56.
Обтурационный БОС• Внешние процессы
• туберкулез
трахеобронхиальных
• загрудинный зоб
лимфоузлов
• рак щитовидной
железы с прорастанием • саркоидоз
• опухоль средостения
• тимома
• врожденная аномалия
• паралич n. recurens
• медиастенит
• аневризма аорты,
• инородное тело в
сердца
пищеводе
57.
Обтурационный БОС (заболеваниятрахеи и бронхов)
• круп
• Стеноз бронхов
(туберкулез, сифилис)
• муковисцидоз
• Синдром обструктивного
апноэ сна (СОАС)
• Синдром дисфункции
голосовых связок
• легочные ателектазы,
пневмоторакс
• опухоли
(доброкачественные,
злокачественные)
• бронхиолит
• инородные тела
• Функциональные
нарушения трахеи
• Post - nasal drip syndrom
58.
САРКОИДОЗ (саркоид Бека, болезньБенье-Бека-Шаумана)
• Саркоидоз является системным воспалительным
заболеванием неизвестной природы,
характеризующимся образованием
неказеифимцирующихся гранулем с развитием
продуктивного воспаления, мультисистемным
поражением с определенной частотой вовлечения
различных органов и активацией Т-клеток в месте
гранулематозного воспаления с высвобождением
различных хемокинов и цитокинов
• Саркоидоз относится к заболеваниям, при которых
только исследование тканевого материала позволяют
получить диагностически значимые данные.
• В мировой практике используют различные методы
проведения биопсии.
59.
Муковисцидоз• Наследственное
• Системная дисфункция экзокринных желез в
результате нарушения синтеза белка,
обеспечивающего транспорт ионов хлора
• Внутриклеточное увеличение концентрации
хлора
• Переход катионов натрия и воды из просвета
протоков экзокринных желез в клетки –
уменьшая вязкость секрета, обтурируя
секретом протоки ( в том числе и
бокаловидных клеток бронхов)
60.
Функциональные нарушения трахеи• Гипотония мембранозной части
трахеи
• Спадение (пролапс) мембранозной
части трахеи наступает на выдохе и
при кашле, что ведет к частичному
или
полному
закрытию
воздухоносных путей
61.
Функциональные нарушения трахеи(причины)
Идиопатический
• Вторичный
при гнойно-воспалительных процессах, парагриппе, респираторносинтициальная вирусная инфекция, аденовирусное поражение
У лиц определенных профессий: стеклодувов, водолазов, летчиков, шахтеров.
У больных, длительно страдающих БА и принимающих ингаляционные
кортикостероиды присоединяются признаки ЭС в результате стероидного
поражения
Трахеобронхомегалия
Синдромдисплазии соединительной ткани ( Элерса-Данлоса, Марфана)
Анкилозирующий спондилит
Саблевидная трахея
Рецидивирующий полихондрит
Амилоидоз
Остеохондротрахеобронхопатия
Муковисцидоз
ХОБЛ
62.
Функциональные нарушения трахеи(клиника)
• Кашель
• пароксизмальный
• непродуктивный
• Беталепсия
(кратковременная потеря сознания)
• Пароксизмальная одышка
• инспираторная
• экспираторная
63.
Функциональные нарушения трахеи(диагностика)
• Импульсная осцилометрия
• При рентгеноскопии во время выдоха и
кашля можно выявить пролабирование
стенки трахеи
• Мультиспиральная КТ
• Фибробронхоскопия (сужение просвета
трахеи)
64.
Синдром обструктивногоапноэ сна (СОАС)
• состояние, характеризующееся наличием храпа
• периодическим
спадением
тканей
верхних
дыхательных путей на уровне глотки
• прекращением
легочной
вентиляции
при
сохраняющихся
дыхательных
усилиях
обструктивное апноэ (прекращение носо-ротового
потока на 10 секунд и более)
• снижением уровня кислорода крови
• грубой фрагментацией сна
• избыточной дневной сонливостью
65.
Причины СОАСВрожденная узость дыхательных путей
Анатомические дефекты на уровне носа и глотки
(искривление перегородки носа, полипы, увеличение
миндалин, удлиненный небный язычок,
новообразования)
Ретрогнатия и микрогнатия («скошенная» и смещенная
кзади нижняя челюсть)
Сужение дыхательный путей на фоне ожирения
Гипотиреоз
Акромегалия
66.
Механизм обструкции дыхательныхпутей при СОАС
• засыпание
• постепенное расслабление мышц глотки и увеличение
подвижности ее стенок с полным спадением дыхательных
путей и прекращению легочной вентиляции (гипоксемии)
• дыхательные усилия сохраняются и усиливаются в ответ на
развивающуюся гипоксемию с активацией
симпатоадреналовой системы и подъемом АД
• Пробуждение, восстановление контроля над глоточной
мускулатурой, нормализация воздушного потока,
восстановление нормального содержание кислорода в крови
• вновь засыпание.... - …. цикл повторяется снова
• За ночь может отмечаться до 400-500 остановок дыхания
67.
«Это был толстяк с короткой шеей и красным лицом, которыйпостоянно засыпал, начинал храпеть в самых неудобных
ситуациях»
(Чарльз Диккенс - персонаж Джо в «Посмертных записках
Пиквикского клуба»)
68.
Сочетание ХОБЛ с СОАС(синдром перекреста)
• Циклические изменения давления в
легочной артерии при обструктивном апноэ
сна
• Гипоксическая вазоконстрикция ветвей в
системе легочной артерии.
• Легочная гипертензия
• Правожелудочковая недостаточность
• Дыхательная недостаточность с
гиперкапнией
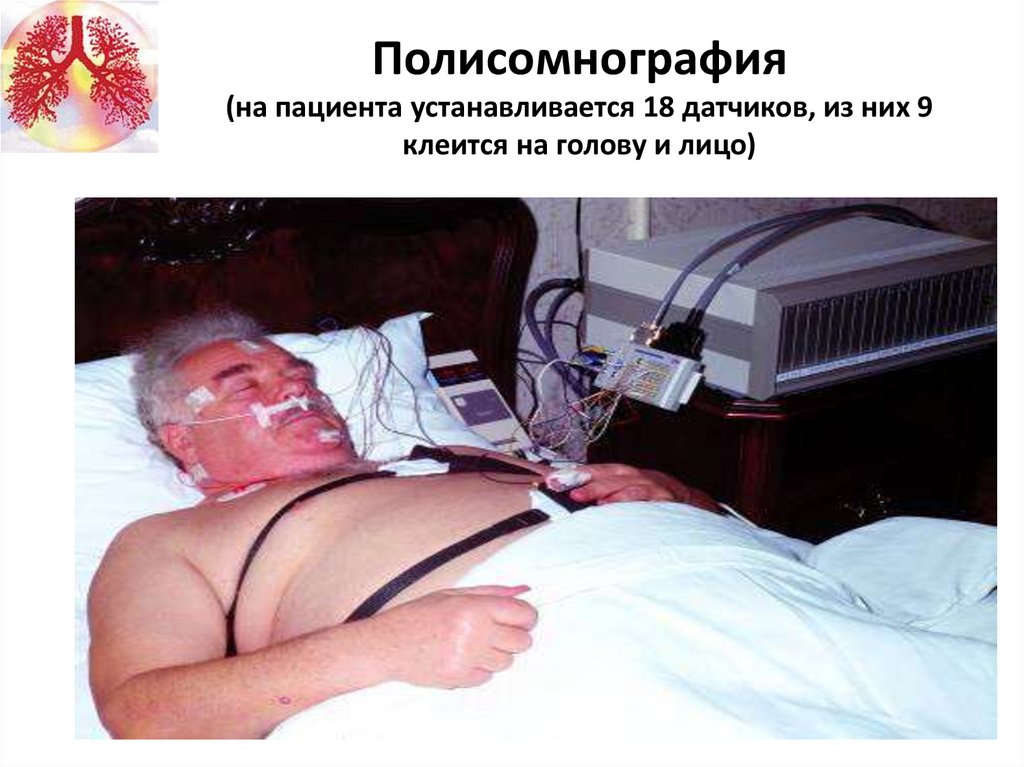
69.
Полисомнография(на пациента устанавливается 18 датчиков, из них 9
клеится на голову и лицо)
70.
Инструментальная диагностика СОАСПолисомнография
(метод длительной регистрации различных функций организма в период
ночного сна)
1. Электроэнцефалограмма (ЭЭГ)
2. Электроокулограмма (движения глаз) (ЭОГ)
3. Электромиограмма (тонус подбородочных мышц) (ЭМГ)
4. Движения нижних конечностей
5. Электрокардиограмма
6. Храп
7. Носоротовой поток воздуха
8. Дыхательные движения грудной клетки и брюшной стенки
9. Положение тела
10. Степень насыщения крови кислородом
71.
Лечение СОАСТренировка мышц языка и нижней челюсти
Наклейки на нос для улучшения носового дыхания ("Breath
Right" фирмы 3М)
Внутриротовое устройство «ЭКСТРА-ЛОР»
Внутриротовое приспособление «Rest Assured» (США)
Увулотомия
Тонзилэктомия
Увулопалатофарингопластика (лазерная пластика,
сомнопластика, криопластика)
Создание постоянного положительного давления в
дыхательных путях (СРАР-терапия –Continuous Positive
Airway Pressure, Auto-CPAP, BiPAP-терапия - двухуровневое
положительное давление)
72.
Проведение CPAP-терапии73.
Синдром дисфункции голосовых связок• Остро возникающие эпизоды нарушения
дыхания, порой протекающими по типу удушья,
что напоминает удушье при БА
• Их отличительная особенность – отсутствие в
базальных отделах легких рассеянных сухих
хрипов, характерных для БА.
• Дистанционно слышны хрипы, по типу
стридора, возникающего при большой группе
заболеваний
74.
Синдром дисфункции голосовых связок• Дифференциально–диагностическое значение
имеет соотношение фазы вдоха и выдоха. При БА
фаза выдоха доминирует
• при БА короткий вдох и продолжительный выдох, а
при синдроме дисфункции голосовых связок,
напротив, выслушивается продолжительный вдох и
короткий выдох
• Вдох сопровождается появлением грубого
дыхательного шума, а выдох свободен от
спастических шумов
• Западение в области югулярной ямки на высоте
вдоха. Этот признак характерен только для больных
с дисфункцией голосовых связок
75.
Post - nasal drip syndromСкопление носового
секрета в носовых ходах с
аспирацией в нижних
отделах дыхательных путей
76.
Бронхообструктивный синдром(патогенетическая классификация)
Смоленский В.С. (Тер.Архив N 3 1975г.)
1. Гетероаллергический
2. Аутоиммунный
3. Инфекционно-воспалительный
4. Обтурационный
5. Ирритативный
6. Гемодинамический
7. Эндокринно-обменный
8. Неврогенный
9. Токсический
77.
Ирритативный БОС• Ожоги химическими
соединениями
• Интратрахеальный наркоз
• Отравляющие вещества
78.
Гемодинамический БОС• Сердечная астма (ИБС, митральные пороки
сердца, миксома левого предсердия с
левожелудочковой недостаточностью)
• Врожденные пороки сердца (дефект
межпредсердной перегородки, «сброс слева
направо»)
• Первичная, вторичная легочная гипертензия
• Тромбоэмболия легочной артерии
79.
Эндокринно-обменный БОС• Карциноидный синдром
• Гипотиреоз
• Гипопаратиреоз
• Предменструальный синдром
80.
Карциноидный синдромОпухоли АПУД системы
(Amine Precursor Uptake and Decarboxylation
- неполное декарбоксилирование предшественников
аминов)
• Переднекишечный кардиноид (респираторный тракт,
желудок, 12-перстная кишка), секретирующий
5-гидрокситриптофан,
гормоны
аденогипофиза,
нейропептиды, серотонин, гистамин
• Среднекишечный
карциноид
(тонкая
кишка,
аппендикс,
правая
часть
ободочной
кишки),
секретирующий
серотонин,
пептиды
группы
тахикинина
• Заднекишечный карциноид (левая часть ободочной и
прямая кишка), секретирующий желудочно-кишечные
пептиды
81.
Карциноидный синдром-диагностика
Специфические маркеры:
• - исследование серотонина в крови
• - метаболита серотонина –
5-гидроксииндолуксусной кислоты (5-ГИУК)
в моче ( более 9-25 мг за сутки) при
исключении из пищи бананов, грецких
орехов, препаратов раувольфии
Неспецифические маркеры:
хромогранин А-норма менее 4,5, если
более 10нмоль/л – в 99% карциноид
82.
Неврогенный БОС• Истерия
• Посткомационный
• Гипервентиляционный
синдром
• Панические атаки
83.
Гипервентиляционный синдром (критериипостановки диагноза)
• факт гипервентиляции при исследовании
функции внешнего дыхания
• пониженная концентрация углекислоты в
крови, т.е. феномен гипокапнии (уровень
выдыхаемого СО2 в конечную фазу
выдоха)
• яркая эмоциональная окраска
клинических проявлений
• устранение проявлений
гипервентиляционного синдрома при
задержки дыхания
84.
Гипервентиляционныйсиндром
Яркие вегетативные признаки:
головокружение
ощущение приближающегося обморока;
болезненное ощущение сердцебиения
страх смерти;
затруднение дыхания
страх удушья
эмоциональная лабильность
вовлечение окружающих людей в
переживания
85.
Синдром дисфункции дыхательных путей(reactive airway dysfunction syndrome – RADS)
• RADS как синдромокомплекс был выделен в
1985 г. у лиц, которые были подвергнуты
массивному ингаляционному воздействию
токсических субстанций на дыхательные
пути
• Канадские исследователи, которые первыми
выделили RADS, описывают клеточные
реакции слизистой дыхательных путей: в
слизистую бронхов мигрируют в основном
нейтрофилы и лимфоциты
86.
Синдром повышенной чувствительности к химическим соединениям (multiplechemical sensitivity syndrome – MCSS)- синдром идиопатической интолерантности к
факторам внешней среды –idiopathic environmental intolerance)
• Головная боль, ухудшение памяти и
внимания, сухость в горле, першение и
чувство нехватки воздуха
• Чувство сдавленной грудной клетки и других
астмаподобных симптомов
• Описанные клинические проявления
связывают с воздействием химических
субстанций, которые могут обнаруживаться в
предельно низких концентрациях
87.
SBS – (sick building syndrome)особый синдромокомплекс, возникающий у
человека от нахождения в помещениях
• ощущения сухости кожи лица,
раздражении глаз (синдром красных глаз),
отмечаются ринит, сухость полости рта и
голосовых связок, охриплость голоса,
удушье и кашель в помещениях,
построенных из бетона и стекла и несущих
высокую электростатическую энергию
88.
Токсический (лекарственный) БОС•Бета-блокаторы
•Ингибиторы АПФ
89.
Бета-блокаторы• экспираторный периферический
коллапс
• раннее экспираторное закрытие
дыхательных путей
90.
Ингибиторы АПФ• Ингибируют ангиотензинпревращающий фермент – киназу 2
• Накапливают кинины (брадикинин,
каллидин)
• Вызывают упорный, нарастающий при
длительном приеме «лающий» сухой
кашель, приступы удушья
• Нарушение вкусовых ощущений






















































































 medicine
medicine








