Similar presentations:
Хронический эндометрит. Современные методы диагностики
1.
Федеральное государственное бюджетное образовательное учреждение высшегообразования «Самарский государственный медицинский университет»
министерства здравоохранения Российской Федерации
Кафедра репродуктивной медицины, клинической эмбриологии и генетики
Хронический эндометрит.
Современные методы диагностики.
Работу выполнила: студентка 605 группы ИКМ
Мантрова А.С.
2.
Хронический эндометрит (ХЭ) - это клиникоморфологический синдром, при котором врезультате персистирующего повреждения
эндометрия инфекционным агентом возникают
множественные вторичные морфофункциональные
изменения, нарушающие циклическую
трансформацию и рецептивность слизистой
оболочки тела матки.
3.
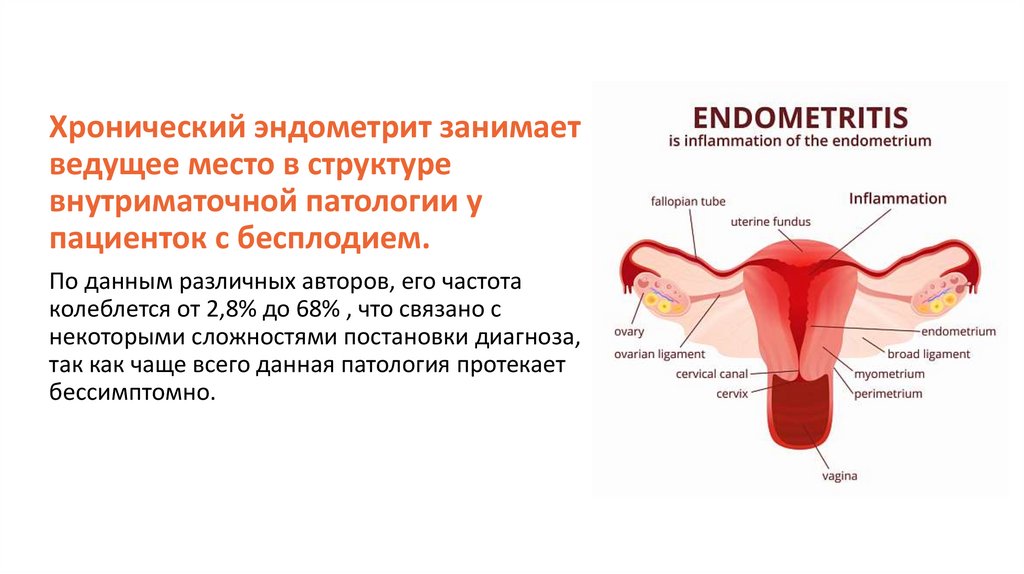
Хронический эндометрит занимаетведущее место в структуре
внутриматочной патологии у
пациенток с бесплодием.
По данным различных авторов, его частота
колеблется от 2,8% до 68% , что связано с
некоторыми сложностями постановки диагноза,
так как чаще всего данная патология протекает
бессимптомно.
4.
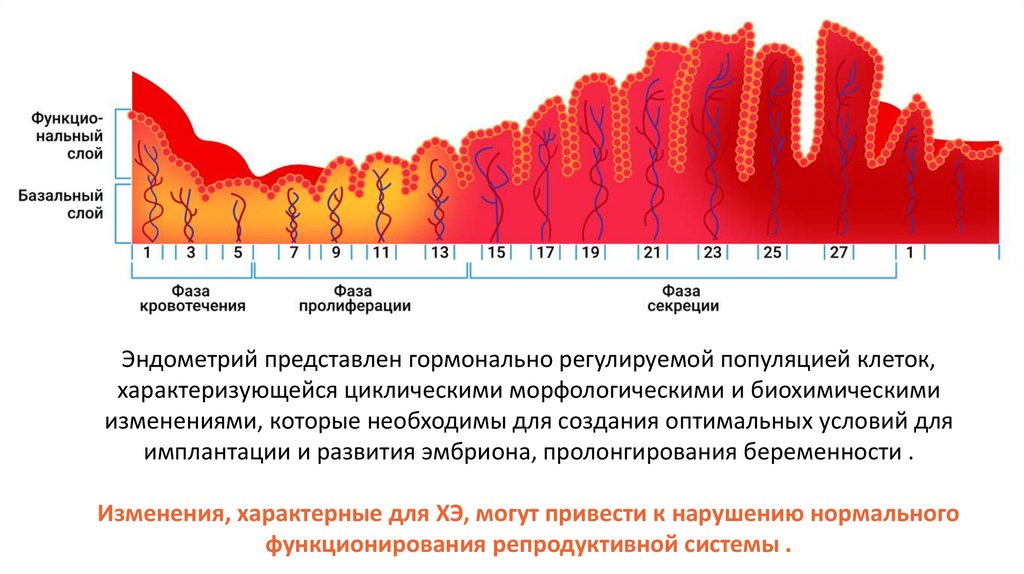
Эндометрий представлен гормонально регулируемой популяцией клеток,характеризующейся циклическими морфологическими и биохимическими
изменениями, которые необходимы для создания оптимальных условий для
имплантации и развития эмбриона, пролонгирования беременности .
Изменения, характерные для ХЭ, могут привести к нарушению нормального
функционирования репродуктивной системы .
5.
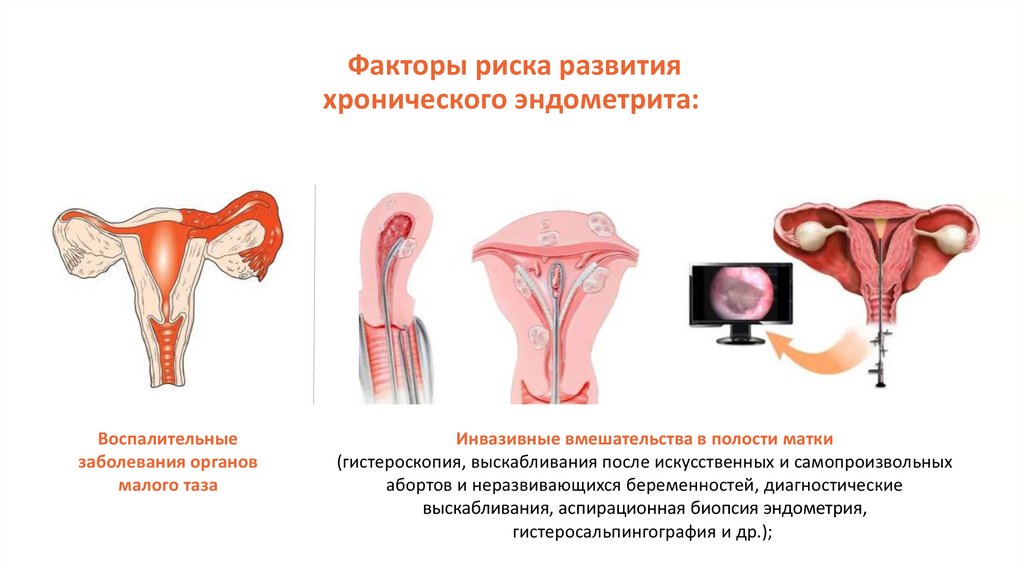
Факторы риска развитияхронического эндометрита:
Воспалительные
заболевания органов
малого таза
Инвазивные вмешательства в полости матки
(гистероскопия, выскабливания после искусственных и самопроизвольных
абортов и неразвивающихся беременностей, диагностические
выскабливания, аспирационная биопсия эндометрия,
гистеросальпингография и др.);
6.
Классификация ХЭПо морфологическому фактору
Атрофический
Кистозный
Гипертрофический
Отмечается атрофия
желез, фиброз стромы,
инфильтрация ее
лимфоидными
элементами)
Фиброзная ткань
сдавливает протоки
желез, содержимое
их сгущается и
образуются кисты)
Слизистая оболочка в
результате
хронического
воспаления
подвергается
гиперплазии).
7.
Классификация ХЭПо этиологическому фактору
Неспецифический
Специфический
При проведении бактериологического
исследования в клетках слизистой оболочки тела
матки специфическая флора не выявляется.
Данная форма ХЭ, как правило, развивается у
пациенток на фоне использования
внутриматочных контрацептивов, при
бактериальном вагинозе, после облучения
органов малого таза, у ВИЧ-инфицированных
пациенток;
При исследовании биоптата эндометрия выявляют
хламидии (Chlamydia trachomatis), вирусы (вирус
простого герпеса, цитомегаловирус, вирус
иммунодефицита человека, энтеровирусы),
бактериальную флору (Mycobacterium tuberculosis,
Neisseria gonorrhoeae, Neisseria meningitidis,
Treponema pallidum), микоплазмы (Mycoplasma
hominis), грибы (Candida, Cryptococcus
glabratus), простейших (Toxoplasma gondii,
Schistosoma haemotobium) и паразитов (Enterobius
vermicularis).
8.
Клинические проявления ХЭ неспецифичны- Циклические маточные кровотечения, кровяные
выделения за несколько дней до начала
менструации и после
- Наличие постоянных болей в нижних отделах
живота
- Серозные и гноевидные выделения из половых
путей
9.
Диагностика ХЭ:- Данные анамнеза;
- Клиническая картина (при её наличии);
- Микроскопия мазков из влагалища, шейки матки и уретры;
- Результаты посевов на условно-патогенную флору и ПЦР-диагностика
отделяемого цервикального канала и полости матки;
- Трансвагинальное ультразвуковое исследование органов малого таза с
трехмерной реконструкцией и трехмерной энергетической
допплерографией на 5-7-й и 22-25-й дни менструального цикла;
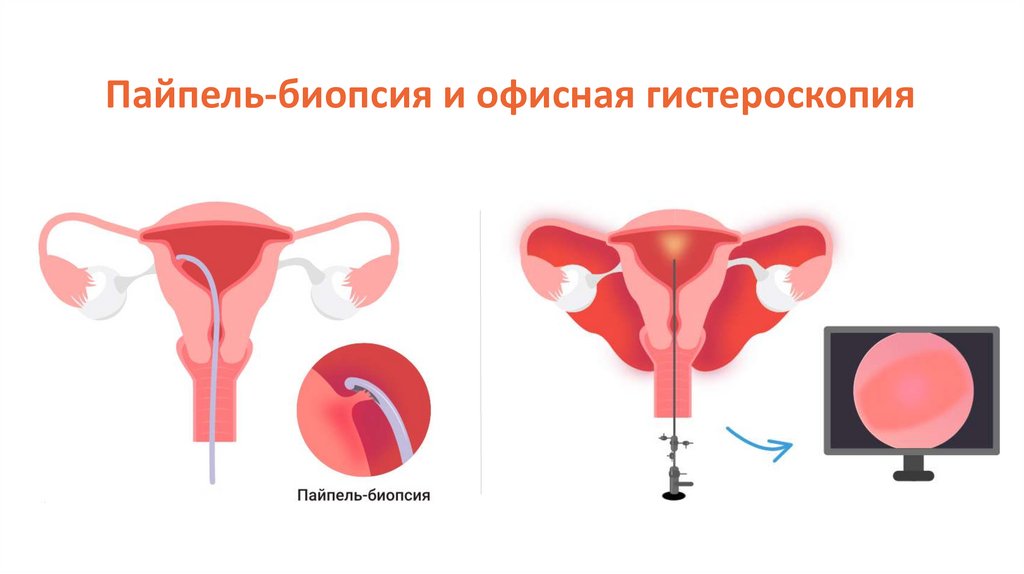
- Пайпель-биопсия и/или офисная гистероскопия на 7-11-й день
менструального цикла;
- Гистологическое исследование биоптата эндометрия
- Иммуногистохимическое исследование
10.
Риск инфицирования эндометрия резкоувеличивается при изменении
микробиоценоза влагалища.
Так, проявления дисбиоза влагалища
наблюдаются у 70% женщин с персистенцией
условно-патогенных микроорганизмов в
эндометрии и у 26,7% женщин со
стерильными посевами эндометрия.
11.
Трансабдоминальное и трансвагинальное ультразвуковоеисследование
С помощью трансвагинального ультразвукового исследования
органов малого таза с трехмерной реконструкцией стали
возможными определение объема тела матки (V матки), ее
полости (V полости матки) и шейки матки (V шейки матки) и
проведение трехмерной энергетической допплерографии для
исследования состояния сосудистой сети матки.
Таким образом, с помощью трехмерной эхографии и
трехмерной энергетической допплерографии можно судить о
васкуляризации матки.
12.
Ультразвуковое исследованиеявляется только вспомогательным
методом исследования и для
верификации диагноза необходимо
проводить инвазивную
диагностику.
13.
Пайпель-биопсия и офисная гистероскопия14.
При гистероскопии у пациенток с ХЭ можновыявить:
- Неравномерную толщину эндометрия;
- Полиповидные разрастания;
- Полнокровие сосудов;
- Кровоизлияния точечного характера;
- Примерно в 10% случаев может наблюдаться
очаговая гипертрофия.
15.
Гистологическое исследованиеНаличие плазматических клеток
Наличие воспалительных
инфильтратов, имеющих вид
«лимфоидных фолликулов»,
располагающихся в базальном
слое и во всех отделах
функционального слоя
слизистой оболочки
Фиброз стромы
Склероз спиральных артерий
Для постановки диагноза необходимо
сочетание минимум трех перечисленных
критериев с обязательным наличием
плазматических клеток.
16.
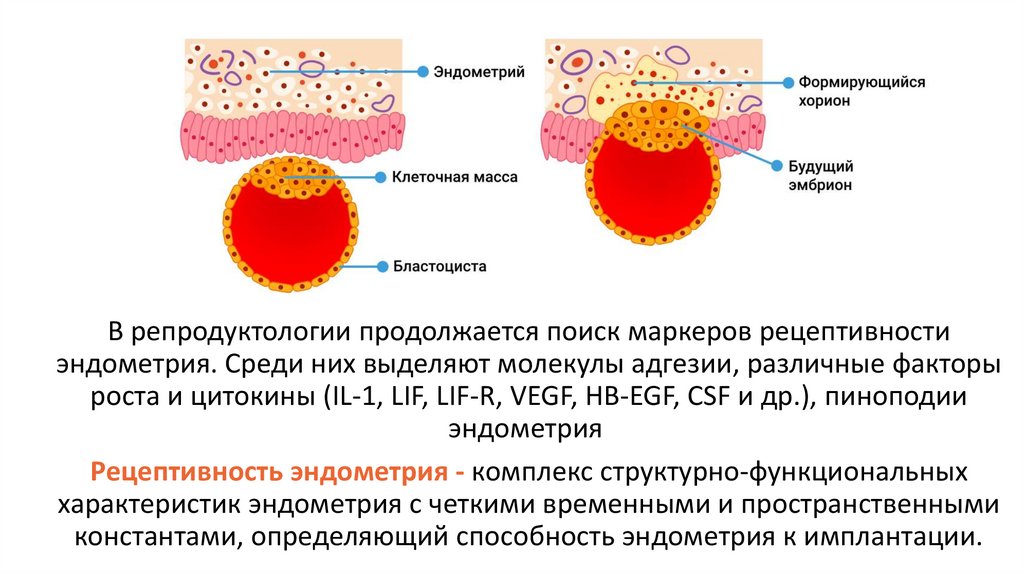
В репродуктологии продолжается поиск маркеров рецептивностиэндометрия. Среди них выделяют молекулы адгезии, различные факторы
роста и цитокины (IL-1, LIF, LIF-R, VEGF, HB-EGF, CSF и др.), пиноподии
эндометрия
Рецептивность эндометрия - комплекс структурно-функциональных
характеристик эндометрия с четкими временными и пространственными
константами, определяющий способность эндометрия к имплантации.
17.
Основные факторы нарушениярецептивности эндометрия:
- Наличие в эндометрии патогенных микроорганизмов;
- Морфологические признаки воспалительного процесса в эндометрии, в
том числе появление плазматических клеток (CD138); повышение числа
макрофагов (СD68, СD14) и больших гранулярных лимфоцитов (СD56);
- Нарушение соотношения провоспалительных и регуляторных цитокинов в
сторону преобладания Тhl-типа (ТNF-α, ТGF-р и др.);
- Усиление процессов пролиферации клеток эндометрия (усиление
экспрессии EGF и Ki-67)
- Усиление апоптоза клеток, особенно в поверхностных слоях эндометрия
(усиление экспрессии аро-ргоtein);
18.
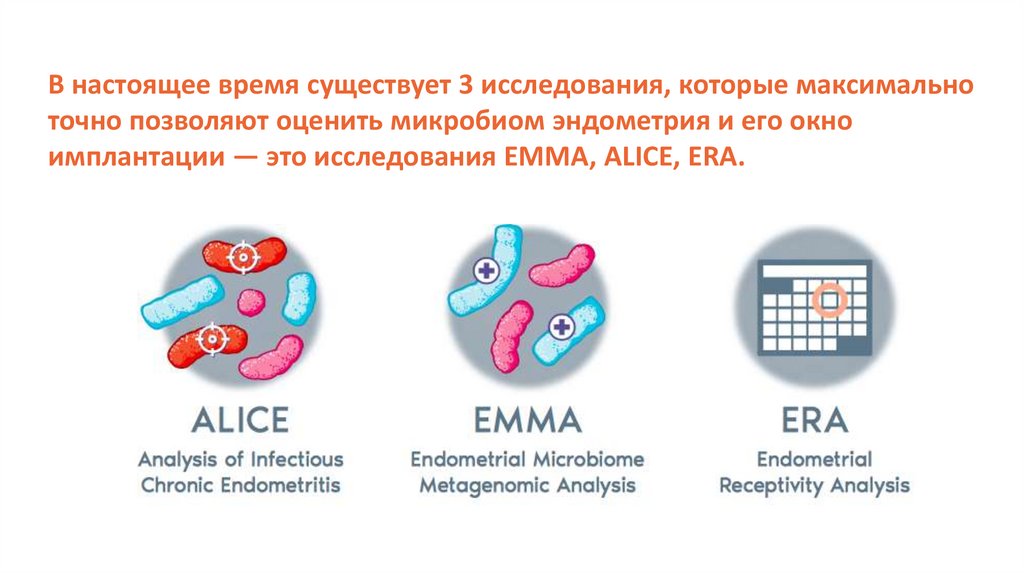
В настоящее время существует 3 исследования, которые максимальноточно позволяют оценить микробиом эндометрия и его окно
имплантации — это исследования EMMA, ALICE, ERA.
19.
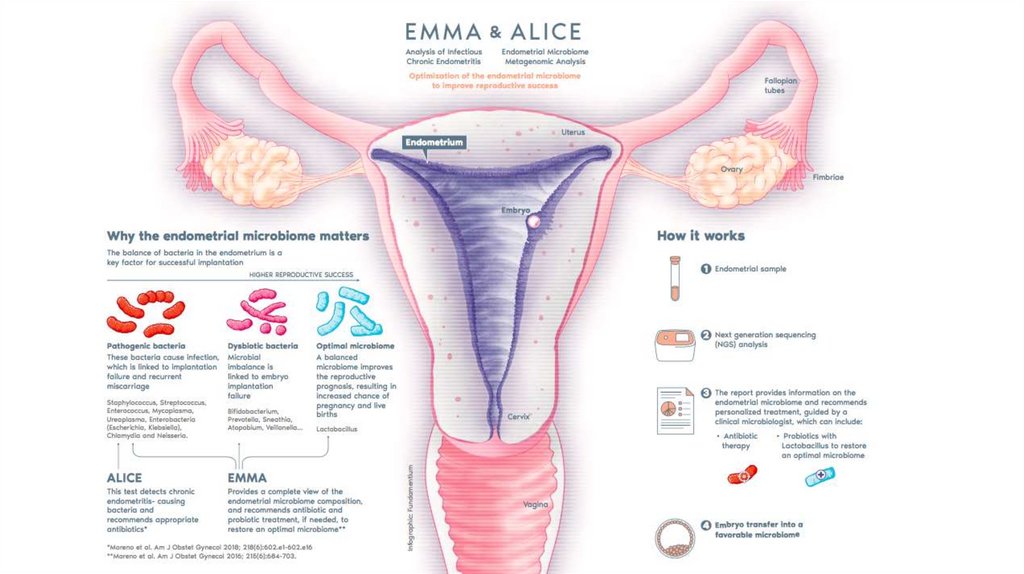
Тест ALICE (Analysis of Infectious Chronic Endometritis) –определение патогенной микрофлоры эндометрия. Тест отличается
высокой эффективностью и точностью диагностики хронического
эндометрита по сравнению с традиционными методами анализа
(гистология, гистероскопия, микробиология).
Тест ALICE представляет собой диагностическое исследование для
выявления микроорганизмов, вызывающих развитие хронического
эндометрита.
20.
Исследование EMMA (Endometrial Microbiome MetagenomicAnalysis) — расширенный анализ микрофлоры тканей эндометрия,
позволяющий определить репродуктивный прогноз женщины и
увеличивающий эффективность программ ЭКО. Тест выявляет
патогенные микроорганизмы, а также определяет уровень
лактобацилл в микрофлоре эндометрия, так как сниженные
показатели отрицательно влияют на успех имплантации и,
соответственно, на эффективность программы ЭКО.
21.
22.
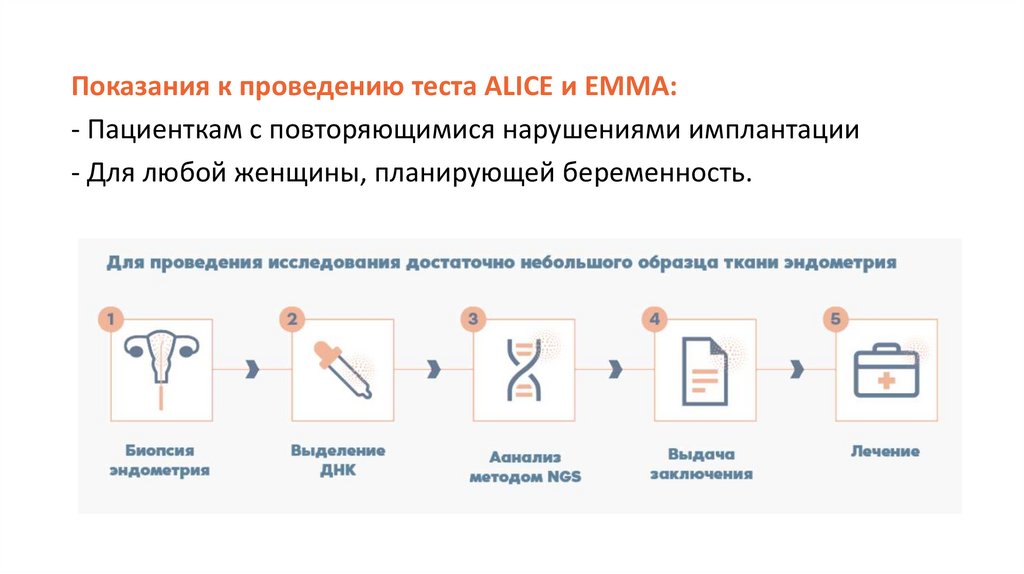
Показания к проведению теста ALICE и EMMA:- Пациенткам с повторяющимися нарушениями имплантации
- Для любой женщины, планирующей беременность.
23.
24.
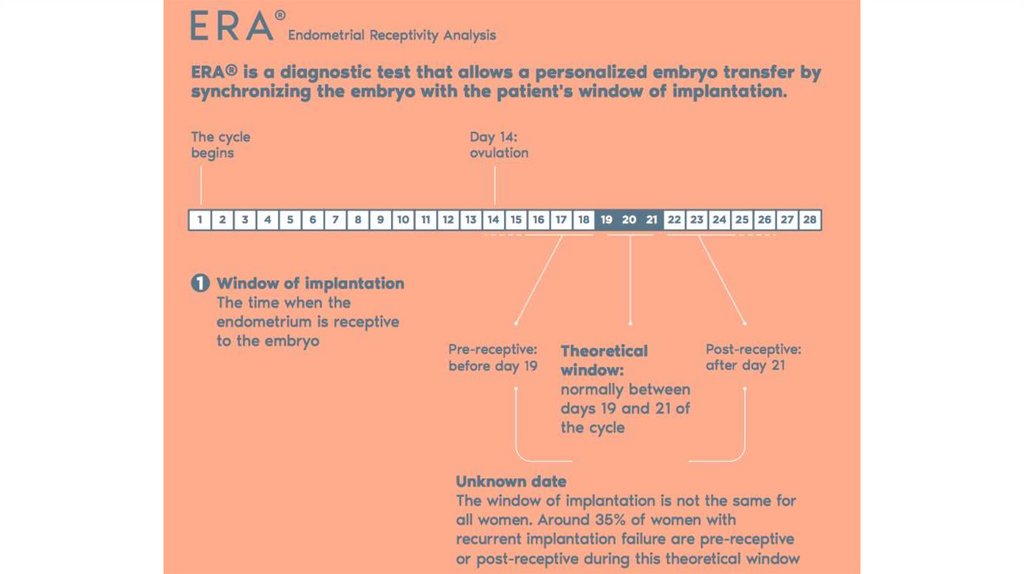
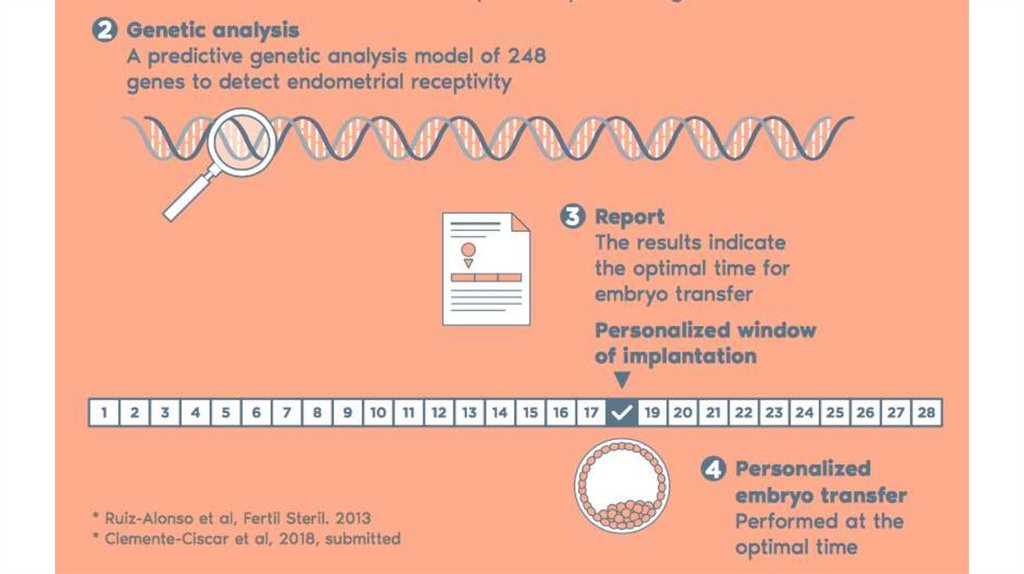
Тест ERA (Endometrial Receptivity Analysis) представляет собоймолекулярно-генетическое исследование свойств эндометрия,
позволяющее определить наилучший момент для переноса
эмбриона в полость матки в цикле ЭКО, так называемое
«имплантационное окно» – время, когда в эндометрии возникают
наиболее благоприятные условия для имплантации –
прикрепления эмбриона к слизистой оболочке матки,
означающего наступление беременности.
25.
26.
27.
Показания к проведению теста ERA:Определение рецептивности эндометрия и периода «имплантационного окна»
молекулярно- генетическим методом (тест ERA) рекомендуется проводить:
- Женщинам моложе 37 лет, имеющим в анамнезе 3 неудачных попытки ЭКО при
условии переноса морфологически полноценного эмбриона, отсутствия у них
видимой патологии матки и эндометрия (его толщина должна быть не менее 6
мм),
- Женщинам в возрасте 37 лет и старше при 2 неудачных попытках ЭКО. У каждой
четвертой из таких пациенток определяется смещение периода
«имплантационного окна».
- При бесплодии неясного генеза, когда исключены иные возможные причины.
- При подозрении на снижение рецептивности эндометрия у женщин любого
возраста. При подготовке к донорским циклам ЭКО.


















 medicine
medicine








