Similar presentations:
Предраковые состояния и злокачественные опухоли эпидермиса
1. Предраковые состояния и злокачественные опухоли эпидермиса.
2. Заболеваемость
• Рак кожи составляет приблизительно 10 % в общей структурезаболеваемости злокачественными новообразованиями в России.
• Заболеваемость раком кожи в динамике имеет тенденцию к
росту. Прирост за десять лет составил 44 %.
• Рак кожи одинаково часто поражает людей обоего пола и
встречается преимущественно в пожилом возрасте.
• Средний возраст больных с впервые в жизни установленным
диагнозом рака кожи в России в 1992 г. составлял 66,3 года, в 2001
г. — 67,4 года.
• Чаще болеют лица со светлой кожей, проживающие в южных
странах и областях и проводящие много времени на открытом
воздухе.
3. Факторы риска
• продолжительное и интенсивное воздействие на кожусолнечного излучения
• местное воздействие различных групп химических
соединений, обладающих канцерогенным влиянием
(мышьяк, горюче-смазочные материалы, деготь);
• ионизирующее излучение
• механические
и
термические
травмы
кожи,
заживающие рубцом
• воздействие онкогенных вирусов (ВПЧ)
• заболевания,
характеризующиеся
повышенной
чувствительностью к УФ (альбинизм)
• семейный анамнез рака кожи
4. Возникновению рака кожи предшествуют различные предопухолевые заболевания и патологические процессы, которые называют
предраками.Предраки
Факультативные
Облигатные
5. Факультативные предраки иногда могут переродиться в рак при стечении определенных неблагоприятных факторов как внешней, так и
внутренней среды организма.К факультативным предракам относятся:
кожный рог;
кератоакантома;
старческий (солнечный, актинический) кератоз;
старческая (себорейная) кератома;
поздние лучевые язвы;
трофические язвы;
мышьяковистые кератозы;
келоидные рубцы;
поражения кожи при туберкулезе, системной красной
волчанке, сифилисе.
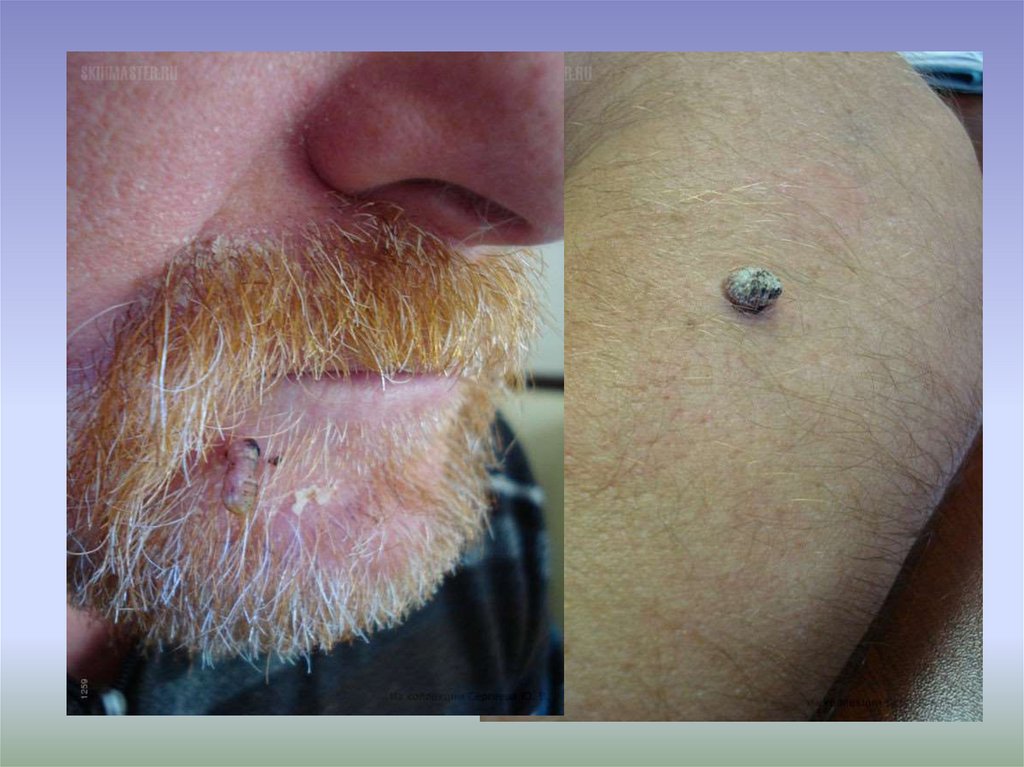
6. Актинический (старческий, солнечный) кератоз
• Наблюдается чаще у мужчин старше 50 лет илокализуется на открытых участках тела.
Микроскопически :
Комбинирующие в различных
сочетаниях
•гиперкератоз;
•акантоз;
•папилломатоз;
•Паракератоз, что создает
большое многообразие
строения новообразований, а
нередко и разных участков
одной опухоли.
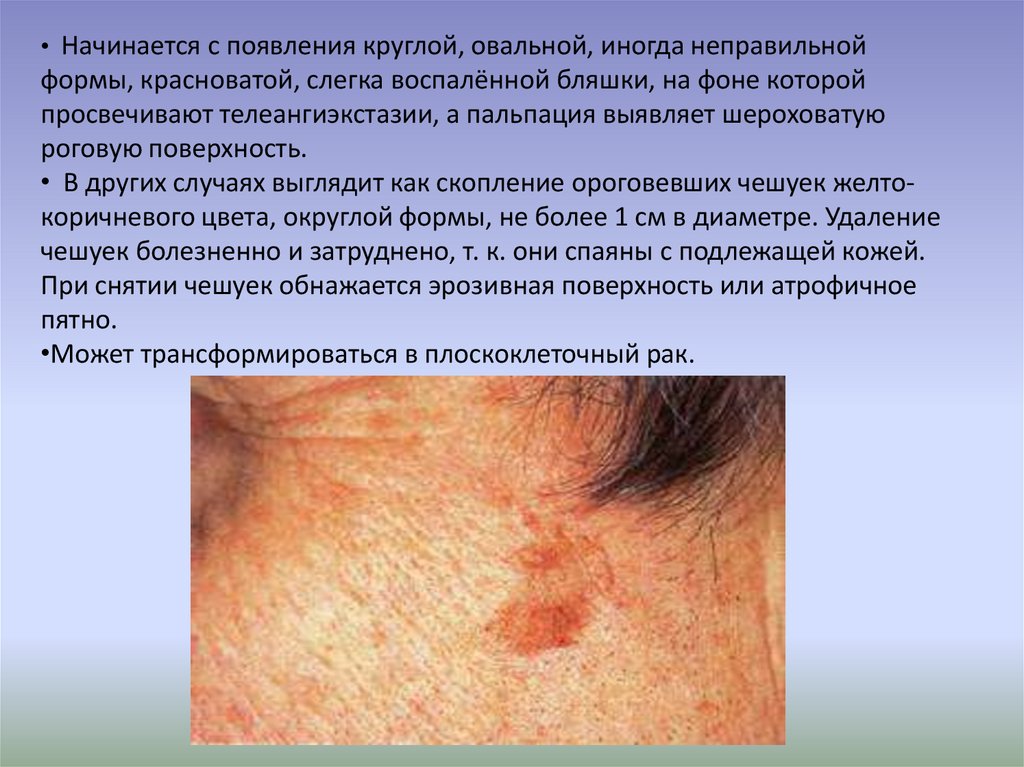
7.
• Начинается с появления круглой, овальной, иногда неправильнойформы, красноватой, слегка воспалённой бляшки, на фоне которой
просвечивают телеангиэкстазии, а пальпация выявляет шероховатую
роговую поверхность.
• В других случаях выглядит как скопление ороговевших чешуек желтокоричневого цвета, округлой формы, не более 1 см в диаметре. Удаление
чешуек болезненно и затруднено, т. к. они спаяны с подлежащей кожей.
При снятии чешуек обнажается эрозивная поверхность или атрофичное
пятно.
•Может трансформироваться в плоскоклеточный рак.
8. Солнечный кератоз проявляется у пожилых пациентов в виде округлых, шелушащихся кератозных, эритематозных образований, как
правило, диаметром менее 1 см на коже, подвергающейсясолнечному воздействию. Наиболее часто поражаются лицо,
волосистая часть головы, уши, спинка носа, тыл кистей и предплечья.
9.
Солнечныйкератоз
средней и
верхней
трети лица
10. Кератоакантома
Представляет собойполусферические узелки (от 0.5 до
2 см в диаметре), неспаянные с
подлежащими тканями, с
углублением в центре, покрытым
гиперкератической пленкой.
Опухоль
безболезненна, подвижна.
Локализуется чаще всего на лице
и кистях рук.
Чаще встречается у мужчин
11. Кератоакантома
Морфологически напоминает
высокодифференцированный
плоскоклеточный рак.
Циклическое течение(в теч. 1 мес
достигает максимальной величины,
стадия стабилизации продолжается
2—3 нед, после чего наступает период
регресса. В этот период
кератоакантома уплощается, роговые
массы отторгаются, границы опухоли
становятся менее чёткими).
Склонность к самоизлечению.
Наиболее сложно отличить
кератоакантому в фазе роста от
высокодифференцированного
плоскоклеточного рака.
Можно использовать окраску на гликоген,
т.к. в акантотических тяжах
кератоакантомы много гликогена, а в
краевых слоях инвазивных тяжей
плоскоклеточного рака он отсутствует.
Лечение — иссечение с
обязательным гистологическим
исследованием.
12. Себорейный кератоз
Чаще встречается у лиц
пожилого возраста на
закрытых участках тела.
Макро-: плоские или
бугристые бляшки,
овальной или круглой
формы, с четкими
границами, коричневого
или серо-черного цвета.
Микро-: разрастания
пластов эпителия с
акантозом. Преобладают
эпидермоциты с плохо
различимыми
межклеточными
мостиками, с
меланином в
цитоплазме.
13. Кожный рог
• Сильно выраженныйгиперкератоз может
значительно выступать
над поверхностью кожи и
приводить к развитию
кожного рога, который
чаще встречается в
области век и лба.
• Чаще возникает в
местах частого
травмирования кожи.
• Представляет собой
плотное цилиндрическое
или конусовидное
образование,
возвышающееся над
поверхностью кожи,
желто-коричневого или
серого цвета, плотно
спаянное с подлежащей
кожей.
14.
15.
При малигнизации вобласти основания
кожного рога
появляются
краснота,
уплотнение и
болезненность.
16.
Кожный рог отличается медленным ростом и может достигать 45 см в высоту.17. Облигатные предраки почти всегда подвергаются злокачественной трансформации.
К облигатным предракам кожи относятследующие заболевания:
• пигментная ксеродерма;
• болезнь Боуэна;
• болезнь Педжета;
• эритроплазия Кейра.
18. Мальчик с пигментной ксеродермой: Это генетически обусловленное заболевание с аутосомно-рециссивным путем наследования
Появляется уже в первые годыжизни при контактах с
солнечными лучами
19. В течении заболевания выделяют 3 периода:
1) Эритем и пигментаций: участки кожи, подвергающиеся действию солнечного света
покрываются веснушками и красными пятнами, затем пятна увеличиваются и темнеют. Кожа
делается сухой, также появляются белые пятна.
Гисто-: гиперкератоз, истончение росткового слоя эпидермиса, увеличение числа меланоцитов,
хронический восполительный инфильтрат в верхних слоях дермы.
2) Атрофий и телеангиэктазий: наблюдается атрофия кожных покровов, кожа приобретает
пестрый вид за счет различных изменений.
Гисто-: изменения больше выражены, чем в I стадии, возможно появление кератиноцитов с явлениями
дисплазии.
3) Новообразований (опухолевая)
Эта стадия наступает через 8-10 лет. Обнаруживают папилломы, фибромы, злокачественные
образования
Микро-: нарастают атипические изменения эпидермиса
• Малигнизация пигментной ксеродермы в
плоскоклеточный рак, меланому или саркому наступает
практически в 100%.
• Большая часть больных умирает в возрасте 15-20 лет
20. Болезнь Боуэна
• Чаще болеют мужчины пожилого возраста. Поражаютсялюбые участки тела, но чаще туловище. Очаги поражения
кожи могут быть единичными или множественными,
поражая любые участки кожи, а также слизистые оболочки.
Наиболее частая локализация – кожа туловища, лба,
височной области и пальцев рук.
Микроскопически отмечается та
или иная степень гиперкератоза
и неравномерные
акантонические разрастания
шиповатого слоя эпидермиса с
четко выраженными границами
базального слоя. В
акантонических разрастаниях
клетки шиповатого слоя
распределяются беспорядочно,
атипичны по форме, размеру,
окрашиваемости ядер.
21. Макроскопически:
•Клинически заболевание характеризуетсямедленно
растущей
красной
плотной
бляшкой неправильной или округлой формы,
покрытой
белыми
или
желтоватыми
чешуйками, которые легко удаляются с
образованием эрозий и мокнутия, но без
признаков
кровотечения.
Важными
клиническими признаками могут быть также
неравномерный рост очага по периферии,
его пестрота (за счет участков атрофии,
гиперкератоза, бородавчатых разрастаний),
возвышение краевой зоны. Размер очага от
2 мм до ладони ребенка.
•Заболевание
характеризуется
медленным
ростом очага поражения.
•в
100
%
случаев
перерождается
в
плоскоклеточный рак и может сочетаться с
раком внутренних органов.
22.
Проявления болезни Боуэна могут бытьодиночными и множественными в любой
области кожи или слизистых оболочек
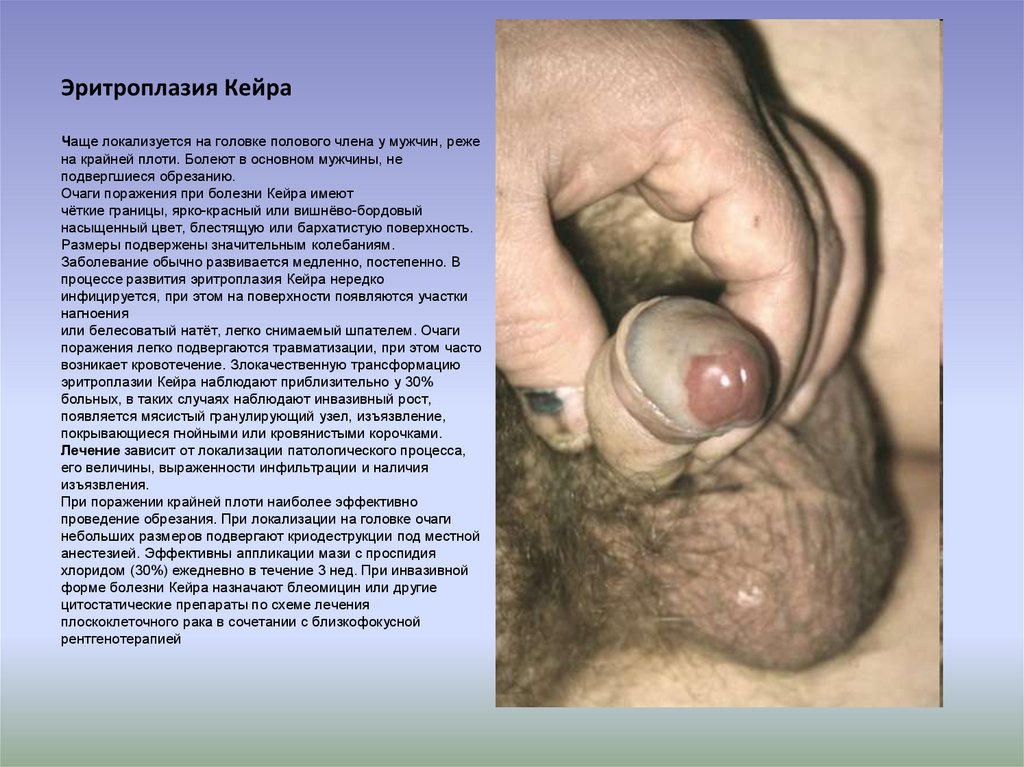
23. Эритроплазия Кейра Чаще локализуется на головке полового члена у мужчин, реже на крайней плоти. Болеют в основном мужчины, не
подвергшиеся обрезанию.Очаги поражения при болезни Кейра имеют
чёткие границы, ярко-красный или вишнёво-бордовый
насыщенный цвет, блестящую или бархатистую поверхность.
Размеры подвержены значительным колебаниям.
Заболевание обычно развивается медленно, постепенно. В
процессе развития эритроплазия Кейра нередко
инфицируется, при этом на поверхности появляются участки
нагноения
или белесоватый натёт, легко снимаемый шпателем. Очаги
поражения легко подвергаются травматизации, при этом часто
возникает кровотечение. Злокачественную трансформацию
эритроплазии Кейра наблюдают приблизительно у 30%
больных, в таких случаях наблюдают инвазивный рост,
появляется мясистый гранулирующий узел, изъязвление,
покрывающиеся гнойными или кровянистыми корочками.
Лечение зависит от локализации патологического процесса,
его величины, выраженности инфильтрации и наличия
изъязвления.
При поражении крайней плоти наиболее эффективно
проведение обрезания. При локализации на головке очаги
небольших размеров подвергают криодеструкции под местной
анестезией. Эффективны аппликации мази с проспидия
хлоридом (30%) ежедневно в течение 3 нед. При инвазивной
форме болезни Кейра назначают блеомицин или другие
цитостатические препараты по схеме лечения
плоскоклеточного рака в сочетании с близкофокусной
рентгенотерапией
24. Рак Педжета
Рак Педжетамолочной железы
является
злокачественной
опухолью, которая
проявляется
односторонним
экземоподобным
поражением соска и
околососкового кружка
Почти всегда рак
сочетается с
внутрипротоковым
раком молочной
железы.
25.
Рак кожиБазально-клеточный
рак кожи
• составляет до 75 % всех раковых
заболеваний кожи
• клетки имеют сходство с клетками
базального слоя кожи
• отличается медленным, местнодеструирующим ростом
• не метастазирует
• в 90 % случаев располагается на лице
Плоскоклеточный
рак кожи
• встречается значительно реже
базально-клеточного рака 25 -20
%
• состоит из атипичных клеток,
напоминающих шиповатые
• обладает инфильтративным
ростом
• способна к метастазированию
• может локализоваться на
любых участках кожи
26. Базально-клеточный рак кожи
•Опухоль с местным деструирующим ростом,рецидивирует, но не дает метастазов.
•Имеет вид бляшки или глубокой язвы.
•Построена из мелких округлых, овальных или
веретенообразных клеток с узким ободком
базофильной
цитоплазмы(темные
клетки),
напоминающих базальные клетки эпидермиса, но
лишенных
межклеточных
мостиков.
Клетки
располагаются тяжами или гнездами, в которых
могут появляться образования, подобные придаткам
кожи.
27.
Базально-клеточный рак кожи:а – тяжи опухоли из мелких
клеток связаны с эпидермисом
и глубоко врастают в дерму;
б – в периферических отделах
опухоли клетки имеют
цилиндрическую форму и
располагаются в виде
частокола;
в – дерма;
г – кровеносные сосуды;
Окраска геметоксилином и
эозином.
28.
Выделяют следующие клинические формыбазалиом:
•узловую,
•поверхностную,
•язвенную,
• склеродермоподобную .
Клиническая картина базалиомы зависит от расположения и
формы опухоли. Больные жалуются на наличие язвы или опухоли,
которые медленно увеличиваются в течение нескольких месяцев
или лет, безболезненны, иногда сопровождаются зудом.
29. Узловая форма является самой распространенной формой базалиомы
Выглядит она как полушаровидной формы узел с гладкой поверхностью,
розово-перламутрового цвета, плотной консистенции. В центре узла имеется
углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в
диаметре. На его поверхности часто можно видеть телеангоэктазии. Узел
базалиомы внешне напоминает жемчужину. Все остальные клинические
формы развиваются из узловой формы базально-клеточного рака.
30.
Базалиома волосистой части головы. Узловая форма31.
32. Поверхностная форма - выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. -
диаметр очага колеблется от 1 до 30 мм,очертания очага неправильные или
округлые, цвет красно-коричневый. На
поверхности бляшки видны
телеангиэктазии, эрозии, коричневые
корки.
- характеризуется медленным ростом и
доброкачественным течением.
33.
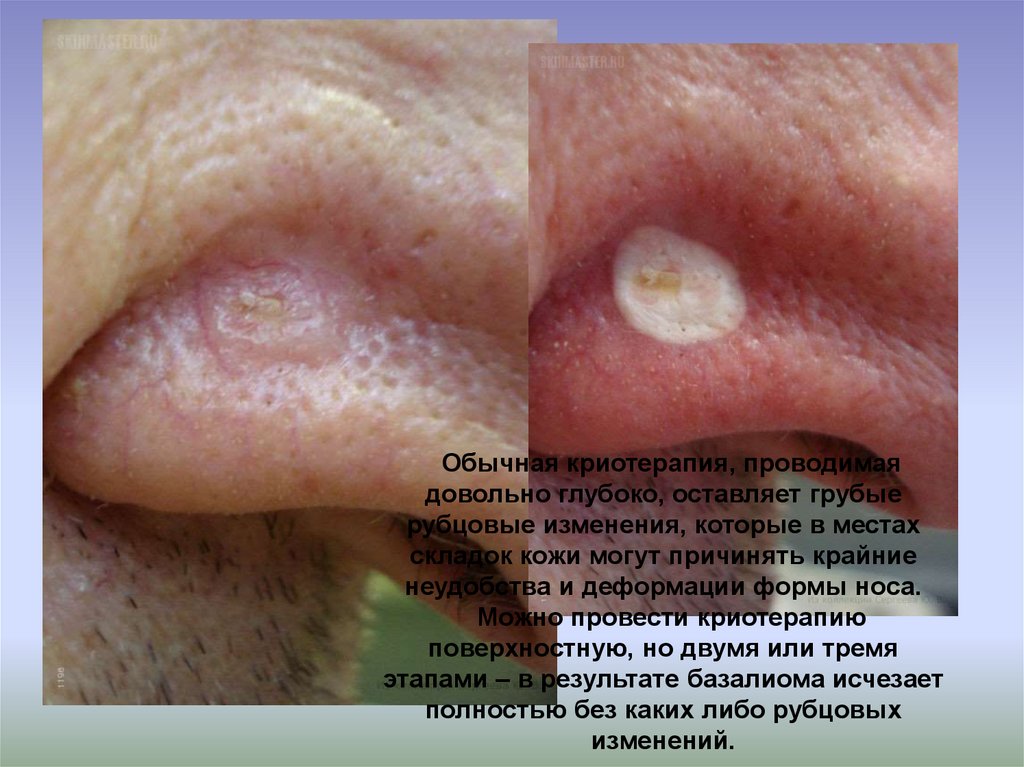
Обычная криотерапия, проводимаядовольно глубоко, оставляет грубые
рубцовые изменения, которые в местах
складок кожи могут причинять крайние
неудобства и деформации формы носа.
Можно провести криотерапию
поверхностную, но двумя или тремя
этапами – в результате базалиома исчезает
полностью без каких либо рубцовых
изменений.
34.
35.
36.
склеродермоподобнаябазалиома имеет вид
плотной белесоватой
бляшки с приподнятым
краем и телеангиэктазиями
на поверхности
37.
Язвенной форме базалиомыприсущ деструирующий рост
с разрушением окружающих
мягких тканей и костей. Язва
при базалиоме кожи
округлой или неправильной
формы. Дно ее покрыто серочерной коркой, сальное,
бугристое, краснокоричневого цвета. Края язвы
приподнятые,
валикообразные, розовоперламутрового цвета, с
телеангиэктазиями
38. Язвенная форма базалиомы подглазничной и щечной областей
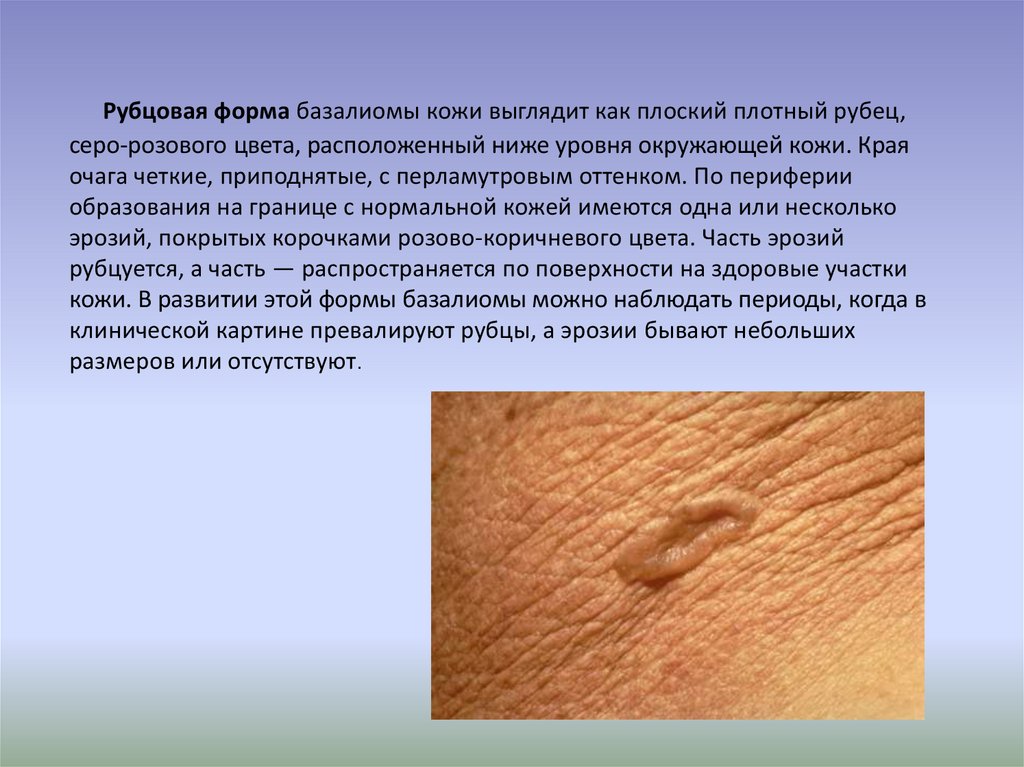
39. Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей
кожи. Краяочага четкие, приподнятые, с перламутровым оттенком. По периферии
образования на границе с нормальной кожей имеются одна или несколько
эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий
рубцуется, а часть — распространяется по поверхности на здоровые участки
кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в
клинической картине превалируют рубцы, а эрозии бывают небольших
размеров или отсутствуют.
40. Лечение
• Лечение солитарных базалиом хирургическое, атакже с помощью углекислого лазера,
криодеструкции; при диаметре опухоли менее 2 см
эффективно внутриочаговое введение интрона А (по
1 500 000 ЕД через день № 9, курс состоит из двух
циклов).
• При множественных базалиомах проводят
криодеструкцию, фотодинамическую терапию,
химиотерапию (проспидином по 0,1 г внутримышечно
или внутривенно ежедневно, на курс 3,0 г).
Рентгенотерапию (чаще близкофокусную) используют
при лечении опухолей, располагающихся вблизи
естественных отверстий, а также в случаях, когда
другие методы неэффективны.
41. Вариант оперативного лечения
42. Плоскоклеточный рак
Развивается в коже и в слизистых оболочках, покрытых плоским ипереходным эпителием(полость рта,пищевод, щека матки,
влагалище и др.).
Опухоль состоит из тяжей атипичных клеток эпителия, врастающих в
подлежащую ткань, разрушающий ее и образующих в ней гнездные
скопления. Клетки опухоли могут сохранять способность к
ороговению, тогда возникают образования , напоминающие
жемчухины (раковые жемчужины). При меньшей степени
дифференцировки клеток ороговения рака не происходит.
В связи с этим плоскоклеточный рак может быть ороговевающим и
неороговевающим.
43.
44.
Плоскоклеточныйороговевающий рак кожи.
Гнездные скопления
опухолевых клеток,
ороговевающих в
центральных отделах –
раковые жемчужины (а).
Окраска гематоксилином и
эозином.
45.
Плоскоклеточныйнеороговевающий рак кожи.
Гнездные скопления
атипичных полиморфных
клеток плоского эпителия,
много митозов.
Окраска гематоксилином и
эозином.
46. Плоскоклеточный рак кожи отличается своим клиническим течением от базалиомы.
При плоскоклеточном раке больные предъявляютжалобы на опухоль или язву кожных покровов,
которые быстро увеличиваются в размерах. При
обширном поражении кожи и глубжележащих
тканей и присоединении воспалительного
компонента
вследствие
инфицирования
возникают боли.
Развитие плоскоклеточного рака идет по пути
формирования:
• язвы,
• узла,
• бляшки.
47. Язвенная форма плоскоклеточного рака кожи
Характеризуется резко приподнятыми,плотными краями, окружающими ее со
всех сторон в виде валика. Края язвы
опускаются круто вниз, придавая ей вид
кратера. Дно язвы неровное. Из опухоли
выделяется
обильный
серознокровянистый экссудат, который засыхает в
виде корочек. От новообразования
исходит неприятный запах. Раковая язва
прогрессивно увеличивается в размерах,
как в ширину, так и в глубину.
48. Плоскоклеточный рак кожи
49.
Плоскоклеточный рак кожи подглазничнойобласти. Язвенная форма.
50.
51. Раковый узел
• Напоминает по внешнему виду цветнуюкапусту или гриб на широком основании,
• Поверхность его крупнобугристая. На
поверхности узла могут быть эрозии и
язвы.
• Цвет опухоли коричневый или яркокрасный.
• Консистенция как самого узла, так и его
основания плотная
• Рост данной формы плоскоклеточного
рака кожи быстрый.
52.
Узловая форма плоскоклеточного рака53. Раковая опухоль в виде бляшки
Как правило, плотной консистенции, с мелкобугристойповерхностью, красного цвета, кровоточит, быстро
распространяется по поверхности, а позднее и в
подлежащие ткани.
54. Лечение
• Лечение проводится путем хирургического удаления опухоли впределах здоровых тканей (иногда в сочетании с рентгено– или
радиотерапией), также применяются химиохирургическое
лечение, криодеструкция, фотодинамическая терапия и др.
• Выбор метода лечения зависит от стадии, локализации,
распространенности процесса, характера
гистологической картины, наличия метастазов,
возраста и общего состояния больного.
• Так, при локализации опухоли в области носа, век, губ, а также
пожилым лицам, неспособным перенести хирургическое
лечение, чаще проводят рентгенотерапию. Успех лечения во
многом зависит от ранней диагностики.
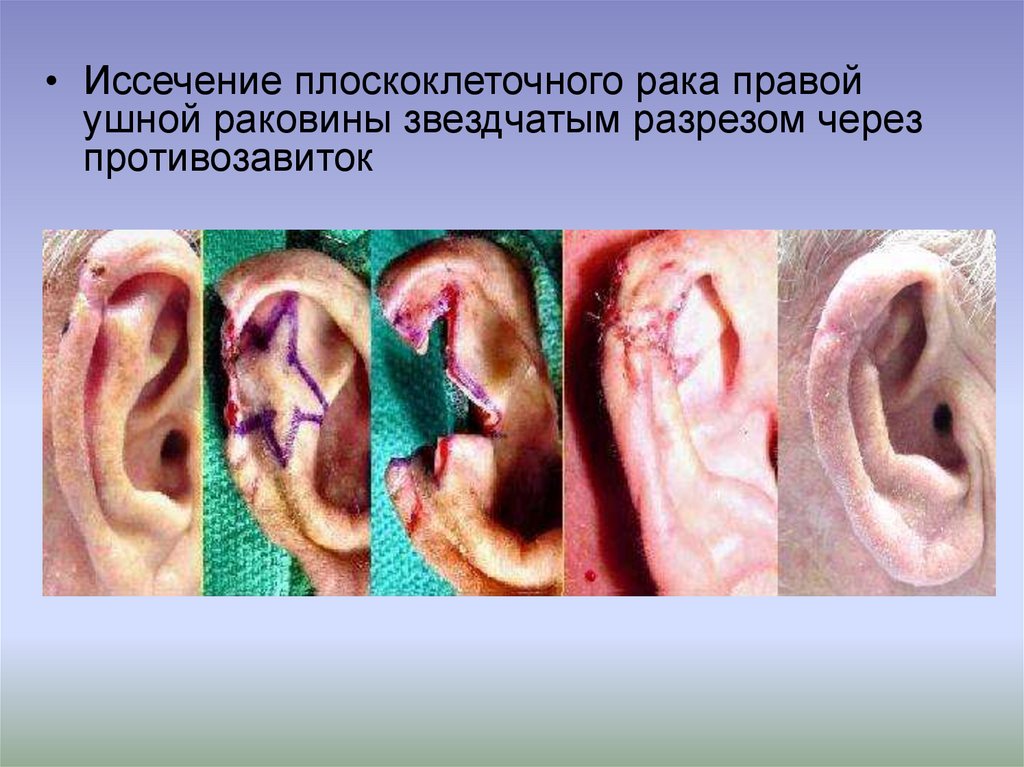
55.
• Иссечение плоскоклеточного рака правойушной раковины звездчатым разрезом через
противозавиток
56. !? Кроме выше описанных, среди раковых заболеваний кожи встречаются чрезвычайно редкие новообразования – невромы тактильных
окончаний, или рак изтактильных клеток.
57. Рак Меркеля
Редковстречающееся (в 100 раз реже, чем меланома) и агрессивное новообразование
кожи.
Примерно 53% локализуются в области головы и шеи; 35% приходится на конечности. В
области головы и шеи 46% опухолей возникает в периорбитальной зоне; 29%- щечной; 18%
на веках, и 17% на лбу. Опухоли также может располагаться в полости носа, на слизистой
оболочке рта, десны, твердом небе, и в заушной области
Существуют данные, что 80% рака Меркеля ассоциировано с полиомавирусом (Merkel cell
polyomavirus MCV или MCPyV ), обнаруженным в 2008 г., однако обнаружение вируса никак
не влияет на используемые методы лечения и прогноз. Частое нахождение
интегрированной вирусной ДНК в геном клеток рака Меркель говорит о возможной роли
вируса в патогенезе заболевания.
Проблемы:
1.Крайне низкая вероятность
выживания
2.Местный рецидив возникает у 44%
пациентов, несколько местных
рецидивов происходят в 15%
3.Безболезненные узелки быстро
растут (в течение недель и месяцев),
дают местные и отдаленные
метастазы (даже при размерах
опухоли до 2 см)
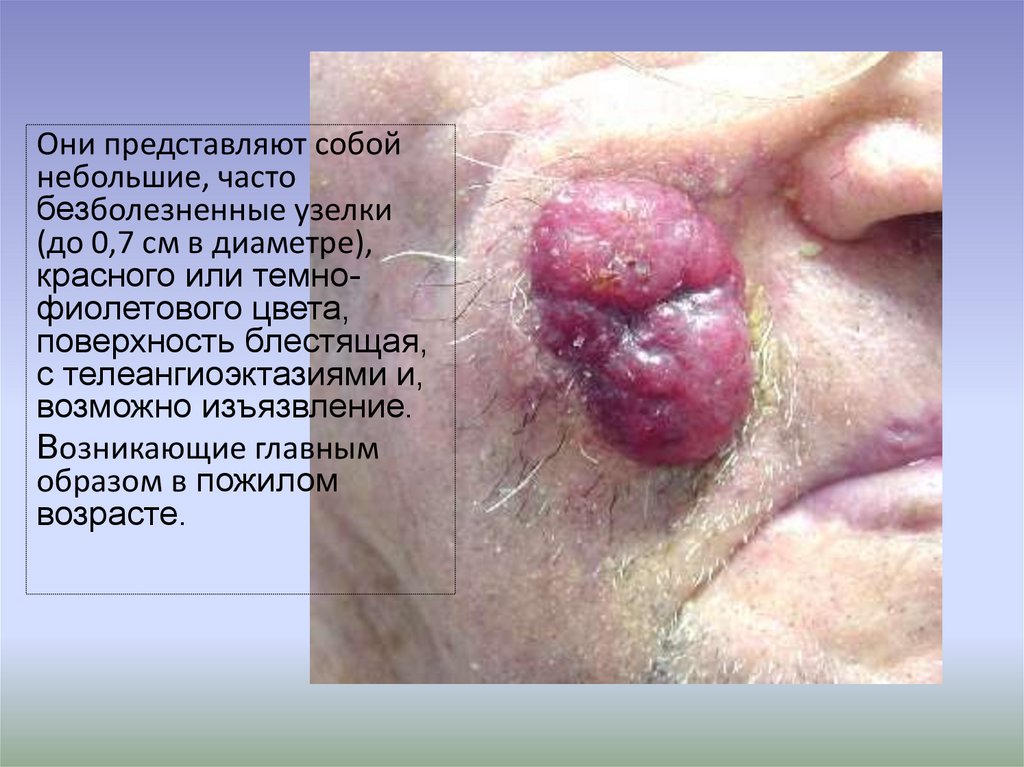
58.
Они представляют собойнебольшие, часто
безболезненные узелки
(до 0,7 см в диаметре),
красного или темнофиолетового цвета,
поверхность блестящая,
с телеангиоэктазиями и,
возможно изъязвление.
Возникающие главным
образом в пожилом
возрасте.
59.
Неспецифические проявления рака Меркеля приводятк длительным дифференциальной диагностике,
которая включает базалиому, плоскоклеточный рак,
кератоакантому, беспигментную меланомы,
эпидермальные кисты, лимфомы, и метастатического
рака кожи.
В результате, окончательный диагноз ставится в
поздней стадии.
Лечение состоит из
широкого местного
иссечения с последующим
адъювантным облучением.
Химиотерапия используется,
если болезнь
распространилась за
пределы лимфатических
узлов в областях, которые
не поддаются лечению по
лучевой терапии.
60. Меры профилактики рака кожи
• Своевременное лечение предраковых заболеваний кожи.• Недопущение длительной и интенсивной инсоляции (начингая с раннего
возраста).
• Соблюдение техники безопасности при работе с источниками
ионизирующего излучения.
• Соблюдение мер безопасности при производстве химических
веществ(азотной кислоты, бензола, поливинилхлорида, пестицидов,
пластмасс,
фармацевтических препаратов).
• Соблюдение мер личной гигиены при работе с продуктами бытовой химии
•Использование солнезащитных лосьонов. Солнцезащитный крем
может помочь предотвратить рак кожи, особенно это касается широкого
спектра солнцезащитный кремов с фактором защиты (SPF) по крайней
мере 15.
•Держитесь подальше от ламп и кабин солярия!
Всемирная организация здравоохранения подсчитала, что около 65161 человек
в мире ежегодно умирают от избытка солнечного излучения (в основном от
злокачественных опухолей кожи).






















































 medicine
medicine








