Similar presentations:
Инфекционные заболевания нервной системы. Классификация энцефалитов
1. Инфекционные заболевания нервной системы (часть II)
Т.Я. Николаева2. КЛАССИФИКАЦИЯ ЭНЦЕФАЛИТОВ
Первичные1 Сезонные
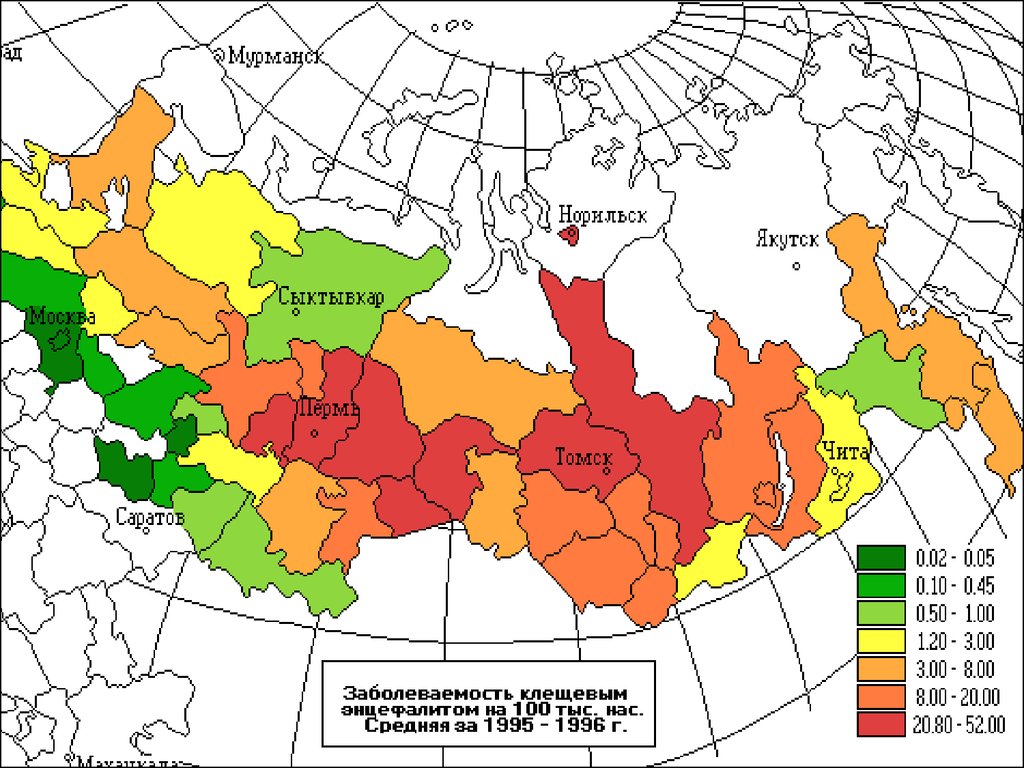
1.1.Клещевой весенне-летний Э.
1.2. Японский комариный Э.
1.3. Э. Сент-Луис
(американский)
2.Полисезонные
2.1. Эпидемический (б-нь
Экономо)
2.2 Энтеровирусные Э.
2.3. Герпетический Э.
2.4. Вилюйский Э.
1.
2.
3.
Вторичные
Коревой Э. и МЭ
Э. при краснухе
Поствакцинальный
ЭМ
3. Клещевой энцефалит (весенне-летний, таежный)
Клещевой энцефалит (весеннелетний, таежный)Клещевой
энцефалит
(А.Г.Панов) открыт и
изучен в 1937-1939
гг. на Дальнем
Востоке
Возбудительнейротропный
арбовирус
Заражение происходит
трансмиссивным (через
укус клеща) или
алиментарным (через
инфиц. молоко) путем
4.
Ареал клещевого энцефалита совпадает с ареалом распространенияиксодовых клещей I. persulcatus и I. ricinus, местообитаниями которых
являются, по преимуществу, южнотаежные темнохвойные,
подтаежные хвойно-широколиственные и хвойно- мелколиственные
леса, в меньшей степени среднетаежные леса.
Широко распространен от восточных до западных границ России - от
Приморья до Карелии.
5.
6. Патогенез
Вирус размножается в коже или в слизистойкишечника. Генерализуется лимфогенным
или гематогенным путем. Преимущественно
поражаются передние рога спинного мозга,
двигательные ядра ствола мозга. После
острого периода вирус персистирует в
организме и приводит к развитию
хронических форм.
7. КЛИНИКА
Начало заболевания острое. Появляется сильная головнаяболь, нарастает лихорадка до 39-40°С. Нарушается сознани
(оглушенность, сопор, кома), иногда появляются
генерализованные судорожные припадки. Уже в первые дни
четко определяется менингеальный синдром. На фоне
общемозговых нарушений быстро формируются вялые
парезы и параличи проксимального типа. Характерна
картина верхнего полиоэнцефалита или полиомиелита,
причем асимметричность парезов всегда сохраняется.
Примерно у 20% больных развиваются пирамидные
гемипарезы.
Выделяют менингеальную, полиоэнцефаломиелитическую
церебральную и стертую форму.
В спинномозговой жидкости отмечаются лимфоцитарный
плеоцитоз (150-200 . 109/л) и небольшое повышение
содержания белка. В крови - лейкоцитоз, лимфопения и
эозинопения, СОЭ до 40 мм/ч.
8. ДИАГНОСТИКА
Для диагноза важны эпидемиологические данные(эндемичность очага, сезон, источники
инфицирования). Этиологический диагноз
подтверждается выделением вируса и
серологическими исследованиями, в частности
реакциями гемагглютинации, связывания
комплемента и нейтрализации.
9. ЛЕЧЕНИЕ
В первые 3-5 дней эффект достигается применениемчеловеческого гамма-глобулина, приготовленного из
сыворотки переболевших. Доза, в зависимости от
возраста - 1,5-3 мл в течение 5-7 дней. Как правило,
больные должны госпитализироваться в палаты
интенсивной терапии для проведения комплекса
мероприятий, направленных на снижение интоксикации,
лихорадочной реакции, уменьшение отека и набухания
мозга. В период реконвалесценции назначают биогенные
стимуляторы, церебролизин, ноотропные препараты.
Летальность - 18-25%. В 2-4% случаев наблюдается
прогредиентное течение заболевания с развитием
синдрома кожевниковской эпилепсии.
10.
ЭПИДЕМИЧЕСКИЙ ЭНЦЕФАЛИТ(болезнь Экономо, сонная болезнь,
летаргический энцефалит, первичное негнойное
воспаление головного мозга).
Возбудителем этого заболевания является
фильтрующийся вирус, выделить который пока
не удалось. Эпидемический энцефалит был
впервые описан Экономо в 1917 г. во время
эпидемии
в
Австрии,
в
СССР—А.
И.
Геймановичем (Харьков) и Я. М. Раймистом
(Одесса) во время вспышки заболевания в 1919
г.
11. ПАТОМОРФОЛОГИЯ
В острой стадии заболевания в оболочках ивеществе головного мозга отмечаются
воспалительные изменения — гиперемия, отек,
периваскулярные лимфоцитарные инфильтраты,
локализующиеся, в основном, в гипоталамусе,
базальных ядрах, в сером веществе вокруг
водопровода среднего мозга, ядрах
глазодвигательных нервов. В хронической стадии
преобладает токсико-дегенеративный процесс,
который резче всего выражен в черной
субстанции и бледном шаре.
12. КЛИНИКА
Острая стадия характеризуется внезапным повышениемтемпературы тела до 38 °С. Более высокая температура
бывает вследствие поражения центров терморегуляции.
Самым характерным симптомом на этой стадии
заболевания является нарушение сна. В большинстве
случаев наблюдается патологическая сонливость. В части
случаев наблюдается бессонница или извращение
формулы сна: сонливость днем, бессонница по ночам.
Среди других симптомов в этот период заболевания
отмечаются глазо-двигательные расстройства: птоз,
диплопия, анизокория, обратный синдром Аргайла
Робертсона.
Со стороны крови — умеренная неспецифическая
воспалительная реакция; со стороны спинномозговой
жидкости — незначительный лимфоцитарный
плеоцитоз.
13. ХРОНИЧЕСКАЯ СТАДИЯ
характеризуется развитием симптомов, которыесвойственны описанному Паркинсоном дрожательному
параличу: повышение пластического тонуса мышц, общая
скованность, амимия, брадикинезия, “поза сгибателей”,
пропульсия, латеро- и ретропульсия, тихая монотонная
речь, тремор конечностей и головы, гиперсаливация,
“сальность” лица. Иногда наблюдаются “судороги взора”,
когда глаза закатываются кверху и некоторое время
остаются в таком положении. Возможны изменения
психической деятельности: безынициативность,
назойливость (акайрия), прилипчивость, агрессивность.
Хроническая стадия заболевания характеризуется
прогрессирующим течением, наступлением
инвалидности.
14.
Поза просителя15. ГЕРПЕТИЧЕСКИЙ ЭНЦЕФАЛИТ
Острое поражение головного мозга, вызываемоевирусом простого герпеса, чаще типа 1 (ВПГ-1),
реже типа 2 (ВПГ-2).
Cоставляет 11,5% среди острых энцефалитов.
Заболевают чаще дети младшего возраста и
взрослые с иммуносупрессией.
Заболеваемость спорадическая.
Инфекция может передаваться капельным и
контактным путем.
16. КЛИНИКА
Характерная триада герпетического энцефалита - остроелихорадочное начало, развитие судорог джексоновского
типа и нарушение сознания, развивающиеся обычно
после кратковременной респираторной инфекции.
Иногда внезапное развитие судорог и потеря сознания
предшествуют лихорадке. Очаговые проявления
встречаются в виде парезов глазодвигательных нервов,
гемипарезов и различных афазий. В первые 3-5 дней
ликвор может быть нормальным. В дальнейшем
обнаруживаются лимфоцитарный плеоцитоз и
повышенное содержание белка (до 1,32 г/л). В крови
выявляется лейкоцитоз (до 20 . 10 9/л) с палочкоядерным
сдвигом, лимфопенией и высокой СОЭ. Летальность
составляет 20-25%.
17. МРТ головного мозга б-го В., 52 лет. Диагноз: герпетический энцефалит
18. ЛЕЧЕНИЕ
Пациентов госпитализируют в палатыинтенсивной терапии в связи с опасностью
дыхательных расстройств и дисфагии. Широко
используется противовирусный химиопрепарат
ацикловир (зовиракс, виролекс) в ампулах,
который при коматозных состояниях назначается
по 10-15 мг/кг на одно введение каждые 8 часов.
Курс лечения - 7-12 дней. Одновременно
назначают интерфероны и человеческий
иммуноглобулин, а также кортикостероиды
(дексаметазон либо дексазон, 1-2 мг/кг каждые 6
часов). Курс лечения - 6-8 дней.
19.
Ацикловир применяется в следующих дозах:1)детям от 1 до 6 недель жизни –
20мг/кг/сутки в два приема;
2)детям с 7 недель жизни и взрослым –
30мг/кг/сутки в 3 приема. Максимальная
доза – 2г/сутки. Средний курс лечения
составляет 7 дней.
Учитывая возможный нефротоксический
эффект, следует обеспечить введение
достаточного количества жидкости. При
появлении признаков почечной
недостаточности дозу ацикловира следует
уменьшить в зависимости от клиренса
20. КОРЕВОЙ ЭНЦЕФАЛИТ
Корью чаще болеют дети до 5 лет. Частотапоражений нервной системы у них
составляет 0,4-0,5%, у подростков бывает
несколько выше. Источником заражения
является больной, путь передачи воздушнокапельный, заразный период длится 8-10
дней.
21. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Инфекционно-аллергический энцефалит,протекает с преимущественным поражением
белого вещества головного мозга. Развитие
энцефалита не всегда совпадает с клиническим
проявлением кори. Субклинические поражения
мозга (изменения на ЭЭГ, плеоцитоз в ликворе)
отмечаются почти у половины больных корью. Не
исключается вероятность непосредственного
действия вируса кори на ЦНС, о чем
свидетельствует выделение его из мозга у
отдельных больных. Коревая инфекция ЦНС
может протекать как в острой, так и в хронической
форме по типу медленной вирусной инфекции.
22. КЛИНИКА
Типичное развитие коревого энцефалита происходит кконцу высыпания (3-5-й день), когда нормализуется
температура. Внезапно возникает новый подъем
температуры и меняется общее состояние ребенка.
Появляются сонливость, адинамия, иногда психомоторное
возбуждение, затем сопор или кома. В раннем возрасте
характерны судорожные припадки. Возможны
психосенсорные нарушения, галлюцинаторный синдром.
Очаговая симптоматика разнообразна по локализации: геми
и парапарезы, гиперкинезы, мозжечковые расстройства.
Поражение зрительных нервов может достигать амавроза. В
большинстве случаев выявляются и воспалительные
изменения в спинномозговой жидкости в виде умеренной
клеточно-белковой диссоциации. При вовлечении в проце
спинного мозга развивается картина энцефаломиелита.
Летальность достигает 25%.
23. ЛЕЧЕНИЕ
Специфических средств лечения коревого энцефалитане существует. Назначают преднизолон и другие
кортикостероиды парентерально в течение 2-4 недель
из расчета 2-3 мг/кг массы тела, десенсибилизирующие
и дегидратирующие средства, витамины группы В,
ноотропные препараты. Переболевшие коревым
энцефалитом нуждаются в диспансерном наблюдении.
24. ПОСТВАКЦИНАЛЬНЫЙ ЭНЦЕФАЛИТ
Установлено, что АКДС-вакцина (адсорбированная,приготовленная из убитых коклюшных микробов и
концентрированного столбнячного и дифтерийного
анатоксина) обладает рядом побочных действий,
повышает восприимчивость животных к биогенным
аминам, изменяет функцию симпатико-адреналовой
системы, может вызывать различные аллергические
реакции - отек Квинке, ложный круп, уртикарные сыпи.
Коклюшный компонент вакцины наиболее реактивен, так
как обладает остаточной токсичностью.
25. КЛИНИКА
Неврологические осложнения возникают в первые 24-72 часа послевакцинации. Коллапс, анафилактический шок с судорогами,
энцефалические реакции, энцефалопатии, энцефалиты.
Характерен пронзительный, монотонный крик, который может
длиться 1-3 часа и более. Связан с ликвородинамическими
нарушениями, вызывающими сильнейшую головную боль. Крик
может предшествовать развитию более тяжелых неврологических
нарушений. При коллапсе ребенок внезапно как бы обмякает, не
двигается, бледнеет, появляется обильный пот, иногда имеет место
падение пульса и АД. Судороги являются основным симптомом
энцефалической реакции и возникают при нормальной либо
субфебрильной температуре. Повторные, трудно купируемые
судороги могут быть проявлением поствакцинального энцефалита,
который начинается на 3-й день после прививки с высокой
температуры, повторных рвот, психомоторного возбуждения.
Течение энцефалита тяжелое, с высокой летальностью и
значительным числом остаточных явлений.
26. ЛЕЧЕНИЕ
При появлении неврологической симптоматикивакцинация прекращается. Назначается
десенсибилизирующая, дегидратирующая, а при
судорогах и противосудорожная терапия.
Применяются кортикостероиды. Переболевшие
должны находиться на диспансерном наблюдении.
Детей с церебральной недостаточностью интра- и
постнатальной природы в анамнезе необходимо
прививать вакцинами АДС или АДС-М, поскольку
последние имеют незначительную реактогенность.
27. ЭНЦЕФАЛИТЫ ПРИ КОРЕВОЙ ВАКЦИНАЦИИ
относятся к числу редких осложнений. Влетальных случаях отмечается отек мозга,
иногда картина синдрома Рейе.
Патогенез. Предполагается вероятность
проявления нейротропизма коревого вируса,
но основная роль принадлежит
аллергической реакции.
28. КЛИНИКА И ЛЕЧЕНИЕ
Характерны бурная лихорадочная реакция до 39-40С, рвота, приступы тонико-клонических судорог.
Описаны также единичные случаи очаговых
энцефалитов, менингитов, мозжечковых атаксий.
Прогноз поствакцинальных коревых энцефалитов
благоприятный.
При возникновении судорог назначаются
фенобарбитал в минимальных дозах и
десенсибилизация.
29. Острый полиомиелит (эпидемический детский паралич, болезнь Гейне—Медина)
Острое инфекционное заболевание слокализацией патологического процесса в
передних рогах спинного мозга. Наибольшее
число заболеваний приходится на детей в
возрасте до 7 лет. Описаны случаи
заболевания полиомиелитом и среди
взрослых. В 2002 Россия получила
сертификат зоны, свободной от
помиомиелита. В РФ 2-11 случаев в год
вакцинассоциированного полиомиелита
(О.В. Шарапова, 2003)
30. ЭПИДЕМИОЛОГИЯ
Источником инфекции является больной человекили вирусоноситель, выделяющий вирусы с
желудочно-кишечным содержимым или со слизью
носоглотки и дыхательных путей.Передача
инфекции осуществляется воздушно-капельным и
фекально-оральным путем (через грязные руки,
предметы обихода, продукты питания, воду). Летнеосенняя сезонность полиомиелита косвенно
подтверждает значение мух в распространении
заболевания.
31. ПАТОГЕНЕЗ
Входными воротами инфекции являются пищевойканал и носоглотка. В лимфатических образованиях
кишок и задней стенки глотки вирус размножается.
Отсюда он проникает в кровяное русло, где
циркулирует в течение 5—7 дней. На высоте
виремии вирус появляется во всех органах и тканях.
В нервную ткань вирус попадает не только
гематогенно, но и через периневральные щели.
Именно в нервных клетках проявляется
биологическая активность возбудителя, в других
тканях он погибает.
32. КЛАССИФИКАЦИЯ
Различают четыре формы полиомиелита:бессимптомную, абортивную,
непаралитическую и паралитическую.
33. НЕПАРАЛИТИЧЕСКАЯ ИЛИ МЕНИНГЕАЛЬНАЯ ФОРМА
Характеризуется поражением мозговых оболочек илиспинномозговых корешков. Клинически протекает как
серозный менингит или менингорадикулит.
Полиомиелитный серозный менингит начинается остро,
с повышения температуры тела до 39—40°С. Головная
боль выражена меньше, чем при менингите другой
этиологии, рвота одно- или двукратная. Больные вялы,
адинамичны, сонливы. В ликворе обнаруживаются
плеоцитоз смешанного характера, лимфоциты и
нейтрофилы, причем в первые дни преобладают
нейтрофилы, а через 5— 6 дней лимфоциты. Количество
белка умеренно увеличено, давление спинномозговой
жидкости слегка повышено. Течение менингеальной
формы полиомиелита благоприятное.
34. ПАРАЛИТИЧЕСКАЯ ФОРМА
Собственно полиомиелит, встречается лишь в 2—3% случаев, но именно эта форма заболевания в
связи с тяжелыми последствиями в виде грубых
двигательных расстройств превратила полиомиелит
в социально-актуальную проблему.
В паралитической форме полиомиелита выделяют
несколько форм: спинальную, бульбарную,
понтинную, смешанную (бульбо-понтинная,
бульбоспинальная и др.), редкие формы
(энцефалитическая, атактическая).
В течении паралитической формы полиомиелита
выделяют четыре стадии: препаралитическую,
паралитическую, восстановительную и
резидуальную.
35. ПРОФИЛАКТИКА
Активная иммунизация против полиомиелита началаприменяться с 1953 г. с использованием вакцины,
предложенной Солком. Это была вакцина из
инактивированных формальдегидом всех трех типов
вируса полиомиелита. В 1960 г. Сейбиным была
предложена живая вакцина, изготовленная из
ослабленных вирусов. М. И. Чумаковым и А. А.
Смородинцевым предложен пероральный метод ее
применения. Прививки проводятся трехкратно
моновалентными вакцинами. Первый прием вакцины
производится в конце зимы (I тип вируса), второй прием
(III тип) — месяц спустя, третий прием (II тип) — еще
через месяц. Второй и третий приемы можно совместить,
применив дивакцину (III и II типы вируса). Через год
проводится повторная вакцинация по тем же правилам.


































 medicine
medicine








