Similar presentations:
Патофизиология экстремальных состояний
1. Патофизиология экстремальных состояний
2.
• Экстремальные состояния - общиетяжелые состояния организма, возникающие
при воздействии на него особо патогенных
внешних факторов или неблагоприятном
развитии имеющихся заболеваний,
вызывающих грубые нарушения
метаболизма и жизненно важных функций,
представляющие угрозу для жизни и
требующие срочного активного
терапевтического вмешательства
3.
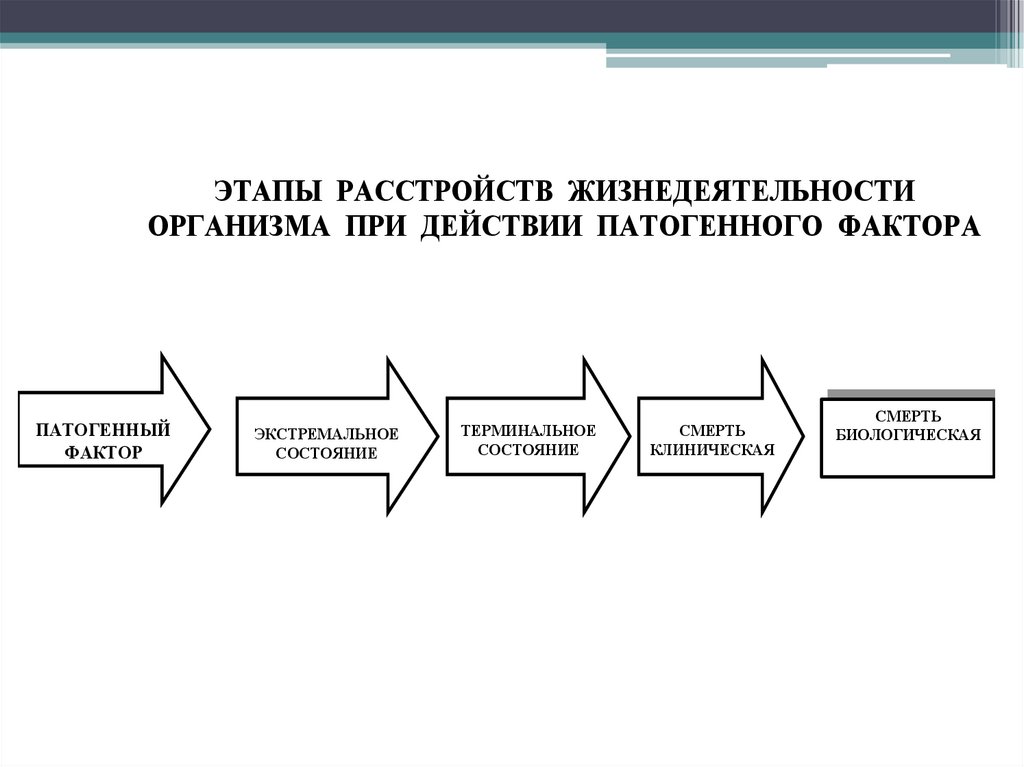
ЭТАПЫ РАССТРОЙСТВ ЖИЗНЕДЕЯТЕЛЬНОСТИОРГАНИЗМА ПРИ ДЕЙСТВИИ ПАТОГЕННОГО ФАКТОРА
ПАТОГЕННЫЙ
ФАКТОР
ЭКСТРЕМАЛЬНОЕ
СОСТОЯНИЕ
ТЕРМИНАЛЬНОЕ
СОСТОЯНИЕ
СМЕРТЬ
КЛИНИЧЕСКАЯ
СМЕРТЬ
БИОЛОГИЧЕСКАЯ
4. Выделяют
ШокКоллапс
Кома
• остро развивающийся, угрожающий жизни патологический
процесс, обусловленный действием на организм сверхсильного
патогенного раздражителя.
• это острая первичная сосудистая недостаточность
• крайне тяжелый синдром, характеризующийся глубоким
• угнетением ЦНС, стойкой утратой сознания, полным отсутствием
реакции на внешние (в том числе болевые) раздражители.
5.
• Шок (от англ. schоск –удар, потрясение) –остро возникающая общая рефлекторная
реакция организма в ответ на действие
чрезвычайного раздражителя,
характеризующаяся резким угнетением всех
жизненных функций вследствие расстройств
их нервно-гуморальной регуляции.
6.
7.
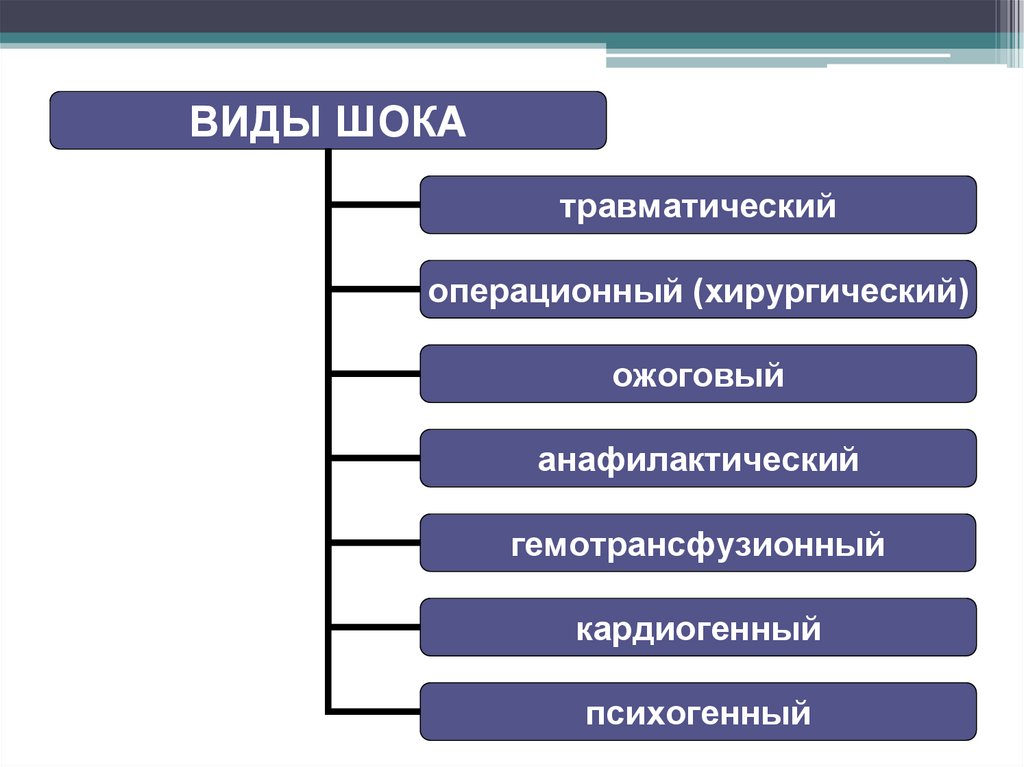
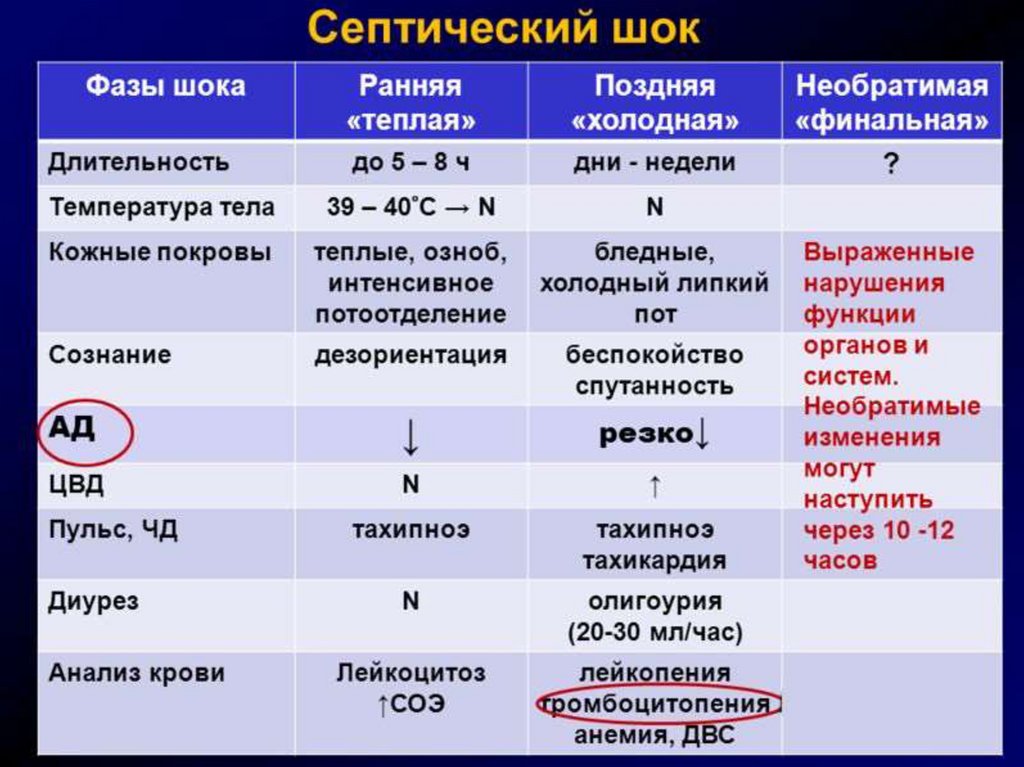
ВИДЫ ШОКАтравматический
операционный (хирургический)
ожоговый
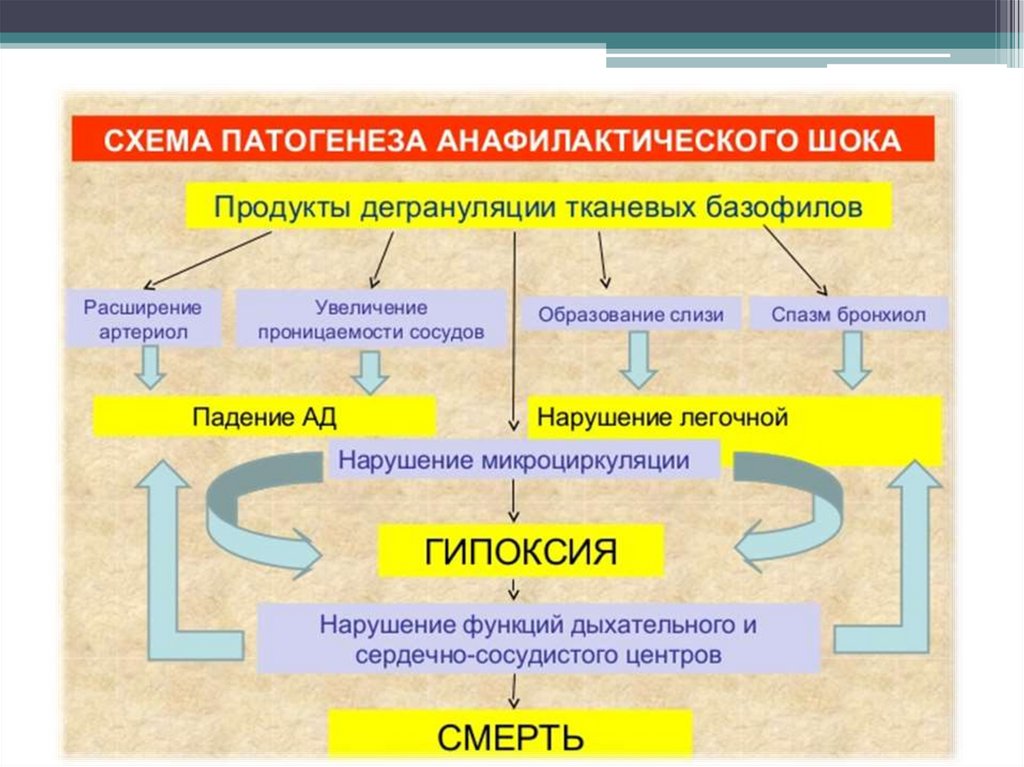
анафилактический
гемотрансфузионный
кардиогенный
психогенный
8.
9.
«Шок легче распознать, чем описать, и легчеописать, чем дать ему определение».
(Делорье)
10. Эректильная стадия шока:
общее возбуждение,
двигательная реакция,
речевое беспокойство,
повышение артериального кровяного
давления,
одышка,
активация обменных процессов,
повышение температуры тела,
лейкоцитоз
11. Торпидная стадия шока:
• бледность кожных покровов,• холодный пот,
• резкое угнетение психики, апатия, безучастие к
окружающему при сохраненном сознании,
• прогрессирующее падение кровяного давления и
нарастающее ослабление сердечной деятельности,
• поверхностное неравномерное по ритму и глубине,
нередко – периодическое дыхание (типа Чейн-Стокса,
Биотта),
• гипоксия смешанного типа,
• гипотермия,
• лейкопения со сдвигом лейкоцитарной формулы влево,
• олигурия или анурия.
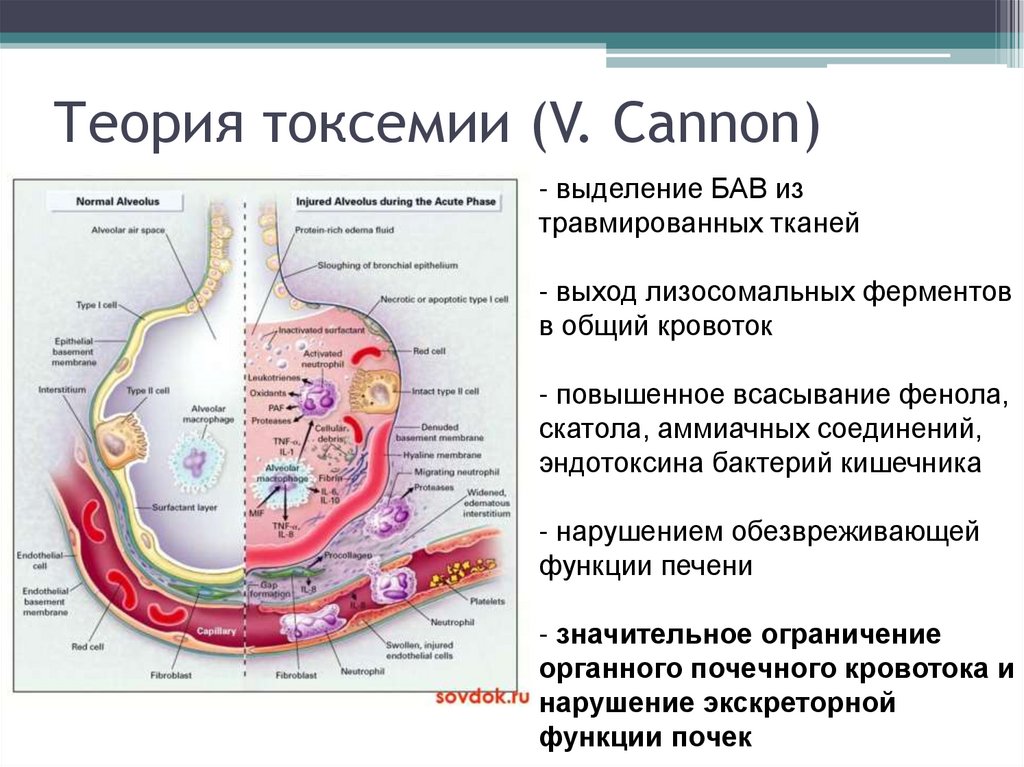
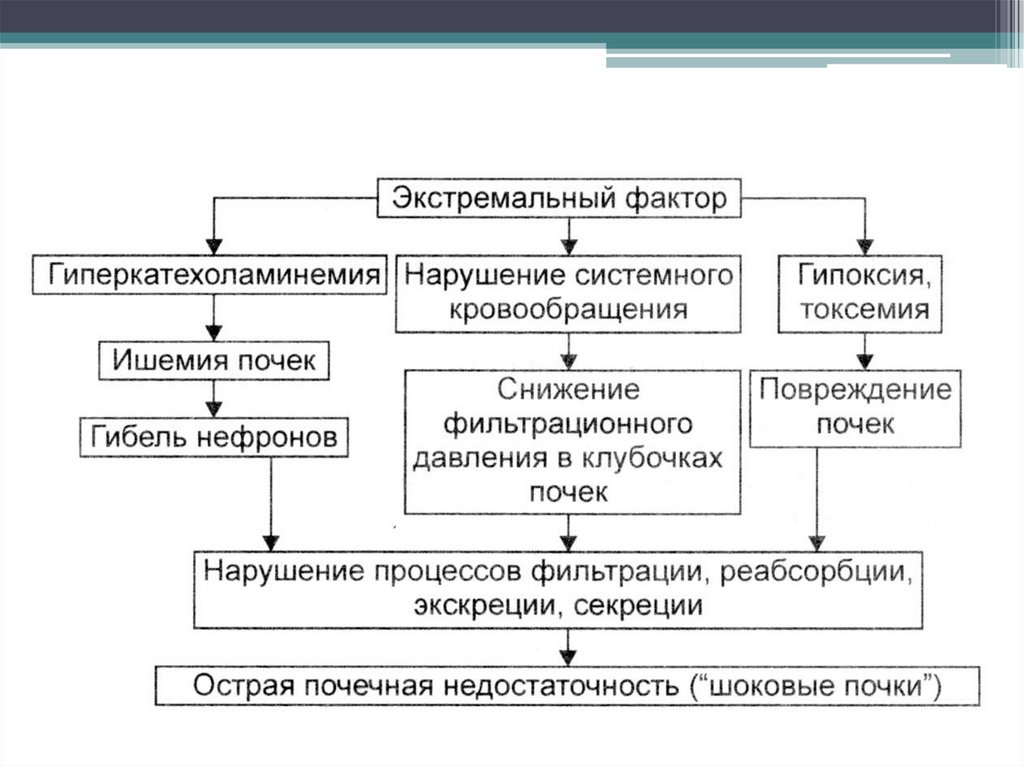
12. Теория токсемии (V. Cannon)
- выделение БАВ изтравмированных тканей
- выход лизосомальных ферментов
в общий кровоток
- повышенное всасывание фенола,
скатола, аммиачных соединений,
эндотоксина бактерий кишечника
- нарушением обезвреживающей
функции печени
- значительное ограничение
органного почечного кровотока и
нарушение экскреторной
функции почек
13. Теория крово- и плазмопотери (Вiаlоск)
• ведущим звеном развития шока являетсякрово- и плазмопотеря, всегда в той или иной
мере имеющая место при массивной травме,
если не за счет видимой кровопотери, то в
результате отека тканей и кровоизлияний в
травмированные ткани,
т.е. гиповолемия, несоответствие объема
циркулирующей крови объему
сосудистого русла.
14. Нейрогенная теория шока (Н.И. Пирогов)
• Поток в ЦНС огромного количества импульсов (прежде всегоболевых)
• Генерализованное возбуждение коры и подкорковых центров
мозга
• Активация деятельности желез внутренней секреции,
усиленный выброс гормонов, в том числе – катехоламинов,
гормонов гипофиза и щитовидной железы
• Повышение артериального давления, одышка, интенсификация
обмена веществ (клиническим выражением возбуждения в
ЦНС является эректильная стадия шока)
• Охранительное торможение в ретикулярной формации мозга
приводит к блокаде афферентных импульсов к коре головного
мозга
• Нарушение интегративной деятельности мозга (торпидная
фаза шока)
15.
16.
17.
18.
19.
20.
21.
22.
23.
24.
25.
26.
27.
28.
29.
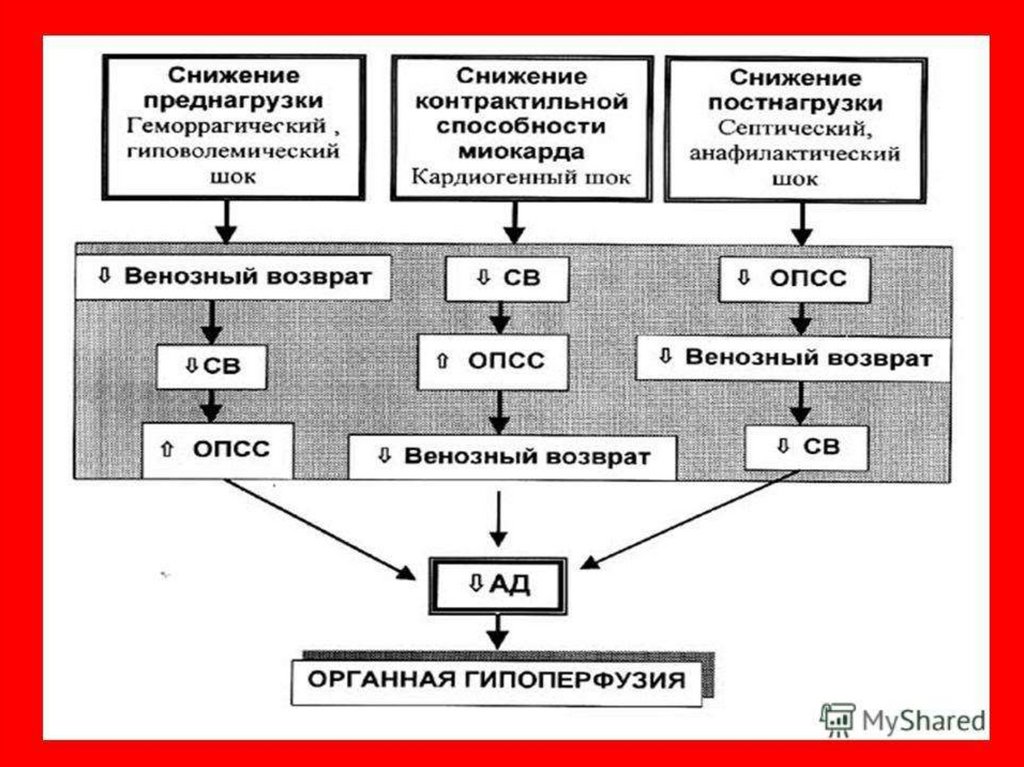
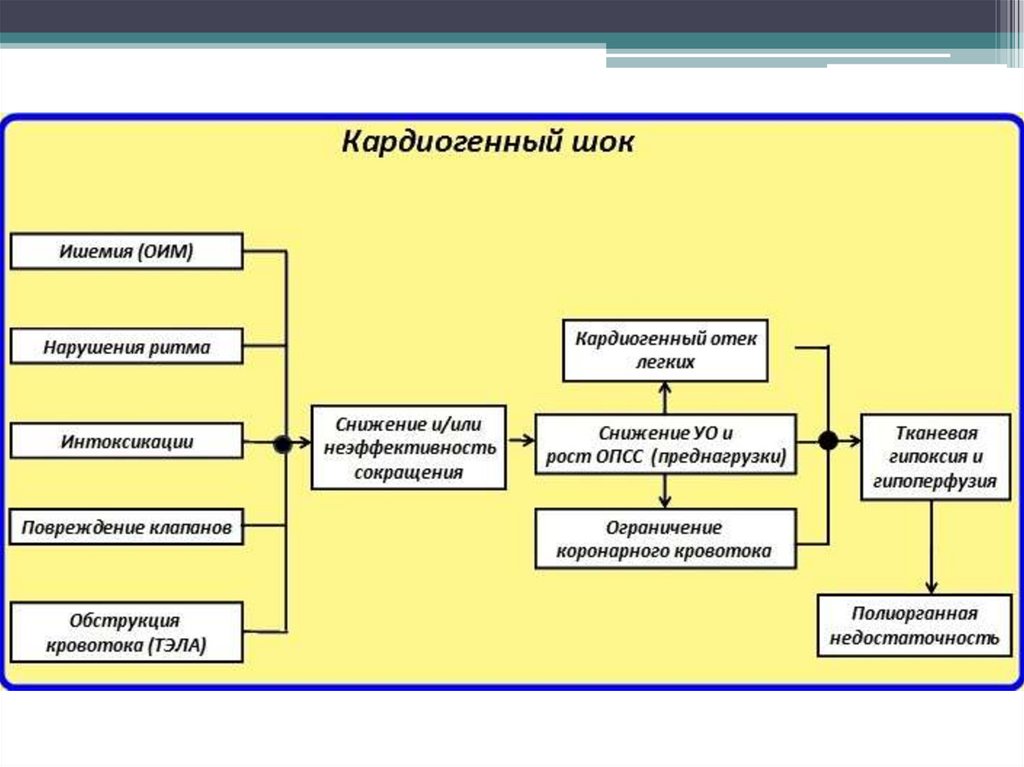
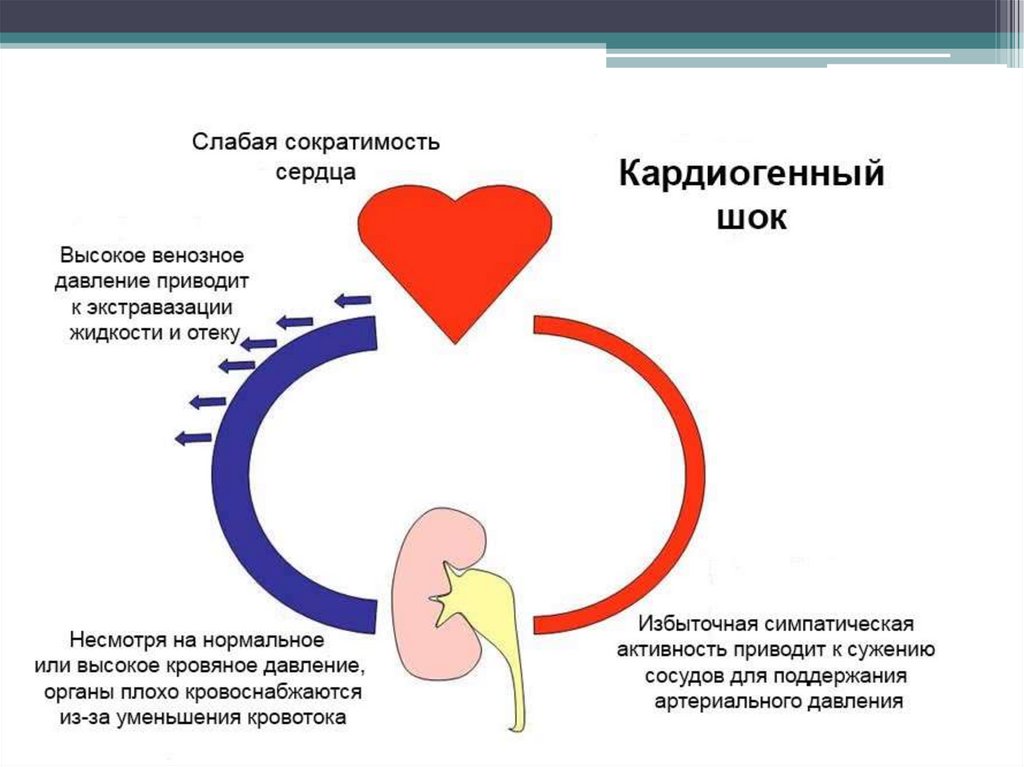
30. Кардиогенный шок
• Тяжелое осложнение стенокардии иинфаркта миокарда в остром периоде их
развития, является основной причиной
смерти от этих заболеваний.
31.
32.
33. Диагностические критерии кардиогенного шока
• Снижение САД < 90 мм рт. ст.• Признаки застоя в легких.
• Признаки гипоперфузии (наличие хотя бы одного
из следующих критериев):
- нарушение сознания;
- холодная, влажная кожа;
- олигурия (< 20 мл /ч).
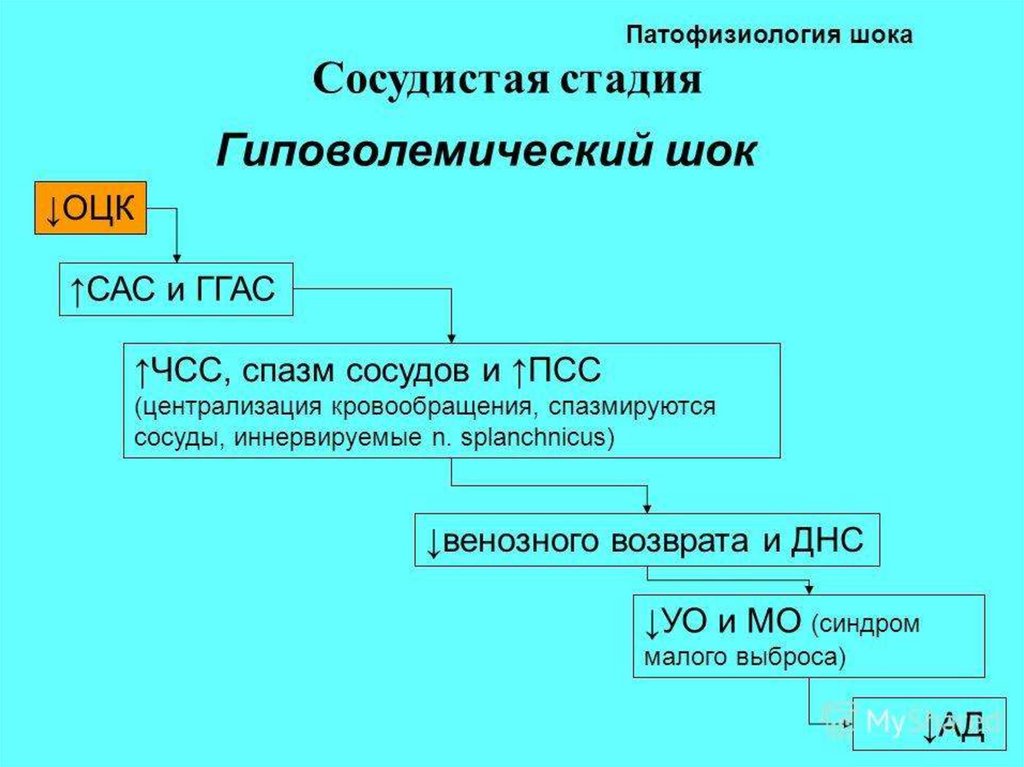
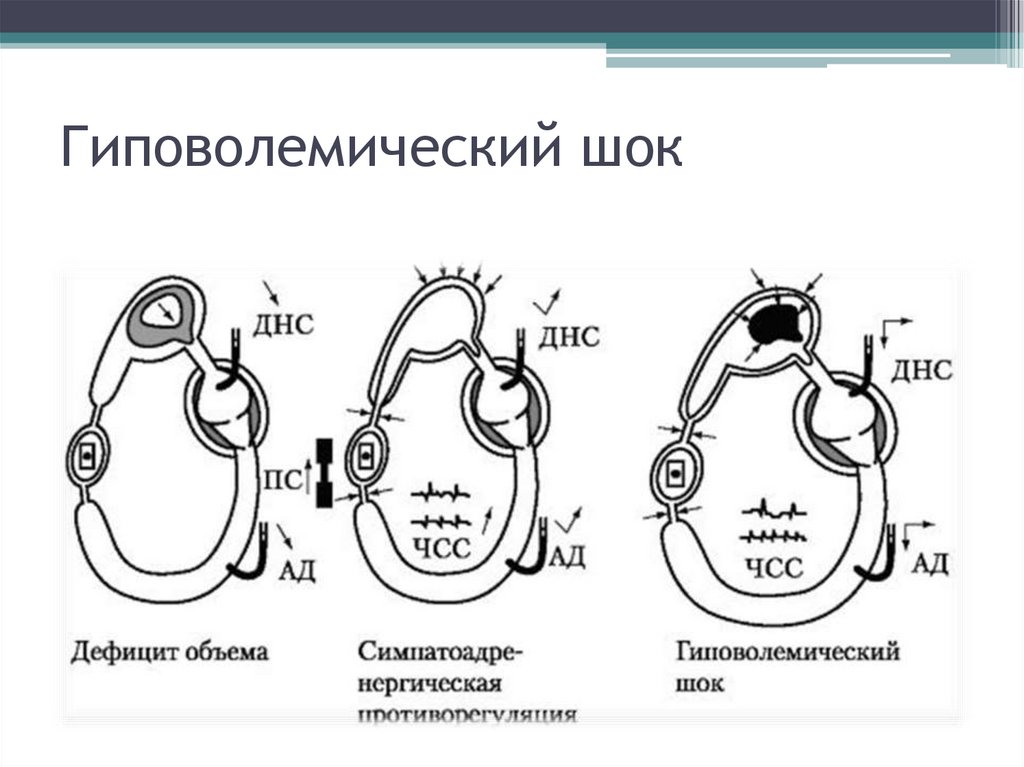
34. Гиповолемический шок
35. Психогенный шок
• Психогенный шок провоцируется тяжелой психическойтравмой, отрицательными эмоциями, легче возникает у
людей со слабым типом высшей нервной деятельности,
измененной реактивностью.
• У людей с повышенной чувствительностью к боли и
особым типом нервной системы, испытавших сильные
боли при оперативном вмешательстве, экстракции зуба,
его лечении и др. шок может развиться условнорефлекторно при виде хирургических инструментов,
бормашины, обстановки операционной и т.п.
• Психическое перенапряжение облегчает развитие других
форм шока: травмического, операционного,
кардиогенного, ожогового и др.
36. Выводы:
1. Наиболее общие механизмы и закономерности развития всехформ шока едины. Основу их составляет рефлекторный принцип
ответных реакций организма и стадийный характер развития всех
форм процесса.
2. При различных шоковых процессах различен характер
раздражителей, места их приложения – характер подвергающихся
раздражению рецепторов, возможно, различны начальные
процессы на периферии, служащие причиной и источником
первичного раздражения, но ведущее значение в развитии шока
во всех случаях принадлежит нарушениям в ЦНС.
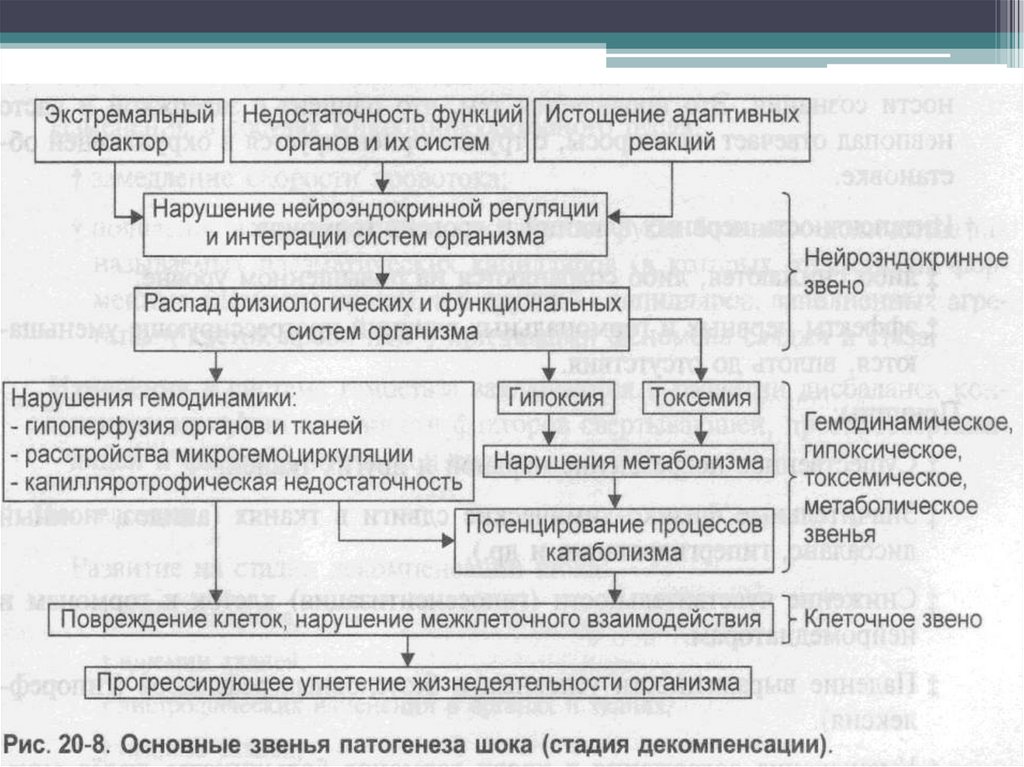
3. Механизм развития шока слагается из 3 составляющих
компонентов: расстройства 1) регуляции, 2) обмена и 3) их
циркуляторного обеспечения.
4. Главное патогенетическое звено на всех этапах шока –
несогласованность изменения обмена и его циркуляторного
обеспечения, возникающее вследствие расстройств нервной и
гуморальной регуляции.
37. Основные направления терапии шоковых состояний
(1)• Наличие клинико-лабораторных признаков
шока
• Оценка необходимости проведения сердечнолегочно-церебральной реанимации
• Определение ведущего механизма
гемодинамических нарушений и его
ликвидация
38.
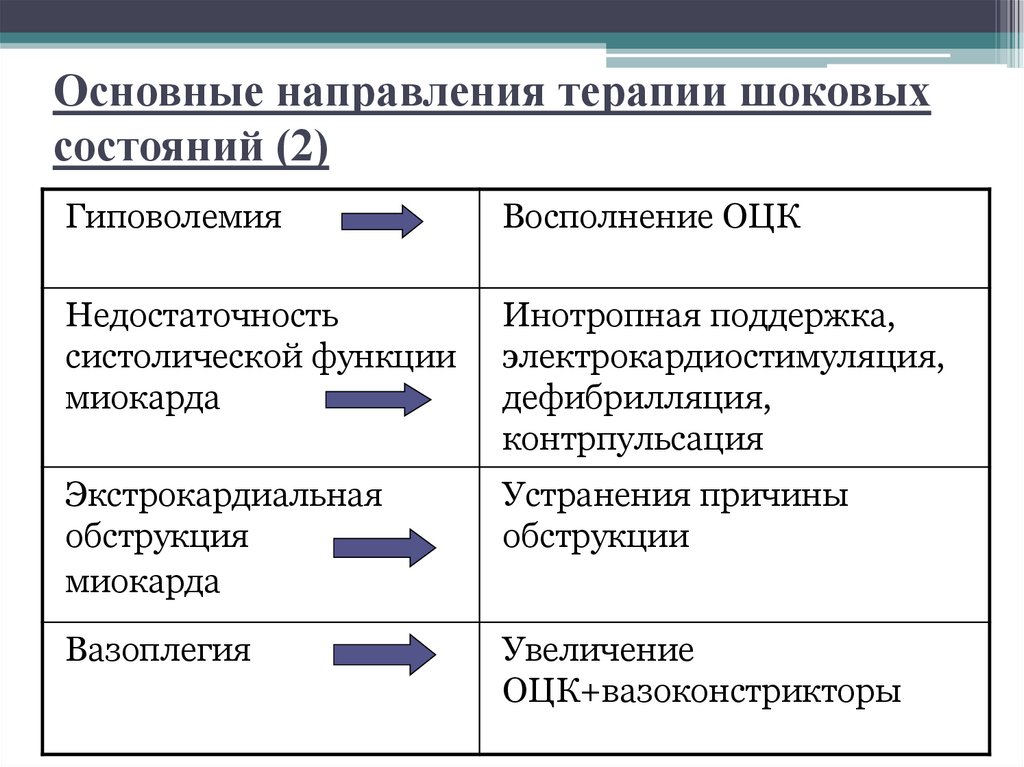
Основные направления терапии шоковыхсостояний (2)
Гиповолемия
Восполнение ОЦК
Недостаточность
систолической функции
миокарда
Инотропная поддержка,
электрокардиостимуляция,
дефибрилляция,
контрпульсация
Экстрокардиальная
обструкция
миокарда
Устранения причины
обструкции
Вазоплегия
Увеличение
ОЦК+вазоконстрикторы
39.
40.
Основные направления терапии шоковыхсостояний (3)
• Оценка эффективности проведенных
мероприятий
• Определение состояния «органов-мишеней»
(ССС, ЦНС, дыхательная система, почки,
печень)
• Коррекция выявленных нарушений
• Постоянный мониторинг жизненно важных
функций организма
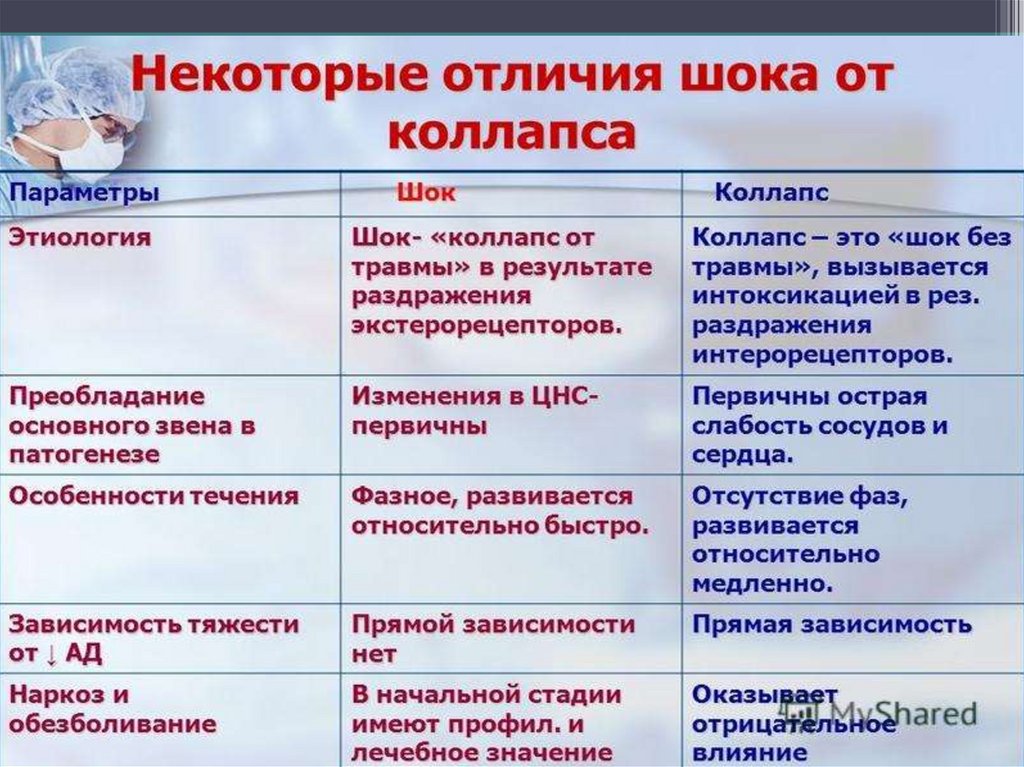
41. Коллапс
• (лат. collapsus - внезапно падать) это остраяпервичная сосудистая недостаточность.
Коллапс характеризуется быстро
развивающейся системной артериальной и
венозной гипотензией, уменьшением массы
циркулирующей крови, признаками
гипоксии, нарушением метаболизма и
угнетением жизненно важных функций
организма
42. Виды коллапса (по этиологическому принципу)
• инфекционный• гипоксемический
• геморрагический
• панкреатический
• ортостатический
• гипертермический
43. Проявление коллапса
Развивается остро и начинается с резких
нарушений центральной гемодинамики.
Среднее АД ↓< 70–60 мм рт. ст.
(Среднее
АД = ДАД +1/3 АДпульсового)
• Сознание обычно сохранено, но отмечаются:
общая заторможенность, резкая слабость,
звон в ушах, ослабление зрения, жажда,
зябкость, понижение температуры тела,
бледность кожи, холодный пот, тремор
пальцев рук, расширение зрачков, иногда
тошнота, рвота, судороги.
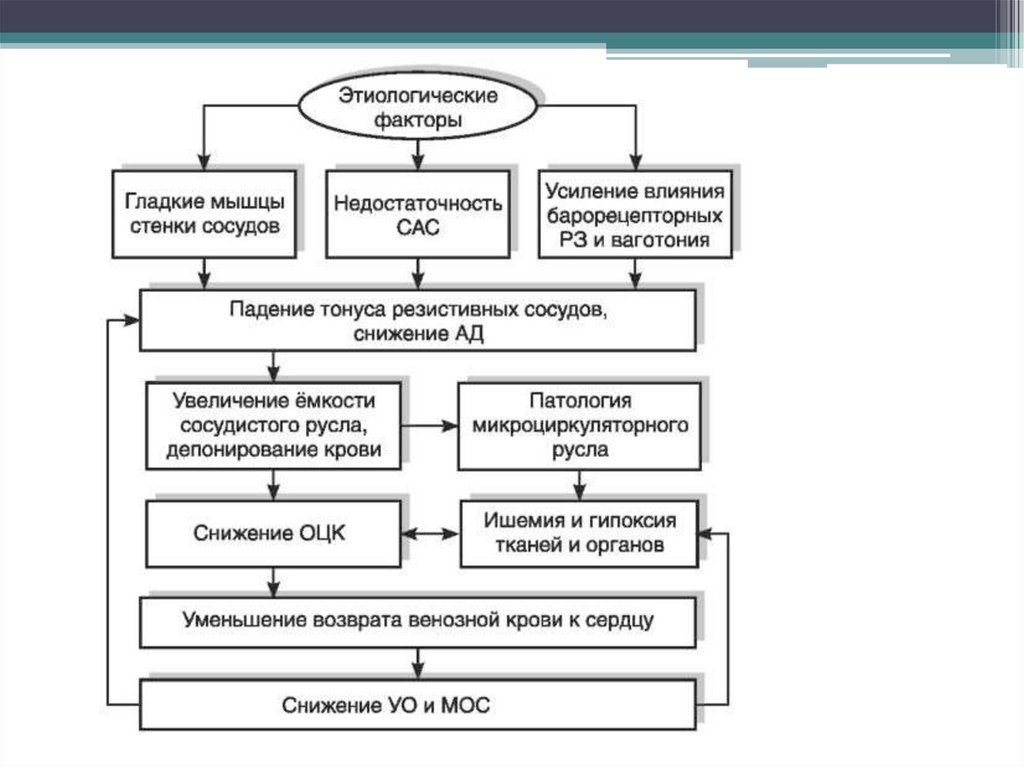
44. Патогенез коллапса
• Резкое уменьшение объема циркулирующейкрови
• Первичное значительное уменьшение
сердечного выброса
• Первичное падение общего периферического
сопротивления
45.
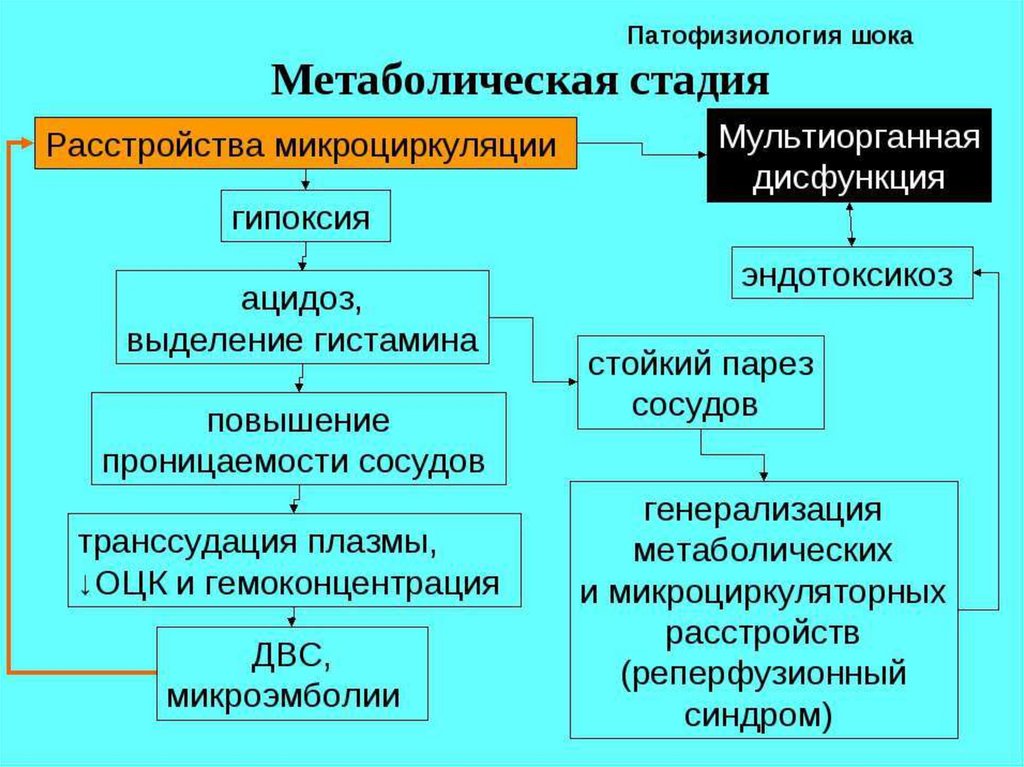
46. Общие патогенетические звенья шока и коллапса:
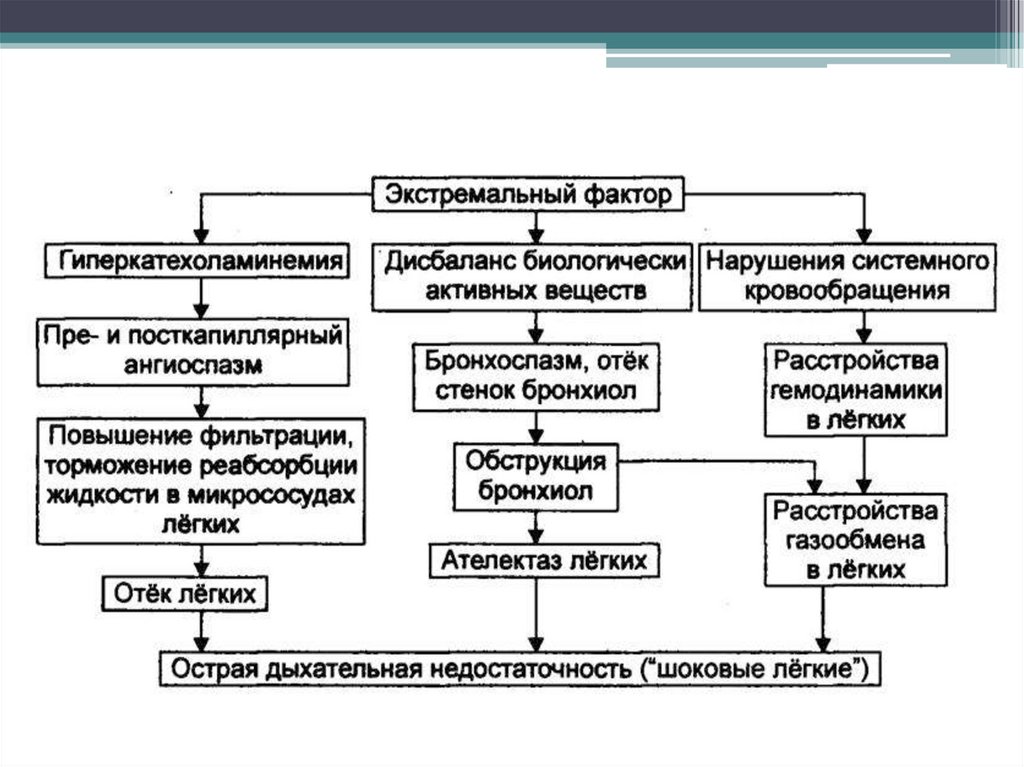
Сосудистая недостаточность
Дыхательная недостаточность
Гипоксия
Компенсаторные реакции
47.
48.
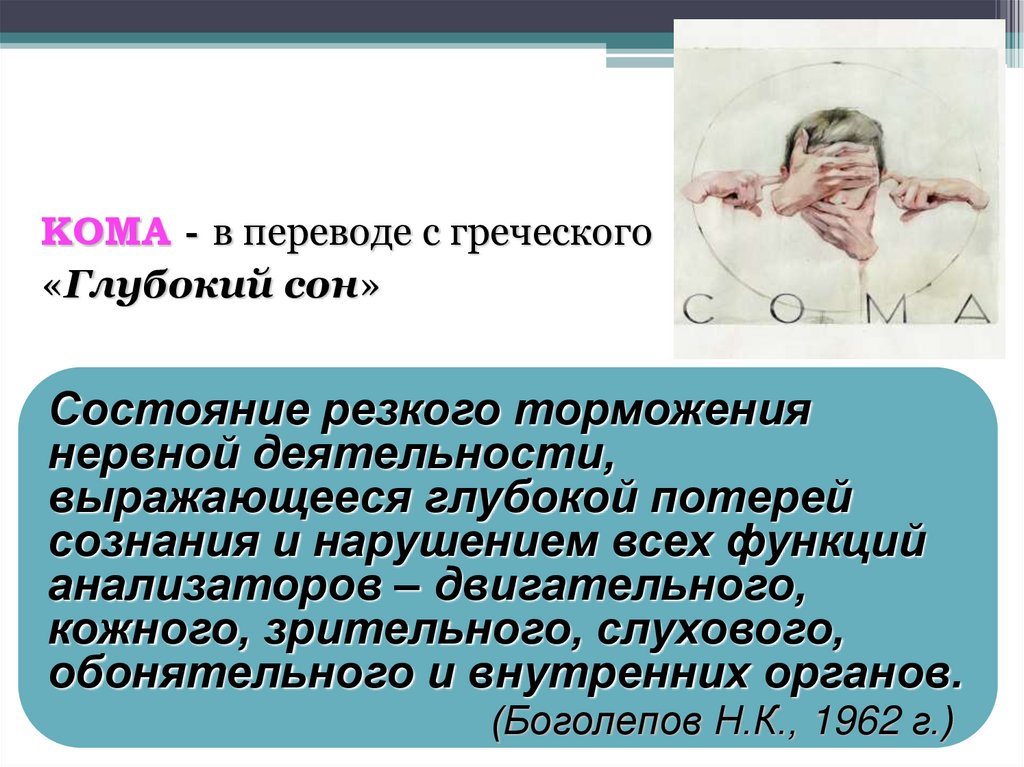
КОМА - в переводе с греческого«Глубокий сон»
Состояние резкого торможения
нервной деятельности,
выражающееся глубокой потерей
сознания и нарушением всех функций
анализаторов – двигательного,
кожного, зрительного, слухового,
обонятельного и внутренних органов.
(Боголепов Н.К., 1962 г.)
49.
50.
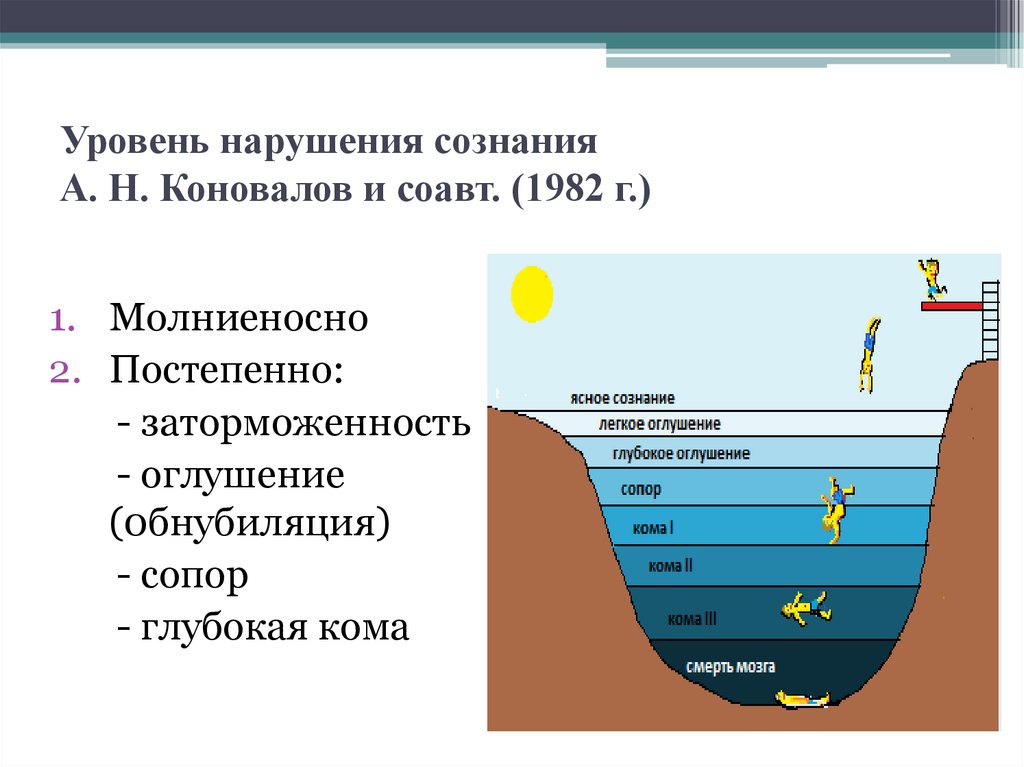
51. Уровень нарушения сознания А. Н. Коновалов и соавт. (1982 г.)
1. Молниеносно2. Постепенно:
- заторможенность
- оглушение
(0бнубиляция)
- сопор
- глубокая кома
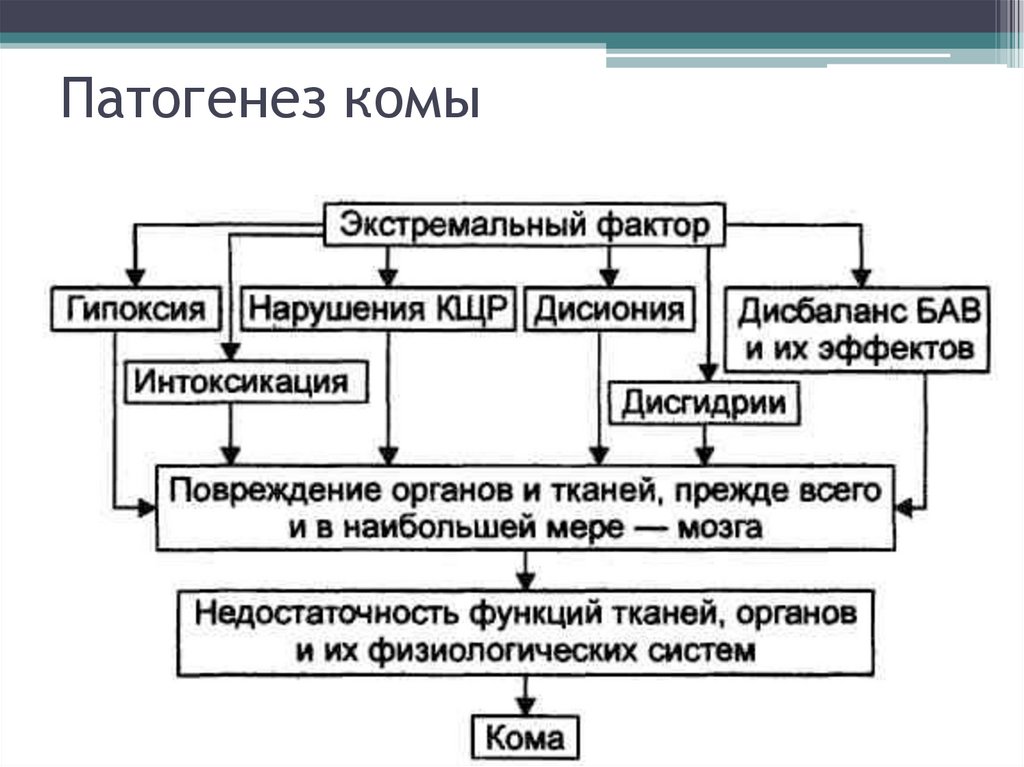
52. Патогенез комы
53. Оценка витальных функций
Оценка дыхания:- проходимость дыхательных
путей
Оценка ССС:
- частота, наполнение и ритм
пульса
- величина АД
- частота дыхания
- наличие патологических
типов дыхания)
- соотношение АД и частоты
пульса (для выявления
феномена Кушинга)
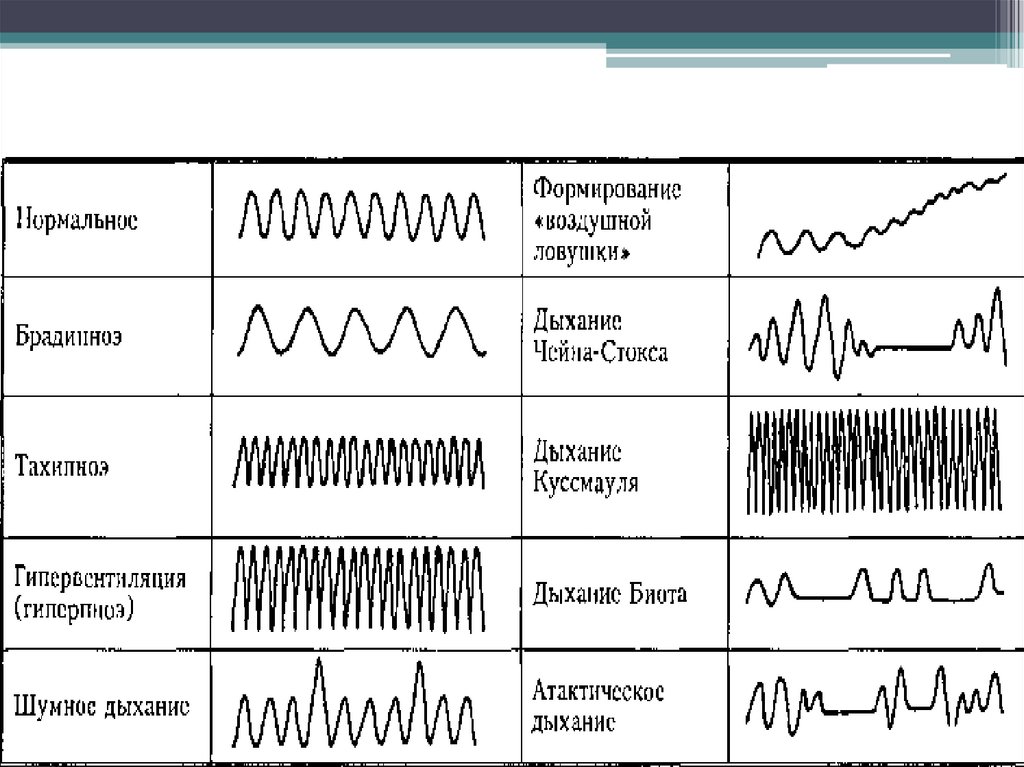
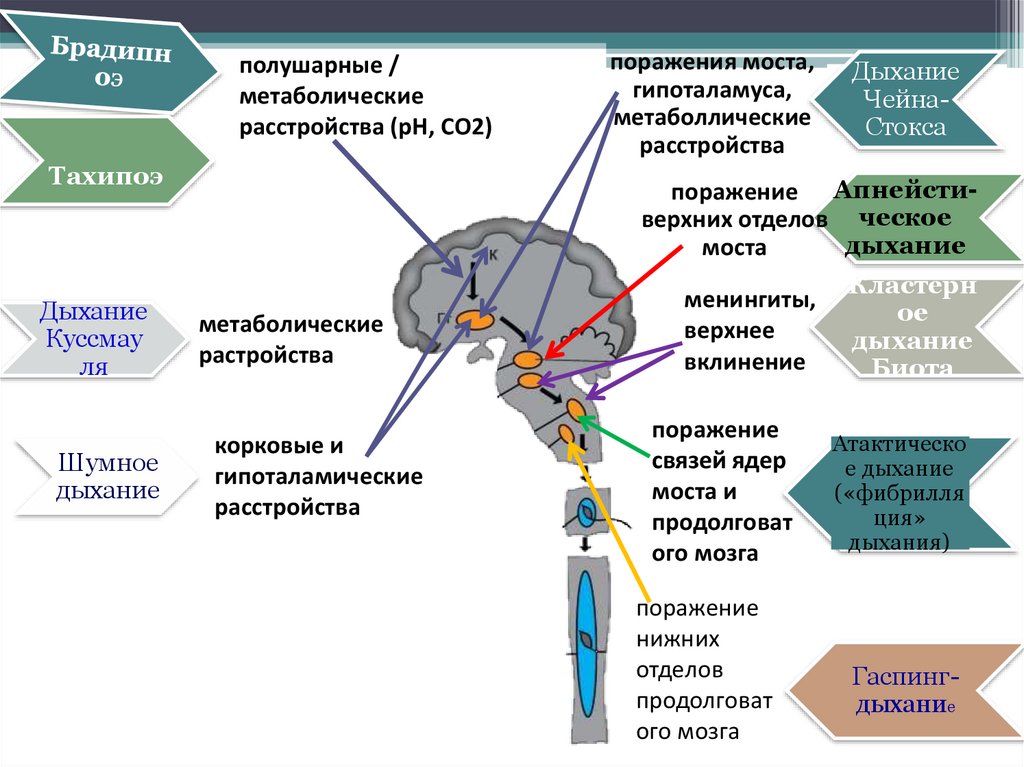
54. Патологические типы дыхания
55.
полушарные /метаболические
расстройства (рН, CO2)
Тахипоэ
Дыхание
Куссмау
ля
Шумное
дыхание
поражения моста,
гипоталамуса,
метаболлические
расстройства
Дыхание
ЧейнаСтокса
поражение Апнейстиверхних отделов ческое
дыхание
моста
метаболические
растройства
корковые и
гипоталамические
расстройства
менингиты,
верхнее
вклинение
поражение
связей ядер
моста и
продолговат
ого мозга
поражение
нижних
отделов
продолговат
ого мозга
Кластерн
ое
дыхание
Биота
Атактическо
е дыхание
(«фибрилля
ция»
дыхания)
Гаспингдыхание
56. Диагностические исследования
ОАК
БАК развернутый, в т. ч.: глюкоза, КЩС
ОАМ
ЭКГ
КТ или МРТ
люмбальная пункция
ЭЭГ
скрининг метаболических
нарушений
57. Необходимые мероприятия
- обеспечение оксигенации- поддержание кровообращение
- введение 40% глюкозы
- снижение ВЧД
- купирование судорожных припадков
- борьба с инфекцией
- восстановление КОС и электролитный баланс
- нормализация температуры тела
- введение тиамина
- подбор специфического противоядия
(F.Plum,
J.B. Posner)
58. Смерть мозга
– это полная и необратимая утрата всех его функций,ятрогенное состояние, возникшее в связи с развитием
методов оживления и поддержания основных витальных
функций, характеризующееся отсутствием поступления
крови в сосуды мозга, т.е. погибший индивидуум с бьющимся
серцем и ИВЛ (А. Уолкер, 1988 г)
59.
В состав консилиума для констатации смерти мозгапациента включаются врачи с опытом работы по
специальности не менее 5 лет, в том числе:
•анестезиолог-реаниматолог
•невролог или нейрохирург
•иные специалисты для проведения дополнительных
инструментальных исследований (но не
трансплантологи!)
60. Клинические критерии смерти мозга
Прежде всего необходимо исключить интоксикации,гипотермию (ректально >32 градусов), гиповолемию
Клинические критерии
мозга
(систолическое
АД не смерти
ниже 90
мм рт.ст.), метаболические
комы, действие наркотизирующих и миорелаксирующих
стредств.
1. Устойчивое отсутствие сознания (кома)
2. Атония всех мышц.
3. Отсутствие реакций на любые сильные болевые раздражения
(однако здесь нужно не учитывать сохраненные спинальные
автоматизмы).
4. Отсутствие реакции зрачков на свет. Неподвижность глазных
яблок.
5. Отсутствие корнеальных, окулоцефалических и
окуловестибулярных рефлексов.
6.Отсутствие фарингеальных и трахеальных рефлексов на
движения эндотрахеальной трубки и при санации ТБД.
7.Отсутствие самостоятельного дыхания. Механическое
оключение от ИВЛ недопустимо, поэтому проводится тест
апноэтической оксигенации, или разъединительный тест,
только после проведения всех вышеназванных тестов.
61.
Для инструментальногоподтверждения смерти мозга
используются:
•электроэнцефалография
•церебральная ангиография
•ядерная магнитно-резонансная
ангиография
•транскраниальная доплеровская
ультрасонография
•церебральная сцинтиграфия
62.
Предполагается проведение2 клинических обследований,
разнесенных во времени, чтобы не
пропустить возможную положительную
динамику при потенциально обратимом
повреждении головного мозга.
Период наблюдения зависит от
возраста: у пациентов старше 1 года и
у взрослых он составляет не менее 6
часов, но может быть сокращен до 2
часов, если в промежутке между
обследованиями диагноз смерти мозга
подтверждается одним из
дополнительных инструментальных
исследований.
63. Общие принципы лечения экстремальных состояний
1. Оперативность2. Устранение причин, вызвавших развитие
конкретного экстремального состояния
3. Нормализация системной, органной и
микроциркуляторной гемодинамики
4. Проведение комплекса мероприятий по борьбе с
гипоксией
5. Коррекция изменений КОС, водноэлектролитных
нарушений
6. Борьба с проявлениями эндогенной интоксикации
организма
7. Торможение свободнорадикальных и
липопротеидных процессов






































 medicine
medicine