Similar presentations:
Інфекціонні захворювання, що супроводжуються синдромом ангіни у дітей
1.
ІНФЕКЦІОНІ ЗАХВОРЮВАННЯ,ЩО СУПРОВОДЖУЮТЬСЯ
СИНДРОМОМ АНГІНИ, У ДЕТЕЙ
Кафедра дитячих інфекційних хвороб
2. Синдром ангіни – синдром, при якому місцеві гострозапальні зміни виражені, головним чином, у лимфоїдній тканині ротоглотки.
• Ангіни, як самостійне • Специфічні ангінизахворювання,
є одним з проявів
викликані, переважно,
інфекційного
стрептококами і
захворювання
характеризуються
(інфекційний
місцевими змінами на
мононуклеоз,
мигдаликах та
дифтерія, скарлатина,
інтоксикаційним
туляремія та ін.)
синдромом
3. Основні клінічні симптоми ангіни
• Підвищення температури тіла• Біль у горлі
• Виразна гіперемія слизової оболонки
мигдаликів
• Гіпертрофія мигдаликів
• Нашарування на мигдаликах
• Збільшення реґіонарних лімфатичних
вузлів
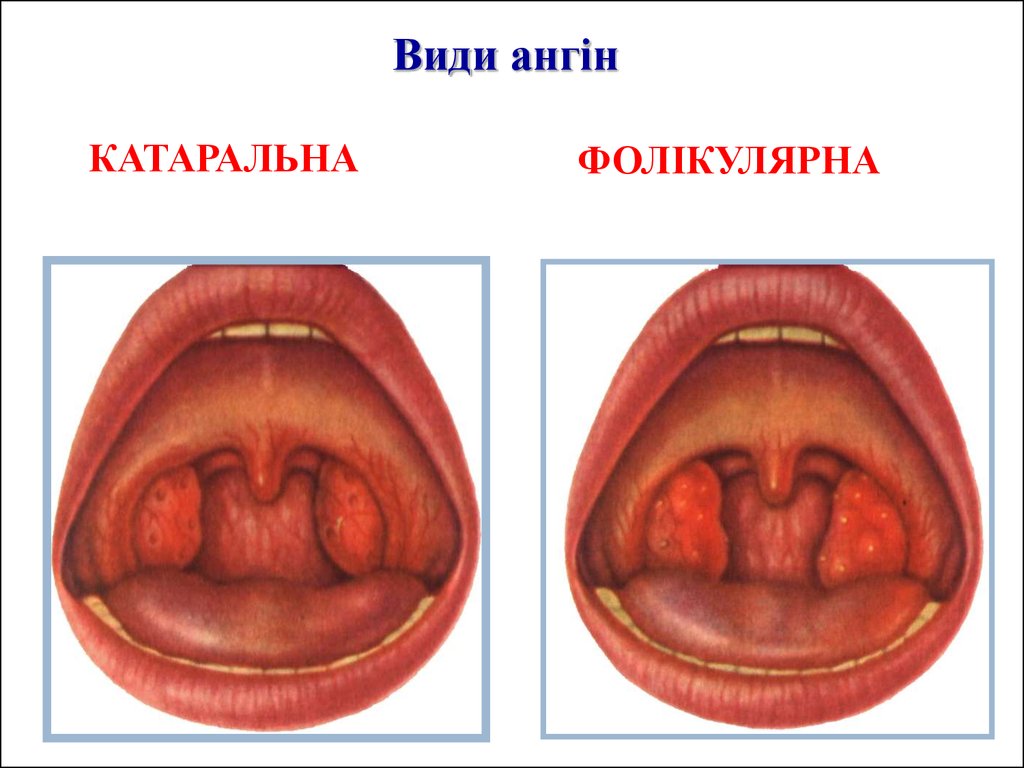
4. Види ангін
КАТАРАЛЬНАФОЛІКУЛЯРНА
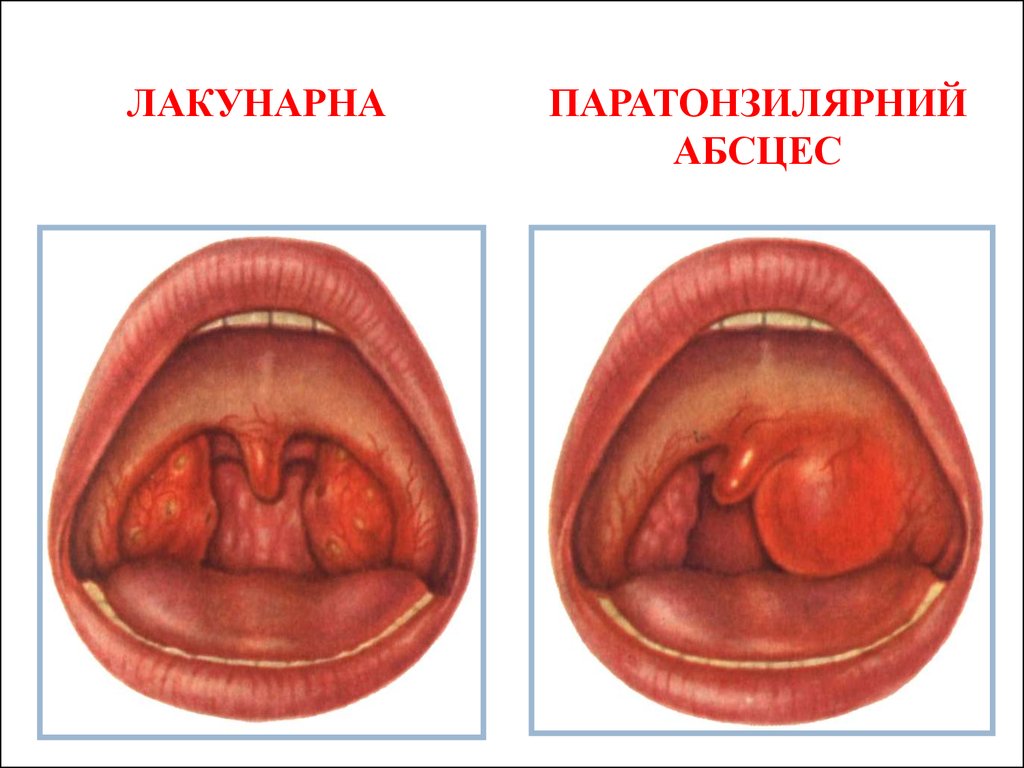
5.
ЛАКУНАРНАПАРАТОНЗИЛЯРНИЙ
АБСЦЕС
6.
ДИФТЕРІЯ–
гостре
бактеріальне
антропонозне
захворювання, яке характеризується місцевим
фібринозним запаленням та явищами загальної
інтоксикації з переважним ураженням серцевосудинної та нервової систем.
Збудник:
Corinebacteriae
diphteriae
поліморфна грампозитивна паличка.
–
7.
• Існує 3 серотипадифтерійних збудників:
gravis, intermedius, mitis,
токсигенні та нетоксигенні штами.
• Джерело інфекції: хвора людина чи
бактеріоносій С. diphteriae.
• Механізм передачі: повітряно-карапельний
8.
ПАТОГЕНЕЗ ДИФТЕРІЇМісцевий процес з
Проникнення
розвитком
коринебактерій
дифтеритичного чи
дифтерії
крупозного запалення
Лімфогенне розповсюдження
Реґіонарний
лімфаденіт
Набряк м‘яких
тканин шиї
Нервова система
Серце
Полінейропатії
паралічі
(рані чи пізні)
Міокардити
(рані чи пізні)
Утворення
токсину і
біологічноактивних речовин
Гематогенне розповсюдження
Фіксація на клітинах
органів-мішеней
Надниркові залози
Падіння тонусу
судин внаслідок
дефіциту гормонів
Нирки
Нефроз
9.
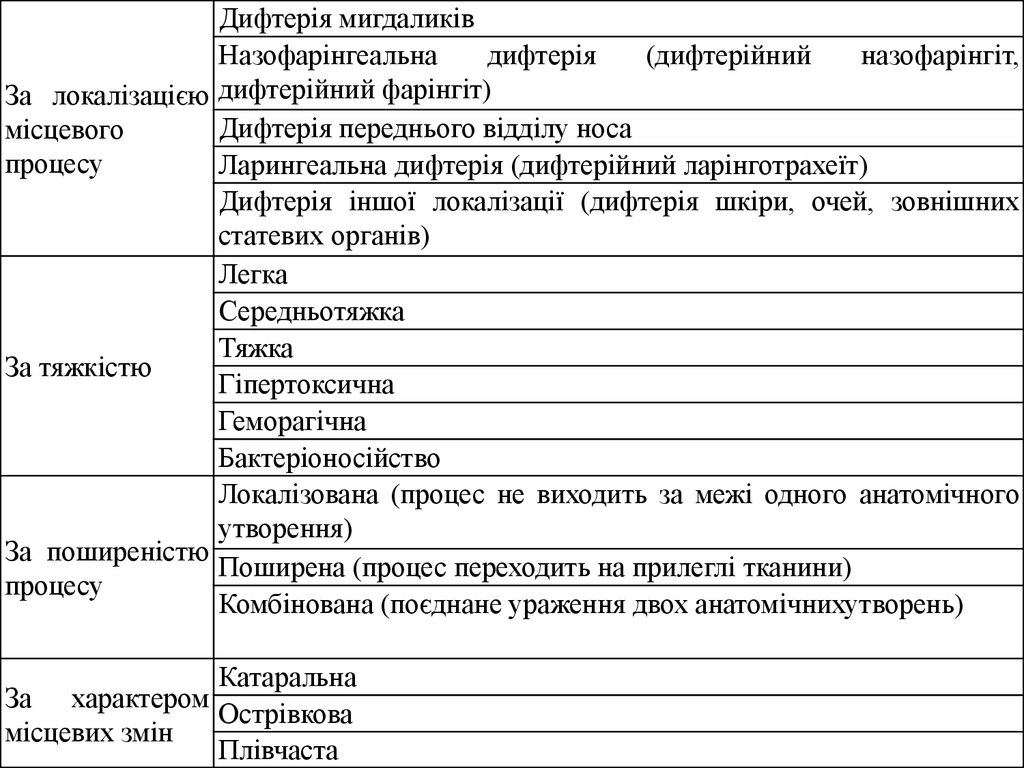
Дифтерія мигдаликівНазофарінгеальна
дифтерія
(дифтерійний
назофарінгіт,
За локалізацією дифтерійний фарінгіт)
Дифтерія переднього відділу носа
місцевого
процесу
Ларингеальна дифтерія (дифтерійний ларінготрахеїт)
Дифтерія іншої локалізації (дифтерія шкіри, очей, зовнішних
статевих органів)
КЛАСИФІКАЦІЯ ДИФТЕРІЇ
Легка
Середньотяжка
Тяжка
За тяжкістю
відповідно Міжнародній
Гіпертоксична
класифікації хвороб Женева, 1980
Геморагічна
Бактеріоносійство
Локалізована (процес не виходить за межі одного анатомічного
утворення)
За поширеністю
Поширена (процес переходить на прилеглі тканини)
процесу
Комбінована (поєднане ураження двох анатомічнихутворень)
Катаральна
За характером
Острівкова
місцевих змін
Плівчаста
10.
ПРИКЛАД ФОРМУЛЮВАННЯ ДІАГНОЗУ1. Дифтерія мигдаликів: локалізована
острівчаста форма (С. diphteriae, тип gravis,
tox+), середньої тяжкості, гладкий перебіг.
2. Дифтерія мигдаликів, гортані і трахеї:
комбінована плівчаста тяжка форма (С.
diphteriae, тип gravis, tox +). Ускладнений
раннім дифтерійним міокардитом перебіг.
11.
Найбільш типовіклінічні симптоми
дифтерії мигдаликів
1. Гострий початок
захворювання з
помірно вираженим
токсикозом;
2. Помірний біль у горлі,
який не відповідає
місцевому процесу
значній вираженності;
3. Незначна гіперемія
слизових оболонок з
ціанотичним відтінком
12.
4.Щільні,блискучі,
сіруватого
кольору нальоти на мигдаликах у
вигляді острівців або суцільної
плівки (+ ткань), які важко
знімаються, оголюючи поверхню,
що кровоточить;
13.
5.Можливе
розповсюдження
нальотів за мигдалики;
6. Збільшення та
болючість підщелепних
лімфовузлів;
7. Можливий набряк
підшкірної клітковини у
підщелепній ділянці.
14.
Критерії ступеню тяжкості дифтеріїмигдаликів
Вираженість
(підвищення
симптомів
інтоксикації
температури,
наявність
блювання, зміни загального стану).
Поширеність фібрінозних нальотів.
Наявність ускладнень, їх характер, терміни
появи та важкість.
15.
Найбільш типові клінічні симптомиларингеальної дифтерії
1. Сиплість голосу в перші години захворювання,
потім – афонія.
2. Кашель спочатку грубий, гавкаючий, потім –
безвучний.
3. Субфебрильна температура тіла .
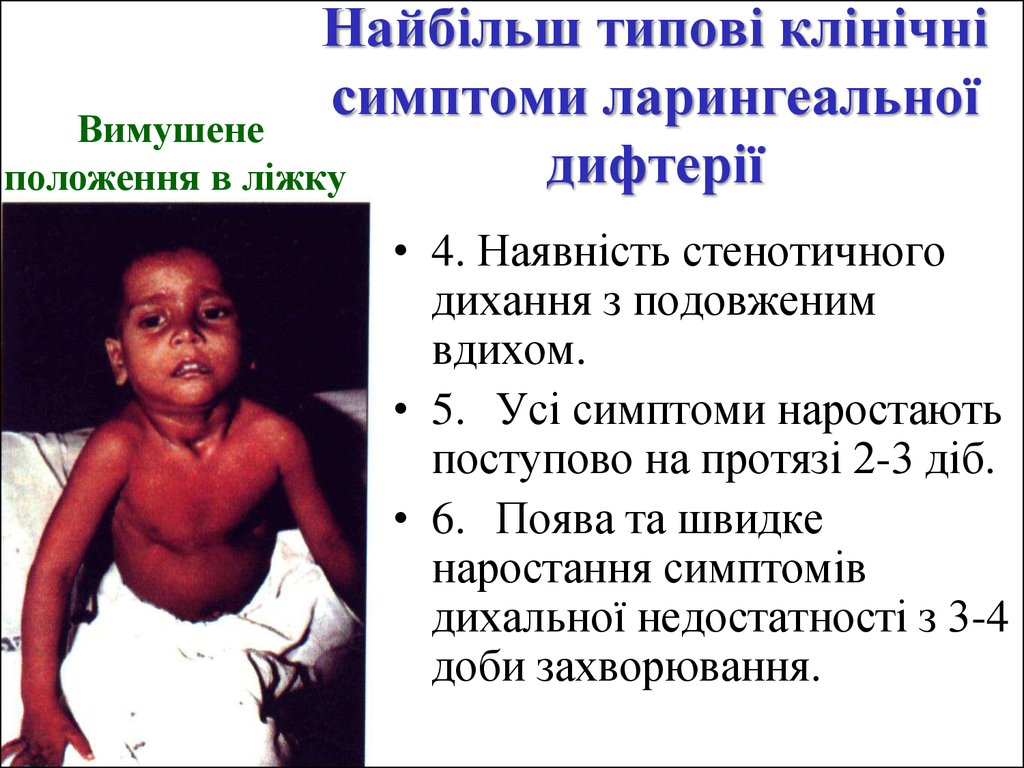
16. Найбільш типові клінічні симптоми ларингеальної дифтерії
Найбільш типові клінічнісимптоми
ларингеальної
Вимушене
дифтерії
положення в ліжку
• 4. Наявність стенотичного
дихання з подовженим
вдихом.
• 5. Усі симптоми наростають
поступово на протязі 2-3 діб.
• 6. Поява та швидке
наростання симптомів
дихальної недостатності з 3-4
доби захворювання.
17. Критерії ступеня тяжкості ларингіальної форми дифтерії
I стадія – катаральна.Загальний стан порушений мало, температура
тіла субфебрільна. Усі симптоми наростають
поступово, через кілька годин з’являються
кашель, сиплість голосу, через 1-2 доби
кашель стає гавкаючим. Під час ларингоскопії
виявляють тільки набряк і гіперемію слизової
оболонки гортані.
18.
II стадія – стенотична.Утруднення дихання під час вдиху,
втягнення між реберних промірників під
час дихання, голос афонічний, кашель
беззвучний. Наростання ціанозу губ,
кінчиків носа, пальців
III стадія – предасфіктична.
Ознаки дихальної недостатності ІІІ
ступеню: дихання часте, поверхневе,
аритмічне, тотальний ціаноз, дикротія
пульсу,
пароксизмальна
тахікардія,
сплутаність свідомості, судоми.
19.
Лабораторна діагностика1. Загальний аналіз крові – характеризується
лейкоцитозом, нейтрофільозом та значним
“зсувом
вліво”
лейкоцитарної
формули,
помірним збільшенням ШОЕ.
2. РПГА,
РНА
крові
з
дифтерійним
діагностикумом – до введення ПДС –
досліджують з інтервалом 7-10 днів. Про
достовірність діагнозу роблять висновок за
наростанням титру антитіл в 4 та більше разів.
20. Бактеріологічні методи
Бактеріоскопія секрету ротоглотки та
носових ходів (попередня відповідь про
наявність або відсутність коринебактерії
дифтерії).
Бактеріологічна діагностика – Мазок з
ротоглотки на ВL (виділення культури
коринебактерії дифтерії та вивчення її
токсигенних властивостей). Необхідно
провести до початку антибактеріальної
терапії.
21.
Ускладнення (неспецифічні):•ІТШ (виникає в перші три доби) звичайно у
нещеплених хворих
•Дифтерійний гепатит
•Неспецифічні ускладнення (приєднання
бактеріальної інфекції)
22. Специфічні ускладнення
Міокардити (ранні та пізні). По тяжкості –
легкі, середньотяжкі, тяжкі форми.
Ураження нервової системи (ураження
черепних нервів та в’ялі паралічі, що
перебігають за типом моно або поліневритів
Нефрозонефрит.
23.
Критерії діагностики міокардиту у дітей,хворих на дифтерію
Абсолютні ознаки
•Збільшення розмірів серця або дилатація його
камер
•Зниження скорочувальної функції міокарда (за
даними ЕхоКГ)
•Зв’язок клініки ураження міокарда з
дифтерійною інфекцією
24.
Відносні ознаки•Біль у ділянці серця
•Ослаблення звучності І тону на верхівці та 5-й точці
•Тахі- або брадикардія
•Ритм галопу
•Систолічний шум
•Синоаурикулярна блокада
•Зміни інтервалу P-Q
•Екстрасистолія
•Зниження вольтажу комплексу QRS
•Зміщення інтервалу S-T
•Зниження і деформація зубця Т
•Зменшення І тону на верхівці, його розширення та
деформація (за даними ФКГ)
•Підвищення у крові кардіоспецифічних фракцій
ферментів (АсАТ, ЛДГ, КФК)
25.
Лікування1.Госпіталізації
підлягають
всі
хворі
та
терапія
–
бактеріоносії!!!
2.Специфічна
введення
антитоксична
антитоксичної
сироватки (ПДС)!!!
протидифтерійної
26.
Доза протидифтерійної сироватки залежно відтяжкості захворювання
(вводити за Безредко)
Форма
Перша доза
захворюванняя сироватки, МО
Легка
20-40 тис
Средньотяжка
50-80 тис
Тяжка
90-120 тис
Гіпертоксична
120-150 тис
27. 3. Антибактеріальна терапія:
при легких формах – еритроміцин,рифампіцин перорально,
при средньотяжких і тяжких –
парентерально
полусинтетичні
антибіотики
пеніцилінового
чи
цефалоспоринового ряду.
Тривалість курсу антибактеріальної терапії
складає 7-10 днів.
Препарати призначають обов’язково
у вікових дозах.
28.
4. Дезінтоксикаційна терапія глюкозо-солевими іколоїдними розчинами з урахуванням добової
потреби в рідині й патологічних втрат.
5. Глюкортикостероїди – при средньотяжкій
формі в дозі 2-3 мг/кг за преднізолоном; при
тяжкій -10-20 мг/кг за преднізолоном.
6. Місцева санація ротоглотки – зрошення
ротоглотки дезінфікуючими розчинами.
29. Критерії виписування з відділення
• Відсутність нашарувань на мигдаликах;• Дворазовий
негативний
результат
бакпосіву з ротоглотки на бацилу Лефлера,
який проведений на 3 добу після закінчення
антибактеріальної терапії.
При наявності ускладнень – перевід до
спеціалізованого соматичного відділення при
негативному результаті бакпосіву з
ротоглотки на бацилу Лефлера.
30. Профилактика
• В очаге – осмотр и бактериологическоеобследование всех контактных с дальнейшей
санацией
носителей
в
условиях
инфекционного стационара.
• Активная иммунизация – вакцинация АКДС
с 3-х месяцев троекратно с интервалом не
менее 30 дней, ревакцинация – через 1,5 – 2
года после вакцинации.
31.
ИНФЕКЦІЙНИЙ МОНОНУКЛЕОЗгостре інфекційне захворювання, що
характеризується гарячкою, поліаденітом,
збільшенням селезінки і печінки, тонзилітом
та змінами клітинного складу крові з появою
атипових мононуклеарів (віроцитів).
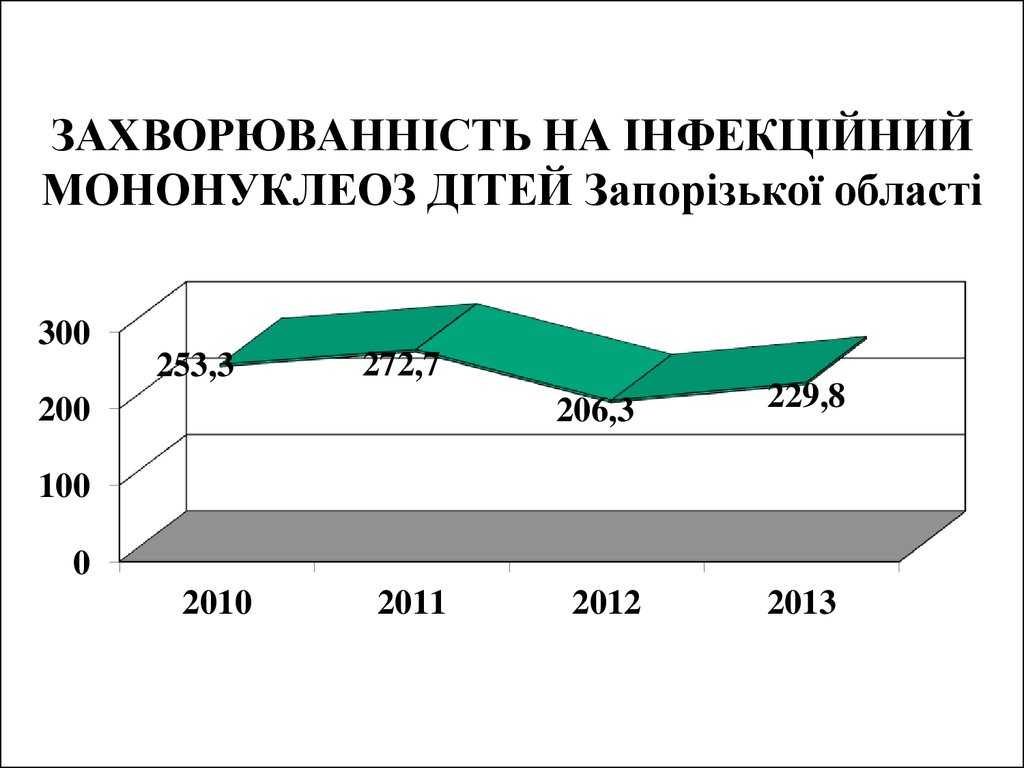
32. ЗАХВОРЮВАННІСТЬ НА ІНФЕКЦІЙНИЙ МОНОНУКЛЕОЗ ДІТЕЙ Запорізької області
300253,3
272,7
200
206,3
229,8
2012
2013
100
0
2010
2011
33. Збудник інфекційного мононуклеозу
• вірус із родини герпесвірусів IV типу (вірусЕпштейн-Барра – ЕВV), який містить двоспіральну
ДНК,
має 4 основні антигени:
• Ранній антиген (ЕА;
• Капсидний антиген ( VСА);
• Мембранний антиген (МА);
• Ядерний антиген (ЕВNА.
• відрізняється від інших вірусів цієї родини
здатністю викликати не цитоліз, а розмноження
уражених клітин – В-лімфоцитів.
34. ЭПІДЕМІОЛОГІЯ
• Джерело інфекції – хворі на ЕпштейнБарра-вірусну інфекцію у будь якійформі та вірусоносії.
• Механізм передачі – повітрянокрапельний і контактний.
Зі слиною ЕВV може виділятися до 1218 міс після клінічного видужання –
«хвороба поцілунків».
35.
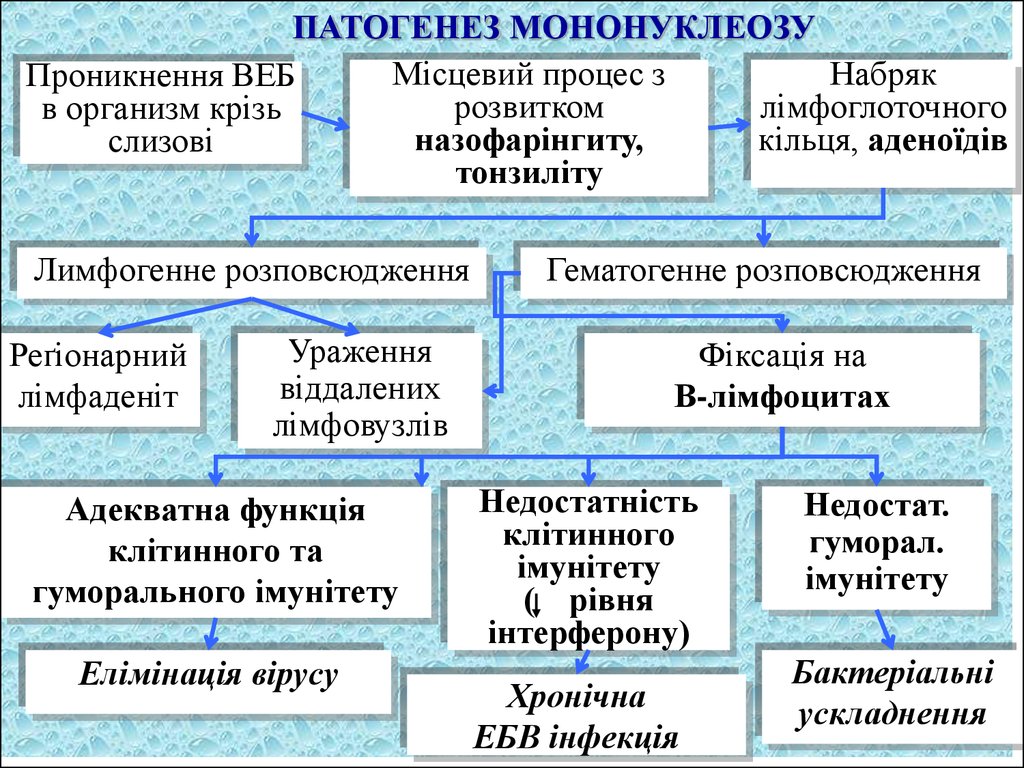
ПАТОГЕНЕЗ МОНОНУКЛЕОЗУМісцевий процес з
Набряк
Проникнення ВЕБ
розвитком
лімфоглоточного
в организм крізь
назофарінгиту,
кільця, аденоїдів
слизові
тонзиліту
Лимфогенне розповсюдження
Реґіонарний
лімфаденіт
Ураження
віддалених
лімфовузлів
Адекватна функція
клітинного та
гуморального імунітету
Елімінація вірусу
Гематогенне розповсюдження
Фіксація на
В-лімфоцитах
Недостатність
клітинного
імунітету
( рівня
інтерферону)
Хронічна
ЕБВ інфекція
Недостат.
гуморал.
імунітету
Бактеріальні
ускладнення
36.
НАЙБІЛЬШ ТИПОВІ КЛІНІЧНІ СИМПТОМИТипова клінічна тріада симптомів – лихоманка,
лімфаденопатія, біль в горлі.
1. Пропасниця – з гіпертермією, яка має
постійний, реметуючий характер та триває від
кількох днів до 1 міс і більше.
2. Лімфаденопатія – першими збільшуються
шийні лімфатичні вузли, що розташовуються
у вигляді гірлянди уздовж m.
sternocleidomastoideus. Далі збільшуються й
інші групи лімфатичних вузлів.
37.
3. Більу горлі – зумовлений місцевими
запальними змінами, а саме проявами ангіни, яка
доволі часто має некротичний характер (завдяки
активації вторинної мікрофлори)..
38.
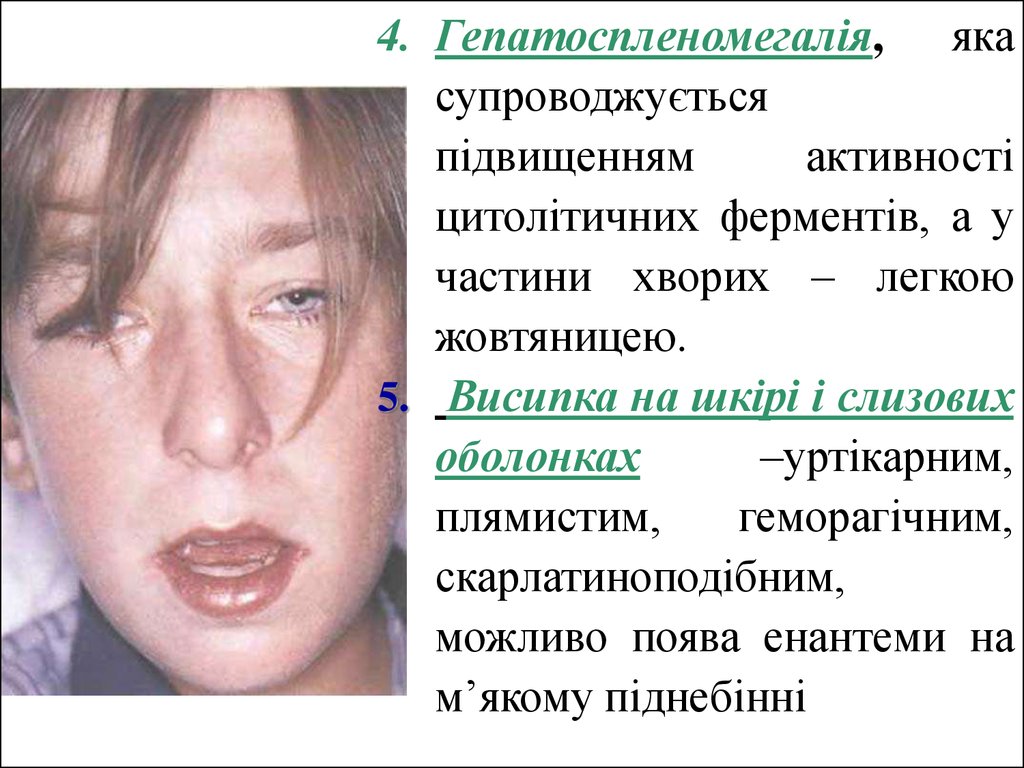
4. Гепатоспленомегалія, якасупроводжується
підвищенням
активності
цитолітичних ферментів, а у
частини хворих – легкою
жовтяницею.
5. Висипка на шкірі і слизових
оболонках
–уртікарним,
плямистим,
геморагічним,
скарлатиноподібним,
можливо поява енантеми на
м’якому піднебінні
39.
КЛІНІЧНА КЛАСИФІКАЦІЯІНФЕКЦІЙНОГО МОНОНУКЛЕОЗУ
ФОРМА
1. Типова
2. Атипова
ТЯЖКІСТЬ
1.
2.
3.
1.
2.
3.
Легка
Средньотяжка
Тяжка
Стерта
Вісцеральна
Субклінічна
ПЕРЕБІГ
1. Гострий
2. Затяжний
3. Хронічний
40. Критерії ступеню тяжкості
• Виразність симптомів інтоксикації(підвищення температури, зміни загального
стану);
• Характер змін у ротогорлі та утруднення
носового дихання;
• Ступень збільшення лімфатичних вузлів;
• Виразність гепатолієнального синдрому;
• Зміни в периферичній крові.
41.
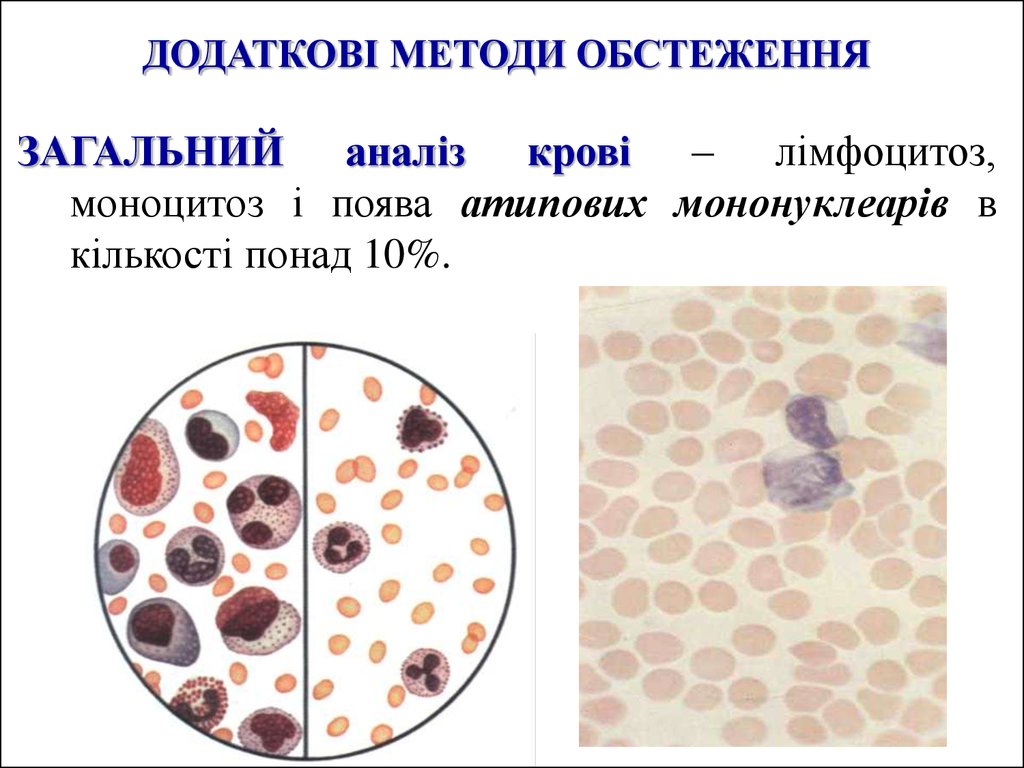
ДОДАТКОВІ МЕТОДИ ОБСТЕЖЕННЯЗАГАЛЬНИЙ аналіз крові – лімфоцитоз,
моноцитоз і поява атипових мононуклеарів в
кількості понад 10%.
42. Специфічна діагностика :
• виявлення ДНК вірусу Епштейн-Барраметодом ПЛР з крові, слини та букального
скрібіння
• виявлення специфічних імуноглобулінів в
крові хворого – за допомогою ІФА
виявляють IgМ до антигенів вірусу ЕВ, та
кількість сумарних IgG
43.
ГРУПА ЗАХВОРЮВАНЬ, З ЯКИМИ СЛІДПРОВОДИТИ ДИФЕРЕНЦІАЛЬНИЙ ДІАГНОЗ
• Дифтерія мигдаликів
• Бактеріальна ангіна
• Ангіна Сімановського – Венсана
• Лістеріоз
• Аденовірусна інфекція
•Бруцельоз
• Туберкульоз лімфатичних вузлів
• СНІД
• Цитомегаловірусна інфекція
• Вірусні гепатити
• Лімфогранулоцитоз
• Лімфосаркома
• Гострий лімфолейкоз
44.
ЛІКУВАННЯПри всіх формах:
Режим
–
обмеження
фізичної
навантаження.
Дієта – виключення гострих, смажених,
екстрактивних блюд.
Симптоматична терапія (жарознижуючі
– парацетамол, ібупрофен).
Антигістамінні засоби.
45. ЛІКУВАННЯ
При тяжких формах:• Кортикостероїди (1-2 мг/кг/добу за
преднізолоном) – 3-5 днів
При приєднання вторинної бактеріальної
флори
• Антібактеріальні препарати (макроліди –
ерітроміцин, кларітроміцин, азітроміцин;
цефалоспоріни – цефалексін, цефуроксім,
цефазолін).
Протипоказаний ампіцилін і його аналоги.





































 medicine
medicine








