Similar presentations:
Инфекционные поражения цнс на догоспитальном этапе
1. Инфекционные поражения цнс на догоспитальном этапе
СПб ГБОУ СПО «Медицинским колледж №1»ИНФЕКЦИОННЫЕ ПОРАЖЕНИЯ
ЦНС
НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
К.М.Н. СМИРНОВА МАРИЯ МИХАЙЛОВНА
Санкт-Петербург - 2016
2. Общие положения
ОБЩИЕ ПОЛОЖЕНИЯИнфекционное поражение ЦНС – всегда результат
понижения иммунной защиты организма:
• первичный иммунодефицит,
• вторичный иммунодефицит.
Модификация антиинфекционного иммунитета
невозможна, возможно только комплексное его повышение:
• нормализация трофики
• психоэмоциональный покой
3. Подходы к классификации
ПОДХОДЫ К КЛАССИФИКАЦИИ• По локализации поражения
• По этиологии
• По скорости развития
• По скорости завершения
• По характеру проникновения
4. По темпам развития
ПО ТЕМПАМ РАЗВИТИЯ• Молниеносно
• Остро
• Первично хронически
• Вторично хронически
• Персистенция
• Вялотекущее течение
• Рецидивирующее
• Медленная инфекция
5. Топическая классификация
ТОПИЧЕСКАЯКЛАССИФИКАЦИЯ
Менингит (лептопахименингит)
Энцефалит
Миелит
Смешанные формы:
менингоэнцефалит,
менингоэнцефаломиелит,
Субдуральная эмпиема
Абсцесс головного мозга
Септический тромбофлебит синусов dura mater
6. Место поражения
МЕСТО ПОРАЖЕНИЯСубарахноидальное пространство головного, спинного
мозга и зрительных нервов является общим для:
• Мягкой оболочки
• Паутинной оболочки
• Циркулирующего ликвора
Менингит всегда – цереброспинальное поражение
7. Место поражения
МЕСТО ПОРАЖЕНИЯ• Из субарахноидального пространства инфекция всегда
переходят на желудочки и их эпендиму.
• Далее в процесс вовлекаются все структуры, а именно:
эпендима
сосудистые сплетения
черепные и спинальные нервы
поверхности вен и артерий
8. по характеру проникновения
ПО ХАРАКТЕРУПРОНИКНОВЕНИЯ
Бактериальные агенты
• Гематогенно:
• Септицемия
• Бактериальная эмболия
• Контактно:
• Отогенно/синусогенно
• При остеомиелите костей
Вирусные агенты
черепа
• При проникающих
травмах или
хирургических
вмешательствах:
• Катетеры
• Ликворрея и пр.
Воздушно-капельные:
Фекально-оральные
Энтеровирусы
Половым путем
Эпидемический паротит
Корь
Ветрянная оспа
Герпес
Через кожу (гематогенно)
Арбовирусы
ВИЧ
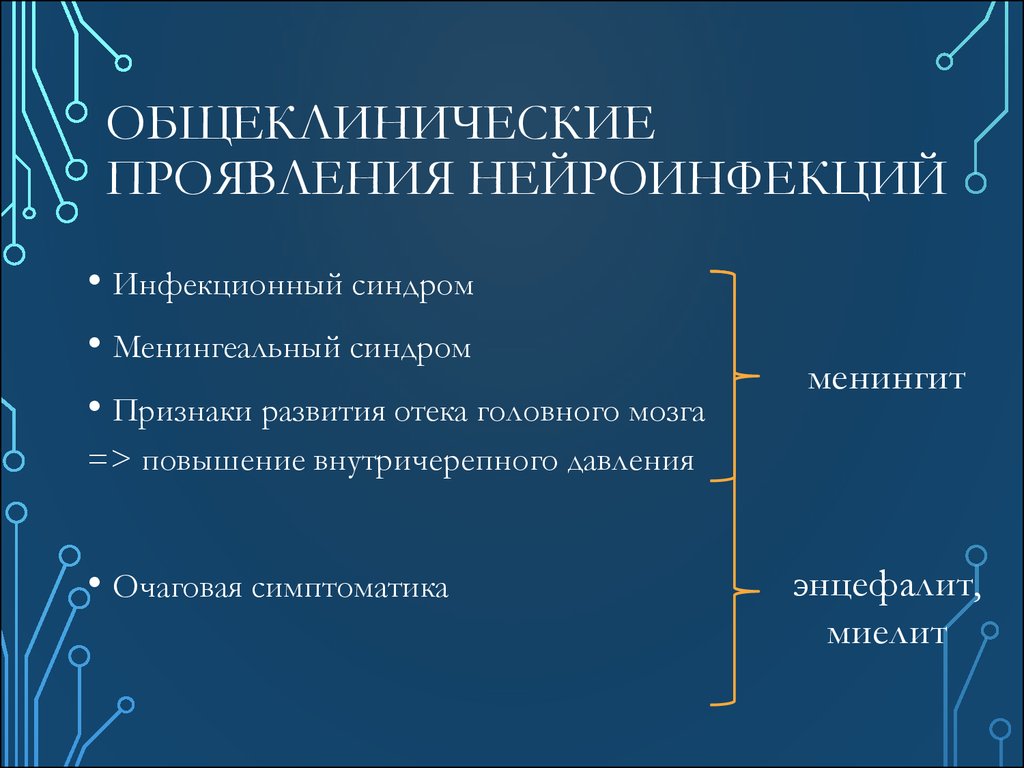
9. Общеклинические проявления нейроинфекций
ОБЩЕКЛИНИЧЕСКИЕПРОЯВЛЕНИЯ НЕЙРОИНФЕКЦИЙ
• Инфекционный синдром
• Менингеальный синдром
• Признаки развития отека головного мозга
менингит
=> повышение внутричерепного давления
• Очаговая симптоматика
энцефалит,
миелит
10. Инфекционный синдром
ИНФЕКЦИОННЫЙ СИНДРОМ• Продромальный период:
• от нескольких часов до 1-2 суток
• неспецифические проявления:
• симптомы интоксикации,
• субфебрильная температура,
• легкие катаральные и диспептические нарушения.
• Пирексия
• высокая лихорадка (39 С+) в первые часы болезни
• действие инфекционного агента + гипоталамические нарушения =>
антипиретики малоэффективны
• Токсические проявления (действие токсинов на ЦНС + рефлекторное
воздействие):
ангиодистония,
нарушения гемодинамики,
нарушения гемостаза,
метаболические изменения.
• Соматические проявления
развитие инфекционнотоксического шока
11. Менингеальный синдром
МЕНИНГЕАЛЬНЫЙ СИНДРОМ• Вынужденное положение
• Менингизм:
интенсивные головные боли распирающего характера,
кожная, оптическая и акустическая гиперестезия,
рвота без предшествующей тошноты,
психомоторное возбуждение, галлюцинации, бред,
фебрильные судороги у детей.
• Менингеальные мышечно-тонические симптомы:
• ригидность затылочных мышц,
• симптом Кернига,
• симптомы Брудзинского (верхний, средний, нижний), Бикеле, Германа, Лессажа,
Левинсона и т.п.
• Менингеальные радикулярные синдромы:
• феномен Куимова-Керера (болезненность точек выхода V черепного нерва),
• симптом Менделя (резкая болезненность и гримаса боли при надавливании на козелок
здорового уха),
симптом Бехтерева (провокация головных болей и гримас постукиванием по скуловой
дуге).
• Вегетативно-сосудистые симптомы:
• Симпатадреналовые, ваго-инсулярные и смешанные пароксизмы
12. Внутричерепная гипертензия
ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯРазвивается из-за отека головного мозга и гиперпродукции
ликвора (раздражение сосудистых сплетений, блок
циркуляции, нарушение резорбции).
• Неспецифическая реакция.
• Клинически:
угнетение сознания,
эпилептические припадки вплоть до эпистатуса,
дислокационная симптоматика,
нарушение витальных функций (в т.ч. триада Кушинга),
13. Внутричерепная гипотензия
ВНУТРИЧЕРЕПНАЯ ГИПОТЕНЗИЯГипофункция хороидальных сплетений на фоне
ангиоспастических реакций.
Клинически:
головная боль,
усиление болей на фоне любой нагрузки, резких движений, кашля,
вертикализации,
уменьшают боль:
• вынужденное положение с опущенной головой,
• сдавливание яремных вен,
тошнота, рвота,
головокружение,
светобоязнь.
14. Догоспитальная помощь
ДОГОСПИТАЛЬНАЯ ПОМОЩЬ• Транспортировка в стационар лежа на носилках.
• Компенсация витальных функций.
• Обеспечение в/венного доступа:
• объем инфузии должен соответствовать выраженности интоксикационного
синдрома.
нормализация ОЦК: инфузионная терапия 1,5-2 л на каждые пять тахипноэ и
дополнительно 0,5 л на каждый градус повышенной температуры.
• Противошоковая терапия по показаниям.
• Профилактика и лечение отека головного мозга:
• гипертонический раствор глюкозы, магнезия, лазикс.
• глюкокортикоидные гормоны.
• Десенсибилизация:
• глюкокортикоидные гормоны,
• антигистаминные препараты (димедрол, супрастин).
• Коррекция гемостаза:
• в зависимости от стадии ДВС – гепарин, этамзилат натрия и т.п.
• Симптоматическая терапия.
15. энцефалиты
ЭНЦЕФАЛИТЫ16. Часто встречающиеся энцефалиты
ЧАСТО ВСТРЕЧАЮЩИЕСЯЭНЦЕФАЛИТЫ
• Герпетический
• Клещевой
• Параинфекционные (могут возникать и после
вакцинации!):
коревый энцефалит,
краснушный энцефалит.
ветряночный энцефалит (не зависит от тяжести течения
ветряной оспы!),
• Ревматические поражения ЦНС, малая хорея.
17. Герпетический энцефалит
ГЕРПЕТИЧЕСКИЙ ЭНЦЕФАЛИТ• Herpes simplex
• Воздушно-капельный, фекально-оральный и
контактный путь передачи.
• 5-10% от общего числа вирусных энцефалитов.
• Возрастные пики:
• от 6 месяцев до 9 лет
• старше 40 лет.
• Сезонности нет.
• Летальность 50-80%.
18. Клинические особенности
КЛИНИЧЕСКИЕ ОСОБЕННОСТИ• Гингивостоматит.
• Катаральные явления у 1/3 больных.
• Кожных высыпаний нет.
• Поражение ЦНС со 2-3 дня болезни.
• Течение энцефалита крайне тяжелое:
глубокое угнетение сознания с первых часов заболевания.
• Длительная высокая лихорадка.
19. Клещевой энцефалит
КЛЕЩЕВОЙ ЭНЦЕФАЛИТ• Encephalitis acarina.
• Гематогенный и алиментарный (употребление сырого
молока) путь заражения.
• Природно-очаговое заболевание с выраженной
сезонностью.
• Различают острое и хроническое течение.
20. Клинические особенности
КЛИНИЧЕСКИЕ ОСОБЕННОСТИ• Инкубационный период 7-30 дней.
• До 40% переносят лихорадочную форму, без
симптомов поражения ЦНС.
• При тяжелом течение часто наблюдается миелит.
• Характерны эпилептические припадки, эпизоды
психомоторного возбуждения, острые психозы.
21. Ревматическое поражение ЦНС
РЕВМАТИЧЕСКОЕ ПОРАЖЕНИЕ ЦНСРевматизм – системное инфекционно-аллергическое
заболевание с воспалительным поражением соединительной
ткани ССС, суставов и иных органов.
β - гемолитический стрептококк группы А.
С равной частотой наблюдают энцефалиты и
менингиоэнцефалиты, возможны радикулоневриты.
Редко: психозы и эписиндром.
Клинически проявляется гиперкинезами в виде:
• малой хореи,
• тиков,
• стереотипно-дистальных, миоклонических и паркинсоноподобных
гиперкинезов.
Характерны мышечная гипотония и нарушение координации.
Симптомы развиваются постепенно!
22. менингиты
МЕНИНГИТЫ23. классификация
КЛАССИФИКАЦИЯ• Гнойные менингиты:
• менингококковый цереброспинальный эпидемический менингит,
• пневомококковый менингит,
• менингит, вызванный гемофильной палочкой (инфлюэнц-менингит),
• Серозные менингиты:
• туберкулезное поражение мозговых оболочек и ЦНС,
• Вирусные менингиты:
паротитный менингит,
энетровирусные менигиты,
лимфоцитарный хориоменигит (генерализованный вирусный зооноз),
полиомиелит,
24. менингококковый цереброспинальный эпидемический менингит
МЕНИНГОКОККОВЫЙЦЕРЕБРОСПИНАЛЬНЫЙ
ЭПИДЕМИЧЕСКИЙ МЕНИНГИТ
Neisseria meningitides (менингококк)
Воздушно-капельный путь передачи.
80% - детские коллективы.
Периодичность заболевания 10-13 лет.
Сезонность заболевания:
• зимне-весенняя, связана с резкими колебаниями температур, повышением
влажности, большими скоплениями людей в плохо проветриваемых
помещениях.
70% зараженных – носители, еще 10-15% переносят в виде
назофарингита.
25. классификация
КЛАССИФИКАЦИЯ• Назофарингит менингококковый.
• Менингит.
• Менингоэнцефалит.
• Менингококцемия.
• Молниеносная форма менингококцемии
• = апоплексия надпочечников, синдром УотерхаузеФридериксена.
26. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНАИнкубационный период 2-10 дней.
В течение 2-5 суточного продрома может быть назофарингит и
субфебрилитет.
Менингит проявляется:
• резким ознобом, фебрильной температурой,
• интенсивной головной болью.
• Менингеальные симптомы с конца 1-х суток.
Энцефалит – не ранее 2-х суток.
Развивается распад микробных тел => токсинемия => ДВС-синром.
Характерны кожные высыпания:
• геморрагические пятна неправильной формы,
• начинаются с нижних конечностей, чаще по задней поверхности голеней и в
подколенных ямках, далее распространяются вверх,
быстро увеличиваются в размерах,
тенденция к слиянию.
При кровоизлиянии в надпочечники – резкое падение артериального
давления.
27. Особенности терапии
ОСОБЕННОСТИ ТЕРАПИИ• Обязательное обеспечение внутривенного доступа,
даже в случае стабильного состояния пациента при выявления
единичных геморрагий.
• Активная инфузионная терапия для детоксикации.
• Антигистаминные препараты с целью десенсибилизации
организма.
• Категорически противопоказаны бактериоцидные
антибиотики!!!
• При первых признаках нестабильное гемодинамики –
подключение глюкокортикоидной терапии.
• Экстренная доставка в инфекционный стационар.
28. Абсцесс головного мозга
АБСЦЕСС ГОЛОВНОГО МОЗГА• Основная причина:
гнойный средний и внутренний отит,
риногенные абсцессы,
метастатические абсцессы,
проникающие ранения в головной мозг.
• При затяжном течении локального гнойного энцефалита –
формируется плотная капсула.
• Исход:
петрификация,
имитация опухоли головного мозга,
перфорация капсулы при вторичном иммунодефиците.
29. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНАТечение заболевания стадийное.
• Острая стадия:
• общеинфекционный синдром,
• признаки энцефалита или менингоэнцефалита.
• Хроническая стадия:
• эпилептические припадки,
• гипертензионный синром,
• иногда может течь бессимптомно.
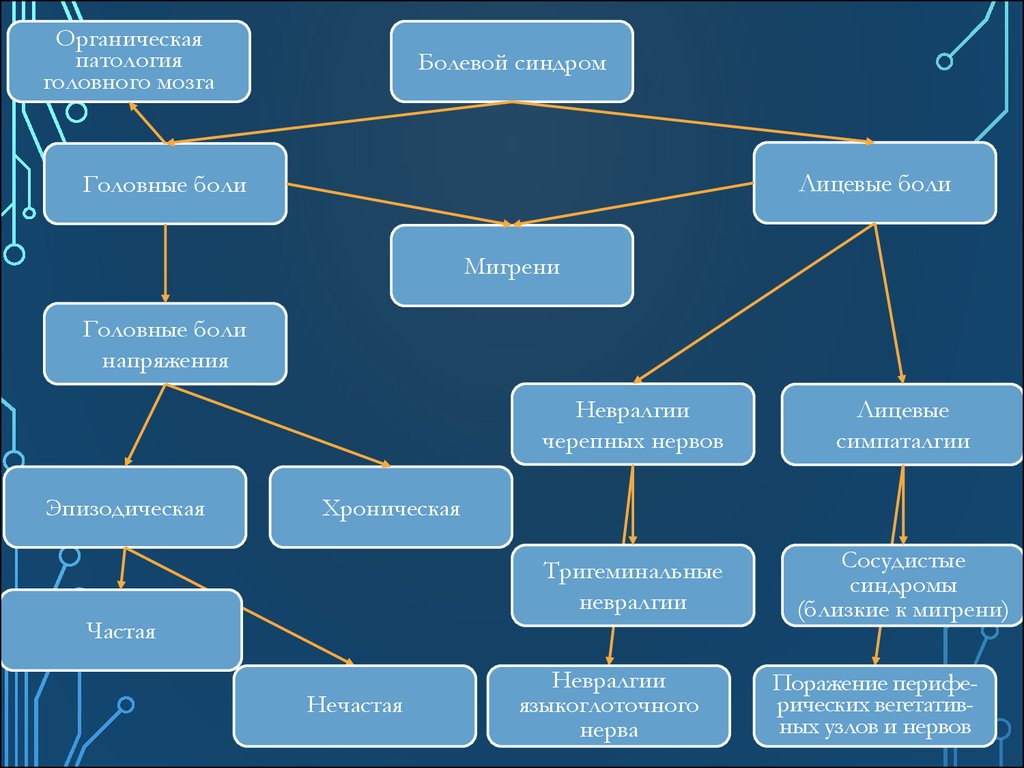
30. Головные и лицевые боли
ГОЛОВНЫЕ ИЛИЦЕВЫЕ БОЛИ
31.
Органическаяпатология
головного мозга
Болевой синдром
Лицевые боли
Головные боли
Мигрени
Головные боли
напряжения
Эпизодическая
Невралгии
черепных нервов
Лицевые
симпаталгии
Тригеминальные
невралгии
Сосудистые
синдромы
(близкие к мигрени)
Хроническая
Частая
Нечастая
Невралгии
языкоглоточного
нерва
Поражение периферических вегетативных узлов и нервов
32. Эпидемиология ГБН
ЭПИДЕМИОЛОГИЯ ГБН• Уровень распространенности ГБН:
• от 1,3 до 65% у мужчин,
• от 27 до 86% у женщин.
• Возраст:
• от 20 до 40 лет,
• максимум жалоб - от 30 до 39 лет как у мужчин, так и у
женщин.
• Около 13% больных испытывают первый приступ
до наступления десятилетнего возраста.
• Преимущественно у европеоидов.
• Распространенность увеличивается с повышением
уровня образования.
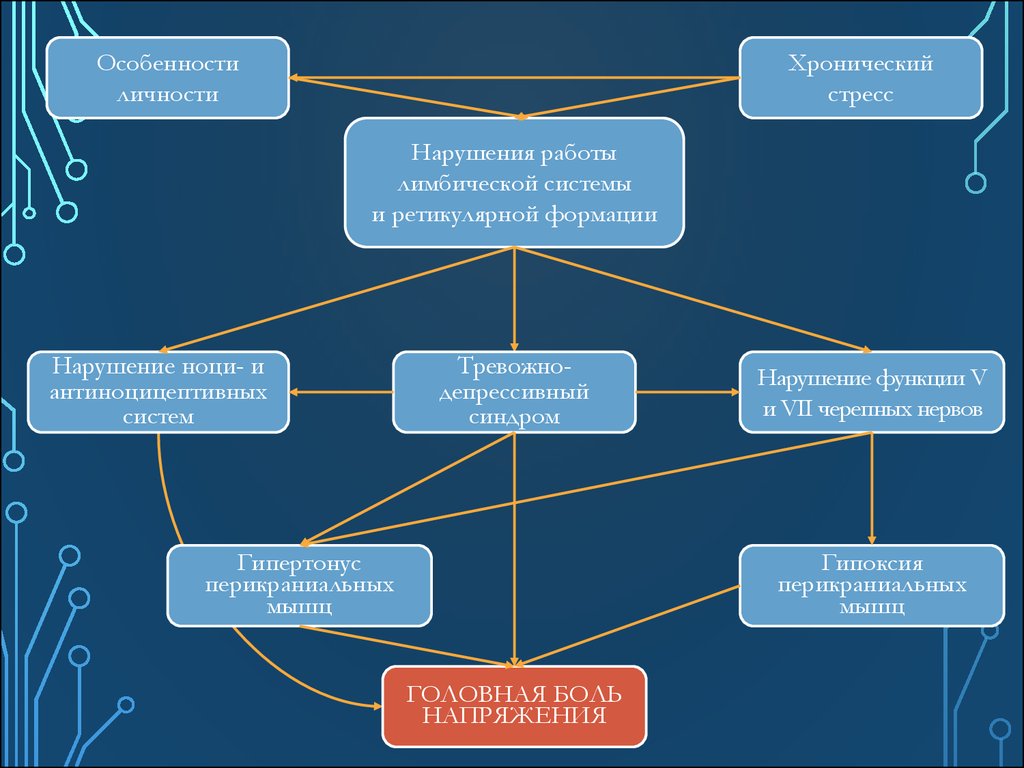
33.
Особенностиличности
Хронический
стресс
Нарушения работы
лимбической системы
и ретикулярной формации
Нарушение ноци- и
антиноцицептивных
систем
Тревожнодепрессивный
синдром
Гипертонус
перикраниальных
мышц
Нарушение функции V
и VII черепных нервов
Гипоксия
перикраниальных
мышц
ГОЛОВНАЯ БОЛЬ
НАПРЯЖЕНИЯ
34. Головные боли напряжения
ГОЛОВНЫЕ БОЛИ НАПРЯЖЕНИЯ• возникают у людей с высоким уровнем тревожности,
клинически явной или маскированной депрессией (40%),
развиваются во время или после воздействия различных
стрессирующих факторов,
протекают по типу сдавления ("каски" или "обруча" вокруг
головы),
без четкой локализации,
слабой или умеренной интенсивности,
не усиливаются от физической нагрузки,
изредка сопровождающаяся непереносимостью резкого
света или звука, иногда тошнотой.
длятся от 30 минут до 7 суток.
35. Эпизодическая ГБН
ЭПИЗОДИЧЕСКАЯ ГБН• количество приступов:
в течение жизни превышает 10,
но не более 15 приступов в месяц.
• средняя продолжительность приступа:
от 30 минут до 7 дней
если субъект постоянно принимает лекарства, критерии
продолжительности могут игнорироваться.
• не менее 2-х признаков особенности боли:
например, боль интенсивностью от слабой до умеренной,
двусторонняя, не пульсирующая, опоясывающая, давящая,
вызывающая ощущение напряжения и не усиливающаяся при
физической нагрузке.
• Не имеет очевидных признаков мигрени.
36. Хроническая ГБН
ХРОНИЧЕСКАЯ ГБН• количество приступов:
более 15 приступов в месяц,
в течение не менее 6 месяцев.
• средняя продолжительность приступа аналогична
эпизодической ГБН.
появляется 1 сопутствующий симптом:
тошнота,
фотофобия,
фонофобия.
• если приступы эпизодической ГБН имеют разные
характеристики, но частота их превышает 15 приступов в
месяц – это хроническая ГБН.
37. Диагностические критерии ГБН
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ГБНКритерий
Количество
приступов
Характеристика
Длительность
головной боли
30 минут – 7 суток
Характер боли
Непульсирующий, стягивающий, монотонный
Интенсивность
боли
Слабая или умеренная
Локализация
Двусторонняя диффузная или преимущественно в
теменно-затылочной области
Не менее 10 в анамнезе
Особенность
Однотипные
Не менее 2-х
характеристик
одновременно
Физическая нагрузка Не влияет
Сопутствующие
симптомы
Тошнота, снижение аппетита, вплоть до анарексии
или фото-/фонофобия.
История
заболевания и
данные
объективного
осмотра
позволяют исключить другую форму цефалгии;
у пациента имеется другая разновидность головной
боли, (например, мигрень), но приступы мигрени
являются самостоятельными и не связаны с ГБН по
времени возникновения.
Обязательно
38. Неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ• Обезболивание:
НПВС (анальгин, аспирин, кетанов и пр.),
комбинация кофеина с анальгетиками (саридон, гевадол,
цитрамон и пр.).
• Госпитализация не требуется при эпизодической ГБН.
• При хронической ГБН – оставление активного вызова
на поликлинику, т.к. высока вероятность потребности в
антидепрессантах и миорелаксантах (сирдалут).
39. мигрени
МИГРЕНИ• Пароксизмально протекающее заболевание нервной системы,
проявляющееся приступами сильной и мучительной
головной боли одностороннего характера (гемикрания), в
основном в глазнично-лобно-височной области,
сопровождающееся тошнотой, рвотой, плохой
переносимостью яркого света (фотофобией), громких звуков
(фонофобией), после приступа – сонливостью и вялостью.
• Характерны повторяемость приступов и наследственная
предрасположенность.
40.
Ч. ДарвинП.И. Чайковский
Карл Маркс
А. П. Чехов
Мигрень – благородная болезнь
Своей «известностью» мигрень обязана не только
широкой распространенности среди населения, и тем,
что она была отнесена к разряду «благородных» болезней.
Ф. Шопен
Л. Ван Бетховен
Мигрень обычно ассоциируется с высоким интеллектом и
напряженной мыслительной деятельностью.
А. Нобель
И. Ньютон
Р, Вагнер
З. Фрейд
Ф. Ницше
41. распространенность
РАСПРОСТРАНЕННОСТЬ• 10-15% взрослого населения.
• В России:
• 14.5 млн пациентов с мигренью,
• 10 млн – женщин и 4,5 млн – мужчин
• Женщины:мужчины = 1,5-2:1
• Возраст:
• Начало заболевания – 14-18 лет,
• пик заболеваемости:
среди женщин – 40 лет,
среди мужчин – 35 лет.
• Мигрень без ауры встречается почти в 80% всех случаев
мигренозных приступов, мигрень с аурой в 15-18% всех
мигренозных атак.
42. этиология
ЭТИОЛОГИЯ• Генетически обусловленные нарушения в
сосудистой, нервной и эндокринной системах по
аутосомно-доминантному типу наследования:
• 70% - позитивный семейный анамнез,
• генетические влияния особенно заметны у мигрени с
аурой,
если приступы мигрени были у обоих родителей, риск
заболевания у потомков - 60-90% (без анамнеза - 11%).
если приступы мигрени были у матери, то риск
заболевания - 72%, если у отца - 30%.
у мужчин, страдающих мигренью, матери болели
мигренью в 4 раза чаще, чем отцы.
43. Триггерные факторы
ТРИГГЕРНЫЕ ФАКТОРЫГруппы
факторов
Составляющие
Факторы
внешней среды
яркий солнечный свет, световое мелькание (телевизор, компьютер),
громкий или монотонный шум, сильные запахи, изменение погодных
условий
Продукты
питания
консервированное мясо, сыр, цитрусовые, шоколад, бананы,
сухофрукты, сельдь, орехи, бобы, семена подсолнечника, молоко,
красное вино, шампанское, пиво, чай, кофе, кока-кола
Психогенные
факторы
стресс, длительный отдых, недосыпание, разрядка после избыточных
положительных или отрицательных эмоций;
Гормональные
факторы
за несколько дней до и после, а также во время менструации,
(редко во время овуляции).
может зависеть от беременности, первого месяца после рождения
ребёнка или в менопаузы.
Лекарственные
препараты
оральные контрацептивы, неполовые стероиды, нитраты, резерпин.
Разные факторы
гипогликемия, вестибулярные раздражители (езда в автомобиле,
поезде), обезвоживание, секс.
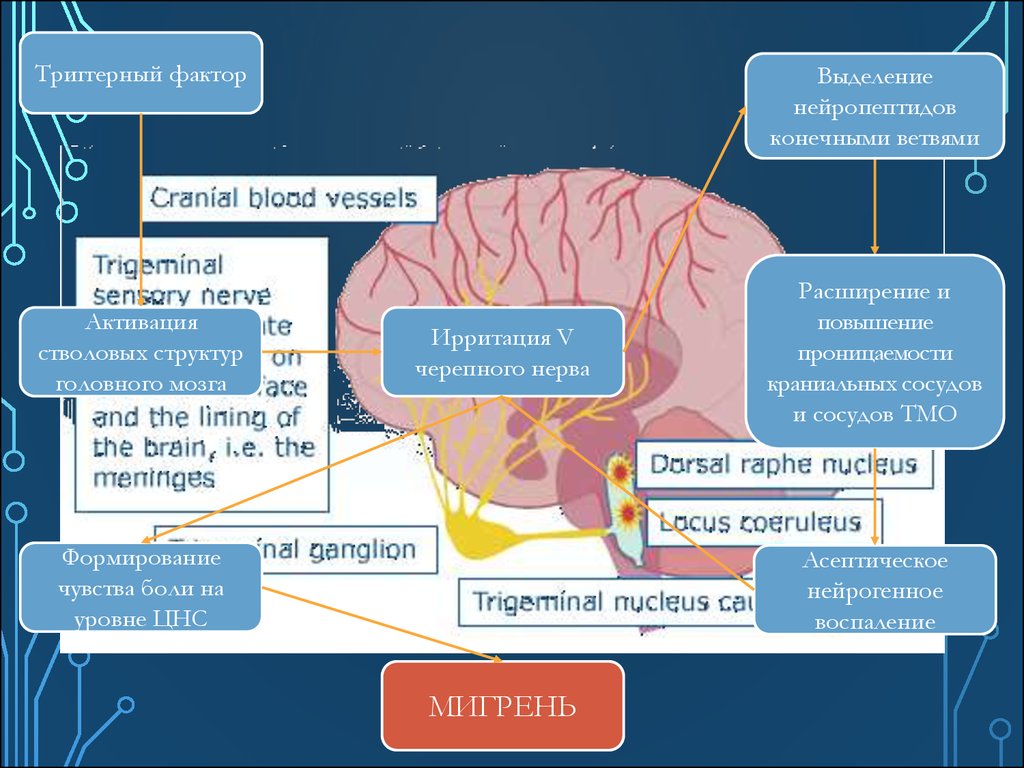
44.
Триггерный факторАктивация
стволовых структур
головного мозга
Выделение
нейропептидов
конечными ветвями
Ирритация V
черепного нерва
Формирование
чувства боли на
уровне ЦНС
Расширение и
повышение
проницаемости
краниальных сосудов
и сосудов ТМО
Асептическое
нейрогенное
воспаление
МИГРЕНЬ
45. Основные компоненты мигренозной боли
ОСНОВНЫЕ КОМПОНЕНТЫМИГРЕНОЗНОЙ БОЛИ
• Вазодилатация
преимущественно интракраниальных сосудов, включающих
сосуды ТМОи большие мозговые артерии.
• Нейрогенное (асептическое) воспаление
быстро развивающееся в периваскулярной области.
• Активация центральной тригеминальной системы,
спинального тракта тройничного нерва (nucleus tractus
caudalis) и его центральных связей.
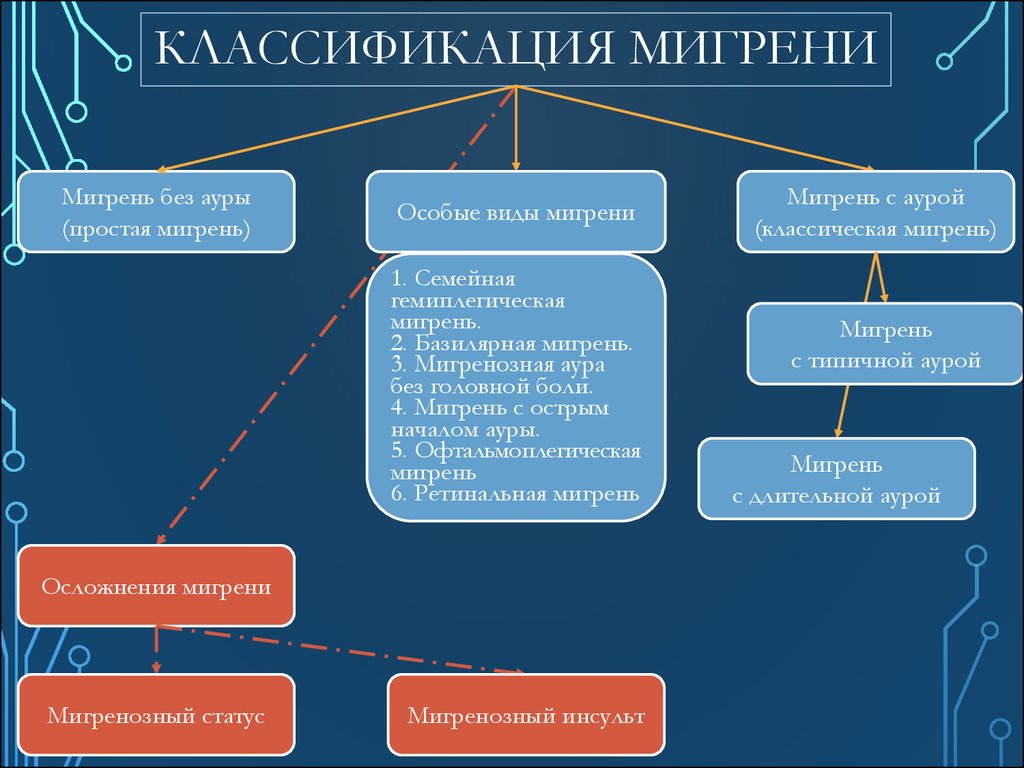
46. Классификация мигрени
КЛАССИФИКАЦИЯ МИГРЕНИМигрень без ауры
(простая мигрень)
Особые виды мигрени
1. Семейная
гемиплегическая
мигрень.
2. Базилярная мигрень.
3. Мигренозная аура
без головной боли.
4. Мигрень с острым
началом ауры.
5. Офтальмоплегическая
мигрень
6. Ретинальная мигрень
Осложнения мигрени
Мигренозный статус
Мигренозный инсульт
Мигрень с аурой
(классическая мигрень)
Мигрень
с типичной аурой
Мигрень
с длительной аурой
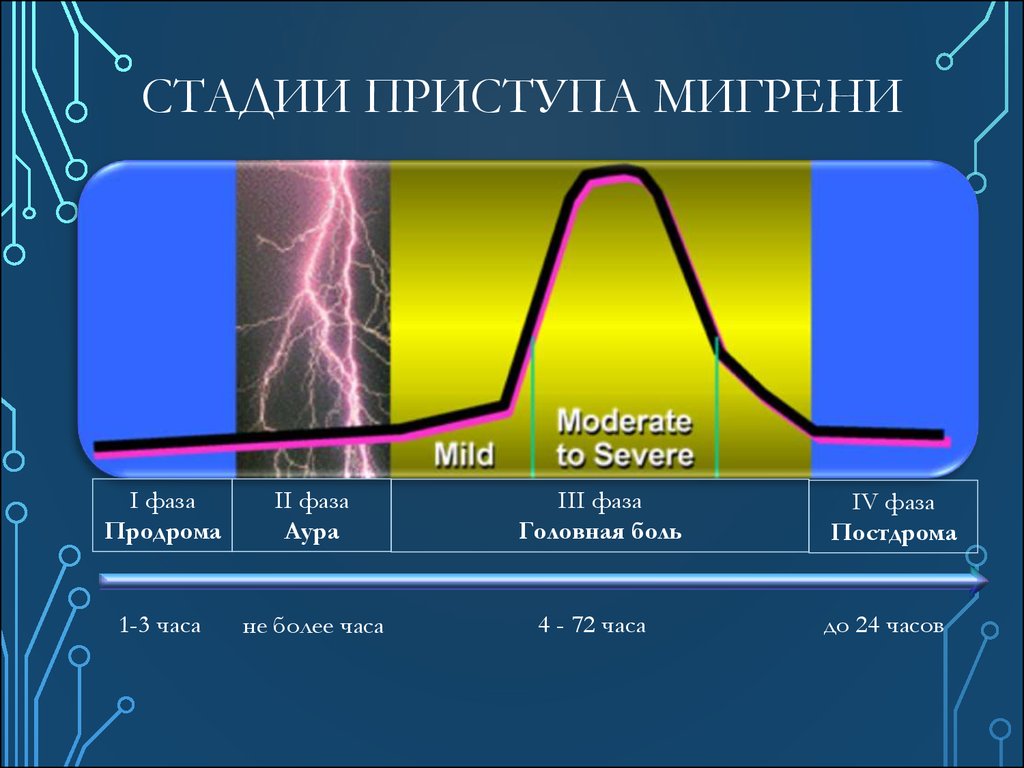
47.
СТАДИИ ПРИСТУПА МИГРЕНИI фаза
Продрома
II фаза
Аура
1-3 часа
не более часа
III фаза
Головная боль
4 - 72 часа
IV фаза
Постдрома
до 24 часов
48. Критерии диагноза мигрени
КРИТЕРИИ ДИАГНОЗА МИГРЕНИМИГРЕНЬ БЕЗ АУРЫ
МИГРЕНЬ С АУРОЙ
А. Не менее 5 приступов, соответствующих
А. Не менее двух приступов,
критериям B-D.
соответствующих критерию В.
B. Длительность приступа от 4 до 72 часов
В. Наличие не менее трёх из четырёх
(без лечения / при безуспешном лечении).
следующих условий:
С. Головная боль имеет, как минимум, два
• Одного или больше полностью обратимых
из перечисленных ниже признаков:
симптомов ауры, указывающих на фокальную
• Односторонняя локализация
дисфункцию коры или ствола мозга.
• Пульсирующий
характер
Анамнез
и неврологическое исследования
выявляют
• По меньшей не
мере, одного симптома ауры,
• Умеренная или сильная по интенсивности
органического
развивающегося расстройств,
постепенно более, чем за 4
(снижает
или препятствуетзаболевания
повседневной или метаболических
минуты
или двух и боли.
более симптомов,
деятельности).
которые могут вызывать вторичные
головные
развивающихся одновременно.
Усиливается при обычных физических
• Никакие симптомы ауры не продолжаются
нагрузках
D. Приступ головной боли сопровождается,
как минимум, одним из следующих
симптомов:
• Тошнота и/или рвота
• Фотофобия и фонофобия
более 60 минут. Если возникает хотя бы один
признак ауры, то продолжительность периода
пропорционально увеличивается.
Длительность "светлого" промежутка между
аурой и головной болью не превышает 60
минут.
Головная боль может наступать перед
или одновременно с аурой.
49. Осложнения мигрени
ОСЛОЖНЕНИЯ МИГРЕНИ• Мигренозный статус:
• приступ мигрени, длящийся более 72 ч несмотря на лечение.
• могут наблюдаться светлые промежутки длительностью
несколько часов (сон не учитывается).
• протекает с тошнотой, повторными рвотами, судорожными
припадками, угнетением сознания.
• Мигренозный инсульт:
• состояние, при котором один или более симптомов
мигренозной ауры не исчезают в течение семи дней.
50. Симптомы исключения мигрени
СИМПТОМЫ ИСКЛЮЧЕНИЯ МИГРЕНИ• Отсутствие смены «болевой стороны» в течение жизни
пациента.
Проградиентно нарастающая головная боль.
Внезапное начало головной боли после физического
напряжения, кашля, сексуальной активности.
Нарастание сопутствующих симптомов головной боли —
тошноты, рвоты, фото-, фонофобии.
Выявление стойких неврологических симптомов, застойных
дисков зрительных нервов, менингеальных симптомов,
нарушения сознания.
Появление первых приступов мигрени после 50 лет.
Появление на фоне головной боли лихорадки, артралгии,
миалгии, артериальной гипертензии.
51. Неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ• Обезболивание:
эффективность падает с течением времени от начала приступа.
противопоказаны: препараты содержащие кофеин,
спазмолитики, закись азота.
наименее эффективен парацетамол, наиболее – эрготамины и
трептаны (5 HT1 агонисты).
• Антигистаминные препараты.
• Транквилизаторы.
• Симптоматическая терапия.
• При невозможности купировать приступ, развитии
осложнений – доставка в стационар.
52. Невралгия тройничного нерва
НЕВРАЛГИЯ ТРОЙНИЧНОГОНЕРВА
• Полиэтиологическое заболевание:
механическое сдавление нерва,
образование склеротической бляшки,
инфекционные очаги в ротовой полости и др..
• Возраст: старше 40 лет.
• 60-70% женщины.
53. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНА• Чаще поражается II ветвь тройничного нерва – 44% (V1
– 20%, V2 – 36%).
• Нарушение поверхностной чувствительности может
быть в зонах Зельдера (луковичные зоны).
• Ремитирующее течение:
• интервалы – от нескольких часов до месяцев и лет,
• повторные приступы в тех же отделах лица.
• Эмоциональное и физическое напряжение увеличивает
частоту приступов.
• У 1/3 пациентов – вегетативное сопровождение
приступа.
• В межприступный период появляется тупая боли или
жжение, гипотрофические изменения кожи.
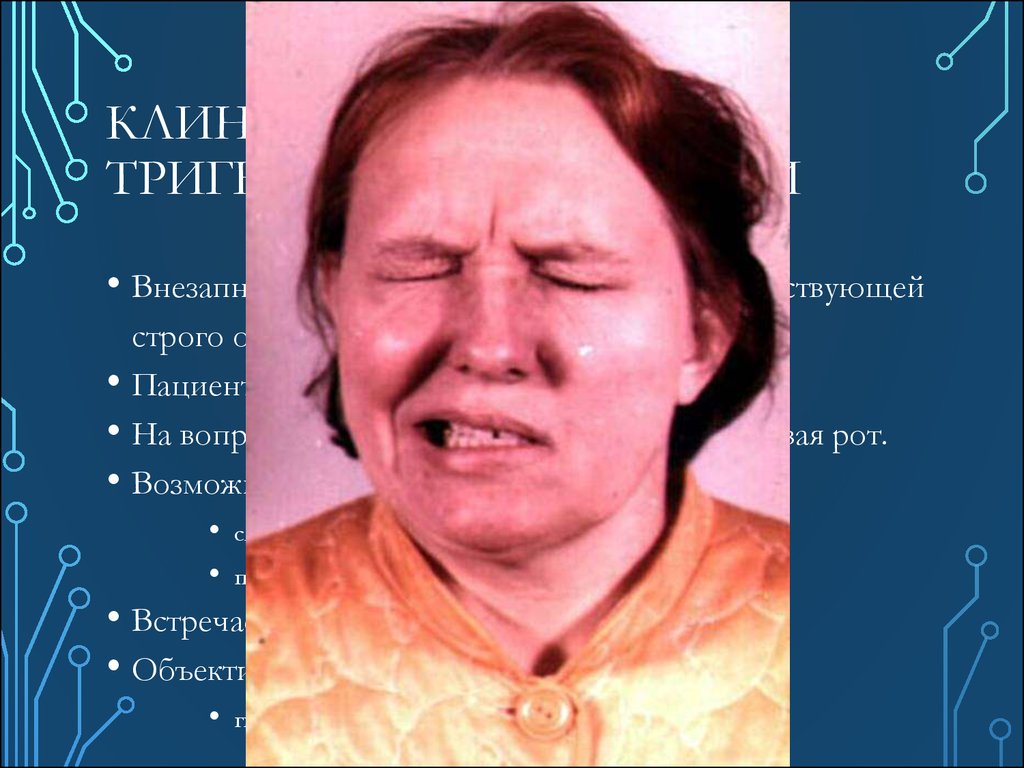
54. Клиническая картина тригеминальных болей
КЛИНИЧЕСКАЯ КАРТИНАТРИГЕМИНАЛЬНЫХ БОЛЕЙ
• Внезапный приступ лицевых болей (в соответствующей
строго определенной зоне).
Пациент замирает во время приступа.
На вопросы отвечает односложно, едва открывая рот.
Возможно:
слезотечение,
покраснение/побледнение кожи в зоне болей.
• Встречается блефароспазм.
• Объективно:
гиперестезия в зоне болей.
55. диагностика
ДИАГНОСТИКА• Пароксизмальность приступов:
продолжительностью от нескольких секунд
до 2 минут.
• Локализация боли.
• Выраженная интенсивность болей:
часто описывают как жжение или удар электрического тока.
• Провокация болей:
с триггерных зон,
во время еды, разговора, умывания, чистки зубов и т.п.
• Стереотипность приступов у одного пациента.
56. Дифференциальная диагностика
ДИФФЕРЕНЦИАЛЬНАЯДИАГНОСТИКА
• Мигрени.
• Опухоли лица, головного мозга, основания черепа.
• Синуситы.
• Пародонтит.
• Фарингит.
• Травмы лица, сопровождающиеся переломами
скуловых дуг или стенок околоносовых пазух.
• Базальные арахноидиты.
57. Невралгия языкоглоточного нерва
НЕВРАЛГИЯЯЗЫКОГЛОТОЧНОГО НЕРВА
Встречается редко.
Интенсивная пароксизмальная боль в глубине полости рта, корне
языка, области миндалин.
Провоцируется:
• глотанием (особенно охлажденной жидкости),
• кашлем, жеванием, разговором, зевотой.
• иногда иррадиирует в ухо и шею, изредка только в ухо
(отоалгическая форма).
• Триггерные зоны:
• прикосновение к мягкому небу или миндалинам,
• иногда надавливание на козелок
Приступ длится несколько секунд или минут и сопровождается
брадикардией, снижением АД, иногда обмороком.
Снижения чувствительности или парезов не выявляется!
Часты спонтанные ремиссии от нескольких месяцев до нескольких
лет.
Возможно сочетание с невралгией тройничного нерва (нервы
сдавлены удлиненным извилистым сосудом).
58. Дифференциальный диагноз
ДИФФЕРЕНЦИАЛЬНЫЙДИАГНОЗ
• Опухоли глотки (в том числе и носоглотки), языка,
задней черепной ямки.
• Тонзиллит.
• Перитонзилярный абсцесс.
• Гипертрофия шиловидного отростка.
в этом случае боль усиливается при повороте головы
• Невринома языкоглоточного нерва наблюдается
крайне редко.
59. Невралгия верхнего гортанного нерва
НЕВРАЛГИЯ ВЕРХНЕГОГОРТАННОГО НЕРВА
Пароксизмальная боль с одной
или обеих сторон в области
гортани (на уровне верхней
части щитовидного хряща или
подъязычной кости) и угла
нижней челюсти.
Провоцируется:
• глотанием,
• зевотой,
• кашлем,
• сморканием,
• движениями головы.
Иррадиирует:
• в глаз, ухо, грудную клетку и
Дифференциальный диагноз:
• опухоли шеи,
• острый инфаркт
миокарда.
предплечье.
Сопровождается:
• икотой, кашлем,
слюноотделением.
60. Лицевые симпаталгии
ЛИЦЕВЫЕ СИМПАТАЛГИИ- группа схожих по своим клиническим проявлениям
состояний, имеющих четкое пароксизмальное течение и
удовлетворительное состояние между приступами.
61. Классификация лицевых симпаталгий
КЛАССИФИКАЦИЯ ЛИЦЕВЫХСИМПАТАЛГИЙ
• Симпаталгические синдромы (поражения периферических
вегетативных узлов, нервов):
носоресничная невралгия (синдром Чарлена),
крылонебная невралгия (синдром Сладера),
невралгия большого поверхностного каменистого нерва (синдром
Гартнера).
• Сосудистые синдромы:
пучковая головная боль,
кластер-эффект (гистаминовая мигрень Хортона,
мигренеподобная невралгия Гарриса),
синдром сонной артерии Глязера.
62. Патогенез симпаталгических синдромов
ПАТОГЕНЕЗ СИМПАТАЛГИЧЕСКИХСИНДРОМОВ
• Природа синдромов недостаточно ясна.
• Обусловлены воспалением периферических вегетативных
узлов или их раздражением.
• В связи с наличием герпетических высыпаний при
синдроме Чарлена можно думать о герпетическом
ганглионите носоресничного узла.
• Симпаталгию Сладера связывают с инфекционными
процессами в придаточных пазухах носа (в частности, в
гайморовой) и вовлечением крылонебного узла.
63. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНА• Длительность приступов:
• от десятков минут до нескольких суток (реже).
• Боль:
• в лице,
• резкая, часто непереносимая,
• жгучего, распирающего, сдавливающего или пульсирующего
характера.
• Вегетативные нарушения на стороне боли:
• слезотечение,
• покраснение конъюнктивы глазного яблока,
• выделение жидкости с одной половины носа и ощущение
заложенности в ней,
отечность лица.
64.
Видсимпаталгии
Локализация боли
Иррадиация Вегетативные
боли
проявления
Особенности
Ресничная
невралгия
(синдром
Чарлена)
односторонняя,
в области корня
носа, внутреннего
угла глаза, в глазном
яблоке
в нос
выделения из носа,
ощущение
заложенности в
носу,
инъекция
конъюнктивы,
блефароспазм
резкое
слезотечение,
явления кератита и
ирита,
герпетические
высыпания на коже
Невралгия
крылонебного узла
(синдром
Сладера)
боль в корне носа,
верхней челюсти,
зубах,
распространяется на
язык, мягкое небо,
ухо, шейно-плечелопаточную зону
в глаз и
висок.
парестезии в лице,
шум в ухе,
отек лица во время
приступа
сокращение мышц
гладкого неба
(цокание),
постепенное
начало и окончание
приступа,
длительно!
65. Неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬВид симпаталгии
Местно
Общие действия
Ресничная невралгия
(синдром Чарлена)
закапывании раствора
анестетика в
конъюнктивальный мешок
или смазывание им
слизистой оболочки верхней
носовой раковины
1. Вегетотропные препараты
(ганглиоблокаторы –
пирроксан), имеющие
денервирующее действие на
пораженный узел.
2. Противосудорожные
Невралгия крылонебного
узла (синдром Сладера)
смазывание местным
анестетиком слизистой
оболочки среднего носового
хода / новокаиновая блокада
вегетативного узла
средства - карбамазепин
(тегретол, финлепсин).
3. психотропные препараты транквилизаторы и
антидепресанты.
66. Сосудистые синдромы
СОСУДИСТЫЕ СИНДРОМЫ• Встречаются значительно чаще симпаталгий.
• Обычно у мужчин.
67. Пучковая головная боль (кластер-синдром)
ПУЧКОВАЯ ГОЛОВНАЯ БОЛЬ(КЛАСТЕР-СИНДРОМ)
= гистаминовая мигрень Хортона, мигренеподобная невралгия
Харриса.
Начинается в 20-40 лет.
Внешне:
мужчины:женщины = 5:1.
Сочетание с язвенной болезнью желудка и двенадцатиперстной
кишки.
высокий рост,
поперечные складки на лбу (лицо льва).
внешняя агрессивность, внутренняя беспомощность, робость и
нерешительность.
68. Патогенез пучковой головной боли
ПАТОГЕНЕЗ ПУЧКОВОЙГОЛОВНОЙ БОЛИ
• пароксизмальное расширение ветвей сонных артерий,
• дефицит симпатической иннервации сосудов с увеличением
(реже уменьшением) локального мозгового кровотока.
повышение содержания болевых нейропептидов с активацией
чувствительных волокон тройничного нерва.
в крови:
• резкое повышение гистамина и небольшое – серотонина
• при классической мигрени во время приступа понижается
концентрация серотонина, а после этого повышается
содержание гистамина.
• гуморальные факторы (прокоагулянтные и антикоагулянтные
факторы крови, тромбоциты, эритроциты, лимфоциты и патология
их мембран).
простагландины, в частности простациклин, нейрокинин и фактор
Хагемана (ХІІ фактор).
69. Клиническая картина
КЛИНИЧЕСКАЯ КАРТИНА• Боль:
• нарастает до максимума за несколько десятков секунд и развивается сериями (пучками,
кистями),
начинается в одно и то же время, ночью («будильниковая головная боль») или под утро,
всегда односторонняя в глазнице, височной и периорбитальной области, с иррадиацией в
лоб, щеку, реже в шею, затылок, ухо, руку.
• Отсутствие каких-либо продромальных явлений.
• Потливость с акцентом в области боли, икота, ринорея, отечность век, инъекция
сосудов склеры, расширение или сужение глазной щели и зрачка.
Провоцируют приступ:
алкоголь,
охлаждение головы,
физическое и эмоциональное напряжение,
изменение погоды,
прием нитроглицерина, гистамина,
гипоксемия во время сонных апноэ.
• Психомоторное возбуждение:
• больные сдавливают голову, иногда прибегают к дополнительным болевым действия на
голову, стараясь уменьшить страдания.
эмоциональная реакция – больной стонет, плачет, кричит, бегает на месте, угрожает
самоубийством.
• В покое боль становится еще острее.
70. Хроническая пароксизмальная гемикрания
ХРОНИЧЕСКАЯПАРОКСИЗМАЛЬНАЯ ГЕМИКРАНИЯ
• Мужчины:женщины = 1:8.
• Возраст – старше 40 лет.
• Боли:
• ежедневные приступы,
• интенсивные, жгучие, сверлящие, реже пульсирующие.
• всегда односторонняя в орбитально-лобно-височной области.
Вегетативные симптомы:
• слезотечение, покраснение глаза, заложенность половины носа, ринорея,
• отечность века,
• миоз, птоз.
Продолжительность приступа от 2 до 45 мин, частота - от 10 до
16-20 в сутки.
• чем чаще приступы, тем они короче
• отсутствуют периоды ремиссий
71. Лечение ХПГ
ЛЕЧЕНИЕ ХПГ• Т. Индометацина 50-200 мг в сутки 4-6 недель.
• курс начинают с 25 мг трижды в день, потом увеличивают до
115-200 мг в сутки.
эффективную суточную дозу подбирают индивидуально,
ориентируясь на интенсивность болевого синдрома.
• «Драматический» эффект индометацина:
• многолетние приступы проходят через 1-2 дня после лечения.
72. Нижний синдром Хортона
НИЖНИЙ СИНДРОМ ХОРТОНА= «головная боль нижней половины».
Есть данные о наследственном анамнезе.
Часто сочетается с синдромом вегетативной дистонии.
• Боль:
локализуется ниже глаза (линии Wolf),
начинается от внешнего угла глаза и движется к слуховому проходу,
захватывает область щеки, подбородка, носа, уха с иррадиацией в
шею.
• Длительность приступа от нескольких часов до суток.
• Остальные проявления болевого приступа типичны.
• Трактуют как лицевую мигрень.
73. Неотложная помощь
НЕОТЛОЖНАЯ ПОМОЩЬ• Обезболивание:
• от НПВС до агонистов-антогонистов опиатных рецепторов в
зависимости от интенсивности приступа.
• В случае невозможности купировать приступ –
доставка в неврологическое отделение.
Нельзя использовать спазмолитики и закись азота: парез
сосудов приведет к усилению болей, возникновению
осложнений в виде инсультов, инфарктов и
эпилептических приступов!



































































 medicine
medicine








