Similar presentations:
Лимфогранулематоз
1. ЛИМФОГРАНУЛЕМАТОЗ
- первичное опухолевоезаболевание лимфатической
системы.
Характеризуется
злокачественной гиперплазией
лимфоидной ткани с
образованием в них
лимфогранулем.
Протекает в локализованной и
диссеминированной формах
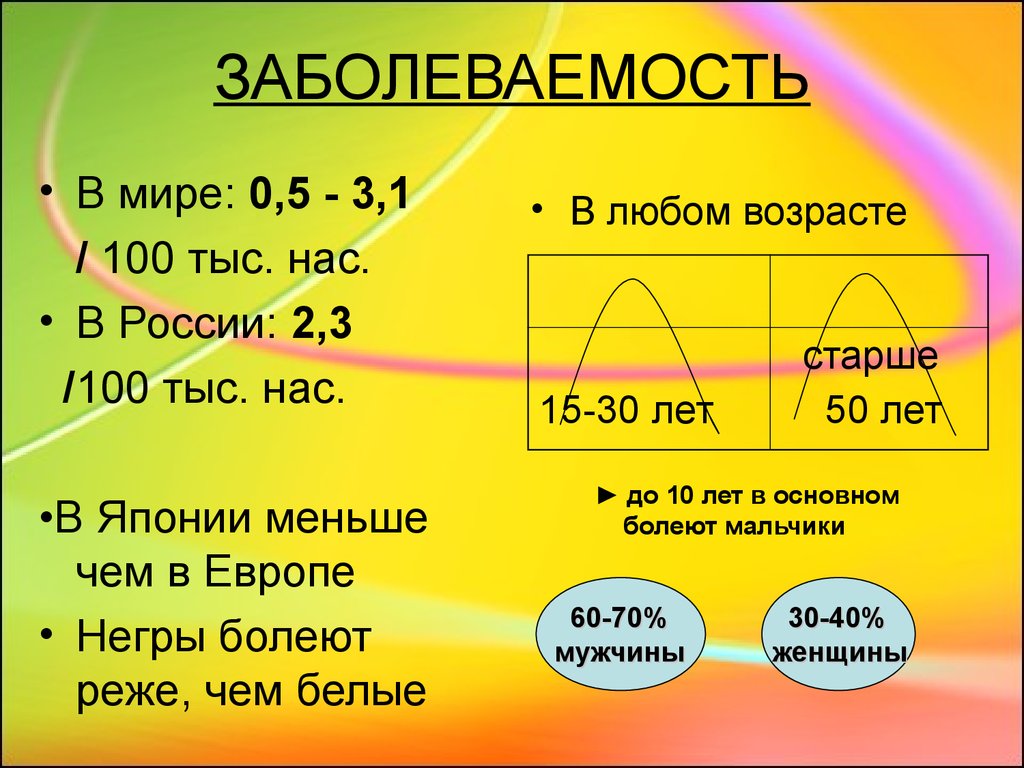
2. ЗАБОЛЕВАЕМОСТЬ
• В мире: 0,5 - 3,1/ 100 тыс. нас.
• В России: 2,3
/100 тыс. нас.
•В Японии меньше
чем в Европе
• Негры болеют
реже, чем белые
• В любом возрасте
15-30 лет
старше
50 лет
► до 10 лет в основном
болеют мальчики
60-70%
мужчины
30-40%
женщины
3. ЭТИОЛОГИЯ
• неизвестнатеории
Доброкачественное
заболевание
Инфекционная
природа
Вирусная
природа
Опухолевая
природа
4. Патогенез (опухолевая теория)
Лимфоузелл/у
← лимфогенно
л/у
л/у
←
Лимфоидная
ткань
Нелимфоидные
органы
• Селезёнка в 25% случаев
гематогенно
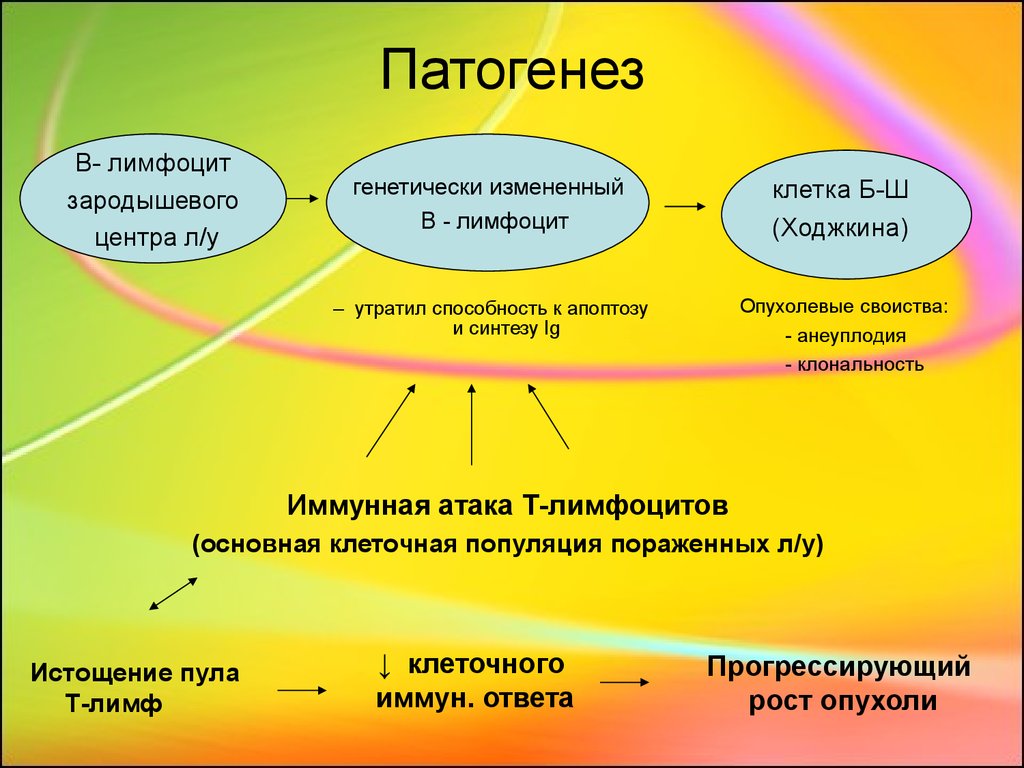
5. Патогенез
B- лимфоцитзародышевого
центра л/у
генетически измененный
В - лимфоцит
клетка Б-Ш
(Ходжкина)
– утратил способность к апоптозу
и синтезу Ig
Опухолевые своиства:
- анеуплодия
- клональность
Иммунная атака Т-лимфоцитов
(основная клеточная популяция пораженных л/у)
Истощение пула
Т-лимф
↓ клеточного
иммун. ответа
Прогрессирующий
рост опухоли
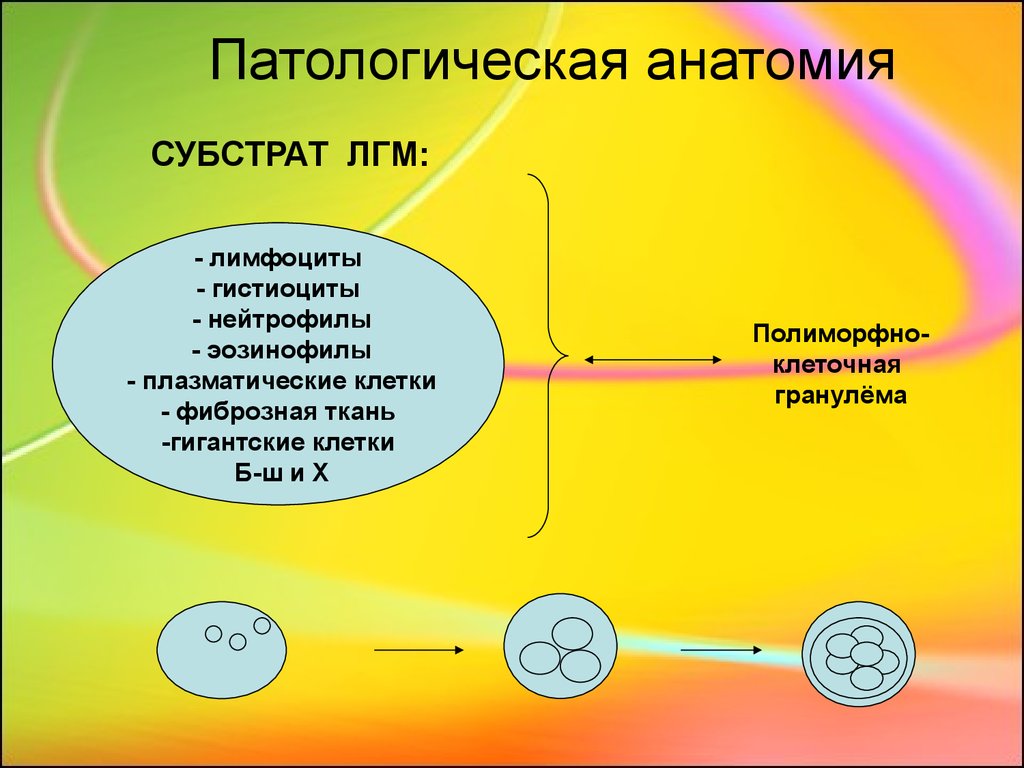
6. Патологическая анатомия
СУБСТРАТ ЛГМ:- лимфоциты
- гистиоциты
- нейтрофилы
- эозинофилы
- плазматические клетки
- фиброзная ткань
-гигантские клетки
Б-ш и Х
Полиморфноклеточная
гранулёма
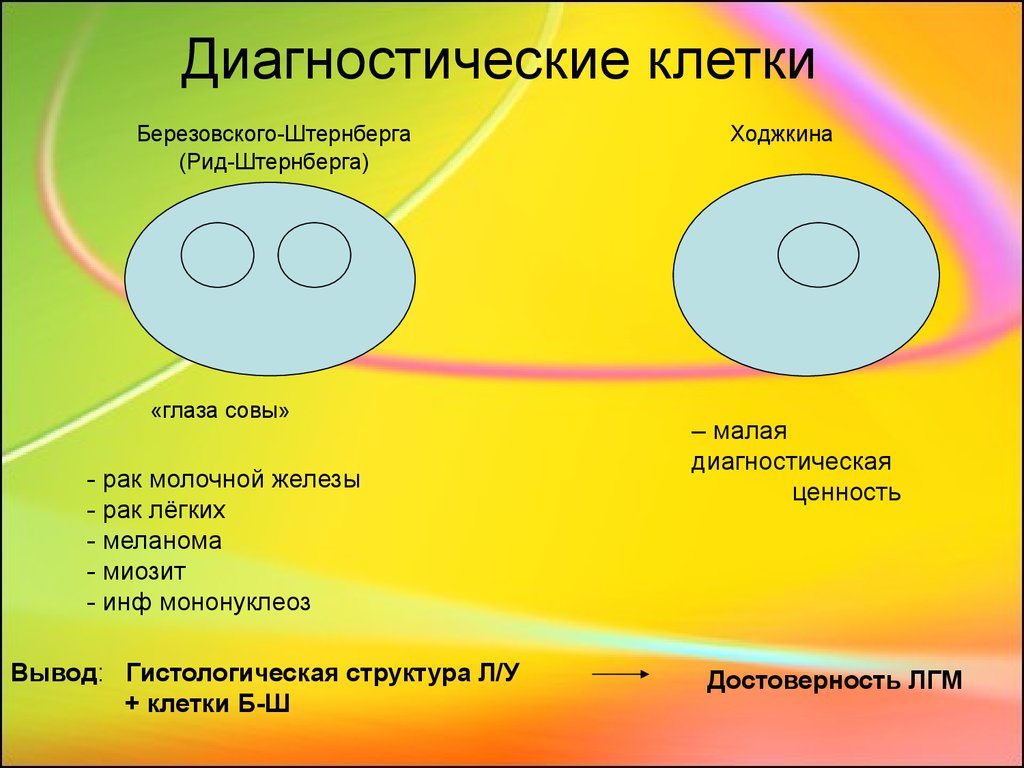
7. Диагностические клетки
Березовского-Штернберга(Рид-Штернберга)
«глаза совы»
- рак молочной железы
- рак лёгких
- меланома
- миозит
- инф мононуклеоз
Вывод: Гистологическая структура Л/У
+ клетки Б-Ш
Ходжкина
– малая
диагностическая
ценность
Достоверность ЛГМ
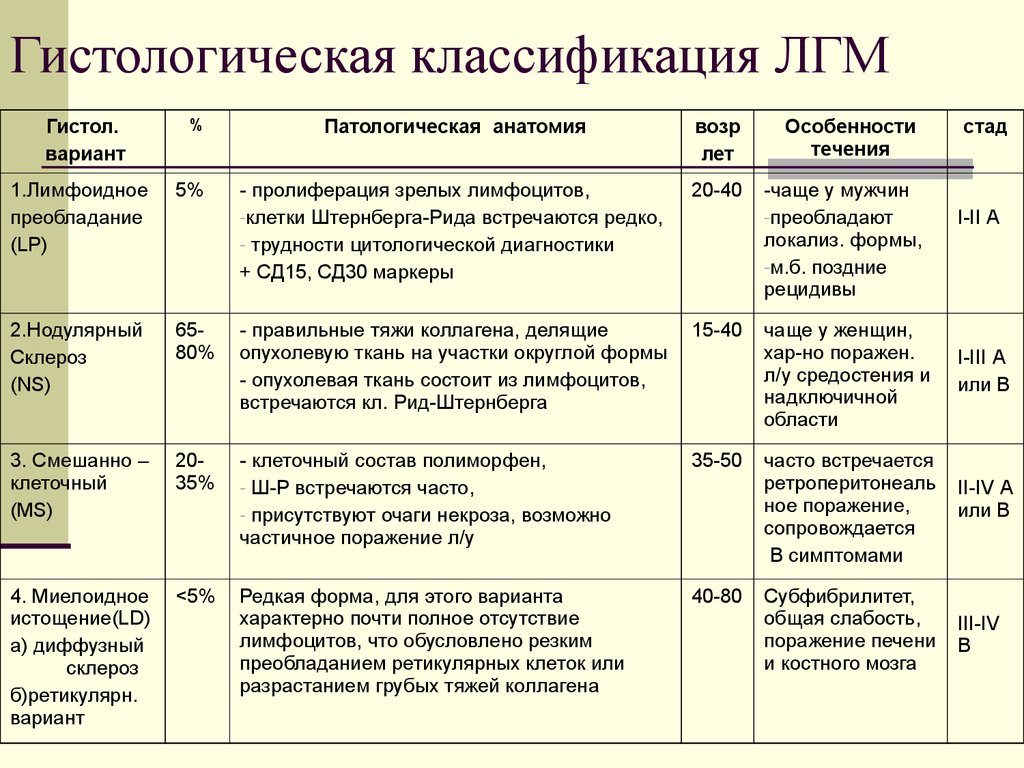
8. Гистологическая классификация ЛГМ
Гистол.вариант
%
Патологическая анатомия
возр
лет
- пролиферация зрелых лимфоцитов,
-клетки Штернберга-Рида встречаются редко,
- трудности цитологической диагностики
+ СД15, СД30 маркеры
20-40
1.Лимфоидное
преобладание
(LP)
5%
2.Нодулярный
Склероз
(NS)
6580%
- правильные тяжи коллагена, делящие
опухолевую ткань на участки округлой формы
- опухолевая ткань состоит из лимфоцитов,
встречаются кл. Рид-Штернберга
15-40
3. Смешанно –
клеточный
(MS)
2035%
- клеточный состав полиморфен,
- Ш-Р встречаются часто,
- присутствуют очаги некроза, возможно
частичное поражение л/у
35-50
4. Миелоидное
истощение(LD)
а) диффузный
склероз
б)ретикулярн.
вариант
<5%
Редкая форма, для этого варианта
характерно почти полное отсутствие
лимфоцитов, что обусловлено резким
преобладанием ретикулярных клеток или
разрастанием грубых тяжей коллагена
40-80
Особенности
течения
-чаще у мужчин
-преобладают
локализ. формы,
-м.б. поздние
рецидивы
стад
I-II А
чаще у женщин,
хар-но поражен.
л/у средостения и
надключичной
области
I-III А
или В
часто встречается
ретроперитонеаль
ное поражение,
сопровождается
В симптомами
II-IV А
или В
Субфибрилитет,
общая слабость,
поражение печени
и костного мозга
III-IV
B
9. Лимфогранулематоз
Э/лимфатическая системаинтоксикация
Легкие
(56% аут, 20% R)
Костная система
лихорадка
похудание
(56% аут, 20% R)
Костный мозг
(панцитопения)
печень
селезенка
ЖКТ
л/органы
почки
миндалины
л/у
кожа
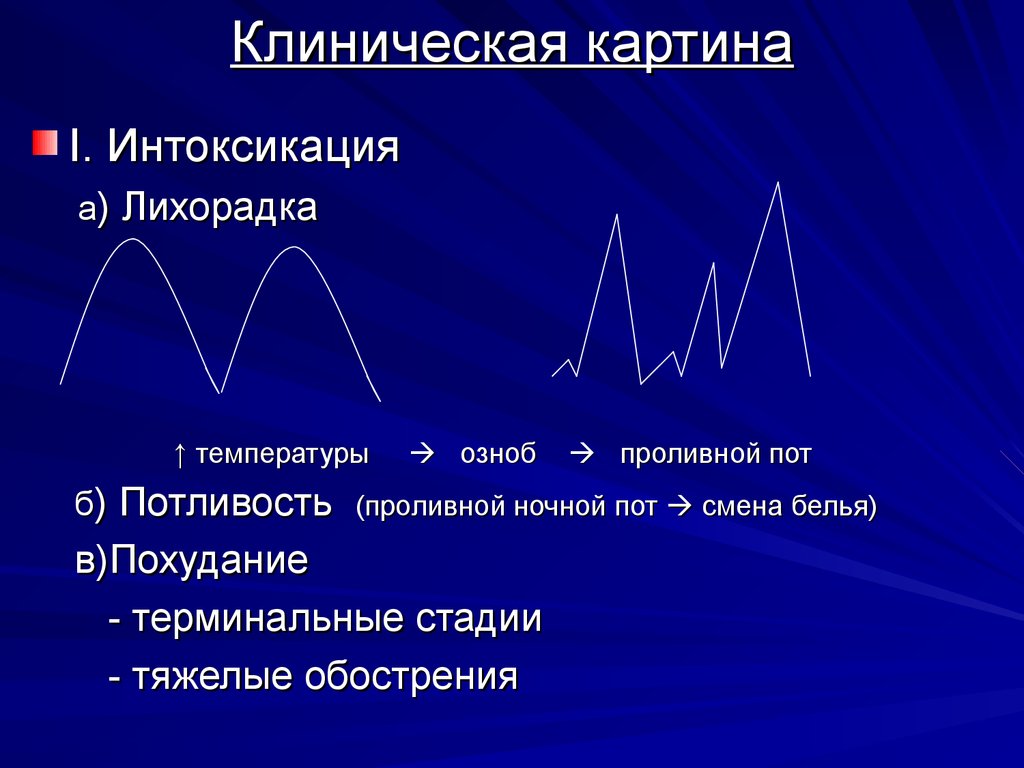
10. Клиническая картина
I. Интоксикацияа) Лихорадка
↑ температуры
озноб
проливной пот
б) Потливость (проливной ночной пот смена белья)
в)Похудание
- терминальные стадии
- тяжелые обострения
11. Клиническая картина (поражение лимфатических органов)
1. Шейно-надключичная группа 60-75% (чаще справа):-
-
подвижные
плотноэластичные
не спаянные с кожей
безболезненные (редко болезненные, после приема алкоголя)
сливаются в конгломераты
2. Л/У средостения 15-20 %
-
(типично для нодулярного склероза)
кашель
одышка
боли за грудиной
3. Забрюшинные Л/У 1-2%
-
боли в области поясницы (ночью)
4. Мезентериальные л/у 5-10%
5. Селезенка 25%
(лимфоидное истощение)
12. Клиническая картина (экстралимфатическая локализация)
1. Легкие:R гр – 20%, аутопсия – 45-54%
- возможен инфильтративный рост из л/у
- самостоятельное появление очагов или диффузных инфильтратов
2. Плевриты экссудативные:
-
в пунктате клетки Березовского - Штернберга
сочетается с ув. л/у средостения и очагами в легочной ткани
3. Костная система: R гр – 14-20%, аутопсия – 41-56%
-
позвонки
грудина
кости таза
ребра
трубчатые кости - редко
4. Костный мозг: 12%
- может бессимптомно
- панцитопения
13. Клиническая картина (экстралимфатическая локализация)
5. Печень (поздно):-
Гепатомегалия
↑ ЩФ
↑ билирубина
↓ альбумина
↓ протромбина
↓ холестерина
6. ЖКТ: - первичное поражение редко
(желудок и тонкая кишка –подслизистый слой. Язвы не образуются)
- вторичное поражение (сдавление или прорастание из л/у)
7. ЦНС: - мозговые оболочки спинного мозга
8. Кожа: кожный зуд у 25-35 % → дерматит → психические расстройства
14. Клиническая картина (экстралимфатическая локализация)
Лимфогранулематозные очаги могут быть:- Почки
- Молочные железы
- Яичники
- Тимус
- Щитовидная железа
15. Причины смерти
1.Кахексия
2.
Сердечно-лёгочная недостаточность
3.
Печеночная недостаточность
4.
Печеночно-почечная недостаточность
5.
Амилоидоз
6.
Осложнения лечения (25%) - инфекции (вирусы, бакт., грибы)
- гипоплазия кроветворения
- кровотечения
- вторичные злокачественные
новообразования
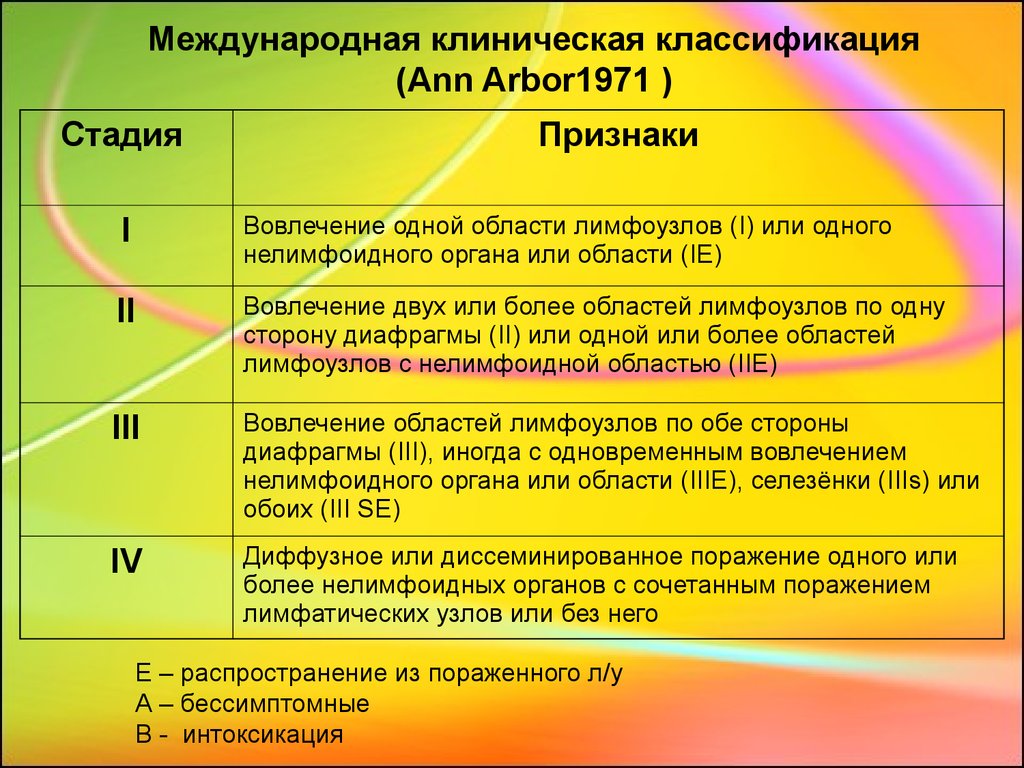
16. Международная клиническая классификация (Ann Arbor1971 )
СтадияПризнаки
I
Вовлечение одной области лимфоузлов (I) или одного
нелимфоидного органа или области (IЕ)
II
Вовлечение двух или более областей лимфоузлов по одну
сторону диафрагмы (II) или одной или более областей
лимфоузлов с нелимфоидной областью (IIE)
III
Вовлечение областей лимфоузлов по обе стороны
диафрагмы (III), иногда с одновременным вовлечением
нелимфоидного органа или области (IIIЕ), селезёнки (IIIs) или
обоих (III SE)
IV
Диффузное или диссеминированное поражение одного или
более нелимфоидных органов с сочетанным поражением
лимфатических узлов или без него
Е – распространение из пораженного л/у
А – бессимптомные
В - интоксикация
17. Лабораторные показатели
• Патогномоничных признаков нет- 50% -
умеренный нейтрофильный лейкоцитоз
(не более 10 тыс)
- Лимфоцитопения (поздние стадии)
- 0,5-3% - высокая эозинофилия (до 80%)
- 10-15% - тромбоцитоз (600 – 1000 х 10
9)
- Панцитопения ( поздние стадии, после ХТ, миелограмма N)
- ↑ СОЭ
18. Биологические признаки активности
• ↑ СОЭ – отражает активность процесса• ↑ фибриногена 5,0 г/л и выше
• ↑ Альфа - 2 глобулинов свыше 10 г/л
• Гаптоглобин свыше ↑ 1,5 мг%
• Церулоплазмин ↑ 0,4 ЕД
19. Течение ЛГМ
• I и II стадии – течение благоприятное(10 летняя выживаемость – 80%)
• Ухудшают течение:
- инсоляция
- физиотерапевтические процедуры
(кварц, УВЧ, гальванизация, грязи и т.д.)
- беременность
20. Факторы неблагоприятного прогноза
1. B-симптомы: - ночной проливной пот- ↑ до 38 не менее 3х дней
- похудание на 10% и ↑ за полгода
2.
II-III стадии заболевания
3.
Возраст более 50 лет
4.
МТИ > 0,35 (расширение тени средостения за счёт л/у более чем
на 1/3 грудной клетки)
5.
Поражение 4 и более зон л/у
6.
↑ СОЭ более 50 мм/ч или
↑ СОЭ более 30 + B-симптомы
21. Лечение
ЛЕЧЕНИЕТрансплантация
костного мозга
Лучевая терапия
Химиотерапия
Комбинированная
терапия
22. Лечение. Современные рекомендации
1. IA / IIA – субтотальное облучение Л/У2. IB / IIB – комбинированная терапия
3. III A –полихимиотерапия
4. опухоль средостения большой массы –
комбинированная терапия
5. IIIB / IV - полихимиотерапия
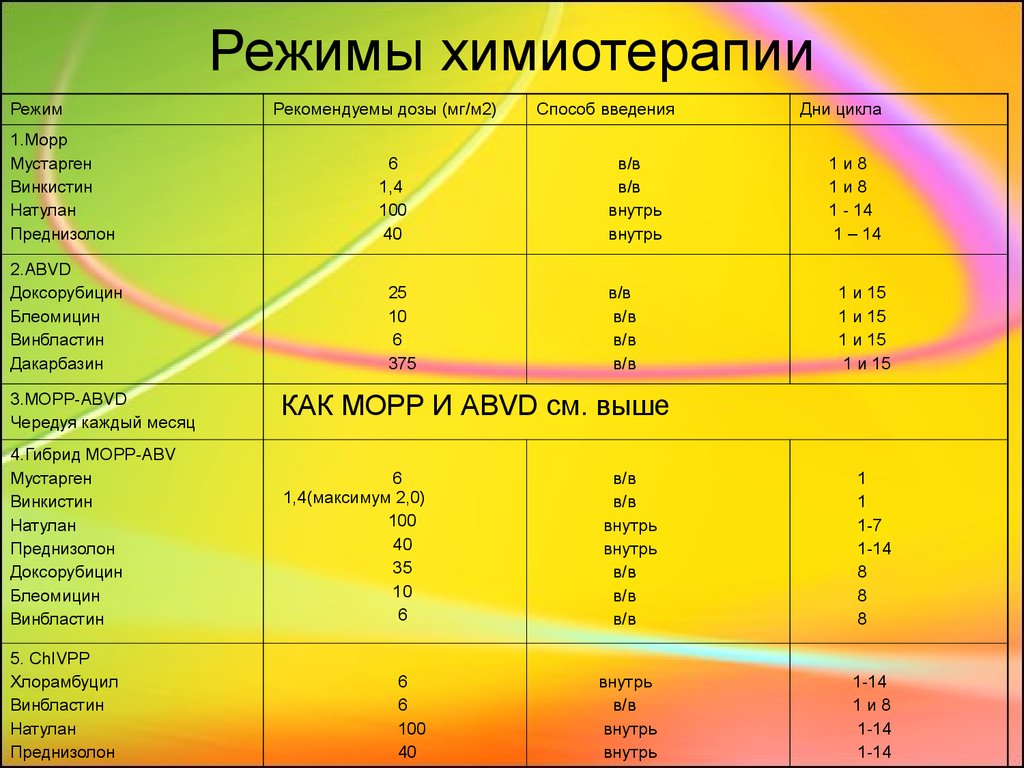
23. Режимы химиотерапии
Режим1.Морр
Мустарген
Винкистин
Натулан
Преднизолон
2.ABVD
Доксорубицин
Блеомицин
Винбластин
Дакарбазин
3.MOPP-ABVD
Чередуя каждый месяц
4.Гибрид MOPP-ABV
Мустарген
Винкистин
Натулан
Преднизолон
Доксорубицин
Блеомицин
Винбластин
5. ChIVPP
Хлорамбуцил
Винбластин
Натулан
Преднизолон
Рекомендуемы дозы (мг/м2)
6
1,4
100
40
25
10
6
375
Способ введения
в/в
в/в
внутрь
внутрь
в/в
в/в
в/в
в/в
Дни цикла
1и8
1и8
1 - 14
1 – 14
1 и 15
1 и 15
1 и 15
1 и 15
КАК МОРР И ABVD см. выше
6
1,4(максимум 2,0)
100
40
35
10
6
в/в
в/в
внутрь
внутрь
в/в
в/в
в/в
1
1
1-7
1-14
8
8
8
6
6
100
40
внутрь
в/в
внутрь
внутрь
1-14
1и8
1-14
1-14
24. Осложнения лечения
- Гипотиреоидизм 10-20%(после облучения коррекция заместительной терапией)
-
Стерильность у женщин (облучение таза)
Стерильность у мужчин (химиотерапия по схеме МОРР)
Пневмонии (лучевые)
Кардиотоксичность (химиотерапия – адриамицин + лучевая терапия)
Асептический некроз головки бедренной кости
(преднизолон в МОРР)
- Вторичные опухоли –острая нелимфобластная лейкемия (2-10% б-х через 3-10
лет после лечения МОРР+облучение)
- НХЛ (В-клеточного происхождения)
- Саркомы и эпителиальные опухоли
- Неврологические расстройства: - нейропатии (винкристин)
25. ЛИМФОПЕНИИ
• МИЛИАРНЫЙ ТУБЕРКУЛЕЗ• ОНКОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ (ТЕРМИНАЛЬНЫЕ
СТАДИИ)
• ОСТРЫЕ ИНФЕКЦИИ
• СКВ
• ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
• ИММУНОДЕФИЦИТЫ
• ЛИМФОПЕНИЯ БРУТОНА
26. И.В.Давыдовский
Если главная масса ошибокпатологоанатомов по
биопсированному материалу
приходится вообще на
лимфатические узлы, то среди
заболеваний последних на
первом месте стоят ошибки
именно в отношении
лимфогранулематоза


















 medicine
medicine








