Similar presentations:
Организация защиты населения в мирное и военное время. II часть: Первая помощь
1.
Организация защиты населения вмирное и военное время
II часть: Первая помощь
доцент кафедры хирургических дисциплин
Шостак Пётр Григорьевич, кандидат медицинских наук,
заслуженный врач Российской Федерации
Цикл «Безопасность жизнедеятельности, медицина катастроф»
2.
ВРАЧЕБНЫЕ ОШИБКИСотрудники американской клиники Мейо представили статистику
грубых ошибок, которые совершили хирурги в течение пяти лет. Оказалось, что
серьезные нарушения, которые «никогда не случаются», произошли 69 раз.
Согласно данным, представленным в журнале Surgery, за пять лет
сотрудники клиники провели около 1,5 млн инвазивных процедур. Из них в 69
случаях врачи допустили грубые ошибки. Самым распространенным нарушением
оказалось проведение неправильной операции – в клинике Мейо это произошло
24 раза. Необходимую операцию не на той стороне тела или в неправильной
области выполнили 22 раза. Пять врачей неправильно установили имплантат, и
18 раз хирурги «забыли» в полости тела пациента инородный предмет.
Таким образом, одна грубая ошибка приходится на 22 тысячи
правильно проведенных операций. Примерно две трети нарушений произошли
при выполнении относительно простых процедур. Авторы исследования
подчеркнули, что ни одна ошибка не стала причиной гибели пациента. «Мы
хотели показать, что во врачебной практике случается всякое. Медики должны
сохранять бдительность, обсуждая с коллегами потенциальные проблемы», —
считает руководитель исследования Джулиана Бинджинер (Juliane Bingener).
3.
ВРАЧЕБНЫЕ ОШИБКИУченые разделили ошибки на четыре категории:
В первую группу попали нарушения, вызванные такими факторами, как
стресс, усталость, излишняя самоуверенность врача, его неадекватное общение с
коллегами.
Во вторую группу ученые отнесли опасные действия, которые стали
причиной нарушений, например, игнорирование правил или их некорректное
выполнение.
В третей группе, ошибки по причине плохо развитой системе контроля,
что также может стать причиной грубых нарушений.
В четвертой категории оказались ошибки, которые произошли из-за
проблем, возникших при планировании операции.
Авторы исследования считают, что избежать грубых врачебных ошибок
можно в том случае, если клиника будет применять системный подход для
улучшения коммуникаций между ее сотрудниками. При составлении расписания
операций руководители должны учитывать состав команды хирургов, их
профессиональную нагрузку, а также оценивать усталость каждого врача,
которому предстоит оперировать пациента.
4.
ОЦЕНКА ОБСТАНОВКИ ПРИ ДТПДействия свидетелей ДТП сводятся к следующему: вызвать помощь,
отключить аккумулятор аварийной машины, чтобы от случайной искры не
вспыхнул разлитый бензин, огородить место ДТП, остановить у
пострадавшего кровотечение (если есть) и до прибытия врачей просто с
человеком разговаривать, психологически поддерживать, отвлекать,
ободрять.
Раненый должен почувствовать, что о нем заботятся. А вот тащить за
руки-ноги из авто можно лишь в одном случае — когда возможные
последствия транспортировки будут меньше, чем ее отсутствия. Например —
когда машина загорелась.
5.
ОЦЕНКА ОБСТАНОВКИНачинается с оценки ситуации и устранения «внешних» опасных факторов и
возможных рисков – угрозы поражения участника оказания первой помощи
электрическим током, движущимся автотранспортом и т.д.
6.
ВЫЗОВ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИСообщить диспетчеру следующую
информацию:
• место происшествия, что произошло;
• число пострадавших и тяжесть их
состояния;
• какая помощь оказывается;
• телефонную трубку положить
последним, после ответа диспетчера!
7.
ОБЕЗОПАСИТЬ СЕБЯ8.
ОЦЕНКА ОБСТАНОВКИГлавный принцип поведения в экстремальной ситуации –
оставаться спокойным и адекватно оценить ситуацию:
1. Понять, что произошло:
Что случилось на месте происшествия, существуют ли
дополнительные опасности и риски (проезжая часть, неустойчивость
автомобиля, прижатие, падение с высоты, завалы, нахождение под
электрическим напряжением, утечка бензина, возгорание и др.).
2. Обеспечить безопасные условия спасательных работ:
Принять меры по прекращению действия вторичных
повреждающих факторов на пострадавших (устранить сдавление
пострадавшего
воздушной
подушкой,
ремнем
безопасности,
деформированными частями автомобиля, тушение очагов возгорания,
устранение задымления и т. д.).
3. Определить количество пострадавших, произвести их
сортировку.
9.
СОРТИРОВКАПри сортировке выделяют следующие группы:
- лица с нарушениями основных жизненно важных функций
организма. К этой группе относятся лица в состоянии клинической смерти и в
крайне тяжелом состоянии. При неоказании первой помощи смерть может
наступить в ближайшие минуты;
- тяжело пострадавшие. К этой группе относятся лица в тяжелом
состоянии и в состоянии средней степени тяжести, а также с осложнениями,
непосредственно угрожающими жизни пострадавшего. При неоказании
помощи летальный исход возможен в ближайшие 6 часов;
- легко пострадавшие. Лица в относительно удовлетворительном
состоянии, которое не представляет опасности для жизни в ближайшие
сутки, но может привести к инвалидизации;
- не нуждающиеся в стационарном печении. Лица в
удовлетворительном состоянии с легкими повреждениями и благоприятным
для жизни прогнозом, у которых не наступает стойкая утрата
трудоспособности.
10.
ИЗВЛЕЧЕНИЕ ПОСТРАДАВШЕГО ИЗ ТРАНСПОРТНОГО СРЕДСТВА,ПРИЁМ РАУТЕКА
При
экстренном
извлечении
пострадавшего с подозрением на травму
шейного
отдела
позвоночника
из
автомобиля или труднодоступного места
следует фиксировать его голову рукой за
нижнюю челюсть.
11.
ДЕЙСТВИЯ ПРИ ПОДОЗРЕНИИ НА ТРАВМУШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Перед
началом
наложения
шейного
воротника-шины
спасатель
удерживает голову пострадавшего своими
кистями, расположив предплечья в области
его надплечий.
После этого помощник накладывает
и закрепляет шейный воротник-шину.
12.
ДЕЙСТВИЯ ПРИ ПОДОЗРЕНИИ НА ТРАВМУШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
В случае, когда пострадавшего с подозрением на травму
шейного отдела позвоночника необходимо перенести, следует
осуществлять фиксацию его головы и шеи предплечьями.
13.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОПри переноске таким способом
следует поддерживать пострадавшего за
руку. Этот способ не применяется при
переноске пострадавших с травмами груди
и живота.
14.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОИспользуется
для
перемещения
легко
пострадавших
лиц,
находящихся в сознании.
Применяется
для
перемещения на близкое расстояние
пострадавших, имеющих значительный
вес. Нежелательно использовать у
пострадавших с травмами нижних
конечностей.
15.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОМожет использоваться для
переноски пострадавших, обладающих
невысоким весом. Не применяется для
переноски пострадавших, находящихся
без сознания.
Используется
спасателями,
имеющих значительную физическую
силу.
Этим
способом
возможна
переноска
бессознательных
пострадавших.
Нежелательно
переносить
так
пострадавших
с
подозрением на травму позвоночника.
16.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОПри переноске этим
способом,
один
держит
пострадавшего под мышки, а
другой - под колени. Движение
при
этом
производится
вперед.
17.
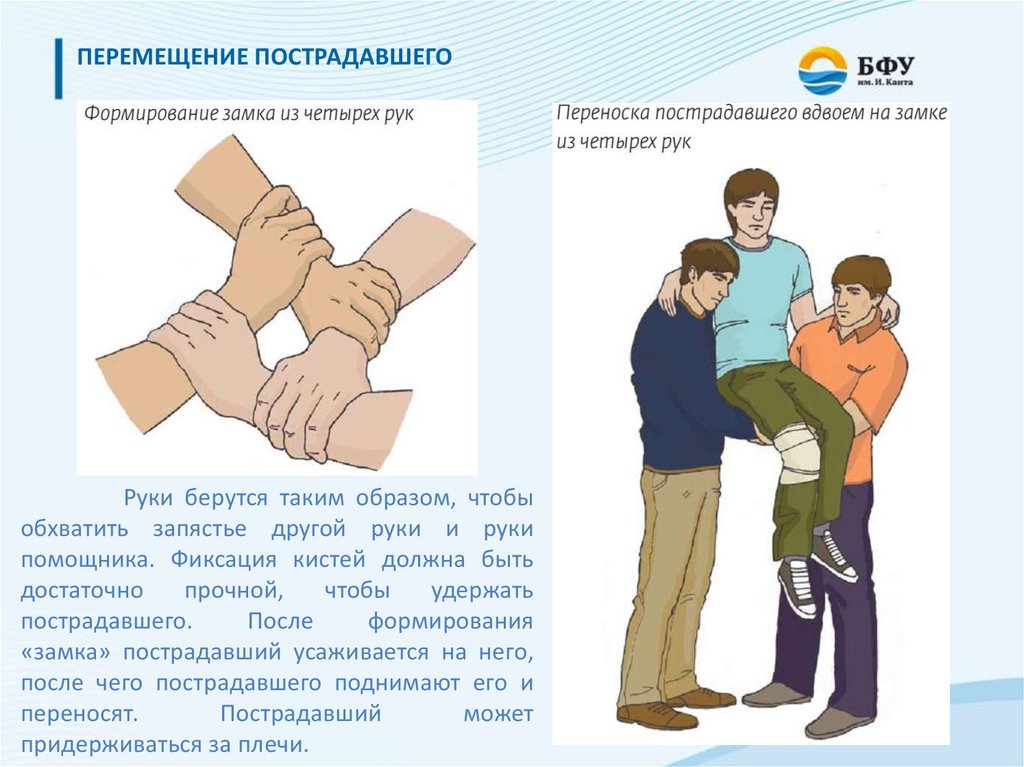
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОРуки берутся таким образом, чтобы
обхватить запястье другой руки и руки
помощника. Фиксация кистей должна быть
достаточно
прочной,
чтобы
удержать
пострадавшего.
После
формирования
«замка» пострадавший усаживается на него,
после чего пострадавшего поднимают его и
переносят.
Пострадавший
может
придерживаться за плечи.
18.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОПри использовании этого способа
одна рука располагается на плече у
помощника. На эту руку пострадавший может
опираться при переноске. Таким образом
осуществляется переноска пострадавших, у
которых есть риск потери сознания или
пострадавших, которые не могут удержаться
на замке из четырех рук.
19.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОПри переноске на дальние расстояния целесообразно использовать
табельные или импровизированные мягкие носилки. При этом один гражданин
обязательно должен руководить процессом перекладывания пострадавшего на
носилки и их подъема.
20.
«НИДЕРЛАНДСКИЙ МОСТ»Суть способа состоит в том, чтобы все части тела (голова, шея, грудь, живот,
конечности) находились строго в горизонтальной плоскости. Это достигается
слаженной работой лиц, оказывающих помощь. Особо важная роль принадлежит
спасателю, стоящему у головы, так как именно он координирует работу всей
команды.
21.
ПЕРЕМЕЩЕНИЕ ПОСТРАДАВШЕГОВ случае, когда пострадавшего с подозрением на травму
шейного отдела позвоночника необходимо перенести, следует
осуществлять фиксацию его головы и шеи предплечьями.
22.
ПЕРЕЧЕНЬ МЕРОПРИЯТИЙ ПООКАЗАНИЮ ПЕРВОЙ ПОМОЩИ
Привлечение помощника
23.
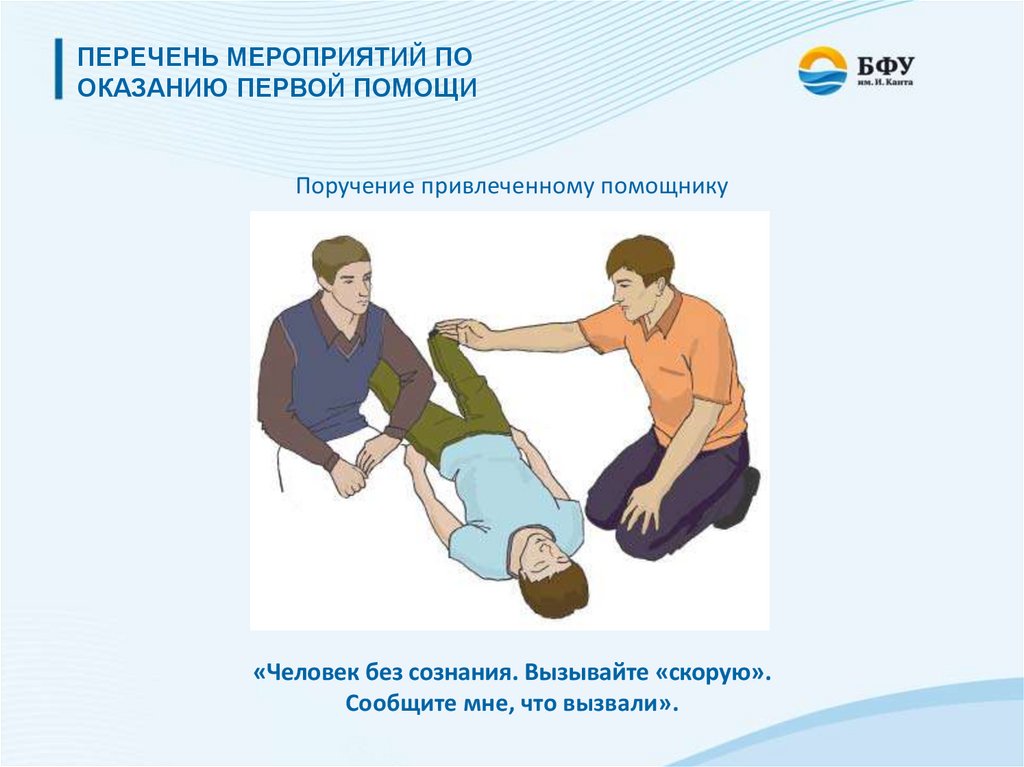
ПЕРЕЧЕНЬ МЕРОПРИЯТИЙ ПООКАЗАНИЮ ПЕРВОЙ ПОМОЩИ
Поручение привлеченному помощнику
«Человек без сознания. Вызывайте «скорую».
Сообщите мне, что вызвали».
24.
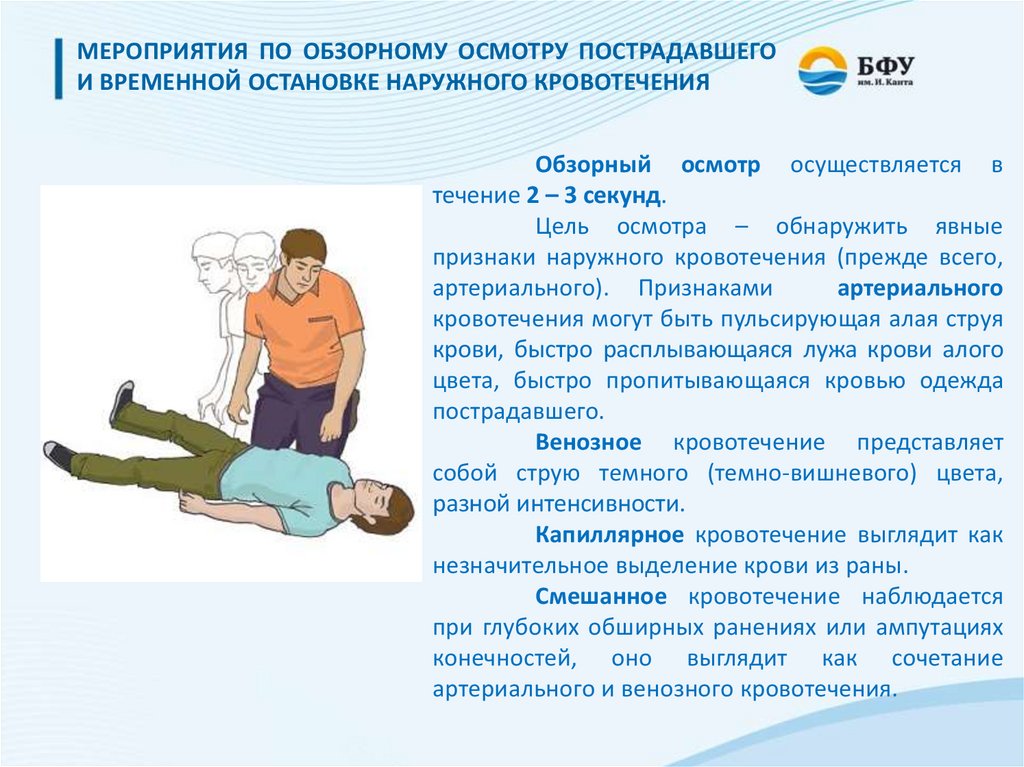
МЕРОПРИЯТИЯ ПО ОБЗОРНОМУ ОСМОТРУ ПОСТРАДАВШЕГОИ ВРЕМЕННОЙ ОСТАНОВКЕ НАРУЖНОГО КРОВОТЕЧЕНИЯ
Обзорный осмотр осуществляется в
течение 2 – 3 секунд.
Цель осмотра – обнаружить явные
признаки наружного кровотечения (прежде всего,
артериального). Признаками
артериального
кровотечения могут быть пульсирующая алая струя
крови, быстро расплывающаяся лужа крови алого
цвета, быстро пропитывающаяся кровью одежда
пострадавшего.
Венозное кровотечение представляет
собой струю темного (темно-вишневого) цвета,
разной интенсивности.
Капиллярное кровотечение выглядит как
незначительное выделение крови из раны.
Смешанное кровотечение наблюдается
при глубоких обширных ранениях или ампутациях
конечностей, оно выглядит как сочетание
артериального и венозного кровотечения.
25.
МЕРОПРИЯТИЯ ПО ОБЗОРНОМУ ОСМОТРУ ПОСТРАДАВШЕГОИ ВРЕМЕННОЙ ОСТАНОВКЕ НАРУЖНОГО КРОВОТЕЧЕНИЯ
Способы временной остановки кровотечения:
1. Пальцевое прижатие артерии.
2.
Наложение
импровизированного).
кровоостанавливающего
3. Максимальное сгибание конечности в суставе.
4. Прямое давление на рану.
5. Наложение давящей повязки.
жгута
(табельного
и
26.
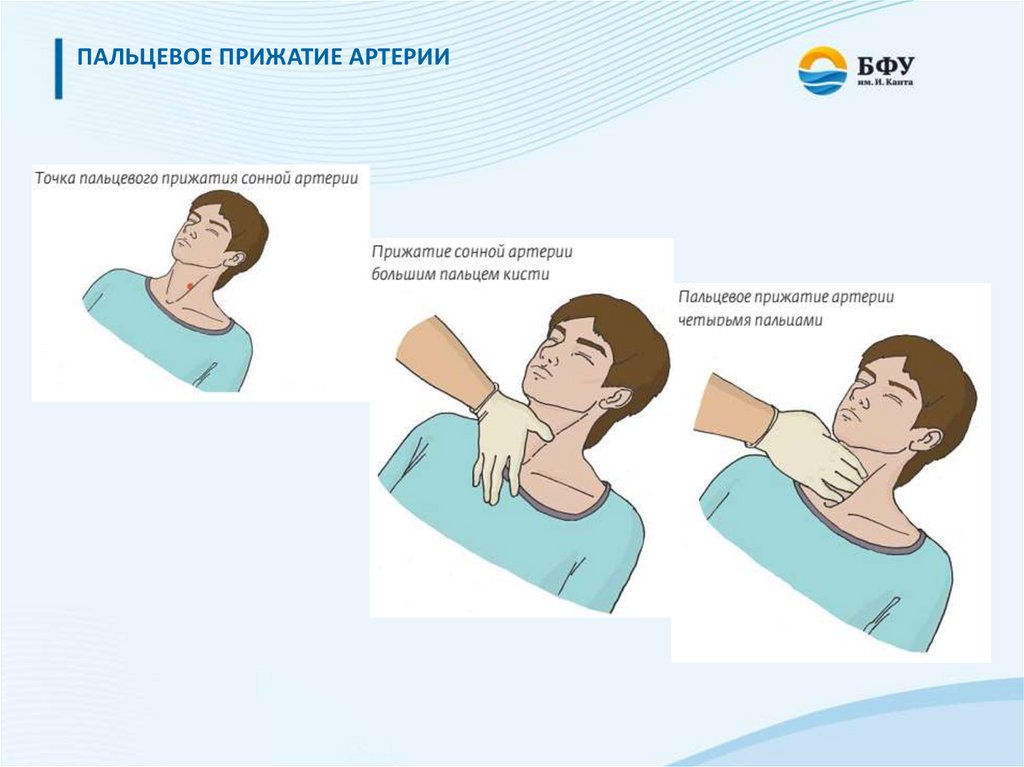
ПАЛЬЦЕВОЕ ПРИЖАТИЕ АРТЕРИИ27.
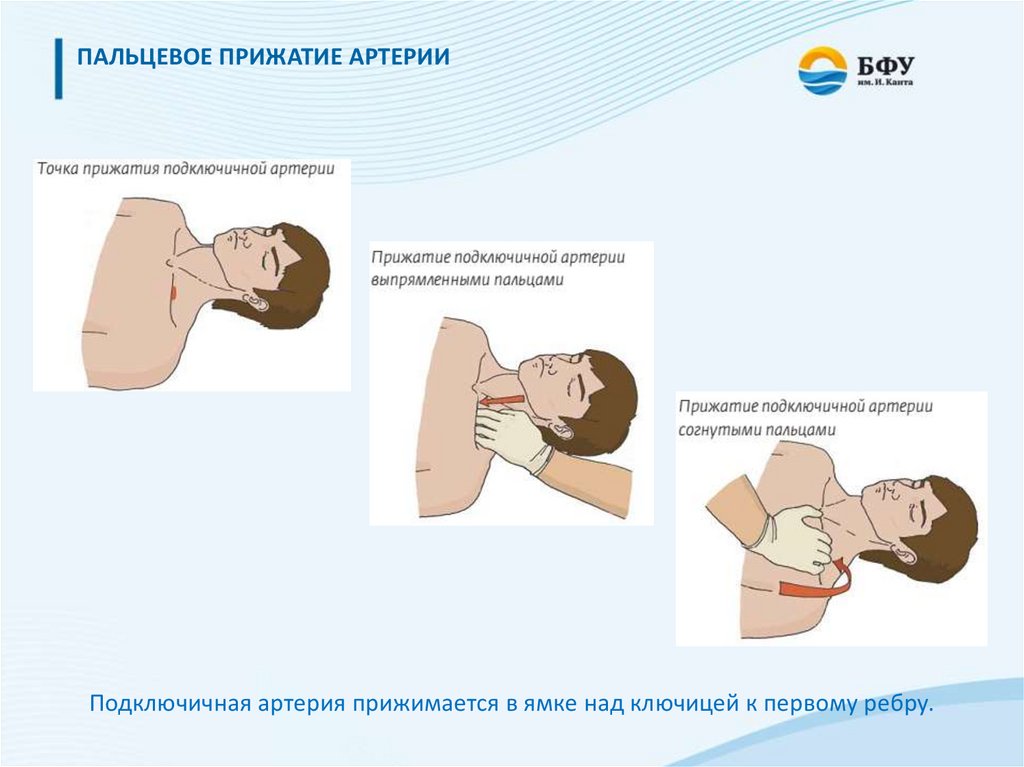
ПАЛЬЦЕВОЕ ПРИЖАТИЕ АРТЕРИИПодключичная артерия прижимается в ямке над ключицей к первому ребру.
28.
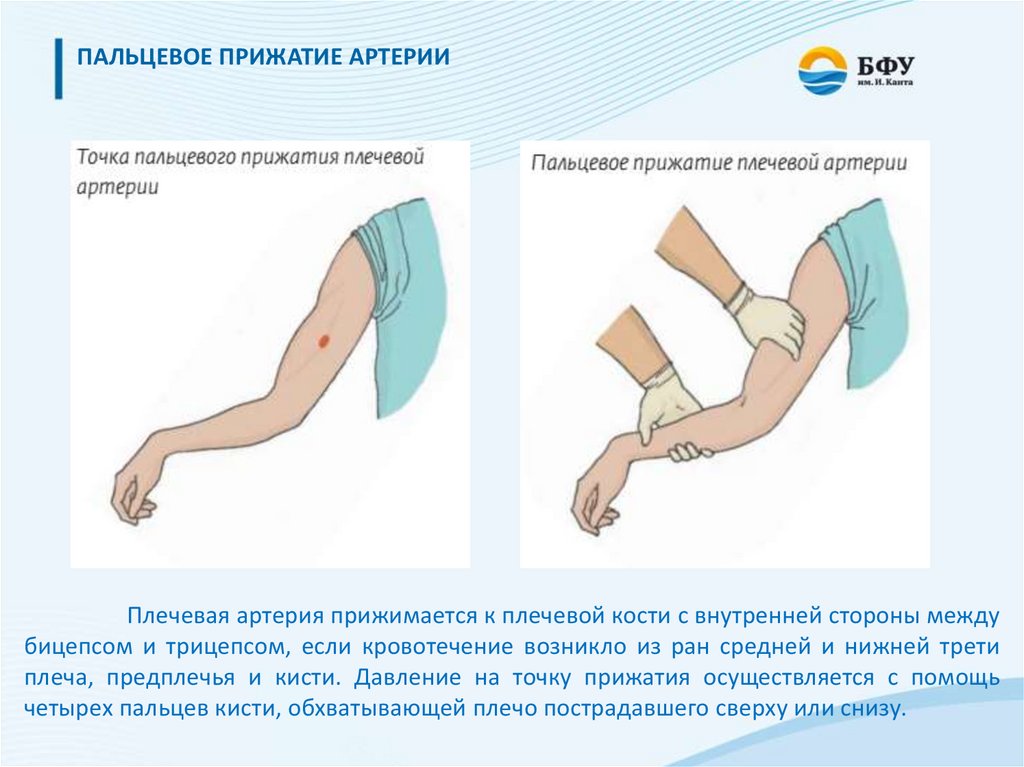
ПАЛЬЦЕВОЕ ПРИЖАТИЕ АРТЕРИИПлечевая артерия прижимается к плечевой кости с внутренней стороны между
бицепсом и трицепсом, если кровотечение возникло из ран средней и нижней трети
плеча, предплечья и кисти. Давление на точку прижатия осуществляется с помощь
четырех пальцев кисти, обхватывающей плечо пострадавшего сверху или снизу.
29.
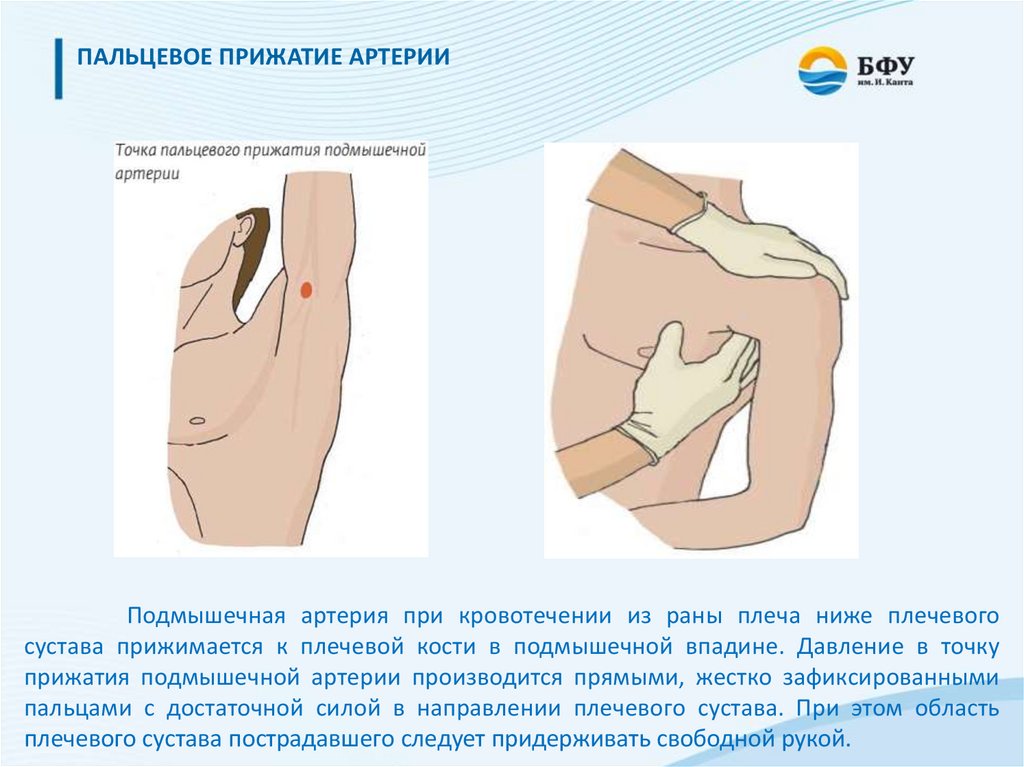
ПАЛЬЦЕВОЕ ПРИЖАТИЕ АРТЕРИИПодмышечная артерия при кровотечении из раны плеча ниже плечевого
сустава прижимается к плечевой кости в подмышечной впадине. Давление в точку
прижатия подмышечной артерии производится прямыми, жестко зафиксированными
пальцами с достаточной силой в направлении плечевого сустава. При этом область
плечевого сустава пострадавшего следует придерживать свободной рукой.
30.
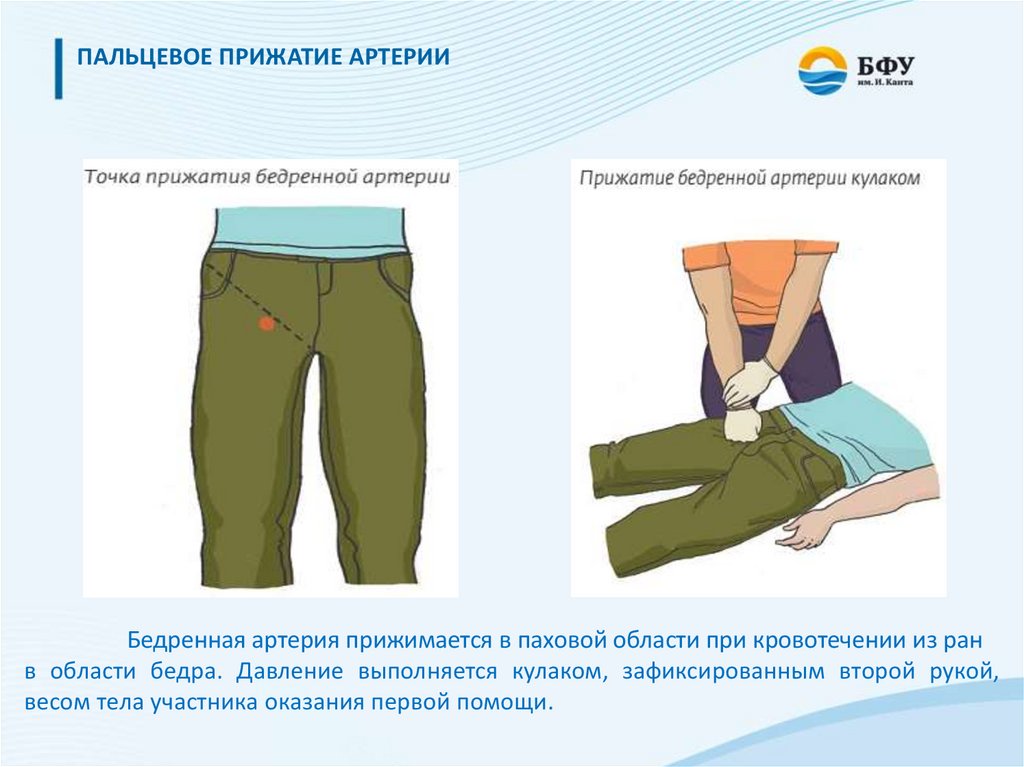
ПАЛЬЦЕВОЕ ПРИЖАТИЕ АРТЕРИИБедренная артерия прижимается в паховой области при кровотечении из ран
в области бедра. Давление выполняется кулаком, зафиксированным второй рукой,
весом тела участника оказания первой помощи.
31.
НАЛОЖЕНИЕ КРОВООСТАНАВЛИВАЮЩЕГО ЖГУТАОсновные правила наложения жгута:
1. Жгут следует накладывать только при артериальном кровотечении из
плечевой и бедренной артерий.
2. Жгут необходимо накладывать между раной и сердцем, максимально
близко к ране. Если место наложения жгута приходится на среднюю треть плеча и на
нижнюю треть бедра, следует наложить жгут выше.
3. Жгут на голое тело накладывать нельзя, только поверх одежды или
тканевой (бинтовой) прокладки.
4. Перед наложением жгут следует завести за конечность и растянуть.
5. Кровотечение останавливается первым (растянутым) туром жгута, все
остальные (фиксирующие) туры накладываются так, чтобы каждый последующий тур
примерно наполовину перекрывал предыдущий.
6. Жгут не должен быть закрыт повязкой или одеждой, т.е. должен быть на
виду.
7. Точное время наложения жгута следует указать в записке, записку
поместить под жгут.
32.
НАЛОЖЕНИЕ КРОВООСТАНАВЛИВАЮЩЕГО ЖГУТАОсновные правила наложения жгута:
8. Максимальное время нахождения жгута на конечности не должно
превышать 60 минут в теплое время года и 30 минут в холодное.
9.
После
наложения
жгута
конечность
следует
обездвижить
(иммобилизировать) и термоизолировать (укутать) доступными способами.
10. Если максимальное время наложения жгута истекло, а медицинская
помощь недоступна, следует сделать следующее:
а) Осуществить пальцевое прижатие артерии выше жгута.
б) Снять жгут на 15 минут.
в) По возможности выполнить лёгкий массаж конечности, на которую был
наложен жгут.
г) Наложить жгут чуть выше предыдущего места наложения.
д) Максимальное время повторного наложения – 15 минут.
33.
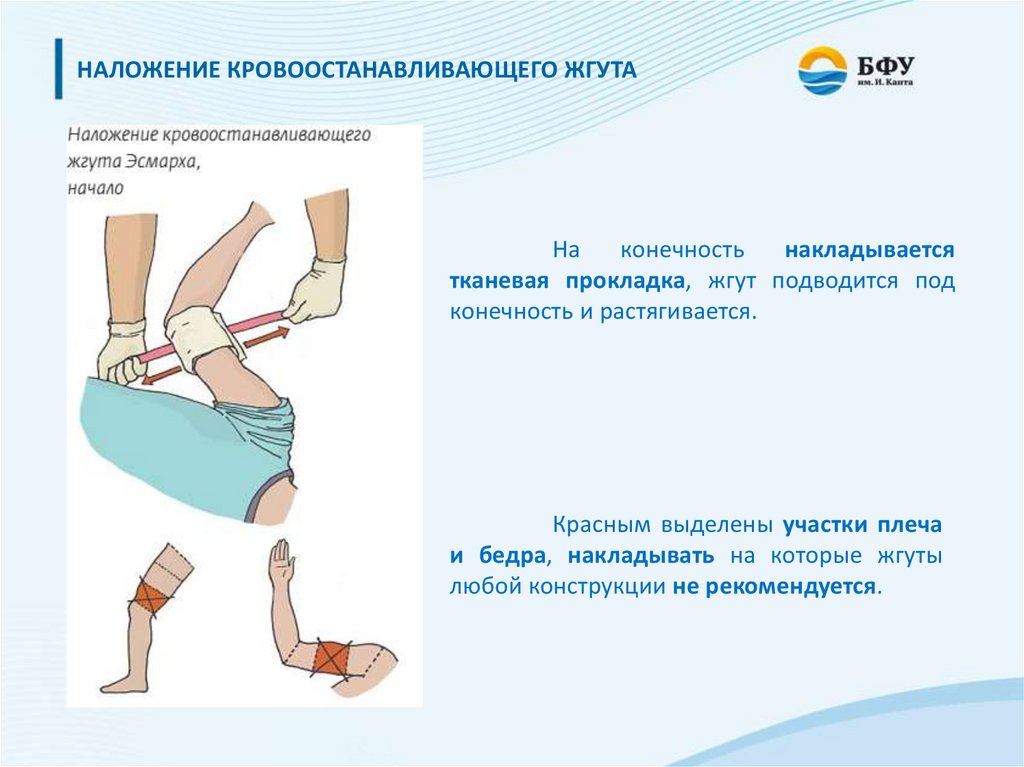
НАЛОЖЕНИЕ КРОВООСТАНАВЛИВАЮЩЕГО ЖГУТАНа
конечность
накладывается
тканевая прокладка, жгут подводится под
конечность и растягивается.
Красным выделены участки плеча
и бедра, накладывать на которые жгуты
любой конструкции не рекомендуется.
34.
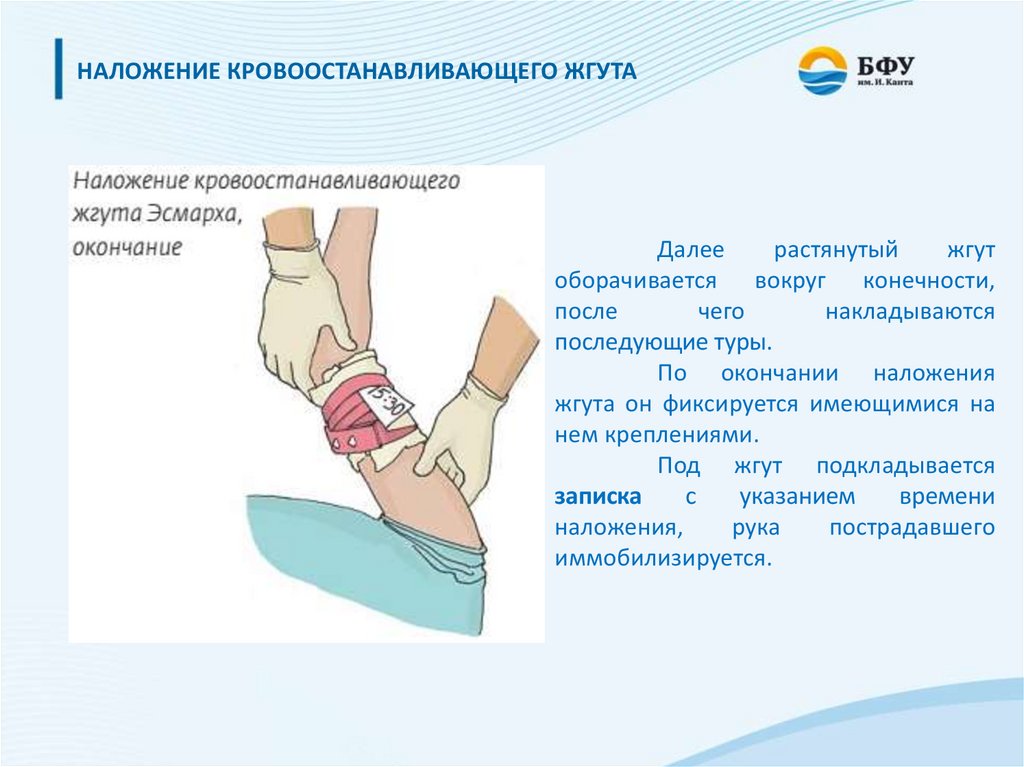
НАЛОЖЕНИЕ КРОВООСТАНАВЛИВАЮЩЕГО ЖГУТАДалее
растянутый
жгут
оборачивается вокруг конечности,
после
чего
накладываются
последующие туры.
По окончании наложения
жгута он фиксируется имеющимися на
нем креплениями.
Под жгут подкладывается
записка
с
указанием
времени
наложения,
рука
пострадавшего
иммобилизируется.
35.
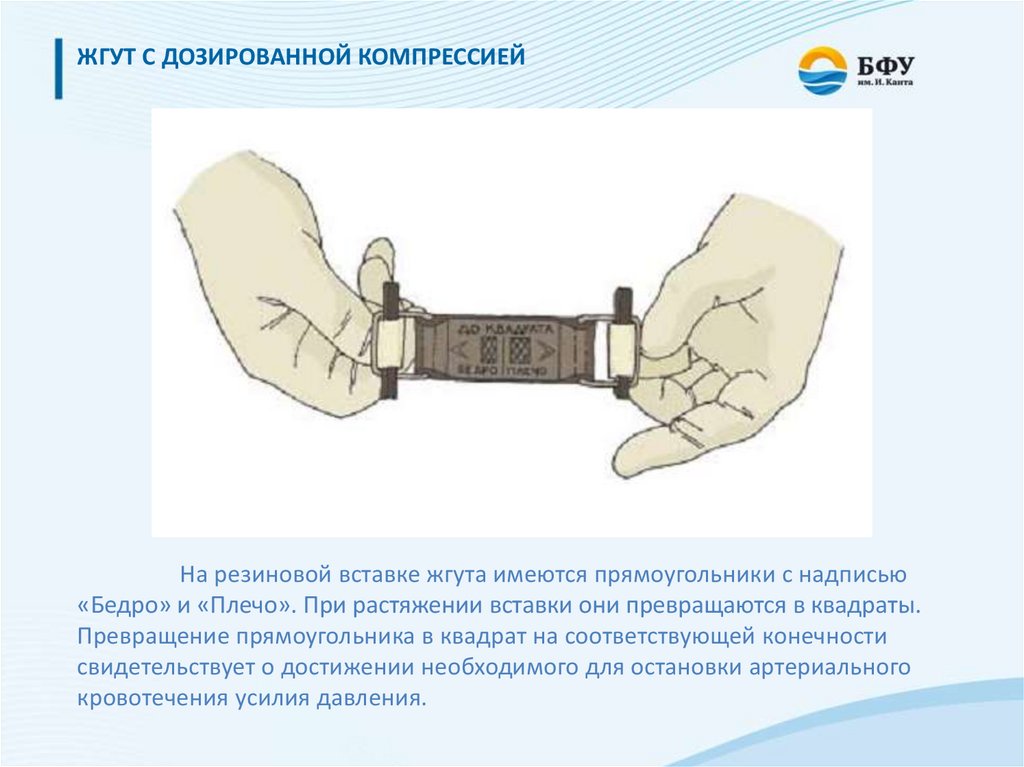
ЖГУТ С ДОЗИРОВАННОЙ КОМПРЕССИЕЙНа резиновой вставке жгута имеются прямоугольники с надписью
«Бедро» и «Плечо». При растяжении вставки они превращаются в квадраты.
Превращение прямоугольника в квадрат на соответствующей конечности
свидетельствует о достижении необходимого для остановки артериального
кровотечения усилия давления.
36.
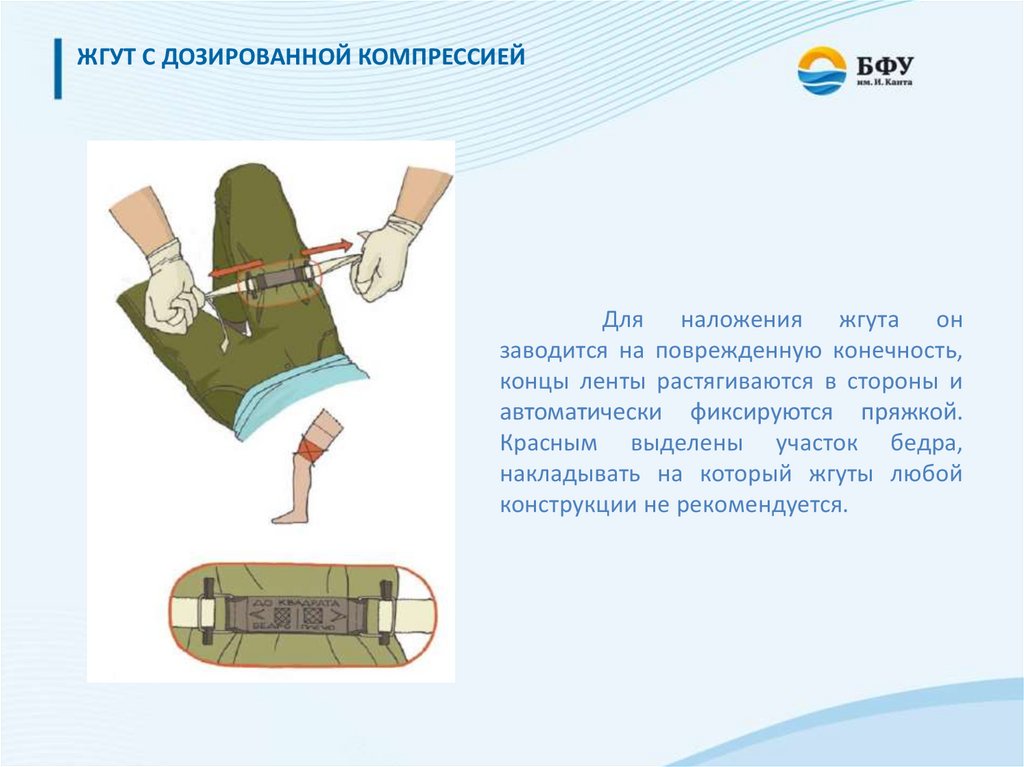
ЖГУТ С ДОЗИРОВАННОЙ КОМПРЕССИЕЙДля наложения жгута он
заводится на поврежденную конечность,
концы ленты растягиваются в стороны и
автоматически фиксируются пряжкой.
Красным выделены участок бедра,
накладывать на который жгуты любой
конструкции не рекомендуется.
37.
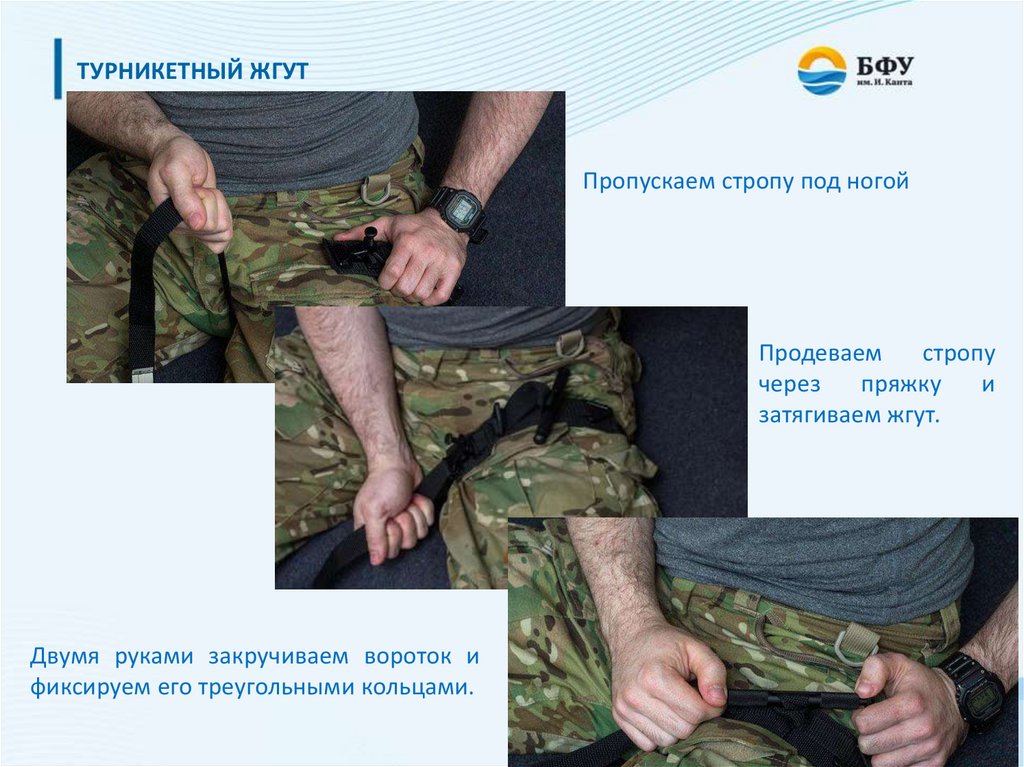
ТУРНИКЕТНЫЙ ЖГУТПропускаем стропу под ногой
Продеваем
стропу
через
пряжку
и
затягиваем жгут.
Двумя руками закручиваем вороток и
фиксируем его треугольными кольцами.
38.
НАЛОЖЕНИЕ ЖГУТА39.
PRICE40.
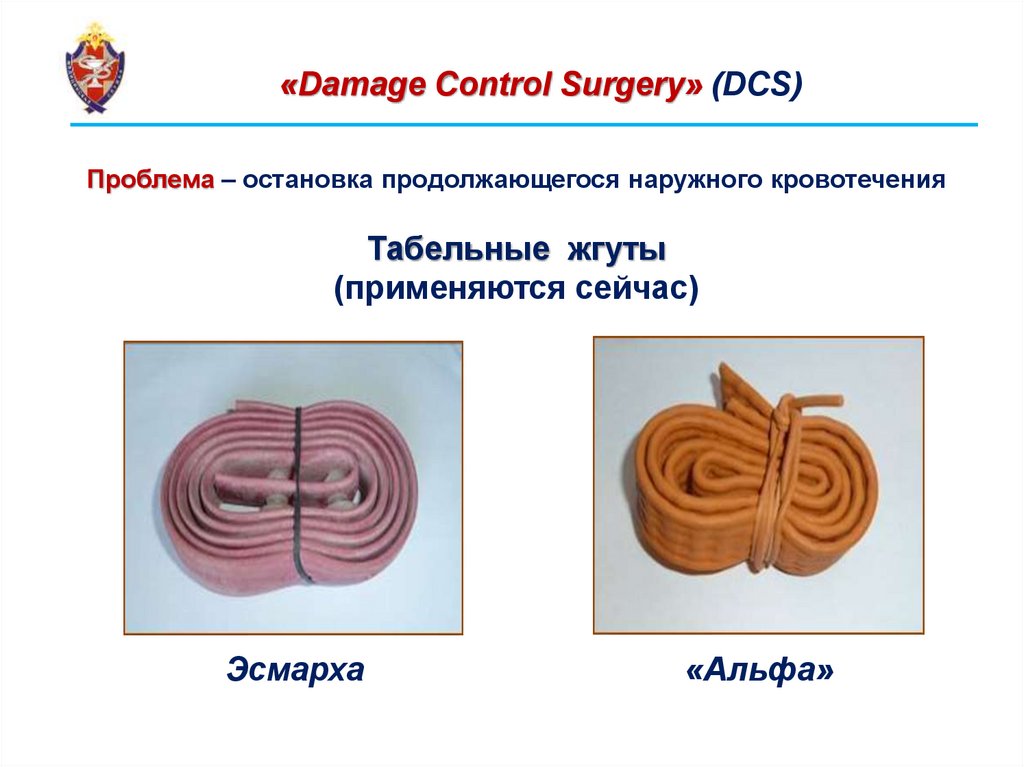
«Damage Control Surgery» (DCS)Проблема – остановка продолжающегося наружного кровотечения
Табельные жгуты
(применяются сейчас)
Эсмарха
«Альфа»
41.
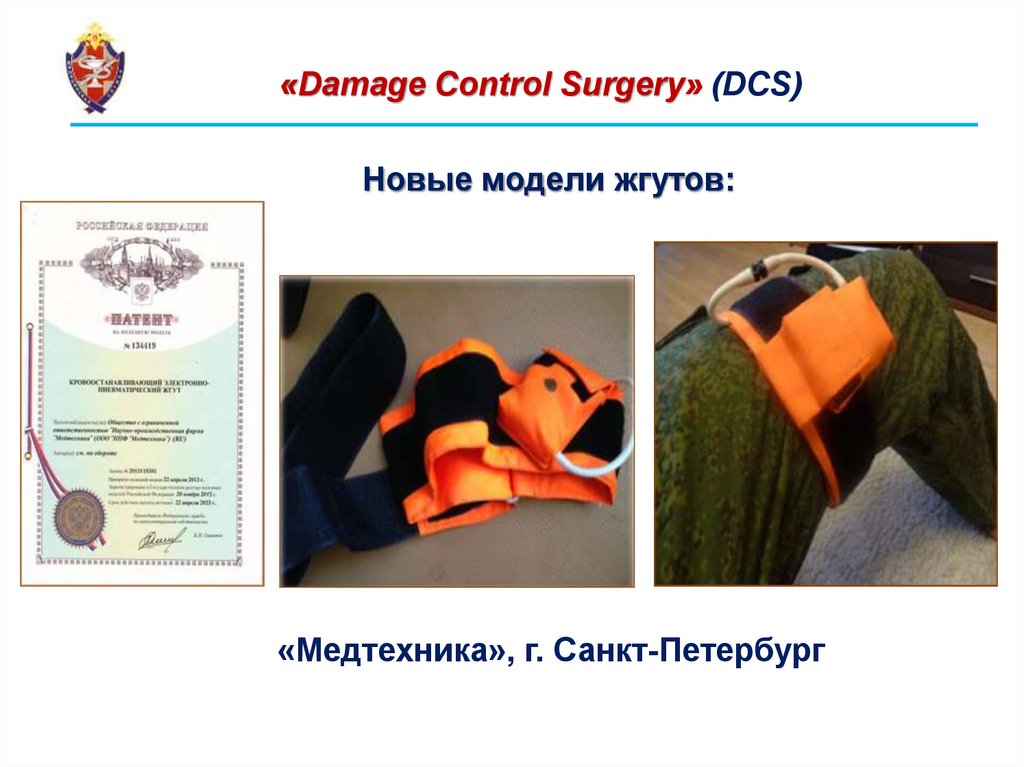
«Damage Control Surgery» (DCS)Новые модели жгутов:
«Медплант», г.
Москва
42.
«Damage Control Surgery» (DCS)Новые модели жгутов:
«Медтехника», г. Санкт-Петербург
43.
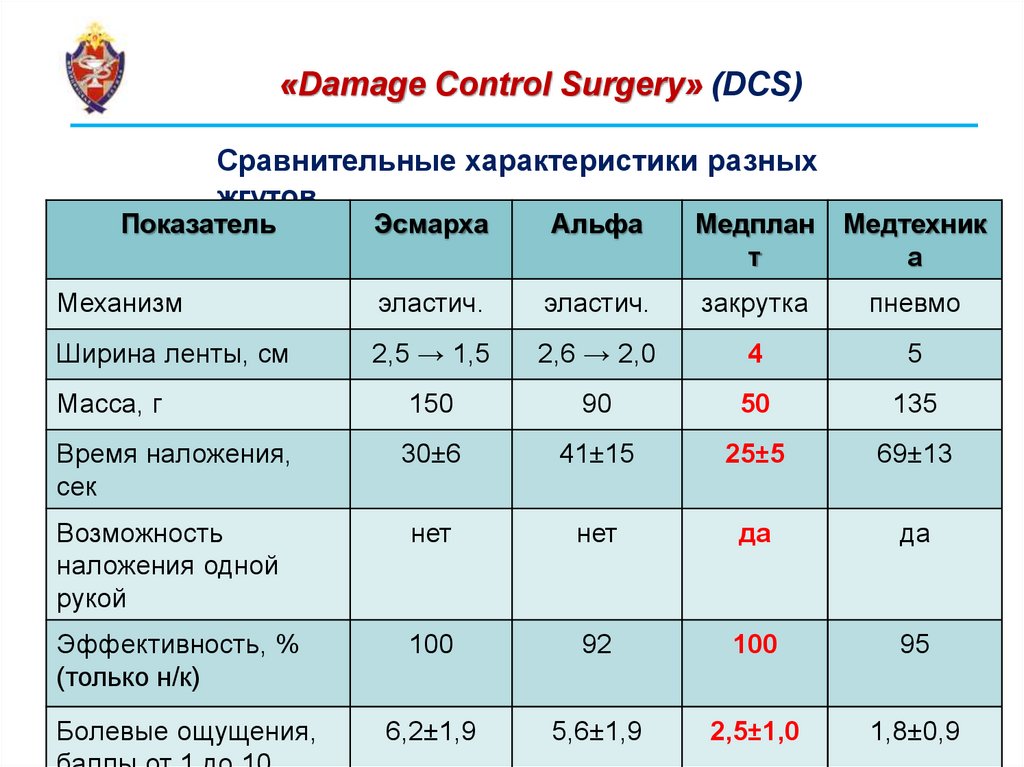
«Damage Control Surgery» (DCS)Сравнительные характеристики разных
жгутов
Показатель
Эсмарха
Альфа
Медплан
т
Медтехник
а
Механизм
эластич.
эластич.
закрутка
пневмо
Ширина ленты, см
2,5 → 1,5
2,6 → 2,0
4
5
Масса, г
150
90
50
135
Время наложения,
сек
30±6
41±15
25±5
69±13
Возможность
наложения одной
рукой
нет
нет
да
да
Эффективность, %
(только н/к)
100
92
100
95
6,2±1,9
5,6±1,9
2,5±1,0
1,8±0,9
Болевые ощущения,
44.
ИСПОЛЬЗОВАНИЕ ПОДРУЧНЫХ СРЕДСТВВ
качестве
жгута
можно
использовать тесьму, платок, галстук и
другие подобные вещи.
Для остановки кровотечения в
этом случае из указанных материалов
делается петля, закручивающаяся до
остановки или значительного ослабления
артериального кровотечения с помощью
любого
прочного
предмета
(металлического или деревянного прута).
После остановки кровотечения
прут следует закрепить, привязав его к
конечности бинтом или подручным
материалом.
45.
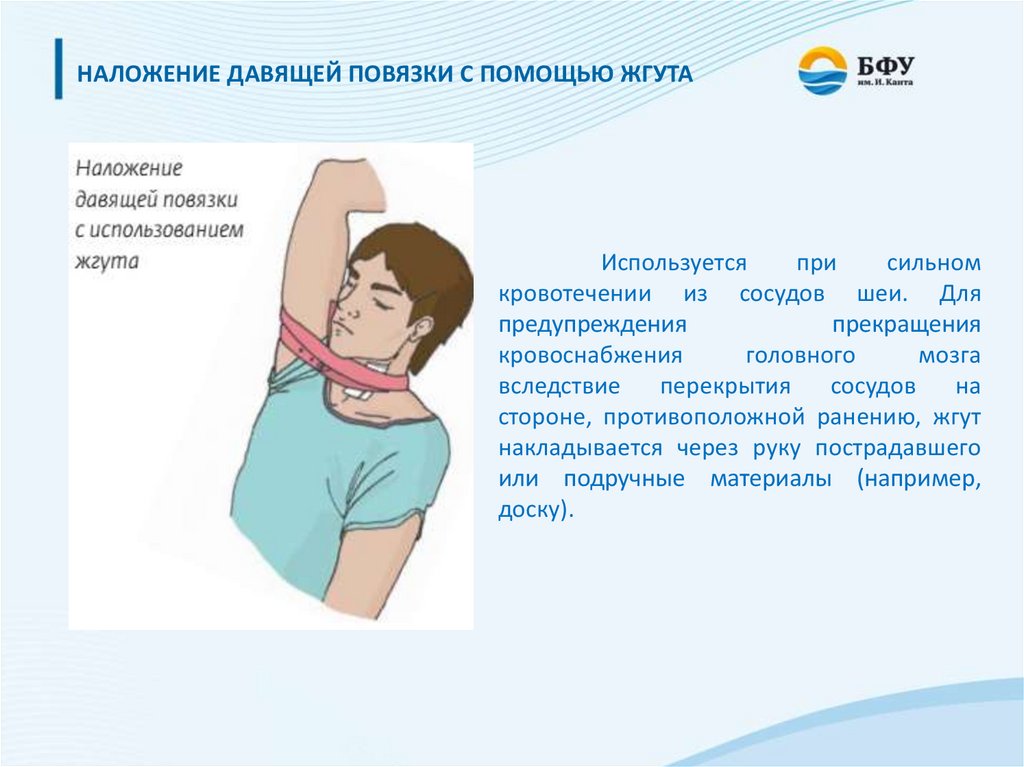
НАЛОЖЕНИЕ ДАВЯЩЕЙ ПОВЯЗКИ С ПОМОЩЬЮ ЖГУТАИспользуется
при
сильном
кровотечении из сосудов шеи. Для
предупреждения
прекращения
кровоснабжения
головного
мозга
вследствие
перекрытия
сосудов
на
стороне, противоположной ранению, жгут
накладывается через руку пострадавшего
или подручные материалы (например,
доску).
46.
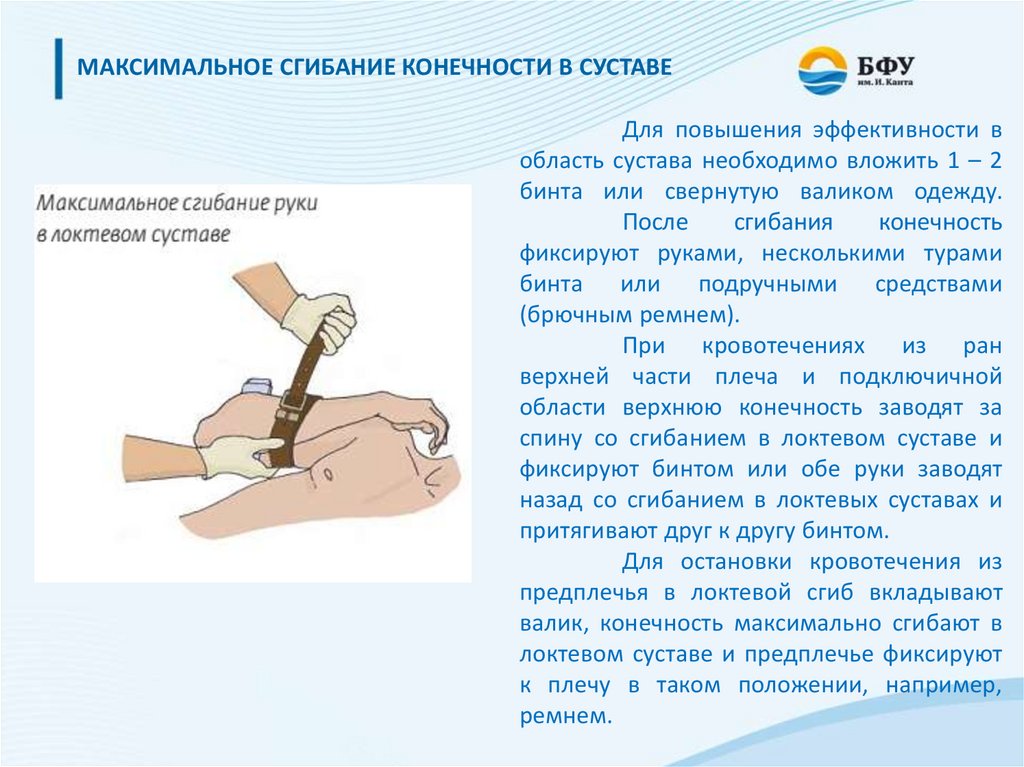
МАКСИМАЛЬНОЕ СГИБАНИЕ КОНЕЧНОСТИ В СУСТАВЕДля повышения эффективности в
область сустава необходимо вложить 1 – 2
бинта или свернутую валиком одежду.
После
сгибания
конечность
фиксируют руками, несколькими турами
бинта или подручными средствами
(брючным ремнем).
При кровотечениях из ран
верхней части плеча и подключичной
области верхнюю конечность заводят за
спину со сгибанием в локтевом суставе и
фиксируют бинтом или обе руки заводят
назад со сгибанием в локтевых суставах и
притягивают друг к другу бинтом.
Для остановки кровотечения из
предплечья в локтевой сгиб вкладывают
валик, конечность максимально сгибают в
локтевом суставе и предплечье фиксируют
к плечу в таком положении, например,
ремнем.
47.
МАКСИМАЛЬНОЕ СГИБАНИЕ КОНЕЧНОСТИ В СУСТАВЕПри повреждении сосудов стопы,
голени и подколенной ямки в последнюю
вкладывают несколько бинтов или валик из
ткани, после чего конечность сгибают в
коленном суставе и фиксируют в этом
положении бинтом.
Для остановки кровотечения при
травме бедра и паха нижнюю конечность
сгибают в тазобедренном суставе и
фиксируют руками или бинтом. В паховую
складку вкладывают валик из ткани или
несколько бинтов.
48.
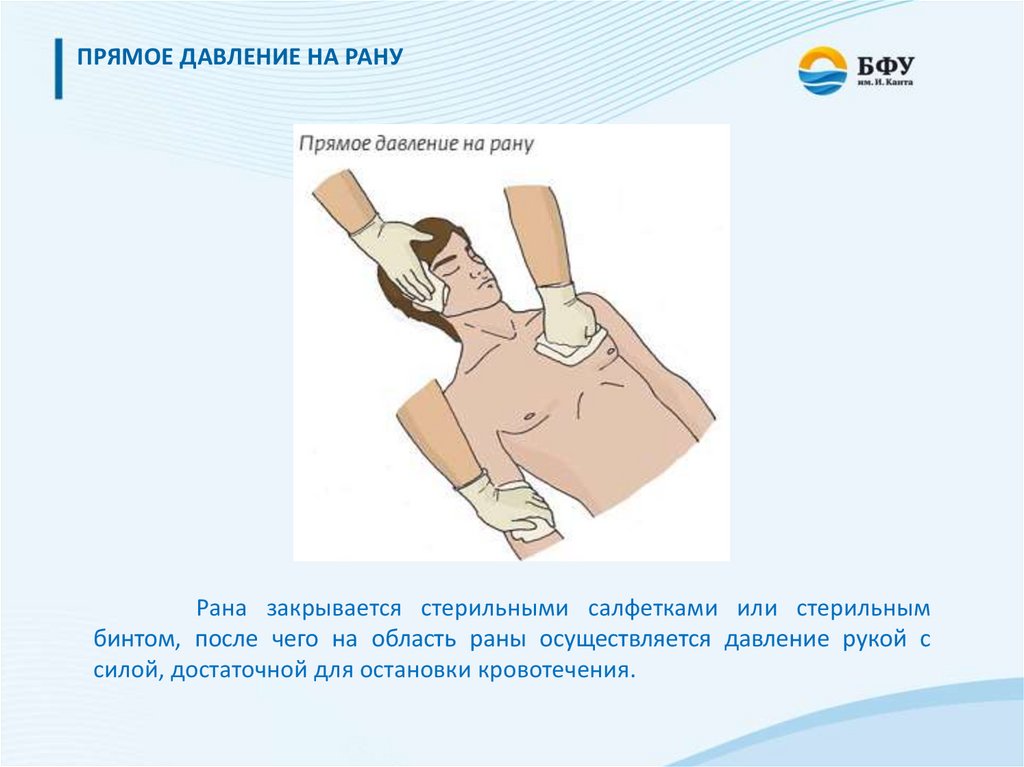
ПРЯМОЕ ДАВЛЕНИЕ НА РАНУРана закрывается стерильными салфетками или стерильным
бинтом, после чего на область раны осуществляется давление рукой с
силой, достаточной для остановки кровотечения.
49.
СИНДРОМ ДЛИТЕЛЬНОГО СДАВЛЕНИЯ50.
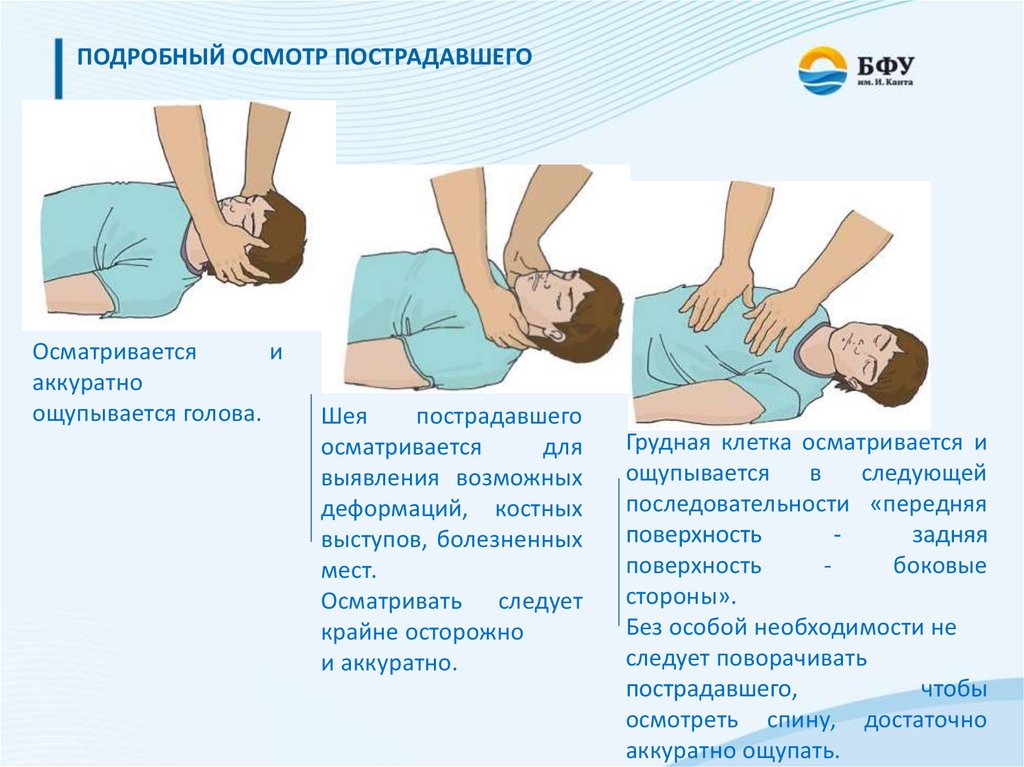
ПОДРОБНЫЙ ОСМОТР ПОСТРАДАВШЕГООсматривается
и
аккуратно
ощупывается голова.
Шея
пострадавшего
осматривается
для
выявления возможных
деформаций, костных
выступов, болезненных
мест.
Осматривать следует
крайне осторожно
и аккуратно.
Грудная клетка осматривается и
ощупывается
в
следующей
последовательности «передняя
поверхность
задняя
поверхность
боковые
стороны».
Без особой необходимости не
следует поворачивать
пострадавшего,
чтобы
осмотреть спину, достаточно
аккуратно ощупать.
51.
ПРИЗНАКИ ЧМТТравмы головы являются одними из наиболее тяжелых, которые
пострадавшие могут получить в ДТП.
Признаки: для черепно-мозговой травмы характерны потеря
сознания, бледность, общая слабость, сонливость, головная боль,
головокружение. Пострадавший может быть в сознании, но не помнить
обстоятельств травмы и событий, ей предшествующих. Более тяжелое
повреждение мозга может сопровождаться длительной потерей сознания
(кома), параличами конечностей.
Переломы костей черепа могут сопровождаться, кроме того,
следующими признаками; выделение бесцветной или кровянистой жидкости
из ушей, носа, синяки вокруг глаз, «симптом очков».
Черепно-мозговая травма при ДТП часто сочетается с
повреждениями других органов и систем: позвоночника, груди, живота,
опорно-двигательного аппарата.
52.
ТРАВМА ПОЗВОНОЧНИКАПовреждение позвоночника - характерный для ДТП вид травм. При
ударе сзади может возникнуть так называемая "хлыстовая" травма,
приводящая к перелому или подвывиху шейных позвонков. При лобовом
столкновении позвонки травмируются от резкого сгибания шеи. При этом
даже незначительное смещение поврежденных шейных позвонков может
привести к повреждению спинного мозга и резкому ухудшению состояния,
вплоть до летального исхода. Повреждения грудного и поясничного отделов
позвоночника чаще происходит при наезде транспортного средства на
пешехода.
Признаки:
Вывихи и переломы шейных позвонков проявляются резкой болью в
области шеи. Пострадавший может поддерживать голову руками, мышцы шеи
будут напряжены. При травме шейного отдела позвоночника с повреждением
спинного мозга пострадавший может быть в сознании, но полностью или
частично обездвижен. Вывихи и переломы грудных и поясничных позвонков
сопровождаются локальными болями в области поврежденного позвонка.
При повреждении спинного мозга могут быть нарушения чувствительности и
движений в конечностях (параличи).
53.
ПЕРВАЯ ПОМОЩЬ ПРИ ТРАВМЕ ПОЗВОНОЧНИКАПервая помощь:
- исключить дополнительную травму и возможность повреждения
спинного мозга при переноске, транспортировке, перекладывании,
исследовании (пострадавшего нельзя сажать, ставить на ноги, поворачивать
голову);
- при извлечении пострадавшего из транспорта необходимо
использовать прием Раутека, специальные шины, фиксирующий воротник;
- после извлечения из транспорта пострадавший должен находиться
на ровной, жесткой, горизонтальной поверхности;
- обезболить пострадавшего;
- при нарушении дыхания или кровообращения приступить к
сердечно-легочной реанимации.
54.
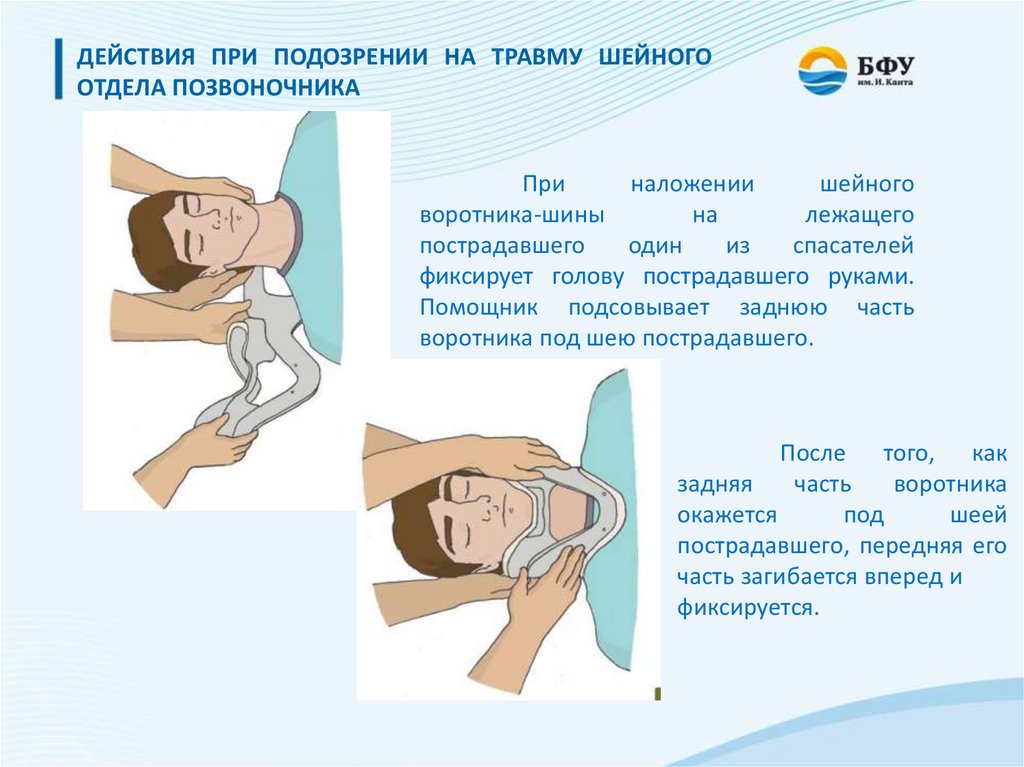
ДЕЙСТВИЯ ПРИ ПОДОЗРЕНИИ НА ТРАВМУ ШЕЙНОГООТДЕЛА ПОЗВОНОЧНИКА
При
наложении
шейного
воротника-шины
на
лежащего
пострадавшего
один
из
спасателей
фиксирует голову пострадавшего руками.
Помощник подсовывает заднюю часть
воротника под шею пострадавшего.
После того, как
задняя
часть
воротника
окажется
под
шеей
пострадавшего, передняя его
часть загибается вперед и
фиксируется.
55.
ТРАВМА ПОЗВОНОЧНИКАПервая помощь:
- исключить дополнительную травму и возможность повреждения
спинного мозга при переноске, транспортировке, перекладывании,
исследовании (пострадавшего нельзя сажать, ставить на ноги, поворачивать
голову).
- при извлечении пострадавшего из транспорта необходимо
использовать прием Раутека, специальные шины, фиксирующий воротник.
- после извлечения из транспорта пострадавший должен находиться
на ровной, жесткой, горизонтальной поверхности.
- обезболить пострадавшего.
- при нарушении дыхания или кровообращения приступить к
сердечно-легочной реанимации.
56.
ПОЛОЖЕНИЕ ПОСТРАДАВШЕГО С ПОДОЗРЕНИЕМНА ТРАВМУ ПОЗВОНОЧНИКА
Пострадавший с подозрением на травму позвоночника должен
располагаться на твердой ровной поверхности. Допустимо производить
транспортировку лёжа на животе.
Пострадавшие с тяжелыми травмами должны быть закутаны в
спасательное одеяло, серебристой стороной к телу.
57.
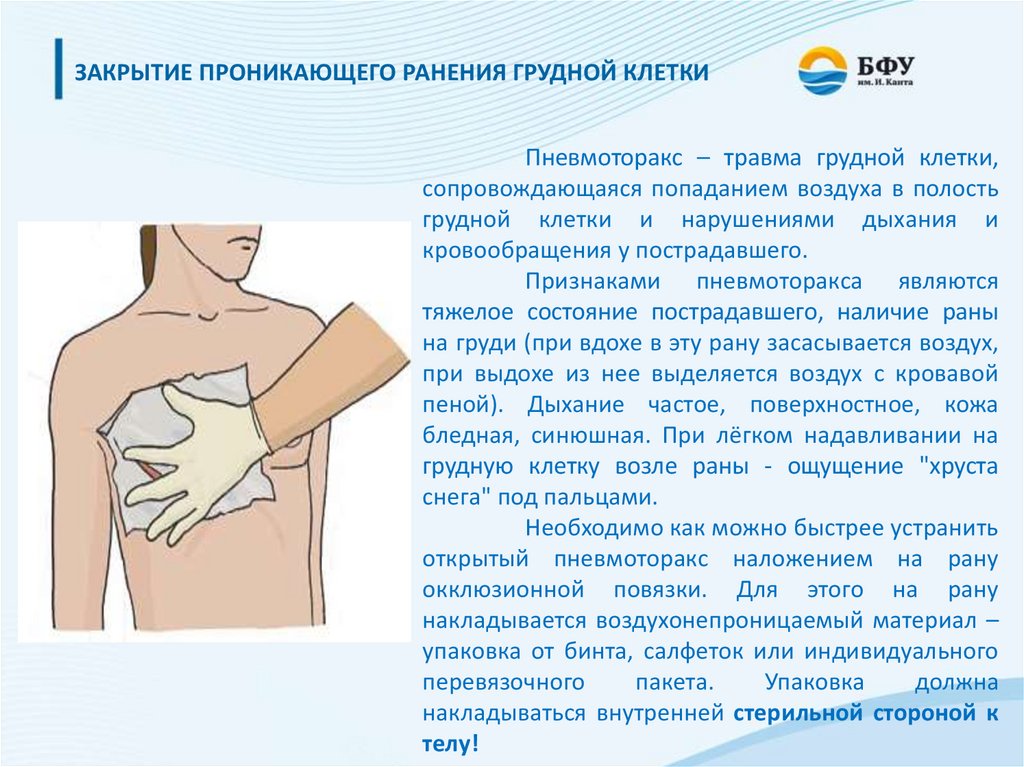
ЗАКРЫТИЕ ПРОНИКАЮЩЕГО РАНЕНИЯ ГРУДНОЙ КЛЕТКИПневмоторакс – травма грудной клетки,
сопровождающаяся попаданием воздуха в полость
грудной клетки и нарушениями дыхания и
кровообращения у пострадавшего.
Признаками пневмоторакса являются
тяжелое состояние пострадавшего, наличие раны
на груди (при вдохе в эту рану засасывается воздух,
при выдохе из нее выделяется воздух с кровавой
пеной). Дыхание частое, поверхностное, кожа
бледная, синюшная. При лёгком надавливании на
грудную клетку возле раны - ощущение "хруста
снега" под пальцами.
Необходимо как можно быстрее устранить
открытый пневмоторакс наложением на рану
окклюзионной повязки. Для этого на рану
накладывается воздухонепроницаемый материал –
упаковка от бинта, салфеток или индивидуального
перевязочного
пакета.
Упаковка
должна
накладываться внутренней стерильной стороной к
телу!
58.
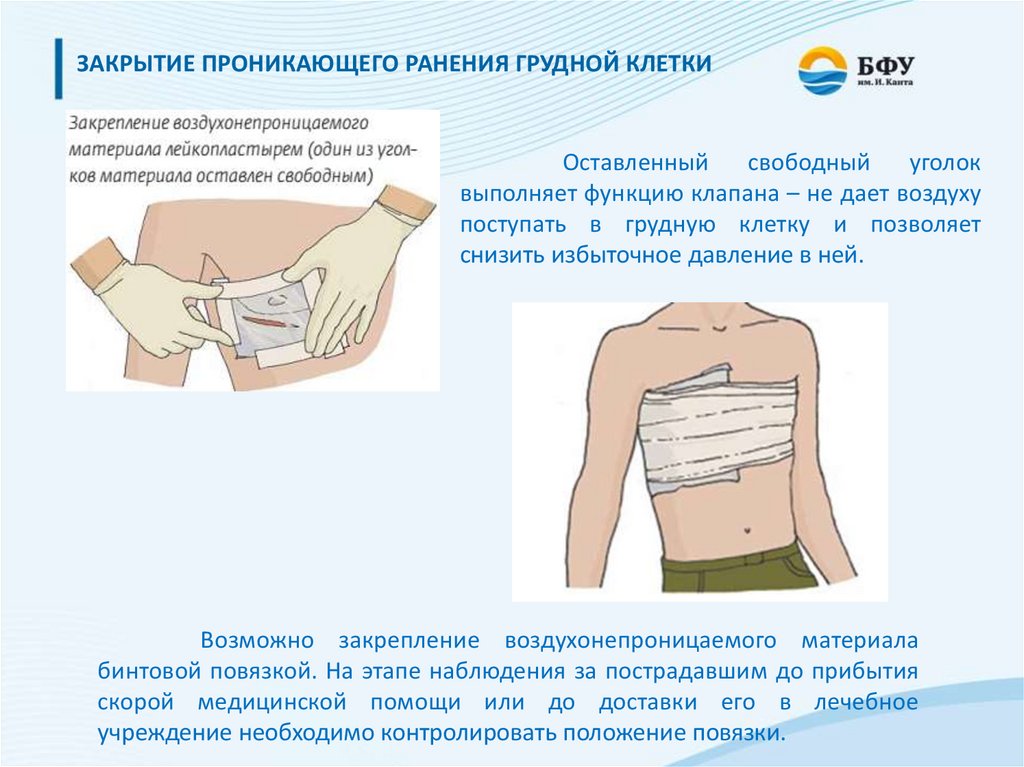
ЗАКРЫТИЕ ПРОНИКАЮЩЕГО РАНЕНИЯ ГРУДНОЙ КЛЕТКИОставленный
свободный
уголок
выполняет функцию клапана – не дает воздуху
поступать в грудную клетку и позволяет
снизить избыточное давление в ней.
Возможно закрепление воздухонепроницаемого материала
бинтовой повязкой. На этапе наблюдения за пострадавшим до прибытия
скорой медицинской помощи или до доставки его в лечебное
учреждение необходимо контролировать положение повязки.
59.
ПОСТРАДАВШИЙ С ТРАВМОЙ ГРУДНОЙ КЛЕТКИПострадавшему с травмой грудной
клетки на этапе транспортировки или
ожидания прибытия бригады скорой
медицинской помощи необходимо придать
полусидячее положение с наклоном в
поврежденную сторону. Обезболить.
60.
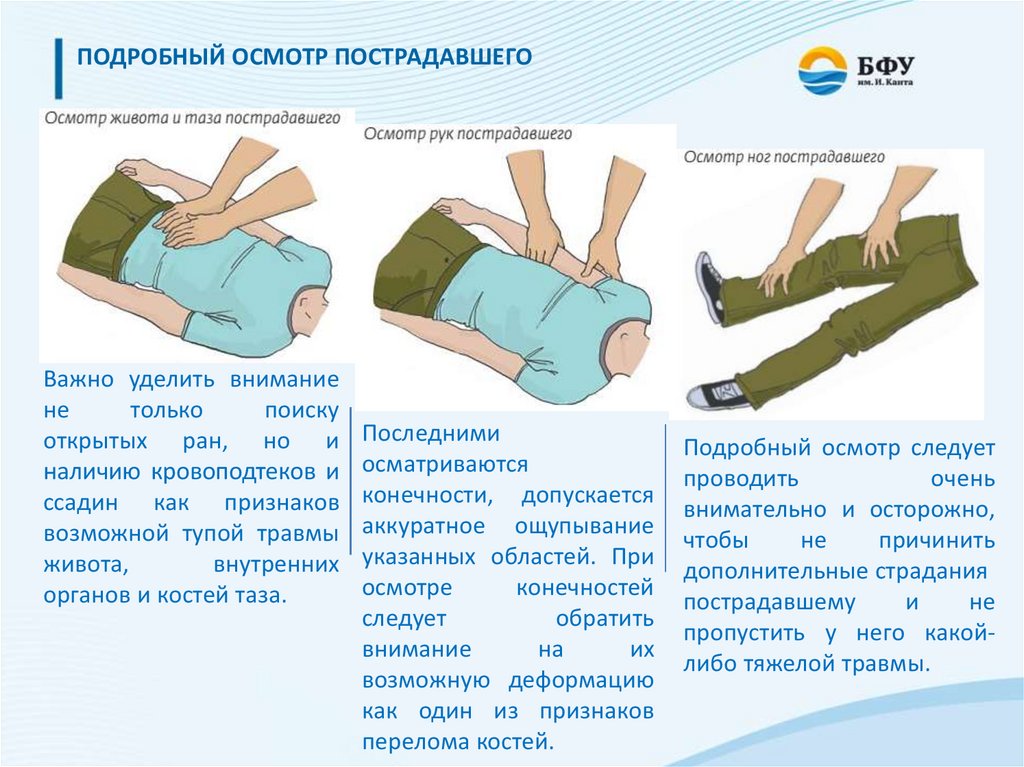
ПОДРОБНЫЙ ОСМОТР ПОСТРАДАВШЕГОВажно уделить внимание
не
только
поиску
открытых ран, но и
наличию кровоподтеков и
ссадин как признаков
возможной тупой травмы
живота,
внутренних
органов и костей таза.
Последними
осматриваются
конечности, допускается
аккуратное ощупывание
указанных областей. При
осмотре
конечностей
следует
обратить
внимание
на
их
возможную деформацию
как один из признаков
перелома костей.
Подробный осмотр следует
проводить
очень
внимательно и осторожно,
чтобы
не
причинить
дополнительные страдания
пострадавшему
и
не
пропустить у него какойлибо тяжелой травмы.
61.
ТРАВМА ЖИВОТАПри тупой травме пострадавшие жалуются на постоянную острую
боль по всему животу, сухость во рту, может быть тошнота, рвота,
наблюдаются доскообразное напряжение мышц живота, признаки
кровопотери. При наличии проникающего ранения может быть выпадение
внутренних органов, внутреннее или наружное кровотечение.
62.
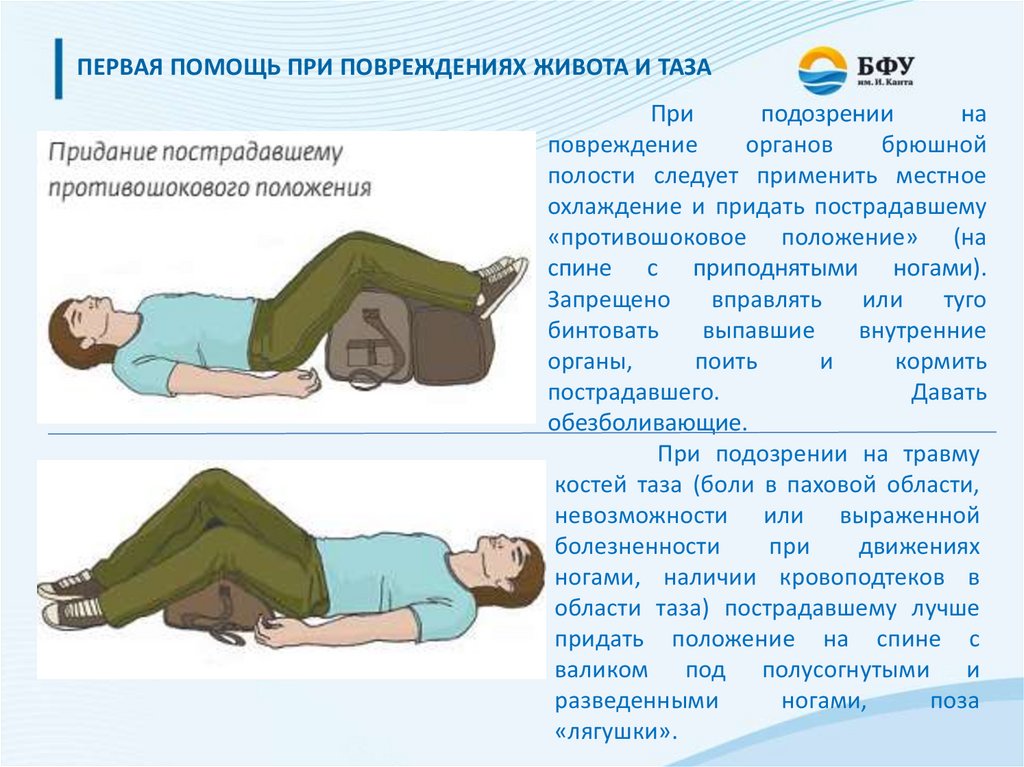
ПЕРВАЯ ПОМОЩЬ ПРИ ПОВРЕЖДЕНИЯХ ЖИВОТА И ТАЗАПри
подозрении
на
повреждение
органов
брюшной
полости следует применить местное
охлаждение и придать пострадавшему
«противошоковое положение» (на
спине с приподнятыми ногами).
Запрещено
вправлять
или
туго
бинтовать
выпавшие
внутренние
органы,
поить
и
кормить
пострадавшего.
Давать
обезболивающие.
При подозрении на травму
костей таза (боли в паховой области,
невозможности или выраженной
болезненности
при
движениях
ногами, наличии кровоподтеков в
области таза) пострадавшему лучше
придать положение на спине с
валиком под полусогнутыми и
разведенными
ногами,
поза
«лягушки».
63.
ТРАВМЫ КОНЕЧНОСТЕЙСреди травм опорно-двигательного аппарата различают ушибы,
повреждения связочного аппарата, вывихи (стойкое смещение суставных концов
костей по отношению друг к другу), переломы закрытые, переломы открытые.
Признаки:
Боль в месте травмы, неестественная подвижность вне суставов,
укорочение и деформация конечности, невозможность активных движений,
отек, кровоизлияния в месте перелома (при открытом переломе видны костные
отломки).
Первая помощь:
- дать обезболивающее средство;
- при открытых переломах остановить кровотечение, обработать кожу
вокруг раны антисептическим раствором, наложить асептическую или лечебную
повязку;
- на область травмы приложить гипотермический пакет, холод в виде
пьда, снега в полиэтиленовом мешке;
- поврежденную конечность обездвижить (иммобилизировать).
64.
ТРАВМЫ КОНЕЧНОСТЕЙПравила транспортной иммобилизации:
- фиксировать минимум два сустава: один ниже, другой - выше
перелома;
- при переломе плеча фиксировать три сустава: плечевой, локтевой,
лучезапястный;
- при переломе бедра фиксировать три сустава: тазобедренный,
коленный, голеностопный;
- на поврежденную конечность накладывать шины или подручные
средства без исправления оси конечности;
- при отсутствии шин поврежденную ногу необходимо прибинтовать к
здоровой конечности, проложив между ними мягкий материал; поврежденную
руку зафиксировать в согнутом положении и прибинтовать к туловищу;
- перелом фиксировать в том положении, которое наиболее комфортно
для пострадавшего. Конечность при этом, как правило, полусогнута.
65.
ИММОБИЛИЗАЦИЯ КОНЕЧНОСТЕЙ ПРИ ПЕРЕЛОМЕПри открытом переломе (когда костные отломки повредили кожные
покровы) оказание первой помощи следует начинать с остановки
кровотечения.
66.
ОЖОГИ КОЖИПричины: прямое повреждение кожи пламенем, паром, электрической
дугой.
Признаки:
I степень - покраснение кожи.
II степень ожога - вместе с покраснением кожи за счет ее отслойки
появляются пузыри. Ожоги I и II степени относятся к поверхностным ожогам.
III и IV степени - глубокий ожог. Поражаются все слои кожи, а также
расположенные под ней нервы и кровеносные сосуды. При этом пузыри
заполнены кровянистым содержимым, частично разрушены, кожа может
обугливаться и становиться нечувствительной к боли. Часто при ожогах
сочетаются глубокие и поверхностные поражения.
Тяжесть состояния зависит не только от глубины повреждения, но и
площади ожоговой поверхности.
67.
ПЕРВАЯ ПОМОЩЬ ПРИ ТЕРМИЧЕСКИХ ТРАВМАХПрекратить действие термического агента.
Мы на 80% состоим из воды, которая, помимо прочих свойств, имеет
еще и теплоемкость. Некоторое количество тепла попадает на кожу и с ее
поверхности уходит глубже, в ткани организма, которые с готовностью
накапливают доставшиеся им джоули. Чтобы джоули извлечь назад и прекратить
перегрев, надо место ожога охладить. При ожогах кожи I и II степени (если пузыри
на коже не вскрылись) подставить обожженную часть тела под струю холодной
воды на 10-15 минут или приложить холод на 20-30 минут. Ожоговую поверхность
закрыть нетугой асептической повязкой или салфеткой противоожоговой с
гидрогелем. При ожогах III-IV степени с нарушением кожного покрова наложить
стерильную повязку и холод на место ожога.
Дать теплое питье.
Запрещается:
- вскрывать ожоговые пузыри;
- убирать с пораженной поверхности части обгоревшей одежды;
- наносить на пораженные участки мази, жиры (над местом, где в тканях
еще гуляют пресловутые джоули, создается герметичная подушка из вещества,
закрывающего им выход на свободу. Как результат — ожог только усугубляется).
68.
СРЕДСТВА ПЕРВОЙ ПОМОЩИ69.
ОТМОРОЖЕНИЕОтморожение - местное повреждение тканей, вызванное длительным
воздействием низкой температуры. Отморожение подразделяется на степени
тяжести. Достоверно степень отморожения можно установить не ранее 12-24
часов.
Признаки:
Появление белых, безболезненных участков кожи. При постукивании
пальцем – возможен "деревянный стук". Через несколько часов после согревания
в этом месте появляются боль, отек, краснота с синюшным оттенком, пузыри.
70.
ПЕРВАЯ ПОМОЩЬ ПРИ ОТМОРОЖЕНИИ- незамедлительно укрыть поврежденные конечности и участки тела
теплоизолирующим материалом (вата, одеяло, одежда), т.к. размораживание
должно
происходить
"изнутри"
с
опережающим
восстановлением
кровообращения;
-поместить пострадавшего в теплое помещение;
- дать теплое питье
- создать обездвиженность поврежденного участка тела.
Пораженные участки нельзя активно согревать, растирать,
массировать, смазывать чем-либо.
Растирая отмороженные уши или нос мы разрушаем замёрзшие
капилляры.
71.
ОБЩЕЕ ОХЛАЖДЕНИЕ ОРГАНИЗМАОбщее охлаждение организма - расстройство функций в результате
понижения температуры тела под действием холодового фактора на фоне
нарушенной теплорегуляции (травма, физическое переутомление, голодание,
алкогольное опьянение, детский или старческий возраст и другие). Признаки:
В начальных стадиях общего охлаждения организма пострадавшие
предъявляют жалобы на ощущение холода, дрожь, озноб. Сохранена способность
к самостоятельным перемещениям, дыхание и пульс учащены. В дальнейшем
появляется заторможенность, утрачивается воля к спасению, появляется
урежение пульса и дыхания. При глубоких стадиях охлаждения сознание
утрачивается, зрачки расширяются, реакция на боль отсутствует, пульс
замедляется до 30-40 в минуту, а число дыханий до 6-3 в минуту.
72.
ПЕРВАЯ ПОМОЩЬ ПРИ ОБЩЕМ ОХЛАЖДЕНИИ ОРГАНИЗМАВ начальных стадиях необходимо укрыть пострадавшего, в частности,
использовать термопокрывало спасательное, поменять одежду на теплую и
сухую. Дать тёплое питьё.
Исключить физическую активность.
При длительной транспортировке активно согревать (за исключением
участков с признаками отморожения).
При выраженном переохлаждении контролировать состояние, быть
готовым к проведению сердечно-лёгочной реанимации.
73.
ПЕРВАЯ ПОМОЩЬ ПРИ ОБЩЕМ ОХЛАЖДЕНИИ ОРГАНИЗМАВ начальных стадиях необходимо укрыть пострадавшего, в частности,
использовать термопокрывало спасательное, поменять одежду на теплую и
сухую. Дать тёплое питьё.
Исключить физическую активность.
При длительной транспортировке активно согревать (за исключением
участков с признаками отморожения).
При выраженном переохлаждении контролировать состояние, быть
готовым к проведению сердечно-лёгочной реанимации.
74.
ПЕРВАЯ ПОМОЩЬ ПРИ ТЕПЛОВОМ УДАРЕДлительное нахождение людей в душном помещении с повышенной
температурой окружающего воздуха, при работе в защитном снаряжении.
Клиника: повышенная температура тела, влажная бледная кожа,
головная боль, тошнота, головокружение, слабость, прогрессирующая потеря
сознания, учащённое сердцебиение, учащённое поверхностное дыхание.
Первая помощь:
- переместить пострадавшего в прохладное место;
- при наличии сознания дать выпить охлаждённой воды;
- расстегнуть стягивающую одежду;
- постараться охладить тело пострадавшего любыми подручными
средствами;
- не допускать резкого охлаждения.
75.
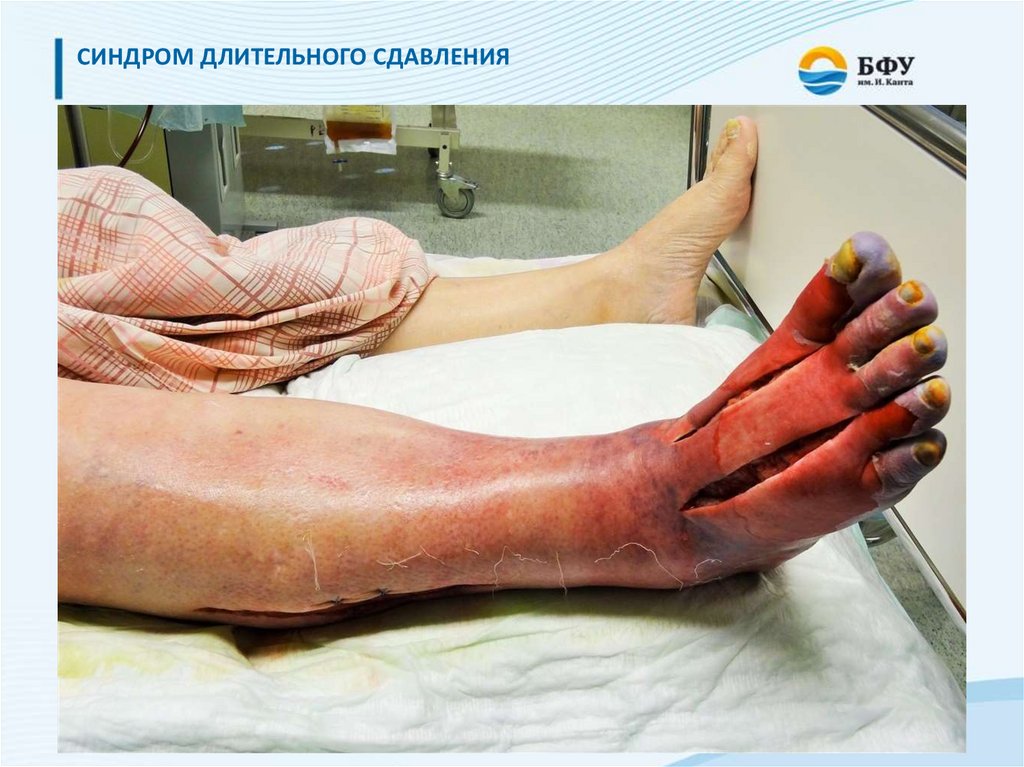
ДЛИТЕЛЬНОЕ СДАВЛЕНИЕ ТКАНЕЙДавление на тело частями автотранспорта при его деформации или
опрокидывании. Длительное сдавление тканей (более 6 часов) приводит к
тяжелым осложнениям из-за поступления в кровяное русло продуктов распада.
Тяжесть состояния пострадавшего усугубляется еще и тем, что в поврежденную
конечность при её освобождении устремляется большое количеств о жидкости до 2-3 литров плазмы (жидкая часть крови).
Клиника: сдавленные участки тела холодные на ощупь, бледные,
синюшные, нарушена чувствительность, имеются пузыри на коже. Конечность
резко увеличена в объеме, контуры мышц сглажены, отёк приобретает такую
степень плотности, что конечность становится похожа на деревянную и издает
соответствующий звук при легком постукивании. Пока конечность (участок тела)
не освобождены от сдавления, общее состояние пострадавшего может быть
удовлетворительным. Освобождение от сдавления вызывает резкое ухудшение
состояния пострадавшего, вялость, заторможенность, признаки шока из-за
поступления ядовитых продуктов распада поврежденных тканей (токсинов) в
кровяное русло.
76.
ПЕРВАЯ ПОМОЩЬ ПРИ ДЛИТЕЛЬНОМ СДАВЛЕНИИ ТКАНЕЙ- до освобождения от сдавления обложить доступные участки тканей
гипотермическими пакетами, бутылками с холодной водой, льдом; дать
обезболивающее средство, обильное теплое питье.
- с целью предотвращения поступления в кровь токсинов необходимо
перед освобождением от сдавления или сразу после него наложить жгут выше
места сдавления, туго забинтовать поврежденные конечности, продолжить
использование холода и обильного питья.
77.
ЭЛЕКТРОТРАВМАПоражение электротоком может наступить в результате воздействия
тока на организм (обрыв высоковольтной линии на месте ДТП). Электрический ток
может вызвать как местное повреждение тканей, так и тяжелые нарушения
жизненных функций. Это определяет необходимость первой медицинской
помощи вплоть до сердечно-легочной реанимации.
Клиника: в местах входа и выхода тока наблюдаются ожоги: от округлых
темных пятен (метки тока) до обугливания. Особенно опасно прохождение тока
через сердце, головной мозг, так как это может вызвать остановку дыхания и
сердечной деятельности. Кроме того, иногда встречается характерная для
действия электротока металлизация кожи, в тяжёлых случаях - разрывы
внутренних органов, сосудов, нервов, переломы и ампутации конечностей.
78.
ПЕРВАЯ ПОМОЩЬ ПРИ ЭЛЕКТРОТРАВМЕ- прекратить действие электрического тока на пострадавшего (строго
соблюдая технику безопасности): выключить или изолировать источник
электроэнергии; удалить свободнолежащий провод сухим токонепроводящим
предметом; подложить под провод резиновый коврик; перерубить провод
предметом с изолированной рукояткой;
- наложить повязку на электроожоговую рану;
- при необходимости провести сердечно-лёгочную реанимацию.
79.
ПЕРВАЯ ПОМОЩЬ ПРИ СЕРДЕЧНОМ ПРИСТУПЕСердечный приступ (приступ стенокардии, инфаркт миокарда)
Причины: обострения заболеваний сердечно-сосудистой системы,
могут быть спровоцированы ДТП, а также внезапно проявляться у водителей и
других участников дорожного движения, приводя к ДТП.
Клиника: характерна типичная боль: загрудинная, постоянная,
сжимающая, усиливающаяся с течением времени, может отдавать в левую руку,
под левую лопатку, нижнюю челюсть. Ощущение нехватки воздуха, чувство
страха смерти. Кожа может быть влажная, бледная, холодная.
Первая помощь:
- физический и психоэмоциональный покой;
- вызов скорой медицинской помощи;
- рекомендовать больному принять назначенные ему врачом
препараты.
80.
ПЕРВАЯ ПОМОЩЬ ПРИ ГИПЕРТОНИЧЕСКОМ КРИЗЕГипертонический криз (повышение артериального давления).
Причины: может быть спровоцирован ДТП у больных, страдающих
заболевании сердечно-сосудистой системы (гипертоническая болезнь), а также
внезапно проявляться у водителей и других участников дорожного движения,
что может создать аварийную ситуацию.
Клиника: ухудшается самочувствие - головная боль, тошнота, рвота,
головокружение, озноб. Как правило, больные знают эти проявления и
самостоятельно принимают лекарственные средства.
Первая медицинская помощь:
- физический и психоэмоциональный покой;
- вызов скорой медицинской помощи;
- рекомендовать больному принять назначенные ему врачом
препараты.
81.
ОСТРОЕ НАРУШЕНИЕ(ИНСУЛЬТ)
МОЗГОВОГО
КРОВООБРАЩЕНИЯ
Причины: Обострение заболевания сердечно-сосудистой системы,
может быть спровоцировано ДТП, нередко является причиной потери
управления водителем и внезапным выездом, например, на встречную полосу
движения.
Клиника:
- нарушения движений (параличи), не связанные с травмой;
- нарушения чувствительности;
- нарушения речи;
- нарушение сознания, не связанное с травмой.
82.
ПЕРВАЯ ПОМОЩЬ ПРИ ИНСУЛЬТЕПри наличии сознания:
- обеспечить физический и психоэмоциональный покой.
При отсутствии сознания:
- восстановить проходимость дыхательных путей;
- оценить дыхание, кровообращение. При их наличии - перевести
пострадавшего в устойчивое боковое положение (дренажное);
- при нарушении дыхания, кровообращения - начать сердечнолёгочную реанимацию.
83.
ПЕРВАЯПОМОЩЬ
ПРИ
ОСТРОЙ
НЕДОСТАТОЧНОСТИ, ОТЁКЕ ЛЁГКИХ
ДЫХАТЕЛЬНОЙ
Причины: отравление летучими ядами, ожог дыхательных путей,
отравление продуктами горения, сердечная патология и другие.
Клиника:
- синюшный цвет лица;
- вынужденное полусидячее положение;
- одышка (учащённое дыхание) до 40 в минуту (в норме частота
дыхательных движений у взрослого человека составляет 12 - 20 в мин.);
-шумное булькающее дыхание (напоминающее "кипящий чайник")
или свистящее дыхание;
- пенистые выделения изо рта (в тяжёлых случаях).
Первая помощь:
- придать больному полусидячее положение.
- обеспечить доступ свежего воздуха.
84.
ПЕРВАЯ ПОМОЩЬ ПРИ ОБМОРОКЕПричины: психоэмоциональное перенапряжение, нахождение в
душном помещении, голодание и другие.
Клиника: отсутствие сознания. Перед потерей сознания часто
возникает головокружение, слабость, тошнота, недомогание. Реже обморок
возникает внезапно.
Первая помощь:
- проводите мероприятия согласно Алгоритму оказания первой
медицинской помощи;
- расстегните стягивающую одежду;
- придайте пострадавшему устойчивое боковое (дренажное)
положение (так, кстати, рекомендуется поступать со всеми знакомыми и
незнакомыми пьяницами, спящими на улице).
85.
КОНТРОЛЬ СОСТОЯНИЯ ПОСТРАДАВШЕГОЕсли пострадавший без сознания, придать ему устойчивое боковое
(дренажное) положение, которое уменьшает вероятность западения языка и
сводит к минимуму возможность попадания рвотных масс или крови в
дыхательные пути. Перед этим рекомендуется предварительно наложить
иммобилизирующий шейный воротник.
86.
ПЕРВАЯ ПОМОЩЬ ПРИ СУДОРОГАХПри судорогах - зафиксировать голову пострадавшего между своих
ног во избежание причинения самоповреждений.
Язык, который помимо всего прочего еще и мышца, напряжен и
потому не выпадет изо рта и не попадет между зубов. Максимум — будет
прикушен кончик. Крови при этом немного, но перемешавшись со вспененной
слюной она создает видимость небывалых разрушений. Поэтому не лезьте со
своими ножами-вилками-ложками.
87.
КОНТРОЛЬ СОСТОЯНИЯ ПОСТРАДАВШЕГО,ОКАЗАНИЕ ПСИХОЛОГИЧЕСКОЙ ПОДДЕРЖКИ
Психотравмирующие
факторы
воздействующие на пострадавшего:
экстремальной
ситуации
1. Выраженные болевые ощущения вызывают заметные
физиологические и психологические сдвиги в организме пострадавшего.
2. Страх смерти.
3. Страх обезображивания.
4. Страх потери конечности.
5. Страх потери трудоспособности.
6. Страх неграмотности участника оказания первой помощи.
7. Страх за пострадавших близких, особенно если в результате
происшествия утрачен визуальный или иной контакт с ними.
8. Ощущение брошенности.
88.
КОНТРОЛЬ СОСТОЯНИЯ ПОСТРАДАВШЕГО,ОКАЗАНИЕ ПСИХОЛОГИЧЕСКОЙ ПОДДЕРЖКИ
Мероприятия
направленные
на
уменьшение
воздействия
психотравмирующих факторов:
1. Применение простейших методов обезболивания (придание
оптимального положения, обездвиживание травмированной конечности, местное
охлаждение).
2. Сообщение о квалификации участника оказания первой помощи
(курсы и т.д.).
3. Получение разрешения от пострадавшего на любую манипуляцию по
оказанию первой помощи, разъясняя, в чем ее суть.
4. Постоянный контакт с пострадавшим — вербальный (словесный) и
тактильный, что позволяет контролировать его состояние и своевременно
реагировать на изменения.
5. Реальная информация о состоянии пострадавшего в деликатной
форме.
6. Дать знать другим пострадавшим, что они не останутся без помощи.
89.
КОНТРОЛЬ СОСТОЯНИЯ ПОСТРАДАВШЕГО,ОКАЗАНИЕ ПСИХОЛОГИЧЕСКОЙ ПОДДЕРЖКИ
Общение с помощниками:
1. Следует давать конкретные и однозначные команды громким
уверенным голосом. Неконкретность и неоднозначность команд может привести к
неправильным и несвоевременным действиям помощников.
2. Не следует обсуждать тяжесть состояния пострадавших с помощником.
90.
ПРОФИЛАКТИКАПСИХОЭМОЦИОНАЛЬНОГО
СТРЕССА У СПАСАТЕЛЯ
После разрешения экстремальной ситуации могут наблюдаться
остаточные явления психоэмоционального стресса, что может привести к
психологическим расстройствам, на фоне которых могут сформироваться
различные заболевания.
Особенно тяжело переносится смерть пострадавшего в присутствии
участника оказания первой помощи. Возможны переживания из-за неадекватного
(неправильного, неполного) оказания первой помощи пострадавшему. Иногда
возникает явление «зацикленности» на ситуации, когда вновь и вновь
проигрываются обстоятельства оказания помощи пострадавшим.
Наиболее правильным в подобной ситуации будет убеждение участника
оказания первой помощи в правильности и полноте его действий. При
зацикленности следует «переиграть» ситуацию заново в режиме реального
времени, повторить оказание первой помощи.
91.
ТРАНСПОРТИРОВКА ПОСТРАДАВШЕГО ПОПУТНЫМИЛИ СЛУЖЕБНЫМ ТРАНСПОРТОМ
В случае, если прибытие бригады скорой медицинской помощи
невозможно, спасатель может принять решение о доставке пострадавшего
попутным или служебным транспортом. При этом следует соблюдать следующие
принципы транспортировки:
1.
Транспортировку
следует
осуществлять
в
ближайшее
многопрофильное учреждение уровня не ниже центральной районной больницы.
2. Пострадавшего при транспортировке следует сопровождать для
контроля за его состоянием и оказания необходимой помощи.
3. Предпочтение следует отдавать автотранспорту, в котором с удобством
могут расположиться пострадавший и сопровождающие лица, например,
микроавтобусы, автобусы, грузовики с кунгом и т.п.
4. Во время транспортировки желательно, чтобы пострадавший
находился в оптимальном для него положении, зависящем от его состояния.
92.
УДАЛЕНИЕ ИНОРОДНОГО ТЕЛА ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙПри
закупорке
верхних
дыхательных путей умеренной степени
пострадавший может кашлять, дышать,
отвечает
на
вопрос
«Вы
поперхнулись?» словами.
Следует
предложить
пострадавшему покашлять. Других
мероприятий первой помощи не
требуется.
93.
УДАЛЕНИЕ ИНОРОДНОГО ТЕЛА ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙПри закупорке тяжелой степени пострадавший не может говорить,
может кивать не может дышать или дыхание явно затруднено (шумное, хриплое),
может хватать себя за горло.
При
закупорке
тяжёлой
степени следует предпринять меры по
удалению инородного тела.
Для этого необходимо сделать
следующее:
1. Встать сбоку и немного сзади
пострадавшего.
2. Придерживая грудную клетку
пострадавшего одной рукой, другой
наклонить его вперёд, чтобы в случае
смещения инородного тела оно попало в
рот пострадавшего, а не опустилось
ниже в дыхательные пути.
3. Нанести 5 резких ударов
между лопатками основанием ладони.
4. Проверять после каждого
удара, не удалось ли устранить
закупорку.
94.
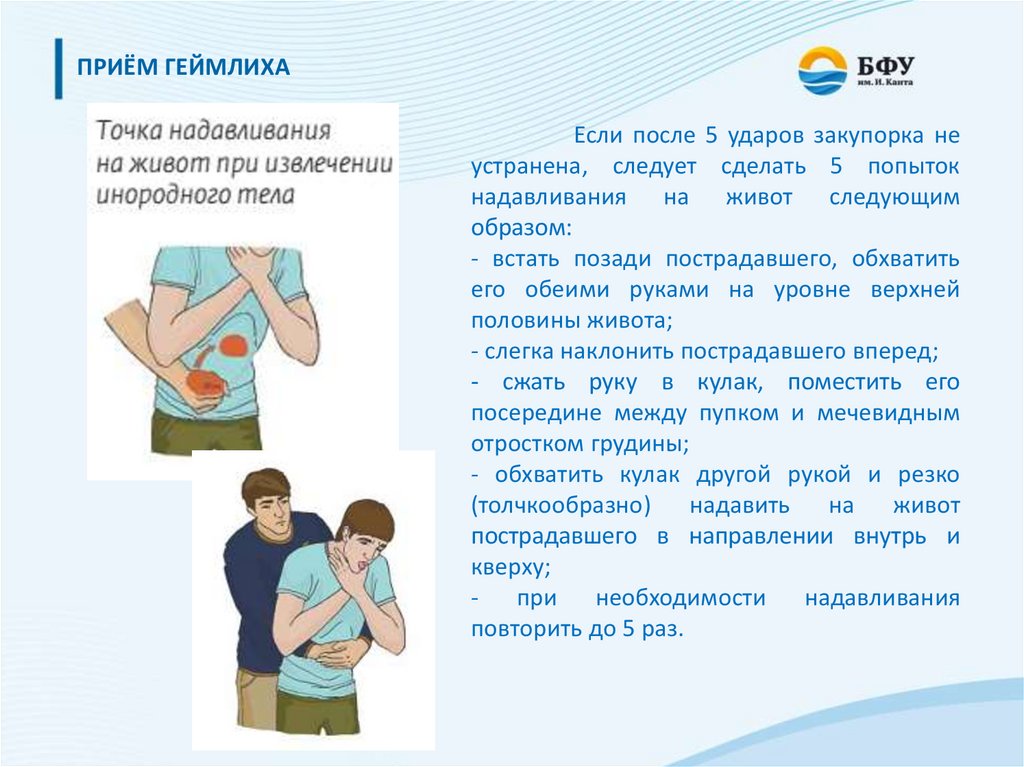
ПРИЁМ ГЕЙМЛИХАЕсли после 5 ударов закупорка не
устранена, следует сделать 5 попыток
надавливания на живот следующим
образом:
- встать позади пострадавшего, обхватить
его обеими руками на уровне верхней
половины живота;
- слегка наклонить пострадавшего вперед;
- сжать руку в кулак, поместить его
посередине между пупком и мечевидным
отростком грудины;
- обхватить кулак другой рукой и резко
(толчкообразно) надавить на живот
пострадавшего в направлении внутрь и
кверху;
- при необходимости надавливания
повторить до 5 раз.
95.
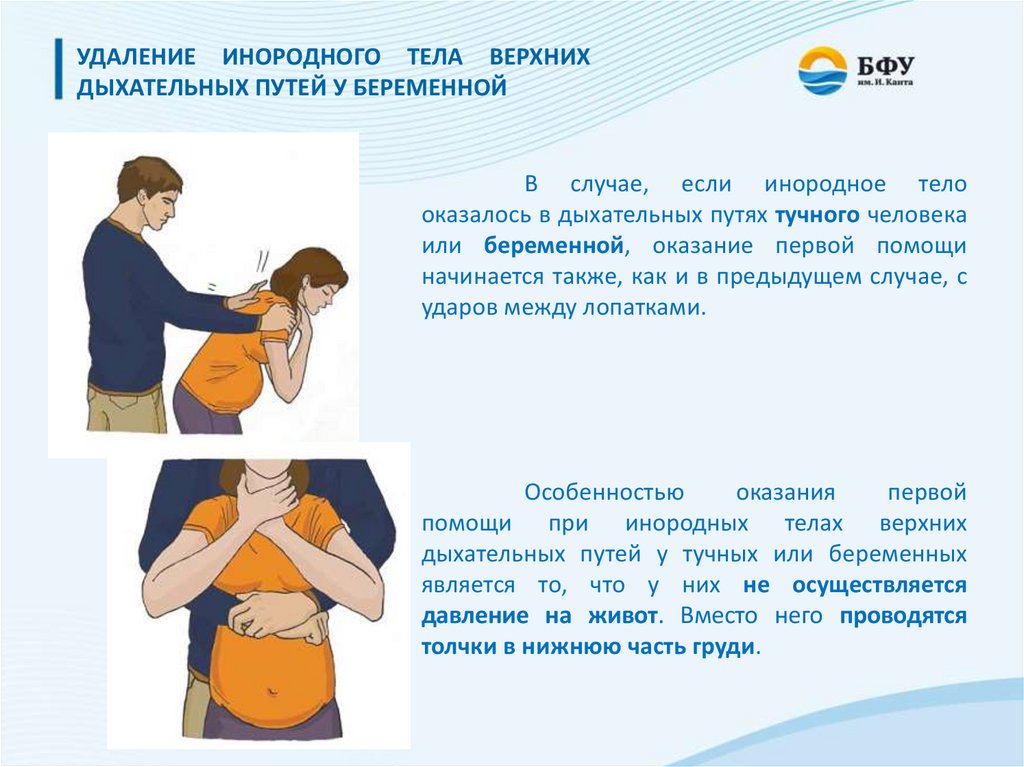
УДАЛЕНИЕ ИНОРОДНОГО ТЕЛА ВЕРХНИХДЫХАТЕЛЬНЫХ ПУТЕЙ У БЕРЕМЕННОЙ
В случае, если инородное тело
оказалось в дыхательных путях тучного человека
или беременной, оказание первой помощи
начинается также, как и в предыдущем случае, с
ударов между лопатками.
Особенностью
оказания
первой
помощи при инородных телах верхних
дыхательных путей у тучных или беременных
является то, что у них не осуществляется
давление на живот. Вместо него проводятся
толчки в нижнюю часть груди.



































































 medicine
medicine life safety
life safety