Similar presentations:
Внутриутробные инфекции плода
1. Внутриутробные инфекции
2.
ВНУТРИУТРОБНЫЕ ИНФЕКЦИИ (ВУИ) –инфекционные заболевания и процессы,
вызываемые возбудителями, проникающими
к плоду от инфицированной матери.
Лекция 17
2
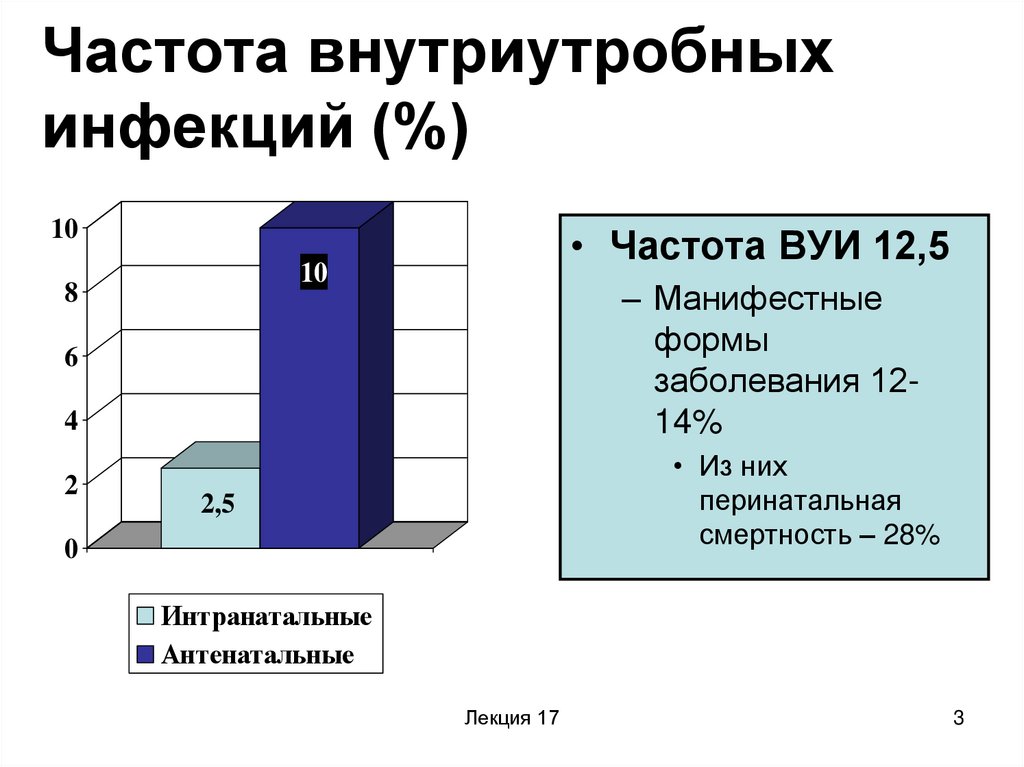
3. Частота внутриутробных инфекций (%)
10• Частота ВУИ 12,5
10
8
– Манифестные
формы
заболевания 1214%
6
4
2
• Из них
перинатальная
смертность – 28%
2,5
0
Интранатальные
Антенатальные
Лекция 17
3
4. Этиология
• Вирусы– Простого герпеса 1 и 2
типа
– Цитомегаловирус
– Краснухи
– Гепатита В
– ВИЧ
Лекция 17
4
5. Этиология
• Бактерии–
–
–
–
Гонококки
Хламидии
Микоплазмы
Трепонемы
• Грибы
– Candida alb.
• Простейшие
– Токсоплазма
Лекция 17
5
6. TORCH - инфекция
• Toxoplasma –токсоплазма
• O (Other) – другие
• Rubela – краснуха
• Cytomegalovirus –
цитомегаловирус
• Herpes – герпес
O – сифилис, хламидиоз, энтеровирусная инфекция, гепатит А, В,
гонококковая инфекция, листериоз
Лекция 17
6
7. Исходы инфицирования для плода
• Прерывание ранних сроков• Фетоплацентарная
недостаточность
• Задержка внутриутробного
развития
• Мертворождение
• Аномалии развития
• Инфекционные
заболевания
Лекция 17
7
8. Группы риска развития ВУИ
Источником инфекции для плода всегдаявляется его мать
• Неблагоприятный акушерский
анамнез
• Патологическое течение
настоящей беременности и
родов
• Заболевания мочеполовой
системы
Лекция 17
8
9. Группы риска развития ВУИ
• Инфекционные заболевания,во время беременности (в том
числе ОРВЗ)
• Иммунодефицитные состояния
(в том числе ВИЧ)
• Повторные гемотрансфузии
• Состояния после
трансплантации
• Использование
иммуносупрессивной терапии
Лекция 17
9
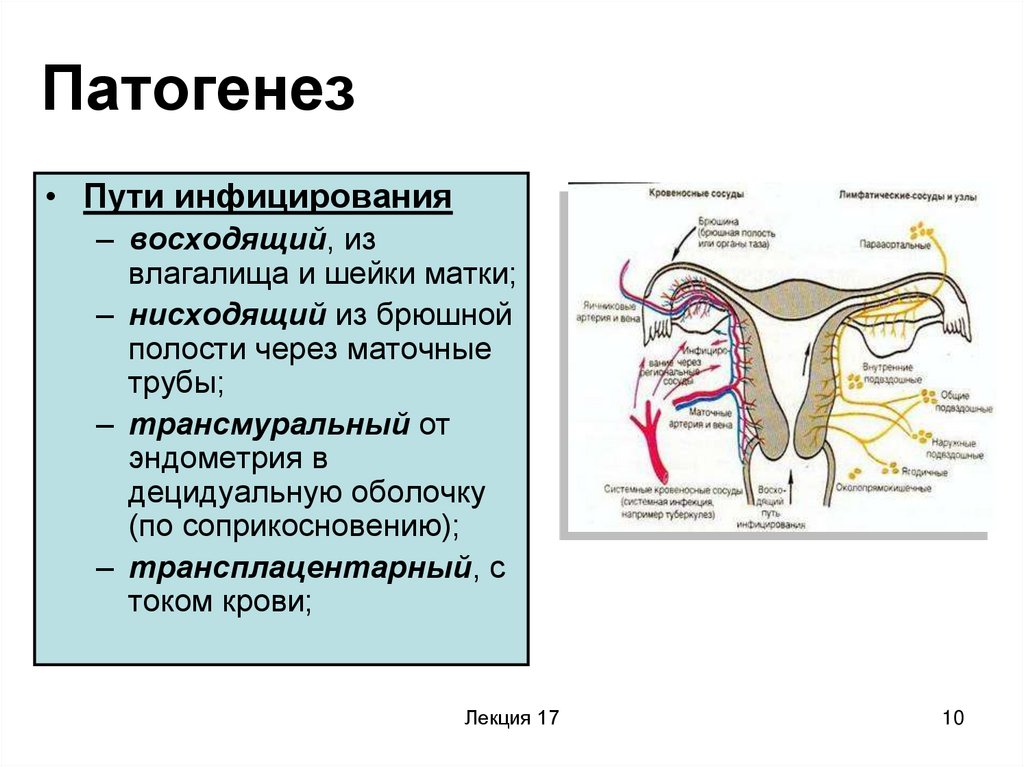
10. Патогенез
• Пути инфицирования– восходящий, из
влагалища и шейки матки;
– нисходящий из брюшной
полости через маточные
трубы;
– трансмуральный от
эндометрия в
децидуальную оболочку
(по соприкосновению);
– трансплацентарный, с
током крови;
Лекция 17
10
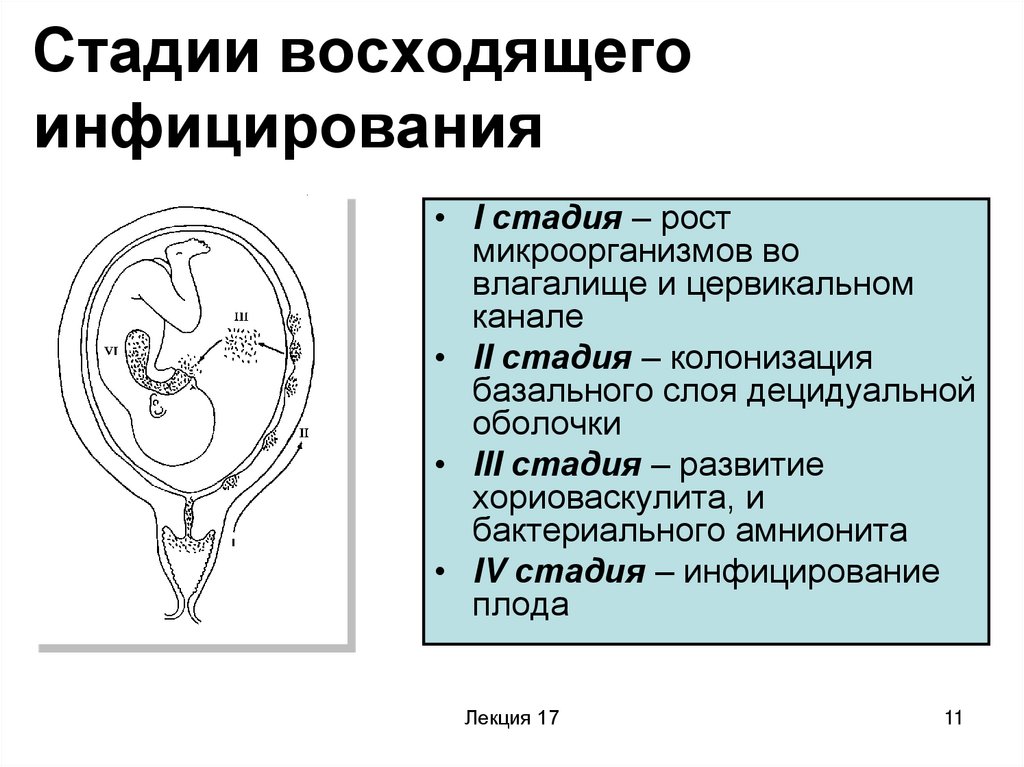
11. Стадии восходящего инфицирования
• I стадия – ростмикроорганизмов во
влагалище и цервикальном
канале
• II стадия – колонизация
базального слоя децидуальной
оболочки
• III стадия – развитие
хориоваскулита, и
бактериального амнионита
• IV стадия – инфицирование
плода
Лекция 17
11
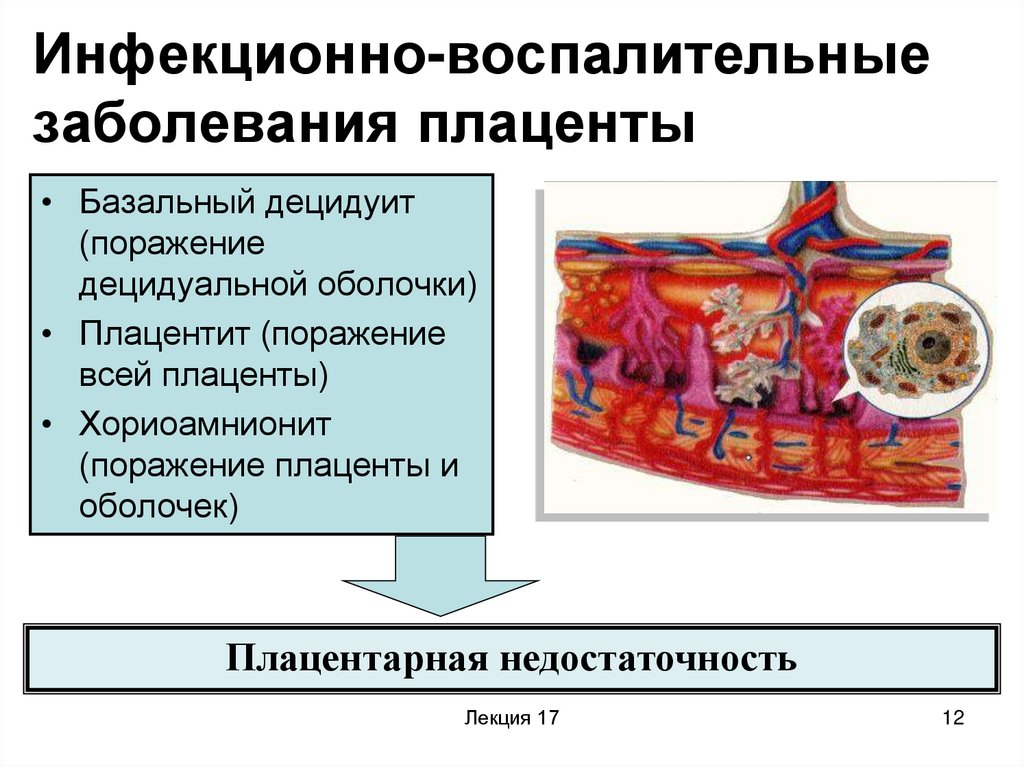
12. Инфекционно-воспалительные заболевания плаценты
• Базальный децидуит(поражение
децидуальной оболочки)
• Плацентит (поражение
всей плаценты)
• Хориоамнионит
(поражение плаценты и
оболочек)
Плацентарная недостаточность
Лекция 17
12
13. Плацентарная недостаточность
• Гипотрофия плода• Гипоксия плода
Плацентарная недостаточность
– одна из основных причин
перинатальной заболеваемости
и смертности
Лекция 17
13
14. Клинические проявления ВУИ
• Частота и тяжесть поражения зависят от:– вида вируса или микроорганизма
– пути инфицирования и сроков гестации
• Наиболее частые исходы инфицирования
– Выкидыши (при бактериальной инфекции)
– Эмбриопатии (при вирусной инфекции)
Лекция 17
14
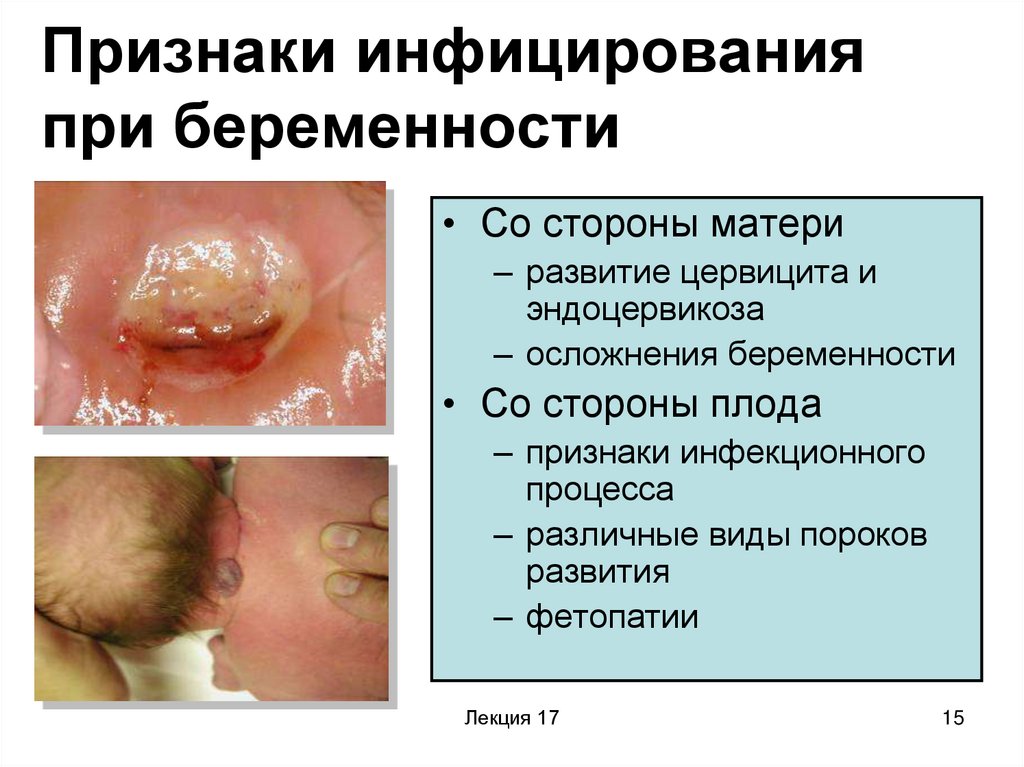
15. Признаки инфицирования при беременности
• Со стороны матери– развитие цервицита и
эндоцервикоза
– осложнения беременности
• Со стороны плода
– признаки инфекционного
процесса
– различные виды пороков
развития
– фетопатии
Лекция 17
15
16. Формы ВУИ при беременности
• Генерализованная инфекцияплода и плаценты,
• Локальная инфекция плода,
• Латентная инфекция плода
с клиническими проявлениями
в постнатальном периоде
Лекция 17
16
17. Инфекционный синдром плода и новорожденного
• Гепато- спленомегалия– желтуха
Внутриутробная гипотрофия
Патология ЦНС
Кожные высыпания
Пневмонии
Синдром дыхательных
расстройств
• Патология сердечнососудистой системы
Лекция 17
17
18. Диагностика ВУИ
Этапы проведения1. Во внутриутробном периоде.
2. В момент рождения ребенка.
3. При проявлении клинических
признаков.
Лекция 17
18
19. Диагностика (косвенные методы)
• Бактериологические• Вирусологические
– определение возбудителя
• Серологические
– выявление специфических
антител (Ig G и IgM)
Лекция 17
19
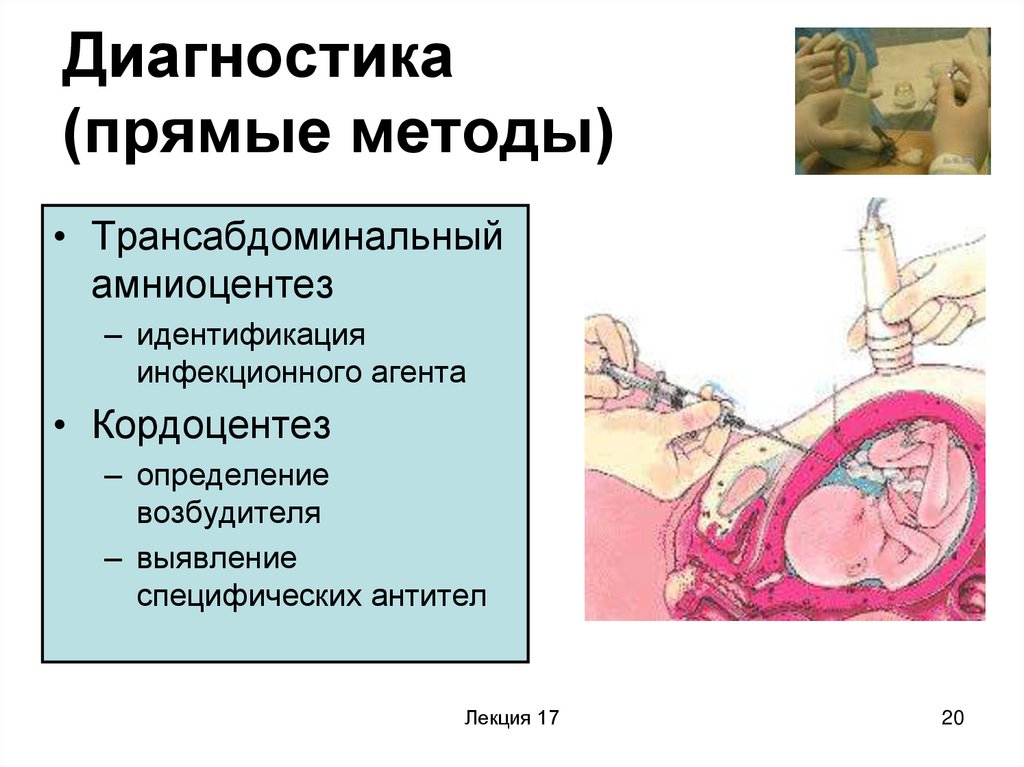
20. Диагностика (прямые методы)
• Трансабдоминальныйамниоцентез
– идентификация
инфекционного агента
• Кордоцентез
– определение
возбудителя
– выявление
специфических антител
Лекция 17
20
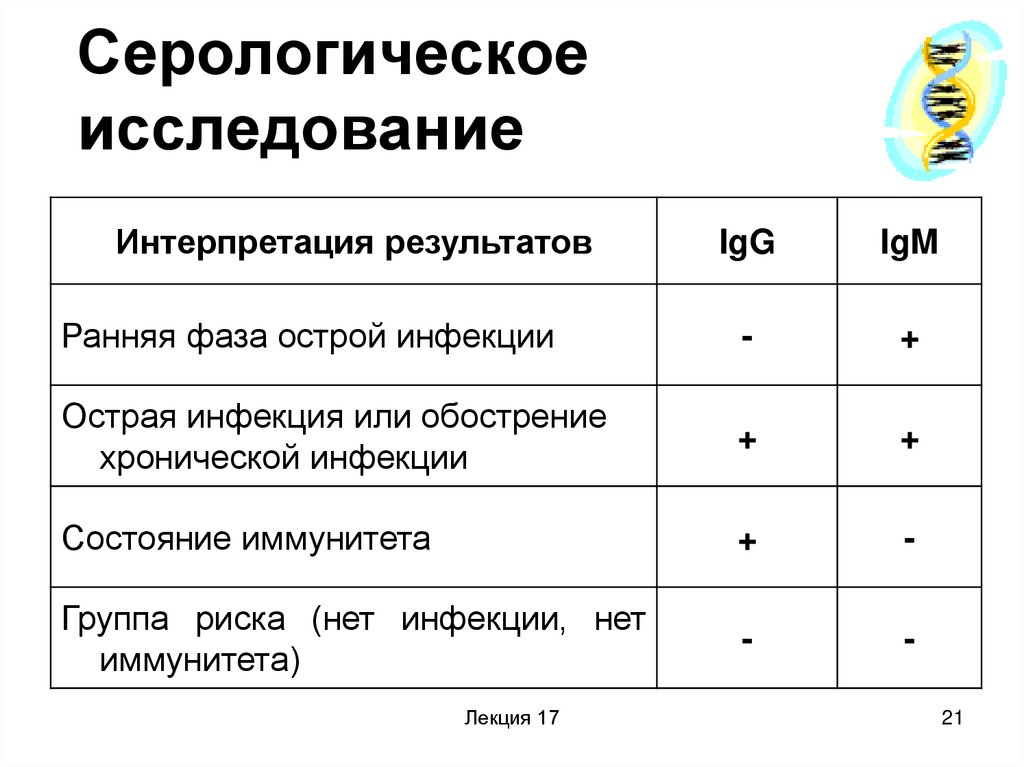
21. Серологическое исследование
Интерпретация результатовIgG
IgM
Ранняя фаза острой инфекции
-
+
Острая инфекция или обострение
хронической инфекции
+
+
Состояние иммунитета
+
-
Группа риска (нет инфекции, нет
иммунитета)
-
-
Лекция 17
21
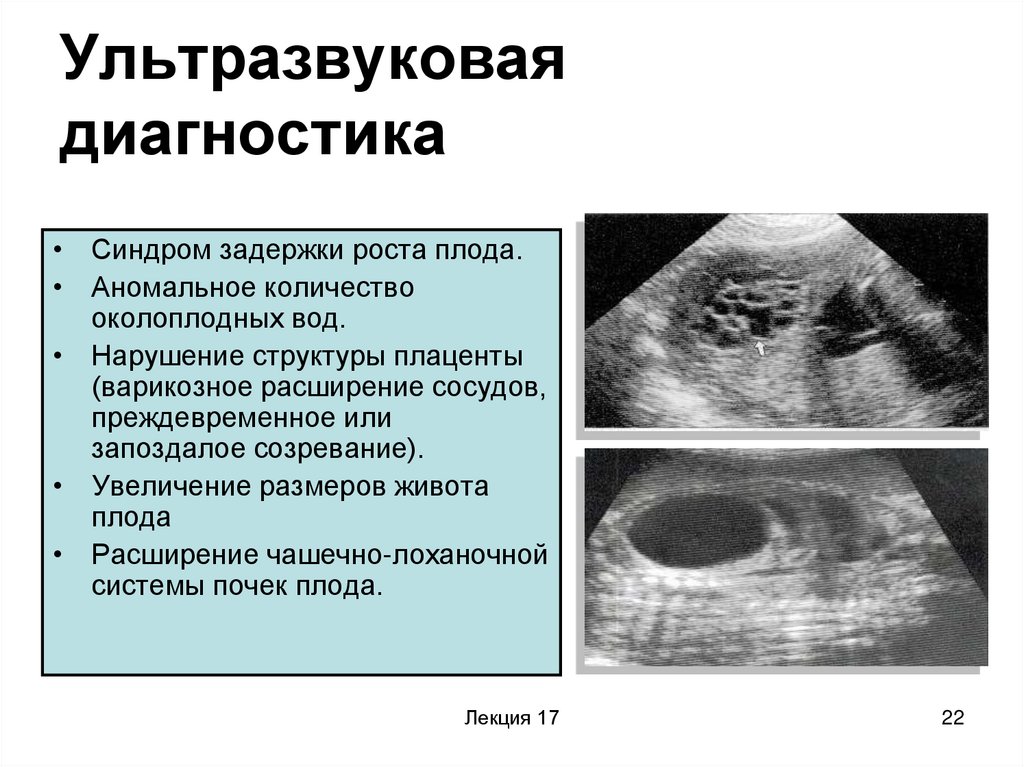
22. Ультразвуковая диагностика
• Синдром задержки роста плода.• Аномальное количество
околоплодных вод.
• Нарушение структуры плаценты
(варикозное расширение сосудов,
преждевременное или
запоздалое созревание).
• Увеличение размеров живота
плода
• Расширение чашечно-лоханочной
системы почек плода.
Лекция 17
22
23. Функциональная диагностика
• Изменяется биофизический профиль плода– регистрируется немой тип кардиотокограммы
– снижается тонус плода,
– регистрируется ареактивный нестрессовый тест.
Лекция 17
23
24. Принципы лечения
1. Антибиотикотерапия2. Десенсибилизирующая
терапия
3. Общеукрепляющая терапия
4. Иммунностимулирующая
терапия
5. Дезинтоксикационная
терапия
6. Профилактика осложнений
Лекция 17
24
25. Цитомегаловирусная инфекция
• Инфицированиеженщины
– Половым путем
– При переливании
инфицированной крови
• Инфицирование плода
– Трансплацентарно
– Интранатально
Лекция 17
25
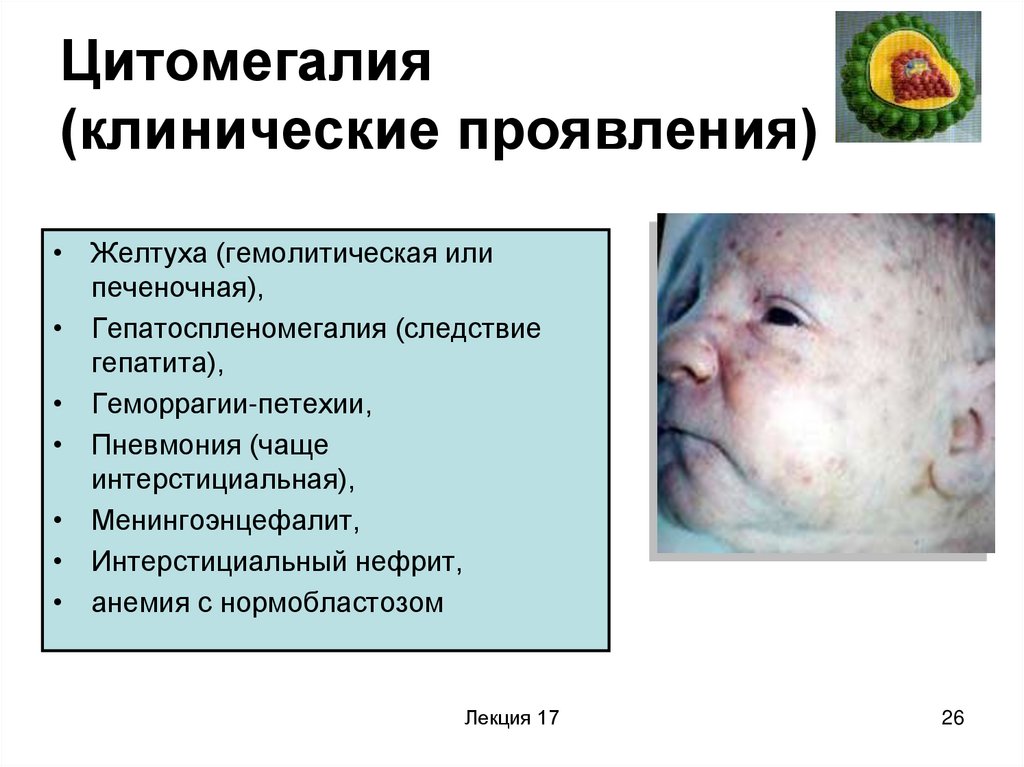
26. Цитомегалия (клинические проявления)
• Желтуха (гемолитическая илипеченочная),
• Гепатоспленомегалия (следствие
гепатита),
• Геморрагии-петехии,
• Пневмония (чаще
интерстициальная),
• Менингоэнцефалит,
• Интерстициальный нефрит,
• анемия с нормобластозом
Лекция 17
26
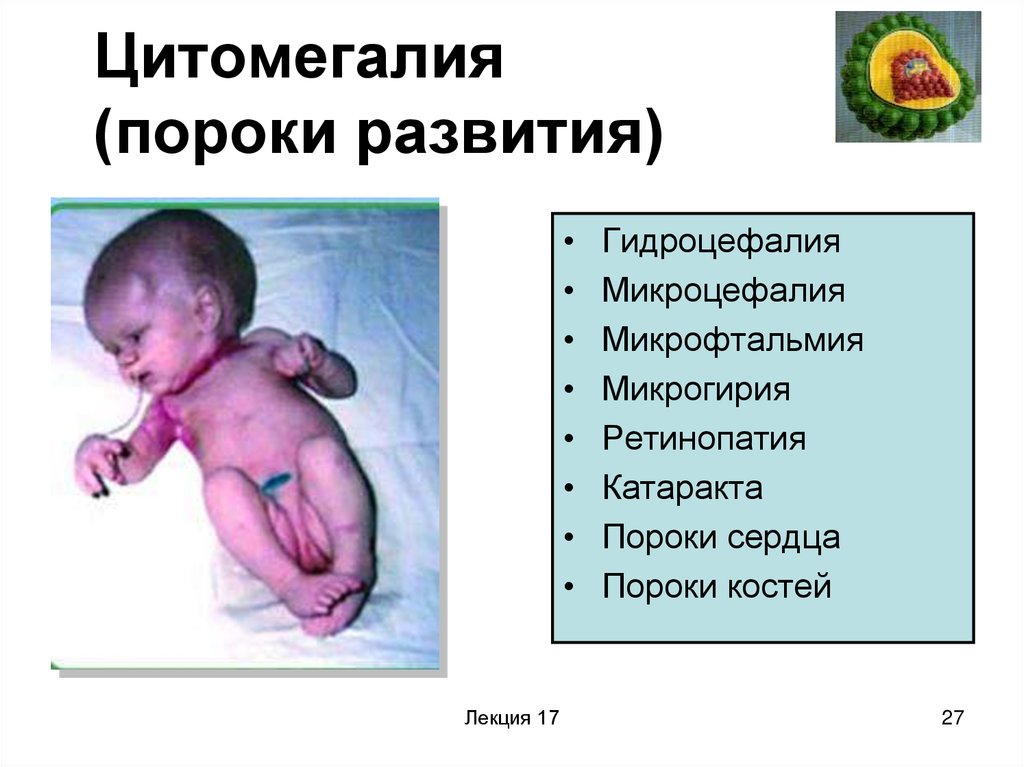
27. Цитомегалия (пороки развития)
Лекция 17
Гидроцефалия
Микроцефалия
Микрофтальмия
Микрогирия
Ретинопатия
Катаракта
Пороки сердца
Пороки костей
27
28. Цитомегаловирусная инфекция (диагностика)
• Клинических проявлений убеременной нет
• Лабораторная диагностика
–
–
–
–
–
Культуральный метод,
ДНК-диагностика,
ПЦР,
Серологические методы
Цитологические методы
Лекция 17
28
29. Цитомегаловирусная инфекция (лечение)
• Противовирусная терапия– Цитотект, Интраглобин
• Иммунотерапия
– человеческий иммуноглобулин и
виферон
• Метаболическая терапия
– кокарбоксилаза, рибофлавин,
липоевая кислота, витамины и
др.
Лекция 17
29
30. Краснуха
• Риск инфицированияплода
– В I триместре до 60%
– В III триместре до
20%
• Инфицирование
плода
– Трансплацентарно
Лекция 17
30
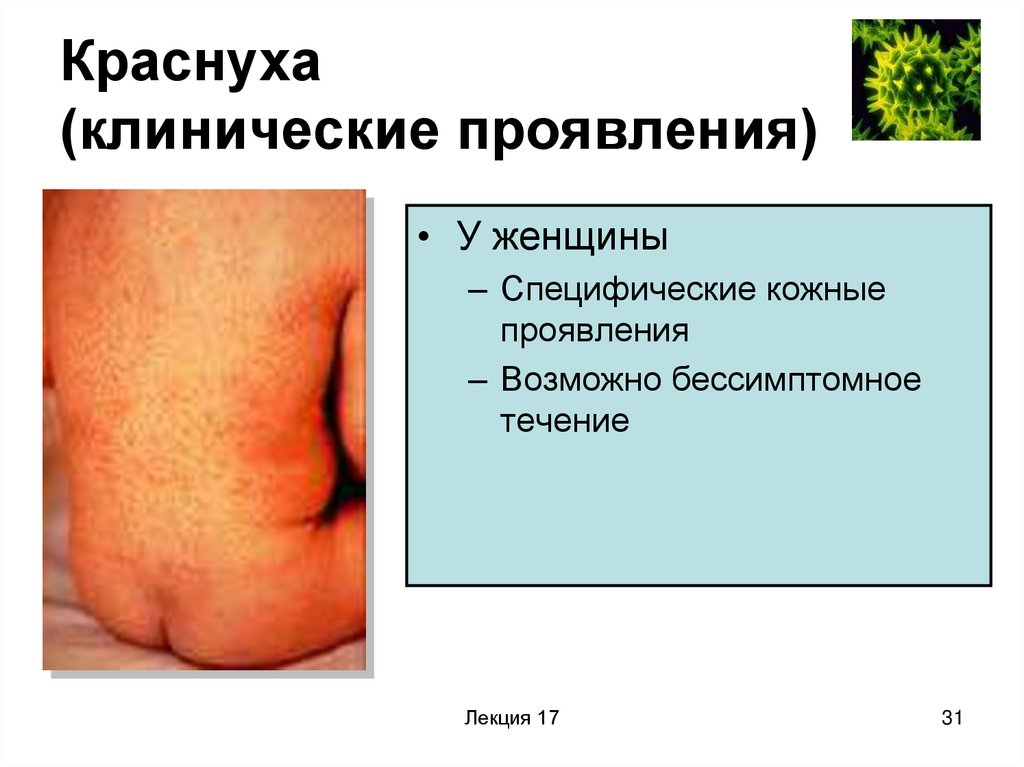
31. Краснуха (клинические проявления)
• У женщины– Специфические кожные
проявления
– Возможно бессимптомное
течение
Лекция 17
31
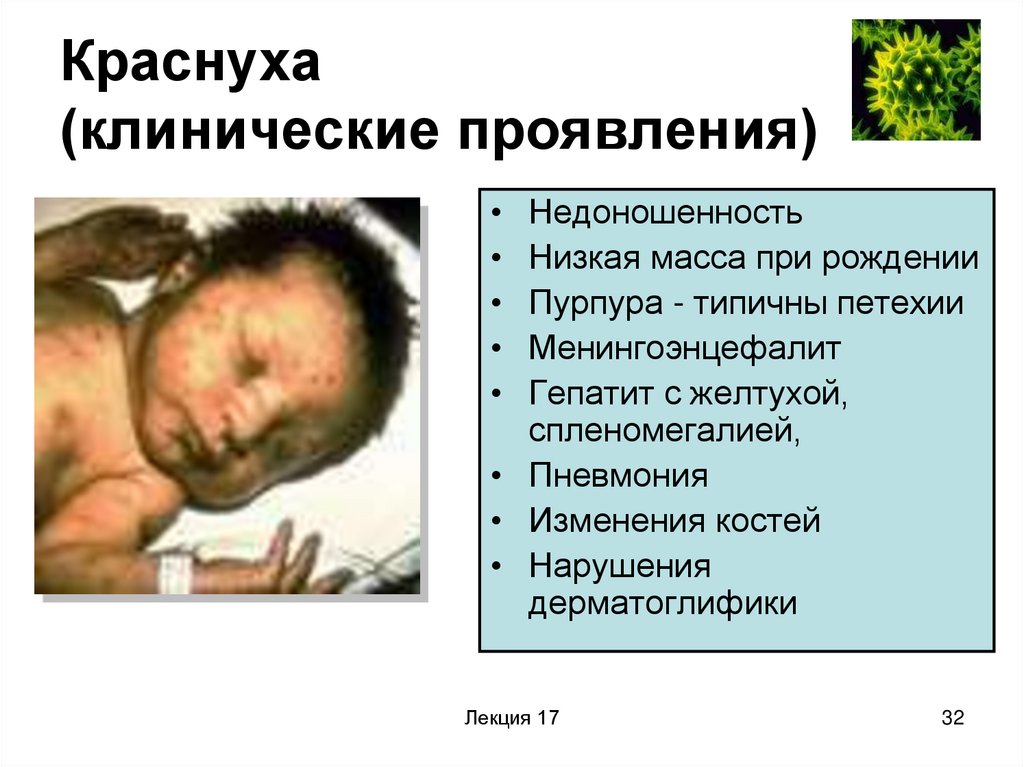
32. Краснуха (клинические проявления)
Недоношенность
Низкая масса при рождении
Пурпура - типичны петехии
Менингоэнцефалит
Гепатит с желтухой,
спленомегалией,
• Пневмония
• Изменения костей
• Нарушения
дерматоглифики
Лекция 17
32
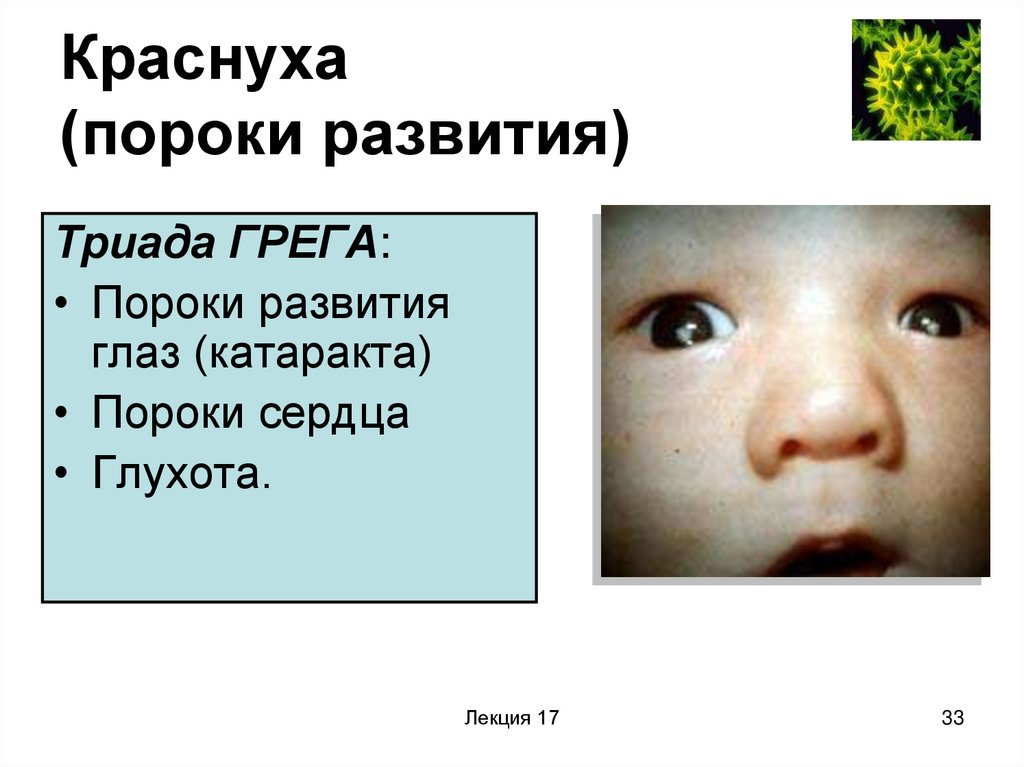
33. Краснуха (пороки развития)
Триада ГРЕГА:• Пороки развития
глаз (катаракта)
• Пороки сердца
• Глухота.
Лекция 17
33
34. Краснуха (диагностика)
Иммуноферментный анализ
Латекс-аглютинация
Метод фиксации IgM-антител
Непрямой радиоиммунный
анализ
Лекция 17
34
35. Краснуха (терапия)
• Симптоматическоелечение
• Прерывание
беременности на
любом сроке!
Лекция 17
35
36. Краснуха (пассивная профилактика)
• Возможна прибеременности
• Проводится до появления
высыпаний
– Человеческий
иммуноглобулин
Полностью не
предотвращает
возможность аномалий
развития
• 25 мл в 100 мл 5% глюкозы
в/в 3-5 раз
Лекция 17
36
37. Герпес (HVS)
• Невынашиваниебеременности
• Инфицирование
плода
– Трансплацентарно
– Интранатально
Лекция 17
37
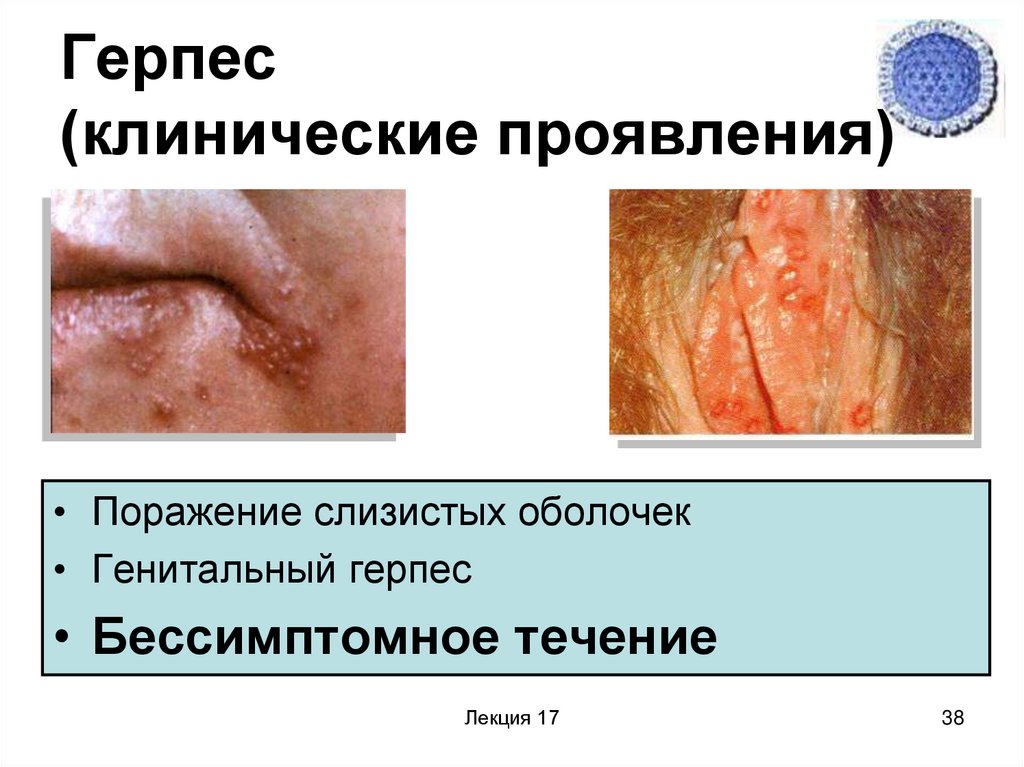
38. Герпес (клинические проявления)
• Поражение слизистых оболочек• Генитальный герпес
• Бессимптомное течение
Лекция 17
38
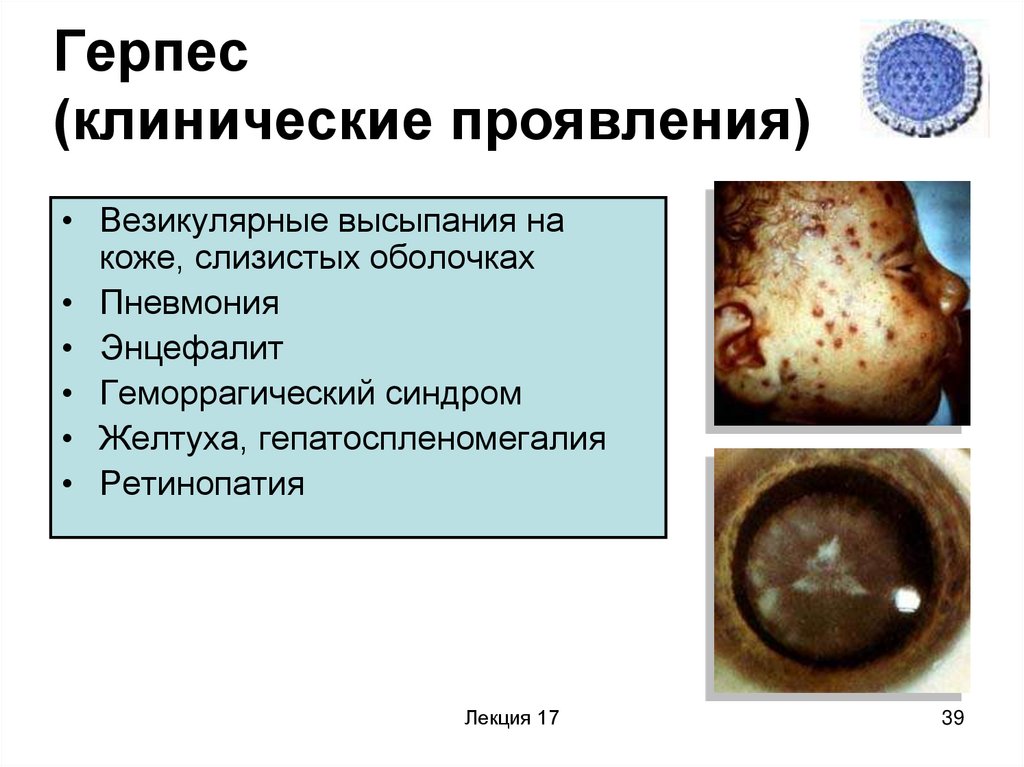
39. Герпес (клинические проявления)
• Везикулярные высыпания накоже, слизистых оболочках
• Пневмония
• Энцефалит
• Геморрагический синдром
• Желтуха, гепатоспленомегалия
• Ретинопатия
Лекция 17
39
40. Герпес (пороки развития)
• Гипоплазия конечностей (фокомелия)• Микроцефалия (гидроцефалия)
Лекция 17
40
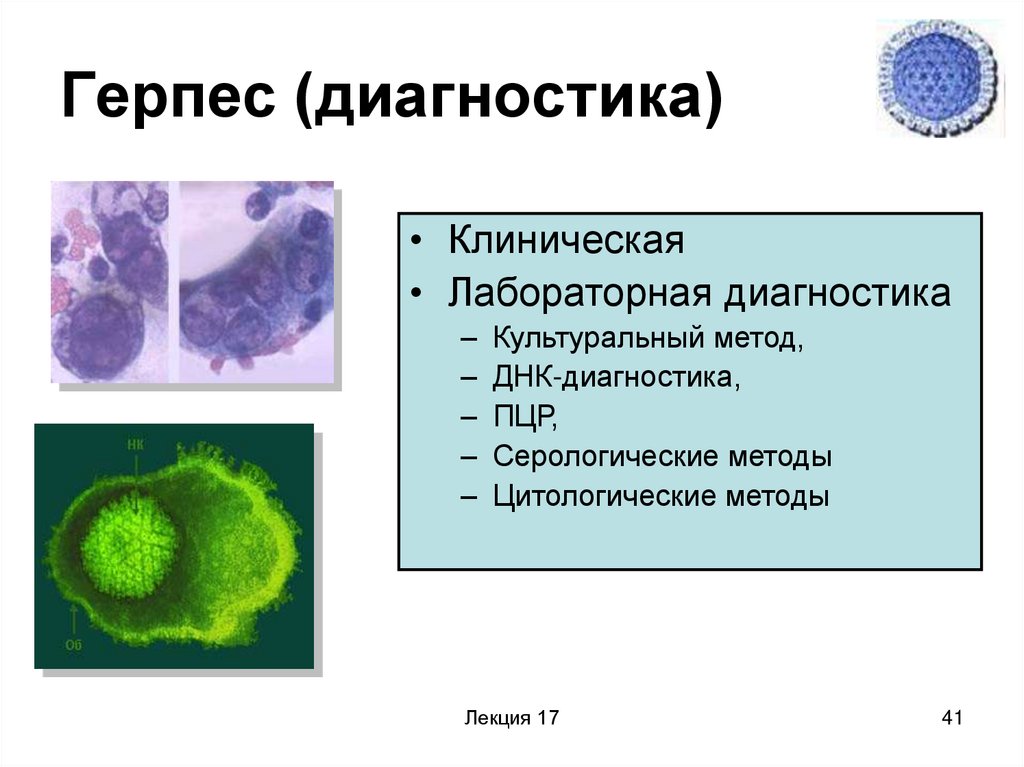
41. Герпес (диагностика)
• Клиническая• Лабораторная диагностика
–
–
–
–
–
Культуральный метод,
ДНК-диагностика,
ПЦР,
Серологические методы
Цитологические методы
Лекция 17
41
42. Герпес (лечение)
• Противовирусная терапия(местная и общая)
– Цитотект, Валтрекс, Ацикловир
• Иммунотерапия
– человеческий иммуноглобулин
– виферон
• Метаболическая терапия
– кокарбоксилаза, рибофлавин,
липоевая кислота, витамины и др.
Лекция 17
42
43. Герпес (показания к кесареву сечению)
• Первичное инфицирование женщины впоследний месяц беременности
• Наличие высыпаний генитального
герпеса накануне родов
• Выделение ВПГ из цервикального
канала накануне родов
• Тяжелое течение рецидивирующей
герпетической инфекции с наличием
резистентности к препаратам
ацикловира
За 10-14 дней до проведения кесарева сечения
назначается ацикловир в супрессивных дозах
Лекция 17
43
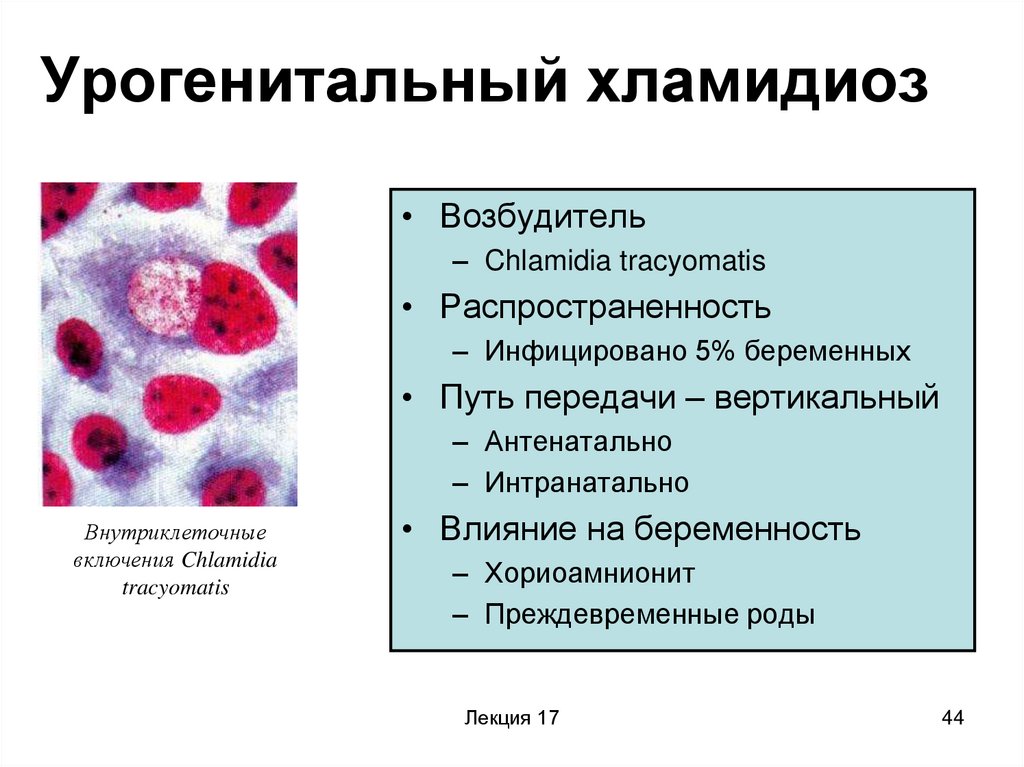
44. Урогенитальный хламидиоз
• Возбудитель– Chlamidia tracyomatis
• Распространенность
– Инфицировано 5% беременных
• Путь передачи – вертикальный
– Антенатально
– Интранатально
Внутриклеточные
включения Chlamidia
tracyomatis
• Влияние на беременность
– Хориоамнионит
– Преждевременные роды
Лекция 17
44
45. Хламидиоз (диагностика)
• Клиническая– Цервицит
• Лабораторная
– Культуральная
– ПЦР
– Серологическая
Лекция 17
45
46. Хламидиоз (влияние на плод)
• СЗВУ плода – 35%• Конъюнктивит – 50%
• Пневмония – 20%
Лекция 17
46
47. Хламидиоз (лечение во II и III триместре)
• Антибактериальная терапия – 14 дн.• Иммунокоррекция
• Местная терапия
– Антисептики
Контроль цервикального соскоба ПЦР и ПИФ
через 4 нед.
Лекция 17
47
48. Микоплазменная инфекция
• Возбудитель:– M. genitalium, M. hominis,
Ureaplasma urealiticum
• Распространенность:
– Инфицированы 15-40% беременных
• Путь передачи:
– Половой, вертикальный
(преимущественно интранатально)
• Клиника у беременной:
– Бессимптомное течение,
– Цервицит
• Диагностика:
– ПЦР
– Культурлиная
Лекция 17
48
49. Микоплазменная инфекция
• Влияние на плод:– Выявляются в
ассоциации с другими
патогенными или
условнопатогенными
микроорганизмами
Лекция 17
49
50. Микоплазменная инфекция
• Лечение проводят– при концентрации микоплазм более
1×104 КОЕ в исследуемом
материале
– при клинических проявлениях
инфекционно-воспалительных
процессов мочеполовых и других
органов
– при беременности у женщин с
отягощенным акушерским
анамнезом и фетоплацентарной
недостаточностью во время данной
беременности
Схемы и принципы терапии такие же, как и при хламидиозе.
Лекция 17
50
51. Токсоплазмоз
• Инфицировано до 40%беременных
• Путь передачи –
трансплацентарный
• Риск инфекции для плода
– 25% в первом триместре
– 65% во втором триместре
– 50% в третьем триместре
Лекция 17
51
52. Токсоплазмоз (клинические проявления)
• Манифестная форма 16,7 %инфицированных
• Манифестный токсоплазмоз у беременных
– Постепенное начало
– Увеличение и умеренная болезненность
периферических лимфатических узлов.
– Повышение температуры тела до
субфебрильных цифр, в течение 3-5 дней.
– Мезаденит, обычно сочетающийся с
увеличением селезенки.
– Миалгии и артралгии.
Лекция 17
52
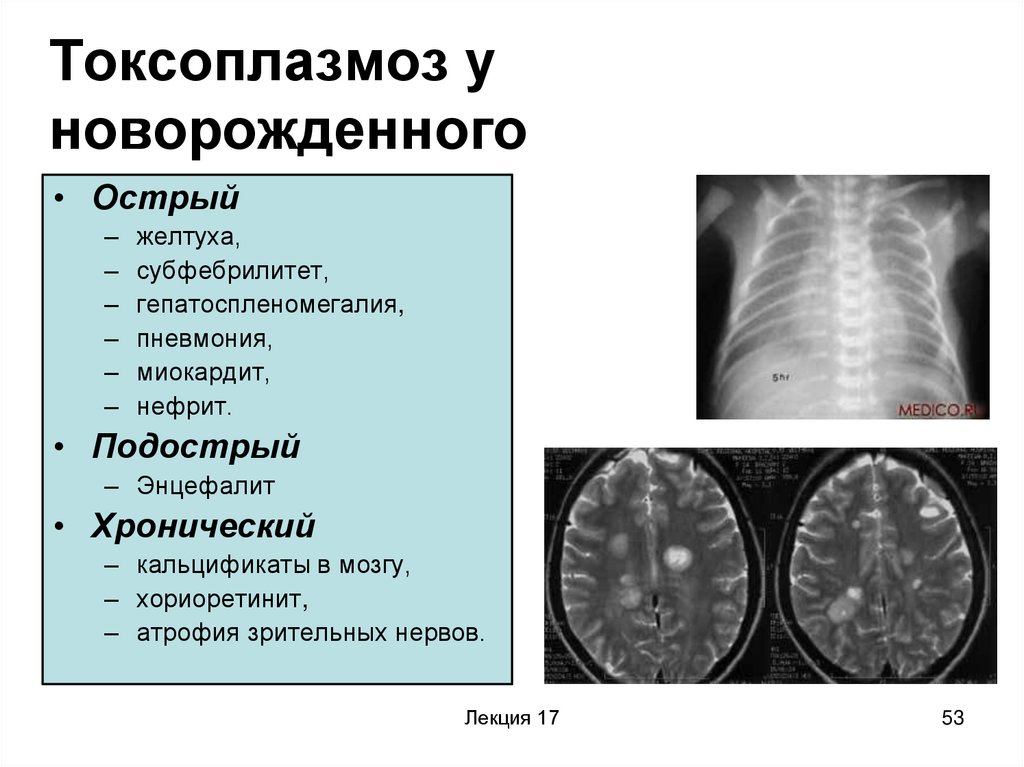
53. Токсоплазмоз у новорожденного
• Острый–
–
–
–
–
–
желтуха,
субфебрилитет,
гепатоспленомегалия,
пневмония,
миокардит,
нефрит.
• Подострый
– Энцефалит
• Хронический
– кальцификаты в мозгу,
– хориоретинит,
– атрофия зрительных нервов.
Лекция 17
53
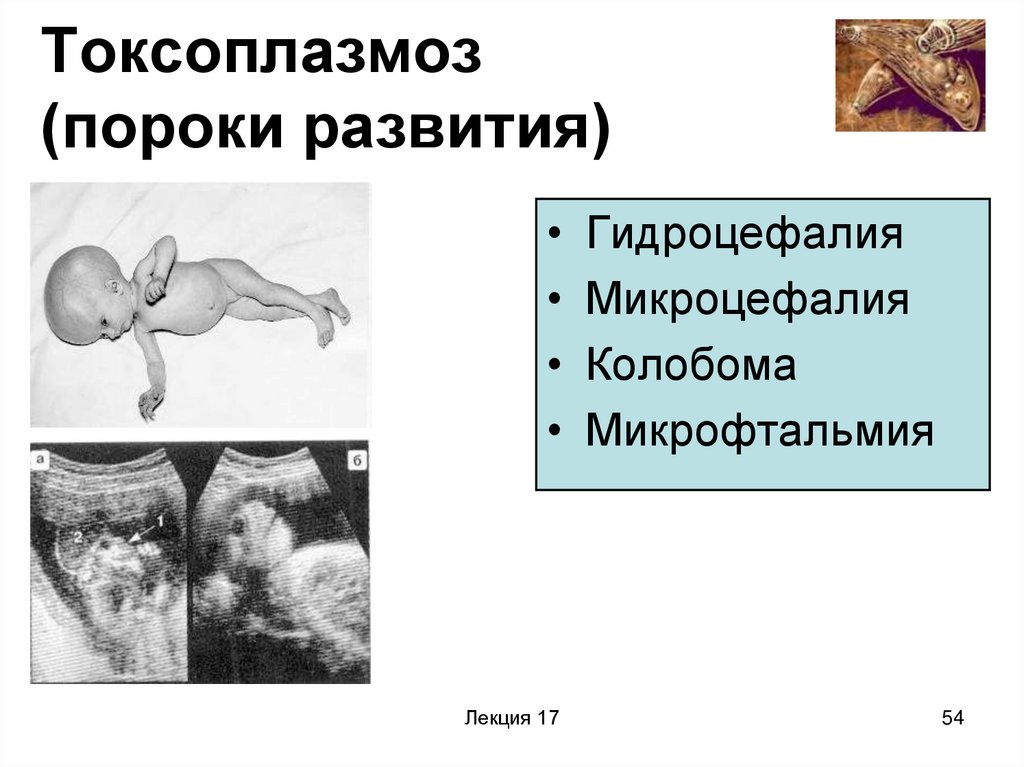
54. Токсоплазмоз (пороки развития)
Лекция 17
Гидроцефалия
Микроцефалия
Колобома
Микрофтальмия
54
55. Токсоплазмоз (диагностика)
• ИФА (модификации ELISA сопределением специфического Ig E)
• ПЦР (выявление антигенов T.gondii в
амниотической жидкости)
• ВКП с токсоплазмином (учет
нарастания активности антител)
Лекция 17
55
56. Токсоплазмоз (лечение)
• Этиотропное (после 12нед. беременности)
– антибиотики
– сульфаниламидные
препараты
Лекция 17
56
57. Профилактика ВУИ
• Соблюдение личной гигиены, гигиеныполовой жизни
• Лечение инфекционных заболеваний
матери
• Санация очагов инфекции
• Ограничение контакта с животными
• Соблюдение санитарно-гигиенических
требований в родильном доме
Лекция 17
57
58.
Лекция 1758

































 medicine
medicine








