Similar presentations:
Инфекции мочевыводящих путей
1. ФГБОУ ВО Астраханский ГМУ Минздрава России Кафедра факультетской педиатрии
Инфекция мочевыводящих путейРазработчик: доцент кафедры
факультетской педиатрии
к. м. н. Енгибарян К.
23.04.2020
2. Инфекции мочевыводящих путей
Инфекции мочевыводящихпутей – это
воспалительные
заболевания
мочевыделительной
системы человека,
вызываемые
инфекционными
микроорганизмами,
имеющие
рецидивирующее течение с
возможным развитием
осложнений.
3. Инфекции мочевыводящих путей
Инфекция мочевыводящих путей у детей –общее понятие, обозначающее
воспалительные процессы в различных
отделах мочевого тракта:
инфекции верхних мочевыводящих путей
(пиелит, пиелонефрит, уретерит)
нижних мочевыводящих путей
(цистит, уретрит).
4. Распространенность
Распространенность инфекциймочевыводящих путей зависит от возраста и
пола:
среди новорожденных и грудных детей чаще
болеют мальчики
а в возрасте от 2 до 15 лет – девочки.
5. Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры зависит от :пола
возраста ребенка
условий инфицирования
состояния микробиоценоза кишечника
общего иммунитета.
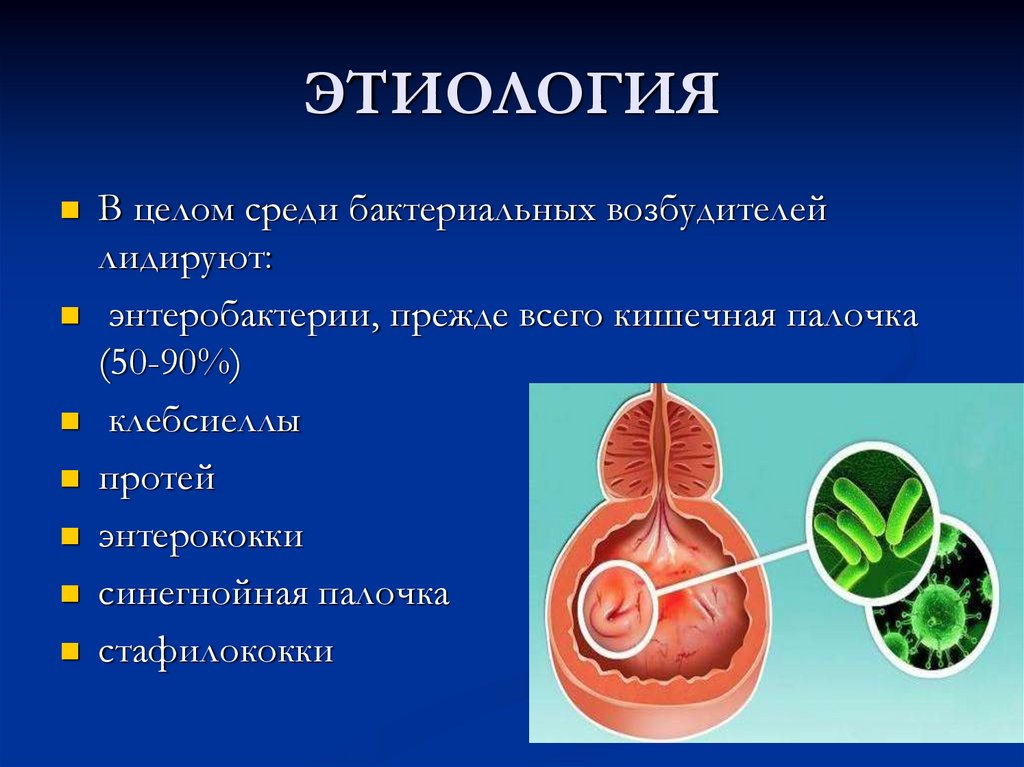
6. ЭТИОЛОГИЯ
В целом среди бактериальных возбудителейлидируют:
энтеробактерии, прежде всего кишечная палочка
(50-90%)
клебсиеллы
протей
энтерококки
синегнойная палочка
стафилококки
7. ЭТИОЛОГИЯ
Стрептококкихламидии
микоплазма
уреаплазма
вирусная инфекция
(инфицирование вирусами Коксаки, гриппа,
аденовирусами, вирусом простого герпеса I и
II типа, цитомегаловирусом)
8. Предрасполагающие факторы
1. К развитию инфекции мочевыводящих путейпредрасполагают состояния, сопровождающиеся
нарушением уродинамики:
нейрогенный мочевой пузырь,
мочекаменная болезнь,
дивертикулы мочевого пузыря,
пузырно-мочеточниковый рефлюкс, пиелоэктазия,
гидронефроз,
поликистоз почек,
дистопия почки,
уретероцеле,
фимоз у мальчиков,
синехии половых губ у девочек.
9. Предрасполагающие факторы
2. На фоне заболеваний ЖКТ:дисбактериоза, запоров, колита, кишечных
инфекций и др.
3. Обменные нарушения
(дисметаболическая нефропатия глюкозурия
и др.)
10. Предрасполагающие факторы
4. При недостаточной гигиене наружныхполовых органов, неправильной технике
подмывания ребенка
5. Лимфогенным и гематогенным
путями, при проведении медицинских
манипуляций (катетеризации мочевого
пузыря).
11. Классификация инфекции мочевыводящих путей у детей
По локализации воспалительного процессавыделяют:
инфекции верхних отделов мочевыводящих
путей - почек (пиелонефрит, пиелит),
мочеточников (уретерит) и
нижних отделов - мочевого пузыря (цистит)
и уретры (уретрит)
12. Классификация ИМП у детей
По периоду заболевания инфекциимочевыводящих путей у детей разделяют:
на первый эпизод (дебют) и
рецидив.
Течение рецидивирующей инфекции
мочевыводящих путей у детей может
поддерживаться персистированием
возбудителя или реинфекцией.
13. Классификация ИМП у детей
По выраженности клинических симптомовразличают:
нетяжелые и тяжелые инфекции мочевыводящих
путей
При нетяжелом течении температурная реакция
умеренная, дегидратация незначительна, ребенок
соблюдает режим лечения.
Тяжелое течение инфекции мочевыводящих путей
у детей сопровождается высокой лихорадкой,
упорной рвотой, выраженной дегидратацией,
сепсисом.
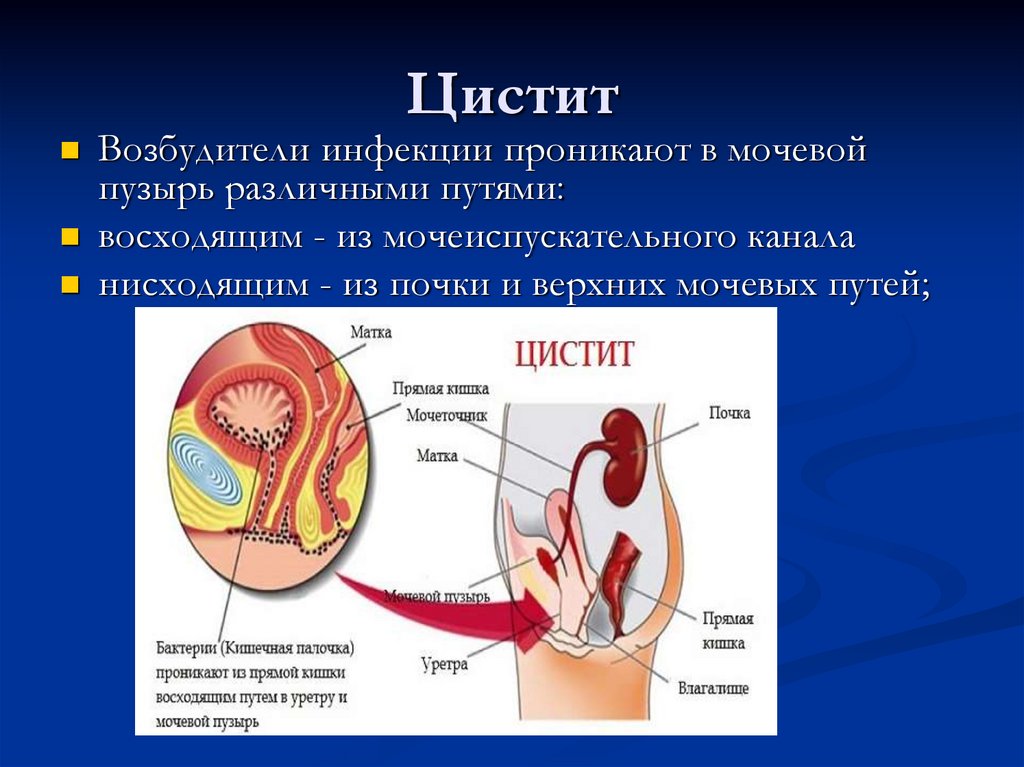
14. Цистит
Цистит — это воспалительное заболеваниеслизистой и подслизистого слоя мочевого пузыря.
Цистит является одним из наиболее часто
встречающихся инфекции мочевыводящих путей
(ИМВП) у детей.
15. Цистит
В грудном возрасте и мальчики и девочки болеют циститомодинаково, а в более старшем возрасте девочки подвержены
этому заболеванию гораздо чаще.
Сравнительно высокая частота встречаемости цистита у
девочек обусловлена:
анатомо-физиологическими особенностями
мочеиспускательного канала (близость к естественным
резервуарам инфекции (анус, влагалище), короткая уретра у
девочек);
наличием сопутствующих гинекологических заболеваний
(вульвитов, вульвовагинитов), обусловленных
гормональными и иммунологическими нарушениями
растущего женского организма;
эндокринными дисфункциями.
16. Цистит
Возбудители инфекции проникают в мочевойпузырь различными путями:
восходящим - из мочеиспускательного канала
нисходящим - из почки и верхних мочевых путей;
17.
лимфогенным - из соседних тазовыхорганов;
гематогенным - при септическом процессе;
контактным - при попадании
микроорганизмов через стенку мочевого
пузыря из расположенных рядом очагов
воспаления.
18. ЭТИОЛОГИЯ
Основными возбудителями цистита у детейявляются бактерии. Вирусное и грибковое
поражение встречается крайне редко.
Среди наиболее часто высеваемых бактерий
выделяются:
Стафилококк;
Хламидии;
Кишечная палочка;
Уреаплазма;
Стрептококк;
Протей.
19. Группу риска по развитию цистита грибковой этиологии составляют дети:
с иммунодефицитными состояниями;длительно получающие антибактериальную
терапию;
с врожденными пороками мочевой системы;
после оперативных вмешательств.
20. Факторы неинфекционных циститов
- обменные нарушения (оксалатно-кальциевая,уратная, фосфатная кристаллурия),
применение лекарственных препаратов
(уротропина, сульфаниламидов и др.).
-применения цитостатических препаратов
(циклофосфамид).
-радиация, токсические, химические и
физические (охлаждение, травма) факторы
21.
Спорным представляется вопрос о значениивирусов в этиологии острого цистита. В
настоящее время признается роль вирусов в
развитии геморрагического цистита. При
аденовирусной, герпетической,
парагриппозной инфекции вирусы чаще
играют роль фактора, предрасполагающего к
нарушениям микроциркуляции, с
последующим развитием бактериального
воспаления.
22. Патогенез
Мочевая система здоровых детей очищаетсяметодом поверхностного тока сверху вниз.
Слизистая оболочка мочевого пузыря в высокой
степени устойчива к инфекциям.
В противоинфекционной защите слизистой
мочевого пузыря принимают участие
периуретральные железы, вырабатывающие слизь,
обладающую бактерицидным действием, которая
покрывает тонким слоем эпителий уретры.
Мочевой пузырь очищается от микрофлоры путем
регулярного ее «вымывания» с мочой.
23. Патогенез
В случае прерывания мочеиспускания наблюдаетсянедостаточное очищение мочевого пузыря от
бактерий.
Данный механизм наиболее часто срабатывает при
нейрогенной дисфункции мочевого пузыря, когда
оставшаяся часть бактерий в уретре может
перемещаться в вышележащие отделы.
Наиболее «инфицированным» участком мочевой
системы является дистальный отдел уретры
24. Условия, необходимые для предохранения мочевого пузыря от развития микробно-воспалительного процесса:
Условия, необходимые для предохранениямочевого пузыря от развития микробновоспалительного процесса:
"регулярное" и полное опорожнение мочевого
пузыря;
анатомическая и функциональная сохранность
детрузора;
целостность эпителиального покрова мочевого
пузыря;
достаточная местная иммунологическая защита
(нормальный уровень секреторного
иммуноглобулина А, лизоцима, интерферона и др.).
25. Условия, необходимые для предохранения мочевого пузыря от развития микробно-воспалительного процесса:
Условия, необходимые для предохранениямочевого пузыря от развития микробновоспалительного процесса:
для возникновения цистита недостаточно
присутствия только микроба, необходимо наличие
структурных, морфологических и функциональных
изменений со стороны мочевого пузыря.
Бактериальная «обсемененность» мочевого пузыря
является только предпосылкой к воспалению,
реализация же его происходит при нарушении
структуры и функции мочевого пузыря.
26. Факторы риска развития цистита у детей.
27. Классификация циститов у детей
28. Классификация циститов у детей
Воспалительный процесс слизистоймочевого пузыря может быть очаговым и
тотальным (диффузным). Если в
патологический процесс вовлечена шейка
мочевого пузыря, то цистит называют
шеечным, при патологии в области
треугольника Льето — тригонитом.
29. Классификация циститов у детей
При остром катаральном цистите слизистаяотечная гиперемирована. Кровеносные
сосуды расширены, повышена их
проницаемость. При поступлении в экссудат
большого количества эритроцитов
воспалительный процесс приобретает
геморрагический характер.
30. Классификация циститов у детей
При тяжелой форме цистита процессраспространяется на подслизистый слой,
вызывая отек, утолщение стенки мочевого
пузыря, образование гнойных инфильтратов.
Гнойно-воспалительный процесс,
захватывающий мышечный слой, нарушает
трофику слизистой оболочки и
подслизистого слоя, возникают гранулярные
и буллезные формы цистита.
31. Классификация циститов у детей
Первичный цистит возникает без предшествующихструктурно-функциональных повреждений
мочевого пузыря.
При этом большое значение имеют:
переохлаждение, гиповитаминоз (особенно
витамина А), частые вирусные инфекции у детей с
дисфункцией иммунитета.
Диагноз первичного цистита правомочен в тех
случаях, когда проведено тщательное обследование
ребенка, включая рентгеноурологическое и
уродинамическое исследования.
32. Классификация циститов у детей
В развитии вторичного цистита ведущая рольотводится неполному опорожнению мочевого
пузыря в результате механической и/или
функциональной обструкции, что формирует
образование остаточной мочи.
Большая часть хронического цистита у детей
обусловлена нейрогенной дисфункцией мочевого
пузыря.
У ряда больных вторичный цистит развивается на
фоне аномалии или порока развития мочевой
системы (дивертикулы мочевого пузыря, эктопия
устьев мочевого пузыря и т. д.).
33. Классификация циститов у детей
По особенностям течения различают острыеи хронические циститы. При остром цистите
воспалительный процесс ограничивается
слизистой оболочкой и подслизистым слоем
и морфологически характеризуется
катаральными и геморрагическими
изменениями.
34. Классификация циститов у детей
При хроническом процессе отмечаютсяболее глубокие структурные изменения
стенки мочевого пузыря с вовлечением
мышечного слоя (гранулярный, буллезный,
флегмонозный, некротический и др.). В
большинстве случаев при хроническом
цистите повреждаются все слои мочевого
пузыря.
35. Для диагностики острого и хронического цистита у детей имеют значение:
уточнение жалоб больного;изучение анамнеза заболевания и жизни,
включая данные родословной;
анализ характера клинических проявлений;
характеристика мочевого синдрома;
данные ультразвукового и
рентгеноурологического обследования;
результаты цистоскопического исследования.
36. Клиника
Клинические проявления цистита зависят отформы и характера течения заболевания.
37.
Острый цистит начинается с расстройствамочеиспускания.
Появляются императивные позывы к
мочеиспусканию каждые 10—20—30 мин.
38.
Частота мочеиспускания зависит оттяжести воспалительного процесса.
Расстройства мочеиспускания при
остром цистите объясняются
повышением рефлекторной
возбудимости мочевого пузыря,
сдавлением нервных окончаний.
39. Клиника
Дети старшего возраста отмечают боли внизу живота, в надлобковой области с
иррадиацией в промежность,
усиливающиеся при пальпации и
наполнении мочевого пузыря. В конце акта
мочеиспускания может наблюдаться боль в
основании мочевого пузыря, уретры.
40. Клиника
Интенсивность болевого синдромапропорциональна распространенности
воспалительного процесса (сильные боли
возникают при вовлечении в воспалительный
процесс треугольника Льето).
Иногда наблюдается недержание мочи.
Нередко при сокращении детрузора выделяются
капельки свежей крови (так называемая
«терминальная» гематурия)
41. Клиника
У детей раннего возраста клиника острого циститанеспецифична.
Типично: острое начало, беспокойство, плач во
время мочеиспускания, его учащение. В связи с
ограниченными возможностями детей раннего
возраста к локализации инфекционного процесса
часто наблюдается распространение микробновоспалительного процесса в верхние мочевые пути,
появляются общие симптомы в виде токсикоза,
лихорадки.
42. Клиника
Подобная симптоматика часто отсутствует удетей старшего возраста, у которых при
цистите общее состояние нарушается
незначительно. Как правило, отсутствуют
признаки интоксикации, повышение
температуры, что обусловлено
особенностями кровоснабжения слизистого
и подслизистого слоя мочевого пузыря.
43. Клиника
Вследствие спазма наружного уретральногосфинктера и мышц тазового дна у детей раннего и
старшего возраста может наблюдаться
рефлекторная задержка мочеиспускания, нередко
ошибочно принимаемая врачами за острую
почечную недостаточность (ОПН).
В таких ситуациях исключить ОПН помогает
отсутствие нарушения азотовыделительной
функции почек. Дети старшего возраста жалуются
на боли в области промежности, заднем проходе.
44. ДИАГНОСТИКА
Островоспалительные изменения вклиническом анализе крови при
неосложненном цистите встречаются очень
редко (в основном у детей раннего возраста),
а при осложненном цистите они зависят от
того, присоединился пиелонефрит или нет.
45. ДИАГНОСТИКА
Мочевой синдром при циститехарактеризуется лейкоцитурией
нейтрофильного характера (от 10—12 клеток
до количества, покрывающего все поля
зрения), эритроцитурией разной степени
выраженности (чаще терминальной, вплоть
до макрогематурии), наличием переходного
эпителия и бактериурии. Как правило, у
больных с хроническим циститом
наблюдается высокая степень бактериурии.
46. ДИАГНОСТИКА
При геморрагическом цистите мочаприобретает цвет «мясных помоев». В ряде
случаев для уточнения источника
лейкоцитурии проводится двухстаканная
проба, определение «активных» лейкоцитов и
«бактерий, покрытых антителами». С этой же
целью показана консультация гинеколога.
47. ДИАГНОСТИКА
Протеинурия, как правило, при изолированномцистите отсутствует либо оказывается минимальной
за счет присутствия в моче форменных элементов.
При сочетании с пиелонефритом выраженность
протеинурии зависит от степени поражения
тубулярного эпителия. Характерным для цистита
является большое количество слизи в моче; для
острого цистита — присутствие в моче большого
количества клеток плоского эпителия.
48. ДИАГНОСТИКА
Диагностику ребенка с острым циститомцелесообразно начинать с ультразвукового
исследования, которое проводят на фоне
«физиологически наполненного» мочевого
пузыря. Оценивают состояние детрузора до
и после микции. Для цистита характерным
является обнаружение утолщения слизистой
и значительного количества «эхонегативной»
взвеси.
49. ДИАГНОСТИКА
При остром цистите рентгеноурологическоеобследование не показано.
Эндоскопия мочевого пузыря позволяет оценить
степень и характер поражения слизистой.
Данное обследование необходимо осуществлять в
период стихания воспалительного процесса или
ремиссии — при подозрении на хронический
цистит. Детям раннего возраста цистоскопия
проводится под наркозом. Функциональные
исследования мочевого пузыря в острый период
цистита не проводятся.
50. ЛЕЧЕНИЕ
При остром цистите рекомендуется:постельный режим. Необходим покой, способствующий
уменьшению дизурических явлений и нормализации
функции мочевого пузыря и мочевой системы в целом.
Показаны общее согревание больного и местные тепловые
процедуры. На область мочевого пузыря можно применять
сухое тепло.
Эффективны «сидячие» ванны при температуре +37,5°С с
раствором трав, обладающих антисептическим действием
(ромашка, зверобой, шалфей).
Ни в коем случае не следует принимать горячие ванны, так
как тепло высоких температур может вызвать
дополнительную гиперемию с нарушением
микроциркуляции в мочевом пузыре.
51. ЛЕЧЕНИЕ
Пища не должна быть раздражающей, целесообразноисключить все острые, пряные блюда и специи.
Показаны молочно-растительные продукты, фрукты,
богатые витаминами.
Целесообразно использование в питании больных
циститом йогуртов, обогащенных лактобактериями, которые
способны, благодаря свойствам адгезии к слизистой
урогенитального тракта, предотвращать рецидивирование
микробно-воспалительного процесса в мочевых путях у
ребенка.
Эффективно применение морса из клюквы, брусники.
52. ЛЕЧЕНИЕ
Питьевой режим определяется потребностью больного.При остром цистите лучше рекомендовать обильное питье
(на 50% выше от долженствующего объема), которое
увеличивает диурез, способствует вымыванию продуктов
воспаления из мочевого пузыря.
Суточное количество жидкости распределяется равномерно
в течение дня.
Увеличение питьевого режима при остром цистите лучше
рекомендовать после снятия болевого синдрома.
Показаны слабощелочные минеральные воды, морсы, слабо
концентрированные компоты.
53. ЛЕЧЕНИЕ
Прием минеральной воды (типа «Славяновской», «Смирновской» и др.),оказывает влияние на обмен веществ, обладает слабым
противовоспалительным и спазмолитическим действием, изменяет рН
мочи.
Можно использовать минеральную воду из Словении — «Донат Mg»
при циститах, развившихся на фоне метаболических нарушений
(фосфатурии, оксалурии, нарушении пуринового обмена).
Лечебные минеральные воды для приема внутрь при цистите должны
иметь минерализацию не менее 2 г/л.
Вода принимается в теплом виде, без газа.
Минеральная вода дозируется из расчета 3–5 мл/кг массы на прием или:
детям в возрасте 6-8 лет - от 50 до 100 мл;
в возрасте 9-12 лет - 120-150 мл;
детям старше 12 лет - по 150-200 мл на прием.
54. ЛЕЧЕНИЕ
Воду при циститах обычно пьют три раза вдень за 1 ч до еды. Прием минеральной воды
у больных циститом обеспечивает режим
частого мочеиспускания, предотвращающий
скопление «инфицированной» мочи, и тем
самым способствует уменьшению
раздражающего действия на «воспаленную»
слизистую мочевого пузыря, «вымыванию»
продуктов воспаления из мочевого пузыря.
55. ЛЕЧЕНИЕ
Терапия острого цистита у детей должнабыть направлена на:
устранение болевого синдрома;
нормализацию расстройств мочеиспускания;
ликвидацию микробно-воспалительного
процесса в мочевом пузыре.
56. ЛЕЧЕНИЕ
Медикаментозное лечение острого циститавключает применение: спазмолитических
уросептических
антибактериальных средств.
При болевом синдроме показано
применение но-шпы, белладонны,
папаверина внутрь или наружно в свечах,
баралгина.
57. ЛЕЧЕНИЕ
Основой лечения острого цистита у детей являетсяантибактериальная терапия, которую до получения
результатов бактериологического исследования
обычно проводят эмпирически, базируясь на
знании наиболее вероятных возбудителей при
данном заболевании.
Однако с учетом роста резистентности микробной
флоры к антибактериальным препаратам, терапия
не должна проводиться без бактериологического
контроля.
58. ЛЕЧЕНИЕ
С этой целью необходим посев мочи через два-тридня после начала терапии.
При цистите целесообразно использование
пероральных антимикробных препаратов,
выводящихся преимущественно через почки и
создающих максимальную концентрацию в
мочевом пузыре.
Выбор антибактериальных препаратов
определяется тяжестью состояния больного, его
возрастом и характером течения цистита.
59. ЛЕЧЕНИЕ
В «Федеральном руководстве для врачей поиспользованию лекарственных средств в
России» в качестве основных
антибактериальных средств при остром
цистите у детей рекомендуются следующие
препараты:
60. Препараты выбора для лечения острого цистита у детей
Амоксициллин/клавуланатПероральные цефалоспорины 2-3 поколения
(цефуроксим аксетил (зиннат), цефаклор
(цеклор, альфацет, тарацеф, верцеф),
цефтибутена (цедекс)
Монурал (фосфомицина трометамол)
Ко-тримоксазол
Налидиксовая кислота
Нитрофурантион
61. ЛЕЧЕНИЕ
Основным критерием продолжительностиантибиотикотерапии при остром цистите является
преморбидное состояние больного, наличие или отсутствие
факторов риска осложнения микробно-воспалительного
процесса.
Минимальный курс лечения острого цистита должен
составлять не менее семи дней.
Лечение одной дозой препарата (например, ко-тримоксазол
однократно) у детей не оправдано, за исключением
назначения монурала, который обеспечивает ликвидацию
клинических проявлений заболевания и бактериурии при
применении препарата однократно внутрь.
62. ЛЕЧЕНИЕ
Дополнительным методом лечения острого циститау детей является фитотерапия.
В ходе лечения применяют травы, обладающие
антимикробным, дубящим, регенерирующим и
противовоспалительным действием.
Настои и отвары из растений могут быть
использованы либо в качестве самостоятельных
лекарственных средств, либо вместе с другими
препаратами.
63. ЛЕЧЕНИЕ
Состав необходимых сборов зависит отвыраженности клинических симптомов
цистита, периода заболевания (обострение,
стихание, ремиссия) и наличия или
отсутствия бактериурии.
Разумный выбор фитосредств способствует
более быстрой ликвидации воспалительного
процесса в мочевом пузыре и позволяет
добиться длительной ремиссии.
64. ЛЕЧЕНИЕ
Фитотерапию проводят в острый периодпосле уменьшения дизурических
расстройств, в это время рекомендуется
обильное питье в объеме до 1-1,5 л.
Местно применяются «сидячие» ванны из
трав: душица, лист березы, шалфей,
ромашка, липовый цвет, сушеница болотная.
65. Профилактика
Профилактика цистита предусматриваетмеры, направленные: на повышение
защитных сил детского организма
своевременное лечение острых
инфекционных заболеваний.
соблюдение правил личной гигиены.
66. Прогноз
Прогноз при остром цистите обычноблагоприятный и зависит от
своевременности начатого лечения.
В случае развития цистита у детей с
эндогенными факторами риска заболевание
нередко принимает хроническое течение.































































 medicine
medicine