Similar presentations:
Синдром диабетической стопы. Этиология и патогенез
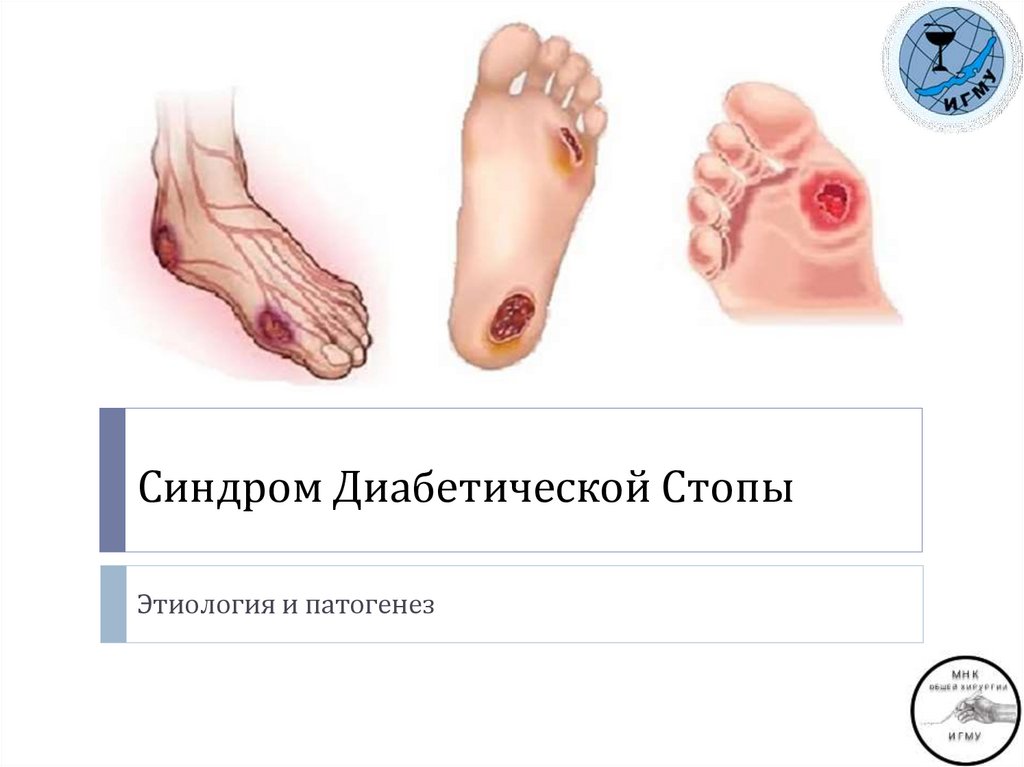
1. Синдром Диабетической Стопы
Этиология и патогенез2. Диабетическая полинейропатия
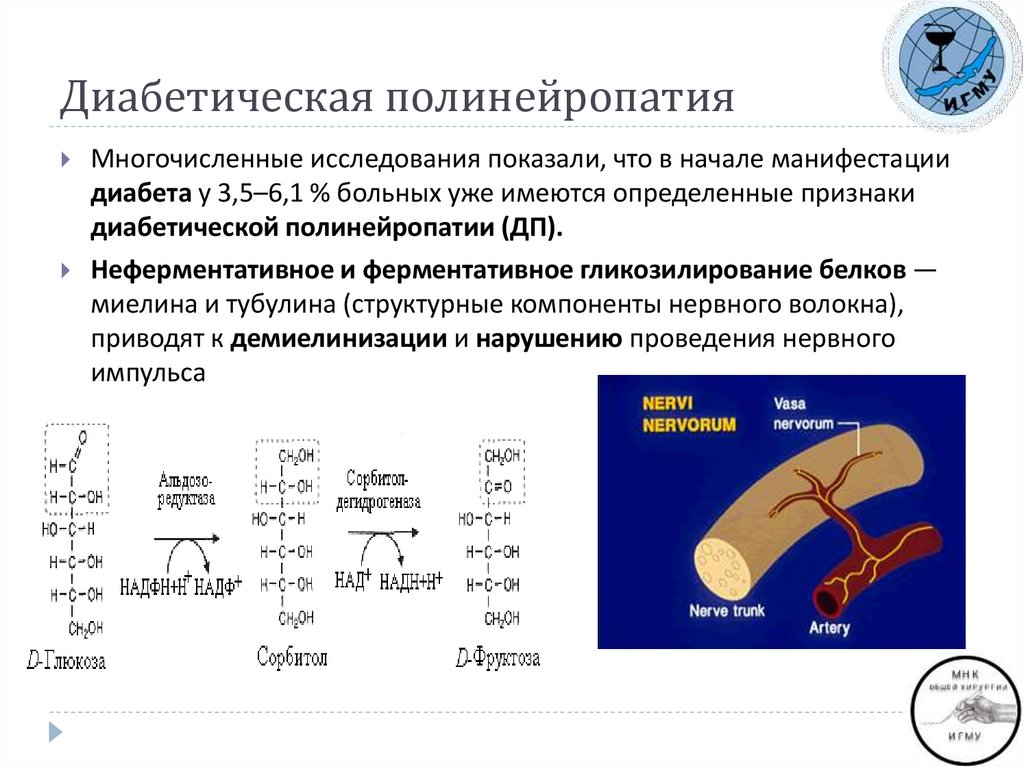
Многочисленные исследования показали, что в начале манифестациидиабета у 3,5–6,1 % больных уже имеются определенные признаки
диабетической полинейропатии (ДП).
Неферментативное и ферментативное гликозилирование белков —
миелина и тубулина (структурные компоненты нервного волокна),
приводят к демиелинизации и нарушению проведения нервного
импульса
3. Диабетическая полинейропатия
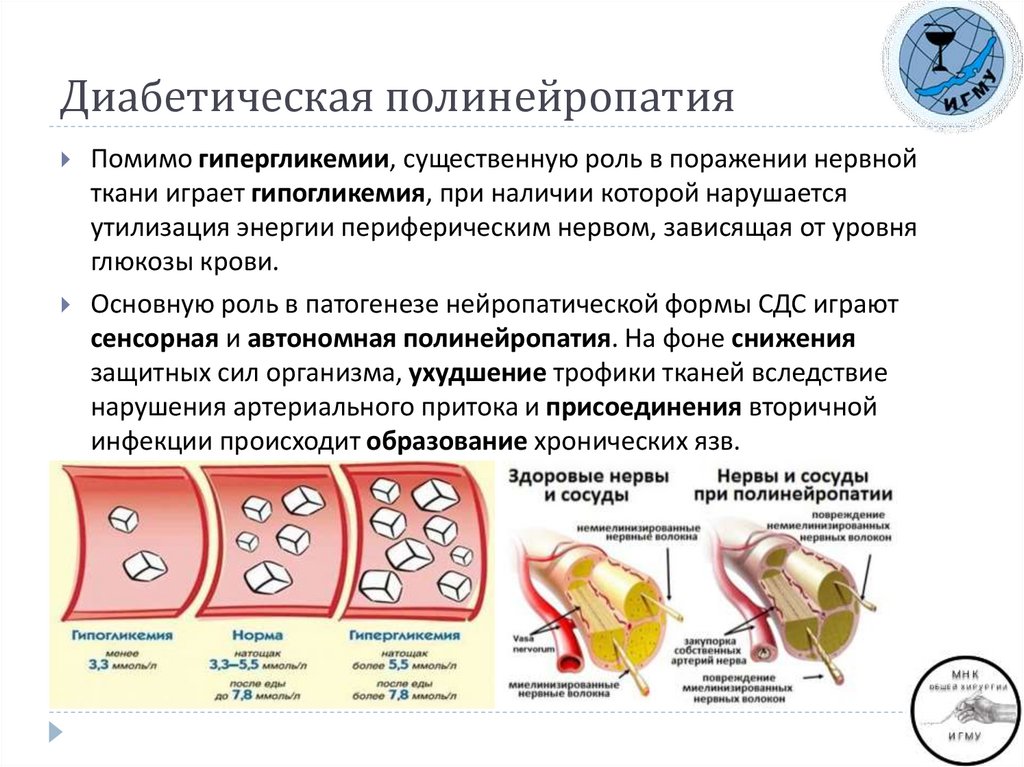
Помимо гипергликемии, существенную роль в поражении нервнойткани играет гипогликемия, при наличии которой нарушается
утилизация энергии периферическим нервом, зависящая от уровня
глюкозы крови.
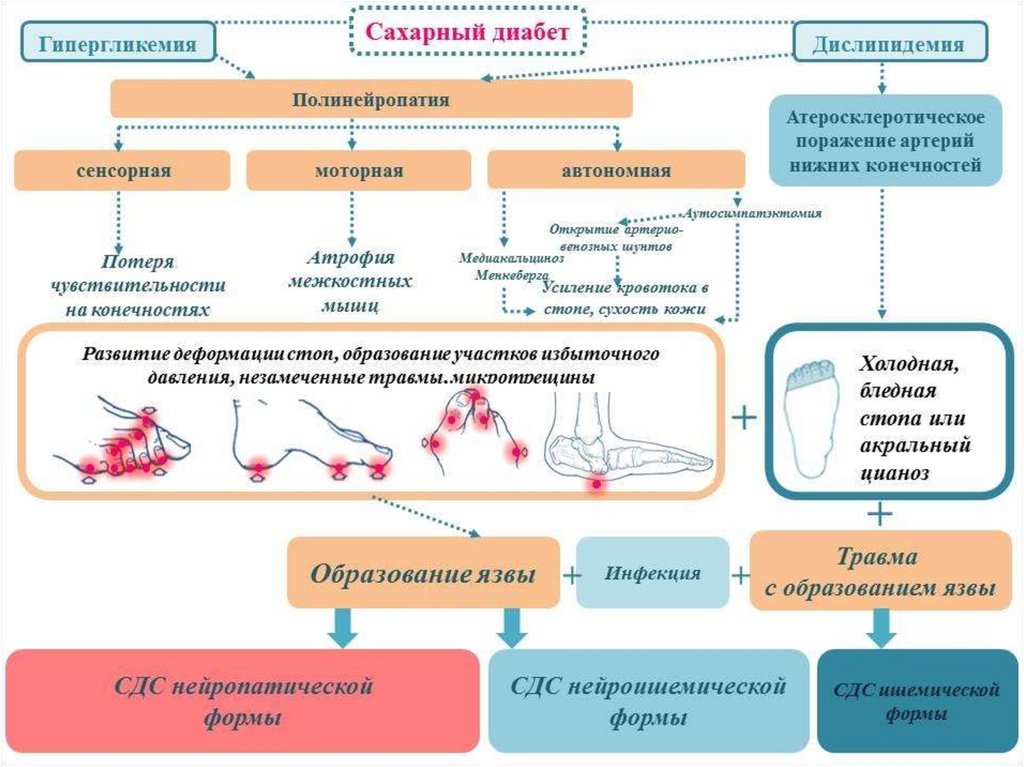
Основную роль в патогенезе нейропатической формы СДС играют
сенсорная и автономная полинейропатия. На фоне снижения
защитных сил организма, ухудшение трофики тканей вследствие
нарушения артериального притока и присоединения вторичной
инфекции происходит образование хронических язв.
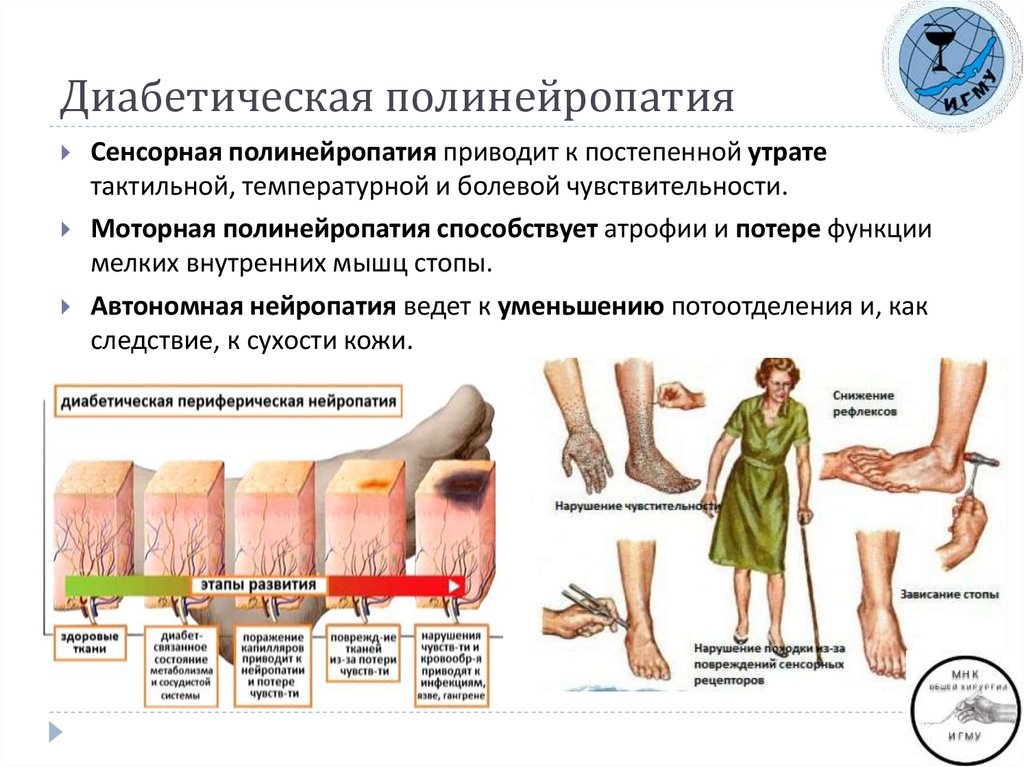
4. Диабетическая полинейропатия
Сенсорная полинейропатия приводит к постепенной утратетактильной, температурной и болевой чувствительности.
Моторная полинейропатия способствует атрофии и потере функции
мелких внутренних мышц стопы.
Автономная нейропатия ведет к уменьшению потоотделения и, как
следствие, к сухости кожи.
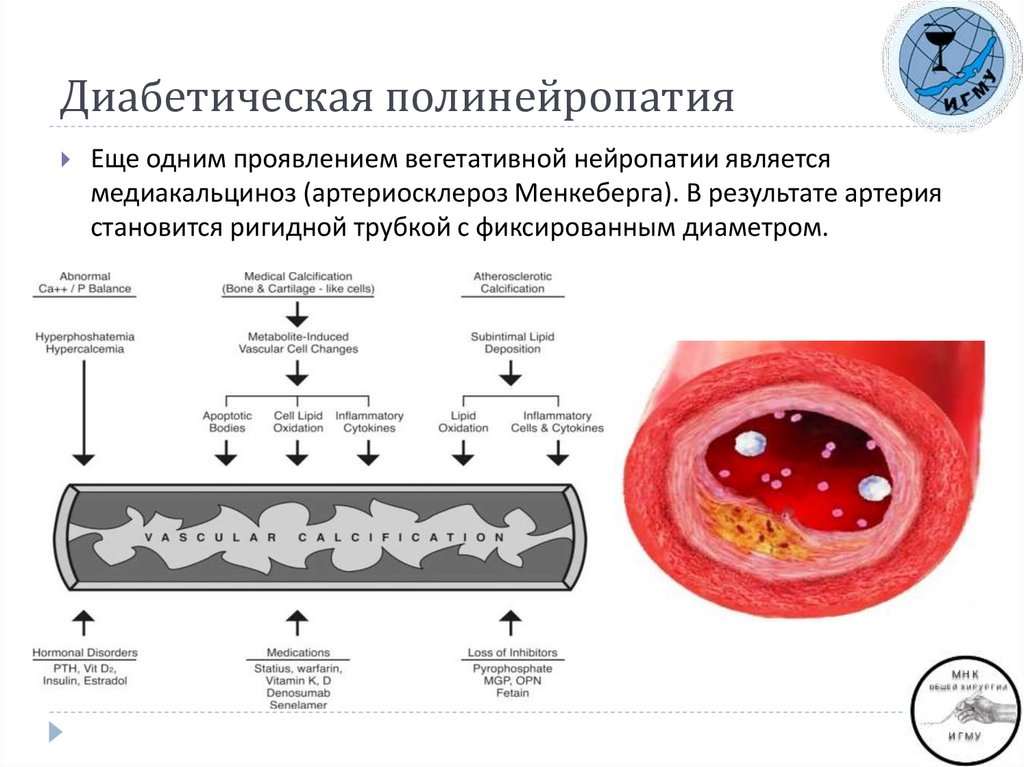
5. Диабетическая полинейропатия
Еще одним проявлением вегетативной нейропатии являетсямедиакальциноз (артериосклероз Менкеберга). В результате артерия
становится ригидной трубкой с фиксированным диаметром.
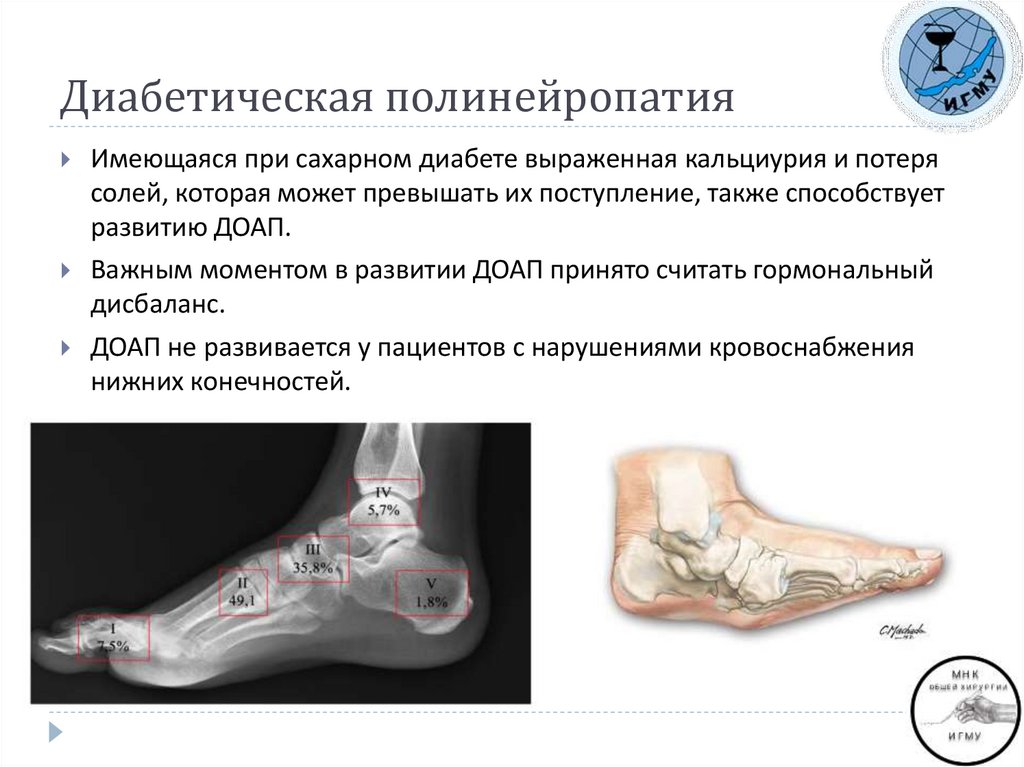
6. Диабетическая полинейропатия
Имеющаяся при сахарном диабете выраженная кальциурия и потерясолей, которая может превышать их поступление, также способствует
развитию ДОАП.
Важным моментом в развитии ДОАП принято считать гормональный
дисбаланс.
ДОАП не развивается у пациентов с нарушениями кровоснабжения
нижних конечностей.
7. Диабетическая ангиопатия
Характер поражения артерий крупного и среднего калибра при СДпрактически не отличается от атеросклеротического, которое имеет
место у пациентов без диабета. Однако сам атеросклероз при СД
имеет ряд особенностей:
1) развивается у пациентов в более молодом возрасте и быстро
прогрессирует;
2) имеет многосегментарный, часто двусторонний характер
поражения;
3) поражает дистальное периферическое русло (берцовые артерии,
артерии пальцев);
4) поражает коллатерали;
5) характерен быстрый кальциноз атеросклеротической бляшки,
развивающийся на фоне электролитных нарушений при хронической
почечной недостаточности;
6) развивается на фоне дисфункции vasa vasorum.
8. Диабетическая ангиопатия
Видимо, по крайней мере, 2 основных фактора участвуют в патогенезеангиопатий при СД: генетическая предрасположенность (вероятнее
всего, имеется полигенный тип передачи) и внешний фактор, в роли
которого выступает гипергликемия и связанный с ней каскад
метаболических, гормональных и реологических нарушений, включая
конечные продукты гликозилирования.
9. Диабетическая ангиопатия
Атеросклероз развивается как результат взаимодействия несколькихфакторов риска:
гиперлипидемия
дислипидемия
инсулиновая резистентность
гиперинсулинемия
гипертензия
повышенная агрегация тромбоцитов
повышение свертываемости крови
снижение фибринолиза
нарушение функции эндотелия сосудов
(наряду с углеводным) нарушение обмена липидов
нарушение регуляции тонуса сосудов и нарастание капиллярного
давления
10. Диабетическая ангиопатия
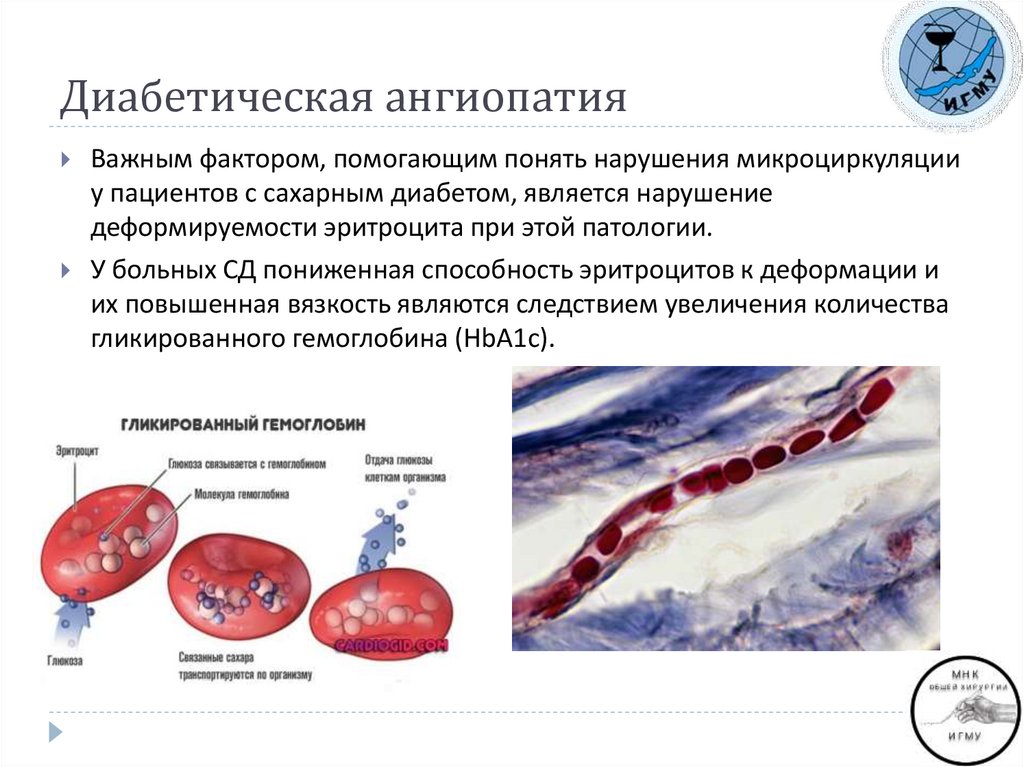
Важным фактором, помогающим понять нарушения микроциркуляцииу пациентов с сахарным диабетом, является нарушение
деформируемости эритроцита при этой патологии.
У больных СД пониженная способность эритроцитов к деформации и
их повышенная вязкость являются следствием увеличения количества
гликированного гемоглобина (HbА1с).
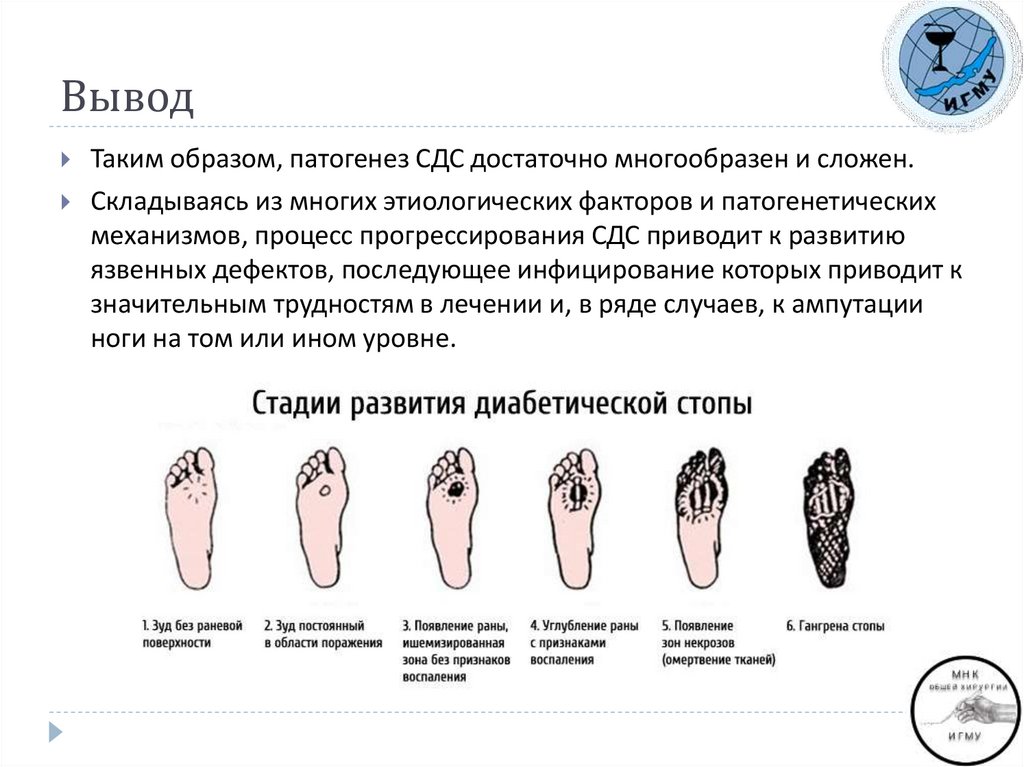
11. Вывод
Таким образом, патогенез СДС достаточно многообразен и сложен.Складываясь из многих этиологических факторов и патогенетических
механизмов, процесс прогрессирования СДС приводит к развитию
язвенных дефектов, последующее инфицирование которых приводит к
значительным трудностям в лечении и, в ряде случаев, к ампутации
ноги на том или ином уровне.


 medicine
medicine