Similar presentations:
Болезни перинатального периода
1. БОЛЕЗНИ ПЕРИНАТАЛЬНОГО ПЕРИОДА 1. Гестационный возраст и масса плода. 2. Родовая травма. 3. Гемолитическая болезнь
новорожденных4. Муковисцидоз.
5. Синдром внезапной смерти.
2. 1. Гестационный возраст и масса плода. Перинатальным периодом развития называют период с 22 полной недели внутриутробной жизни
плодадо 7 полных дней после
рождения ребенка.
3. Недоношенность. Недоношенными считаются дети, родившиеся ранее 37 недель и имеющие вес меньше 2500 г, а рост менее 45 см. Они
имеютхарактерные
морфологические признаки:
4. 1) кости черепа недостаточно окостеневшие, 2) ушные раковины мягкие, 3) на лице, плече, спине у них сохраняются пушковые
волоски (лануго),4) ногтевые пластинки
недоразвиты,
5. 5) у мальчиков яички не опущены в мошонку, 6) у девочек большие половые губы не прикрывают малые, 7) ядра окостенения в
эпифизахдлинных трубчатых костей
отсутствуют или недоразвиты (у
доношенного ядро окостенения
составляет 5-6 мм).
6. Переношенность. Переношенными считают новорожденных, родившихся в 42 недели и позже. При переношенной беременности плод может
расти, поэтомубольшой рост и вес плода
осложняет течение
беременности и родов.
7. Морфологические признаки переношенности: 1) отсутствует на коже сыровидная смазка, сухость, шелушение, иногда частичная
мацерация кожи,2) ядра окостенения появляются
в проксимальных эпифизах
большеберцовой и плечевой
кости, которые отсутствуют у
доношенных новорожденных.
8. Задержка внутриутробного роста (ЗВУР) диагностируют у детей, имеющих массу тела ниже 10 перцентилей для данного срока
беременности(перцентиль – это процент от
среднестатистической
величины веса младенца в
данный срок беременности).
9. Различают 2 варианта ЗВУР: 1) Гипопластический вариант наблюдается при симметричном отставании в росте, когда масса плода,
длина и окружность головыснижены на равное количество
перцентилей. Такой вариант ЗВУР
наблюдается, если рост плода
нарушается в 1-м и 2-м триместре
беременности. Прогноз при этом
варианте ЗВУР плохой.
10. 2) Гипотрофический вариант ЗВУР наблюдается, если рост и окружность головы снижены, меньше, чем масса ребенка. Такую форму
называют«ассимметричной». Она
развивается в последние 2-3
месяца беременности. Прогноз
более благоприятный, чем при
гипопластическом варианте
ЗВУР.
11. 2. Родовая травма – это разрушение тканей и органов плода, возникающее в процессе родов за счет действия механических сил.
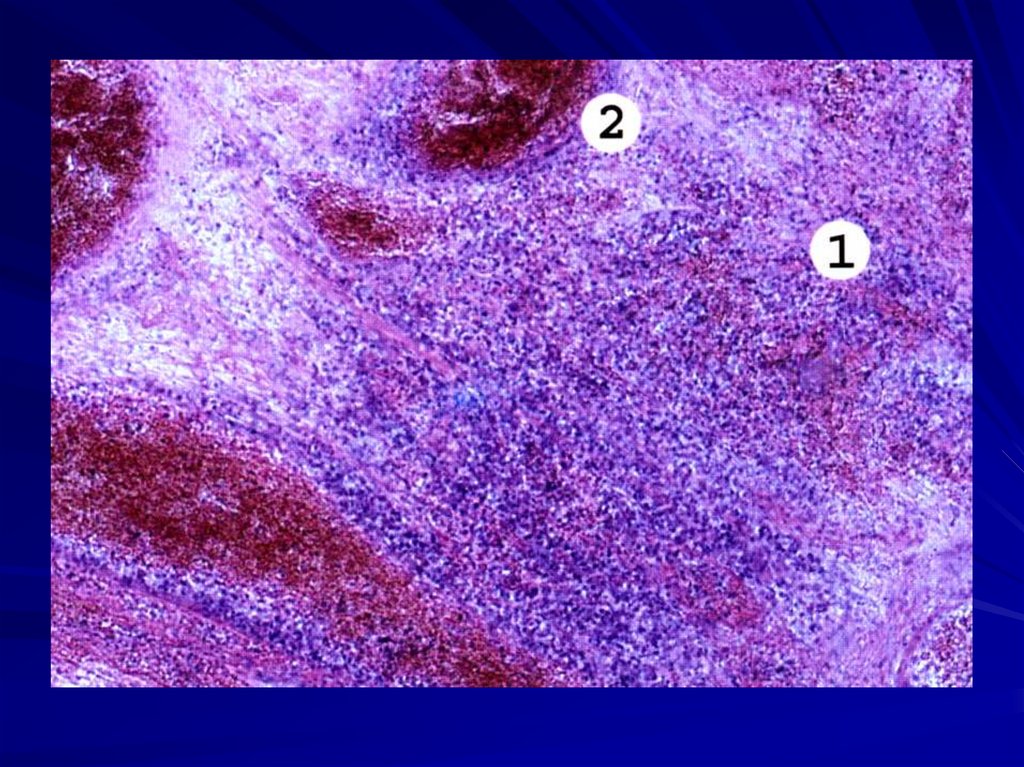
Проявляетсяразрывами, переломами,
размозжением ткани в месте
механического воздействия и
часто сопровождается
расстройствами
кровообращения.
12. Родовая травма возникает при несоответствии размеров плода и таза матери, при недоношенности, при стремительных родах или
затяжных родах, принеправильном положении
плода, при различных
акушерских манипуляциях.
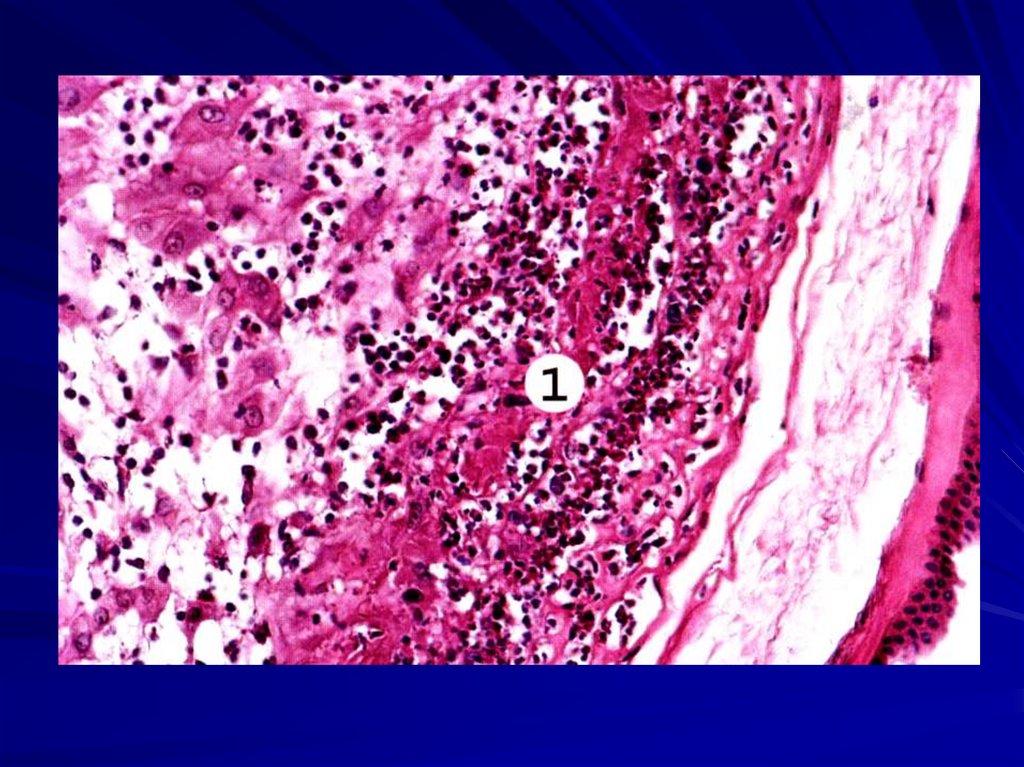
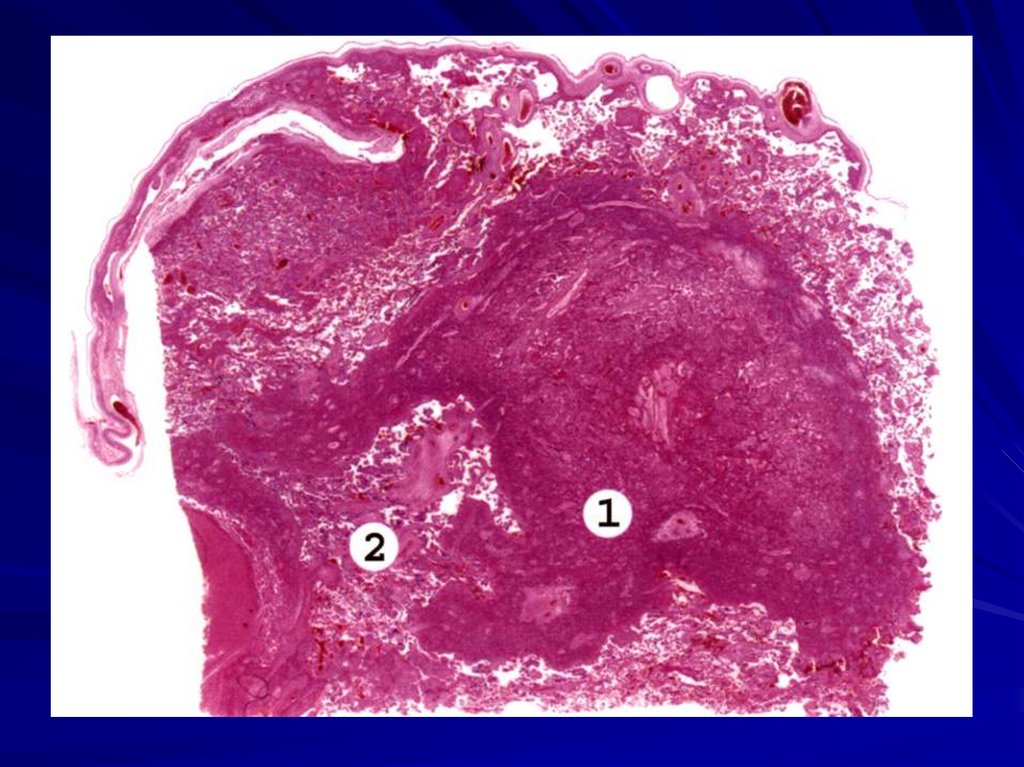
13. Тяжелыми видами родовой травмы являются: травма костей черепа и разрыв дубликатур твердой мозговой оболочки и проходящих в них
вен.14. Самая частая локализация разрыва дубликатур – это намет мозжечка, он сопровождается субдуральным кровоизлиянием в средней и
задней черепныхямках.
Реже наблюдается разрыв
серпа твердой мозговой
оболочки большого мозга.
15. Родовая опухоль развивается на предлежащей части плода – головке, ягодичках или конечностях. Развивается венозное полнокровие,
отек,мелкие кровоизлияния.
Рассасывание происходит уже на
1 – 2 сутки. В редких случаях
длительные циркуляторные
нарушения могут привести к
некрозу.
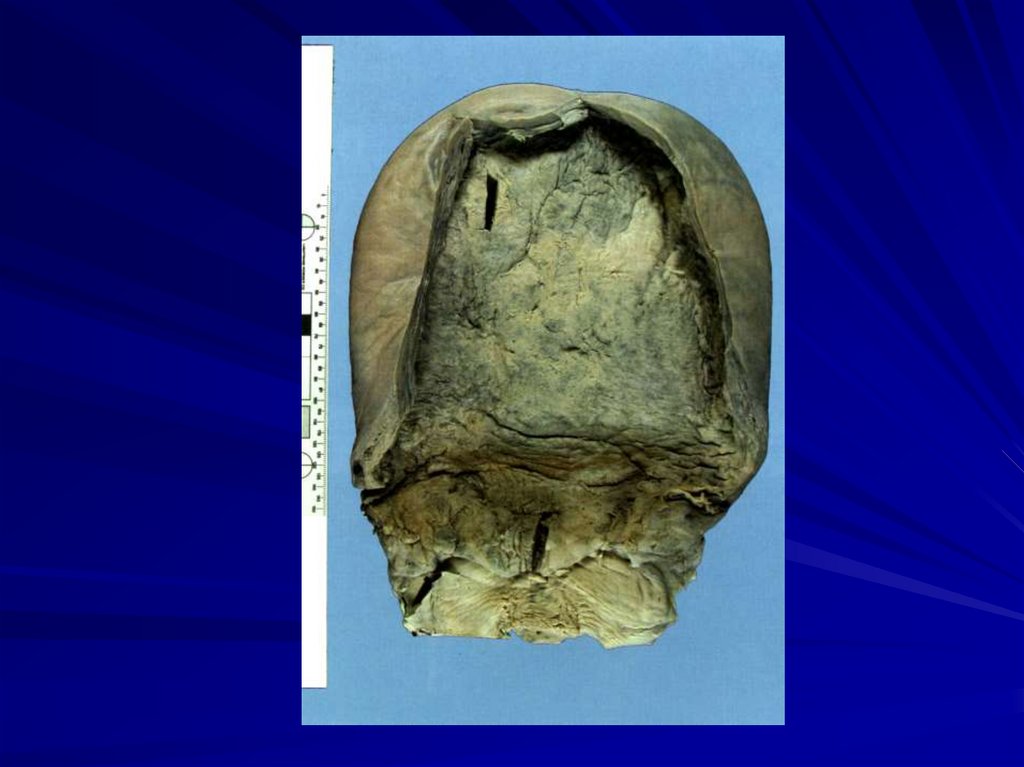
16. Кефалогематома – кровоизлияние под надкостницу плоских костей свода черепа. Механизм травмы заключается в смещении кожи вместе
снадкостницей и разрыве сосудов
во время ввинчивания головки в
таз – поворота.
17. Имеет значение и нарушение свертывагния крови при гипоксии. Кровь в кефалогематоме накапливается постепенно, поэтому опухоль
продолжает увеличиваться послерождения в течение первых двух
суток.
18. Чаще всего кефалогематома располагается на одной или обеих теменных костях, редко на затылочной или лобной. Кефалогематома
вмещает от 5 до150 мл крови, которая всегда
остается жидкой, и гематома никогда
не выходит за пораженную кость в
связи с плотным сращением
надкостницы с костью в области
швов.
19. Осложнения кефалогематомы: 1) кефалогематомы рассасываются долго (месяцы) и на их месте может иметь место оссификация, 2)
желтуха,3) нагноение.
20. Тяжелые формы. 1. Повреждения костей. Травма черепа возможна в виде переломов, трещин, вдавлений и расхождения швов. Переломы
имеют радиарное направлениепо ходу окостенения к центру
кости.
21. 2. Кровоизлияния в мозговые оболочки. 1) Эпидуральные – образуются при трещинах и переломах костей свода черепа, а также при
разрывесредней артерии мозговой
оболочки.
22. 2) Субдуральные – при разрыве дубликатур твердой мозговой оболочки и крупных вен – это самые частые виды родовой травмы черепа.
Издубликатур чаще всего рвется
намет. Разрыв чаше
располагается в средней
трети свободного налета.
23. Разрыв может быть односторонним или двусторонним. Бывает неполный и полный. Неполный разрыв касается только верхнего листка
дубликатуры. При полномразрыве нарушается целостность
обоих листков.
24. Полный разрыв намета может сопровождаться с разрывом поперечного синуса, что приводит к сильному кровотечению с разрушением
мозжечка. Может произойтиразрыв серпа твердой мозговой
оболочки. Кровь будет
располагаться на своде мозга и
верхней продольной щели.
25. Субдуральное кровоизлияние локализуется в средней и задней ямках черепа. В средней черепной ямке субдуральное кровоизлияние
возникает при разрывенижних мозговых вен,
впадающих в поперечный
синус.
26. Кровь в субдуральной гематоме часто не свертывается. Тяжесть субдурального кровоизлияния велика и смерть может наступить
интранатально иливскоре после рождения.
27. Родовая травма позвоночника. К ней относят: 1) разрывы и растяжения межпозвоночных дисков и связок позвоночника, 2) отрыв тела
позвонка от диска, 3)отрыв боковой массы атланта, 4)
вывихи, 5) разрывы спинного
мозга и его оболочек и корешков,
6) переломы позвоночника
обычнов области VI – VII шейных
позвонков.
28. Родовая травма позвоночника развивается в 2 – 3 раза чаще, чем внутричерепная. Клиническая симптоматика зависит от локализации
итяжести повреждения
спинного мозга.
29. Наиболее частыми видами родовой травмы периферических нервов являются: 1) паралич лицевого нерва (наложение акушерских щипцов)
2) паралич плечевого сплетения(акушерский паралич,
возникающий вследствие
чрезмерного вытяжения или
давления пальцами акушера при
извлечении плода).
30. Родовые повреждения гипоксического генеза. В перинатальном периоде в головном мозге и во внутренних органах могут возникнуть
изменения, которые по своимпроявлениям могут напоминать
родовую травму, но возникают
вследствие гипоксии.
31. На фоне гипоксии возникают: 1) диапедезные кровоизлияния, 2) отек, 3) некроз. Наиболее важным является гипоксическое
повреждение центральнойнервной системы.
32. Оно развивается в головном мозге недоношенного ребенка, так как в незрелом мозге сохраняется зародышевый матриксный слой,
который имеетгустую сеть капилляров и очень
чувствителен к гипоксии, ацидозу
и изменению артериального
давления у недоношенных детей.
33. Повышение артериального давления приводит к разрыву сосудов и кровоизлияниям. Понижение давления приводит к ишемическим
некротическим изменениям.34. 1. Кровоизлияния гипоксического генеза у недоношенных и незрелых детей чаще всего развиваются в первые 3 дня после рождения, но
могут развиться ивнутриутробно. Гипоксические
кровоизлияния у недоношенных
чаще всего локализуются
перивентрикулярно
преимущественно в области
отверстия Монро.
35. Они могут прорываться в боковые желудочки – внутрижелудочковые кровоизлияния. В исходе таких кровоизлияний часто развивается
обструктивнаягидроцефалия.
36. 2. Гипоксические кровоизлияния с внутрижелудочковой локализацией могут развиться у доношенных детей, тогда их источником
являются сосудистыесплетения желудочков.
37. Ишемические повреждения головного мозга. Эти повреждения могут развиваться в сером и белом веществе головного мозга. Наиболее
чувствительны кгипоксии зрелые нейроны и
белое вещество ствола мозга,
мозжечка, таламуса и базальные
ганглии.
38. Некрозы локализуются в области боковых желудочков – перивентрикулярная лейкомаляция. Повреждение двустороннее. Лейкомаляция
распространяется через всебелое вещество до коры. Свежие
очаги некроза выглядят как очаги
серо-белого цвета, нечетко
отграниченные от окружающего
белого вещества.
39. Гистологически в пораженных участках определяется коагуляционный некроз с кариопикнозом и отеком белого вещества. В исходе
формируются кисты или очагиглиоза.
40. 3. Гемолитическая болезнь новорожденных. Классификация: 1. Внутриутробная смерть с мацерацией (фетопатия без отеков и желтухи).
2. Отечная форма.3. Желтушная форма:
А) – врожденная желтушная с
анемией;
Б) – послеродовая желтушная без
анемии.
4. Анемическая.
41. 1. Внутриутробная смерть с мацерацией (фетопатия без отеков и желтухи). Связана с массивным прорывом антител к плоду через
плаценту. Плодпогибает в возрасте 8 –9 месяцев
беременности. Кожа
мацерированная, в органах
аутолиз, в печени много
гемосидерина и очаги скопления
эритробластов.
42. 2. Отечная форма (желтухи нет). Рождается незрелый плод. (Длительное повторное действие антител). В полостях определятся
жидкость, отекиподкожной клетчатки, масса
плода большая. Резко увеличена
печень (в 2 раза) и селезенка (в 4
- 5 раз). В печени гемосидерин и
эритробластоз.
43. Наблюдается уменьшение вилочковой железы, тромбогеморрагический синдром и прогрессирующая анемия. Смерть отечных плодов
наступает или вутробе матери или вскоре
после рождения.
44. 3. Желтушная врожденная форма. Антитела действуют внутриутробно на зрелый плод. Ребенок рождается живым, но с признаками
заболевания:45. желтушность кожи и склер, 2) увеличенная в 2,5 раза селезенка и в 1,5 раза печень, увеличено сердце, 3) повышен непрямой
1) желтушность кожи и склер,2) увеличенная в 2,5 раза
селезенка и в 1,5 раза печень,
увеличено сердце,
3) повышен непрямой
билирубин в крови,
4) синдром сгущения желчи.
Дети могут погибнуть от
присоединения вторичной
инфекции: пневмонии,
сепсиса.
46. 4. Послеродовая желтушная форма. Самая частая. Развитие плода внутриутробно идет нормально. Резус-антитела массивно проникают
черезплаценту во время родов.
Осложняется ядерной желтухой.
47. Желтуха появляется и быстро нарастает на 1-2 сутки. Возникает билирубиновая энцефалопатия. В других органах гемосидероз, в
почкахбилирубиновые инфаркты,
селезенка увеличена.
48. 5. Анемическая форма. Гипербилирубинемия выражена незначительно. Желтухи нет, в печени и селезенке умеренный эритробластоз.
Смертьнаступает от инфекций.
49. Гистологически диагноз всех форм гемолитической болезни основывается на обнаружении эритропоэтической активности костного
мозга: очаги внекостногокроветворения обнаруживаются в
печени, селезенке, в
лимфатических узлах, в почках,
легких и сердце.
50. В периферической крови – эритробластоз. Плацента увеличена, бледная. В ней определяется патологическая незрелость (не
соответствуетсроку гестации) отечность
ворсин, а в сосудах ворсин
много эритробластов.
51. 4. Муковисцидоз – аутосомно-рецессивное заболевание, характеризующееся генерализованным метаболическим дефектом с поражением
4. Муковисцидоз – аутосомнорецессивное заболевание,характеризующееся
генерализованным
метаболическим дефектом с
поражением эндокринных желез:
слюнных, поджелудочной
железы, потовых. Это летальное
наследственное заболевание.
52. Клетки эпителия желез утрачивают способность секретировать воду и хлориды, слизь становится вязкой, густой. Секрет слизистых
железзакупоривает протоки желез, что
приводит к развитию патологии в
органах: поджелудочной железе,
легких, печени.
53. Развивается кишечная непроходимость. В протоках потовых желез дефект транспорта хлоридов сопровождается накоплением их в поте в
3 – 5 раз.54. Формы муковисцидоза. Выделяют 4 основные формы: 1. мекониальный илеус; 2. кишечную; 3. бронхолегочную; 4. смешанную форму.
55. Мекониальный илеус проявляется избыточным накоплением в кишечнике густого вязкого мекония, что приводит к полной кишечной
непроходимости в первые днижизни ребенка.
56. Кишечная форма характеризуется расстройством пищеварения в связи с нарушением поступления в кишечник ферментов поджелудочной
железы, расщепляющих жиры. Детиотстают в развитии, живот вздут, стул
обильный, зловонный, с обилием
жира. В патологический процесс
вовлекается печень (стеатоз,
холестатический гепатит).
57. Бронхолегочная форма развивается в связи с образованием в просвете дыхательных путей вязкого секрета, что вызывает их
обструкцию с появлениемателектазов и нарушает функцию
мерцательного эпителия. Задержка
секрета в просвете дыхательных
путей приводит к быстрому
присоединению бактериальной
инфекции.
58. Смешанная форма является наиболее распространенной формой. Патологические изменения. Поджелудочная железа плотная, с
множественнымикистами, очагами некроза и
жировой инфильтрацией.
59. Микроскопически эпителий железы атрофирован, протоки закупорены секретом, в некоторых из них могут быть камни, развивается
прогрессирующий фиброз. Удетей, умерших в раннем
возрасте, изменения могут
быть минимальными.
60. У детей старшего возраста и у взрослых может развиться полная атрофия экзокринной части, определяются лишь панкреатические
островки(островки Лангерганса) среди
фиброзной и жировой ткани.
Атрофия эндокринной части
поджелудочной железы
наблюдается относительно
редко.
61. Легкие увеличены, эмфизематозно вздуты, с отдельными участками ателектаза. Бронхи и бронхиолы расширены, заполнены вязким
экссудатом.62. Микроскопически отмечаются диффузное расширение бронхов и бронхиол, почти полная закупорка просвета слизистым секретом с
большим количествомвоспалительных клеток и
микробов.
63. Слизеобразующие клетки эпителия бронхов гипертрофированы. Формируются цилиндрические бронхоэктазы. В легочной ткани очаги
бронхопневмонии,хронические абсцессы,
пневмосклероз и эмфизема.
64. В печени наблюдают холангит и очаговый фиброз. Может развиться билиарный цирроз.
65. При мекониальном илеусе макроскопически отмечается резкое расширение петель тонкой кишки из-за заполнения их густым вязким
темно-зеленым меконием.Расширение более выражено
в проксимальных отделах
подвздошной кишки.
66. Толстая кишка спавшаяся. Микроскопически ворсины сдавлены меконием, просветы слизистых желез заполнены густым секретом.
Эпителиальные клеткиуплощены, атрофичны.
67. Мекониальный перитонит, который может развиться внутриутробно, гистологически проявляется воспалительной реакцией с гигантскими
клеткамиинородных тел,
кальцификатами.
68. 5. Синдром внезапной смерти ребенка – это внезапная гибель ребенка моложе 1 года. Существует понятие внезапной смерти. Если при
патологоанатомическомисследовании выявляются признаки
какого – либо заболевания, то такие
случаи относятся к внезапной
(неожиданной) смерти и их нельзя
относить к синдрому внезапной
смерти.
69. Синдром внезапной смерти ребенка чаще всего развивается в период от 2 до 6 месяцев. Смерть, как правило, во сне. Иногда
родителям приходитсявидеть развитие трагедии.
Ребенок внезапно синеет,
перестает дышать и умирает, не
делая при этом попытки
двигаться или кричать.
70. Многочисленные исследования позволили установить факторы риска в развитии синдрома внезапной смерти: 1) Наследственный, 2)
Возрастматери моложе 20 лет, 3) Низкое
социально-экономическое
положение матери, 4) Курение –
наркотики – алкоголь,
5) Недоношенность, 6) Низкая
масса тела при рождении.
71. Основной теорией патогенеза синдрома внезапной смерти является теория апноэ - центрального и местного значения.
Основной теорией патогенезасиндрома внезапной смерти
является теория апноэ центрального и местного
значения.
72. Центральный патогенез – незрелость дыхательных центров, аномалии развития глии; местный генез – у детей до 6 месяцев затруднено
переключение носовогодыхания на ротовое, особенно
во время сна (сон на животе).
73. Морфологически в легких умерших детей обнаруживают признаки гипоксии: темная жидкая кровь, мелкие кровоизлияния, дистрофические
изменениявнутренних органов.









































































 medicine
medicine








