Similar presentations:
Ювенильные формы системных васкулитов
1. Ювенильные формы системных васкулитов
РУДН кафедра ПедиатрииДоц. М.Г.Кантемирова
2. Укажите соответствие между клиническими синдромами и формой системного васкулита.
• А. Неспецифическийаортоартериит
• Б. Ювенильный
узелковый
полиартериит
• В. Болезнь (синдром)
Кавасаки
• Г. Шенлейн-Геноха
пурпура
(геморрагический
васкулит
• 1.Тромбоангеитический
синдром
• 2. Кожный экссудативногеморрагический
синдром
• 3. Синдром ассиметрии
или отсутствия пульса
• 4. Коронарииты с
развитием аневризм и
тромбозов
3. Укажите соответствие между формой системного васкулита и необходимой терапией
• А. Неспецифическийаортоартериит
• Б. Ювенильный
узелковый полиартериит
• В. Болезнь (синдром)
Кавасаки
• Г. Шенлейн-Геноха
пурпура
(геморрагический
васкулит
• 1. ВВИГ+аспирин
• 2. Преднизолон
+метатрексат
• 3. Преднизолон/или пульстерапия
метиопреднизолоном+мет
атрексатом; алпростадил;
фраксипарин→варфарин
• 4. Дезагреганты±гепарин±
Преднизолон
4. Определение заболевания
• Системные васкулиты (СВ) — группазаболеваний, при которых возникают ишемия и
некроз тканей вследствие очагового воспаления
или некроза кровеносных сосудов.
- Объединяет СВ первичный деструктивнопролиферативный характер поражения стенки
сосудов.
- Клинические проявления васкулитов зависят от
типа, размера и локализации пораженных
сосудов, а также от активности системного
воспаления.
- Характерно ремитирующее течение и склонность
к обострениям
5. Классификация системных васкулитов (1997 г.) МКБ-Х.
Системные васкулиты (М30-М31)МЗО Узелковый полиартерит и родственные состояния.
МЗО.О Узелковый полиартериит.
МЗО. 1 Полиартериит с поражением легких (синдром Чарга-Стросс).
МЗО.2 Ювенильный полиартериит.
МЗО 3 Слизисто-кожно-лимфонодулярньш синдром (Кавасаки)
МЗО.8 Другие состояния, связанные с узелковым полиартериитом: микроскопический
полиангинт (полиартериит).
М31 Другие некротизирующие васкулиты.
М31.3 Гранулематоз Вегенера, некротирующий респираторный гранулематоз.
М31.4 Артериит Такаясу (неспецифический аортоартериит, синдром дуги аорты).
М31.4 Гигантоклеточный артерии с ревматической полимиалгией.
М31.6 Другие гигантоклеточные артерииты.
M3I.8 Другие уточнённые некротизирующие васкулиты:
геморрагический васкулит (пурпура Шёнляйна Геноха);
эссенциальная криоглобулинемическая пурпура; облитерирующий тромбангиит;
болезнь Бехчета.
M3I.9 Некротизирующие васкулиты неугочнённые: полиангиит перекрёстный (overlap)
синдром; кожный лейкоцитокластический васкулит.
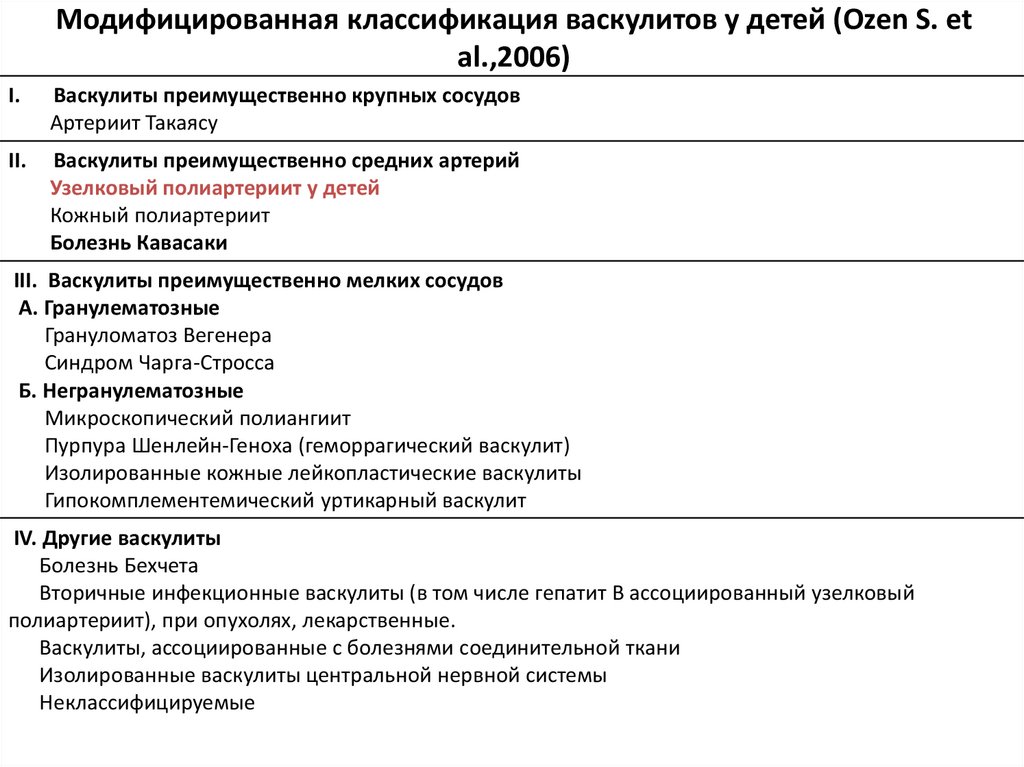
6. Модифицированная классификация васкулитов у детей (Ozen S. et al.,2006)
I.Васкулиты преимущественно крупных сосудов
Артериит Такаясу
II.
Васкулиты преимущественно средних артерий
Узелковый полиартериит у детей
Кожный полиартериит
Болезнь Кавасаки
III. Васкулиты преимущественно мелких сосудов
А. Гранулематозные
Грануломатоз Вегенера
Синдром Чарга-Стросса
Б. Негранулематозные
Микроскопический полиангиит
Пурпура Шенлейн-Геноха (геморрагический васкулит)
Изолированные кожные лейкопластические васкулиты
Гипокомплементемический уртикарный васкулит
IV. Другие васкулиты
Болезнь Бехчета
Вторичные инфекционные васкулиты (в том числе гепатит В ассоциированный узелковый
полиартериит), при опухолях, лекарственные.
Васкулиты, ассоциированные с болезнями соединительной ткани
Изолированные васкулиты центральной нервной системы
Неклассифицируемые
7. Системные васкулиты, встречающиеся у детей
• Узелковый полиартериит (классический иювенильный)
• Полиартериит с поражением лёгких (синдром
Чарга-Строса)
• Синдром Кавасаки
• Гранулёматоз Вегенера
• Б. Шенлейн-Геноха
• Болезнь Бехчета
• Неспецифический аортоартериит
8. Преимущественно ювенильные васкулиты
Болезнь Шенлейн-Геноха
Ювенильный полиартериит
Синдром (болезнь) Кавасаки
Неспецифический аортоартериит
9. Патогенез системных васкулитов
В развитии повреждения сосудов играют рольиммунные и неиммунные патогенетические
механизмы.
•1) образование патогенных ИК и их отложение в стенках
сосудов;
•2) образование аутоантител, таких как антитела к
цитоплазме нейтрофилов (АНЦА) и антитела к клеткам
эндотелия;
•3) клеточный и молекулярный иммунный ответ,
включающий образование цитокинов и молекул адгезии;
•4) образование гранулем;
•5) повреждение и нарушение функций эндотелиальных
клеток микроорганизмами, опухолевыми клетками или
токсинами.
10. Патогенез СВ
• Пролиферативно-деструктивныйваскулит
• Повреждение эндотелия
• Гиперкоагуляция
• Ишемия в зоне повреждения сосудов
11. При подозрении на васкулит целесообразно провести следующие исследования
• Анализ мочи• Функция почек
- мочевина, креатинин
- клиренс креатинина
- суточная протеинурия
• Гематология
- общий анализ крови
• Биохимия
- печеночные пробы
• Иммунология
- АНЦА
- АНФ
- РФ
- СРБ
12. Принципы терапии СВ.
• 1. Подавление иммунного воспаления:глюкокортикоиды (ГК), цитостатики,
моноклональные антитела
• 2. Выявление и удаление антигена:
внутривенные иммуноглобулины (ВВИГ) и
плазмаферез.
• 3. Коррекция гемостаза: антикоагулянты,
антиагреганты.
• 4. Симптоматическая терапия.
13. Модифицированная классификация васкулитов у детей (Ozen S. et al.,2006)
I.Васкулиты преимущественно крупных сосудов
Артериит Такаясу
II.
Васкулиты преимущественно средних артерий
Узелковый полиартериит у детей
Кожный полиартериит
Болезнь Кавасаки
III. Васкулиты преимущественно мелких сосудов
А. Гранулематозные
Грануломатоз Вегенера
Синдром Чарга-Стросса
Б. Негранулематозные
Микроскопический полиангиит
Пурпура Шенлейн-Геноха (геморрагический васкулит)
Изолированные кожные лейкопластические васкулиты
Гипокомплементемический уртикарный васкулит
IV. Другие васкулиты
Болезнь Бехчета
Вторичные инфекционные васкулиты (в том числе гепатит В ассоциированный узелковый
полиартериит), при опухолях, лекарственные.
Васкулиты, ассоциированные с болезнями соединительной ткани
Изолированные васкулиты центральной нервной системы
Неклассифицируемые
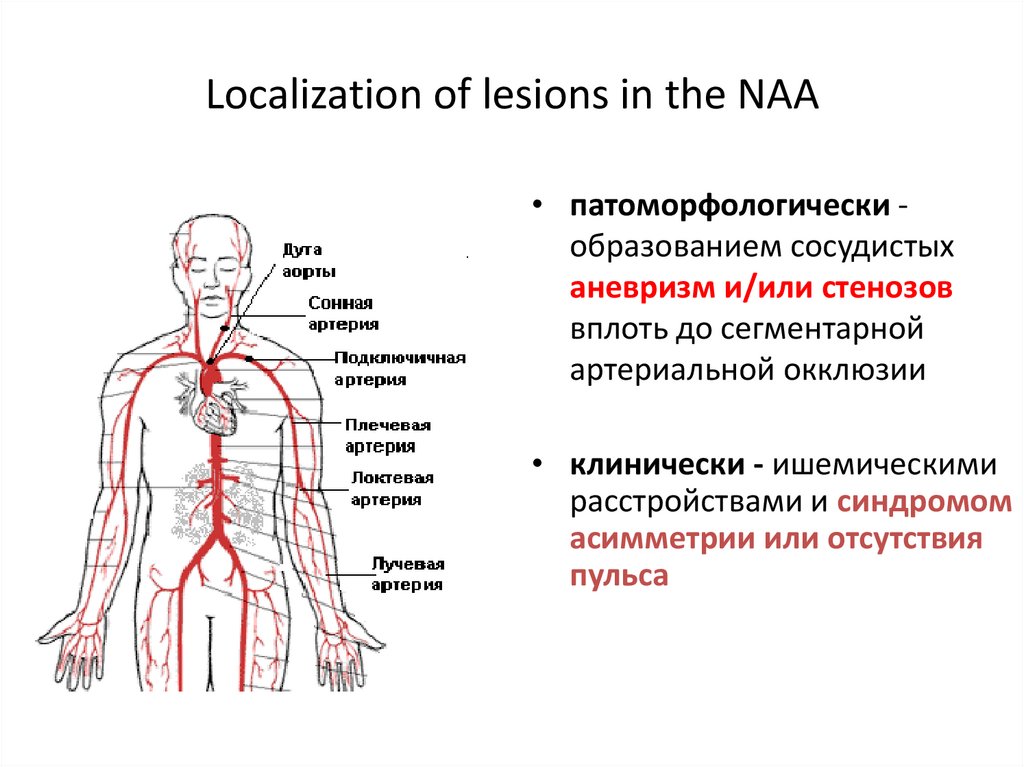
14. Неспецифический аортоартериит (болезнь Такаясу, болезнь отсутствия пульса, синдром дуги аорты)
• Преимущественно у женского пола (м:д=1:7,5-9)от 8 до 30 лет, редко – дошкольный возраст
• Чаще всего при болезни Такаясу страдают дуга
аорты и ее ветви; отсюда еще одно название
заболевания — синдром дуги аорты.
• Другая локализация – нисходящая,брюшная аорта
и ее ветви (чревная, почечная, бедренная)
15. Localization of lesions in the NAA
• патоморфологически образованием сосудистыханевризм и/или стенозов
вплоть до сегментарной
артериальной окклюзии
• клинически - ишемическими
расстройствами и синдромом
асимметрии или отсутствия
пульса
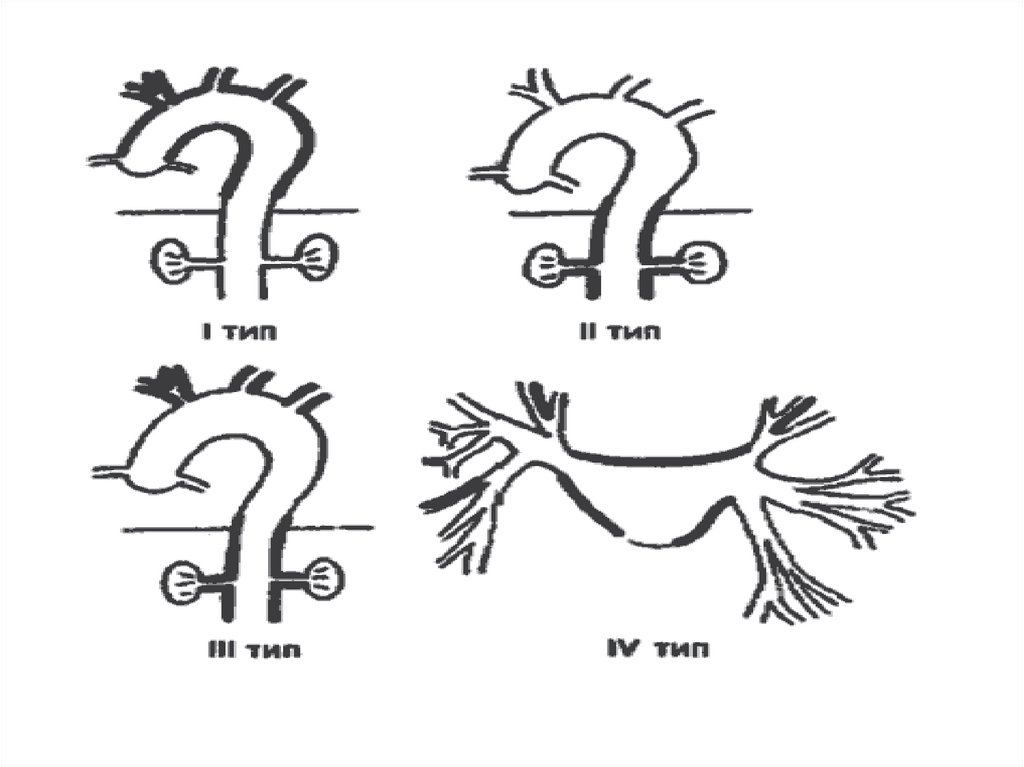
16. Классификация НАА
• I. По характеру деформации сосуда: стенотический тип, деформирующий,сочетанный
• II. По локализации поражения:
- 1 тип – дуга аорты и отходящих артерий
- 2 тип - нисходящий, брюшной отдел Ао, чревная, почечная, бедренная и др.
- 3 тип – смешанный вариант (распространенное поражение дуги аорты и
других ее отделов)
- 4 тип – Поражение легочной артерии, сочетающееся с любым из 3 др.типов
III. Фазы течения:
- острая (от нескольких недель до неск.месяцев; субфебрилитет или
немотивированные фебрильные «свечи»; усталость; боли в мышцах при
физической нагрузке перемежающиеся; узловатая эритема или геморрагии
на коже; повышение СОЭ до 50-70 мм/ч
- хроническая (с обострениями или без)
17.
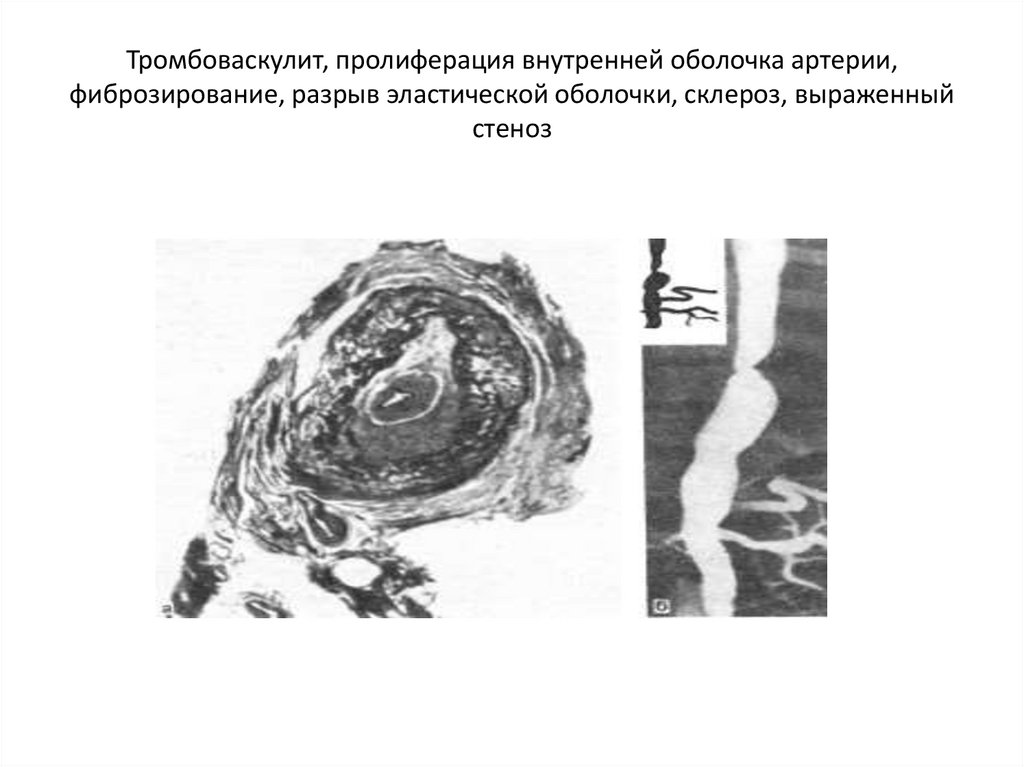
18. Тромбоваскулит, пролиферация внутренней оболочка артерии, фиброзирование, разрыв эластической оболочки, склероз, выраженный
стеноз19. Клинические синдромы зависят от локализации процесса
Локализация патологическогопроцесса
Клинические синдромы
Подключичные, плечевые,
бедренные, подколенные
артерии
Синдром перемежающейся хроматы.
Синдром асимметрии или отсутствия пульса.
Патологические сосудистые шумы. Боли при
нагрузке в ногах или руках, онемение
пальцев. Боли в спине.
Сонные артерии
Головная боль. Ухудшение зрения,
ретинопатия. Нарушение мозгового
кровообращения. Сосудистый шум над
сонными артериями. Обмороки.
Легочные артерии
Легочная гипертензия
Почечные артерии
Симптоматическая почечная гипертензия
Чревная, мезентериальная
артерии
Боль в животе, рвота, диарея
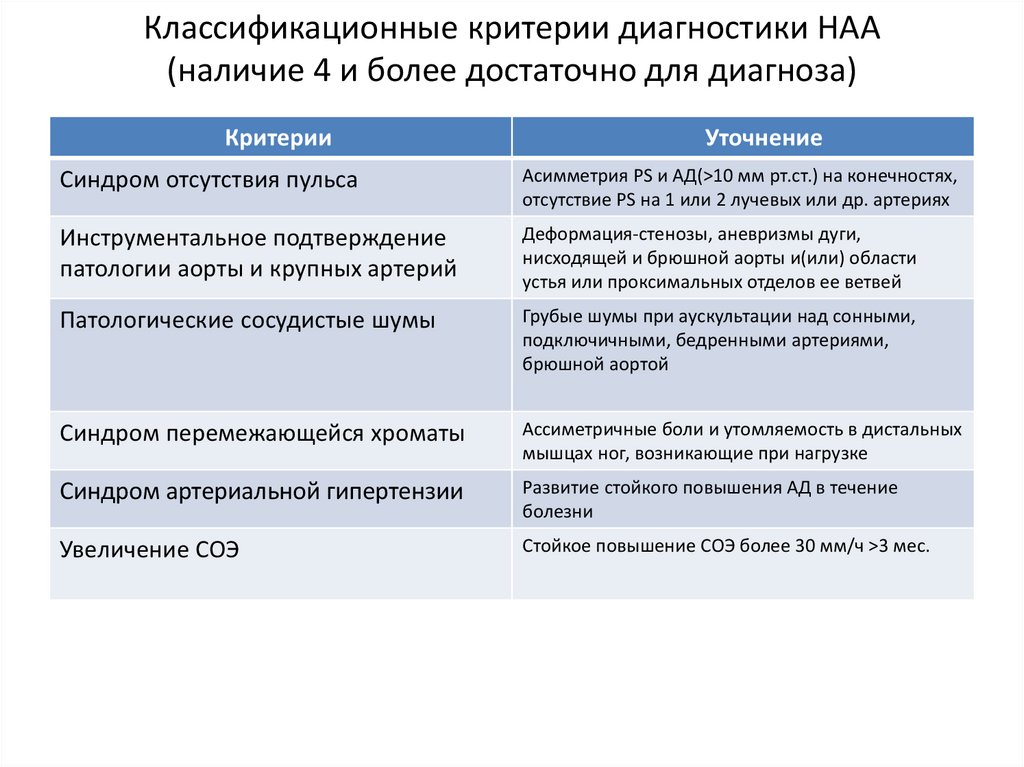
20. Классификационные критерии диагностики НАА (наличие 4 и более достаточно для диагноза)
КритерииУточнение
Синдром отсутствия пульса
Асимметрия PS и АД(>10 мм рт.ст.) на конечностях,
отсутствие PS на 1 или 2 лучевых или др. артериях
Инструментальное подтверждение
патологии аорты и крупных артерий
Деформация-стенозы, аневризмы дуги,
нисходящей и брюшной аорты и(или) области
устья или проксимальных отделов ее ветвей
Патологические сосудистые шумы
Грубые шумы при аускультации над сонными,
подключичными, бедренными артериями,
брюшной аортой
Синдром перемежающейся хроматы
Ассиметричные боли и утомляемость в дистальных
мышцах ног, возникающие при нагрузке
Синдром артериальной гипертензии
Развитие стойкого повышения АД в течение
болезни
Увеличение СОЭ
Стойкое повышение СОЭ более 30 мм/ч >3 мес.
21. Лечение НАА
• I. Острая фаза- преднизолон 1 мг/кг/сутки 45-60 дней; затем постепенное снижение
дозы до поддерживающей 5-10-15 мг 1-2 г.
- метатрексат в дозе не менее 10 мг/кв.м поверхности тела 1 раз в
неделю; при неэффективности – циклофосфомид 2-3 мг/кг/сутки
ежедневно или пульс-терапия 10-15 мг/кг в/в 1 раз в мес.в течение года,
затем 15 мг/кг 1 раз в 2-3 мес. еще 6-12 мес.
- антиагрегенты (пентоксифилин, дипиридамол)
• II. Хроническая фаза
- антиагреганты
- симптоматическое лечение
• Оперативное лечение
- протезирование
- шунтирование
- эндартерэктомия
22. Модифицированная классификация васкулитов у детей (Ozen S. et al.,2006)
I.Васкулиты преимущественно крупных сосудов
Артериит Такаясу
II.
Васкулиты преимущественно средних артерий
Узелковый полиартериит у детей
Кожный полиартериит
Болезнь Кавасаки
III. Васкулиты преимущественно мелких сосудов
А. Гранулематозные
Грануломатоз Вегенера
Синдром Чарга-Стросса
Б. Негранулематозные
Микроскопический полиангиит
Пурпура Шенлейн-Геноха (геморрагический васкулит)
Изолированные кожные лейкопластические васкулиты
Гипокомплементемический уртикарный васкулит
IV. Другие васкулиты
Болезнь Бехчета
Вторичные инфекционные васкулиты (в том числе гепатит В ассоциированный узелковый
полиартериит), при опухолях, лекарственные.
Васкулиты, ассоциированные с болезнями соединительной ткани
Изолированные васкулиты центральной нервной системы
Неклассифицируемые
23. Узелковый полиартериит (УП), ювенильный полиартериит (ЮПА)
• ЮПА чаще в возрасте до 7 лет и у девочек.Особенность ЮПА - выраженный гиперергический
компонент воспаления с очагами некрозов кожи и
слизистых оболочек, гангреной дистальный отделов
конечностей.
24. Клиническая картина УП
• Общая симптоматика- острое начало , п/о
- ремиттирующая лихорадка
- профузный пот
- сильные боли в мышцах, крупных сустава, животе
- истощение
- типичные клинические симптомы появляются при п/о –
через несколько месяцев
25. Клиническая картина УП
• Классический вариант УП- артериальная гипертензия ренального генеза
- церебральные кризы
- множественный мононеврит
- коронарит
- инфаркт миокарда
- изолированное или генерализованное
некротическое поражение кишечника
- положительные маркеры вируса гепатита В
- протеинурия и микрогематурия
26. Ювенильный вариант УП
• Боль в суставах, мышцах, гиперстезии,лихорадка, похудание
• Кожный синдром
• Тромбоангиитический синдром
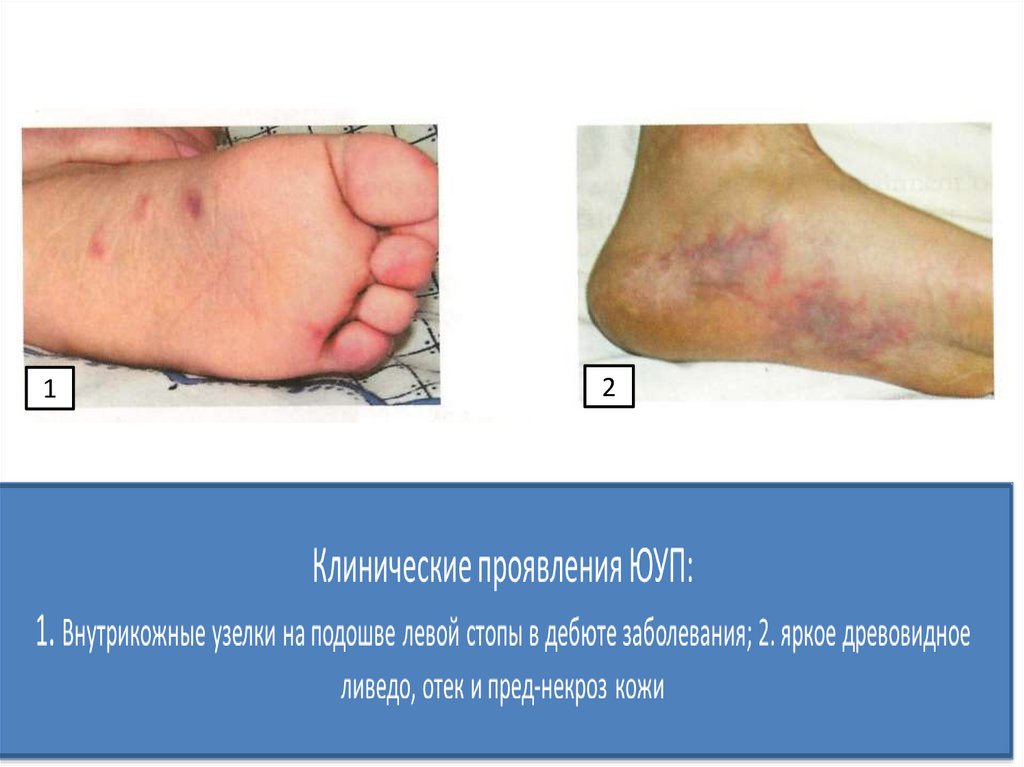
27. Клинические синдромы ЮУП
• Кожный синдром (ливедо на дистальныхотделах, реже – лицо, грудная клетка,
ягодицы, в/к или п/к узелки по ходу
крупных сосудов, локальные болезненные
отеки – кисти, стопы, лодыжки, г/с и
к/суставы отеки)
28.
12
29.
12
1. Отек и гипотермия дистальных фаланг пальце кисти в дебюте
заболевания
2. Отек, гипотермия и цианоз 2 пальца кисти
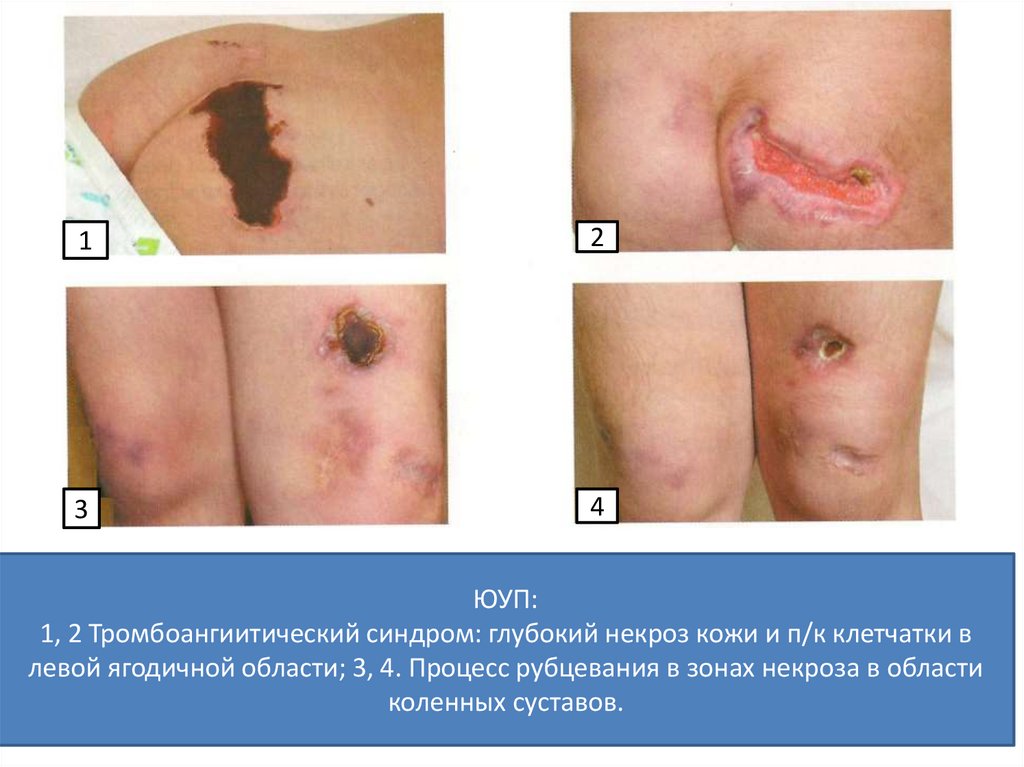
30. Клинические синдромы ЮУП
• Тромбоангиитический синдром (быстроеразвитие некрозов кожи, слизистых,
кончиков пальцев языка с сильной болью,
усиливается ночью)
31.
12
3
4
ЮУП:
1, 2 Тромбоангиитический синдром: глубокий некроз кожи и п/к клетчатки в
левой ягодичной области; 3, 4. Процесс рубцевания в зонах некроза в области
коленных суставов.
32.
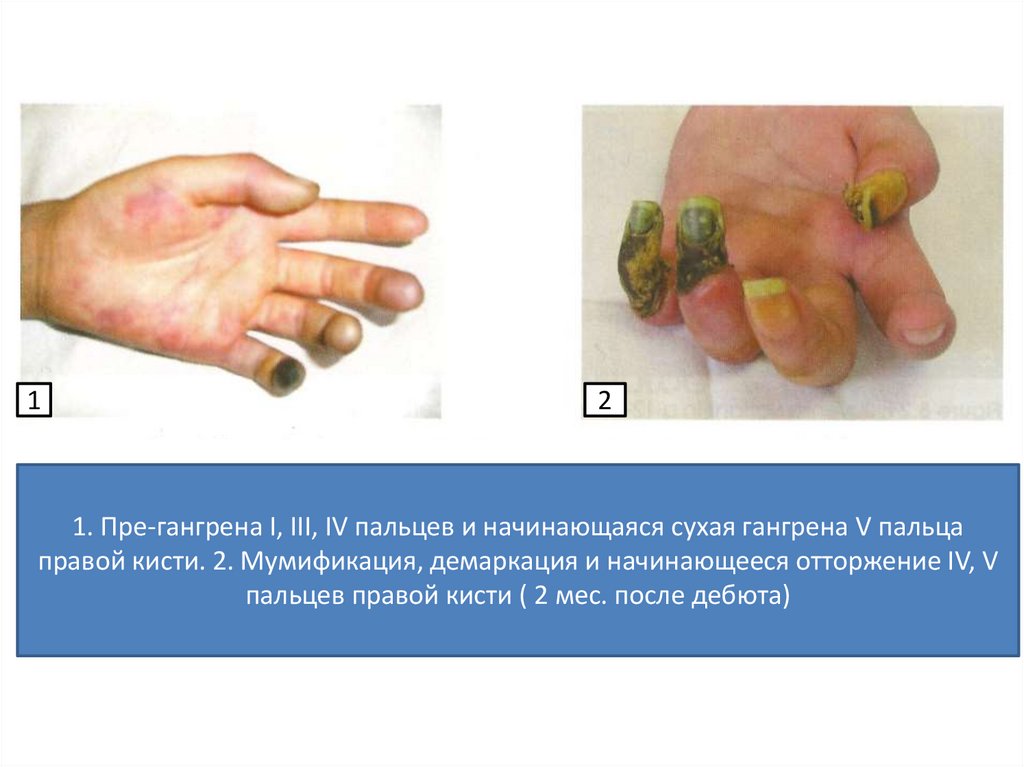
12
1. Пре-гангрена I, III, IV пальцев и начинающаяся сухая гангрена V пальца
правой кисти. 2. Мумификация, демаркация и начинающееся отторжение IV, V
пальцев правой кисти ( 2 мес. после дебюта)
33.
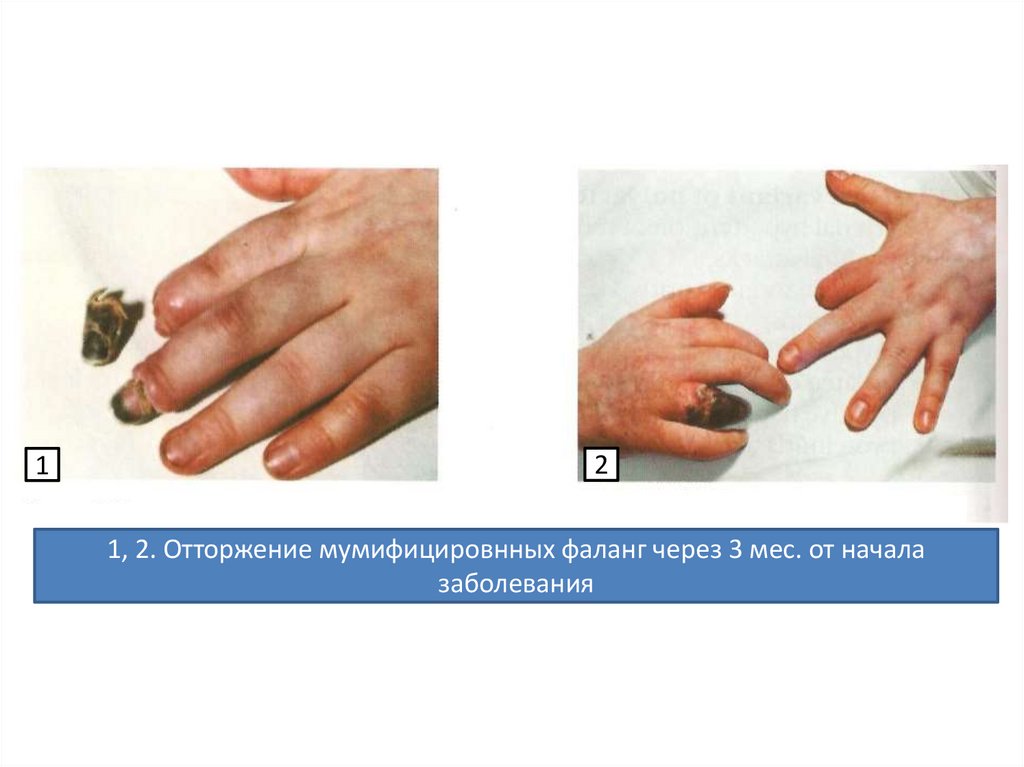
12
1, 2. Отторжение мумифицировнных фаланг через 3 мес. от начала
заболевания
34.
• Неврологический синдром (мигрирующие изменения-ЦНС,вегетативная н/с, периферические невриты: головная боль,
рвота, потеря сознания, судороги, резкое ↑АД, очаговая
симптоматика; ассиметричные полиневриты, мононевриты с
гиперстезией и сильными болями по ходу нервов, параличом –
лучевой, локтевой, срединный, седалищный
Кардиальный синдром (коронарит, реже-миокардит,
перикардит)
Абдоминальный синдром (приступы болей в животе,
нередко с диспептическими симптомами, умеренная
гепатоспленомегалия
Почечный синдром (в целом - нечасто, характерно артериальная гипертензия в следствие ишемии
юкстагломерулярного аппарата, незначительная протеинурия,
микроэритроцитурия)
Легочный синдром (чаще только рентгенологически:картина
пневмонита, адгезивный плеврит; редко кашель, одышка)
35. Классификационные критерии УП у детей (EULAR/PReS, 2005)
• Обязательный критерий (как минимум 1)- некротизирующий васкулит мелких и/или средних артерий,
подтверждающийся на биопсии
- аневризмы и окклюзии по данным ангиографии
• Дополнительные критерии (как минимум 2)
- кожные изменения(сетчатое леведо, болезненные п/к узелки и др.)
- миалгии либо боль в мышцах при пальпации
- повышение АД
- моно-полинейропатия
- мочевой синдром или нарушение функции почек
- боли в яичках или болезненность при пальпации
- признаки или симптомы васкулитов ССС, легких, ЖКТ, ЦНС
36. Диагностика УП
• Клиническая симптоматика• Лабораторные методы
- клинический анализ крови: нейтрофильный
гиперлейкоцитоз, увелические СОЭ
- иммунологический анализ крови: повышение
сывороточной концентрации СРБ
• Инструментальные методы
- биопсия мышц и кожи
- аортография
37. Лечение УП
• Классический УП- преднизолон 0,5 мг/кг массы тела/сутки 4-6 неделей с постепенным снижением до дозы
0,2-0,3 мг/кг/сутки длительно
- циклофосфомид 2-3 мг/кг/сутки ежедневно или пульс-терапия 10-15 мг/кг в/в 1 раз в
мес. В течение года, затем 15 мг/кг в/в 1 раз в 2-3 мес. 1 год
Ювенильный УП
- 1 мг /кг/сутки 45-60 дней с постепенным снижением до 0,2-0,3 мг/кг длительно
несколько лет
- плазмоферез синхронно с пульс-терапией ГК: 5-6 сеансов, через 6 час. – в/в МП 10-15
мг/кг или циклофосфамид
- при неэффективности терапии ритуксимаб в дозе375 мг/кв.м поверхности тела в/в 1 раз в
неделю 4 недели; через 24 нед. – возможно второй курс
- препараты простогландинов: алпростадил 6 нг/кг/сутки разделить на 2 приема через
инфузомат V=не <50-75 мл/с в течение 3 дней (необходим контроль-мониторирование
ЭКГ – резкое снижение АД, тахикардия, экстрасистолия)
- низкомолекулярные гепарины (фраксипарин) 65-85 МЕ/кг массы тела в сутки п/к в 2
приема
- с целью профилактики тромбозов – переход на прямые антикоагулянты:варфарин МНО
2,0-3,0
38. Болезнь Кавасаки – слизисто-кожный лимфонодулярный синдром
39. Симптомокомплекс СК - впервые описан в 1967г. профессором Томисаку Кавасаки в качестве детской болезни (Tomisaku Kawasaki)
40. Модифицированная классификация васкулитов у детей (Ozen S. et al.,2006)
I.Васкулиты преимущественно крупных сосудов
Артериит Такаясу
II.
Васкулиты преимущественно средних артерий
Узелковый полиартериит у детей
Кожный полиартериит
Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром)
III. Васкулиты преимущественно мелких сосудов
А. Гранулематозные
Грануломатоз Вегенера
Синдром Чарга-Стросса
Б. Негранулематозные
Микроскопический полиангиит
Пурпура Шенлейн-Геноха (геморрагический васкулит)
Изолированные кожные лейкопластические васкулиты
Гипокомплементемический уртикарный васкулит
IV. Другие васкулиты
Болезнь Бехчета
Вторичные инфекционные васкулиты (в том числе гепатит В ассоциированный узелковый
полиартериит), при опухолях, лекарственные.
Васкулиты, ассоциированные с болезнями соединительной ткани
Изолированные васкулиты центральной нервной системы
Неклассифицируемые
41. Болезнь Кавасаки
артериит (острый системный некротизирующийваскулит) неизвестной этиологии, поражающий
преимущественно средние и мелкие артерии с
частой локализацией в коронарном русле.
Встречается преимущественно у детей в
возрасте от нескольких месяцев до 5 лет.
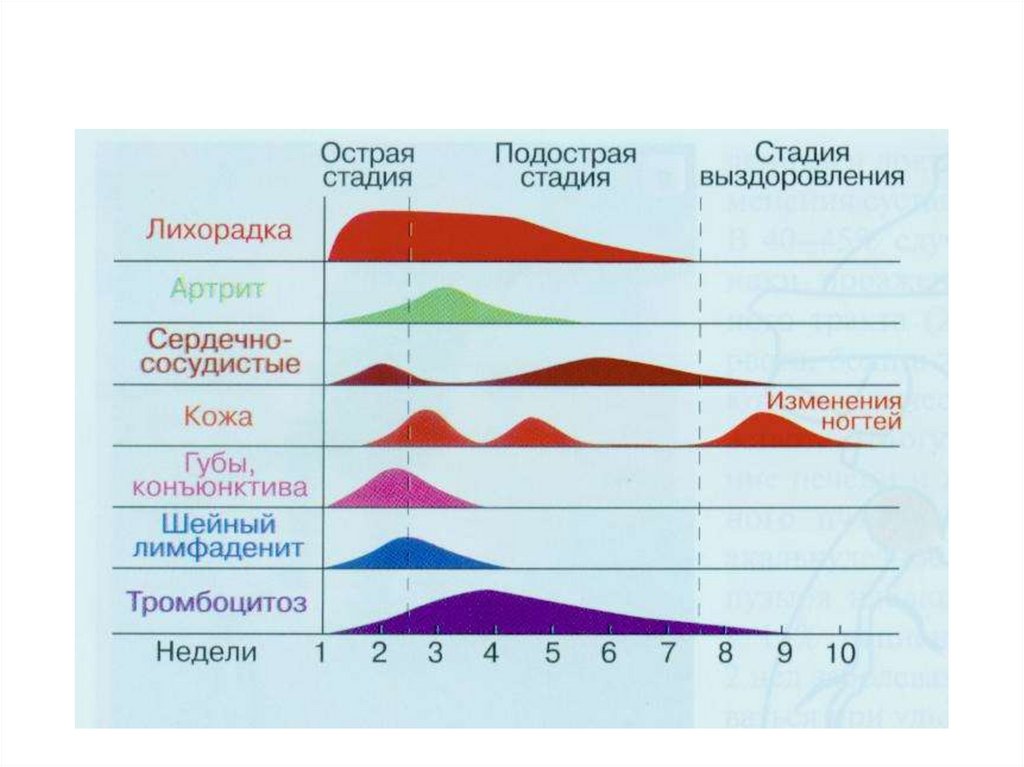
Пик заболеваемости приходится на возраст 1012 мес. Чаще болеют мальчики.
У детей болезнь Кавасаки – ведущая причина
приобретенных коронарогенных сердечно сосудистых заболеваний.
Этиология-инфекционный триггер на фоне
генетической предрасположенности.
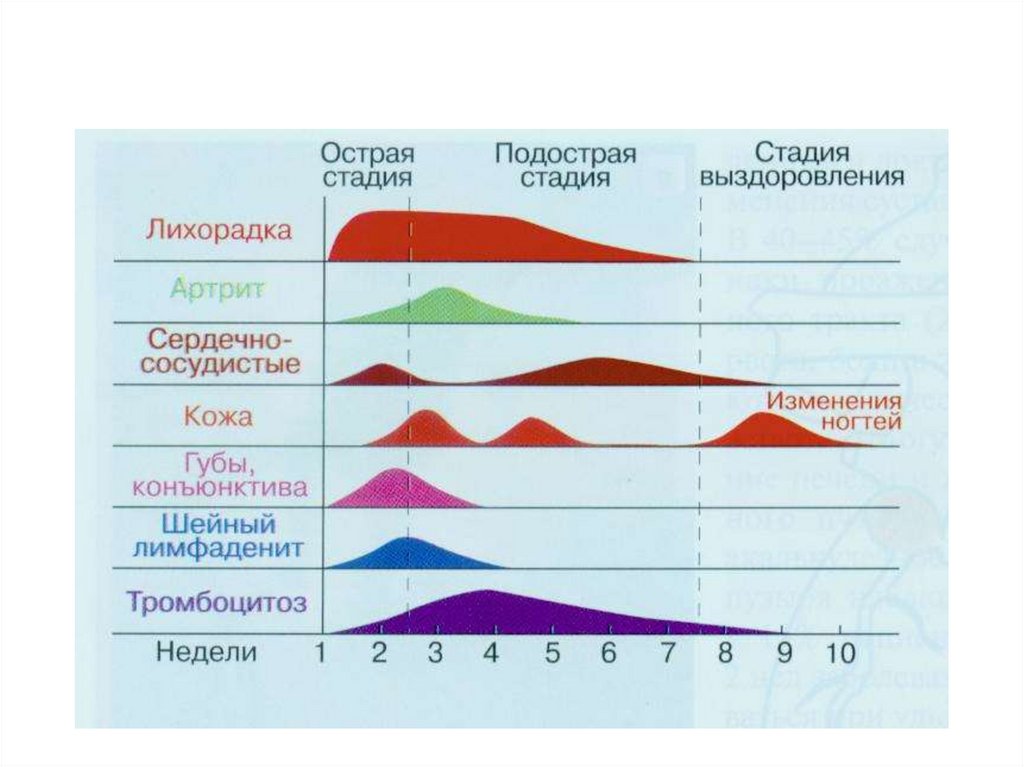
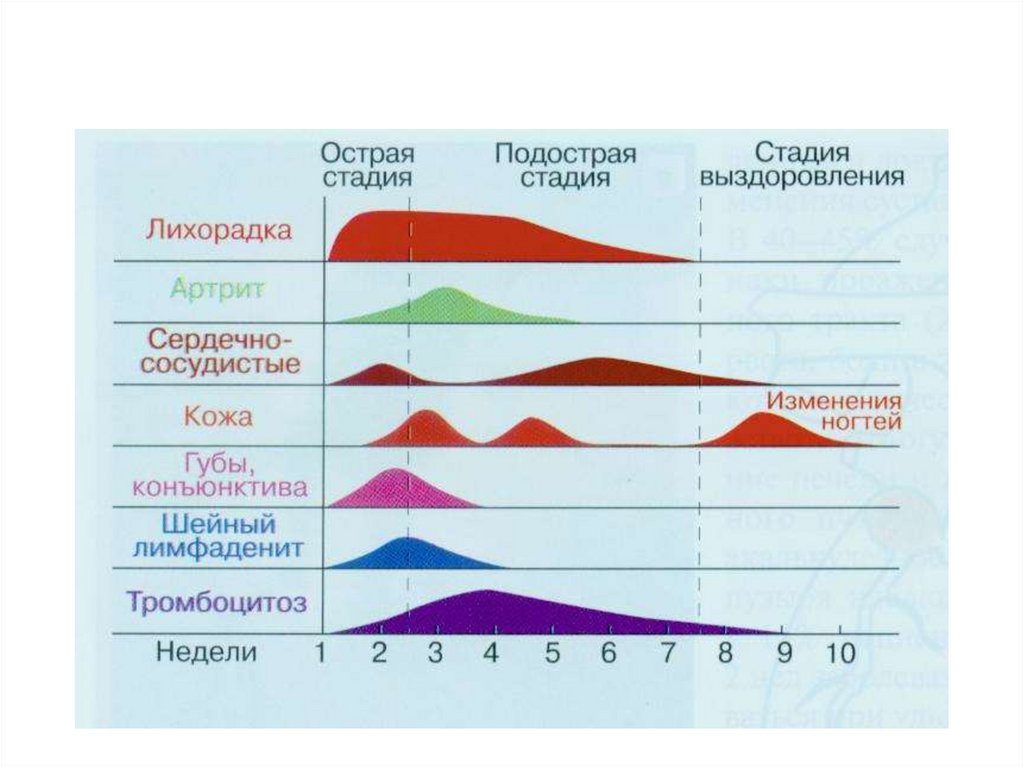
42. Диагностика синдрома Кавасаки
Характер течения – цикличностьклинических проявлений
Острая лихорадочная стадия 1-3 нед.
Подострая стадия 3-5 нед.
Выздоровление через 8-10 нед.
43. Острая лихорадочная стадия
Лихорадка – первый симптом Т 38,5-40* в течение4 – 28 (в среднем 11 ) суток
- больные страдают от нее больше, чем при других
лихорадочных состояниях,
-лихорадка рефрактерна к антибактериальной терапии и
снижается в первые 1-2 суток лечения ИГВВ
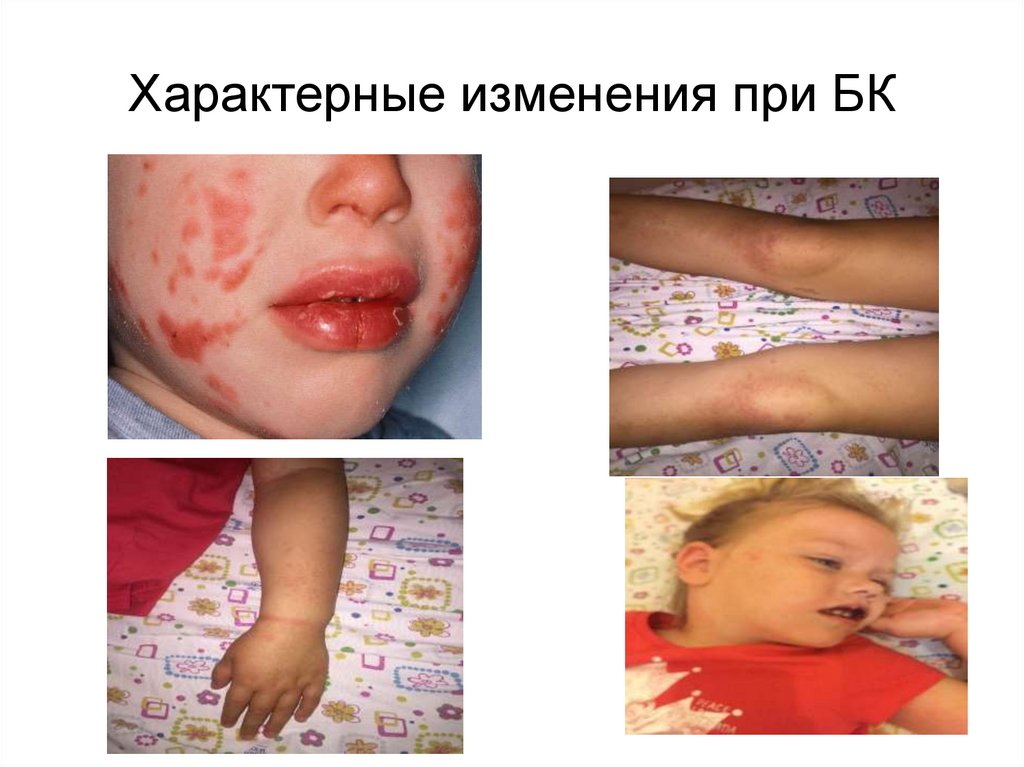
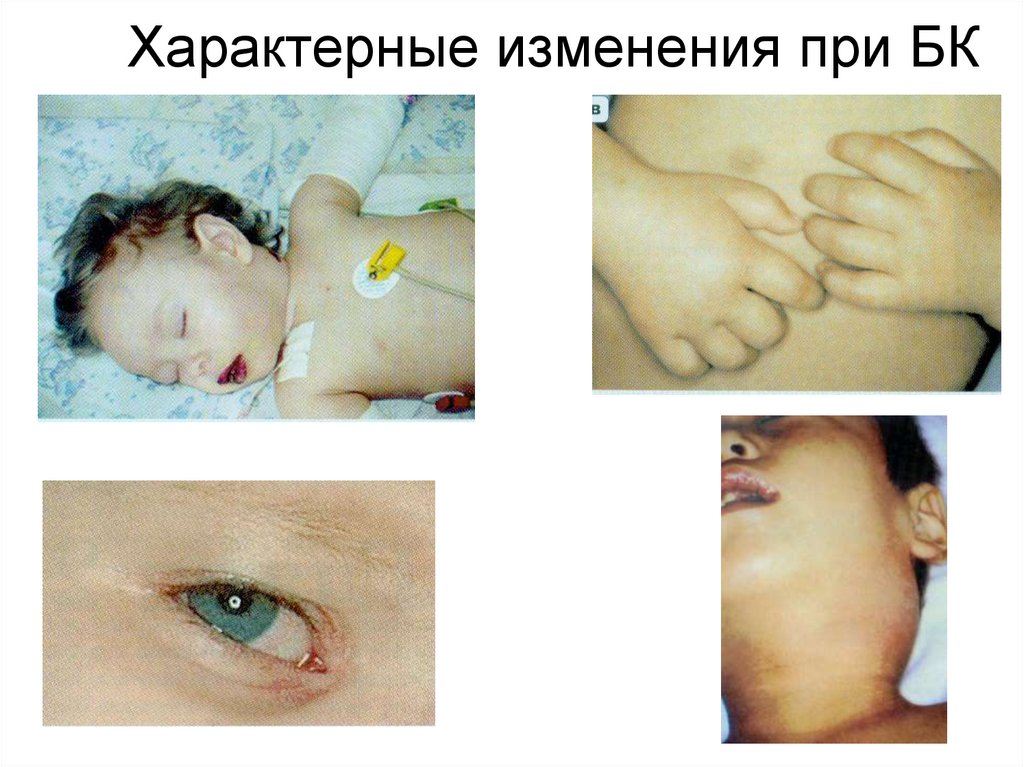
Поражение слизистых оболочек, кожи, лимфатических
узлов
Полиморфная сыпь на туловище, конечностях , в паховых
областях
Гиперемия конъюнктивы,
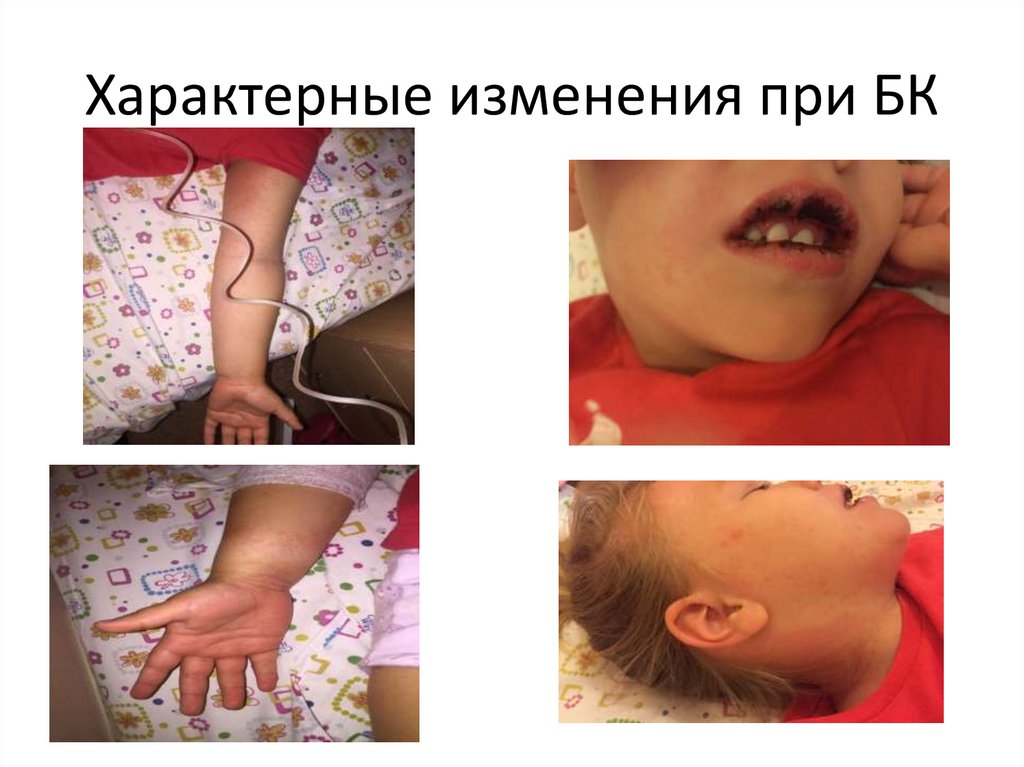
Гиперемия слизистой ротоглотки,
Корки, трещины губ, малиновый язык
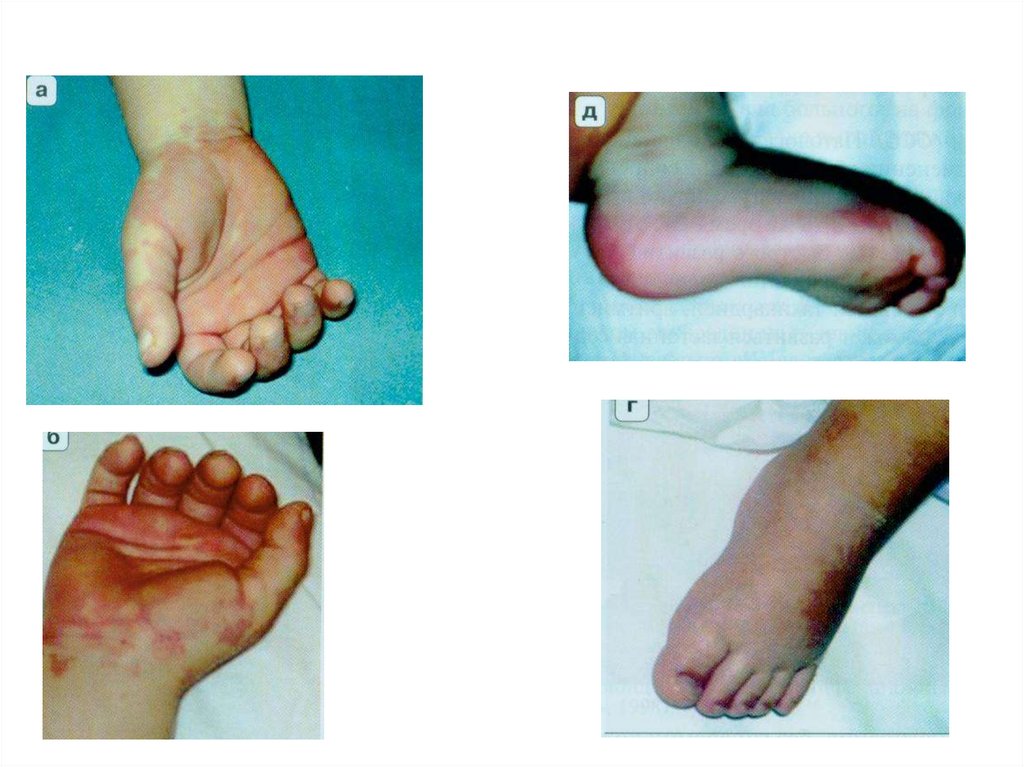
Эритема и/или уплотнение кожи ладоней и подошв
Увеличение одного или нескольких шейных лимф. узлов (может
наблюдаться уже в дебюте)
Симптомы поражения различных систем, прежде всего сердечно-сосудистой
44. Возможные клинические проявления
Артралгии/полиартрит Боли в животе, диарея,гепатомегалия.
Возможны желтуха, водянка желчного пузыря,
панкреатит.
Стерильная лейкоцитурия (редко - развитие
почечной недостаточности)
Редкие – асептический менингит, мозговые
инфаркты, отек яичек, легочные инфильтраты,
плевральный выпот.
45.
46. Вид ребенка с синдромом Кавасаки: конъюнктивит, гиперемия и сухость губ, отек кисти
47. Характерные изменения при БК
48. Характерные изменения при БК
49. Характерные изменения при БК
50.
51.
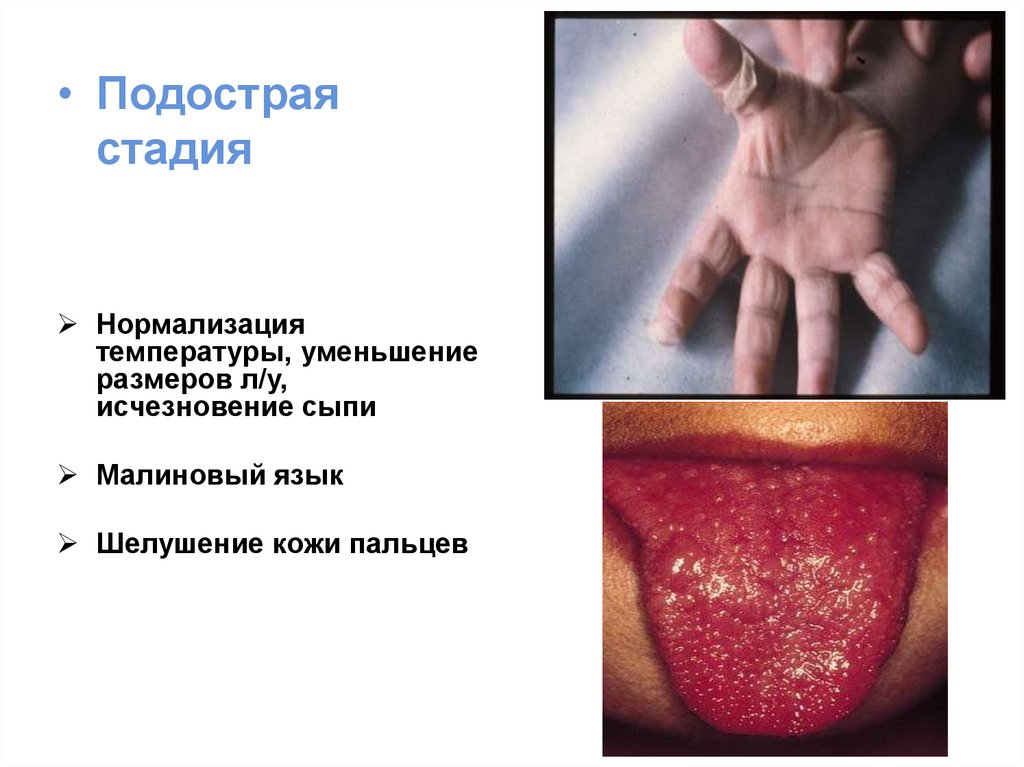
• Подостраястадия
Нормализация
температуры, уменьшение
размеров л/у,
исчезновение сыпи
Малиновый язык
Шелушение кожи пальцев
52.
53. Характерные лабораторные показатели:
Нейтрофильный лейкоцитоз >15 х 109/ЛАнемия
Тромбоцитоз (max. на 3 неделе до 1000 х 109/Л)
Тромбоцитопения редко, фактор риска развития
аневризм коронарных артерий (АКА)
Увеличение СОЭ, С- реактивного белка
(нормализация к 10 нед.)
В острой фазе возможны:
- положительный прокальцитониновый тест
- увеличение трансаминаз, билирубинемия,
- лейкоцитурия, протеинурия, микрогематурия
54.
55. ПОРАЖЕНИЕ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ ВЕДУЩАЯ ПРИЧИНА ПРИОБРЕТЕННЫХ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ
В острой и подострой стадии:Миокардит, поражение клапанного аппарата
(вальвулит, дисфункция папиллярных мышц)
Перикардит
Нарушения ритма и проводимости
Поражение проводящей системы сердца
Недостаточность клапанов сердца:
1. Относительная недостаточность, связанная с
увеличением полостей сердца
2. Дисфункция папиллярных мышц (ишемия)
3. Вальвулит
56. !!!Изменения коронарных артерий:
Коронарит, расширение без аневризм,аневризмы,
не менее чем у трети больных
Возникают от 1 до 4 нед., редко спустя 6
нед.
Основа формирования ИБС и основная
причина инфаркта миокарда в детском и
молодом возрасте
Поражение
некоронарных
артерий
(подвздошные, подключичные, плечевые,
почечные)
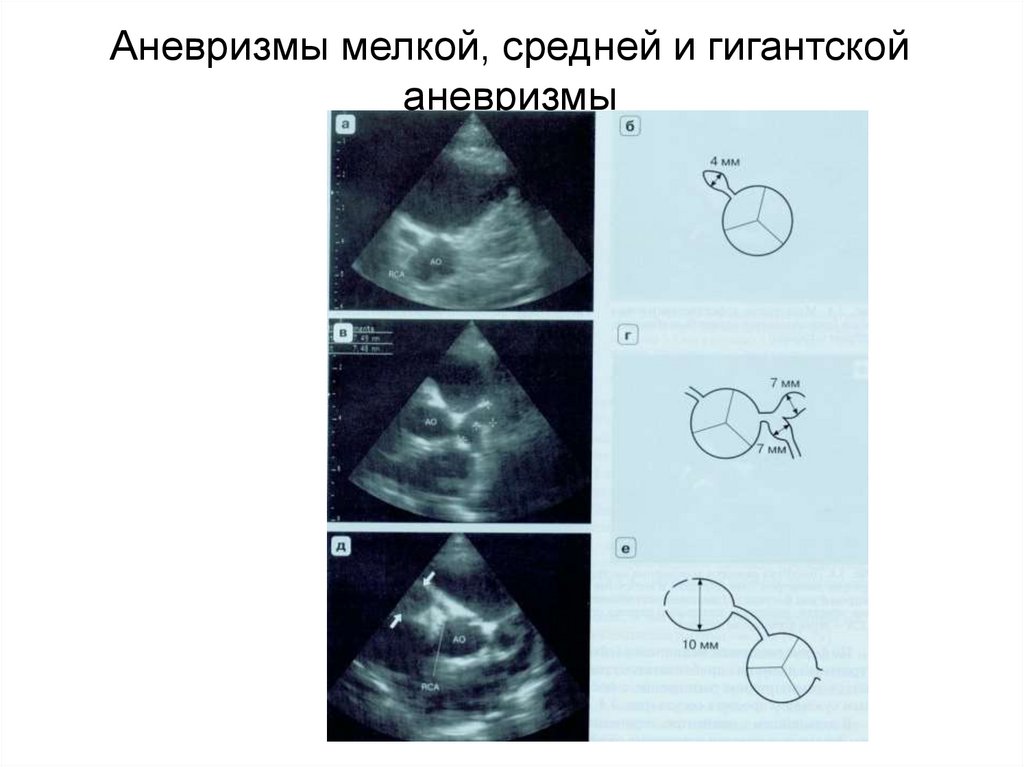
57. Аневризмы коронарных артерий
Мелкие < 5 ммСредние 5 – 8 мм
Гигантские > 8 мм
Аневризмы коронарных артерий
возникают в период от 7-10 дня до 4-6
недель
58. Аневризмы мелкой, средней и гигантской аневризмы
59.
ПКАПМЖ
А
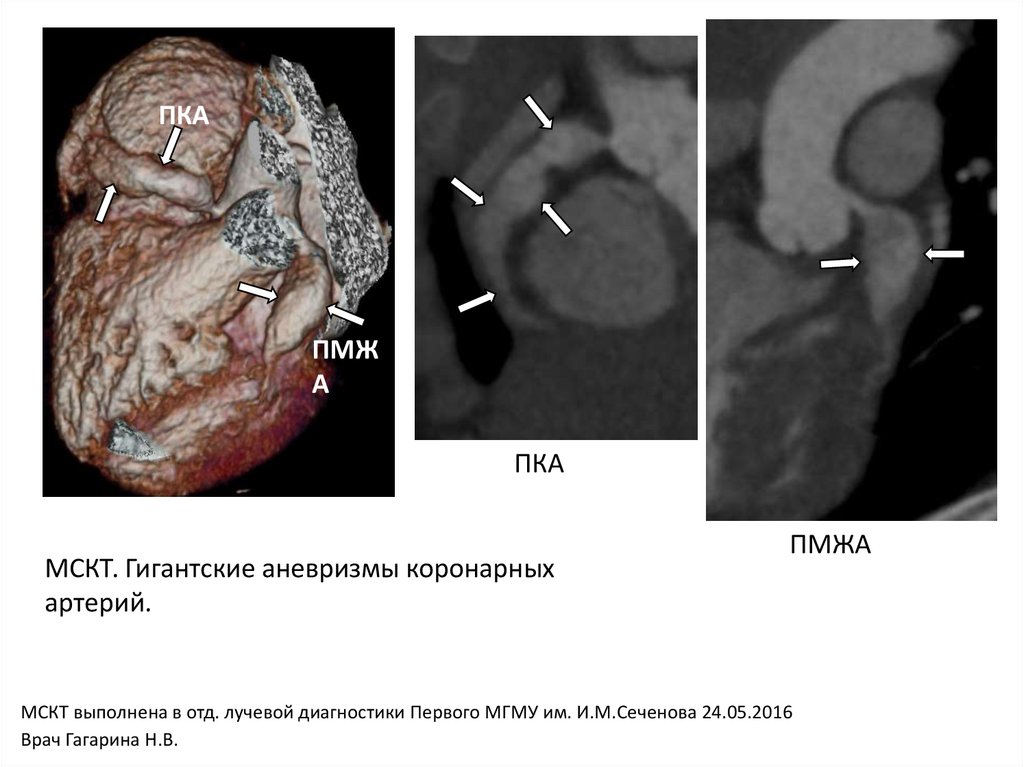
ПКА
МСКТ. Гигантские аневризмы коронарных
артерий.
ПМЖА
МСКТ выполнена в отд. лучевой диагностики Первого МГМУ им. И.М.Сеченова 24.05.2016
Врач Гагарина Н.В.
60. ДИНАМИКА КОРОНАРНЫХ АНЕВРИЗМ (2)
Аневризмы уменьшаются и исчезают втечение 1-2 лет
Небольшое количество аневризм
продолжает уменьшаться в течение
многих лет
Аневризмы, оставшиеся через 2 года
обычно сохраняются (фиброз,
кальциноз)
61.
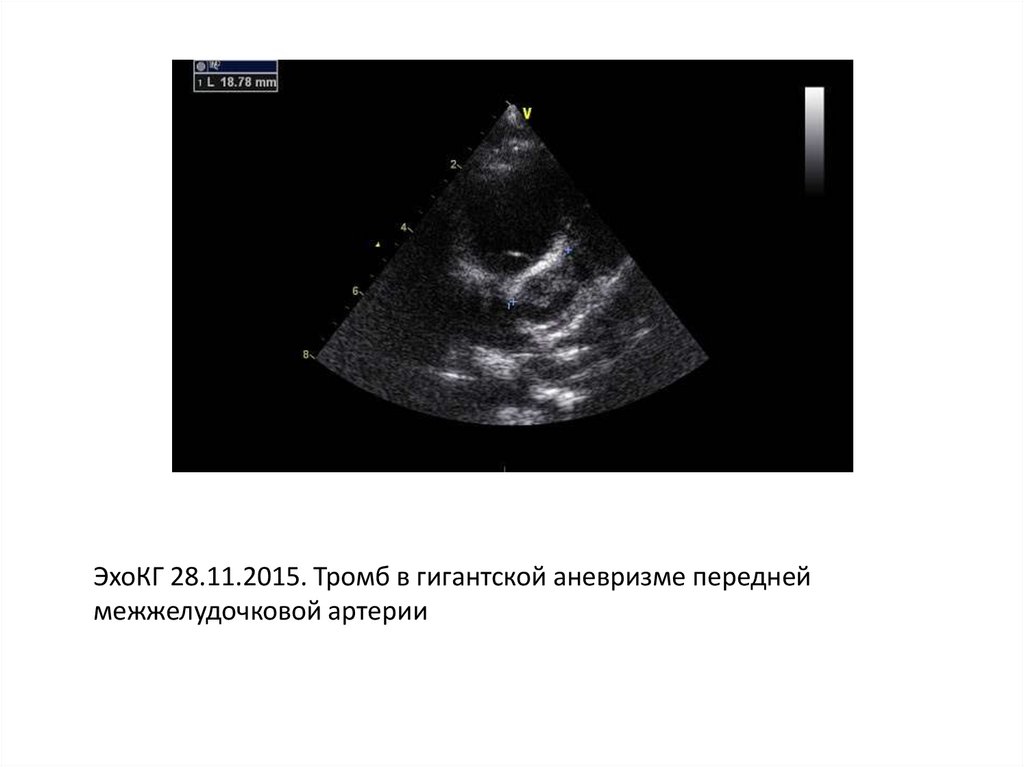
ЭхоКГ 28.11.2015. Тромб в гигантской аневризме переднеймежжелудочковой артерии
62. Диагностические критерии синдрома Кавасаки (1)
!Повышение температуры тела более5 дней
+
1. Изменения сосудов глаз:
конъюнктивит, склерит
2. Поражение слизистых оболочек губ
и полости рта: сухие красные
потрескавшиеся губы, хейлит,
«малиновый язык»
63. Диагностические критерии синдрома Кавасаки (2)
3. Изменение конечностей: эритема ладонейи подошв: плотный отек кистей и стоп,
шелушение пальцев на 2-3 нед.
4. Полиморфная сыпь, напоминающая сыпь
при скарлатине или мультиформной эритеме
5. Шейная лимфаденопатия – увеличение
хотя бы одного лимфатического узла > 1,5 см
64. Диагностические КРИТЕРИИ синдрома Кавасаки
Для установления диагноза необходимоналичие характерных симптомов и
исключение других заболеваний, имеющих подобные
симптомы
Полный синдром Кавасаки (СК):
4 из 5 основных критериев (обязательна лихорадка)
или 3 критерия в сочетании с коронарными
аневризмами
Неполный СК:
меньшее число симптомов и наличие признаков
поражения сердца
Предположительный СК:
неполный СК без поражения сердца
65. Имуноглобулин внутривенный
ИГВВ должны быть назначены до 7-10 дня, либопосле 10 дня при наличии клинических признаков
активного воспалительного процесса
Доза ИГВВ составляет 2г/кг/одномоментно медленно
66.
Зависимость частоты возникновенияаневризм коронарных артерий и начала
лечения иммуноглобулинами:
В первые 10 дней от дебюта - 3-5 %
До 15 суток от дебюта заболевания – 15-17%
После 15 суток от дебюта заболевания – 25-33%
Резистентность к терапии ИГВВ составляет 10-15%
Повторный курс ИГВВ до 1-2г/кг
Метилпреднизолон 30мг/кг/день
Моноклональные АТ – ингибитор ФНО-α: инфликсимаб
(ремикейд)
67.
Аспирин 60-80 мг/кг/сут в 4 приемасо снижением дозы до 3-5 мг/кг (при
отсутствии лихорадки не менее 4872 часов)
Далее 3-5 мг/кг – 1 р/сут – 6 недель
у пациентов без поражения КА
68. Укажите соответствие между клиническими синдромами и формой системного васкулита.
• А. Неспецифическийаортоартериит
• Б. Ювенильный
узелковый
полиартериит
• В. Болезнь (синдром)
Кавасаки
• Г. Шенлейн-Геноха
пурпура
(геморрагический
васкулит
• 1.Тромбоангеитический
синдром
• 2. Кожный экссудативногеморрагический
синдром
• 3. Синдром ассиметрии
или отсутствия пульса
• 4. Коронарииты с
развитием аневризм и
тромбозов
69. Укажите соответствие между формой системного васкулита и необходимой терапией
• А. Неспецифическийаортоартериит
• Б. Ювенильный
узелковый полиартериит
• В. Болезнь (синдром)
Кавасаки
• Г. Шенлейн-Геноха
пурпура
(геморрагический
васкулит
• 1. ВВИГ+аспирин
• 2. Преднизолон
+метатрексат
• 3. Преднизолон/или пульстерапия
метиопреднизолоном+мет
атрексатом; алпростадил;
фраксипарин→варфарин
• 4. Дезагреганты±гепарин±
Преднизолон

















































 medicine
medicine








