Similar presentations:
Стеноз митрального клапана
1. КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ СТЕНОЗ МИТРАЛЬНОГО КЛАПАНА
Одобрено Объединенной комиссией покачеству медицинских услуг Министерства
здравоохранения и социального развития
Республики Казахстан от «27» октября 2016
года Протокол №14
КЛИНИЧЕСКИЙ ПРОТОКОЛ
ДИАГНОСТИКИ И ЛЕЧЕНИЯ
СТЕНОЗ МИТРАЛЬНОГО КЛАПАНА
2.
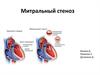
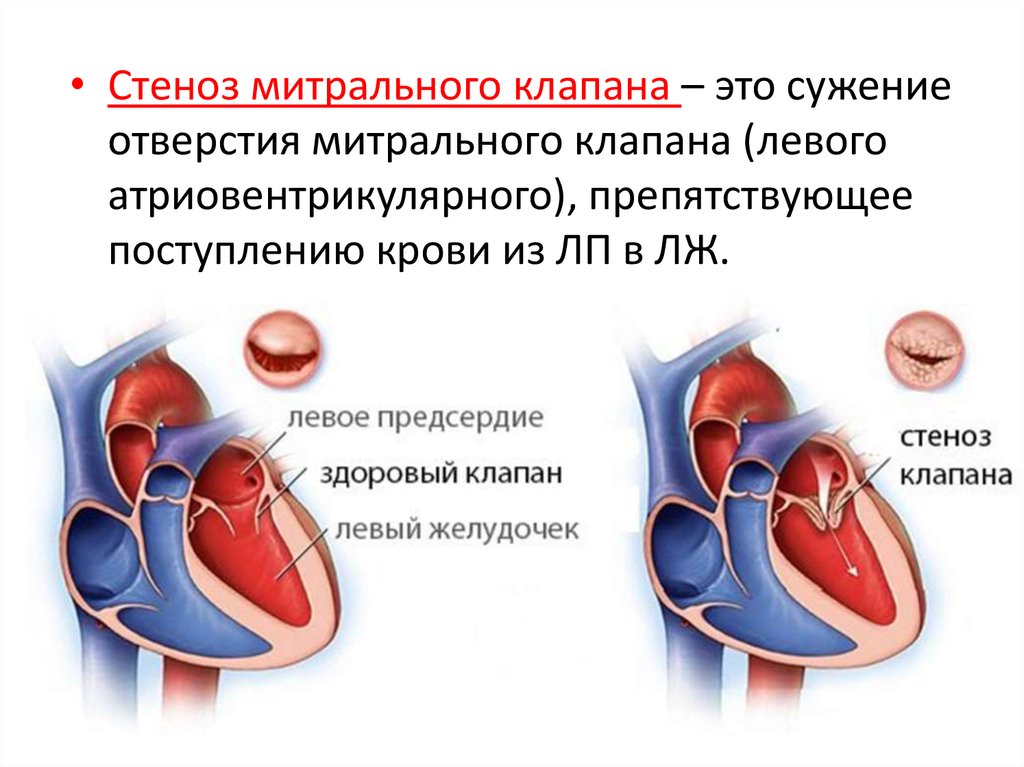
• Стеноз митрального клапана – это сужениеотверстия митрального клапана (левого
атриовентрикулярного), препятствующее
поступлению крови из ЛП в ЛЖ.
3. Классификация:
• Согласно рекомендациям по менеджментуклапанных патологий сердца Американской
коллегии кардиологов и Американской
Ассоциации Сердца 2014г. - стеноз и
недостаточность митрального клапана делятся
на 4 стадии. Классификация стеноза
митрального клапана используется
практически во всех крупных научных центрах
мира, внедрена ACC/AHA, следовательно,
используется для оценки эффективности
терапии
4.
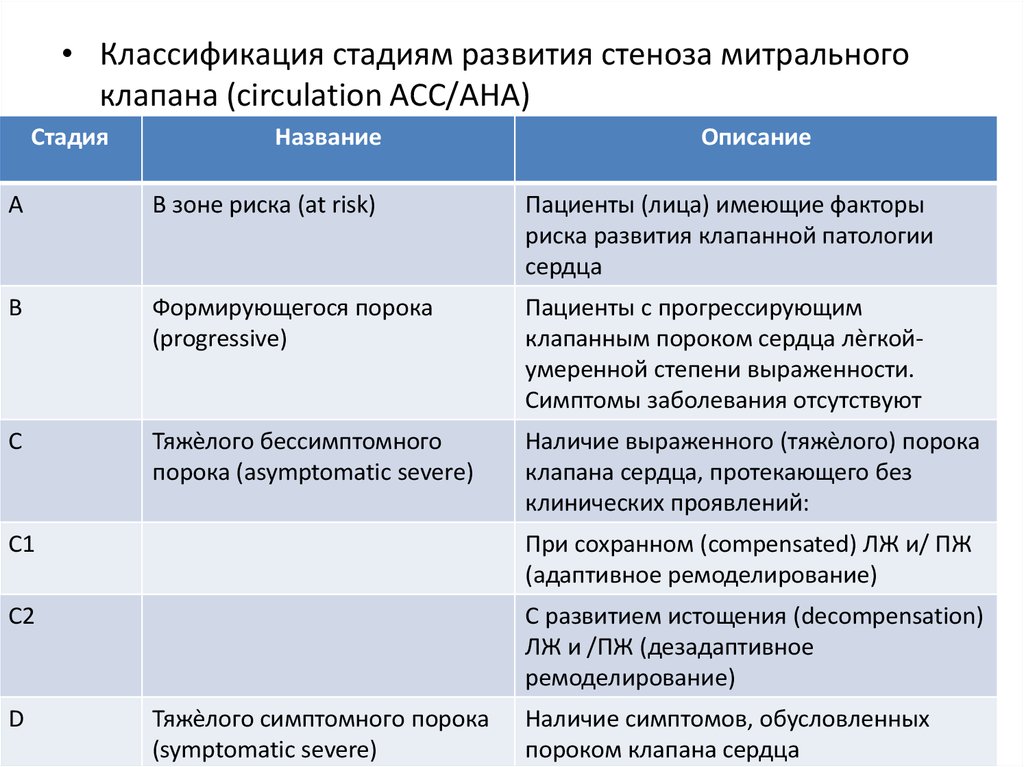
• Классификация стадиям развития стеноза митральногоклапана (circulation ACC/АHA)
Стадия
Название
Описание
А
В зоне риска (at risk)
Пациенты (лица) имеющие факторы
риска развития клапанной патологии
сердца
B
Формирующегося порока
(progressive)
Пациенты с прогрессирующим
клапанным пороком сердца лѐгкойумеренной степени выраженности.
Симптомы заболевания отсутствуют
C
Тяжѐлого бессимптомного
порока (asymptomatic severe)
Наличие выраженного (тяжѐлого) порока
клапана сердца, протекающего без
клинических проявлений:
C1
При сохранном (compensated) ЛЖ и/ ПЖ
(адаптивное ремоделирование)
C2
С развитием истощения (decompensation)
ЛЖ и /ПЖ (дезадаптивное
ремоделирование)
D
Тяжѐлого симптомного порока
(symptomatic severe)
Наличие симптомов, обусловленных
пороком клапана сердца
5. По этиологии:
• врожденный (синдром Лютенбахера);• приобретенный (ревматический)
6. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
1) Диагностические критерии: Жалобы:
одышка;
быстрая утомляемость;
сердцебиение и перебои в работе сердца;
кашель;
кровохарканье;
боли за грудиной,
Отеки, тяжесть в правом подреберье
7.
• Анамнез. При сборе анамнеза следует уточнитьследующую информацию:
• Наличие возможных предрасполагающих причин,
которые могли привести к развитию поражения
митрального клапана:
• Первичная:
• врожденная мальформация;
• воспалительные заболевания;
• дегенеративные процессы;
• инфекционный эндокардит;
• травмы; опухоли.
• Вторичная: инфаркт миокарда; дилатационные
кардиомиопатии; гипертрофическая
кардиомиопатия; эндомиокардиальный фиброз.
8. Физикальное обследование:
• При осмотре- весьма характерный признак –периферический цианоз(акроцианоз), в далеко
зашедших случаях заболевания у больных с
выраженной легочной гипертензией и низким
сердечным выбросом можно наблюдать
типичное fasies mitrales, когда цианоз губ, носа,
ушей сочетается с ярким цианотическим
румянцем на щеках в виде так называемый
митральной бабочки.
• При выраженном застое крови в малом круге
кровообращения больные занимают сидячее
или полусидячее положение в
постели(положение ортопноэ).
9.
• При аускультации:• усиленный (хлопающий) I тон, интенсивность
которого снижается по мере прогрессирования
стеноза;
• диастолический шум с максимумом на
верхушке (мезодиастолический,
пресистолический, пандиастолический),
который необходимо выслушивать в
положении на левом боку
• следующий за II тоном тон открытия
митрального клапана, исчезающий при
кальцинозе клапана
10. Лабораторные исследования:
ОАК;
ОАМ;
• биохимический анализ крови (натрий, калий, глюкоза, мочевина, креатинин,общий белок,
альбумин, преальбумин, ЛДГ, АСТ, АЛТ, СРБ, холестерин, ХЛВП,ХЛНП, триглицериды,
амилаза, трансферрин, ГГТП, щелочная фосфатаза);
• электролиты крови (магний, калий, кальций, натрий);
• коагулограмма (АЧТВ, ПВ, МНО, фибриноген);
определение уровня натрийуретического пептида (далее BNP или про-BNPили ANP) методом
ИФА;
гликолизированный гемоглобин;
определение гормонов щитовидной железы методом ИФА (ТТГ, Т4, Т3,АТкТПО);
бактериологическое исследование мокроты с антибиотикограммой (приинфекционном
эндокардите);
бактериологическое исследование носоглотки с антибиотикограммой (приинфекционном
эндокардите);
бактериологическое исследование мочи с антибиотикограммой (приинфекционном
эндокардите);
ИФА инфекции: определение маркеров вирусного гепатита В (HBsAg, antiHBs, anti-HBcore),
гепатита С (anti-HCV, ВИЧ-инфекции (HIVAg/anti-HIV);
Реакция Вассермана.
11. Инструментальные исследования:
• ЭКГ: признаки перегрузки с гипертрофиейлевого предсердия (увеличение и
расширение и раздвоение его верхушки «P-mitrale»;
• перегрузка и гипертрофия правого
желудочка (смещение интервала S-T вниз от
изолинии во II-III отведениях, отклонение
ЭОС вправо);
• мерцательная аритмия.
12.
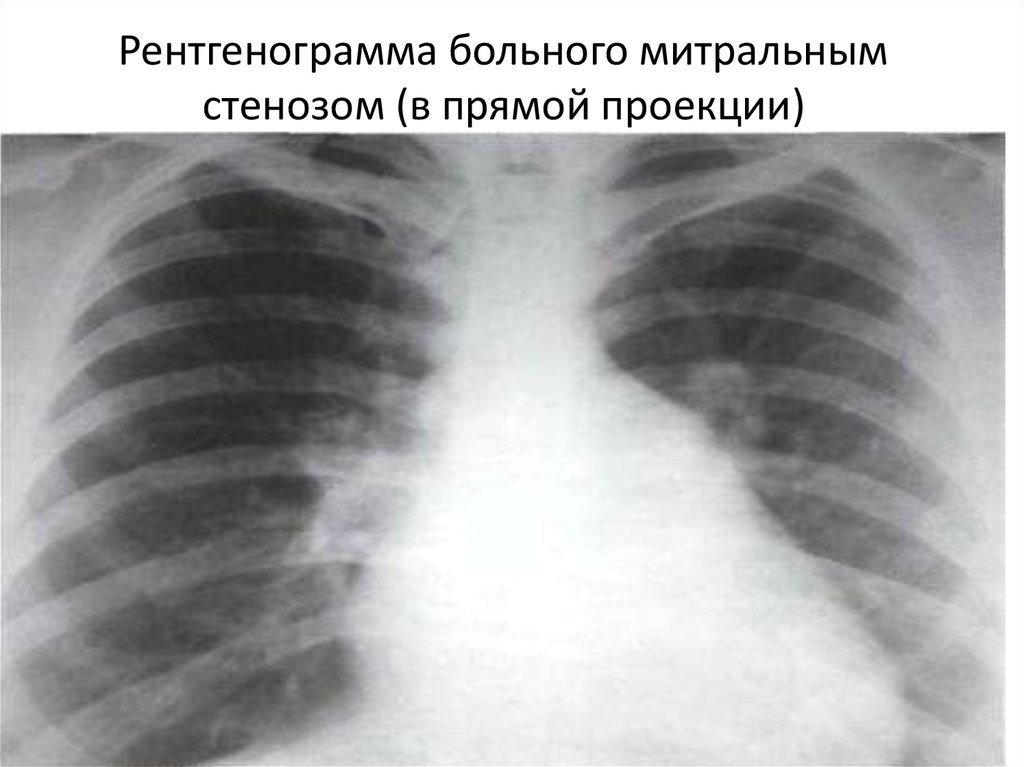
13. Рентгенографическое исследование:
• Сглаживание талии сердца по левому контурупри прямой проекции за счет 2 и 3 дуги
(легочной артерии и левого предсердия);
• тень левого предсердия располагается высоко
над тенью диафрагмы в переднезадней
проекции;
• в левой косой проекции контрастированный
пищевод отклоняется по дуге малого радиуса,
и левое предсердие занимает 1/3 размера
сердца, тень которого располагается высоко
над диафрагмой.
14. Рентгенограмма больного митральным стенозом (в прямой проекции)
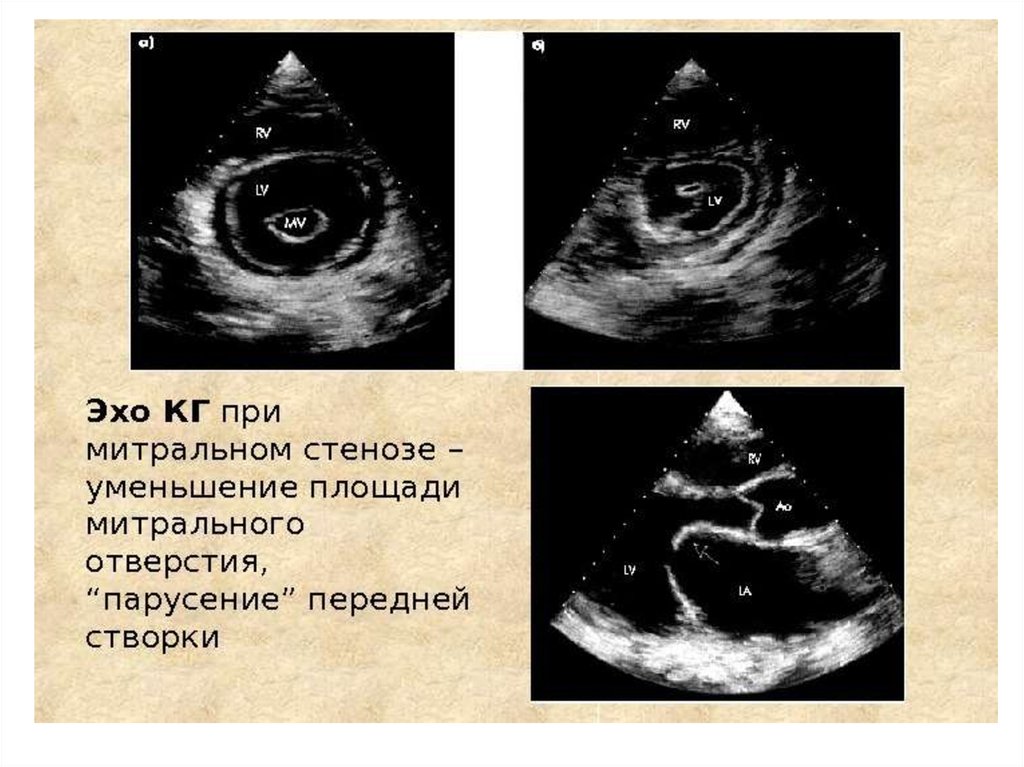
15. ЭхоКГ:
• ЭхоКГ позволяет уточнить факт дисфункции иее характер, а также провести динамическую
оценку состояния сердца и гемодинамики.
• Увеличение передне-заднего размера левого
предсердия,
• увеличение диастолического градиента на
митральном клапане,
• изменение клапанного и подклапанного
аппарата митрального клапана,
• возможно расширение легочной артерии и
увеличение давления в ней
16.
17. Рекомендации по классификации тяжести митрального стеноза
18.
• Чреспищеводная ЭхоКГ: только в случаеполучения недостаточно четкого
изображения при трансторакальном
доступе, осложненном клапанном
поражении и исключения тромбоза ушка
левого предсердия
19. Тактика лечения
• Цели лечения МС: • -уменьшение симптомов и признаков МС;-предотвращение декомпенсации;
-увеличение выживаемости;
-улучшение отдаленного прогноза.
• Немедикаментозное лечение:
- режим – полупостельный, исключение физических и
психоэмоциональных нагрузок;
- диета №10 – Исключение приема большого
количества жидкости, соленной, острой и копченной
пищи, ограничение приема поваренной соли.
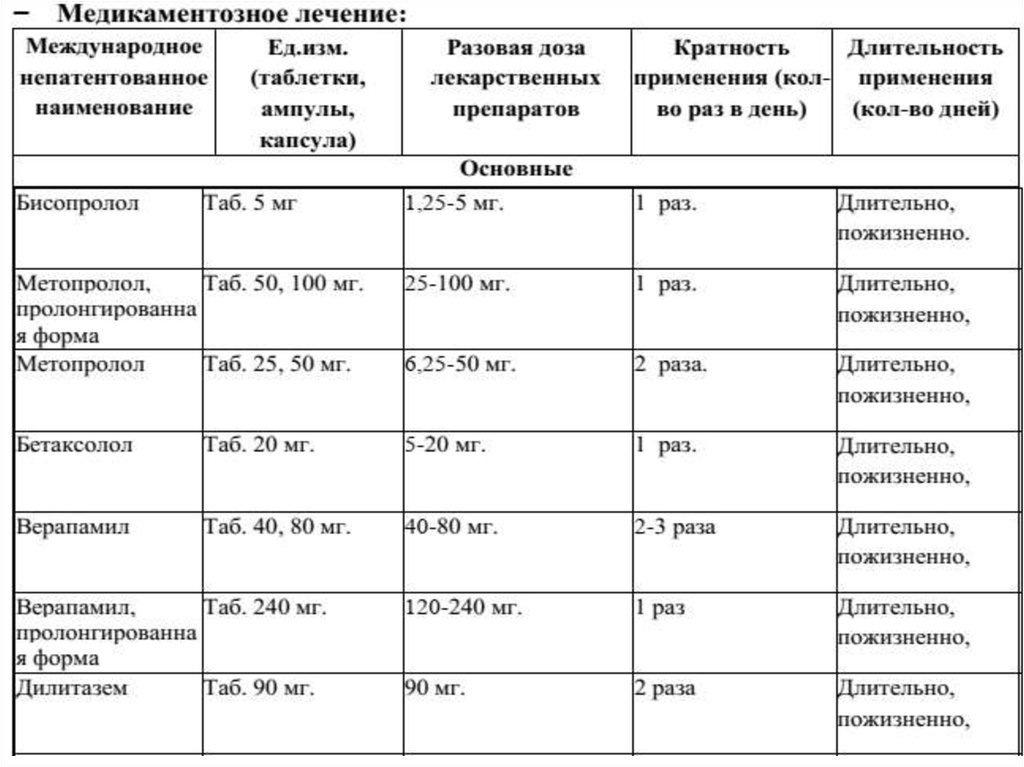
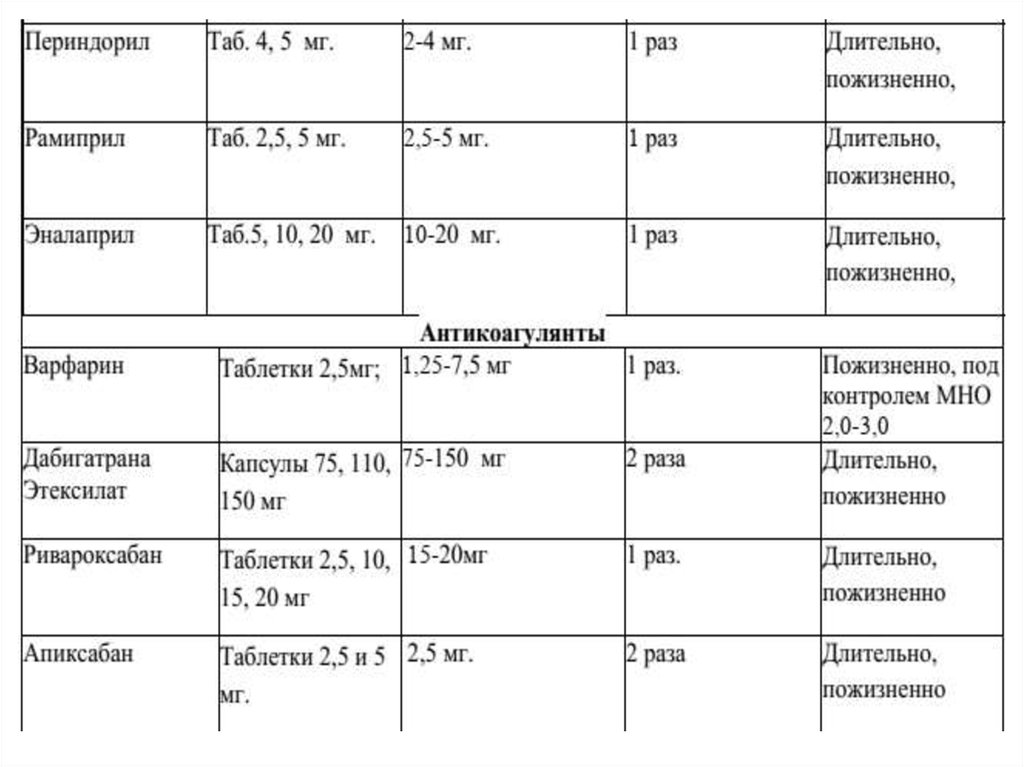
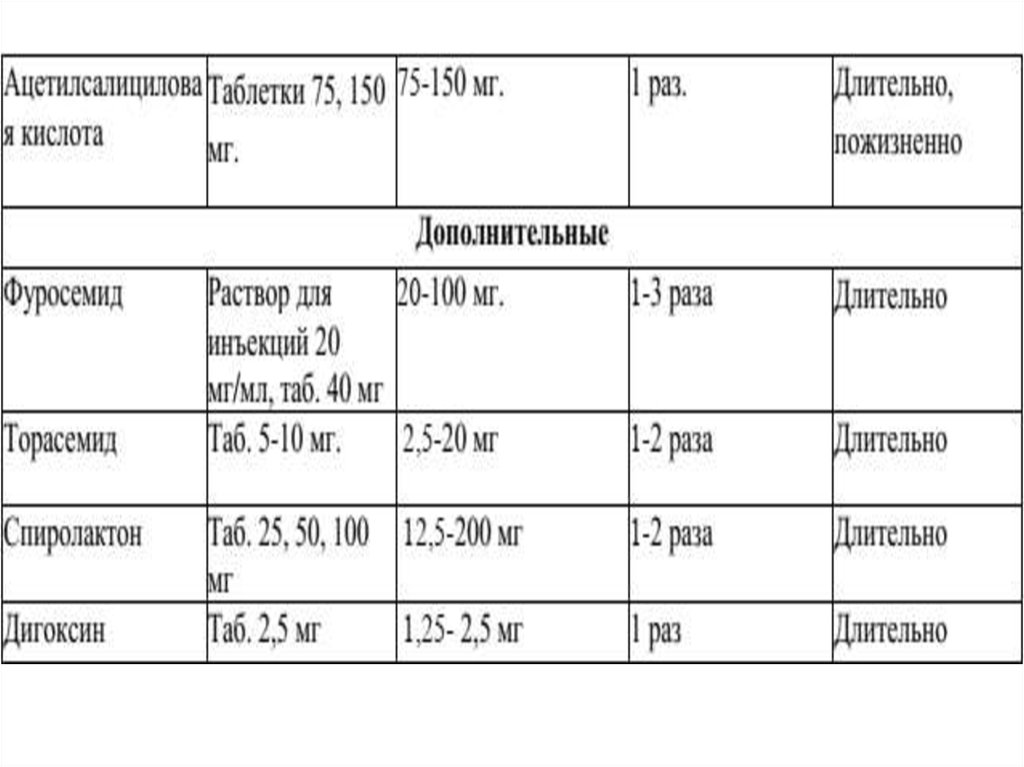
20. Медикаментозное лечение
• Самым важным является золотое правило:больной с нарушением функции МК
— это больной хирургический, и все усилия
терапевта должны быть направлены
лишь на оптимальную подготовку пациента к
хирургическому лечению.
• Основные направления терапии: уменьшение
застойных явлений в малом и
большом кругах кровообращения, коррекция
метаболизма миокарда.
21.
22.
23. Медикаментозная терапия: предотвращение системной эмболии Класс I
- Антикоагулянтная терапия показана пациентам с МС ифибрилляцией предсердий (пароксизмальной, рецидивирующей
или постоянной) (уровень доказательности: B);
- Антикоагулянтная терапия показана пациентам с МС и
тромбоэмболией в анамнезе, даже с синусовым ритмом (уровень
доказательности: B);
-Антикоагулянтная терапия показана пациентам с МС и тромбом в
левом предсердии (уровень доказательности: B);
-Антикоагулянтная терапия может быть назначена
бессимптомным пациентам с тяжелым МС и
эхокардиографическим размером левого предсердия не менее 55
мм (уровень доказательности: С);
-Антикоагулянтная терапия может быть назначена пациентам с
тяжелым МС, увеличенным левым предсердием и спонтанным
контрастированием на эхокардиографии (уровень
доказательности: C).
24.
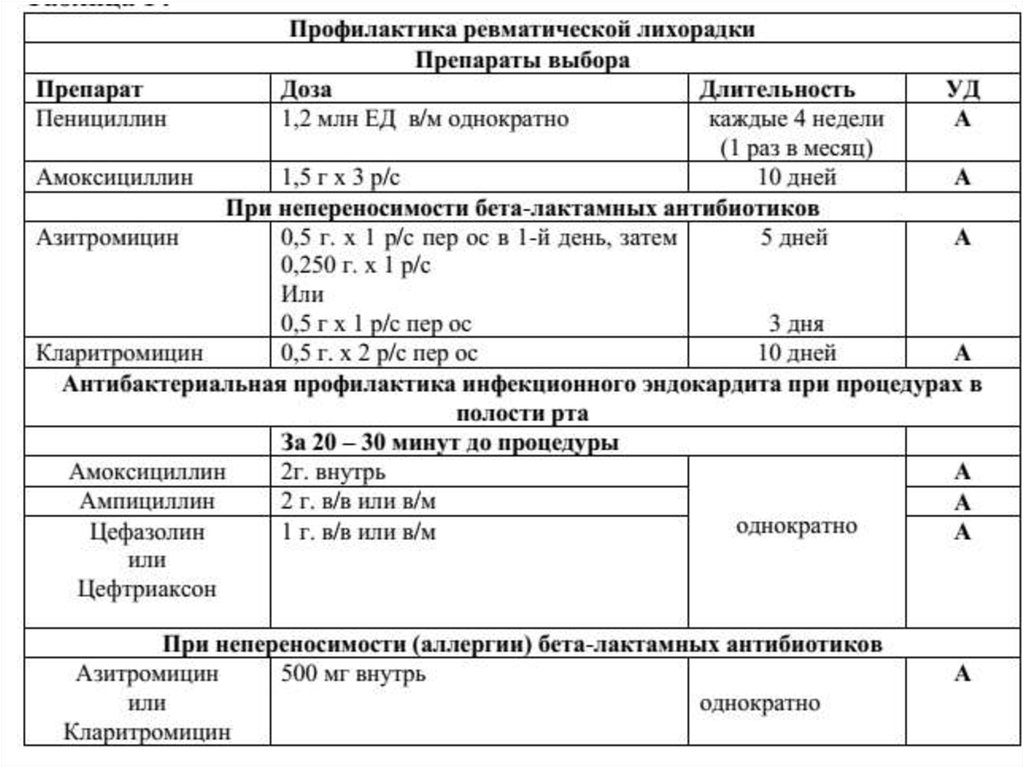
• Профилактические мероприятия:при ревматическом пороке митрального
клапана необходим Д-учет у ревматолога по
месту жительства, регулярная профилактика
ревматической инфекции.
• Мониторинг состояния пациента: при
отсутствии показаний в настоящий
момент к оперативному лечению
необходим контрольный осмотр с
повторной
ЭХОКГ в динамике через 6 месяцев.
25. Показания к плановой госпитализации:
• наличие клинической симптоматикивариабельной с СН;
• рефрактерность к проводимому лечению;
• появление и прогрессирование признаков
полиорганной недостаточности,
некорригируемой с помощью амбулаторной
терапии;
• данные подтвержденные ЭХОКГ о наличии
повреждения митрального клапана стадии В, С
и D;
26. Показания к экстренной госпитализации:
• нарастание проявлений (декомпенсация)хронической сердечнойнедостаточности:
СН по KILLIP- II, III, IV.
27. ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
• Немедикаментозное лечение:- режим – полупостельный, исключение
физических и психоэмоциональных
нагрузок;
- диета №10 – Исключение приема
большого количества жидкости, соленной,
острой и копченной пищи, ограничение
приема поваренной соли.
28.
29.
30.
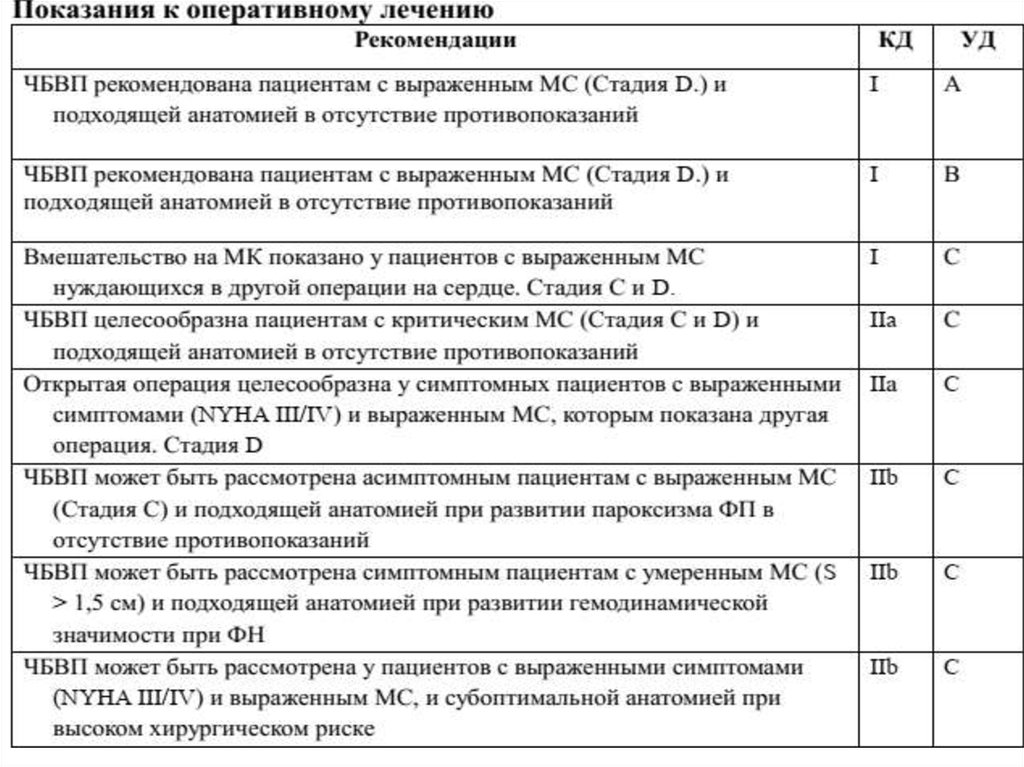
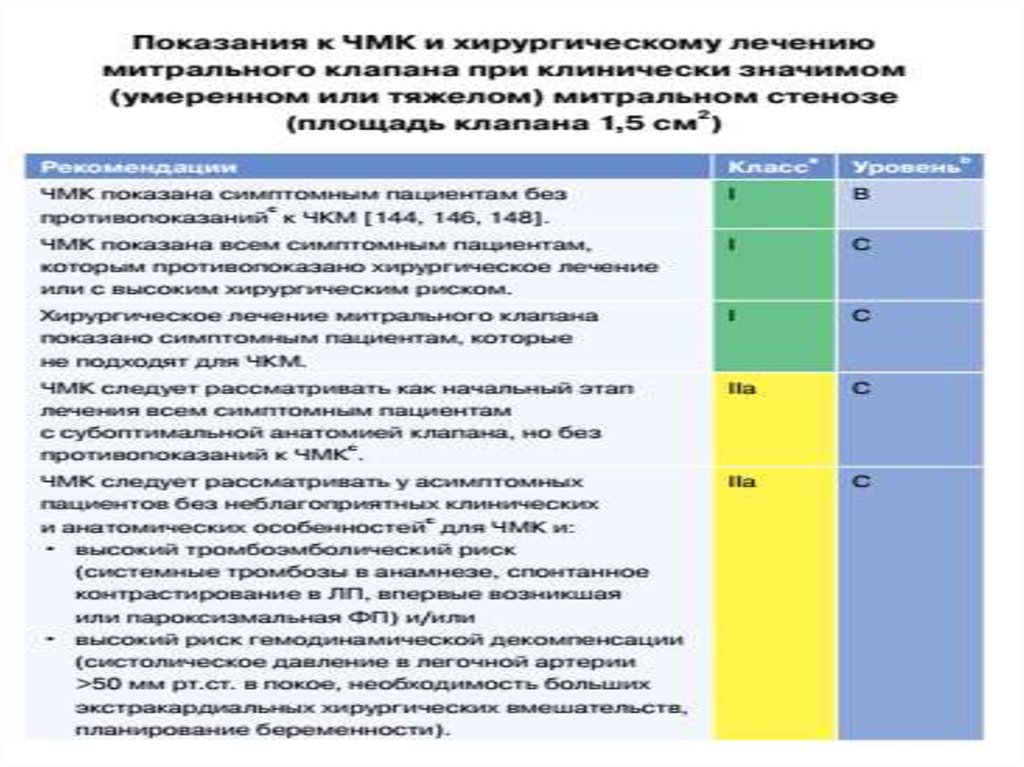
31. Хирургическое лечение:
• Виды хирургического лечения:• Транскатетерная балонная вальвулопластика митрального
клапана.
• Реконструктивные операции (комиссуропластика,
хордопластика,аннулопластика, вальвулопластика).
• Протезирование митрального клапана (механическим или
биологическим протезом):
- протезирование митрального клапана через правую
миниторакотомию с использованием торакоскопического
оборудования.
- протезирование митрального клапана доступом через
срединную продольную стернотомию.
• Транскатетерная имплантация биологического клапана в позицию
митрального клапана.
• Пункты 2 и 3- проводятся в условиях искусственного
кровообращения
32.
33. РЕКОМЕНДАЦИИ ESC/EACTS 2017 ПО ЛЕЧЕНИЮ КЛАПАННОЙ БОЛЕЗНИ СЕРДЦА
34.
35.
36. Особые группы пациентов
• Когда симптомный рестеноз возникаетпосле хирургической комиссуротомии или
ЧМК, повторное вмешательство в
большинстве случаев требует
протезирования клапана, но ЧМК может
быть предложена единичным пациентам с
благоприятными характеристиками, если
ведущим механизмом является сращение
комиссур
37.
• У пациентов с тяжелым митральным стенозомв сочетании с тяжелым поражением
аортального клапана операция
предпочтительна, если нет противопоказаний.
Лечение пациентов, которым противопоказана
операция, затруднено и требует комплексной
и индивидуальной оценки Клапанной Группой.
• Протезирование клапана — единственный
вариант для лечения редких случаев тяжелого
митрального стеноза неревматического
происхождения, где нет сращения комиссур.
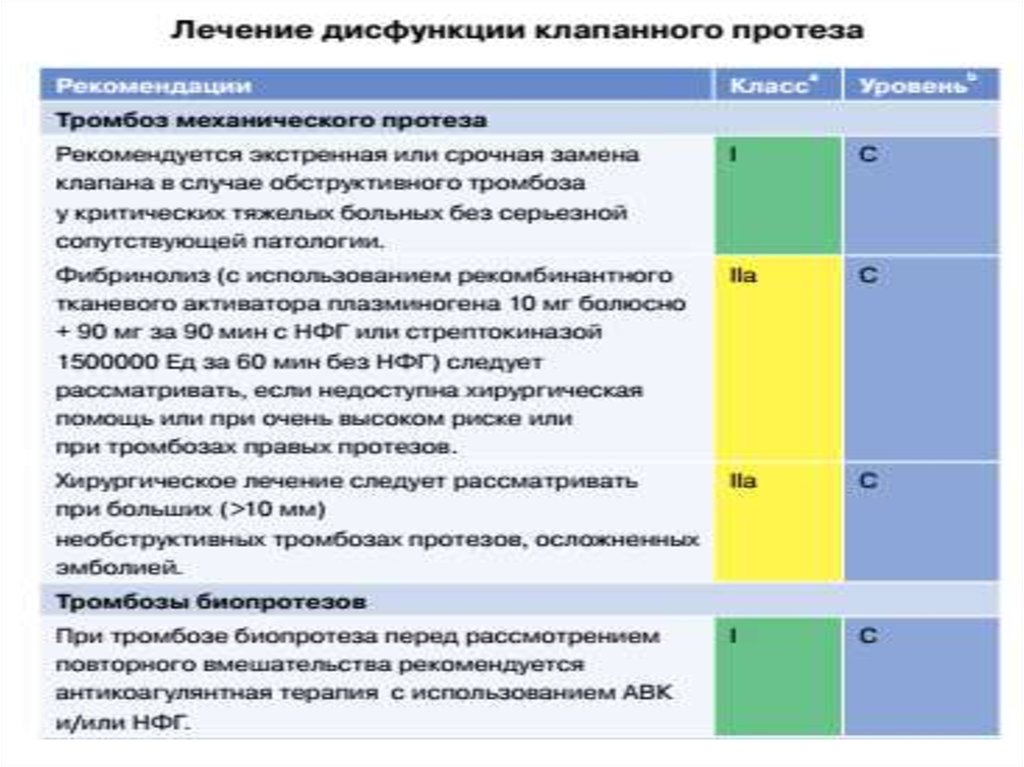
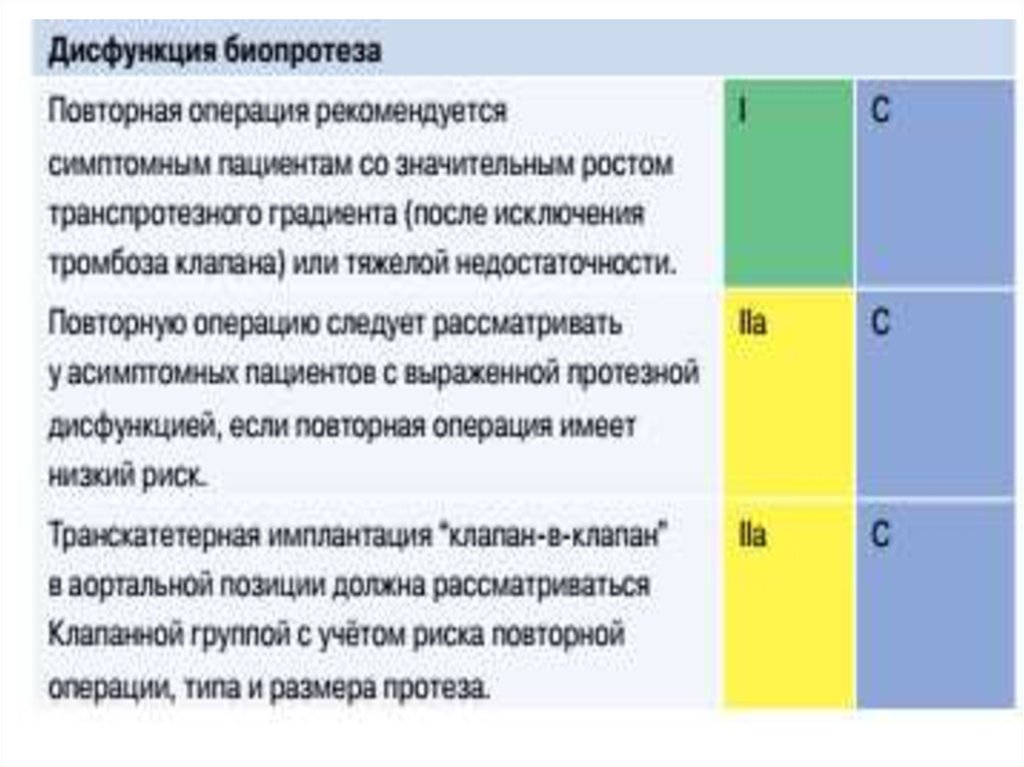
38.
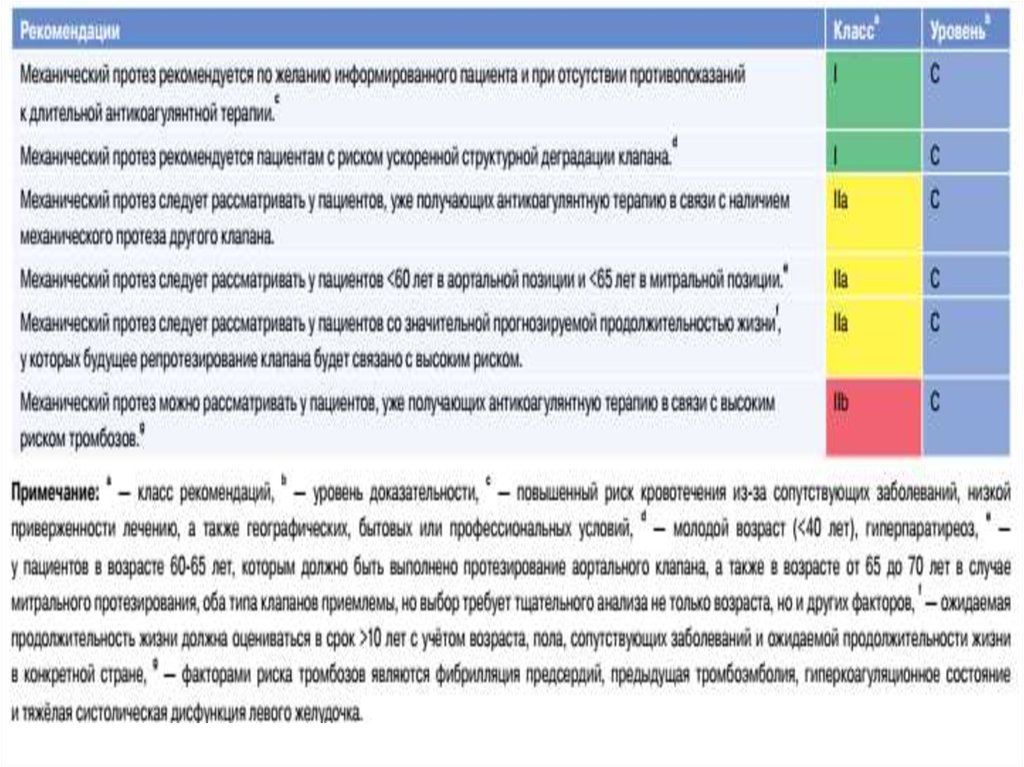
• Выбор в пользу механического протезапри протезировании
аортального/митрального клапанов;
решение основано на сочетании
нескольких приведённых факторов
39.
40.
41.
42.
43. Ведение беременных
• Беременность противопоказана, если с самого ееначала отмечаются признаки СН или активности
ревматического процесса, признаки ЛГ, мерцательная
аритмия, тромбоэмболические осложнения в недавнем
прошлом.
• Таким
больным
нужно
рекомендовать
комиссуротомию.
• При хорошем ее результате возможна беременность,
если отсутствуют указанные выше осложнения.
• При сердечной астме и угрозе (или перенесенном)
отека легких, нарастании СН, приходится проводить
комиссуротомию
непосредственно
во
время
беременности по экстренным показаниям.
• При хорошем результате операции - роды через
естественные родовые пути с исключением 2-го
периода.
44. Показания к родоразрешению путем КС у женщин, перенесших комиссуротомию до и во время беременности:
- Травматическая недостаточность митрального клапана- Неудовлетворительный эффект хирургической
коррекции
- Остаточные явления тромбоэмболических осложнений
- Обострение ревматизма в послеоперационном периоде
(после антиревматического лечения)
- После митральной рекомиссуротомии
- Состояние после митрально-аортальной
комиссуротомии
- Промежуток между операцией на сердце и
родоразрешением менее 60 дней.
- Сочетание митрального стеноза и акушерской
патологии.
45.
• У пациенток с выраженной симптоматикой (класс IIIIV по NYHA) и/или с систолическим давлением влегочной артерии >50 мм рт.ст. несмотря на
оптимальную терапию следует
рассмотреть ЧМК. Эту процедуру следует выполнять
после 20-й недели беременности в экспертных
центрах.
• Терапевтическая антикоагуляция чрезвычайно важна,
чтобы избежать осложнений. У пациенток,
получающих ≤5 мг варфарина, предпочтение
отдается оральным антикоагулянтам на протяжении
всей беременности, с заменой на НФГ перед родами.
46.
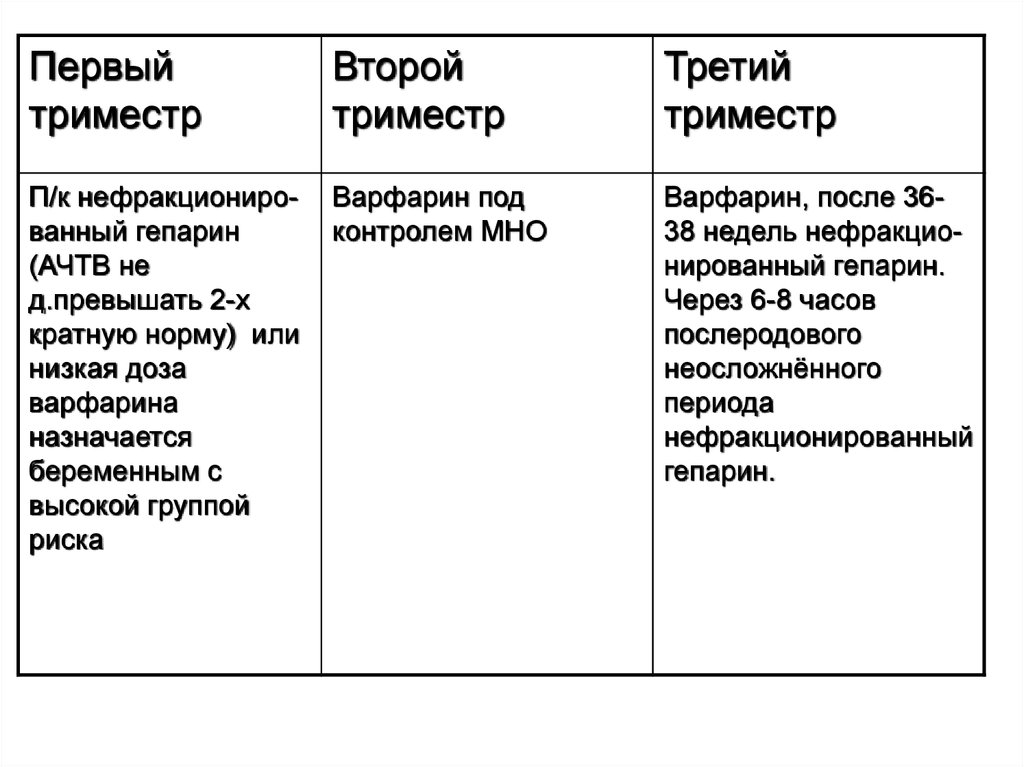
Первыйтриместр
Второй
триместр
Третий
триместр
П/к нефракционированный гепарин
(АЧТВ не
д.превышать 2-х
кратную норму) или
низкая доза
варфарина
назначается
беременным с
высокой группой
риска
Варфарин под
контролем МНО
Варфарин, после 3638 недель нефракционированный гепарин.
Через 6-8 часов
послеродового
неосложнённого
периода
нефракционированный
гепарин.
































 medicine
medicine