Similar presentations:
Актуальные вопросы ВИЧ/СПИД
1. Актуальные вопросы ВИЧ/СПИД
Гродненскийобластной ЦГЭОЗ
2.
3.
Статистика ВИЧПо данным ВОЗ, на планете живет более
40 млн. ВИЧ-положительных людей, а умерших
от болезней, связанных с ВИЧ насчитывается
более 25млн. В мире ежедневно заражаются
ВИЧ-инфекцией 7400 человек.
В настоящее время специализированное
лечение получают около 4 млн. ВИЧинфицированных, в то же время еще 9,7 млн.
человек все еще нуждаются в лечении.
При этом на каждые два человека,
начинающих лечение, приходится пять новых
случаев заражения ВИЧ. Всеобщий доступ
позволит предоставить жизненно важное
антиретровирусное лечение 6,7 млн. человек,
предупредить 2,6 млн. новых инфекций и спасти
жизни 1,3 млн. человек.
4. Динамика числа новых случаев ВИЧ-инфекции, 2000-2016 г.г.
Обращение эпедемиивспять (более 20%)
Австрия
Центр.африк.республ
Конго
Сальвадор
Эфиопия
Кватемала
Индия
Кения
Латвия
Мексика
Непал
Нигерия
Португалия
Тайланд
Венесуэла
Въетнам
Замбия
Зимбабве
Чад
Гаити
Либерия
Панама
Уругвай
Мозамбик
Сенегал
Прекращение
распространения (до
20%)
Аргентина
Армения
Бельгия
Канада
Китай
Дания
Эстония
Финляндия
Ирландия
Лесото
Морокко
Новая Зелландия
Молдова
Сомали
Таджикистан
США
Увеличение
распространения на
20% и более
Афганистан
Албания
Австралия
Азербайджан
Беларусь
Болгария
Кипр
Египет
Чешская республика
Франция
Грузия
Германия
Греция
Венгрия
Израиль
Италия
Япония
Казахстан
Литва
Польша
Россия
Испания
Швеция
Турция
Украина
5.
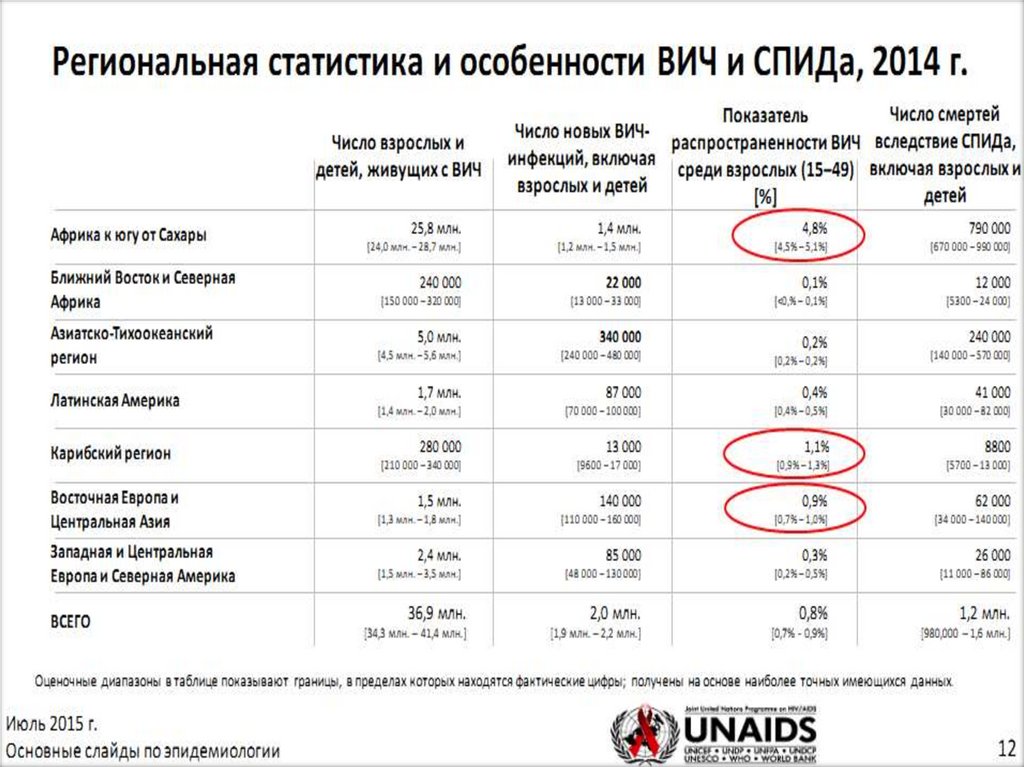
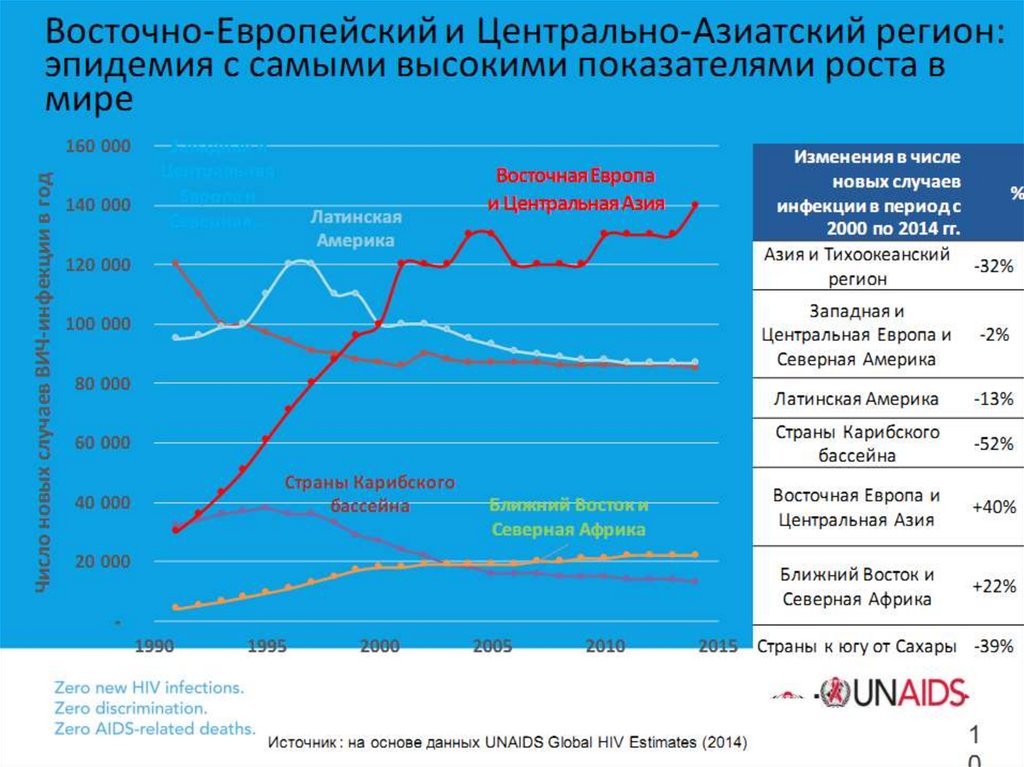
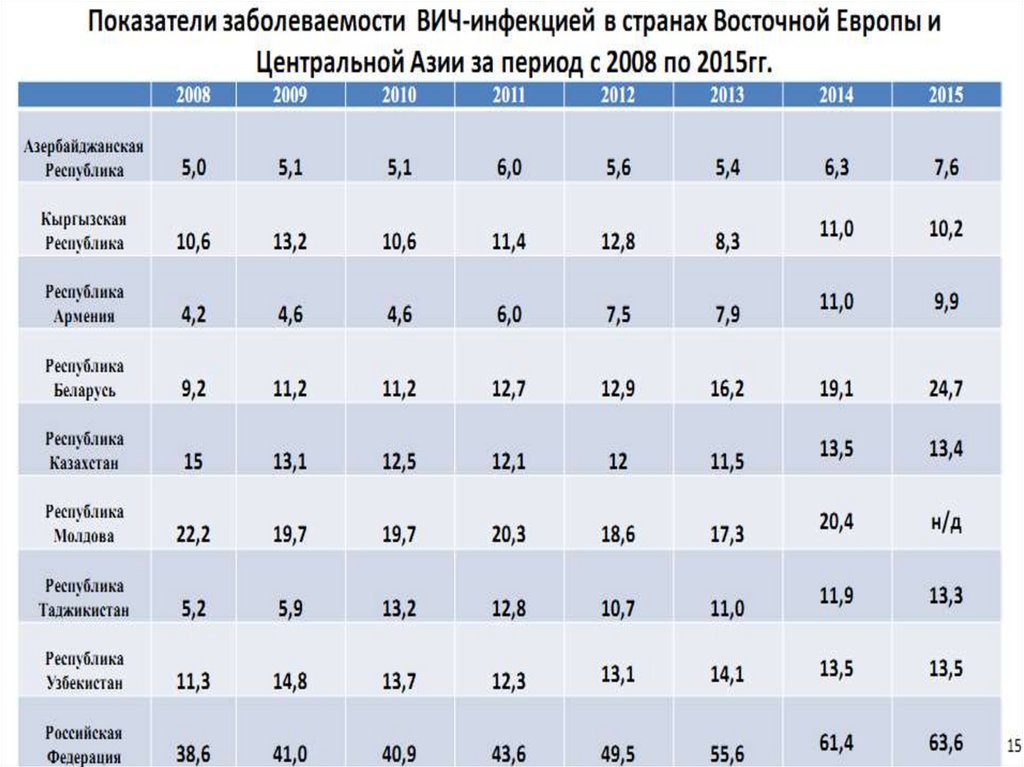
6. Показатели заболеваемости ВИЧ-инфекцией в странах Восточной Европы и Центральной Азии за период с 2008 по 2015гг.
7.
8.
9. Этиология и эпидемиология ВИЧ-инфекции
10.
ВИЧ-инфекция –инфекционный процесс в организме
человека, вызываемый вирусом
иммунодефицита человека (ВИЧ),
характеризующийся
медленным
течением, поражением иммунной и
нервной
систем,
последующим
развитием
на
этом
фоне
оппортунистических
инфекций,
новообразований,
приводящих
инфицированных ВИЧ к летальному
исходу
11. Эпидемиология
ВИЧ-инфекция относится ккатегории
антропонозов
с
парентеральным,
контактным
(половым)
и
вертикальным
(трансплацентарным) механизмом
передачи возбудителя.
Источником инфекции является
инфицированный человек в любой
стадии
ВИЧ-инфекции.
Наибольшие концентрации вируса
содержатся
в крови, сперме,
грудном молоке, спинномозговой
жидкости. Как и при любых
инфекциях, риск инфицирования
зависит от частоты и видов
контактов, концентрации вируса у
источника. Чем ниже концентрация
возбудителя
в биологической
жидкости, тем меньше риск
заражения
12.
Половой путь передачи:При всех видах половых
контактов существует риск передачи
ВИЧ-инфекции.
Степень
риска
зависит от ряда факторов:
- принадлежность полового партнера
к уязвимой группе, т.е. вероятность
того,
что
половой
партнер
инфицирован;
- вид полового контакта;
стадия
заболевания
инфицированного партнера;
- уровень вирусной нагрузки;
- наличие инфекций, передающихся
половым путем;
- генетическая восприимчивость.
Восприимчивость
мужчин
и
женщин
к
ВИЧ-инфекции
практически
одинакова.
При
гетеросексуальных связях заражение
женщин наступает чаще
13. Пути передачи ВИЧ-инфекции:
Пути передачи ВИЧинфекции:Парентеральный путь
передачи:
Медицинский
путь
передачи:
- использование
необработанного
медицинского
инструментария;
- переливание
инфицированной
донорской крови;
-трансплантация
инфицированных
донорских органов,
тканей и жидкостей.
Инъекционное
введение
наркотиков.
14.
Передача ВИЧ от матери к ребенкуРанний
послеродовый
(0-6 месяцев)
Aнтенатальный
период
В родах
8
16
8
Поздний
послеродовый
(6-24 месяца)
8
Из 100 детей, рожденных от матери с ВИЧ, 60 не будут
инфицированы. 40 будут инфицированы ВИЧ:
8 антенатально; 16 в родах; 8 в первые 6 месяцев грудного
вскармливания; и еще 8, если грудное вскармливание
продолжается > 6 месяцев.
15.
16.
17. УСТОЙЧИВОСТЬ ВИЧ
При температуре +100С
ВИЧ погибает за 1 минуту
При температуре +56
С
ВИЧ погибает за 30 минут
УФ и γ-излучение в
ВИЧ устойчив
дозах для стерилизации
Хлорсодержащие
дезинфектанты
Инактивируется в течение
10минут
0,5% лизол
Инактивируется в течение 10
минут
3% фенол
Инактивируется в течение 20
минут
18.
19.
20.
21.
22. Пересмотренная классификация ВОЗ клинических стадий ВИЧ-инфекции у взрослых и подростков (Временная версия для Европейского
региона для лиц ≥15 лет с лабораторнымподтверждением ВИЧ-инфекции)
Острая ВИЧ-инфекция
Бессимптомное течение
Острая лихорадочная фаза (острый ретровирусный синдром)
Клиническая стадия 1
• Бессимптомное течение
• Персистирующая генерализованная лимфаденопатия
Клиническая стадия 2
• Ангулярный хейлит
• Опоясывающий лишай
• Грибковые поражения ногтей
• Похудание – умеренное (потеря 5–10% веса) и необъяснимое
• Папулезная зудящая сыпь
• Язвы слизистой рта – рецидивирующие (два или более раз за последние 6
месяцев)
• Инфекции дыхательных путей – рецидивирующие(два или более случаев
синусита, среднего отита, бронхита, фарингита или трахеита за любые 6
месяцев)
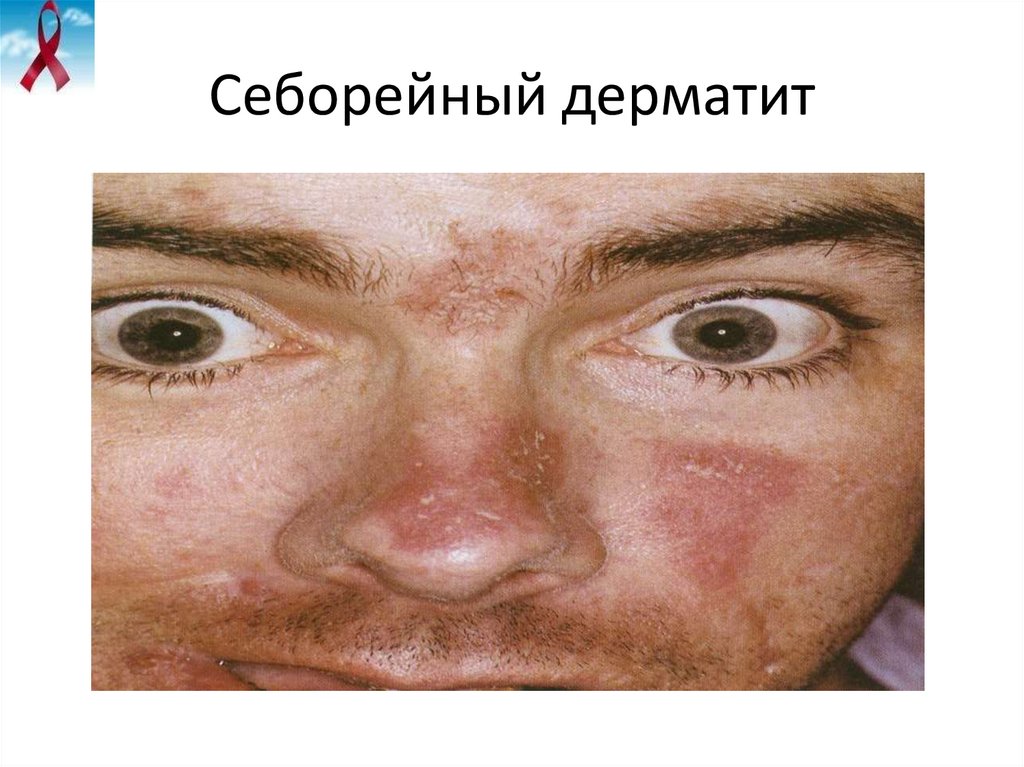
• Себорейный дерматит
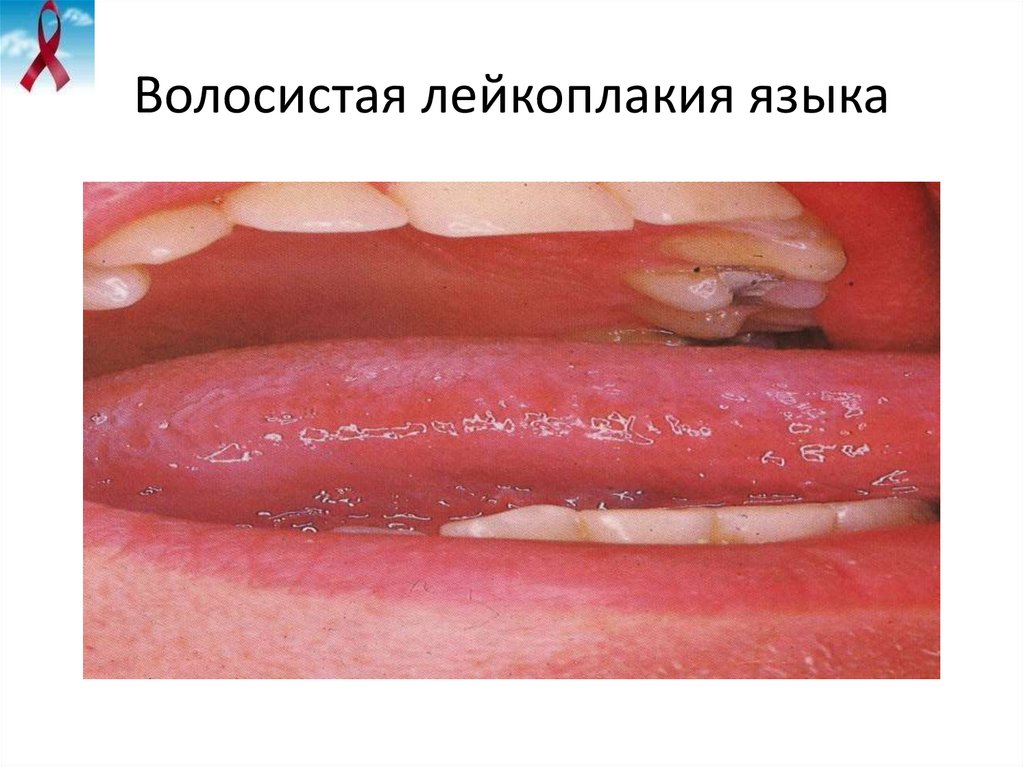
• Волосистая лейкоплакия рта
23.
Клиническая стадия 3• Острый язвенно-некротический стоматит, гингивит или
пародонтит
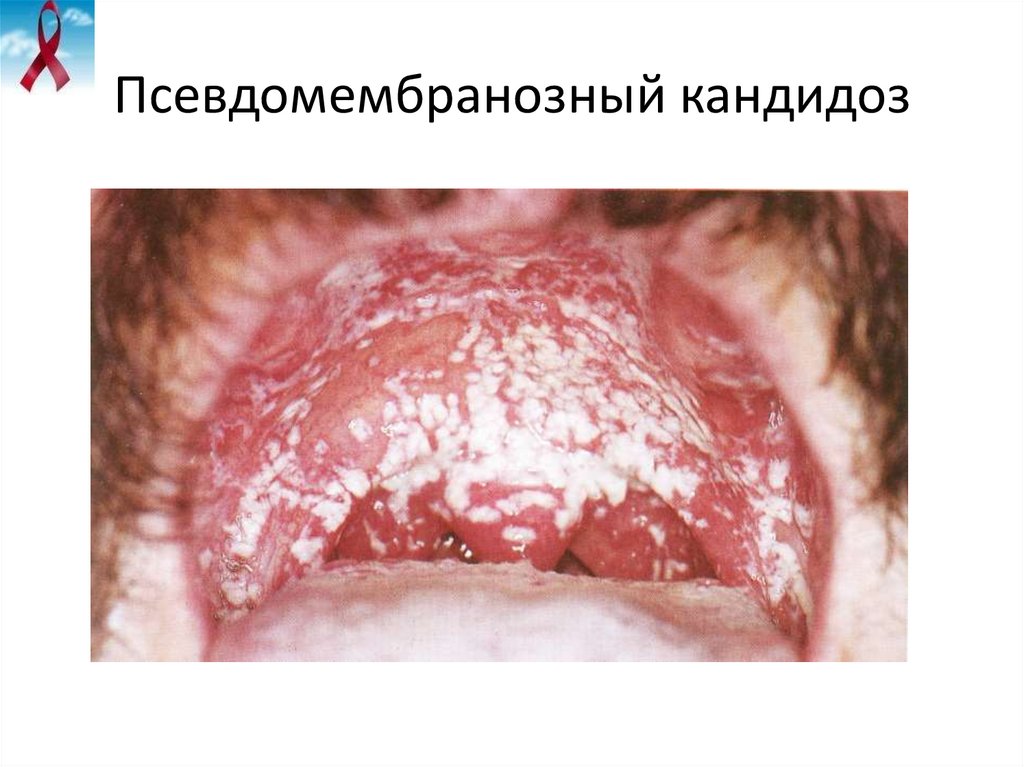
• Кандидоз – рта и (или) глотки, рецидивирующий (два или
более раз за последние 6 месяцев) или постоянный (дольше
месяца)
• Хроническая диарея (дольше месяца) – необъяснимая
• Гематологические нарушения – необъяснимые анемия
(гемоглобин < 80 г/л), нейтропения(число нейтрофилов < 0,5 ×
109/л), тромбоцитопения (число тромбоцитов< 50 × 109 /л)
• Постоянная лихорадка (дольше месяца) – необъяснимая
• Туберкулез легких
• Тяжелые бактериальные инфекции (например, бактериемия,
инфекции костей и суставов, эмпиема плевры, менингит,
тяжелые воспалительные заболевания матки и придатков,
пневмония, пиомиозит)
• Похудание – сильное (потеря более 10% веса) и необъяснимое
24.
Клиническая стадия 4• Кандидоз – пищевода или нижних дыхательных путей
• Рак шейки матки (инвазивный, а не только дисплазия)
• Хроническая инфекция, вызванная вирусом простого герпеса (ВПГ) с изъязвлениями
длительностью более месяца
• Хронический криптоспоридиоз (понос длительностью более месяца)
• Хронический изоспориаз (лихорадка длительностью более месяца)
• Криптококкоз – внелегочный (включая менингит)
• Цитомегаловирусная инфекция – ретинит, колит или эзофагит
• Внелегочный туберкулез (кроме лимфаденита)
• ВИЧ-нефропатия
• ВИЧ-энцефалопатия
• ВИЧ-кахексия
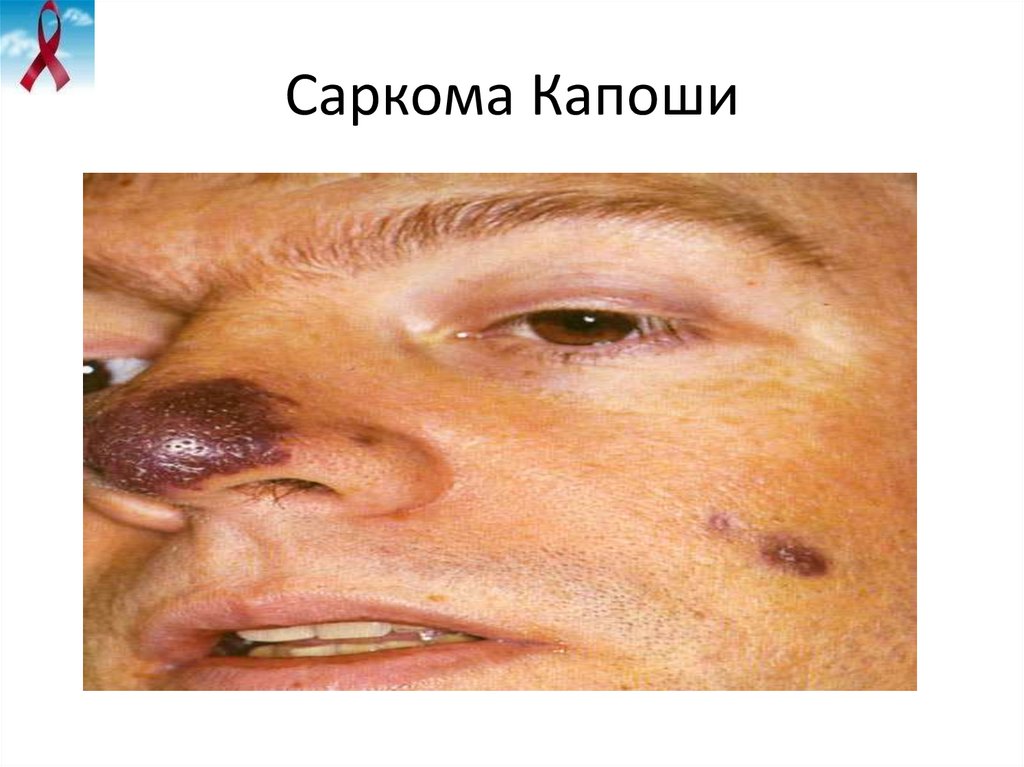
• Саркома Капоши и другие и другие обусловленные ВИЧ-инфекцией злокачественные
опухоли
Лейшманиоз – висцеральный (диссеминированный)
Злокачественная лимфома – первичная лимфома ЦНС или B-клеточная
неходжкинская лимфома
Инфекции,
вызванные
атипичными
(нетуберкулезными)
микобактериями,
диссеминированные
Грибковые инфекции (например, кандидоз, кокцидиоидоз,
гистоплазмоз) – диссеминированные
Пневмоцистная пневмония (пневмония, вызванная Pneumocystis jirovecii)
Прогрессирующая многоочаговая лейкоэнцефалопатия
Токсоплaзмоз – поражение ЦНС, ретинит
Септицемия, вызванная нетифоидными Salmonella spp., рецидивирующая
Тяжелая пневмония (предположительно бактериальная) возвратная (два или более
раз в течение года)
ВИЧ-кардиомиопатия
25. Саркома Капоши
26. Волосистая лейкоплакия языка
27. Саркома Капоши
28. Себорейный дерматит
29. Псевдомембранозный кандидоз
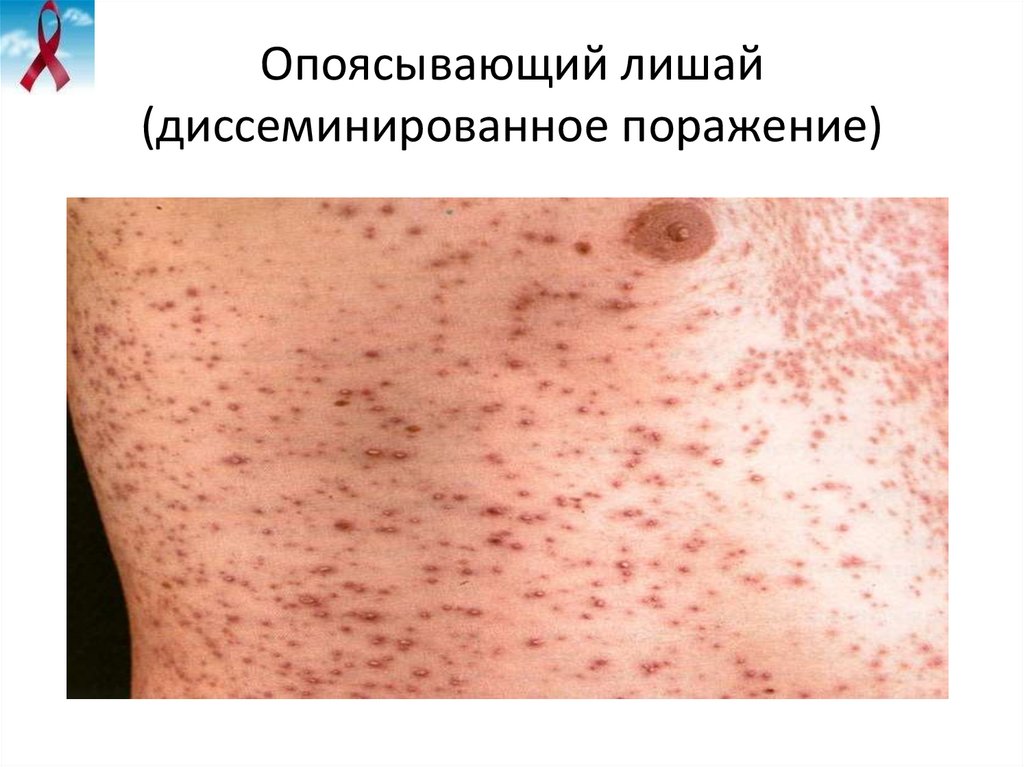
30. Опоясывающий лишай
31. Опоясывающий лишай (диссеминированное поражение)
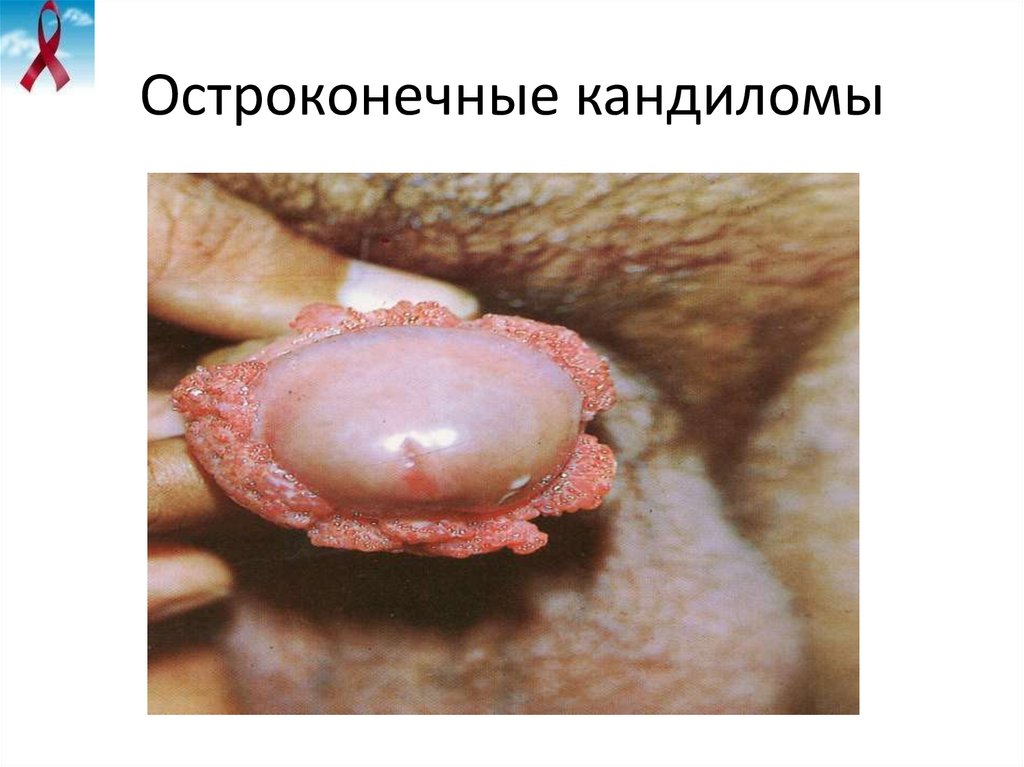
32. Остроконечные кандиломы
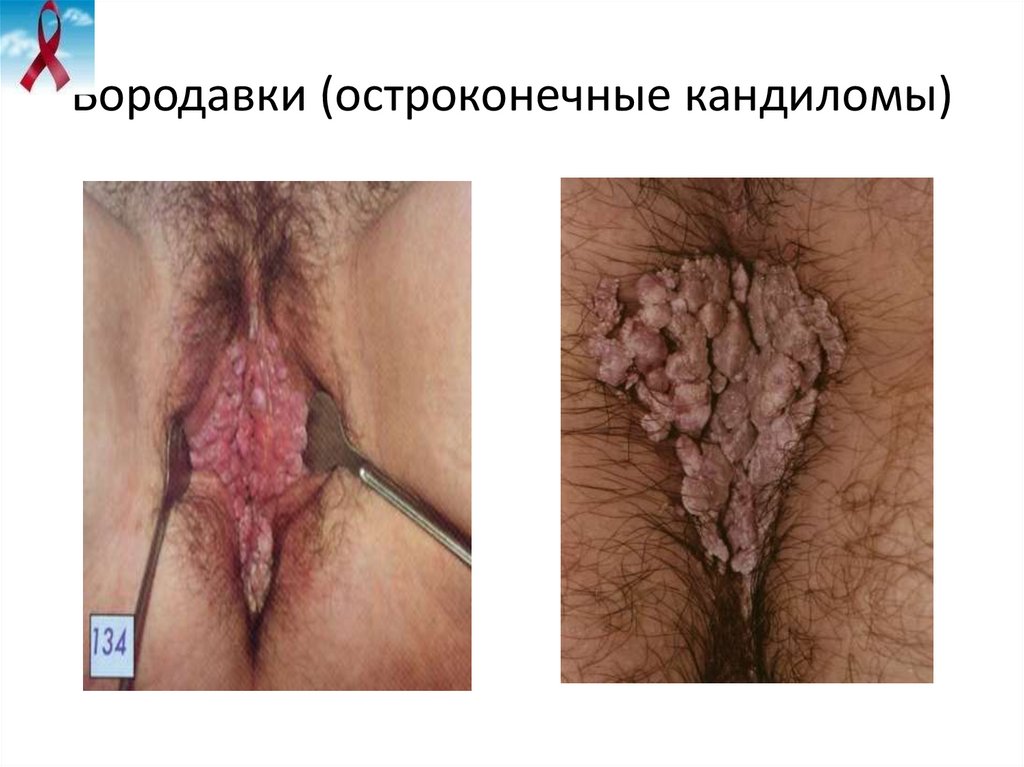
33. Бородавки (остроконечные кандиломы)
34. Генитальный герпес
35. Хронический язвенный герпес
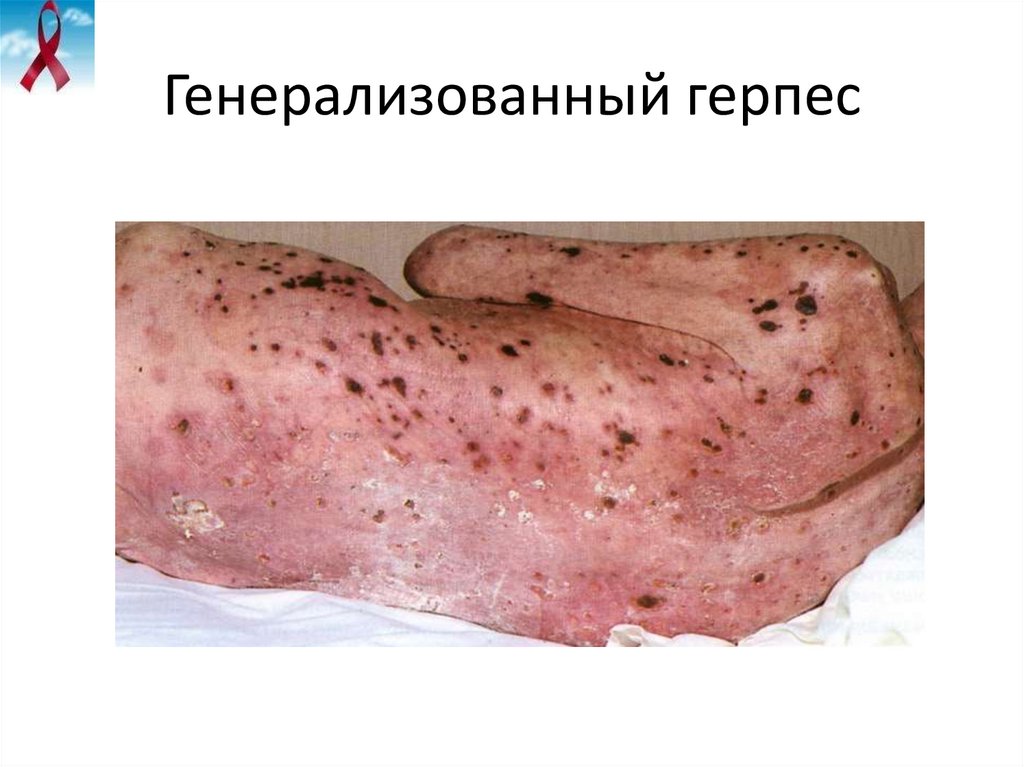
36. Генерализованный герпес
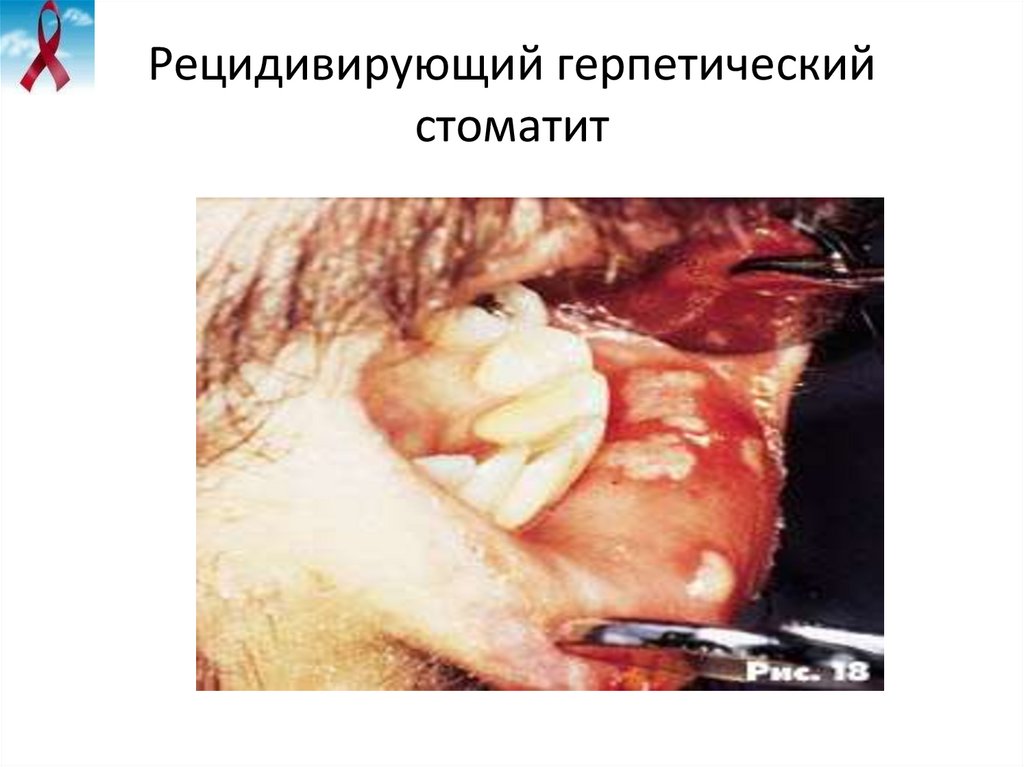
37. Рецидивирующий герпетический стоматит
38. Задачи лабораторной диагностики при ВИЧ-инфекции
1. Определить ВИЧ-статус (да/нет)2. Исследования у ВИЧ-позитивного пациента:
• определить стадию ВИЧ-инфекции и прогноз
течения,
• сформулировать показания к терапии,
• проводить контроль эффективности терапии
39. Тесты для лабораторной диагностики ВИЧ-инфекции
Тесты для лабораторнойдиагностики ВИЧинфекции
1) тесты для постановки диагноза ВИЧ-инфекции:
скрининговые для определения антител к ВИЧ (антител и антигенов
ВИЧ): иммуноферментный анализ (ИФА), быстрые тесты;
подтверждающие для определения антител к ВИЧ: иммунный
блотинг (ИБ);
качественная ПЦР (ДНК-ПЦР) в культуре лимфоцитов крови;
2) тесты для слежения за течением ВИЧ-инфекции:
количественная ПЦР (РНК-ПЦР, вирусная нагрузка) в плазме;
определение иммунного статуса: CD4 лимфоциты в плазме крови;
40.
Ложноотрицательные результаты определения антител кВИЧ в ИФА/ИБ обусловлены:
возможностью затягивания периода «окна» до 6 месяцев;
отсутствия антител на поздних стадиях ВИЧ-инфекции;
идиопатической «атипичной иммунной реакцией»;
агаммаглобулинемией;
возможностью технической или канцелярской ошибки.
Ложноположительные результаты определения антител к
ВИЧ в ИФА/ИБ могут быть :
при коллагенозах, васкулитах, других аутоиммунных заболеваниях,
лимфомах, заболеваниях печени, рассеянном склерозе, перенесенном
сифилисе, аденоме и раке предстательной железы, необоснованном
назначении гормональной терапии;
во время беременности и после недавней иммунизации;
при несоблюдении правил забора проб крови, отбора сыворотки
(используется один наконечник для нескольких проб), условий хранения
и доставки биологического материала в лабораторию;
возможностью технической или канцелярской ошибки.
41. Быстрые тесты
Быстрые тесты (или экспресс тесты) позволяют выявлять антитела к ВИЧ быстро
(за 10-30 минут) и без использования специальной лабораторной техники
для экстренного уточнения ВИЧ-статуса в медучреждениях (обследование
беременных, поступивших рожать с неизвестным ВИЧ-статусом, и обследование
биоматериала при профессиональных контактах) – методикой постановки должен
владеть любой акушер дежурной бригады и врач приемного покоя
для домашнего использования
OraQuick® тестполоска
каплю цельной капиллярной
крови берут из пальца
специальной петлей,
переносят во флакон c
буфером и перемешивают,
там осуществляется реакция,
и в окошке считывают
результат
чувствительность 99,6%,
специфичность ~100%,
время постановки 20 минут
«-» тест = отсутствие антител к
ВИЧ
«+» тест => в ИФА и ИБ
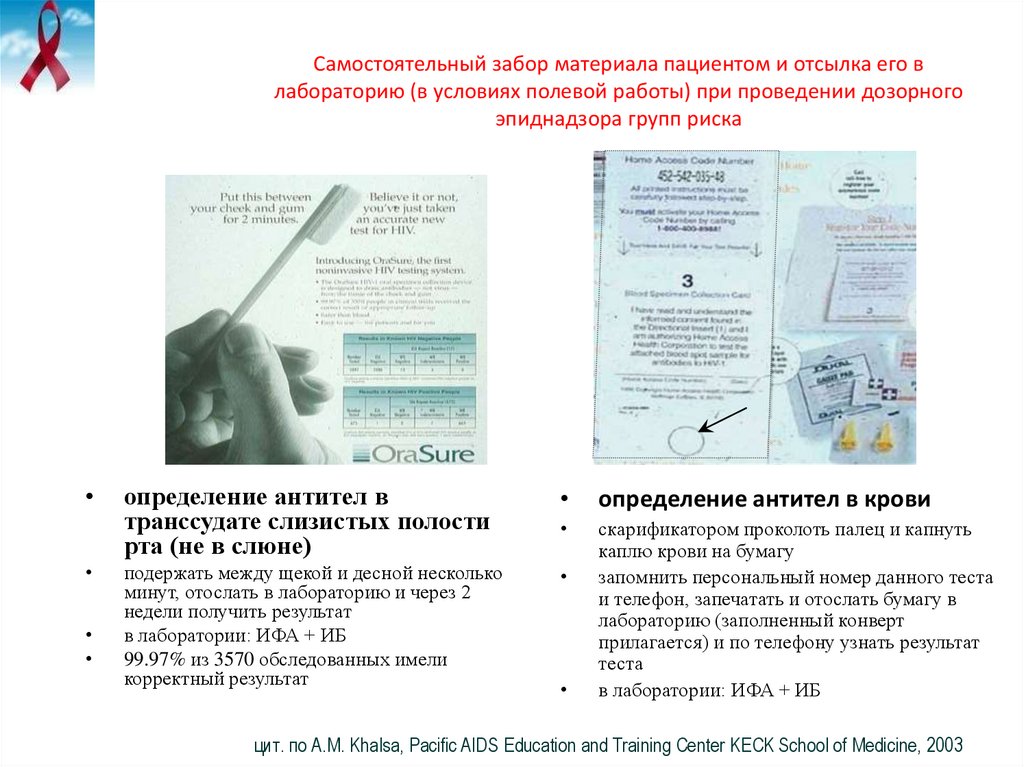
42. Самостоятельный забор материала пациентом и отсылка его в лабораторию (в условиях полевой работы) при проведении дозорного
эпиднадзора групп рискаопределение антител в
транссудате слизистых полости
рта (не в слюне)
определение антител в крови
подержать между щекой и десной несколько
минут, отослать в лабораторию и через 2
недели получить результат
в лаборатории: ИФА + ИБ
99.97% из 3570 обследованных имели
корректный результат
скарификатором проколоть палец и капнуть
каплю крови на бумагу
запомнить персональный номер данного теста
и телефон, запечатать и отослать бумагу в
лабораторию (заполненный конверт
прилагается) и по телефону узнать результат
теста
в лаборатории: ИФА + ИБ
цит. по A.M. Khalsa, Pacific AIDS Education and Training Center KECK School of Medicine, 2003
43.
КЛИНИЧЕСКИЙ ПРОТОКОЛ «Диагностика и лечение пациентов с ВИЧ-инфекцией»,УТВЕРЖДЕНО Постановление Министерства здравоохранения Республики Беларусь
01.06.2017 №41.
Приложение 1 к Клиническому протоколу «Диагностика и лечение пациентов с ВИЧинфекцией»
ГЛАВА 1 ЛАБОРАТОРНАЯ ДИАГНОСТИКА ВИЧ-ИНФЕКЦИИ У ПАЦИЕНТОВ
СТАРШЕ 18 МЕСЯЦЕВ
Стандартным алгоритмом лабораторной диагностики ВИЧ- инфекции является
определение антител к ВИЧ или антител/антигена(ов) методом иммуноферментного анализа
(далее – ИФА) или иммунохемилюминисцентного анализа (далее – ИХА). Для подтверждения
результатов ИФА (ИХА) в отношении ВИЧ применяется метод иммунного блоттинга (далее –
ИБ).
Лабораторную
диагностику
ВИЧ-инфекции
осуществляют
лаборатории
государственных организаций здравоохранения:
первого уровня (скрининговые) – выполняют исследования первичных проб на
наличие антител к ВИЧ или антител/антигена(ов) методом ИФА(ИХА);
второго уровня (арбитражные) – выполняют исследования первичных и повторных
проб на наличие антител к ВИЧ или антител/антигена(ов) ВИЧ, подтверждающие тесты
методом ИБ, исследования, выявляющие РНК и (или) провирусную ДНК ВИЧ методом
полимеразной цепной реакции (далее – ПЦР), иммунологические исследования. Организация
здравоохранения направляет повторно забранную пробу крови (с пометкой в направлении
«повторно») в лабораторию диагностики ВИЧ/СПИД областного центра гигиены,
эпидемиологии и общественного здоровья
третьего уровня (референс-лаборатория) – выполняет весь комплекс лабораторных
исследований, осуществляемый лабораториями первого и второго уровней, а также в сложных
диагностических случаях.
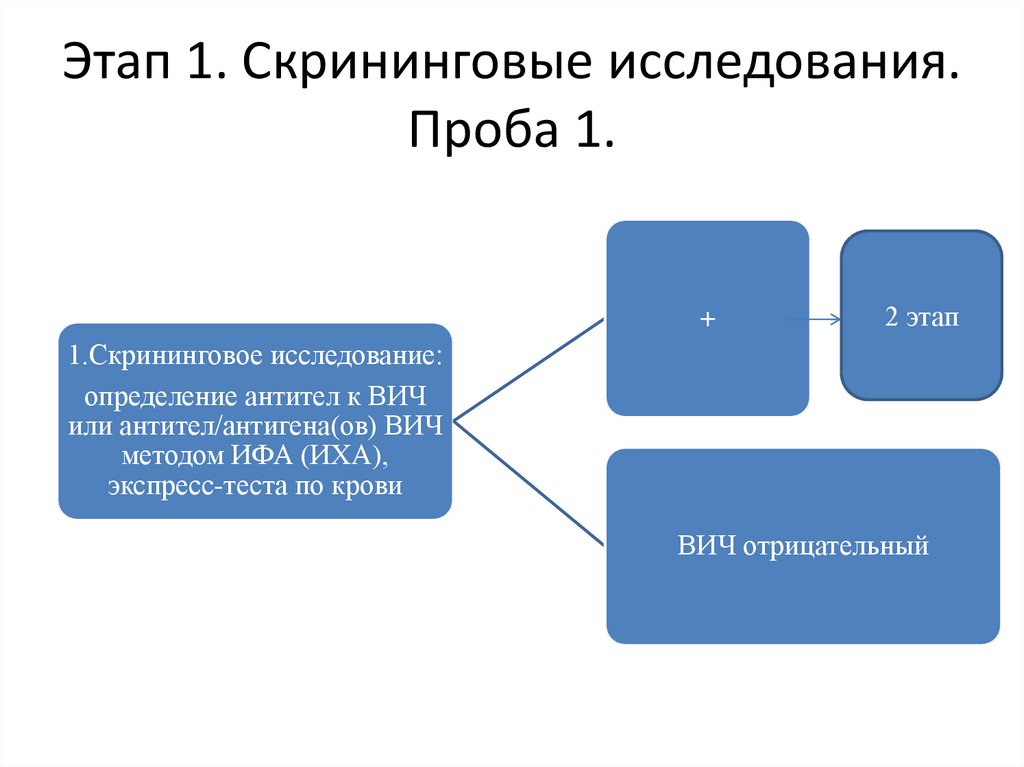
44. Этап 1. Скрининговые исследования. Проба 1.
+2 этап
1.Скрининговое исследование:
определение антител к ВИЧ
или антител/антигена(ов) ВИЧ
методом ИФА (ИХА),
экспресс-теста по крови
ВИЧ отрицательный
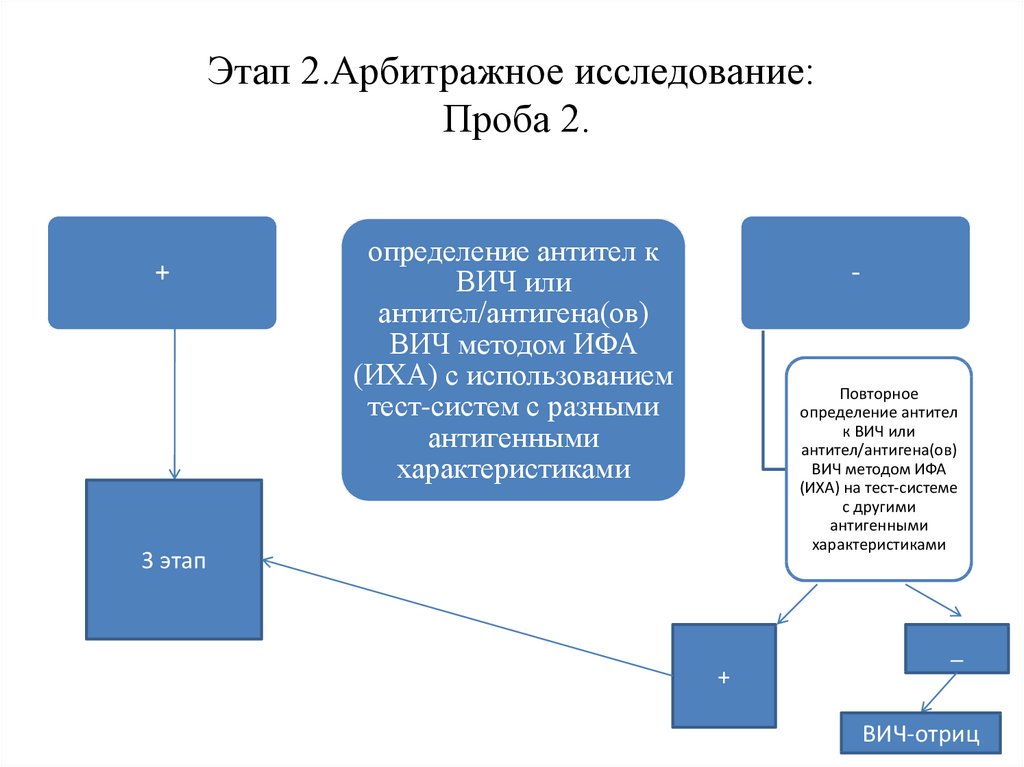
45. Этап 2.Арбитражное исследование: Проба 2.
+определение антител к
ВИЧ или
антител/антигена(ов)
ВИЧ методом ИФА
(ИХА) с использованием
тест-систем с разными
антигенными
характеристиками
-
Повторное
определение антител
к ВИЧ или
антител/антигена(ов)
ВИЧ методом ИФА
(ИХА) на тест-системе
с другими
антигенными
характеристиками
3 этап
_
+
ВИЧ-отриц
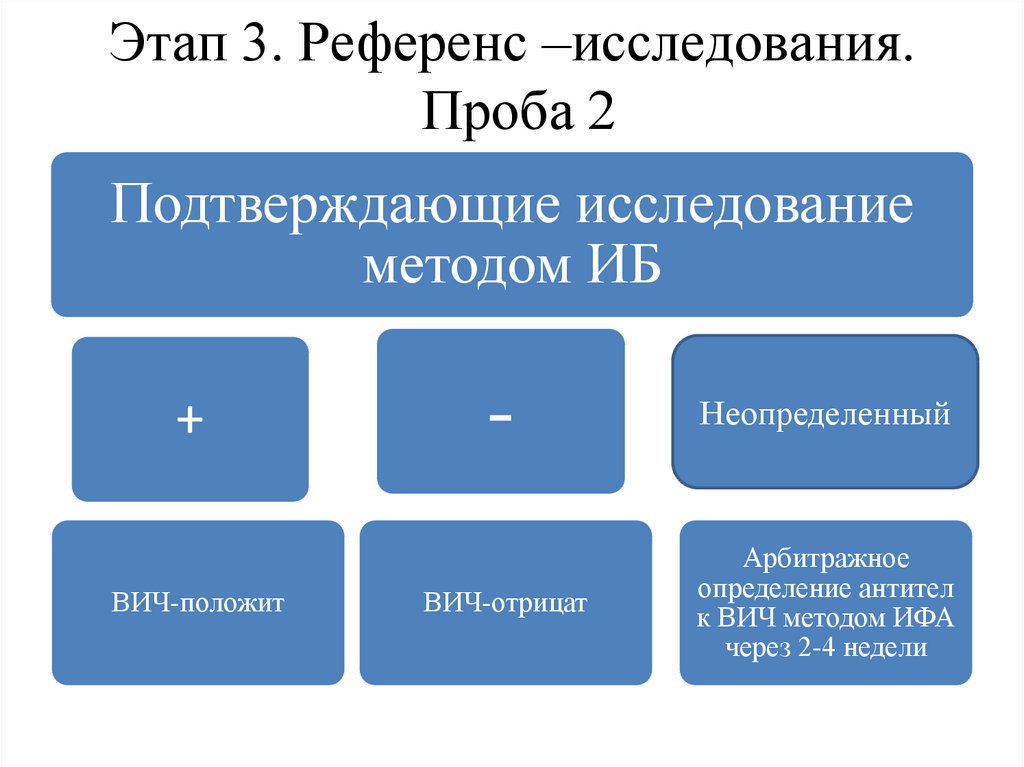
46. Этап 3. Референс –исследования. Проба 2
Подтверждающие исследованиеметодом ИБ
+
ВИЧ-положит
-
Неопределенный
ВИЧ-отрицат
Арбитражное
определение антител
к ВИЧ методом ИФА
через 2-4 недели
47.
Лабораторную диагностику ВИЧ-инфекции с применением экспресс-тестов по кровивыполняют:
беременной пациентке с неизвестным ВИЧ-статусом, при родовспоможении;
при постановке пациентки на учет по беременности в сроке свыше 20 недель;
при госпитализации пациента с неизвестным ВИЧ-статусом в специализированное отделение,
осуществляющее противотуберкулезное лечение; при аварийной ситуации с биологическим
материалом;
в случае наличия клинических проявлений, схожих с признаками острой или манифестной (3 –
4) стадий ВИЧ-инфекции;
при добровольном медицинском освидетельствовании, а также добровольном тестировании на
ВИЧ-инфекцию лиц из групп населения с высоким риском инфицирования ВИЧ;
при проведении биоповеденческих исследований.
Положительный результат, полученный при исследовании крови в организации
здравоохранения с использованием экспресс-тестов по крови, расценивается как первичноположительный результат. Результаты выполненного экспресс-теста в обязательном порядке
фиксируют в медицинской документации пациента. При получении положительного
результата по данным экспресс-теста, организация здравоохранения направляет повторно
забранную пробу крови в арбитражную лабораторию с пометкой в направлении «повторно».
В направлении указывают дату получения положительного результата экспресс-теста по
крови, его название, серию, ФИО медицинского работника, выполнившего и
верифицировавшего результат экспресс-теста по крови. Интерпретацию результата экспресстеста выполняют в соответствии с инструкцией, прилагаемой к тесту.
48. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ВИЧ-ЭКСПОНИРОВАННЫХ ПАЦИЕНТОВ В ВОЗРАСТЕ ДО 18 МЕСЯЦЕВ
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ВИЧЭКСПОНИРОВАННЫХ ПАЦИЕНТОВ В ВОЗРАСТЕ ДО18 МЕСЯЦЕВ
+
-
Исследование
методом ПЦР
(забор крови с
антикоагулянтом
ЭДТА):
определение
провирусной ДНК
ВИЧ в крови
пациентов в
возрасте 2-5 дней
49.
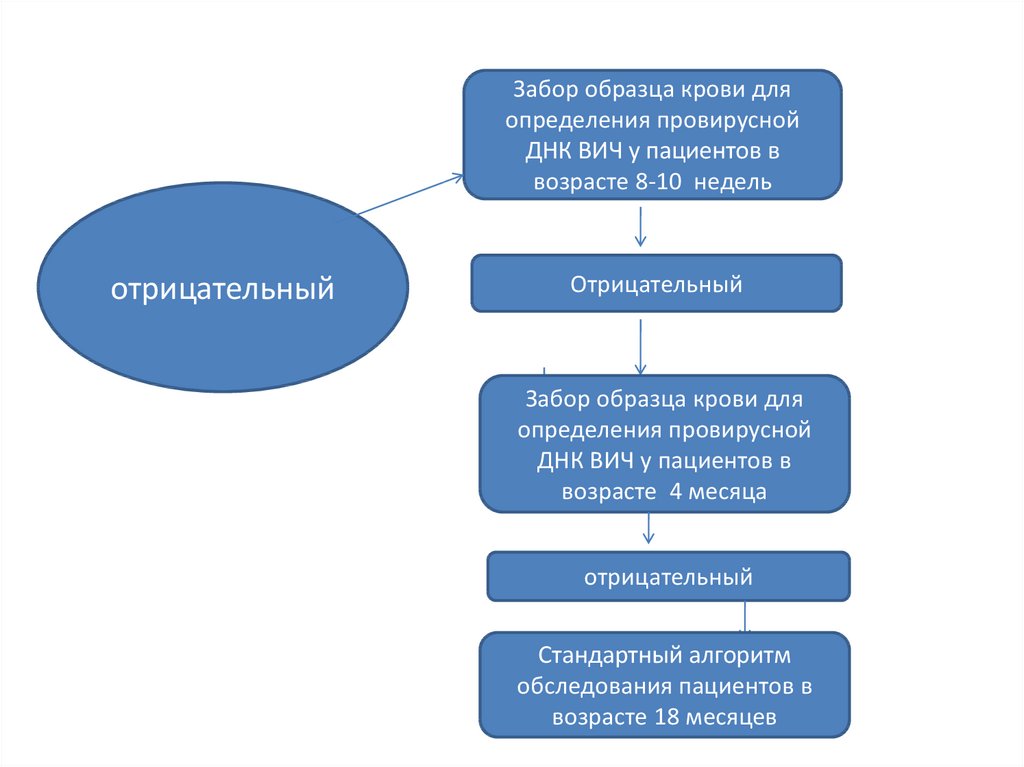
Забор образца крови дляопределения провирусной
ДНК ВИЧ у пациентов в
возрасте 8-10 недель
отрицательный
Отрицательный
Забор образца крови для
определения провирусной
ДНК ВИЧ у пациентов в
возрасте 4 месяца
отрицательный
Стандартный алгоритм
обследования пациентов в
возрасте 18 месяцев
50.
Исследование методом ПЦР (забор крови сантикоагулянтом ЭДТА): определение
провирусной ДНК ВИЧ в крови пациентов в
возрасте 2-5 дней
Положительный
Забор 2-го образца крови для определения
провирусной ДНК ВИ
ПОЛОЖИТ
ОТРИЦАТ
Забор образца крови для
определения провирусной
ДНК ВИЧ у пациентов в
возрасте 8-10 недель
полож
Забор 2-го образца крови
для определения
провирусной ДНК ВИЧ
Полож
ОТРИЦ
ОТРИЦ
Забор образца крови для
определения провирусной ДНК
ВИЧ у пациентов в возрасте 4
месяца
ПОЛОЖ
Забор 2-го
образца крови
для определения
провирусной ДНК
ВИЧ
полож
ОТРИЦ
Стандартный алгоритм
обследования пациентов в
возрасте 18 месяцев
отриц
ВИЧ «+»
51. Алгоритм обследования не экспонированных ВИЧ пациентов в возрасте до 18 месяцев по клиническим или эпидемиологическим
показаниямТест1. Проба 1.
+
2 этап
1.Скрининговое исследование:
определение антител к ВИЧ
или антител/антигена(ов) ВИЧ
методом ИФА (ИХА),
экспресс-теста по крови
ВИЧ отрицательный
52. Алгоритм обследования не экспонированных ВИЧ пациентов в возрасте до 18 месяцев по клиническим или эпидемиологическим
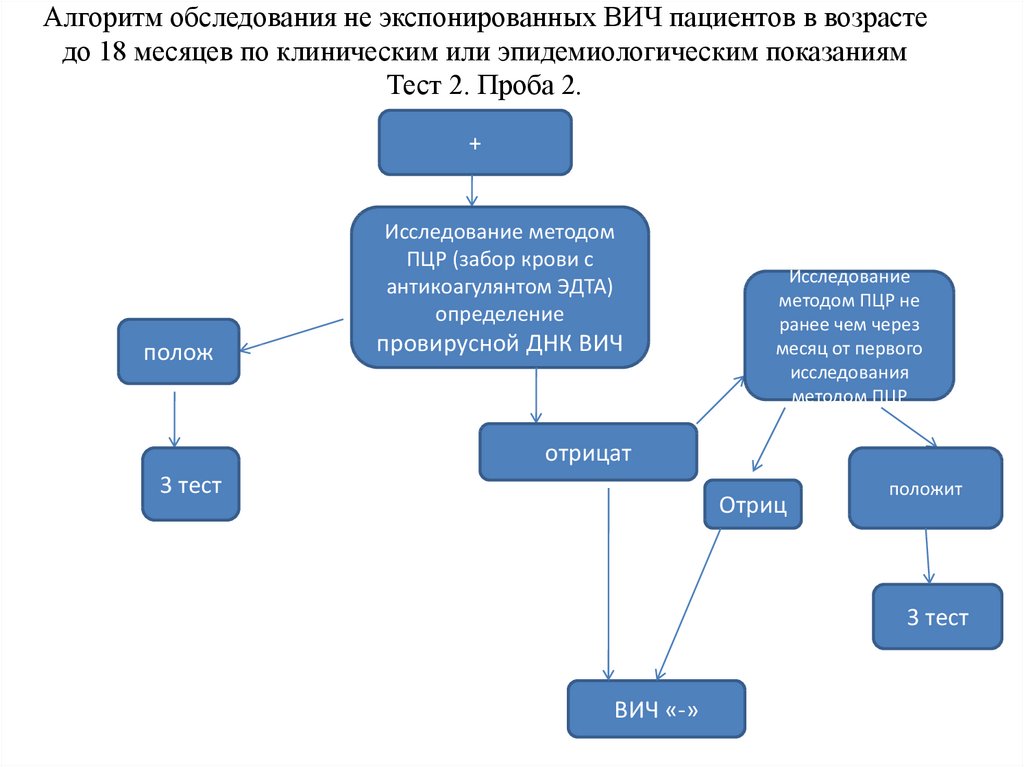
показаниямТест 2. Проба 2.
+
Исследование методом
ПЦР (забор крови с
антикоагулянтом ЭДТА)
определение
полож
провирусной ДНК ВИЧ
Исследование
методом ПЦР не
ранее чем через
месяц от первого
исследования
методом ПЦР
отрицат
3 тест
Отриц
положит
3 тест
ВИЧ «-»
53. Алгоритм обследования не экспонированных ВИЧ пациентов в возрасте до 18 месяцев по клиническим или эпидемиологическим
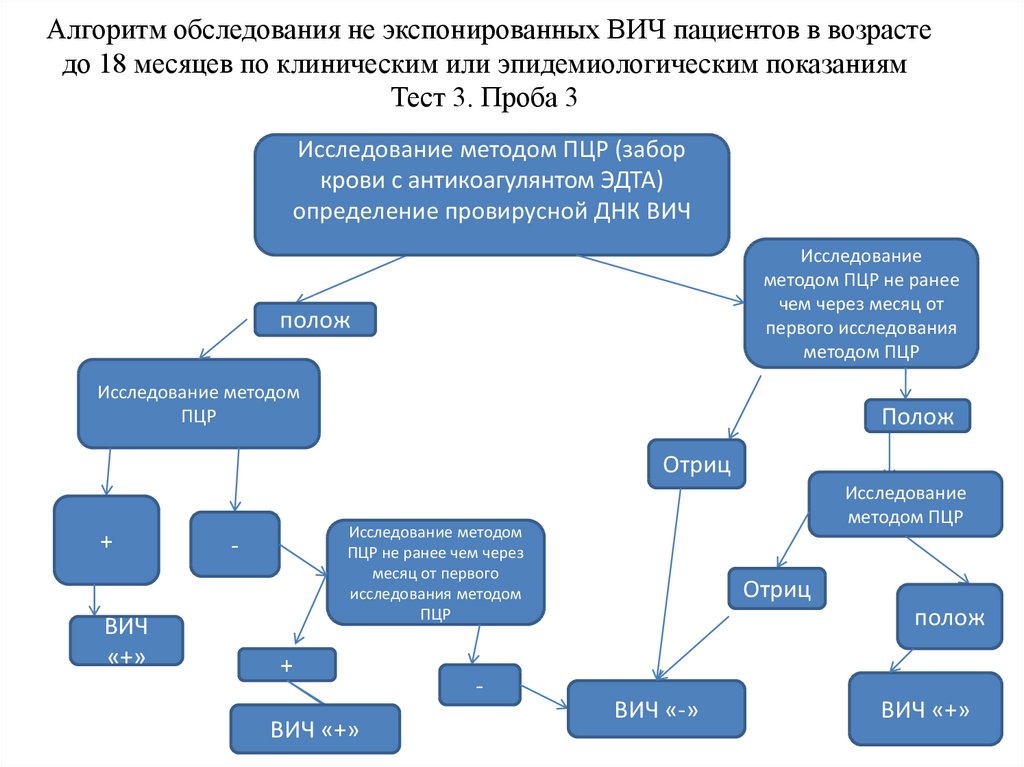
показаниямТест 3. Проба 3
Исследование методом ПЦР (забор
крови с антикоагулянтом ЭДТА)
определение провирусной ДНК ВИЧ
Исследование
методом ПЦР не ранее
чем через месяц от
первого исследования
методом ПЦР
полож
Исследование методом
ПЦР
Полож
Отриц
+
ВИЧ
«+»
Исследование
методом ПЦР
Исследование методом
ПЦР не ранее чем через
месяц от первого
исследования методом
ПЦР
-
+
ВИЧ «+»
-
Отриц
полож
ВИЧ «-»
ВИЧ «+»
54.
_______________________________
наименование организации здравоохранения
Форма № 339/у
Направление № _________
на исследование крови на вирусные инфекции и сифилис
___на ВИЧ-инфекцию____________________________________
(указать вид инфекции)
первичное, повторное
полимеразная цепная реакция (ПЦР) – качественная,
полимеразная цепная реакция (ПЦР) – количественная,
иммунологический статус
(нужное подчеркнуть)
В диагностическую лабораторию __Вирусологических исследований и ВИЧ/СПИД
Фамилия, имя, отчество пациента (полностью) __Иванова Татьяна Ивановна________________________
___________________________________________________________________
Пол: мужской, женский (нужное подчеркнуть)
Число, месяц, год рождения _____01.01.1980______________________________________
Место жительства ___г. Гродно, ул Сов. Пограничников 1-1________________________________________________
Место работы, учебы ___ОАО «Азат»_____________________________________________
Код обследования, диагноз заболевания_ 109________________________________
Число, месяц, год исследования _______________________________________
Медицинский работник,
направивший материал
на исследование
Мед. Проц. Каб._____
___________ ______Петрова Т.Н.______________
(должность)
(подпись)
(инициалы, фамилия)
номер телефона _________766672_______
Результат лабораторного исследования: ____________________________________________________________________
(число, месяц, год исследования)
Число, месяц, год выдачи результата ____________________________________
Медицинский работник,
выдавший результаты _____________ ____________ ___________________
(должность)
(подпись)
(инициалы, фамилия)
номер телефона ________________
55. Требования к заполнению направлений
1. Код 109- беременные2. Код 100- половые партнеры беременных и женщин с
гинекологическими заболеваниями
3. Код 113- больные с клиническими показаниями
(расшифровка диагноза в скобках)
4. Указывать адрес жительства и место прописки (если не
совпадают).
5.ВСЕ ПАСПОРТНЫЕ ДАННЫЕ ТОЛЬКО С ПАСПОРТА!!!
56. Об установлении клинических показаний, по которым лица подлежат обязательному медицинскому освидетельствованию, и перечня иных
категорий лиц, подлежащих обязательномумедицинскому освидетельствованию
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА
ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ
БЕЛАРУСЬ ОТ 12 июля 2012 г. № 97
57. Клинические показания, по которым лица подлежат обязательному медицинскому освидетельствованию
На наличие вируса иммунодефицита человека:клинические симптомы:
• необъяснимая суб- или фебрильная лихорадка, длящаяся более 3
месяцев;
• лимфаденопатия свыше 3 месяцев;
• необъяснимая диарея, длящаяся более 1 месяца;
• необъяснимая потеря массы тела (10 и более процентов);
• рецидивные пневмонии (2 и более раза в год);
• рецидивирующий сепсис;
• подострый энцефалит и слабоумие у ранее здоровых лиц
(энцефалопатии);
• серозный менингит, менингоэнцефалит неустановленной этиологии;
• рецидивирующий кандидоз;
58.
подозрение или подтвержденный диагноз:• множественные
или
рецидивные
бактериальные
инфекции у ребенка в возрасте до 13 лет;
• кандидоз бронхов, трахеи, легких, пищевода;
• кокцидиомикоз распространенный или внелегочный;
• криптококкоз внелегочный;
• гистоплазмоз распространенный или внелегочный;
• криптоспоридиоз кишечный с диареей, длящийся более 1
месяца;
• токсоплазмоз мозга у лица в возрасте старше 1 месяца;
• изоспороз кишечный хронический (с диареей более 1
месяца); цитомегаловирусная инфекция (исключая
поражения печени, селезенки, лимфатических узлов) у
пациентов в возрасте старше 1 месяца;
• цитомегаловирусный ретинит с потерей зрения;
59.
• цитомегаловирусный ретинит с потерей зрения;• инфекция, обусловленная вирусом простого герпеса:
хронические язвы, сохраняющиеся более 1 месяца,
бронхит, пневмония, эзофагит;
• легочный и внелегочный туберкулез;
• микобактериоз диссеминированный или внелегочный;
• сальмонелезная рецидивная септицемия;
• пневмоцистная пневмония;
• саркома Капоши;
• инвазивный рак шейки матки;
• лимфоидная интерстициальная пневмония у детей в
возрасте младше 13 лет; лимфома иммунобластная;
первичная лимфома мозга;
• задержка внутриутробного развития и (или) аномалии
развития новорожденных детей, дети при срочных
доношенных родах с массой тела менее 2500 граммов.
60. ПЕРЕЧЕНЬ иных категорий лиц, подлежащих обязательному медицинскому освидетельствованию
На наличие вируса иммунодефицита человека:беременные женщины при постановке на учет и в третьем триместре
беременности, при поступлении на роды при отсутствии результата
обследования на вирус иммунодефицита человека;
дети, родившиеся от ВИЧ-инфицированных матерей;
лица с инфекциями, передающимися половым путем, – при постановке
диагноза;
лица с установленным диагнозом парентерального вирусного гепатита
при постановке диагноза и через 6 месяцев;
лица, употребляющие наркотические средства, – при выявлении и далее
ежегодно (при отрицательном результате);
лица, находящиеся в местах содержания под стражей, – при
поступлении;
лица при наличии эпидемиологических показаний;
иностранные граждане и лица без гражданства при обращении в
установленном законодательством Республики Беларусь порядке за
получением гражданства Республики Беларусь, вида на жительство в
Республике Беларусь, статуса беженца.
61. Профилактика профессионального инфицирования
ПКП – это медицинская мера, направленная на предупреждение развитияинфекции после вероятного контакта с патогенным микроорганизмом. В
отношении ВИЧ ПКП означает предоставление широкого набора услуг
для профилактики ВИЧ-инфекции после контакта с данным возбудителем.
Эти услуги включают первую помощь, консультирование и оценку риска,
тестирование на ВИЧ после получения информированного согласия и, в
зависимости от степени оцененного риска, предоставление короткого
курса (28 дней) антиретровирусной терапии (АРТ) с оказанием поддержки
и последующим наблюдением.
«Профессиональный контакт — это контакт с кровью или другими
биологическими жидкостями вследствие попадания их под кожу, на
слизистые или поврежденную кожу, произошедший при выполнении
служебных обязанностей. Профессиональный контакт возможен у
медицинских работников и у людей некоторых других профессий»1.
Опасность заражения ВИЧ при выполнении служебных обязанностей
представляют ранения загрязненными острыми инструментами
(например, иглой), контакт через поврежденную кожу (трещины, ссадины)
или слизистые.
62. Риск заражения
Риск заражения при профессиональном контакте зависит от формыконтакта и количестваопасного материала.
• При ранении острым инструментом риск заражения составляет в
среднем около 0,23%;.
• Риск заражения при контакте со слизистыми составляет в
среднем около 0,09%;
• Факторы, повышающие риск заражения:
• глубокое (внутримышечное) повреждение;
• ранение, при котором загрязненный инструмент попадает в
кровеносный сосуд;
• ранение полой иглой;
• высокий уровень вирусной нагрузки (ВН) у пациента —
вероятного источника заражения.
63.
• Потенциально опасные биологические жидкостиПотенциально опасными считаются кровь и
биологические жидкости, содержащие видимую
примесь крови.
• Риск передачи ВИЧ через спинномозговую,
синовиальную, плевральную, перитонеальную,
перикардиальную и амниотическую жидкости
неизвестен.
• Сперма и влагалищные выделения не играют роли
в передаче ВИЧ от пациентов медицинским
работникам.
• Кал, отделяемое носовой полости, слюна, мокрота,
пот, слезы, моча и рвотные массы не считаются
опасными, если они не содержат видимую примесь
крови
64.
• Факторы, влияющие на риск инфицированияВИЧ после профессионального контакта
Эпидемиологические и лабораторные исследования
выявили целый ряд факторов, влияющих на риск
инфицирования ВИЧ после профессионального
контакта.
• При чрескожном контакте риск инфицирования ВИЧ
после контакта с кровью инфицированного
человека повышается при следующих условиях:
• видимая кровь на инструменте (например, на игле);
• игла или другой острый инструмент попадает в
вену или артерию, или в глубокое повреждение.
Кроме того, высокий уровень ВН в крови у пациента,
являющегося источником возможного заражения,
может повышать риск передачи ВИЧ.
65. Индивидуальные средства защиты
хирургический халат;
колпак;
перчатки;
непромокаемый фартук;
нарукавники;
маска, очки или защитный экран.
66. Индивидуальные средства защиты и их использование
Перчатки (в том числе из материала, не содержащего латекс, для работников,страдающих аллергией на латекс).
º Одноразовые перчатки нельзя использовать повторно; запрещается также
использовать повторно многоразовые перчатки, если они повреждены.
º Для смазки не следует пользоваться материалами на вазелиновой основе,
поскольку они разъедают латекс.
Защитная одежда/лабораторные халаты
º Там, где возможен профессиональный контакт с ВИЧ, необходимо работать в
защитной одежде.
º Шапочки и бахилы необходимы только при угрозе попадания большого количества
инфицированного материала на голову или стопы.
Маски, лицевые экраны, очки
º Если возможно разбрызгивание или расплескивание крови или другого опасного
биологического материала, надевают защитные очки (лучше с боковыми
экранами) и маски или лицевые экраны.
º Обычные очки не обеспечивают достаточной защиты от возбудителей,
передающихся с кровью.
67. Профилактика профессиональных и внутрибольничных контактов
Стандартные меры предосторожности
Кровь и прочие биологические жидкости необходимо считать инфекционно
опасными, и при работе с ними всегда соблюдать надлежащие меры
предосторожности. Чтобы защитить медицинских работников и пациентов от
инфекций, передающихся с кровью, включая ВИЧ-инфекцию, Всемирная
организация здравоохранения (ВОЗ) рекомендует соблюдать стандартные меры по
профилактике распространения инфекций:
• Мыть руки с мылом до и после манипуляций.
• При непосредственном контакте с кровью и другими биологическими жидкостями
использовать защитные средства — перчатки, халаты, фартуки, маски и очки.
• Дезинфицировать инструменты и оборудование, которые могут быть загрязнены.
• Правильно убирать и обрабатывать грязное белье .
• Настоятельно рекомендуется использовать для инъекций только новые одноразовые
иглы и шприцы.
• Использование многоразовых инструментов допускается только в отсутствие
одноразовых и при условии, что стерильность может быть подтверждена
документально по индикаторам времени обработки, температуры и давления пара.
• Немедленно выбрасывать использованные иглы (не надевая на них защитный колпачок)
в жесткие водонепроницаемые контейнеры; не допуская переполнения, контейнеры
герметично закрывают и отправляют на утилизацию.
• Документально подтверждать качество стерилизации инструментов для инвазивных
вмешательств
68. Запрещается:
• Принимать пищу, курить, накладывать макияж,снимать или надевать контактные линзы на
рабочих местах, где вероятен контакт с кровью
или другими биологическими жидкостями.
• Хранить пищу и напитки в холодильниках или
других местах, где хранятся образцы крови и
других биологических жидкостей и тканей.
• Насасывать в пипетки кровь и другие
биологические жидкости ртом.
69. Поднимать руками осколки стекла. Сгибать, ломать, снимать со шприцев использованные иглы, надевать на них колпачки. Доставать
что-либо руками изконтейнеров
для
использованных
многоразовых
колющих
и
режущих
инструментов,
вручную
открывать,
опорожнять или мыть эти контейнеры.
70. Тактика медработника при аварийной ситуации:
• На рабочем месте необходимо иметь аптечку соследующим набором предметов и медикаментов:
-
Напальчники и перчатки (3 шт.);
Лейкопластырь катушечный;
Ножницы;
Спирт этиловый 70 гр. (50 мл);
Альбуцид 20-30%;
Настойка йода 5%;
Перекись водорода 3%.
Оказать себе необходимую экстренную помощь.
71. Пройти тестирование на наличие антител к ВИЧ медработнику (к. 115) и пациенту (после проведенного консультирования) в первые
-Пройти тестирование на наличие антител к ВИЧмедработнику (к. 115) и пациенту (после проведенного
консультирования) в первые 1-2 часа от момента
аварии, но не позднее 24 часов.
- Немедленно сообщить руководителю учреждения и
председателю комиссии по ВБИ о произошедшей
аварии и проведенных в связи с этим мероприятиях.
- Администрация осуществляет доставку препаратов
пострадавшему не позднее 24 часов после контакта,
желательно в первые 1-2 часа.
АРВТ имеются в приемном покое УЗ «ГОИКБ».
72. Оценка произошедшего контакта, обследование потенциального источника заражения и контактировавшего с ним
• Необходимо оценить произошедший контакт по степени рисказаражения ВИЧ на основании формы контакта, типа и количества
опасного материала. При оценке должны быть учтены следующие
факторы:
• форма контакта:
чрескожное повреждение,
через слизистые,
через открытую рану;
• тип и количество материала:
кровь;
биологическая жидкость, содержащая примесь крови;
потенциально инфекционная биологическая жидкость (например, сперма,
влагалищая жидкость, спинномозговая, синовиальная, плевральная,
перитонеальная, перикардиальная или амниотическая жидкость) или
ткань;
материал, содержащий вирус в высокой концентрации (прямой контакт);
• давность контакта.
73.
Время начала и продолжительность ПКП• ПКП необходимо начинать в течение
нескольких часов после контакта, не
дожидаясь результатов тестирования; в
идеале, в период от 2 и не позднее 72 часов.
• Оптимальная
продолжительность
ПКП
неизвестна. Исследования, проведенные у
лиц после профессиональных контактов, а
также эксперименты на животных показали
эффективность
4-недельного
курса
зидовудина, поэтому, если АРВ-препараты
хорошо
переносятся,
ПКП
должна
назначаться на 4 недели
74.
Тактика при отсутствии показаний к ПКППри некоторых ситуациях ПКП АРВ-препаратами не требуется, а
именно
• контактировавший с потенциальным источником заражения был
инфицирован ВИЧ раньше (этому должно быть документальное
подтверждение);
• контакт с ВИЧ носит хронический характер (контакты происходят
регулярно, а не эпизодически), например в серодискордантных
парах (только один из партнеров инфицирован ВИЧ), если они
редко используют презервативы; или между ПИН, пользующимися
одним
шприцем;
• контакт не угрожает заражением, например:
º при попадании опасных биологических жидкостей на
неповрежденную кожу;
º при половом контакте с использованием презерватива, который во
время полового акта не разорвался и не соскользнул;
º при контакте с неопасными биологическими жидкостями (кал,
слюна, моча, пот), не содержащими примесь крови;
с момента контакта прошло более 72 часов (тем не менее можно
направить пострадавшего для проведения консультирования,
тестирования и последующего наблюдения).
75.
ПОРЯДОК ДЕЙСТВИЙ РАБОТНИКОВ ОРГАНИЗАЦИЙ ЗДРАВООХРАНЕНИЯ
ПРИ АВАРИЙНОМ КОНТАКТЕ С БИОЛОГИЧЕСКИМ МАТЕРИАЛОМ
ПАЦИЕНТА, ЗАГРЯЗНЕНИИ БИОЛОГИЧЕСКИМ МАТЕРИАЛОМ
ОБЪЕКТОВ ВНЕШНЕЙ СРЕДЫ (Постановление Министерства
здравоохранения Республики Беларусь 06.02.2013г. № 11 ”Санитарные нормы
и правила «Требования к организации и проведению санитарнопротивоэпидемических мероприятий, направленных на предупреждение
возникновения и распространения вирусных гепатитов»
В случае повреждения целостности кожных покровов при работе с биологическим
материалом:
• немедленно снять перчатки рабочей поверхностью внутрь и погрузить их в
емкость с дезинфицирующим раствором или поместить в непромокаемый пакет
для последующего обеззараживания;
• вымыть руки с мылом под проточной водой и обильно промыть рану водой или
физиологическим раствором;
• обработать рану 3% перекисью водорода.
В случае попадания биологического материала на слизистую оболочку:
• немедленно снять перчатки рабочей поверхностью внутрь и погрузить их в
емкость с дезинфицирующим раствором или поместить в непромокаемый пакет
для последующего обеззараживания;
• тщательно вымыть руки с мылом под проточной водой и обильно промыть (не
тереть) слизистую оболочку водой или физиологическим раствором.
76.
В случае загрязнения биологическим материалом санитарногигиенической одежды (далее – СГО), личной одежды,обуви:
• обмыть поверхность перчаток, не снимая с рук, под
проточной водой с мылом или раствором антисептика,
дезинфицирующего средства;
• снять загрязненную СГО, личную одежду, обувь;
• СГО, личную одежду и обувь сложить в непромокаемые
пакеты для последующего обеззараживания;
• снять защитные перчатки рабочей поверхностью внутрь и
погрузить их в емкость с дезинфицирующим раствором или
поместить в непромокаемый пакет для последующего
обеззараживания;
• вымыть руки с мылом под проточной водой и обработать
кожные покровы в области проекции загрязнения СГО,
личной одежды, обуви в соответствии с пунктом 89
настоящих Санитарных правил.
77.
В случае загрязнения биологическим материаломкожных
покровов
без
нарушения
их
целостности:
• обильно промыть загрязненный участок
кожных покровов водой с мылом и обработать
антисептиком.
В случае загрязнения биологическим материалом
объектов внешней среды
биологические загрязнения на поверхности
объектов внешней среды обеззараживаются
раствором дезинфицирующего средства и
удаляются с поверхности с последующей
влажной уборкой.
78.
ЗАКОН РЕСПУБЛИКИ БЕЛАРУСЬ 7 января 2012 г. № 345-З“О предупреждении распространения заболеваний, представляющих
опасность для здоровья населения, вируса иммунодефицита
человека”
Статья 13. Обязательный медицинский осмотр
В целях охраны здоровья населения, раннего выявления и
предупреждения распространения социально опасных заболеваний, ВИЧ
доноры, а также работники отдельных специальностей (профессий)
проходят обязательный медицинский осмотр в соответствии с
законодательством.
Лица, которые не прошли обязательный медицинский осмотр, а
также лица, у которых по результатам обязательного медицинского
осмотра выявлены социально опасные заболевания, ВИЧ, не могут быть
донорами.
Порядок проведения обязательного медицинского осмотра доноров
устанавливается Министерством здравоохранения Республики Беларусь.
Работники отдельных специальностей (профессий), которые не
прошли обязательный медицинский осмотр, а также работники отдельных
специальностей (профессий), у которых выявлены социально опасные
заболевания, к работе по таким специальностям (профессиям) не
допускаются.
79.
ПОСТАНОВЛЕНИЕ СОВЕТА МИНИСТРОВ РЕСПУБЛИКИБЕЛАРУСЬ 13 АПРЕЛЯ 2012 Г. № 343 “ОБ УТВЕРЖДЕНИИ ПЕРЕЧНЯ
СПЕЦИАЛЬНОСТЕЙ (ПРОФЕССИЙ), ПО КОТОРЫМ НЕ ДОПУСКАЕТСЯ
ИСПОЛЬЗОВАНИЕ ТРУДА ЛИЦ, ИМЕЮЩИХ ВИРУС ИММУНОДЕФИЦИТА
ЧЕЛОВЕКА”
ПЕРЕЧЕНЬ СПЕЦИАЛЬНОСТЕЙ (ПРОФЕССИЙ), ПО КОТОРЫМ НЕ ДОПУСКАЕТСЯ ИСПОЛЬЗОВАНИЕ ТРУДА ЛИЦ, ИМЕЮЩИХ
НАИМЕНОВАНИЕ СПЕЦИАЛЬНОСТИ
ВИРУС ИММУНОДЕФИЦИТА ЧЕЛОВЕКА
НАИМЕНОВАНИЕ КВАЛИФИКАЦИИ
1. АКУШЕРСТВО И ГИНЕКОЛОГИЯ
ВРАЧ-АКУШЕР-ГИНЕКОЛОГ
2. СОСУДИСТАЯ ХИРУРГИЯ
ВРАЧ-АНГИОХИРУРГ, ВРАЧ – СОСУДИСТЫЙ ХИРУРГ
3. ДЕТСКАЯ ХИРУРГИЯ
ВРАЧ – ДЕТСКИЙ ХИРУРГ
4. КАРДИОХИРУРГИЯ
ВРАЧ-КАРДИОХИРУРГ
5. КОМБУСТИОЛОГИЯ
ВРАЧ-КОМБУСТИОЛОГ-ХИРУРГ
6. НЕЙРОХИРУРГИЯ
ВРАЧ-НЕЙРОХИРУРГ
7. ОНКОХИРУРГИЯ
ВРАЧ-ОНКОЛОГ-ХИРУРГ
8. СТОМАТОЛОГИЯ ХИРУРГИЧЕСКАЯ
ВРАЧ-СТОМАТОЛОГ-ХИРУРГ
9. ТОРАКАЛЬНАЯ ХИРУРГИЯ
ВРАЧ – ТОРАКАЛЬНЫЙ ХИРУРГ
10. ТРАНСПЛАНТОЛОГИЯ
ВРАЧ-ТРАНСПЛАНТОЛОГ
11. ХИРУРГИЯ
ВРАЧ-ХИРУРГ
12. ЧЕЛЮСТНО-ЛИЦЕВАЯ ХИРУРГИЯ ВРАЧ – ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГ
80.
ЗАКОН РЕСПУБЛИКИ БЕЛАРУСЬ 7 января 2012 г. № 345-З“О предупреждении распространения заболеваний, представляющих
опасность для здоровья населения, вируса иммунодефицита человека”
Статья 16. Медицинское освидетельствование пациента
В
зависимости
от
оснований
проведения
медицинское
освидетельствование пациента подразделяется на следующие виды:
добровольное медицинское освидетельствование;
обязательное медицинское освидетельствование;
принудительное медицинское освидетельствование.
Добровольное медицинское освидетельствование может быть проведено
анонимно.
Условия
и порядок проведения
добровольного
медицинского
освидетельствования и обязательного медицинского освидетельствования
определяются Министерством здравоохранения Республики Беларусь.
Каждое медицинское освидетельствование на выявление ВИЧ должно
сопровождаться дотестовым и послетестовым консультированием с
оказанием психологической помощи в порядке, установленном
Министерством здравоохранения Республики Беларусь.
81.
ПостановлениеМинистерства
здравоохранения
Республики
Беларусь от 24.07.2012 № 112 "О некоторых вопросах медицинского
освидетельствования на выявление заболеваний, представляющих
опасность для здоровья населения, вируса иммунодефицита человека“:
П.п.11. В организации здравоохранения должна быть размещена
информация о возможности прохождения добровольного медицинского
освидетельствования (в том числе анонимно) и обязательного медицинского
освидетельствования на выявление заболеваний, представляющих опасность
для здоровья населения, ВИЧ, месте забора крови, режиме работы
процедурных кабинетов.
П.п.12. Каждое медицинское освидетельствование на выявление ВИЧ
должно в соответствии со статьей 16 Закона Республики Беларусь "О
предупреждении распространения заболеваний, представляющих опасность
для здоровья населения, вируса иммунодефицита человека" сопровождаться
дотестовым
и
послетестовым
консультированием
с
оказанием
психологической помощи в порядке, установленном Министерством
здравоохранения Республики Беларусь.
П.п. 13. Медицинское освидетельствование проводится при
предъявлении документа, удостоверяющего личность гражданина, за
исключением проведения добровольного медицинского освидетельствования
анонимно.
82.
ЗАКОН РЕСПУБЛИКИ БЕЛАРУСЬ 7 января 2012 г. № 345-З“О предупреждении распространения заболеваний, представляющих
опасность для здоровья населения, вируса иммунодефицита человека”
Статья 24. Обязанности пациента
• Пациент обязан:
• принимать меры по предотвращению распространения социально опасных
заболеваний, ВИЧ, предложенные медицинскими работниками;
• соблюдать меры предосторожности при контактах с иными лицами;
• уважительно относиться к медицинским работникам, иным лицам и
пациентам в организациях здравоохранения;
• информировать медицинских работников о ранее выявленных
медицинских противопоказаниях к применению лекарственных средств,
наследственных и перенесенных заболеваниях, а также об изменениях в
состоянии здоровья;
• информировать врача-специалиста о наличии у пациента социально
опасного заболевания, ВИЧ;
• соблюдать правила внутреннего распорядка для пациентов организации
здравоохранения, бережно относиться к ее имуществу;
83.
ЗАКОН РЕСПУБЛИКИ БЕЛАРУСЬ 7 января 2012 г. № 345-З“О предупреждении распространения заболеваний,
представляющих опасность для здоровья населения, вируса
иммунодефицита человека”
Статья 26. Обязанности медицинских работников при
оказании медицинской помощи пациенту
Медицинские работники при оказании медицинской помощи
пациенту обязаны в порядке, установленном законодательством о
здравоохранении, создавать условия для осуществления
пациентом прав, предусмотренных настоящим Законом и иными
актами законодательства, в том числе:
обеспечивать пациента необходимой медицинской помощью;
хранить врачебную тайну;
предоставлять возможность ознакомления с текстом настоящего
Закона, правилами внутреннего распорядка для пациентов
организации
здравоохранения,
адресами
и
телефонами
государственных
органов,
общественных
объединений,
организаций и должностных лиц, к которым можно обратиться в
случае нарушения прав пациентов;
84.
ЗАКОН РЕСПУБЛИКИ БЕЛАРУСЬ “О ЗДРАВООХРАНЕНИИ”Статья 46. Предоставление информации о состоянии здоровья пациента. Врачебная тайна
Предоставление информации, составляющей врачебную тайну, без согласия пациента или лиц,
указанных в части второй статьи 18 настоящего Закона, допускается по запросу в
письменной форме и (или) в виде электронного документа, оформленного в соответствии с
законодательством Республики Беларусь об электронных документах и электронной
цифровой подписи:
• Министерства здравоохранения Республики Беларусь, главных управлений, управлений
(отделов) здравоохранения областных исполнительных комитетов и Комитета по
здравоохранению Минского городского исполнительного комитета в целях организации
оказания медицинской помощи пациенту, осуществления в пределах их компетенции
контроля за правильностью ее оказания или при угрозе распространения инфекционных
заболеваний, а также при осуществлении государственного санитарного надзора;
• организаций здравоохранения в целях организации оказания медицинской помощи пациенту
или при угрозе распространения инфекционных заболеваний;
• органов уголовного преследования и суда в связи с проведением расследования или
судебным разбирательством;
• органов внутренних дел о явке (неявке) лица, обязанного возмещать расходы, затраченные
государством на содержание детей, находящихся на государственном обеспечении, в
государственную организацию здравоохранения для прохождения медицинского осмотра, а
также о прохождении (непрохождении) этим лицом медицинского осмотра;
• органов, осуществляющих оперативно-розыскную деятельность, в связи с осуществлением
такой деятельности;
• органов дознания в связи с проведением экспертиз для решения вопроса о возбуждении
уголовного дела;
85.
В иных случаях, предусмотренных законодательными актами Республики
Беларусь. Организации здравоохранения обязаны представлять информацию,
составляющую врачебную тайну, без согласия пациента или лиц, указанных в части
второй статьи 18 настоящего Закона, а также без запроса, указанного в абзаце первом
части седьмой настоящей статьи:
в правоохранительные органы при наличии оснований, позволяющих полагать, что вред
здоровью причинен в результате противоправных действий, в том числе дорожнотранспортных происшествий, а также в случаях, если состояние или заболевание
пациента могут угрожать жизни и (или) здоровью людей, в порядке и по перечню,
установленным Советом Министров Республики Беларусь;
в органы государственного управления, осуществляющие организацию мероприятий и
координирующие деятельность республиканских органов государственного управления,
местных исполнительных и распорядительных органов в ходе ликвидации последствий
чрезвычайных ситуаций природного и техногенного характера, актов терроризма и
массовых беспорядков, в отношении лиц, пострадавших в результате чрезвычайных
ситуаций природного и техногенного характера, актов терроризма и массовых
беспорядков;
в Министерство иностранных дел Республики Беларусь в отношении иностранных
граждан, пострадавших в результате чрезвычайных ситуаций природного и
техногенного характера, актов терроризма и массовых беспорядков.
Обязанность сохранять врачебную тайну наравне с медицинскими,
фармацевтическими работниками распространяется также на лиц, которым в
установленном настоящим Законом порядке стали известны сведения, составляющие
врачебную тайну.



































































 medicine
medicine