Similar presentations:
Пороки развития, проявляющиеся синдромом дыхательной недостаточности
1. Пороки развития, проявляющиеся синдромом дыхательной недостаточности
2.
Гипоксия, или кислородное голодание — типическийпатологический процесс, развивающийся в результате
недостаточного снабжения тканей кислородом или нарушения
использования его тканями.
3.
4.
5.
6.
7.
8.
9.
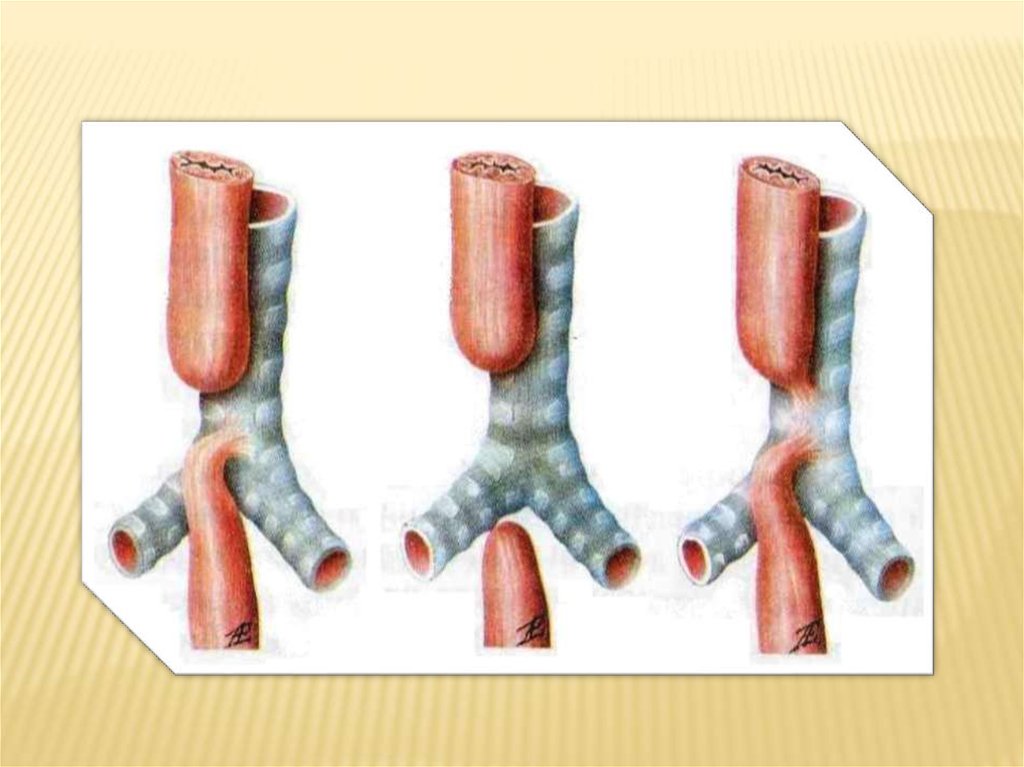
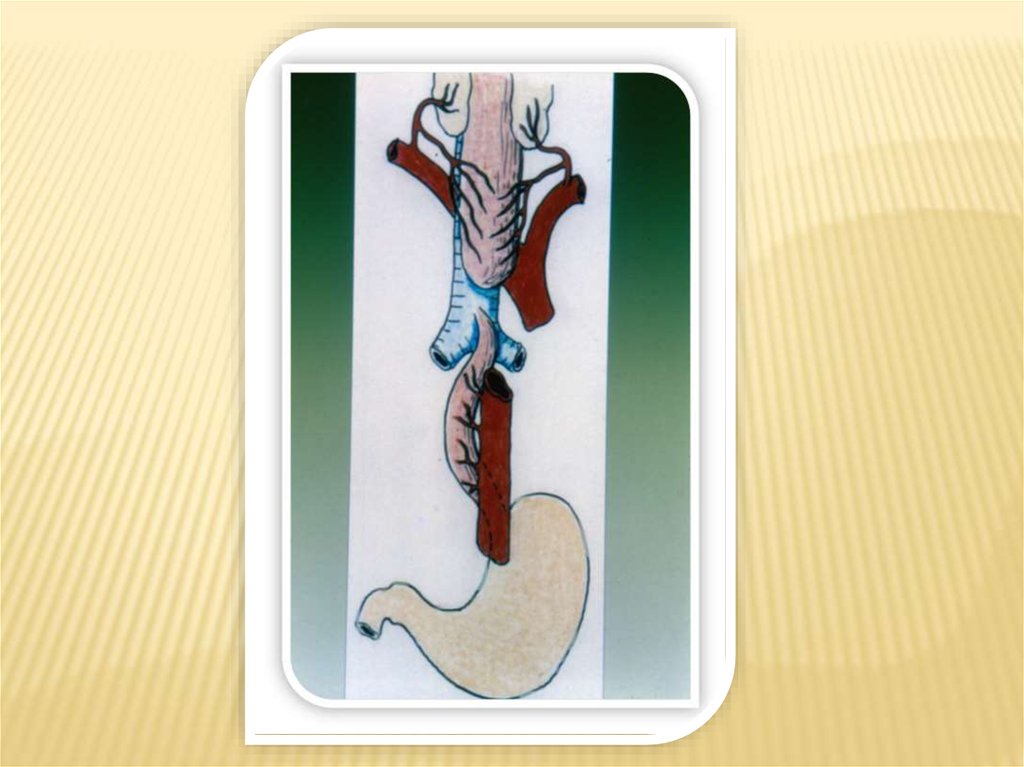
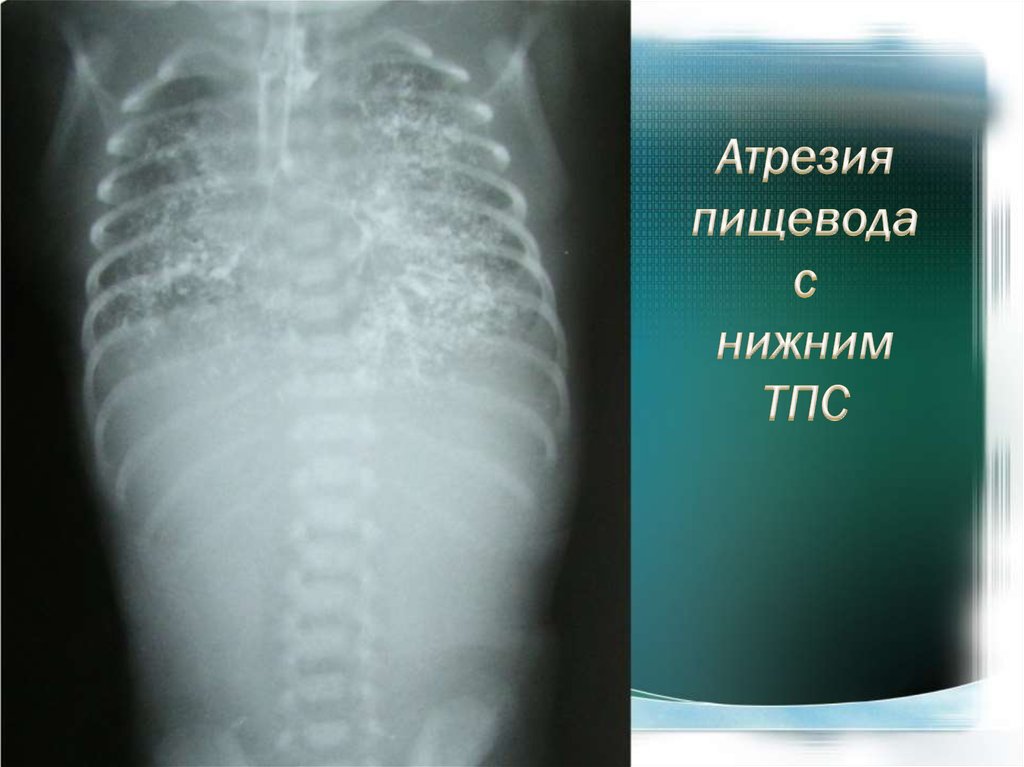
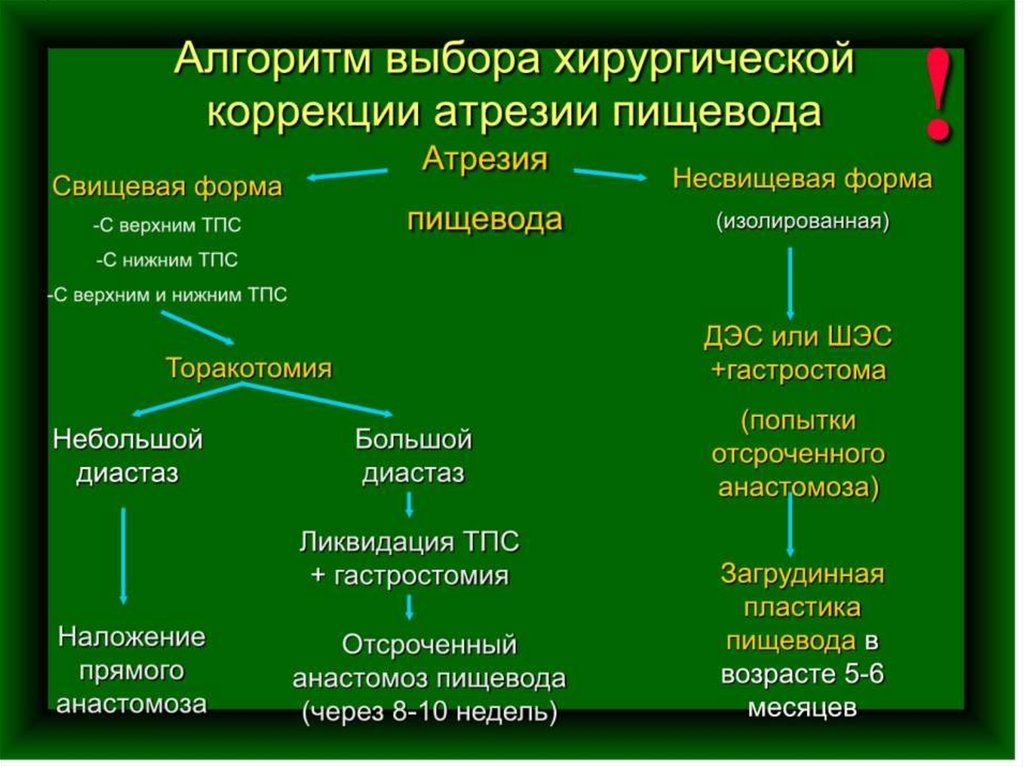
не является срочной!Абсолютные показания для срочной
операции при атрезии пищевода:
10.
11.
12.
13.
14.
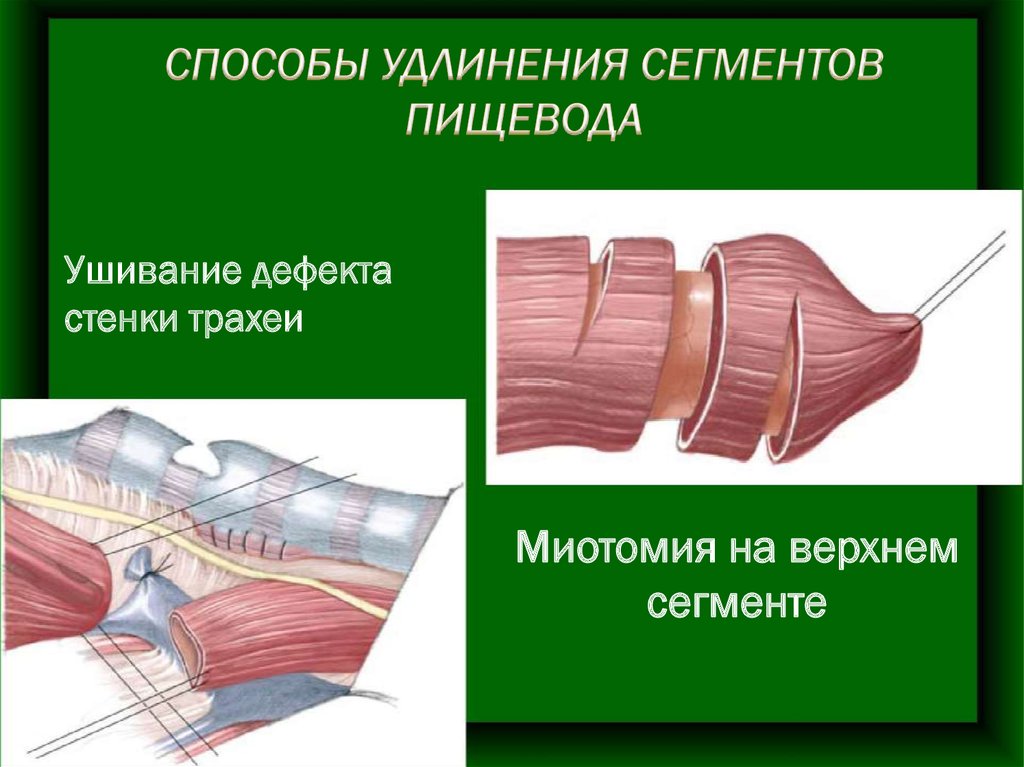
Ушивание дефектастенки трахеи
Миотомия на верхнем
сегменте
15.
16.
17.
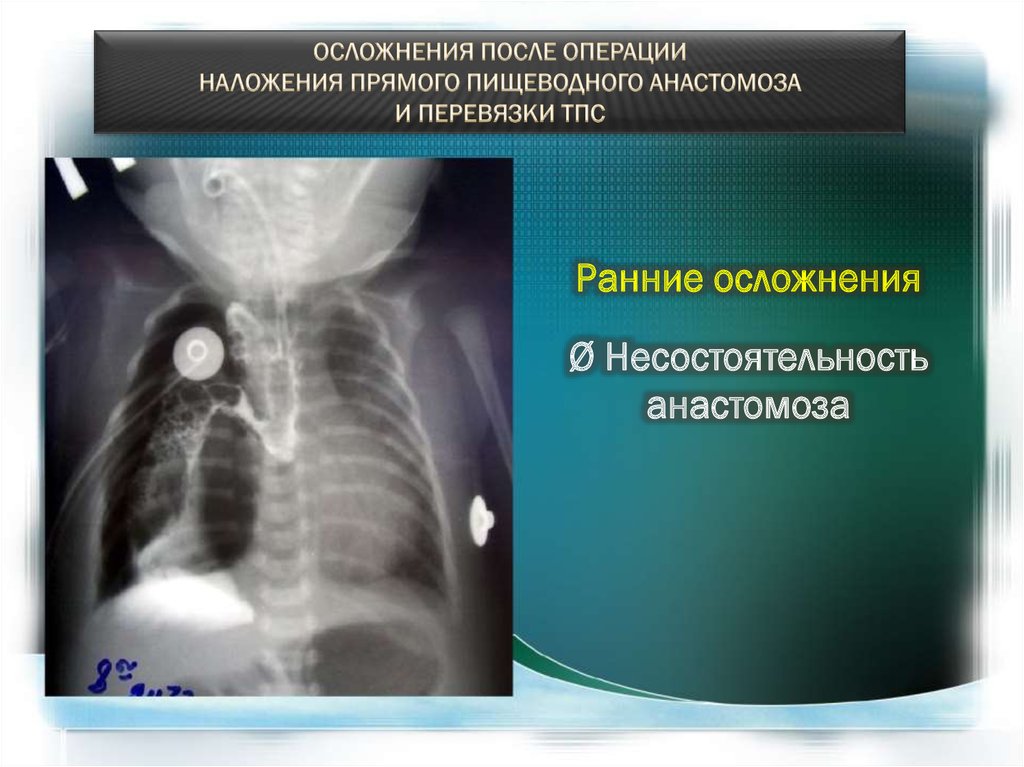
Ранние осложненияØ Несостоятельность
анастомоза
18.
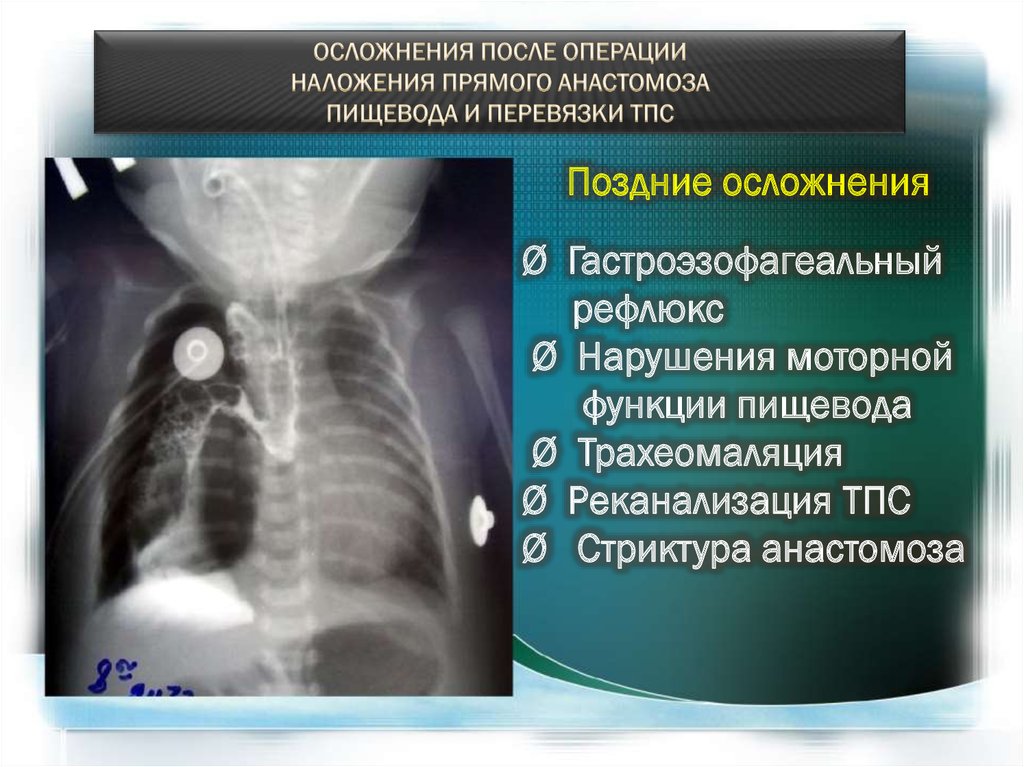
Поздние осложненияØ Гастроэзофагеальный
рефлюкс
Ø Нарушения моторной
функции пищевода
Ø Трахеомаляция
Ø Реканализация ТПС
Ø Стриктура анастомоза
19.
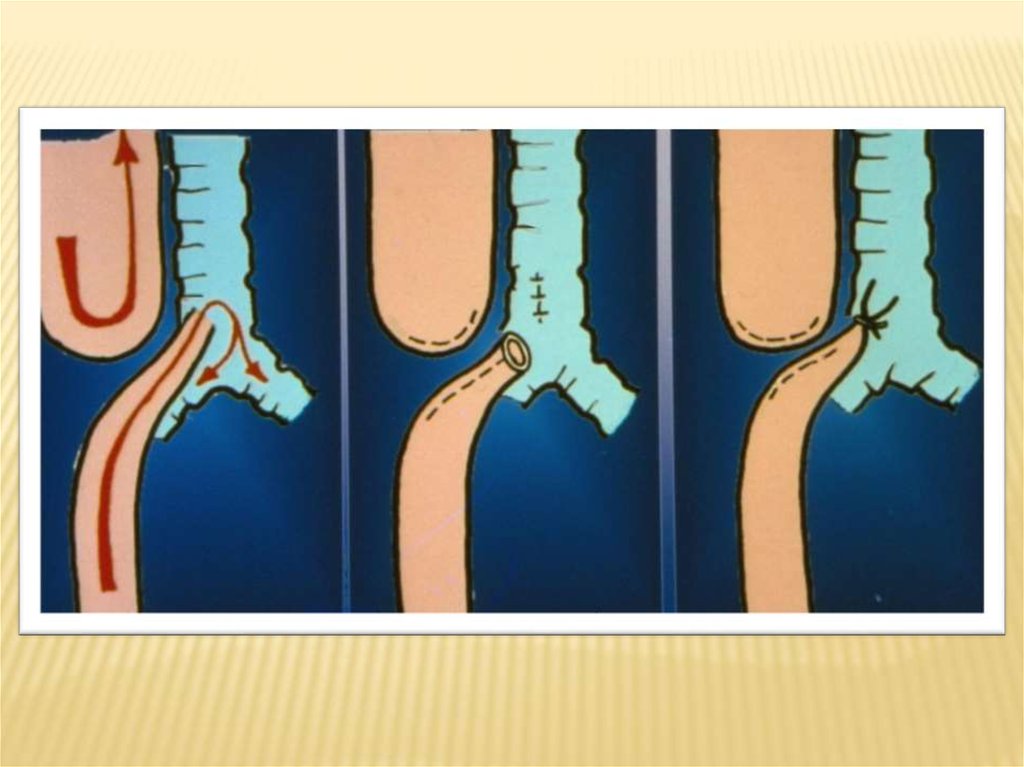
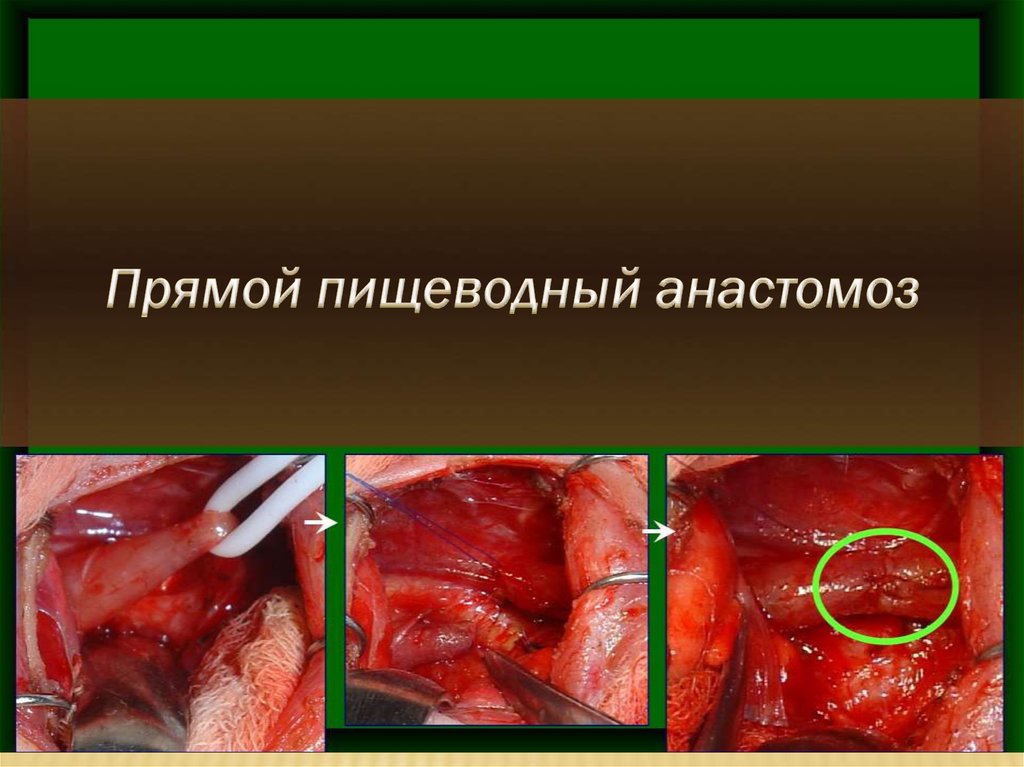
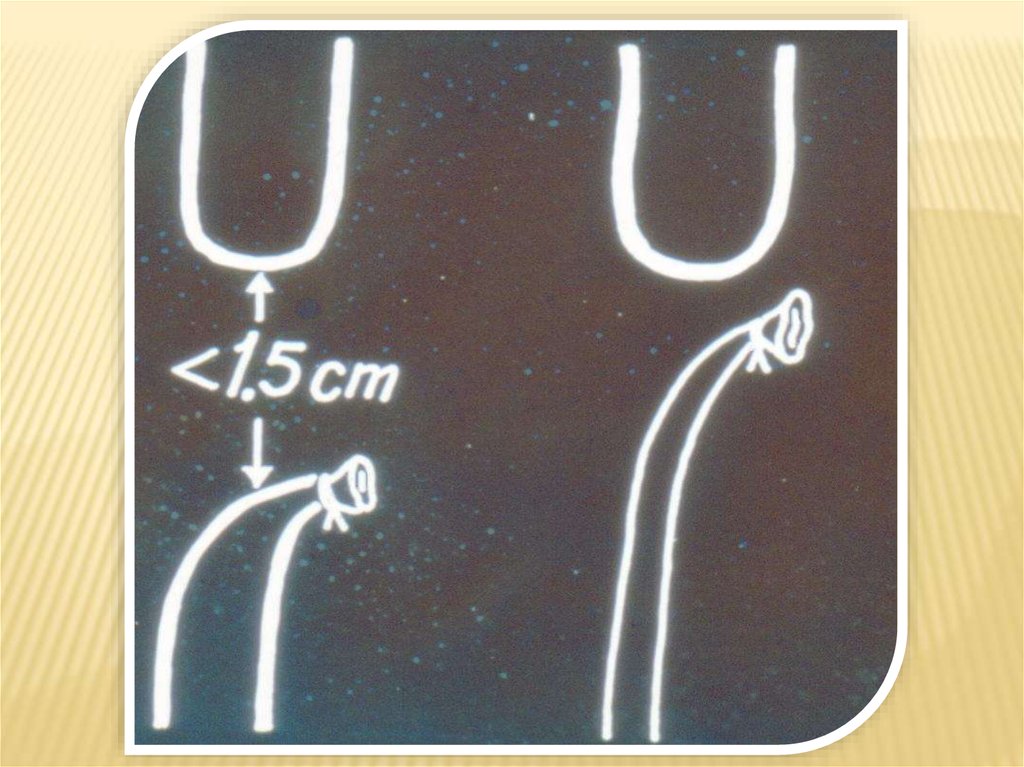
-при небольшом диастазе – первичный (prolen 6/0),непрерывный шов, с проведением зонда в желудок
-при сопоставлении сегментов со значительным
натяжением используются методики удлинения верхнего
сегмента
- при значительном диастазе – ликвидация ТПС +
гастростомия, планирование отсроченного анастомоза.
20.
Ликвидация ТПСУшивание НС и фиксация его максимально высоко к
межреберным мышцам. Гастростомия.
Эзофагография (через 8-10 недель)
При сокращении диастаза – реторакотомия, отсроченный
анастомоз пищевода
При сохранении диастаза – загрудинная пластика пищевода
Закрытие гастростомы (через 1,5-2 месяца)
21.
Длительная ИВЛ (5-7 суток)Поддержание состояния глубокого
медикаментозного сна и миорелаксации
НГЗ не меняем до заживления анастомоза (10-12
cуток)
Ретроплевральный дренаж удаляем на 6-е сутки
К 8-м суткам ребенка экстубируем и начинаем
энтеральное питание через зонд
R-обследование не ранее 14-15-х суток
На 21-е сутки калибровочное бужирование (до №22)
под контролем экрана и общим обезболиванием
22.
23.
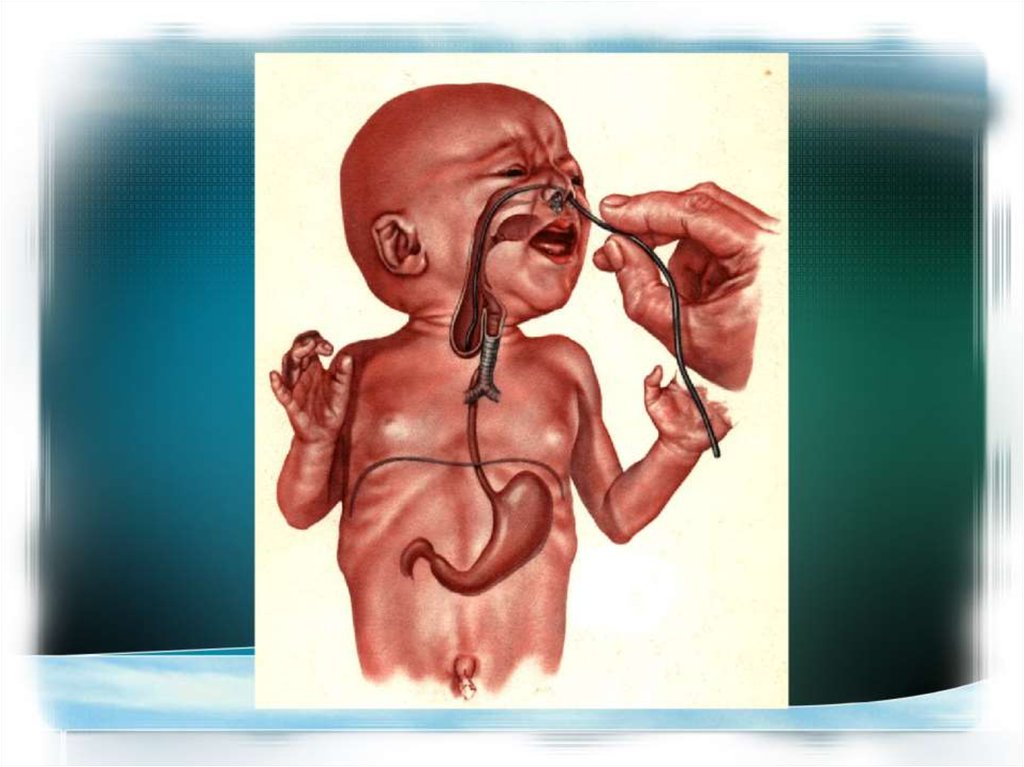
Атрезия пищевода может и должна быть диагностированаантенатально.
Дооперационное обследование должно включать
эхокардиографию и нейросонографию
Показания к экстренной операции – широкий нижний ТПС и
сочетание АП с дуоденальной непроходимостью
Метод выбора в лечении АП с НТПС – анастомоз, первичный
или отсроченный
Единственное (относительное) показание к
изначальному планированию этапной коррекции –
изолированная (несвищевая) форма АП (но и при этой
форме могут быть предприняты попытки наложения
отсроченного анастомоза)
24.
25.
26.
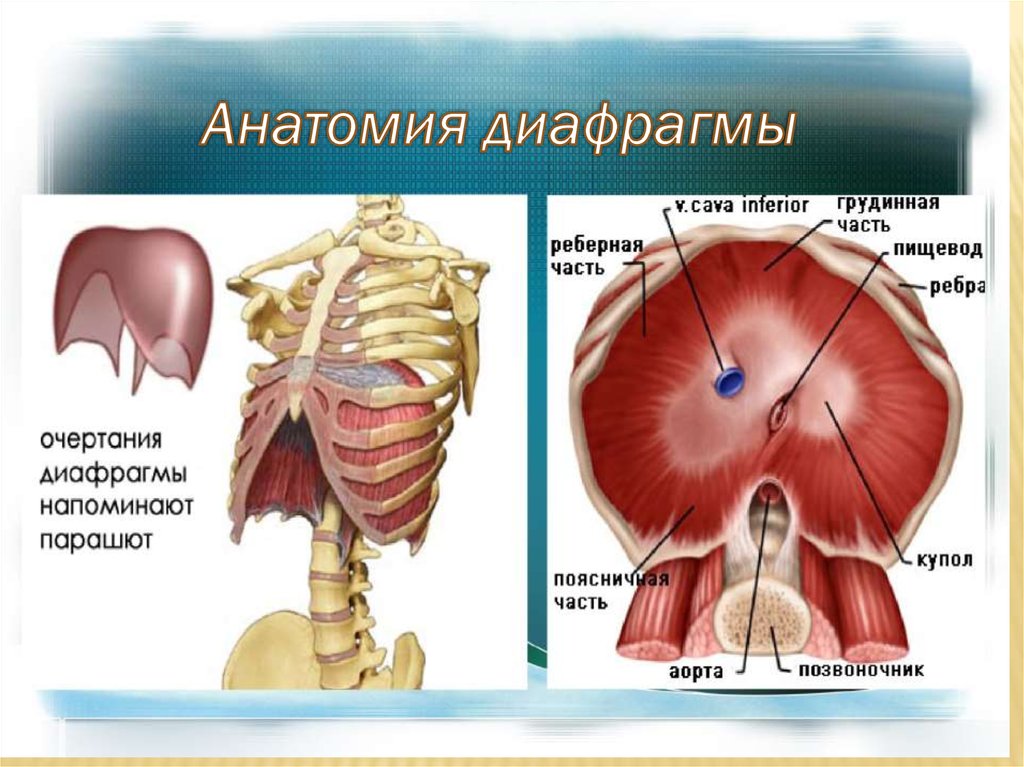
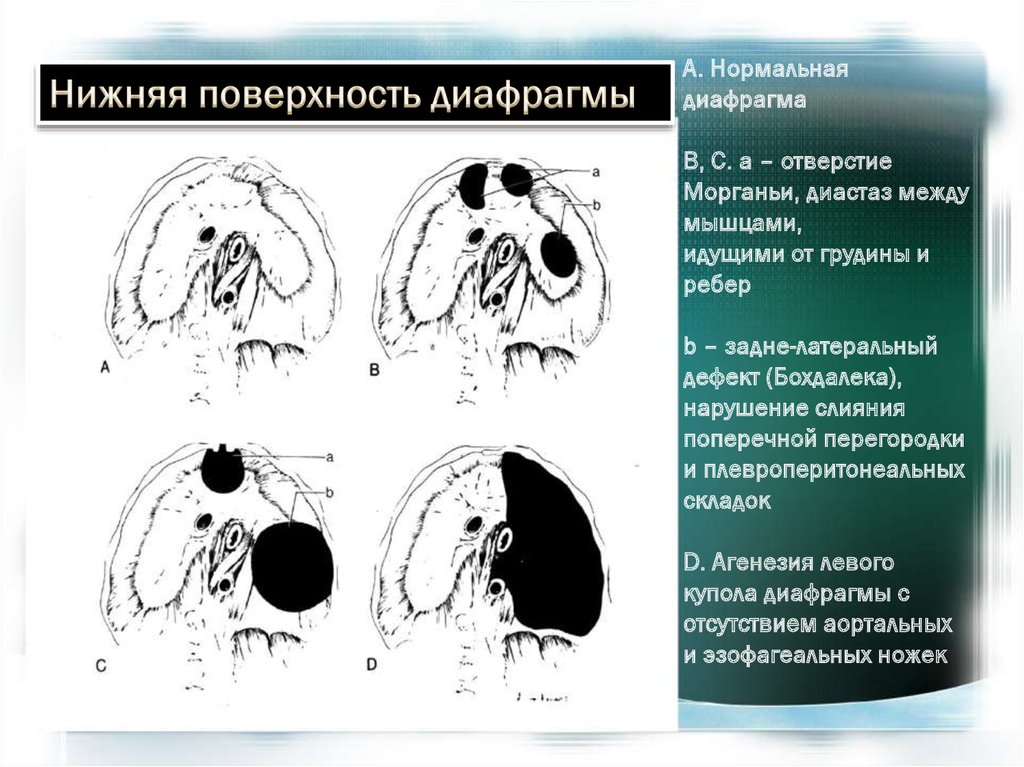
А. Нормальнаядиафрагма
B, C. а – отверстие
Морганьи, диастаз между
мышцами,
идущими от грудины и
ребер
b – задне-латеральный
дефект (Бохдалека),
нарушение слияния
поперечной перегородки
и плевроперитонеальных
складок
D. Агенезия левого
купола диафрагмы с
отсутствием аортальных
и эзофагеальных ножек
27.
28.
29.
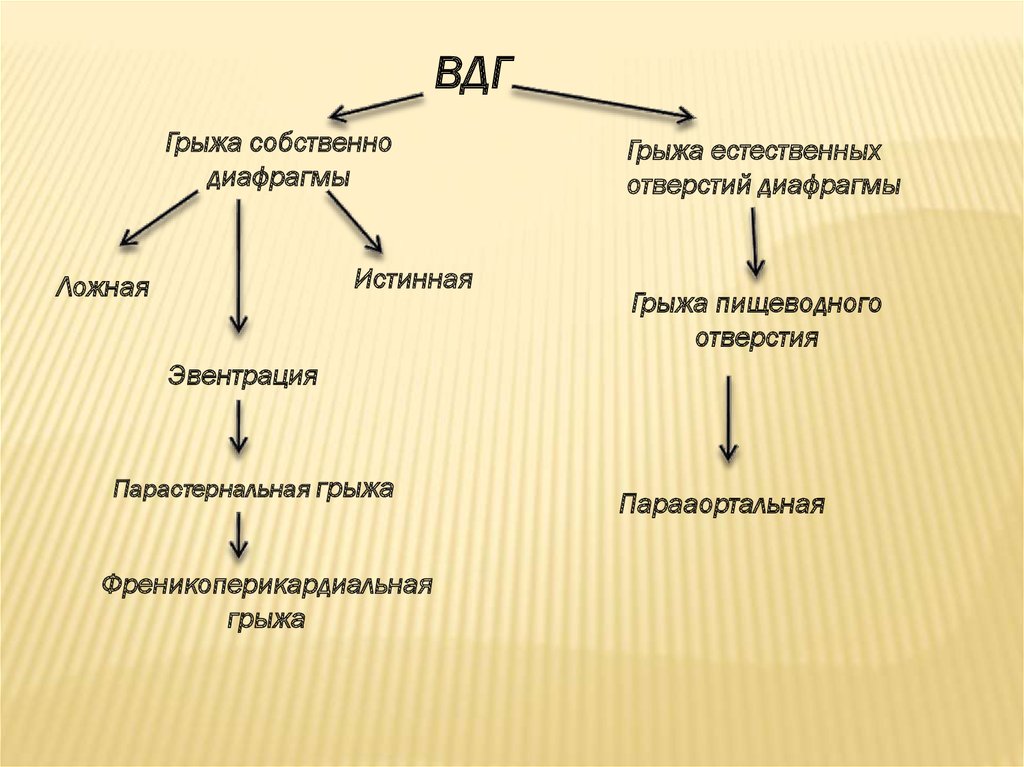
ВДГГрыжа собственно
диафрагмы
Истинная
Ложная
Грыжа естественных
отверстий диафрагмы
Грыжа пищеводного
отверстия
Эвентрация
Парастернальная грыжа
Френикоперикардиальная
грыжа
Парааортальная
30.
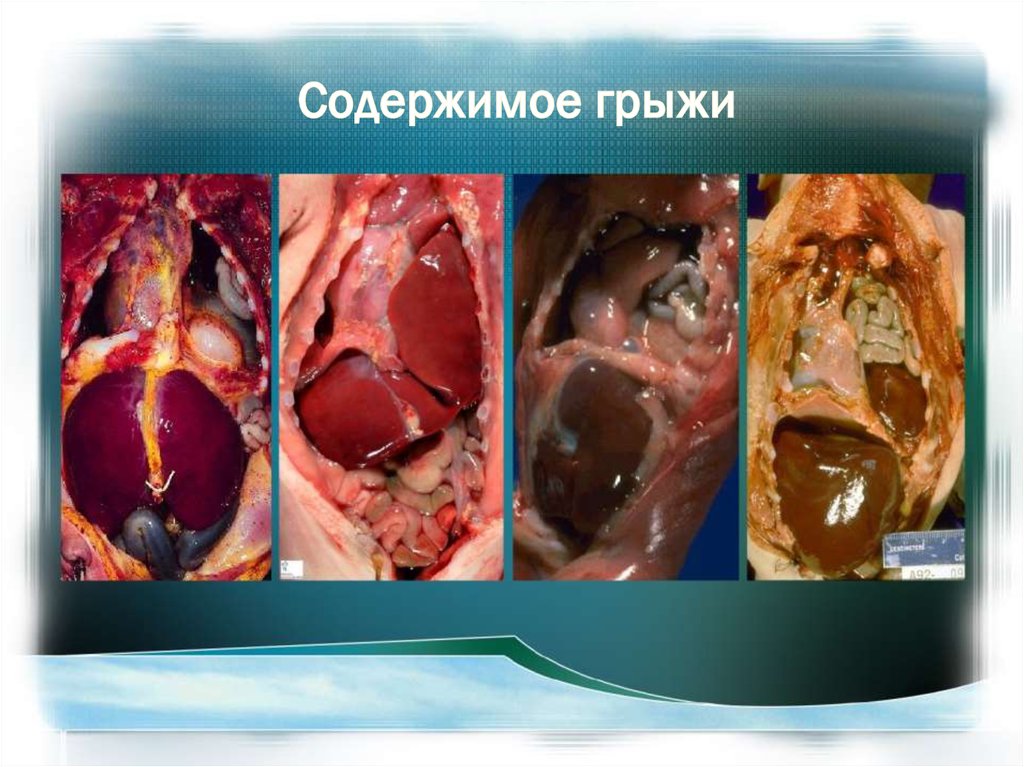
Цианоз и респираторный дистресс (в первыеминуты или часы жизни)
Ладьевидный (уплощенный) живот и
асимметрия грудной клетки
Ослабление дыхания на стороне
поражения
Смещение сердечных тонов в здоровую
сторону.
Анамнестически выявляется многоводие,
сопровождающее развитие плода с ВДГ.
31.
ПневмотораксАспирационный синдром
Врожденная пневмония
Агенезия, аплазия легкого
Бронхогенные кисты
Кистоаденоматоз легкого
Персистирующая легочная гипертензия
новорожденных
Родовая травма шейного сплетения
32.
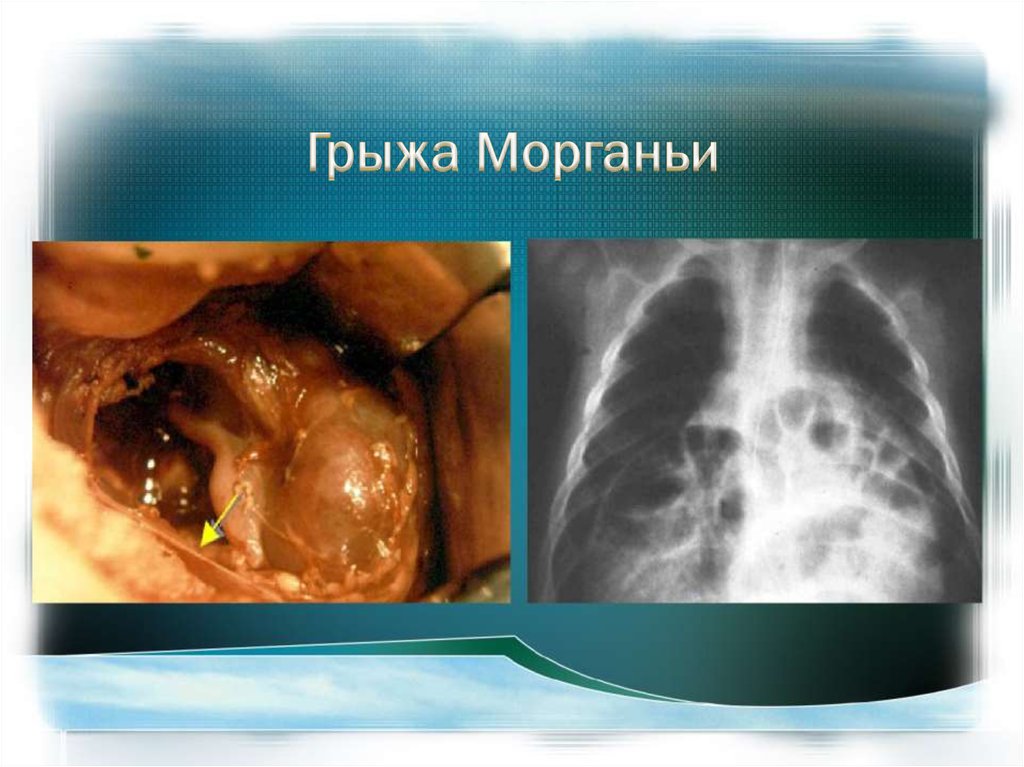
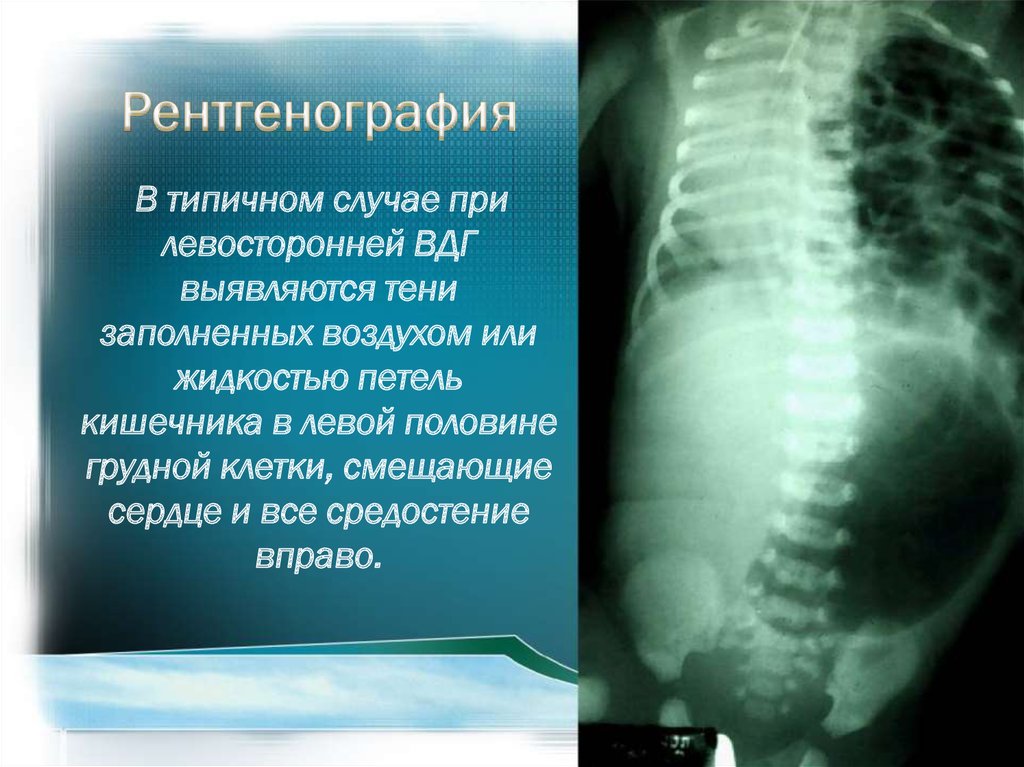
В типичном случае прилевосторонней ВДГ
выявляются тени
заполненных воздухом или
жидкостью петель
кишечника в левой половине
грудной клетки, смещающие
сердце и все средостение
вправо.
33.
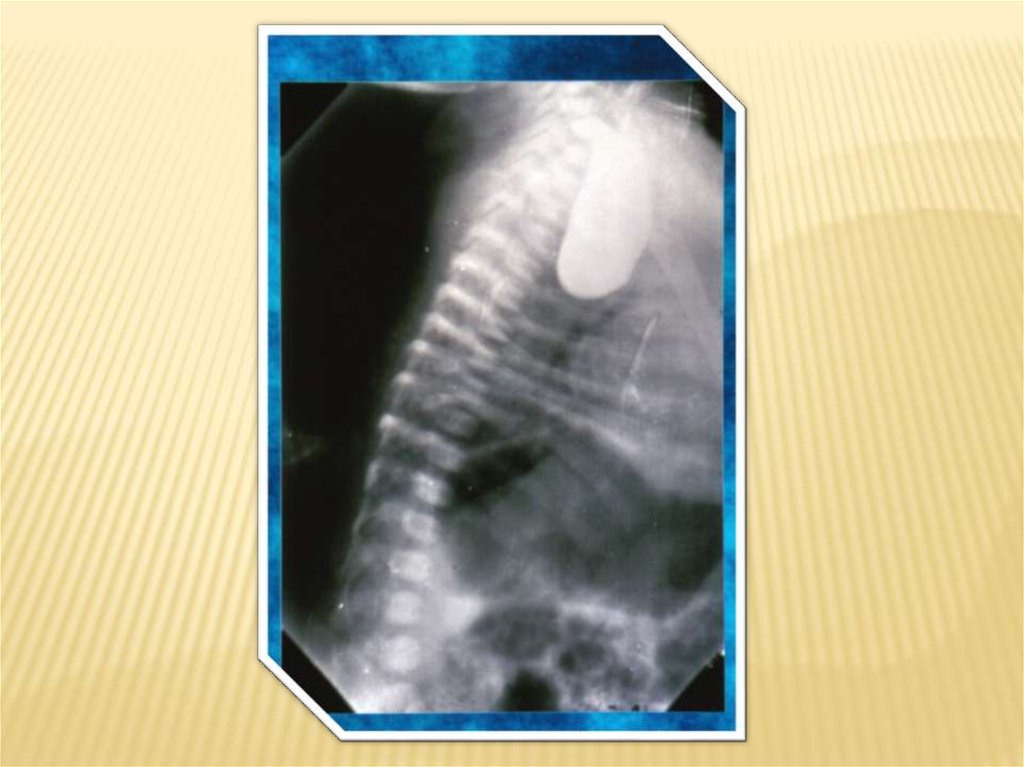
34.
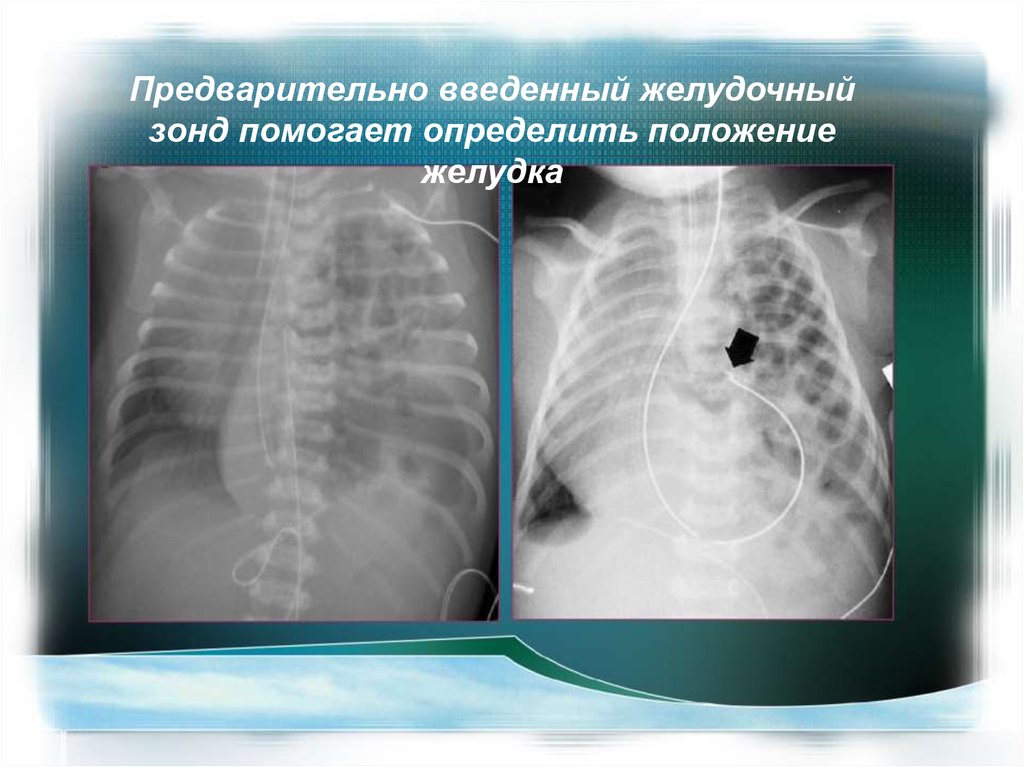
Предварительно введенный желудочныйзонд помогает определить положение
желудка
35.
36.
37.
38.
39.
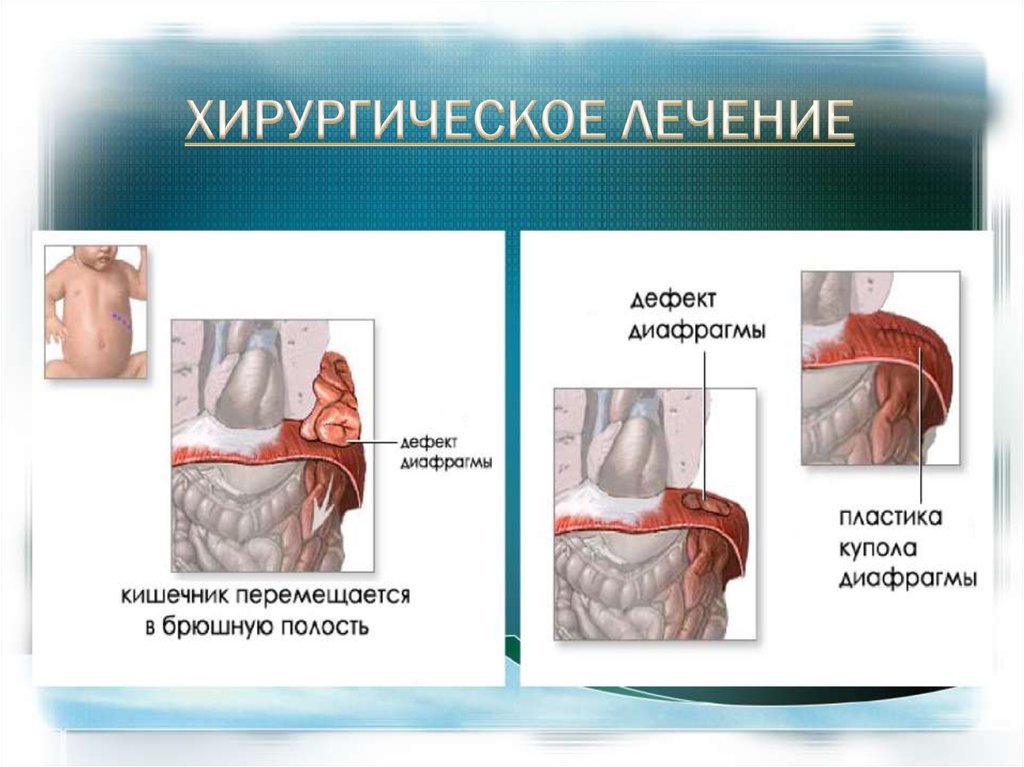
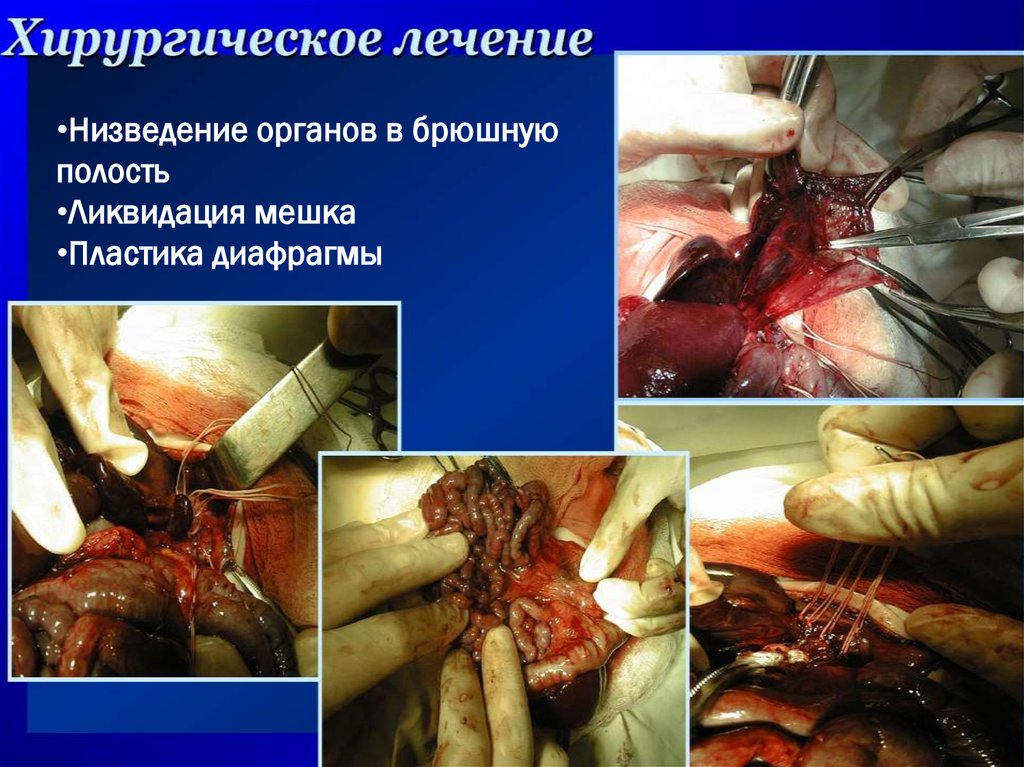
•Низведение органов в брюшнуюполость
•Ликвидация мешка
•Пластика диафрагмы
40.
41. Лобарная эмфизема
ЛОБАРНАЯ ЭМФИЗЕМАВозникает в результате разрыва
альвеолярных перегородок при стенозах
приводящих бронхов, либо является
следствием дефекта развития легочной
паренхимы
Наиболее часто поражаются верхние доли
легкого, реже — средняя и нижние.
42.
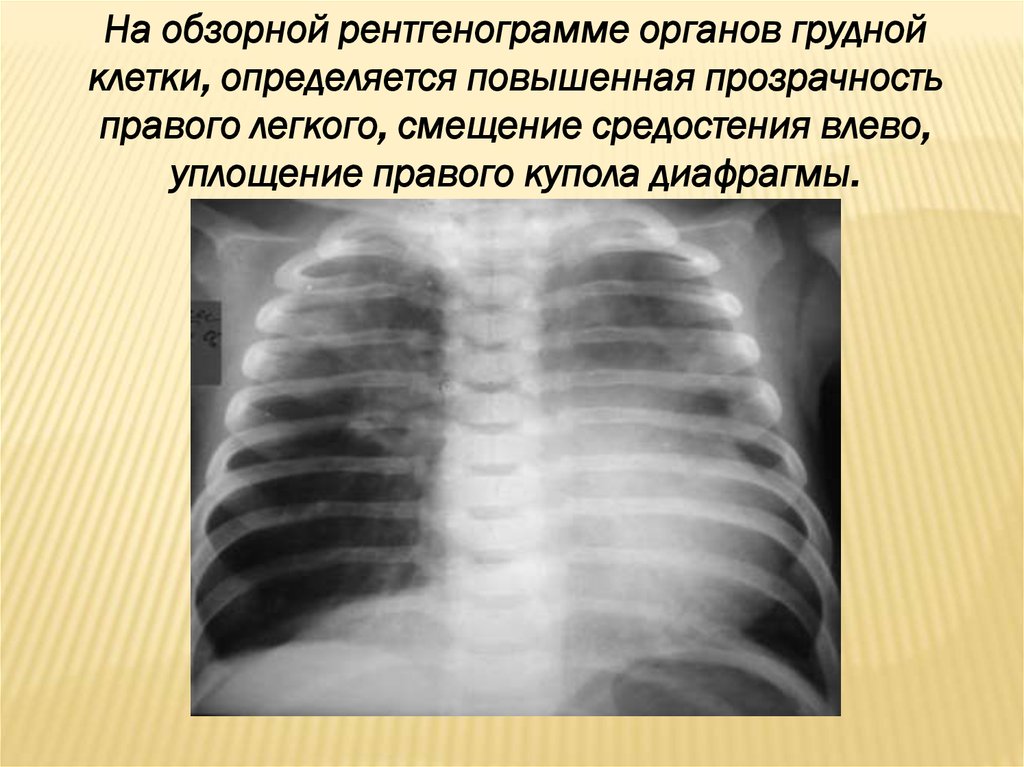
На обзорной рентгенограмме органов груднойклетки, определяется повышенная прозрачность
правого легкого, смещение средостения влево,
уплощение правого купола диафрагмы.
43.
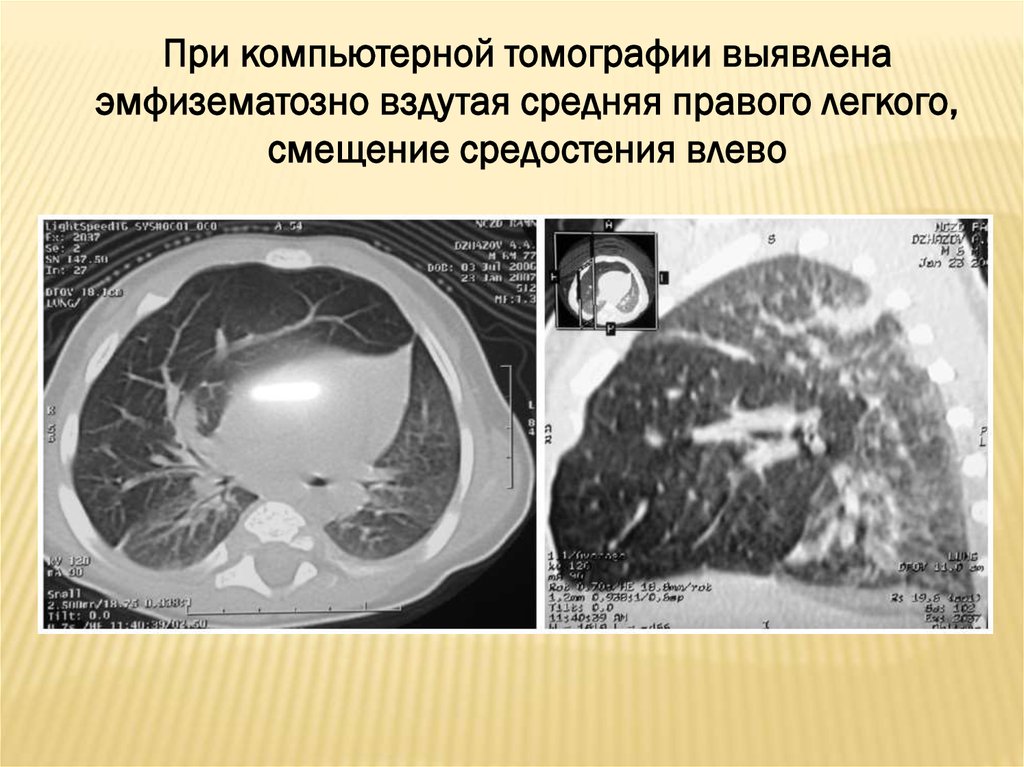
При компьютерной томографии выявленаэмфизематозно вздутая средняя правого легкого,
смещение средостения влево
44.
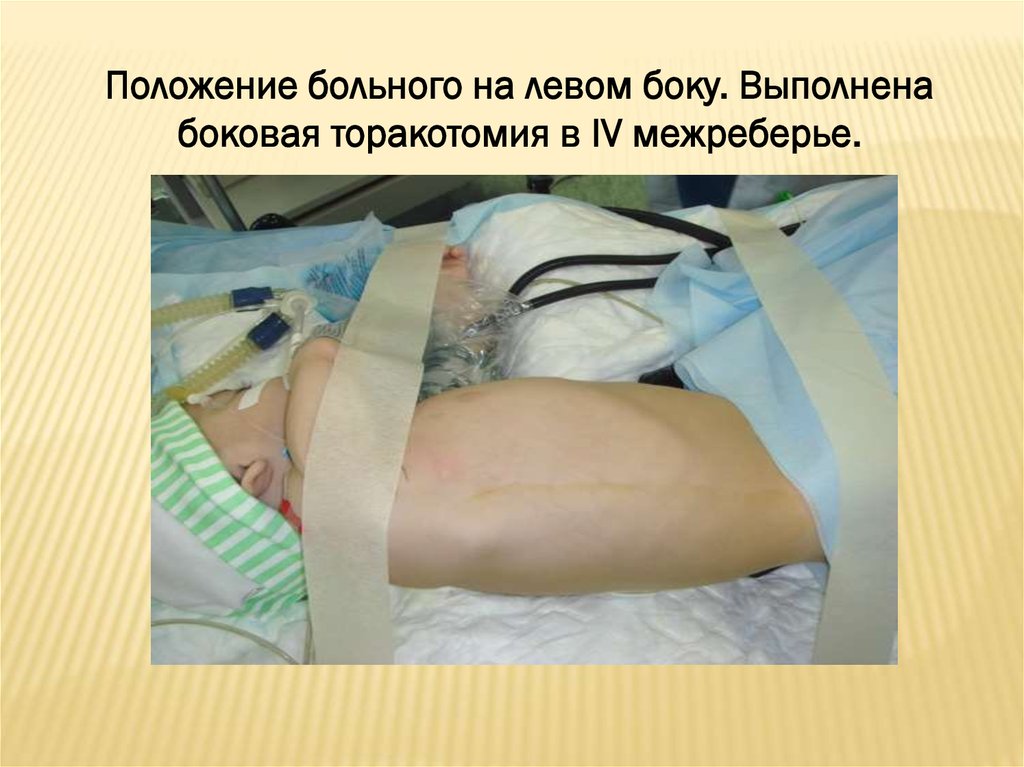
Положение больного на левом боку. Выполненабоковая торакотомия в IV межреберье.
45.
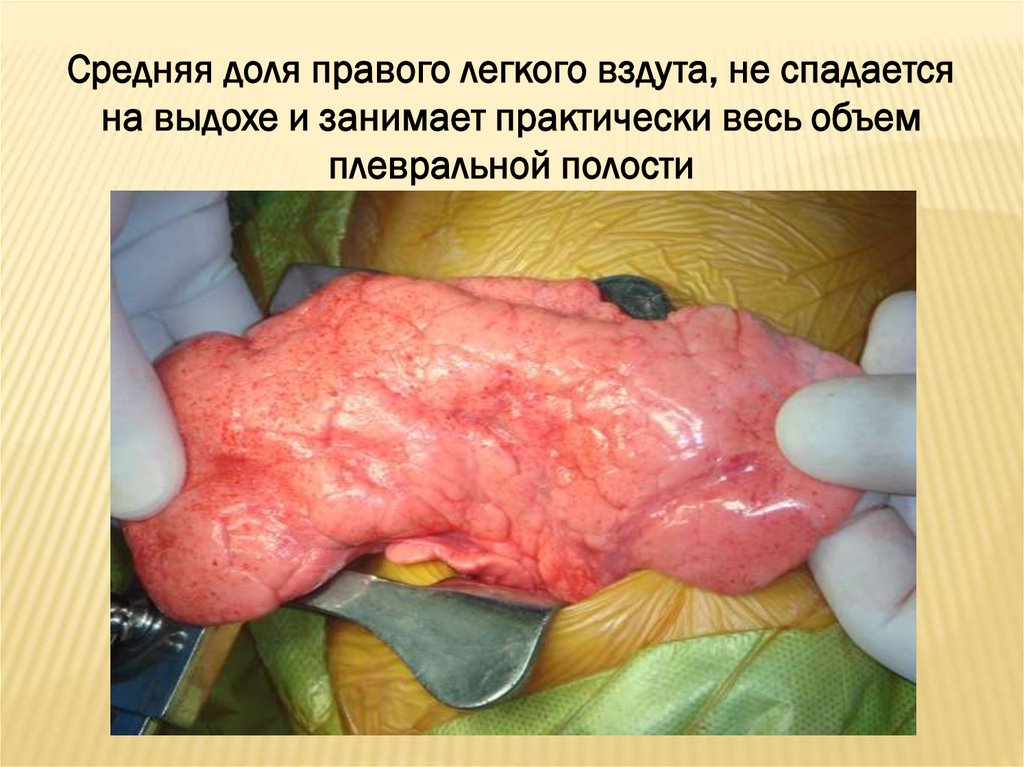
Средняя доля правого легкого вздута, не спадаетсяна выдохе и занимает практически весь объем
плевральной полости
46.
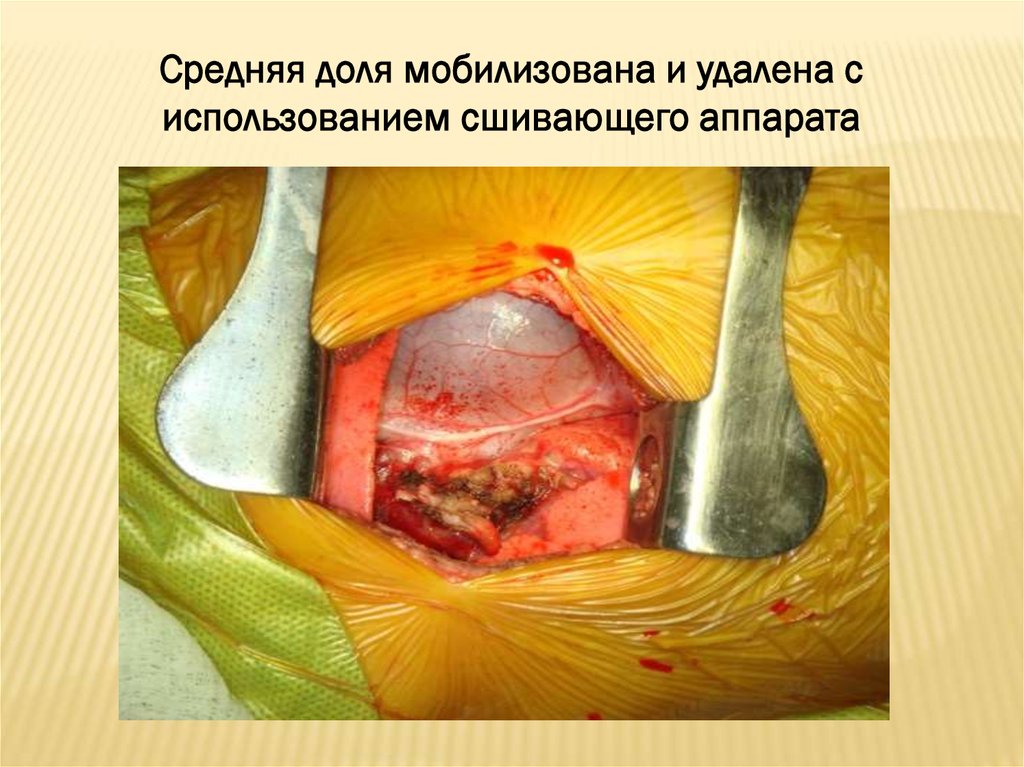
Средняя доля мобилизована и удалена сиспользованием сшивающего аппарата
47.
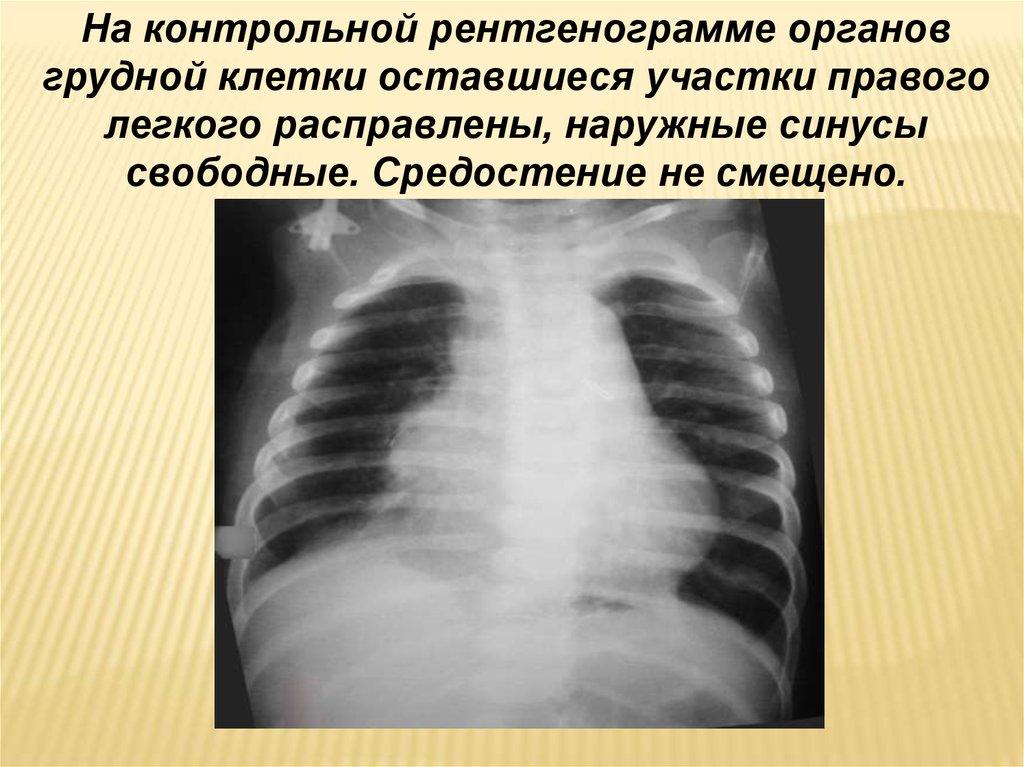
На контрольной рентгенограмме органовгрудной клетки оставшиеся участки правого
легкого расправлены, наружные синусы
свободные. Средостение не смещено.















 medicine
medicine








