Similar presentations:
Перинатальные поражения ЦНС новорожденных
1. Перинатальные поражения ЦНС новорожденных
2.
Понятие «перинатальныепоражения ЦНС» объединяет
различные по этиологии, а так же
невыясненные по своему происхождению
поражения головного мозга, имевшие
место в перинатальном периоде жизни.
3. Актуальность проблемы
1.Большая распространенность.По данным ВОЗ у 10 % детей
диагностированы нервнопсихические заболевания, 70-80 %
которых связаны с перинатальными
поражениями ЦНС.
4. Актуальность проблемы
Грубые поражения ЦНС можно
выявить у 10 % новорожденных,
Менее грубые (исчезающие в
течение года) — у 23-27 %
(Ратнер А.Ю., 1996г.)
5. Актуальность проблемы
2.Инвалидность.По различным данным у 6...10%
детей, перенесших перинатальную
энцефалопатию в дальнейшем к
6...10 месяцам формируется
отчетливая картина ДЦП.
6. Этиология
• Гипоксическое поражение ЦНС (47%) - хроническаявнутриутробная гипоксия, острая в родах - асфиксия
новорожденных;
• травматическое (4%);
• инфекционное (19%) - внутриутробная инфекция с
поражением центральной нервной системы;
• токсико-дисметаболическое – растет в последние
годы
(алкоголизм,
наркомания,
медикаменты,
гипогликемия, билирубиновая энцефалопатия и др.);
• ВПР ЦНС - большая группа (28%);
• наследственные болезни обмена (2%);
• опухоли мозга (единичные случаи).
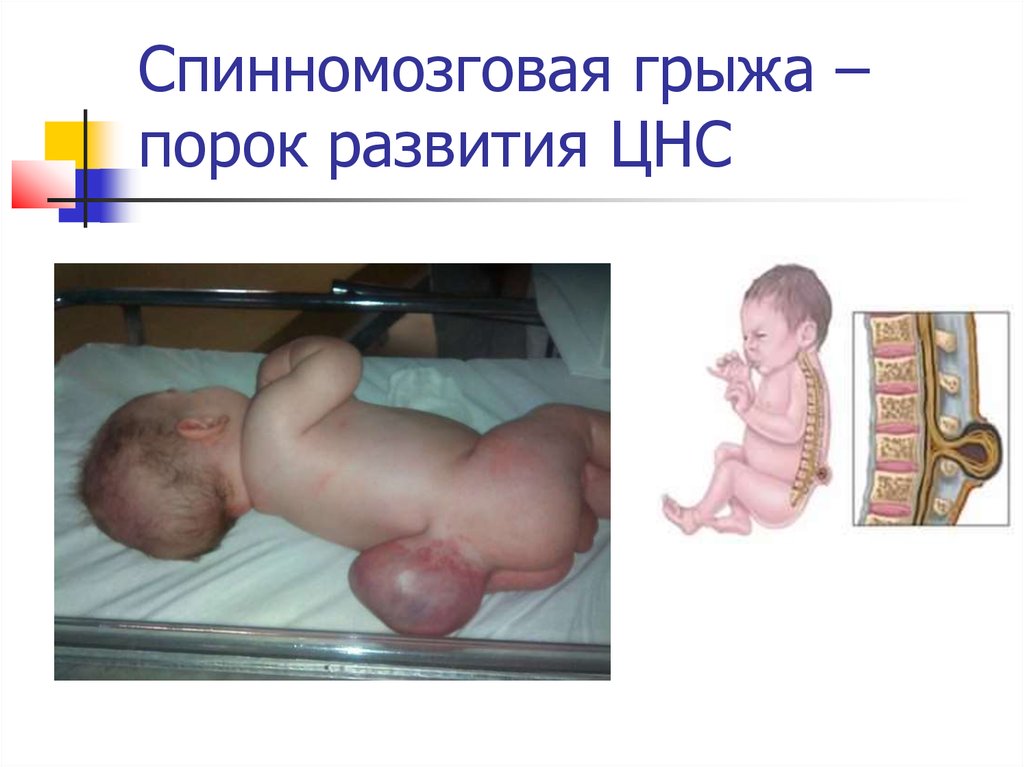
7. Спинномозговая грыжа – порок развития ЦНС
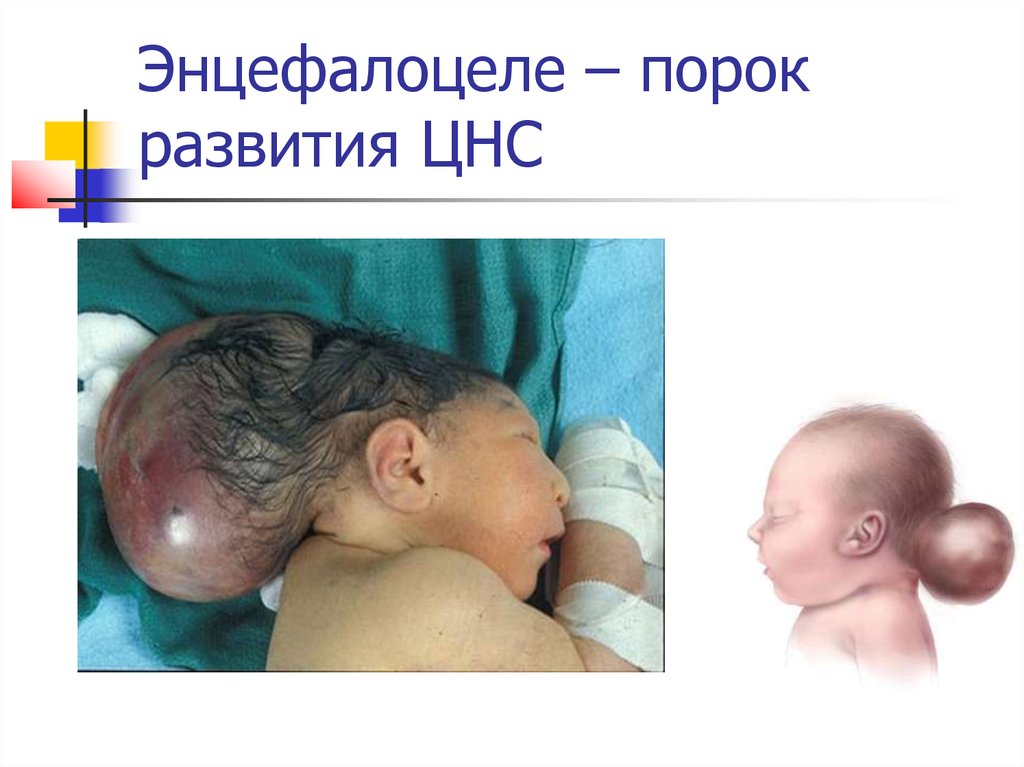
8. Энцефалоцеле – порок развития ЦНС
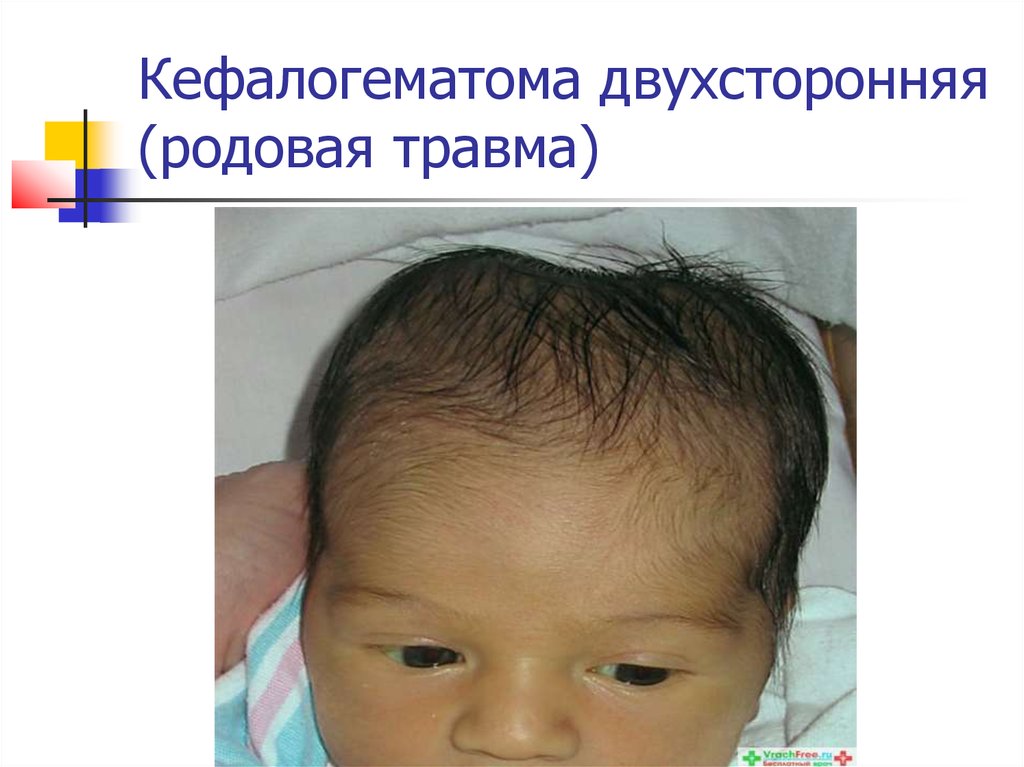
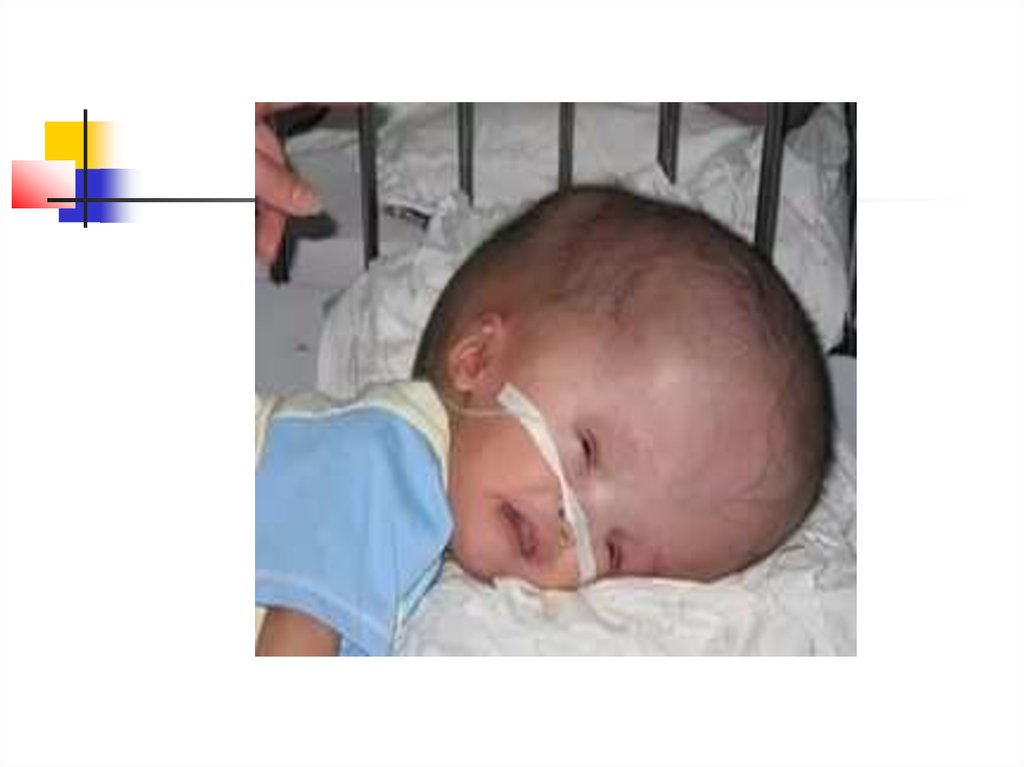
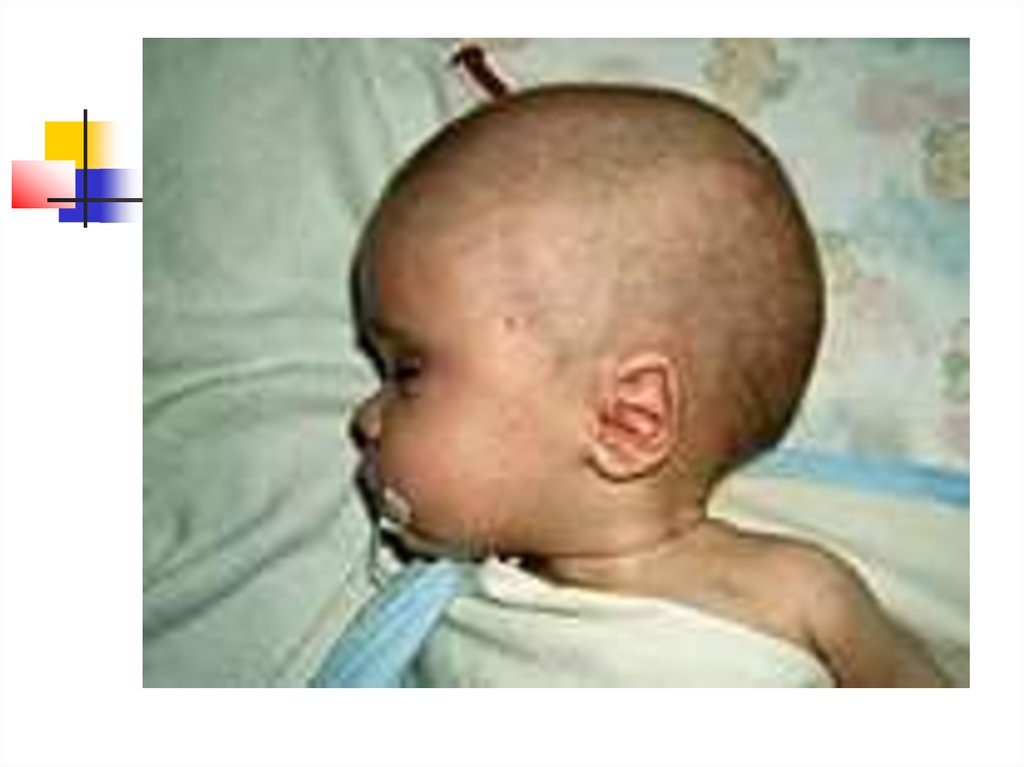
9. Кефалогематома двухсторонняя (родовая травма)
10. Причины гипоксического поражения ЦНС:
1. Хроническая гипоксияплода (ХВУГП) - любое
неблагополучное течение
беременности (ПН, гестоз).
2. Острая гипоксия (в родах)
11. Ведущие механизмы развития острой гипоксии и асфиксии:
1.Прерывание кровотока через пуповину (узлы,
обвитие);
2. Нарушение обмена газов через плаценту (отслойка
плаценты);
3. Неадекватная гемоперфузия материнской части
плаценты (чрезмерно активные схватки, артериальная
гипотензия или гипертензия у матери);
4. Недостаточная оксигенация крови матери (тяжелые
анемии, сердечно-сосудистые заболевания, ДН);
5. Недостаточность дыхательных усилий
новорожденного (ятрогенная — медикаменты,
антенатальное поражение мозга, ВПР легких и т.д.).
12. Наиболее высокий риск асфиксии:
У недоношенных;У переношенных;
У детей со ЗВУР;
У новорожденных от многоплодной
беременности;
У детей с эндокринной патологией
и нарушением обмена веществ.
13. Причины постнатальных эпизодов тяжелой гипоксии, приводящих к ППЦНС:
Приступы апноэ;
Остановка сердца;
Шок;
Стойкий судорожный
синдром.
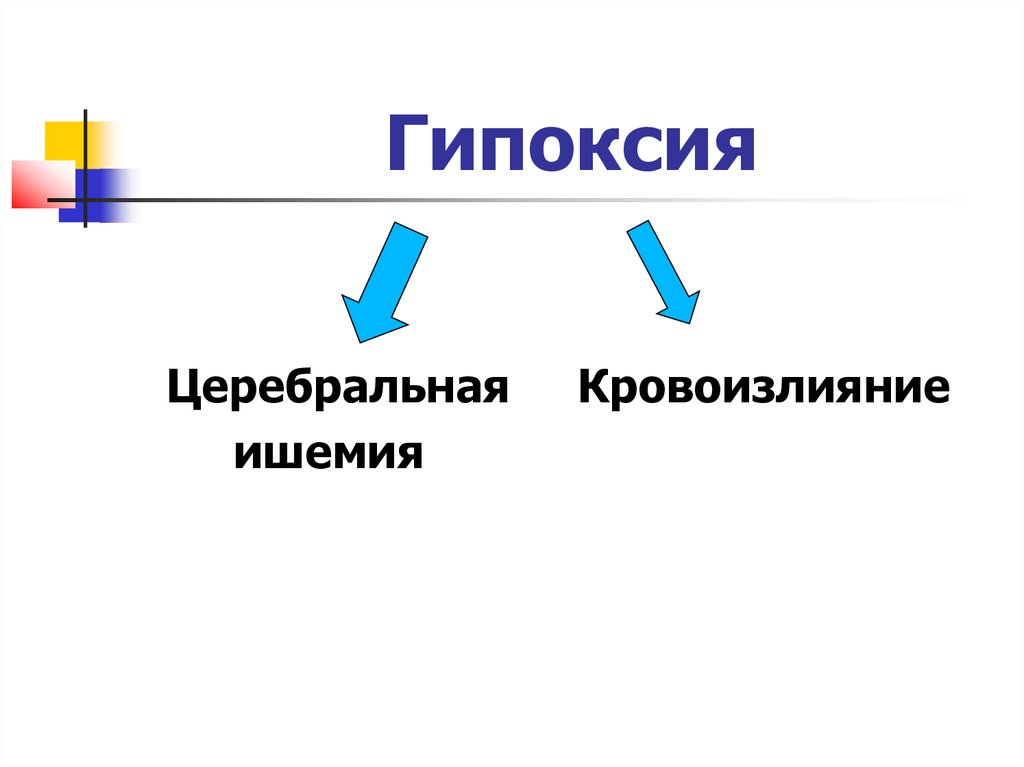
14. Гипоксия
- пусковой механизм нарушениямозгового кровотока,
- каскадный процесс повреждения
тканей и как следствие вызывающий
некроз нейронов
поксия является,
15. Гипоксия
Церебральнаяишемия
Кровоизлияние
16. Факторы, участвующие в патогенезе ГИЭ:
Нарушение сосудистой ауторегуляции
мозгового кровотока (опасно как снижение АД,
так и его повышение);
Изменение реологических свойств крови
(полицитемия, повышение вязкости);
Изменение электролитного баланса крови;
Цитотоксический и вторичный (вазогенный)
отек мозга;
Повышение внутричерепного давления.
17. ВАЖНО!
Клиника зависитот локализации
поражения мозга.
18. У доношенных детей:
В патологический процессвовлекаются
преимущественно
кора и парасагитальные
зоны головного мозга.
19.
У недоношенных детей:Перивентрикулярная лейкомаляцияразмягчение белого вещества мозга
(коагуляционный некроз)
склероз
через 2 нед.
микрополости (порэнцефалия)
далее часто ДЦП.
20. Факторы, способствующие поражению мозга
Нарушения гемостаза;метаболические нарушения (гипогликемия,
гипокальциемия, гипомагниемия),
вызывающие судорожный синдром, который
усиливает гипоксию;
дефицит тормозных(ГАМК) и преобладание
синтеза возбуждающих медиаторов (глутамат);
инфекции;
Интоксикация (гипербилирубинемия).
21. ВАЖНО!
В постгипоксическийпериод продолжает
развиваться
поражение мозга.
22. Причины:
Эффект реоксигенации — действие высоких
концентраций кислорода;
Длительная гипоперфузия и артериальная
гипотензия;
Активность протеолитических ферментов;
Перекисное окисление липидов и свободные
радикалы;
Интрацеллюлярное накопление кальция.
23. ВАЖНО!
Мозг детей раннеговозраста обладает
большими
пластическими и
репаративными
возможностями.
24. Клиника
характеризуетсястадийностью и
волнообразностью
25. Выделяют периоды ППЦНС:
Острый(от 7-10 дней до 1 мес.).
Восстановительный:
- ранний (до 4 мес.);
- поздний (до 1-2 лет).
26. Степень тяжести:
По выраженности неврологическойсимптоматики и нарушению общего
состояния выделяют 3 степени
тяжести церебральной ишемии:
• легкое;
• средней тяжести;
• тяжелое.
27. Синдромы церебральной ишемии в остром периоде:
I ст: возбуждение (синдромгипервозбудимости) и/или угнетение ЦНС (не
более 7 сут);
• II ст: синдром угнетения,
умеренно выраженный гипертензивногидроцефальный, локальные судороги;
• III ст: симптомы прекомы, комы;
генерализованный судорожный,выраженный
гипертензивно-гидроцефальный.
28. Синдромы в восстановительном периоде:
С. двигательных нарушений;
С. вегетативно-висцеральных
расстройств (температурная лябильность,
вазолябильность, потливость, рвота,
срыгивания, нарушения сердечного ритма,
запоры, диарея);
астено-невротический с.;
С. задержки моторного развития;
С. задержки психического, предречевого,
речевого развития
29. Диагностика
1. анамнез подробный (с учетомповреждающих факторов);
2. клинические проявления (часто в
остром периоде симптоматика сходная);
3. дополнительные методы
обследования.
На первом этапе постоянный мониторинг:
клинический, биохимический,
функциональный, желательномикробиологический.
30. Диагностика - клинические проявления:
Неврологический статус:
поведение ребенка,
коммуникабельность,
мышечный тонус,
безусловные рефлексы,
спонтанная двигательная активность,
осмотр головки ребенка (форма,
симметричность, величина, роднички, швы,
глазные симптомы).
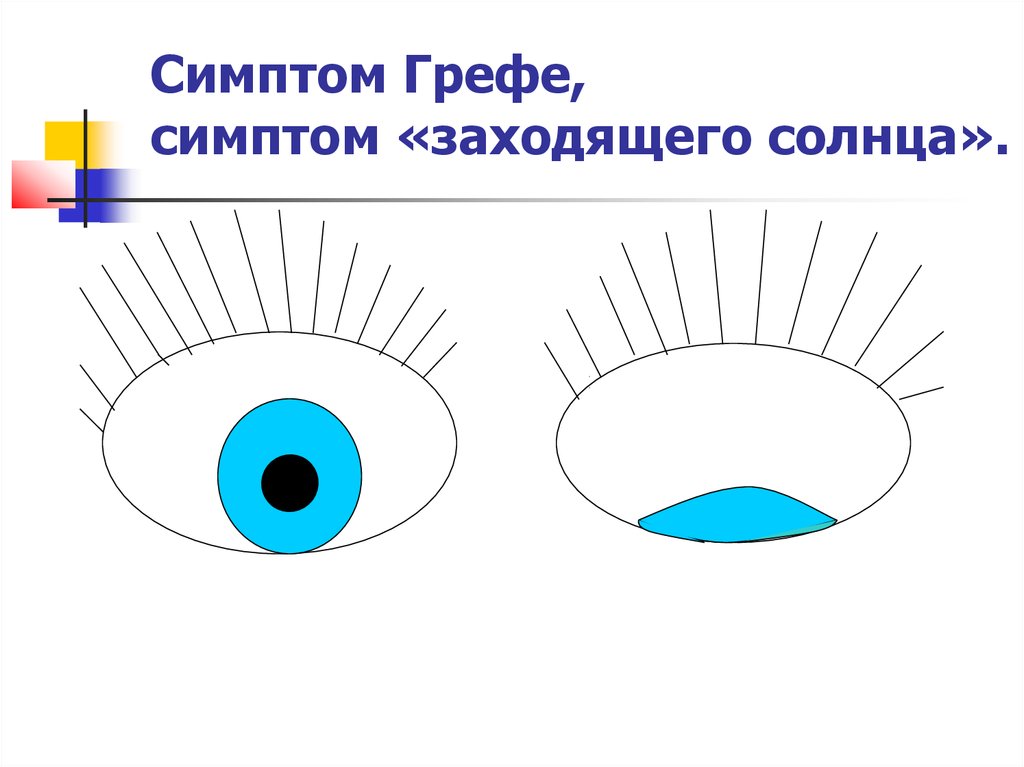
31. Патологические глазные симптомы:
Разная величина глазных щелей;
птоз;
анизокория;
нистагм (чаще горизонтальный);
симптом Грефе;
симптом «заходящего солнца».
32. Симптом Грефе, симптом «заходящего солнца».
33. Дополнительные методы обследования:
УЗИ гол. мозга (нейросонография),
допплерографическое исследование
церебральной гемодинамики;
спинномозговая пункция - по
показаниям;
осмотр глазного дна;
компьютерная томография (если
подозрение на опухоль, врожденную кисту
гол. Мозга, порок развития);
МРТ (по показаниям);
34.
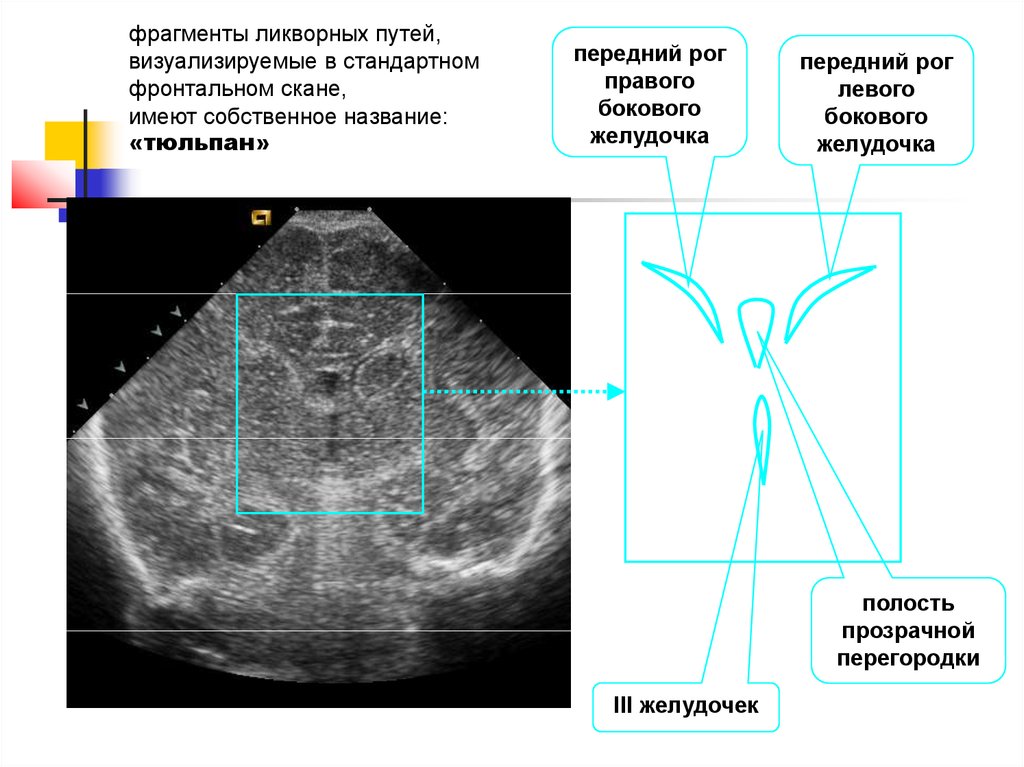
35.
фрагменты ликворных путей,визуализируемые в стандартном
фронтальном скане,
имеют собственное название:
«тюльпан»
передний рог
правого
бокового
желудочка
передний рог
левого
бокового
желудочка
полость
прозрачной
перегородки
III желудочек
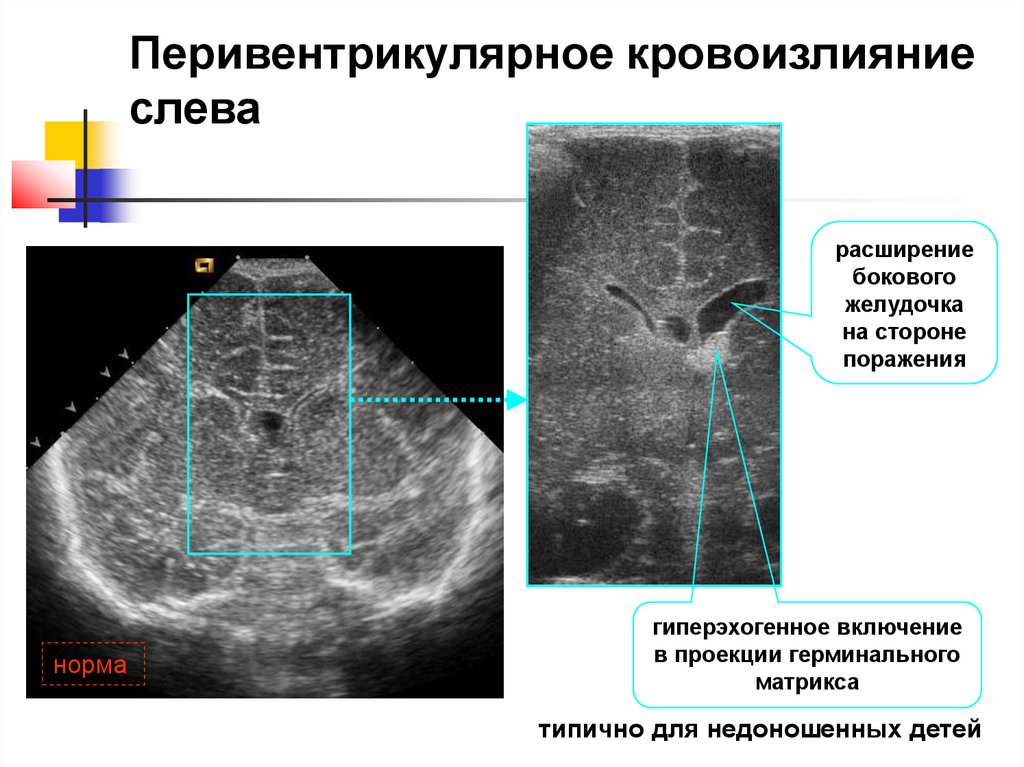
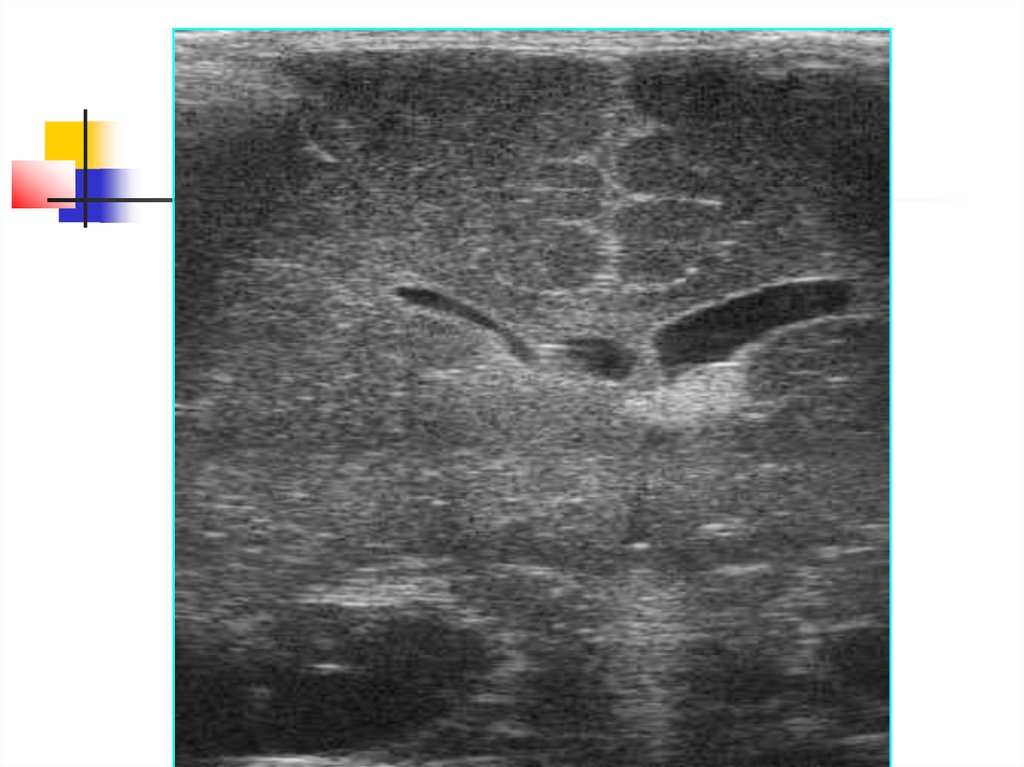
36.
Перивентрикулярное кровоизлияниеслева
расширение
бокового
желудочка
на стороне
поражения
норма
гиперэхогенное включение
в проекции герминального
матрикса
типично для недоношенных детей
37.
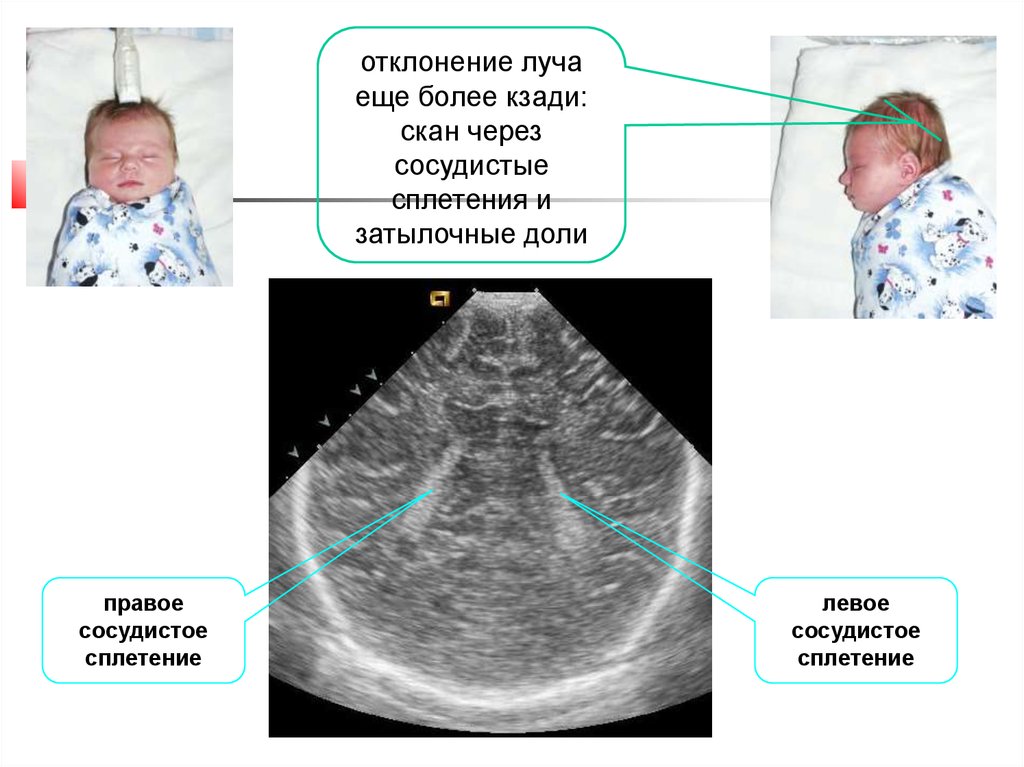
38.
отклонение лучаеще более кзади:
скан через
сосудистые
сплетения и
затылочные доли
правое
сосудистое
сплетение
левое
сосудистое
сплетение
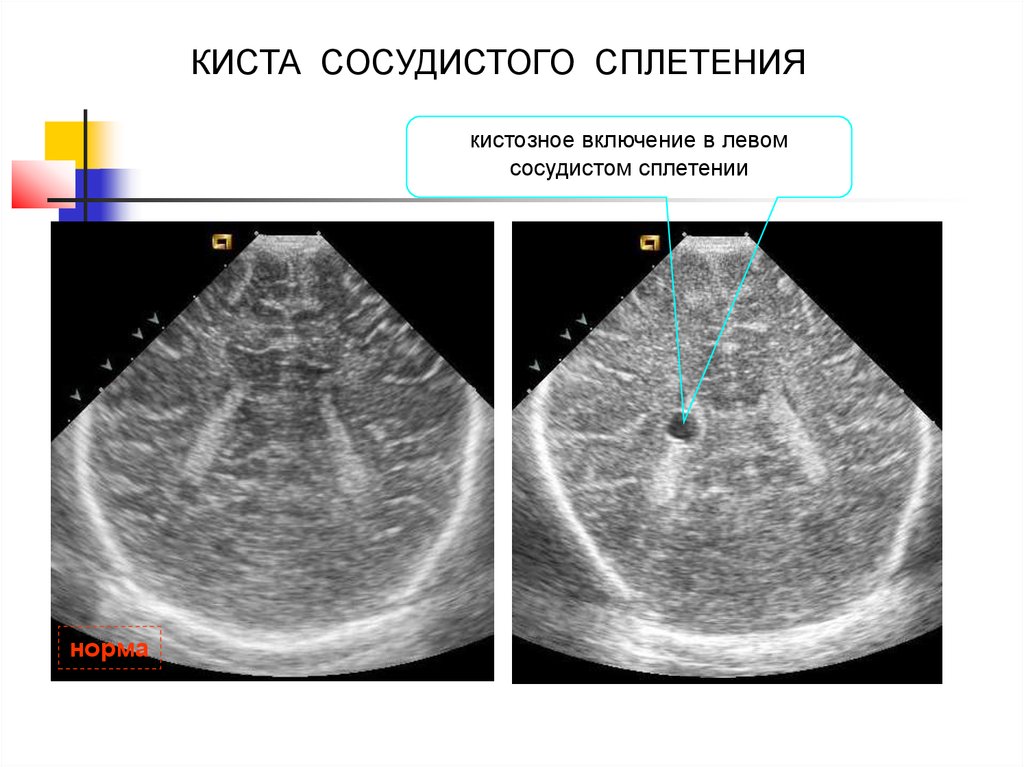
39.
КИСТА СОСУДИСТОГО СПЛЕТЕНИЯкистозное включение в левом
сосудистом сплетении
норма
40. Дополнительные методы обследования:
ЭЭГ;
рентгенография ШОП;
Миография;
ЭХО-КГ;
биохимическое обследование;
микробиологическое
обследование.
41. Лечение в остром периоде:
Оптимальные условия внешней среды(температура, влажность, щадящий
режим, фиксация головки);
Кормление индивидуальное;
Профилактическое введение вит.К в/м;
Ранняя адекватная оксигенотерапия;
Гемостатическая терапия при
кровоизлияниях;
42. Лечение в остром периоде:
Ликвидация гипотензии, гиповолемии —поддержание адекватной перфузии мозга;
Доставка мозгу энергии в виде глюкозы;
Коррекция выявленных метаболических
нарушений;
Посиндромная терапия (при комепирацетам, при судорогахпротивосудорожная терапия; при отеке
мозга- дегидратационная терапия).
43. Лечение отека мозга:
ИВЛ в режиме гипервентиляции;ограниченная (по скорости и
объему) инфузионная терапия;
маннитол;
салуретики.
44. Лечебная гипотермия
45. Лечение в восстановительном периоде:
Медикаментозная терапия:• ноотропы;
• вазоактивные препараты
(кавинтон, циннаризин,
эскузан);
• курсы витаминов В6, В12;
• посиндромная терапия.
46. Лечение в восстановительном периоде:
Немедикаментозная терапия:• Массаж,
• физиотерапевтические методы,
• лечебная гимнастика,
• ортопедические укладки,шины,
воротник Шанца,
47.
48. Лечение в восстановительном периоде:
ароматерапия,
музыкотерапия,
плавание;
сухая иммерсия;
занятия с животными.
49. Очень эффективны материнский уход, забота и любовь.
50. Недоношенный ребенок в «гнездышке»
51. Прогноз
При I ст. — благоприятный;
При II ст. — сомнительный;
При III ст. — неблагоприятный
для выздоровления, возможно
формирование органического
поражения ЦНС.
52. Неблагоприятные исходы:
Развитие ДЦП;
Прогрессирующая декомпенсированная
гидроцефалия;
Эпи -синдром;
Грубое отставание нервно-психического
развития;
Поражение зрительного, слухового
анализатора, грубое косоглазие;
Синдром дефицита внимания
игиперактивности.
53.
54.
55. Профилактика
Исключить действиеповреждающих
факторов.










































 medicine
medicine








