Similar presentations:
Опухоли. Онкология
1.
ОпухолиПрофессор П.П. КУРЛАЕВ
2015
2. Опухоль (неоплазма, новообразование) – это патологическое разрастание тканей, состоящее из клеток, отличающихся от нормальных
особыми свойствамиразмножения и
недостаточностью
дифференцировки
3. УЧЕНИЕ ОБ ОПУХОЛЯХ – ОНКОЛОГИЯ
4. Распространенность
•За последние 10 летзаболеваемость
увеличилась на 35%
•Ежегодно
выявляется более
1,5 млн. заболевших
опухолями
5. Распространенность
• В ближайшие годы, после60-70 лет опухолями
будут болеть каждый
третий житель земли
• По РФ за 2012г выявлено
> 0,5 млн.
онкозаболеваний,
290тыс. умерло
6. По причинам смертности опухоли в разных странах делят с травмами второе-третье места после сердечно-сосудистой патологии.
По причинам смертностиопухоли в разных странах
делят с травмами второетретье места после сердечнососудистой патологии.
1 – кожа, 2 – лёгкие, 3- желудок и
молочная железа, 4 – толстая
кишка
7. Особенности возникновения опухолей
• географическаязависимость;
• зависимость от пола;
• зависимость от
возраста
8.
У мужчин чаще всегозлокачественные
опухоли в 2013 г
возникали в
легких
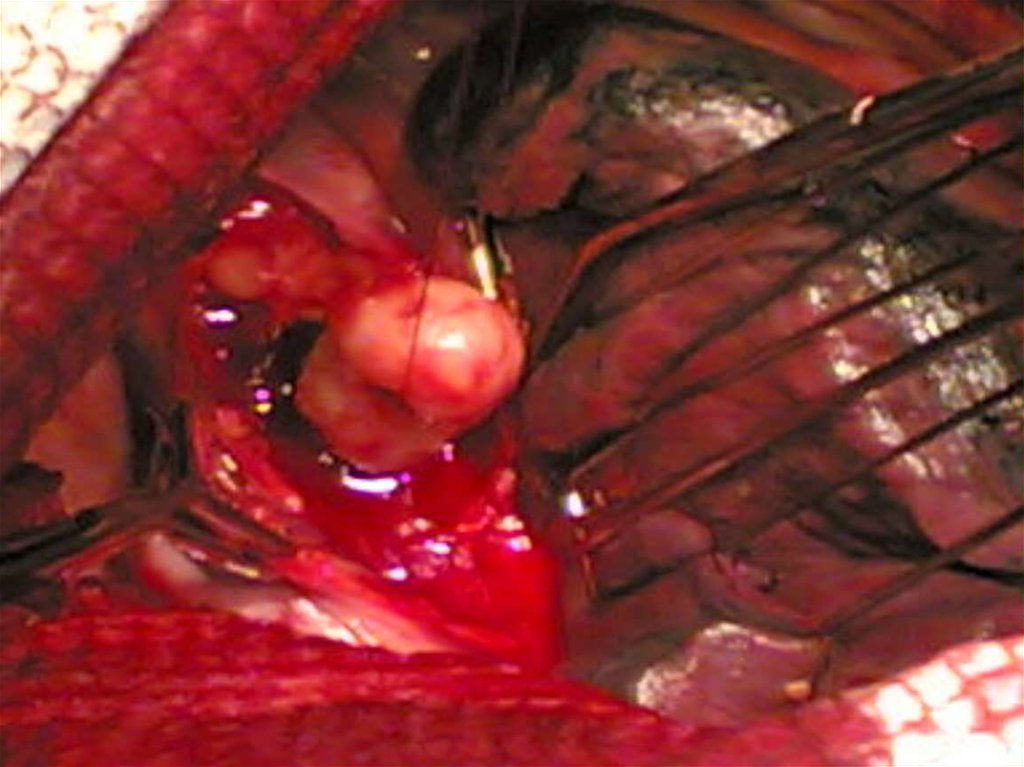
желудке
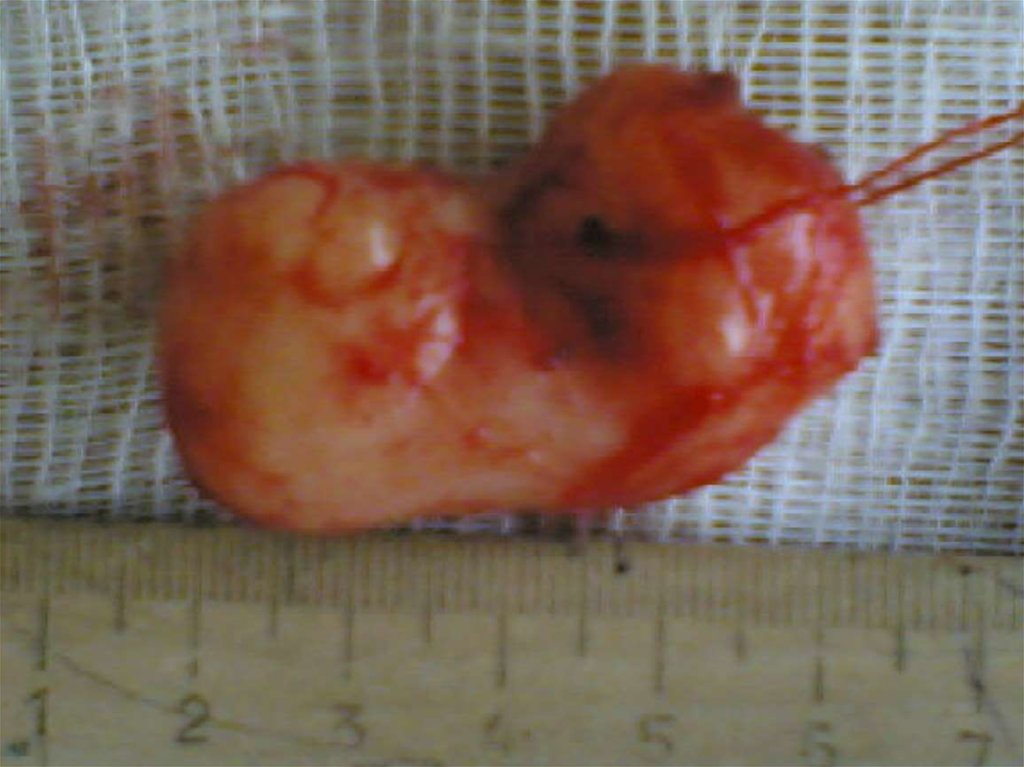
Печени
предстательной железе
грудной железе
толстой кишке
9.
У женщин в 2013г влегких
желудке
молочной железе
шейке матки
10. КРАТКАЯ ИСТОРИЯ ОНКОЛОГИИ
11. Гиппократа считают автором понятия «рак» и «саркома».
Авиценна писал, чтовырезать опухоли нужно,
отступя от их краёв, и дно
раны после этого прижигать
раскалённым железом
12. XVIII – начало XIX М.М.РУДНЕВ основоположник школы онкологов-экспериментаторов
Выдвинул концепцию малигнизациитканей, отметил роль
наследственности в онкологических
заболеваниях, ярко описал признаки
злокачественных заболеваний –
анаплазию и инфильтрирующий рост
13. М.А.НОВИНСКИЙ
Создал первыеэкспериментальные модели
злокачественного роста, широко
используемые в настоящее время
14. В.К.РЕНТГЕН
С открытием в 1895г.X-лучей в онкологии
наступила новая эра
15. Н. Н. ПЕТРОВ
1910г – первая книга по онкологии –«ОБЩЕЕ УЧЕНИЕ ОБ ОПУХОЛЯХ»
1926г. – ОРГАНИЗАЦИЯ В
ЛЕНИНГРАДЕ
ОНКОЛОГИЧЕСКОГО
ИНСТИТУТА
16. П. А. ГЕРЦЕН
Руководство с 1922 г.институтом для лечения
страдающих опухолями (ныне
– НИИ им. П. А. Герцена)
Один из основоположников
современной Российской
школы онкологов
17. СОВЕТСКОЕ ВРЕМЯ САВИЦКИЙ А. И. БЕРЁЗОВ Е. Л. ШАБАД Л. М. БЛОХИН Н. Н.
18. Биологические свойства злокачественных опухолей
19. Автономность – неподчинение тем регулирующим воздействиям, которые ограничивают или прекращают размножение нормальных клеток
20. Анаплазия – утрата опухолевыми клетками характерной для дифференцированных нормальных клеток способности образовывать
специфические тканевыеструктуры и вырабатывать
21. Атипизм – значительная вариабельность размеров и формы клеток, по сравнению с нормальными; изменяются размеры и число отдельных
клеточныхорганоидов, содержание ДНК в
клетках, форма и число
хромосом
22. Инфильтративный или инвазивный рост – способность опухолевых клеток врастать в окружающие ткани и разрушать их
23. Метастазирование основной способ распространения раковых клеток путём отделения от основного очага
24. Этиология злокачественных опухолей
25. Раздражающая теория Вирхова – возникновение опухолей вследствие длительного раздражающего воздействия различных факторов на
ткани.Например, возникновение рака
лёгкого и рака желудка у
курильщиков
26.
канцерогеныистинные
ложные
Гамма излучение
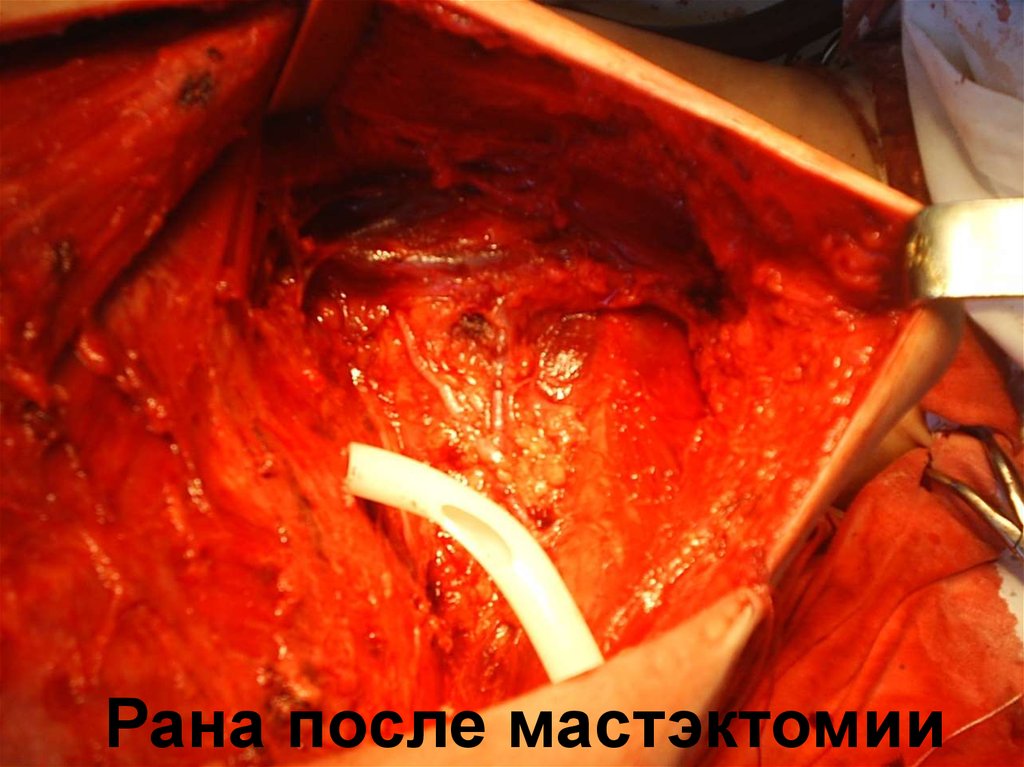
Бенспирен
метилхолантрен
УФО
Механические
повреждения
Экзо и эндогенные
27. Эмбриональная теория Конгейма – развитие опухолей из эмбриональных клеток, отшнурованных в процессе эмбрионального развития,
подвоздействием каких- либо
раздражителей
28. Вирусогенетическая теория Зильбера – внедрение различных вирусов в клетку приводит к образованию онкогена, который нарушает
ноормальное клеточноеразвитие
29. Генетическая теория передача по наследству склонности к определённому заболеванию, которое начинает развиваться при создании
неблагоприятныхвнешних условий
30. Полиэтиологическая теория – сочетанное воздействие различных факторов приводит к образованию опухоли
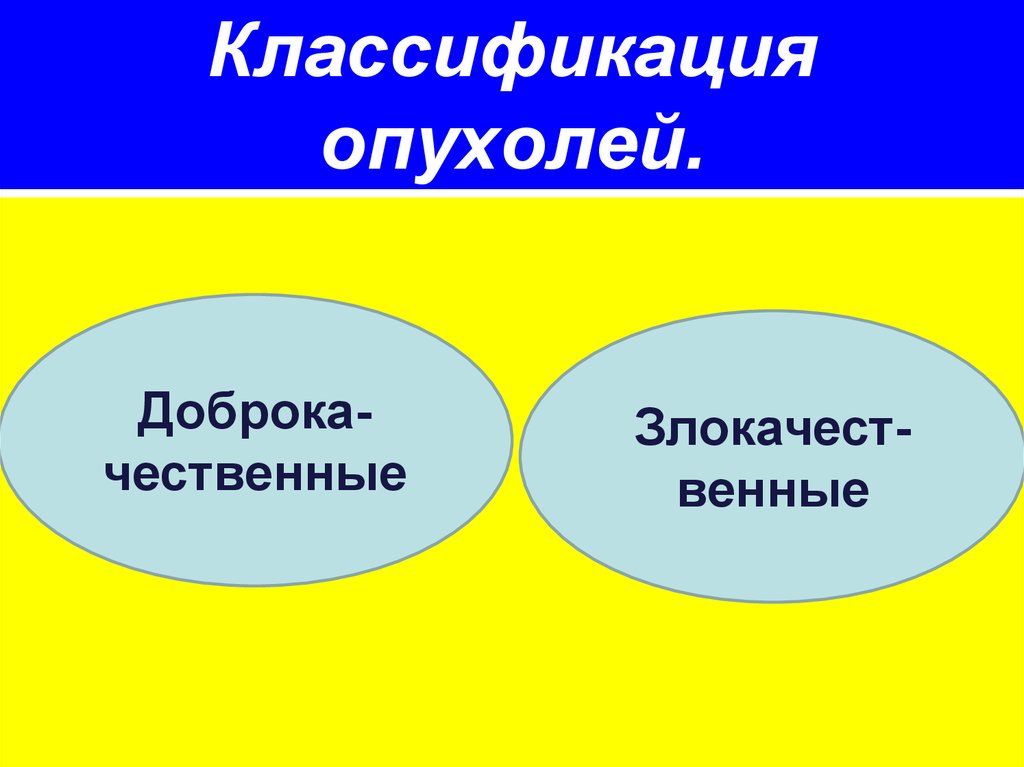
31. Классификация опухолей.
ДоброкачественныеЗлокачественные
32. Классификация опухолей.
Доброкачественные опухоли1. Медленный рост
2. Максимальное
морфологическое сходство
с тканями, из которых они
произошли
33. Классификация опухолей.
Доброкачественные опухоли3.Чёткое отграничение от
окружающих
тканей
капсулой
4.Не имеют тенденцию к
безграничной прогрессии
34.
Доброкачественные опухоли. Не имеют инфильтрирующего роста
6. Не метастазируют
7. Не угрож. Не имеют инфильтрирующего роста
6. Не метастазируют
7. Не угрожают жизни больного
8. Не рецидивируют после радикальной операции
9. Не влияют на общее состояние организма
ают жизни больного
8. Не рецидивируют после радикальной операции
9. Не влияют на общее состояние организма
5.Не имеют
инфильтрирующего роста
6.Не метастазируют
7.Не угрожают жизни
больного
35.
Доброкачественныеопухоли
Не имеют инфильтрирующего роста
.
6. Не метастазируют
7. Не угрож. Не имеют инфильтрирующего роста
6. Не метастазируют
7. Не угрожают жизни больного
8. Не рецидивируют после радикальной операции
9. Не влияют на общее состояние организма
ают жизни больного
8. Не рецидивируют после радикальной операции
9. Не влияют на общее состояние организма
8.Не рецидивируют после
радикальной операции
9.Не влияют на общее
состояние организма
36. Классификация опухолей.
Злокачественные опухоли1. Быстрый рост
2. Выраженные анаплазия и
атипизм
3. Отсутствие чёткого
отграничения от
окружающих тканей
37. Классификация опухолей.
Злокачественные опухоли4. Склонность к
безграничной прогрессии
5. Инфильтрирующедеструктивный рост
6. Метастазируют
38.
• Злокачественные опухоли• 7. Непосредственно
угрожают жизни больного
• 8. Нередко рецидивируют
после радикальной
операции
• 9. Влияют на общее
состояние организма
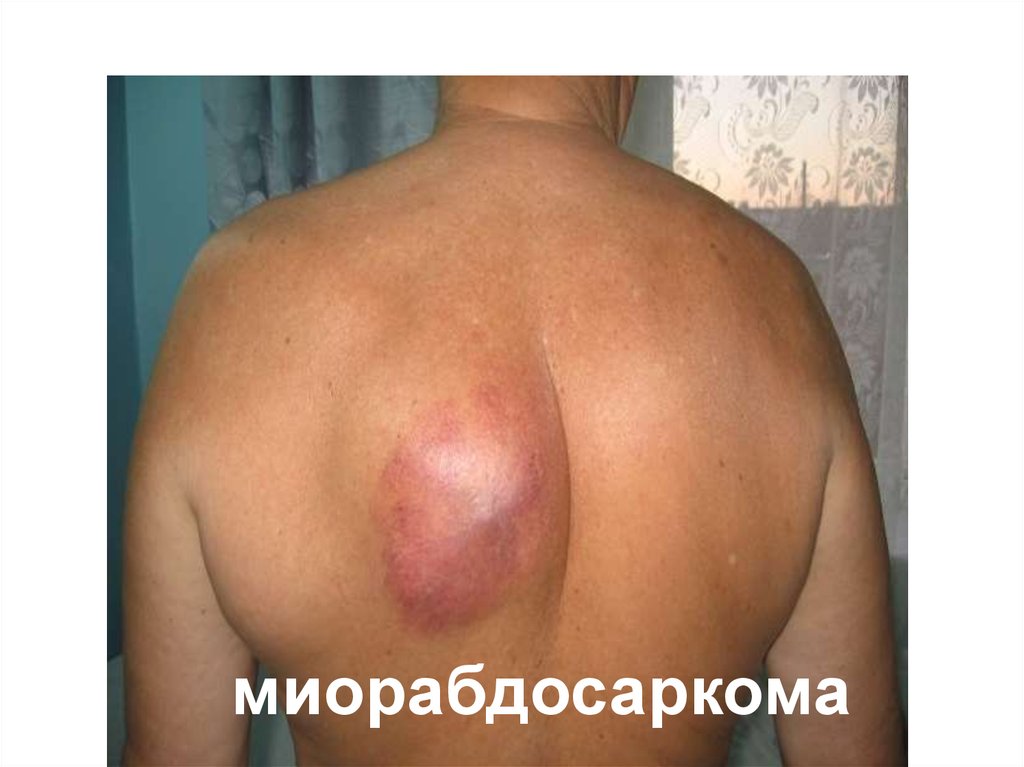
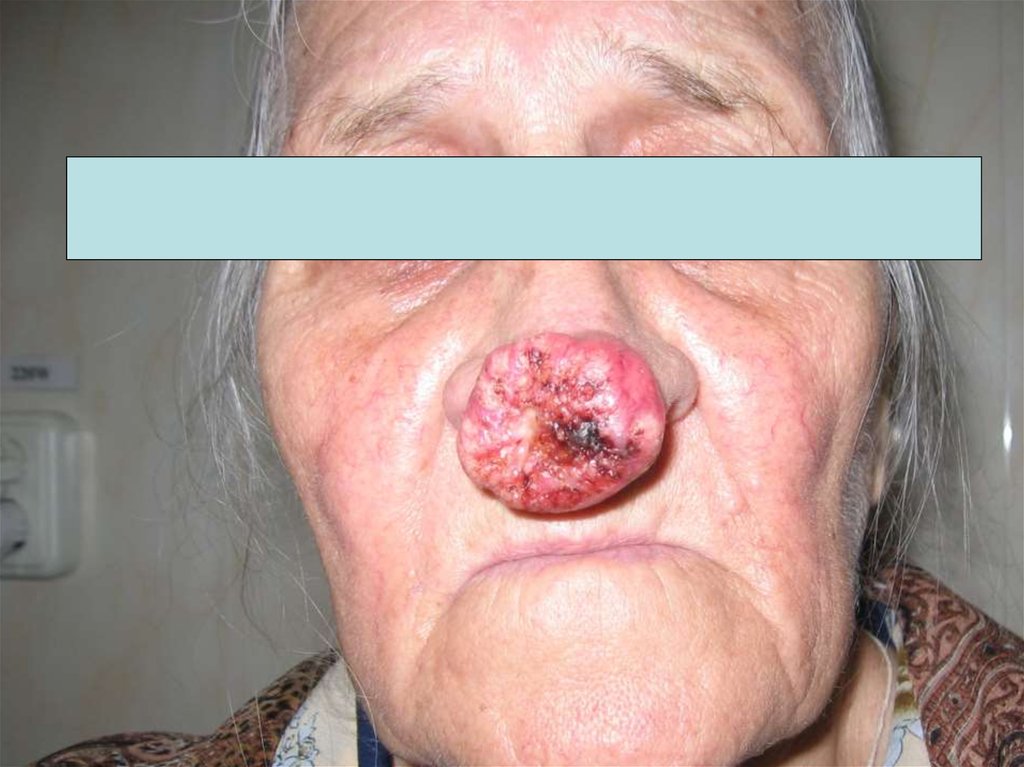
39. Злокачественная опухоль из эпителия – рак; из соединительной ткани – саркома
40.
ТКАНЬЭпителиальная
Железистая
ДОБРОКАЧЕСТВЕННАЯ
ОПУХОЛЬ
Папиллома
Аденома
Соединитель Фиброма
-ная
Жировая
Липома
ЗЛОКАЧЕСТВЕННАЯ
ОПУХОЛЬ
Плоскоклеточный рак
Аденокарцинома
Фибросаркома
Липосаркома
41.
Липома заднейповерхности шеи
42.
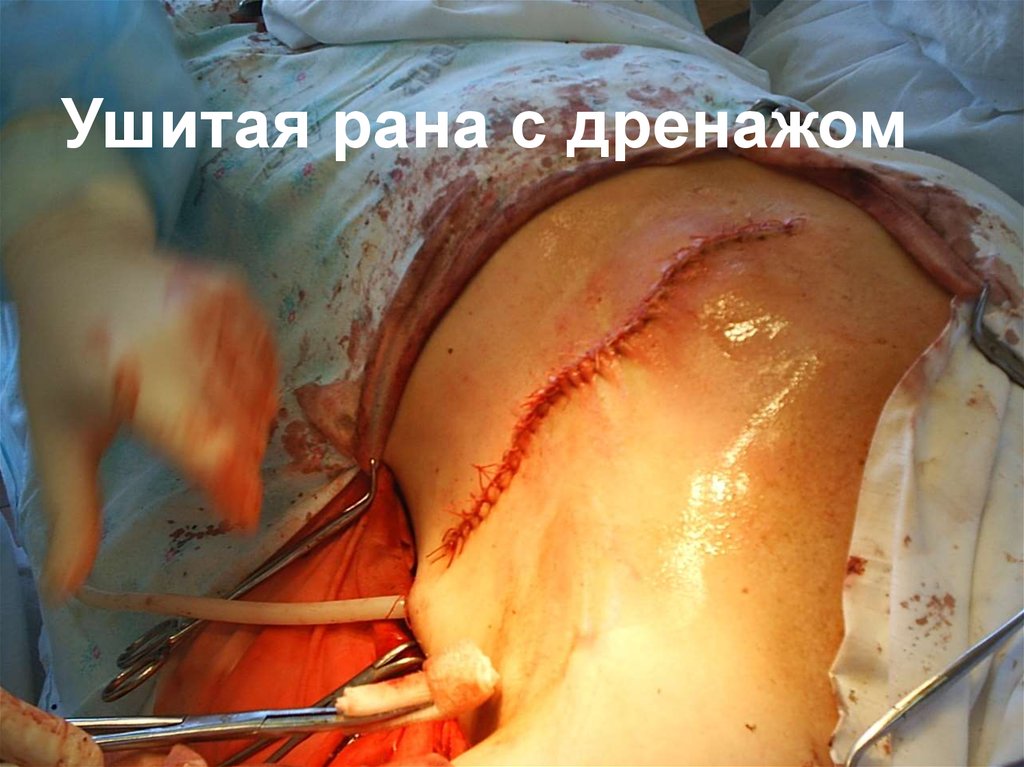
Препарат липомы43.
Через 1 неделю послеоперации, швы сняты
44.
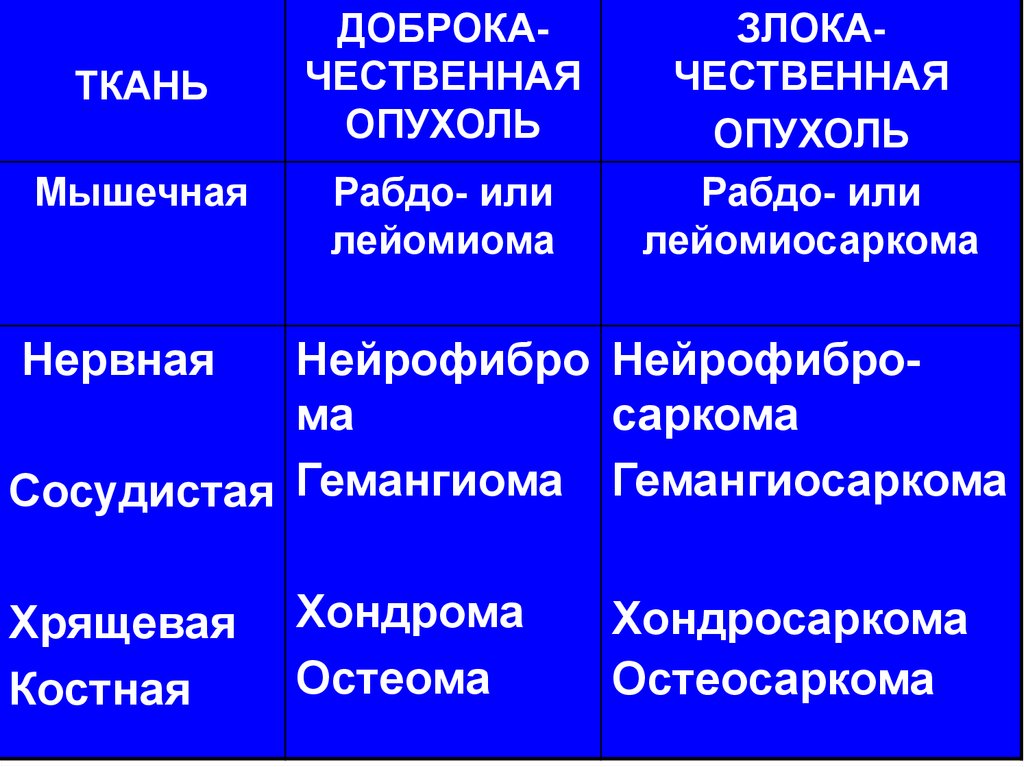
ТКАНЬМышечная
ДОБРОКАЧЕСТВЕННАЯ
ОПУХОЛЬ
Рабдо- или
лейомиома
ЗЛОКАЧЕСТВЕННАЯ
ОПУХОЛЬ
Рабдо- или
лейомиосаркома
Нервная
Нейрофибро Нейрофиброма
саркома
Сосудистая Гемангиома Гемангиосаркома
Хрящевая
Костная
Хондрома
Остеома
Хондросаркома
Остеосаркома
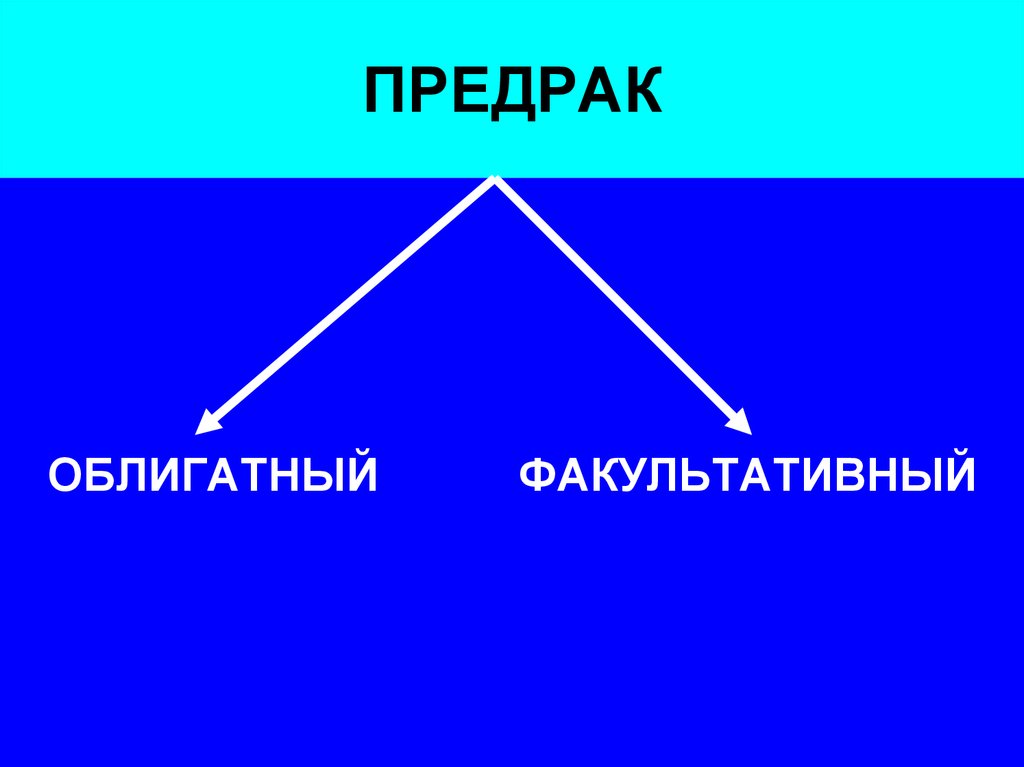
45. Предрак – состояние тканей организма, наиболее благоприятное для развития злокачественной опухоли.
46. ПРЕДРАК
ОБЛИГАТНЫЙФАКУЛЬТАТИВНЫЙ
47. ОБЛИГАТНЫЙ ПРЕДРАК
Обязательно рано или поздноперейдёт в рак. К облигатному
относят семейный
(наследственный) полипоз
толстой кишки, папилломатоз
мочевого пузыря и др
48. ФАКУЛЬТАТИВНЫЙ ПРЕДРАК
1. Хронические заболевания (гастрит,колит, язвы, свищи и т.д.).
2. Дисгормональные процессы
(мастопатия, зоб).
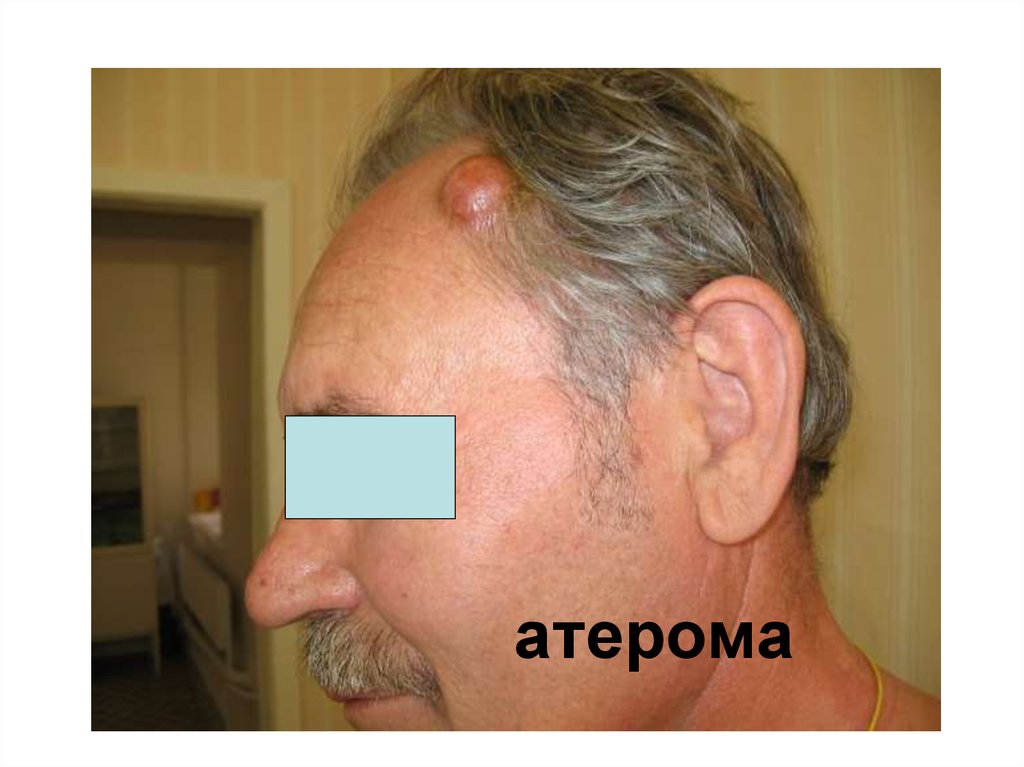
3. Доброкачественные опухоли.
4. Длительная травматизация тканей
(одеждой, вредными факторами –
никотином).
49. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
T – tumor – классифицируетсяпо размерам
Т0 – опухоль не определяется
Tis(in situ) –
внутриэпителиальная опухоль
50. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
Т1 – в пределах слизистой оболочкиТ2 – выходит за пределы слизистой
оболочки
Т3 - выходит за пределы серозной
оболочки
Т4 – врастает в соседние органы
51. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
N – nodula – классифицируетсяпо отсутствию или наличию
MTS
в
регионарные
лимфоузлы
(Nх) – нет данных о наличии MTS
52. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
(N0) – нет MTS в регионарныхлимфоузлах
(N1)
–
MTS
в
лимфоузлах
1
порядка
(N2) - MTS в лимфоузлах 2 порядка
(N3) - MTS в лимфоузлах 3 порядка
53. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
M – metastasis (MTS)классифицируется по отсутствию
или наличию отдалённых
метастазов в органы и не
регионарные лимфоузлы
(Мх) – нет данных о наличии MTS
(М0) – отдаленных MTS нет
(М1) - отдаленные MTS есть
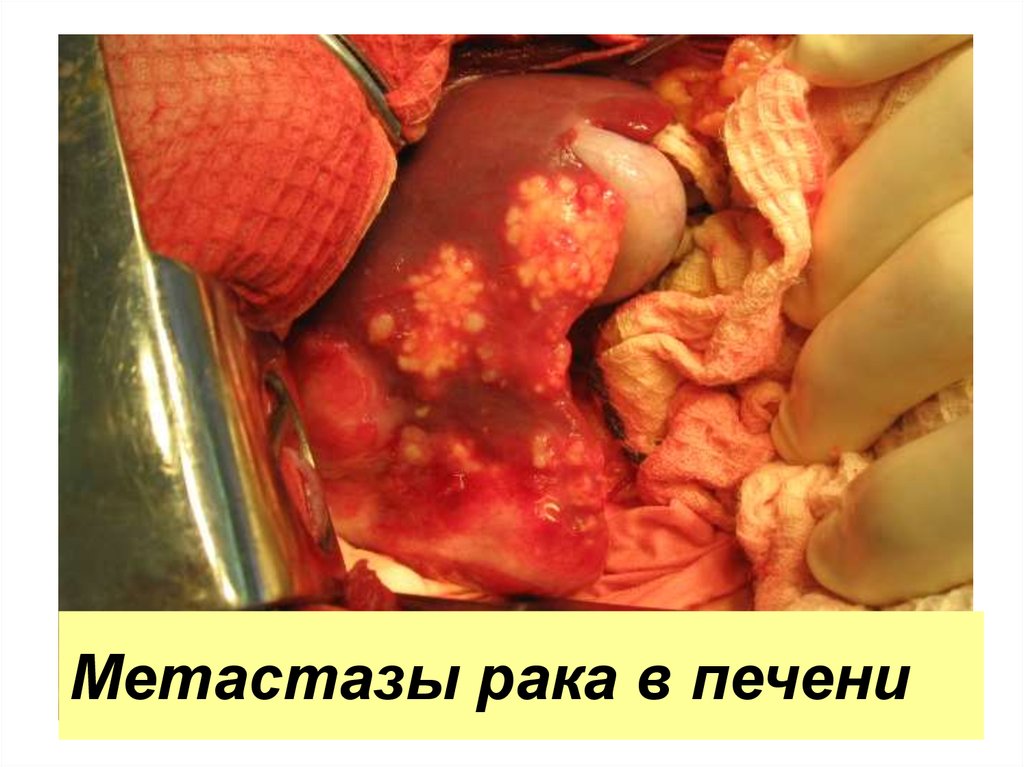
54. Метастазы рака в печени
55.
Метастазы рака в печени56. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
G – gradus – характеризуетстепень дифференцировки
клеток:
G1 –
высокодифференцированные
опухоли,
57. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
G2 – низкодифференцированныеопухоли,
G3 – недифференцированные
опухоли.
Чем ниже степень
дифференцировки опухоли, тем
она злокачественней
58. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
Р – penetration –характеризует степень
прорастания (инвазии)
опухоли:
Р1 – инфильтрация
опухолью слизистой
оболочки;
59. МЕЖДУНАРОДНАЯ КЛАССИФИКАЦИЯ TNMGP
Р2 – инфильтрация опухольюслизистой и подслизистой оболочек;
Р3 – инфильтрация опухолью
слизистой, подслизистой и
мышечной оболочек;
Р4 – инфильтрация опухолью всех
слоёв стенки органа или выход за
его пределы
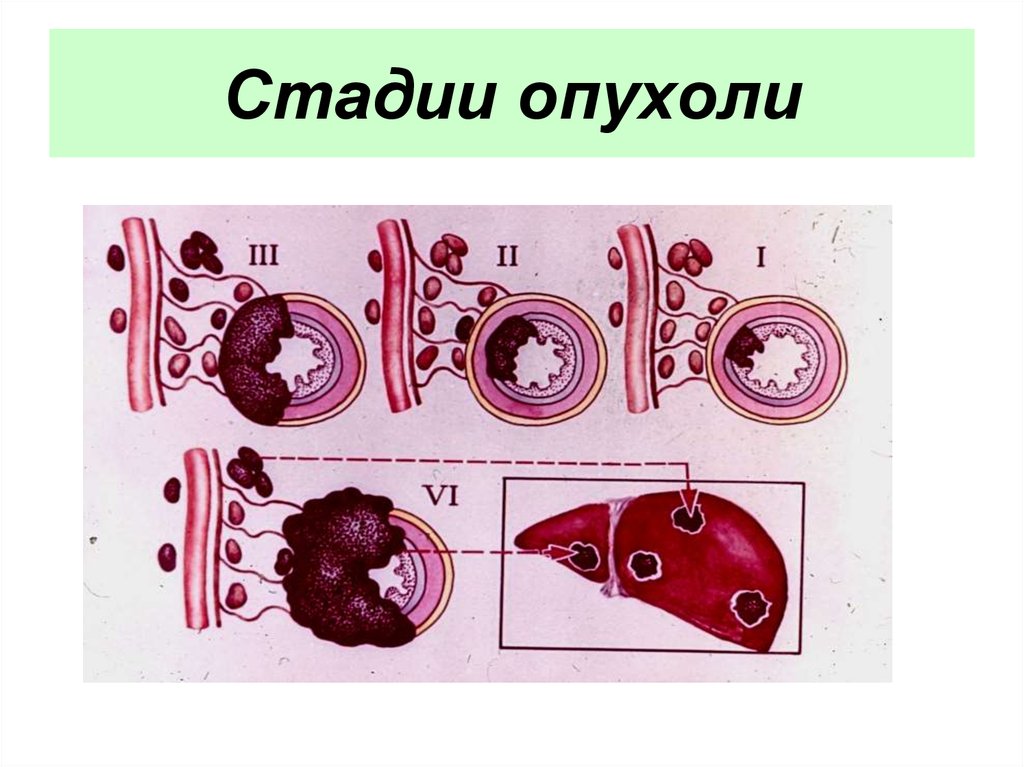
60. СТАДИИ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ
I стадия – опухоль небольшихразмеров, не прорастает всю
стенку органа, нет метастазов;
II стадия – больших размеров
опухоль,
прорастает
стенку
органа, не выходя за его пределы,
даёт
одиночные
регионарные
61. Стадии опухоли
62. СТАДИИ ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ
III стадия – больших размеровопухоль, прорастает стенку
органа,
множественные
регионарные метастазы;
IV стадия – выход опухоли за
пределы органа, врастание в
соседние органы, отдалённые
метастазы.
63. Стадии опухоли
64. ПУТИ МЕТАСТАЗИРОВАНИЯ ОПУХОЛИ
1. Лимфогенный путь, когдаопухолевые клетки
распространяются по
лимфатическим сосудам в
лимфатические узлы, наиболее
близко расположенные, а затем
– в более дальние (в так
называемые коллекторы
метастазирования)
65. ПУТИ МЕТАСТАЗИРОВАНИЯ ОПУХОЛИ
2. Гематогенный путьраспространения опухоли – занос
клеток с током крови в органы,
чаще всего – в лёгкие и печень,
так как в печени фильтруется
кровь из всех непарных органов
брюшной полости, а в лёгких
замыкается малый круг
кровообращения
66. ПУТИ МЕТАСТАЗИРОВАНИЯ ОПУХОЛИ
3. Контактный путьраспространения опухоли – чаще
по серозной оболочке, например,
опухоль желудка может иметь
метастаз Шницлера; при
удалении плеврального дренажа
может появиться метастаз в
области дренажного канала
67. КЛИНИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
68. БОЛЬ – ПОЗДНИЙ ПРИЗНАК ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
69. Синдром «малых признаков» по Савицкому
1. Ничем не обоснованнаяслабость
2. Утомляемость
3. Вялость
4. Отсутствие аппетита
70. Синдром «малых признаков» по Савицкому
5. Отвращение к мясу6. Раннее насыщение
7. Умеренное похудание
8. Потеря интереса к жизни
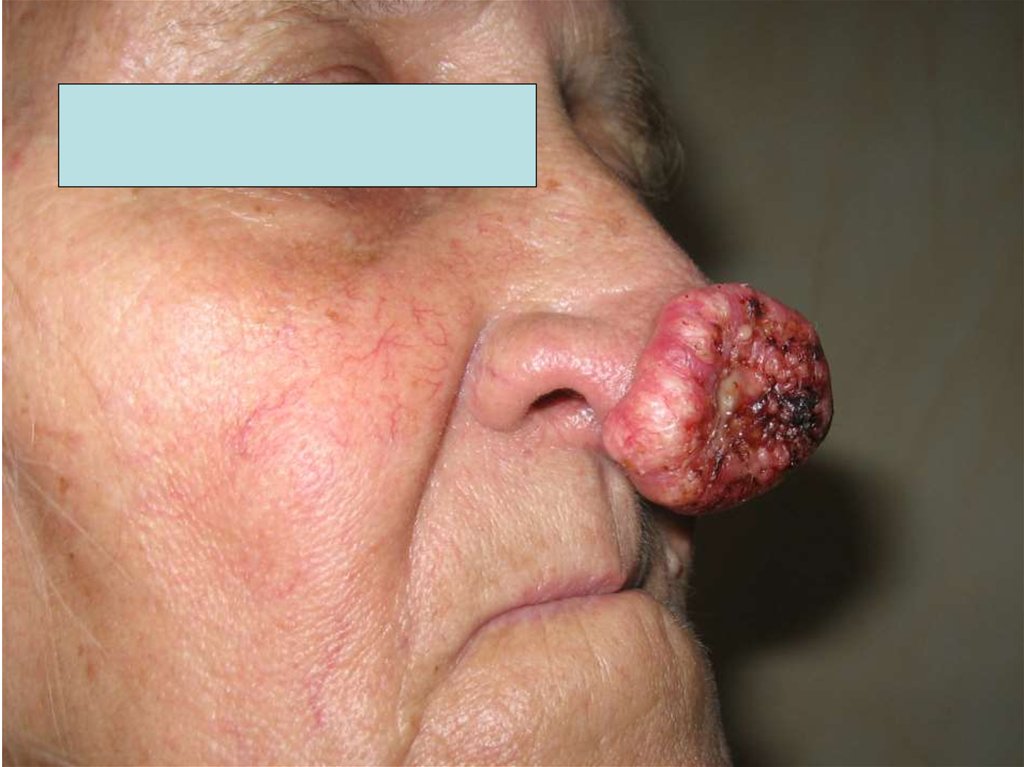
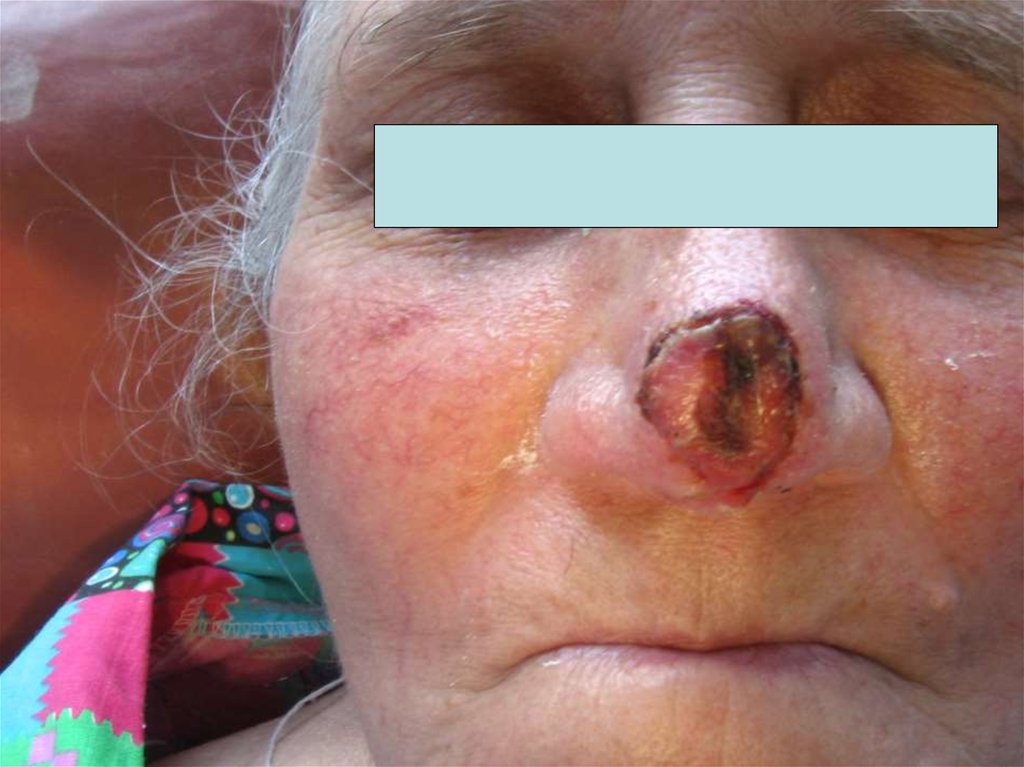
71. СИНДРОМЫ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
2. Синдром плюс-ткань –наличие дополнительных
разрастаний на коже или
слизистой оболочке,
например, рак кожи, рак
толстой кишки.
72. СИНДРОМЫ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
3. Синдром патологическихвыделений – примесь
кровянистых выделений,
например в мокроте, в
кале, из молочной железы
73. СИНДРОМЫ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
4. Синдром нарушенияфункции – например,
обтурация опухолью
антрального отдела
желудка, вызывающая
его стеноз
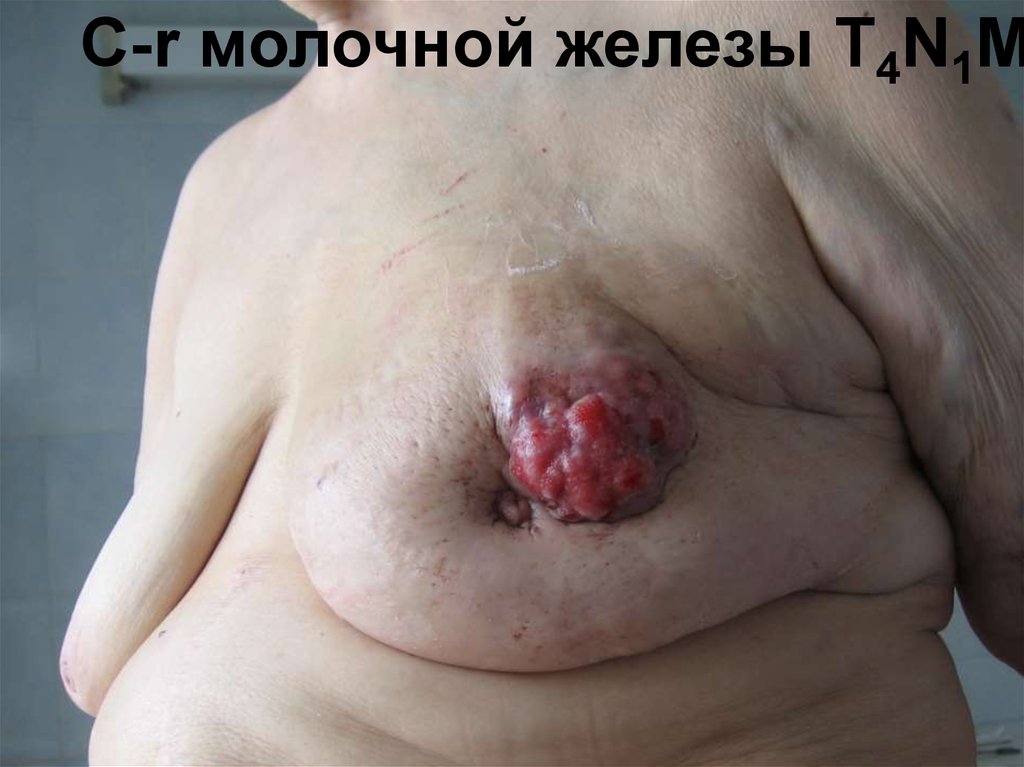
74. Местные признаки злокачественной опухоли
1. Повышенная плотностьобразования, по сравнению с
доброкачественной опухолью
2. Изменение формы, например,
лимфатического узла из
бобовидной в округлую или
переход гладкого образования в
бугристое
75. Местные признаки злокачественной опухоли
3. Малая подвижность из-завовлечения в процесс
окружающих тканей – чем менее
подвижна опухоль, тем меньше
вероятность её удаления
76. Алгоритм обследования больных с подозрением на опухоль
1. Сбор анамнеза, с акцентом нанаследственность и наличие
хронических заболеваний
2. Оценка общих и местных
клинических проявлений
3. Лабораторно-инструментальное
обследование
77. Диагностика злокачественных опухолей.
78. ЛАБОРАТОРНАЯ ДИАГНОСТИКА
1. Общий анализ крови: 1) анемия, 2)повышенная СОЭ и 3) увеличенное
число тромбоцитов.
2. Биохимический
анализ
крови:
повышены 1) фибриноген, 2) Среактивный белок.
79. ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Исследование онкомаркёров:это специфические вещества
различной химической
природы, являющиеся
продуктами жизнедеятельности
злокачественных клеток и
обнаруживаемые в крови или
моче
80. ЛАБОРАТОРНАЯ ДИАГНОСТИКА онкомаркеры
1) специфические: тиреоглобулин,ПСА (простатоспецифический
антиген), раковый углеводный
антиген, кальцитонин
2) неспецифические: раковый
эмбриональный антиген,
микросомальный антиген,
альфафетопротеин, антиген
плоскоклеточного рака
81. ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Иммуноцитохимическоеисследование – определяются
рецепторы опухоли
чувствительные к
гормональным или
химиотерапевтическим
средствам
82.
ДИАГНОСТИКА1. Флюорография.
2. Рентгеноскопия.
3. Рентгенография.
4. Контрастная
рентгенография.
83.
ДИАГНОСТИКА5. Рентгенотомография.
6. Компьютерная томография.
7. Магнитно-резонансная томография.
8. Позитронно-эмисионная
томография (распространенность
опухоли, выявление микро MTS)
9. Магнитно-резонансная
спектроскопия
84. ДИАГНОСТИКА
Позитронно-эмисионнаятомография
Вводят фруктозу меченную
радиоактивными атомами, которые
быстро накапливают опухолевые
клетки и дают свечение на экране.
Позволяет выявить опухоль и
метастазы в несколько мм.
85. ДИАГНОСТИКА
Магнитно-резонанснаяспектроскопия
Биохимические вещества
накапливаемые в опухолевой
ткани дают различное свечение
86. УЗИ ЭНДОСКОПИИ: 1) ФИБРОБРОНХОСКОПИЯ 2) ФИБРОЭЗОФАГОГАСТРО- ДУОДЕНОСКОПИЯ 3) ФИБРОКОЛОНОСКОПИЯ 4) РЕКТОРОМАНОСКОПИЯ 5)
УЗИЭНДОСКОПИИ:
1) ФИБРОБРОНХОСКОПИЯ
2) ФИБРОЭЗОФАГОГАСТРОДУОДЕНОСКОПИЯ
3) ФИБРОКОЛОНОСКОПИЯ
4) РЕКТОРОМАНОСКОПИЯ
5) ЦИСТОСКОПИЯ
6) ГИСТЕРОСКОПИЯ
87. ЭНДОСКОПИИ: ВИДЕОЛАПАРОСКОПИЯ ВИДЕОТОРАКОСКОПИЯ МЕДИАСТИНОСКОПИЯ РЕТРОПЕРИТОНЕО-СКОПИЯ
ЭНДОСКОПИИ:ВИДЕОЛАПАРОСКОПИЯ
ВИДЕОТОРАКОСКОПИЯ
МЕДИАСТИНОСКОПИЯ
РЕТРОПЕРИТОНЕОСКОПИЯ
88. ВЕРИФИКАЦИЯ (МОРФОЛОГИЧЕСКОЕ УТОЧНЕНИЕ) ЦИТОЛОГИЧЕСКОЕ ГИСТОЛОГИЧЕСКОЕ
89. ЦИТОЛОГИЯ
1. Исследование мокроты.2. Смывы из бронхов, взятые
во время выполнения ФБС.
3. Мазки-отпечатки на предметные
стёкла с различных
образований, при
патологических выделениях, в
частности, из молочной железы.
90. ЦИТОЛОГИЯ
4. Пункционная биопсия, втом числе, под контролем
УЗИ.
5. Браш-биопсия.
Биопсию нельзя брать
только при меланоме
91. ПАТОГИСТОЛОГИЯ
1. Ступенчатая эндоскопическаябиопсия, выполненная из
разных частей опухоли.
2. Эксцизионная биопсия
поверхностных опухолей.
3. Плановая операционная
биопсия (инцизионная).
92. ПАТОГИСТОЛОГИЯ
4. Сito-гистологическое исследование,которое выполняется во время
операции, при отсутствии
дооперационной верификации
диагноза или для исключения или
подтверждения наличия
метастазов. В течение 20-30 минут
мы получаем гистологический
результат, от которого зависит
объём операции.
93. ЭТАПЫ ОНКОЛОГИЧЕСКОЙ ДИАГНОСТИКИ
1. Диагностика и точнаялокализация опухоли.
2. Морфологическая
верификация диагноза.
3. Определение стадии
заболевания и
операбильности.
94. ЭТАПЫ ОНКОЛОГИЧЕСКОЙ ДИАГНОСТИКИ
4. Выявление сопутствующихзаболеваний и оценка
функционального состояния
жизненно важных органов.
5. Определение вида лечения.
95. ОСЛОЖНЕНИЯ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
1. Распад и изъязвление опухоли сприсоединением инфекции.
2. Аррозия кровеносных сосудов и
возникновение кровотечения.
3. Обтурация полых органов.
4. Прободение полых органов.
96. Лечение злокачественных опухолей – КОМБИНИРОВАННОЕ
МЕТОДЫ ЛЕЧЕНИЯЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
1. РАДИКАЛЬНОЕ.
2. ПАЛЛИАТИВНОЕ.
3. СИМПТОМАТИЧЕСКОЕ.
97. Лечение злокачественных опухолей – КОМБИНИРОВАННОЕ
1. ХИРУРГИЧЕСКИЙ2. ЛУЧЕВАЯ ТЕРАПИЯ
3. ХИМИОТЕРАПИЯ
4. ГОРМОНОТЕРАПИЯ
5. УЛЬТРАЗВУКОВОЙ
98. ПРИНЦИПЫ АБЛАСТИКИ
1. Н.Н.ПЕТРОВ: «Опухоль надоудалять так, чтобы её не
видеть».
2. Поражённый опухолью орган
лучше обернуть полотенцем
с тем, чтобы его реже
касаться руками и
инструментами.
99. ПРИНЦИПЫ АБЛАСТИКИ
3. Лучше вместо скальпеляиспользовать электронож
или луч лазера.
4. Удалять орган следует
вместе с коллекторами
метастазирования, выполняя
лимфаденэктомию или
лимфодиссекцию.
100. ПРИНЦИПЫ АБЛАСТИКИ
5. При врастании опухоли всоседний орган выполняют
комбинированную
операцию.
6. Орган с клетчаткой и
регионарными
лимфоузлами удаляют
единым блоком.
101. ПРИНЦИПЫ АБЛАСТИКИ
7. В конце операции месторасположения опухоли, в
частности плевральную и
брюшную полость лучше
промывать раствором
химиопрепарата с
ультразвуковой гравитацией.
102. ЛУЧЕВАЯ ТЕРАПИЯ САМОСТОЯТЕЛЬНАЯ ДОПОЛНИТЕЛЬНАЯ
А – близкофоккуснаяБ – дистанционная
• Рентгенотерапия.
• -лучи.
• -лучи.
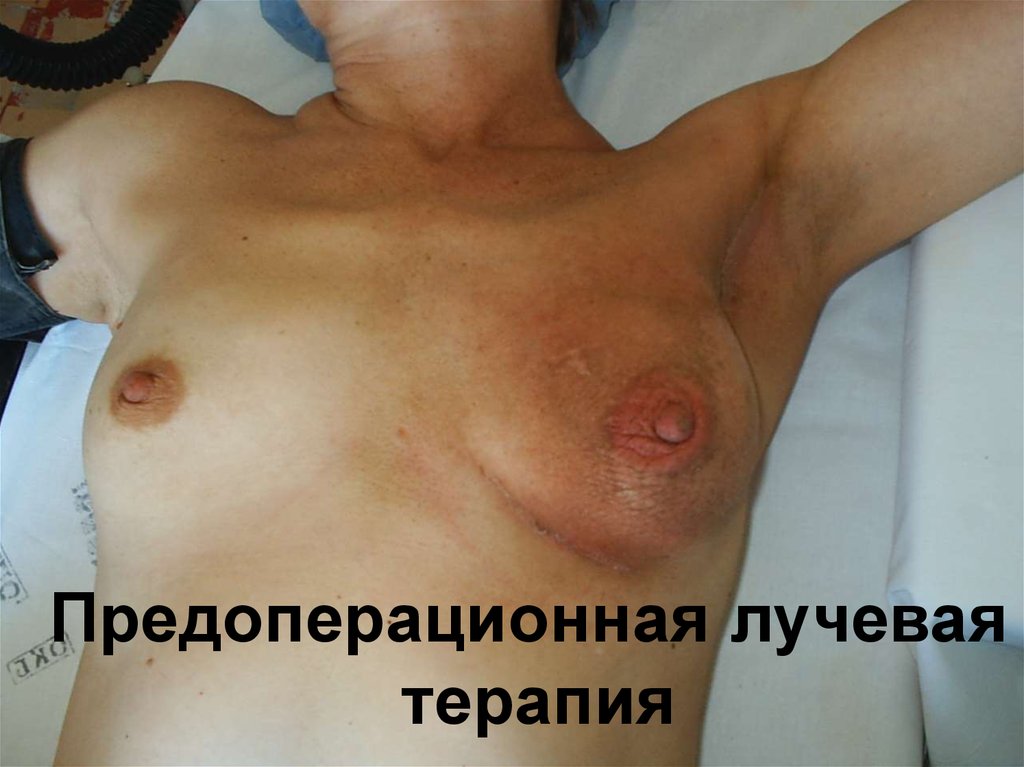
103.
Предоперационная лучеваятерапия
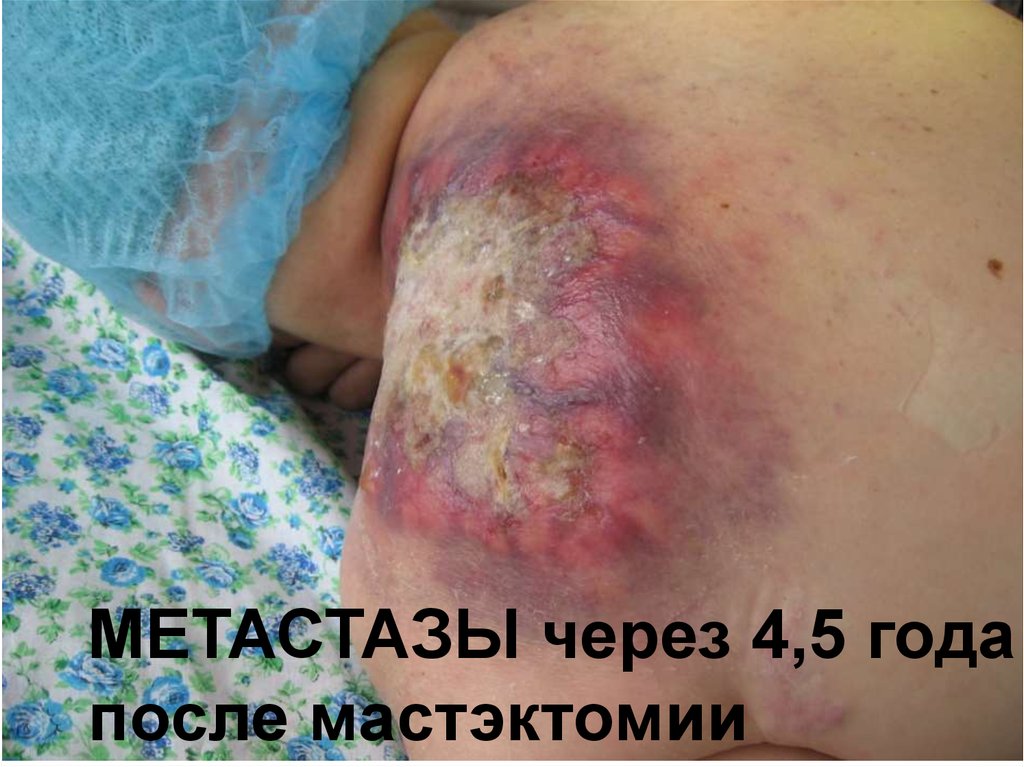
104.
МЕТАСТАЗЫ через 4,5 годапосле мастэктомии
105. Химиотерапия самостоятельная или дополнительная
1. Цитостатики - алкилирующая группа(циклофосфан, тиоТЭФ), растительного
происхождения (винкристин,
винбластин)
2. Антиметаболиты(5-фторурацил,
метотрексат, меркаптопурин)
3. Противоопухолевые антибиотики
(актиномицин, сарколизин, рубромицин,
митомицин)
106. Химиотерапия
4. Иммуномодуляторы –рекомбинантный
интерлейкин-2
5. Гормональные препараты
(синестрол, тамоксифен
метилтестостерон,)
107. ПРИНЦИПЫ ПОЛИХИМИОТЕРАПИИ
1. ПХТ тем эффективнее, чемменьше опухоль, т.к. митоз идёт
по периферии опухоли.
2. ПХТ тем эффективнее, чем
больше дозы препаратов.
108. ПРИНЦИПЫ ПОЛИХИМИОТЕРАПИИ
3. ПХТ тем эффективнее, чемменее дифференцирована
опухоль.
4. ПХТ проводится под строгим
контролем уровня лейкоцитов и
тромбоцитов.
109. ХИМИОТЕРАПИЯ монохимиотерапия полихимиотерапия адьювантная (дополнительная) неоадьювантная (дооперационная)
110. АДЬЮВАТНАЯ (дополнительная) ХИМИОТЕРАПИЯ лекарственное лечение дополняющее хирургическое и лучевое цель – эрадикация
микрометастазов111. АДЬЮВАТНАЯ (дополнительная) ХИМИОТЕРАПИЯ Герцептин – при раке молочной железы на 20% увеличивает 5-летнюю выживаемость
(стоимость1млн 200 тыс. в год)
112. Таргентная терапия
Используют препараты,которые точечно
воздействуют на раковые
клетки, максимально щадя
здоровые
113. Антиангиогенная терапия
«замораживает» ростсосудов и всей опухоли
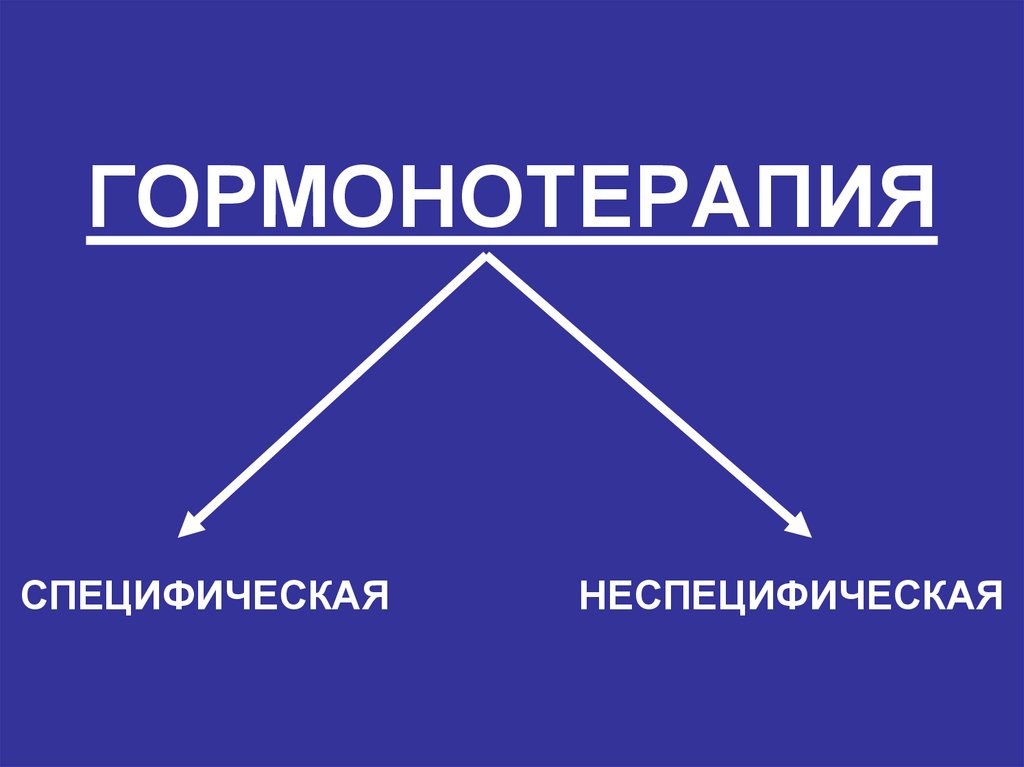
114. ГОРМОНОТЕРАПИЯ СПЕЦИФИЧЕСКАЯ НЕСПЕЦИФИЧЕСКАЯ
115. ПРОФИЛАКТИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
1. Индивидуальная: прекращениекурения, умеренное употребление
алкоголя, личная гигиена.
2. Решение экологических
проблем – борьба с
канцерогенами.
116. ПРОФИЛАКТИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
3. Лечение хроническихзаболеваний.
4. Удаление
доброкачественных
опухолей.
117. ПРОФИЛАКТИКА ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
5. Полноценнаядиспансеризация
населения и раннее
выявление опухолей.
118.
ПРОФИЛАКТИКАЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
На Западе: если опухоль
выявлена на профосмотре, то
страховая компания оплачивает
90-100% стоимости лечения. Если
пациент профосмотр не проходил
и выявлена опухоль, то все
лечение оплачивает сам больной
119. Принцип онкологической настороженности
Если врач не можетпоставить диагноз
заболевания, то он должен
думать, что это рак
120. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
121. КЛИНИЧЕСКИЕ ГРУППЫ
1. Пациенты с предраковымизаболеваниями (мастопатия).
2. Пациенты с
диагностированной
злокачественной опухолью,
подлежащие специальному
радикальному лечению.
122. КЛИНИЧЕСКИЕ ГРУППЫ
3. Пациенты послепроведенного радикального
лечения.
4. Неоперабильные пациенты,
подлежащие симптоматическому лечению.
123. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ ПОСЛЕ РАДИКАЛЬНОГО ЛЕЧЕНИЯ
1.В первый год - пациенты проходят
обследование 1 раз в квартал
2.
На второй год – 1 раз в полгода
3.
Далее – 1 раз в год
Статистическим критерием
является пятилетняя
выживаемость
124. ДОКУМЕНТЫ
1. Извещение на онкобольногов 2-х экземплярах.
2. Выписка из стационара на
онкобольного – в 2-х
экземплярах.
3. В запущенных случаях –
протокол запущенности в 2-х
экземплярах.
125. ДОКУМЕНТЫ
В онкокабинете ведётсяспециальная картотека на
онкобольных и журнал учёта
онкобольных по
нозологическим формам.
126. Особенности течения опухолей у детей.
1.Чаще, чем у взрослых
имеется системное поражение.
2.
Чаще поражается костная
система, реже внутренние
органы.
127. Особенности течения опухолей у детей.
• 3. Опухолевый ростпроисходит более
агрессивно.
• 4. Лучевая, химиотерапия и
гормонотерапия имеют
значительные ограничения.


























































































































 medicine
medicine








