Similar presentations:
Трофобластические опухоли
1. Трофобластические опухоли
ТРОФОБЛАСТИЧЕСКИЕОПУХОЛИ
2. 1.Понятие
1.ПОНЯТИЕ• Трофобластическая болезнь ( трофобластические опухоли,
трофобластические неоплазии)– это опухоль, происходящая из трофобласта,
которая окружает бластоцисту и распространяется в хорион и амнион .
• Трофобластические опухоли составляют 1% от всех онкогинекологических
опухолей и поражают женщин преимущественно репродуктивного возраста.
Болезнь развивается во время или после маточной или эктопической
беременности.
• ТО характеризуются высокой злокачественностью, быстрым отдаленным
метастазированием и, при этом, высокой частотой излечения только с
помощью химиотерапии даже при наличии отдаленных метастазов.
3. 2.Классификация
2.КЛАССИФИКАЦИЯ• полный пузырный занос (ППЗ);
• частичный пузырный занос (ЧПЗ);
• инвазивный пузырный занос (ИПЗ);
• хориокарцинома (ХК);
• трофобластическая опухоль плацентарного ложа (ТОПЛ).
• Классификация Figo(the International Federation of Gynecologists and Obstetricians ):
• I – локализация трофобластического новообразования ограничена маткой
• II – трофобластическая неоплазия распространяется на широкую связку матки, придатки,
влагалище, но ограничивается гениталиями.
• III – кроме поражения половых органов, определяются метастазы в легкие
• IV – кроме легочных метастазов, определяются поражения селезенки, почек, ЖКТ, печени,
головного мозга.
4.
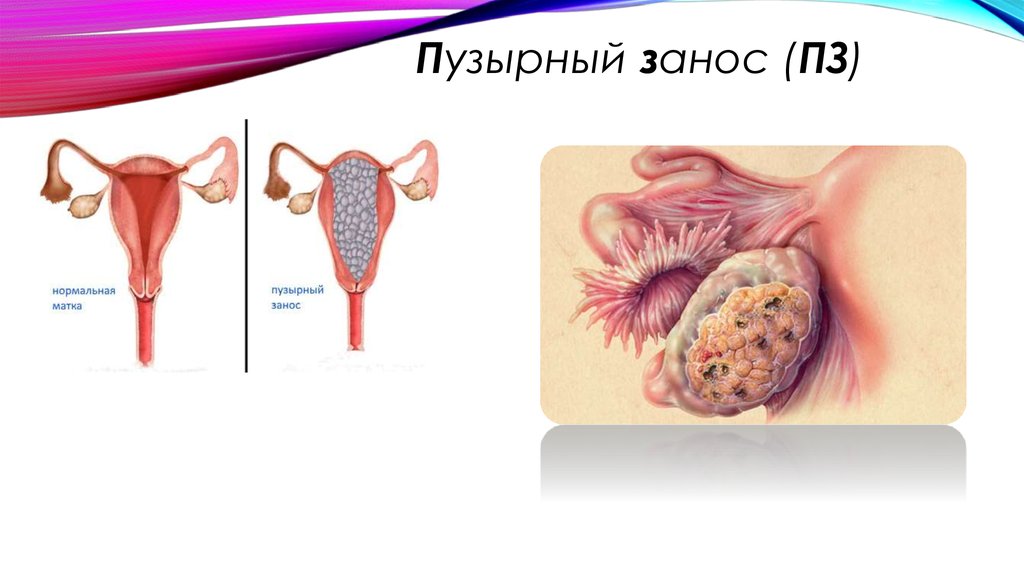
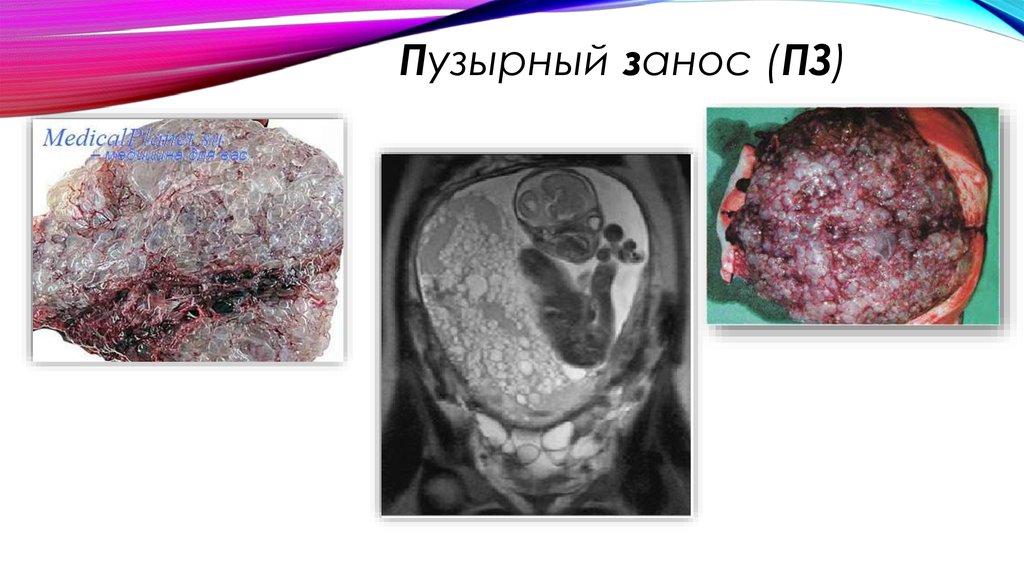
Пузырный занос (ПЗ)5.
Пузырный занос (ПЗ)6.
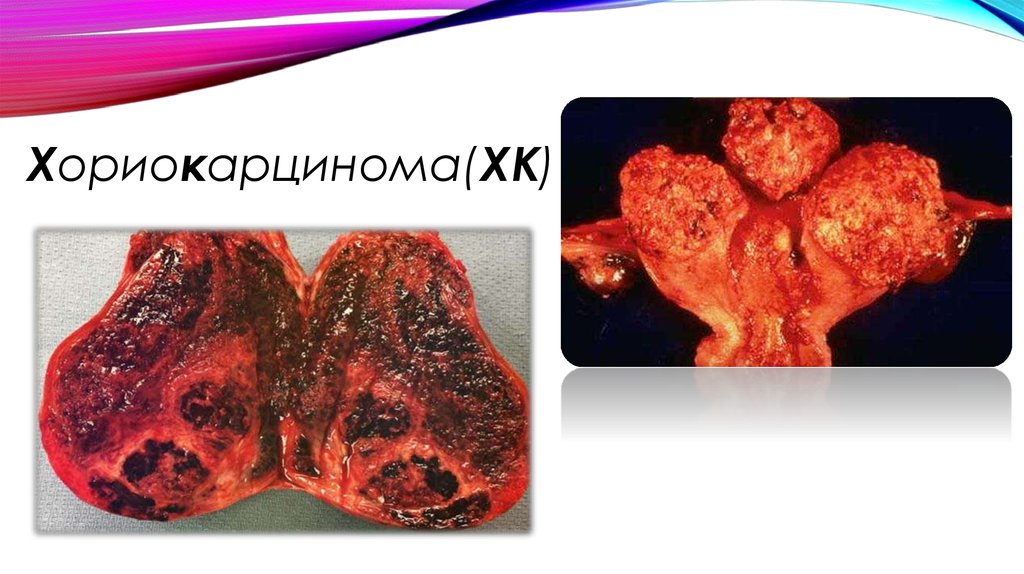
Хориокарцинома(ХК)7.
Трофобластическаяопухоль
плацентарного
ложа (ТОПЛ)
8.
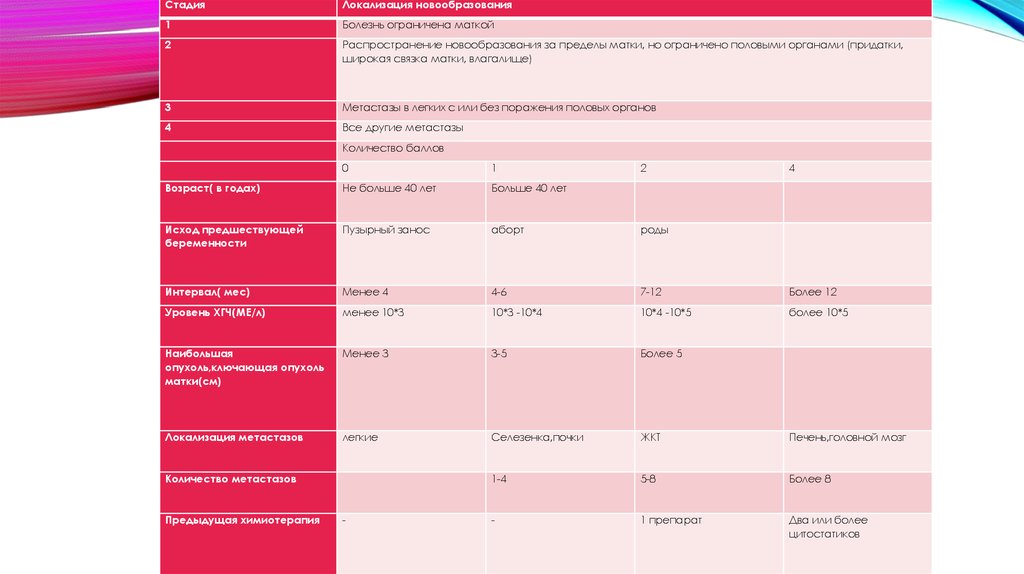
СтадияЛокализация новообразования
1
Болезнь ограничена маткой
2
Распространение новообразования за пределы матки, но ограничено половыми органами (придатки,
широкая связка матки, влагалище)
3
Метастазы в легких с или без поражения половых органов
4
Все другие метастазы
Количество баллов
0
1
Возраст( в годах)
Не больше 40 лет
Больше 40 лет
Исход предшествующей
беременности
Пузырный занос
аборт
роды
Интервал( мес)
Менее 4
4-6
7-12
Более 12
Уровень ХГЧ(МЕ/л)
менее 10*3
10*3 -10*4
10*4 -10*5
более 10*5
Наибольшая
опухоль,ключающая опухоль
матки(см)
Менее 3
3-5
Более 5
Локализация метастазов
легкие
Селезенка,почки
ЖКТ
Печень,головной мозг
1-4
5-8
Более 8
-
1 препарат
Два или более
цитостатиков
Количество метастазов
Предыдущая химиотерапия
-
2
4
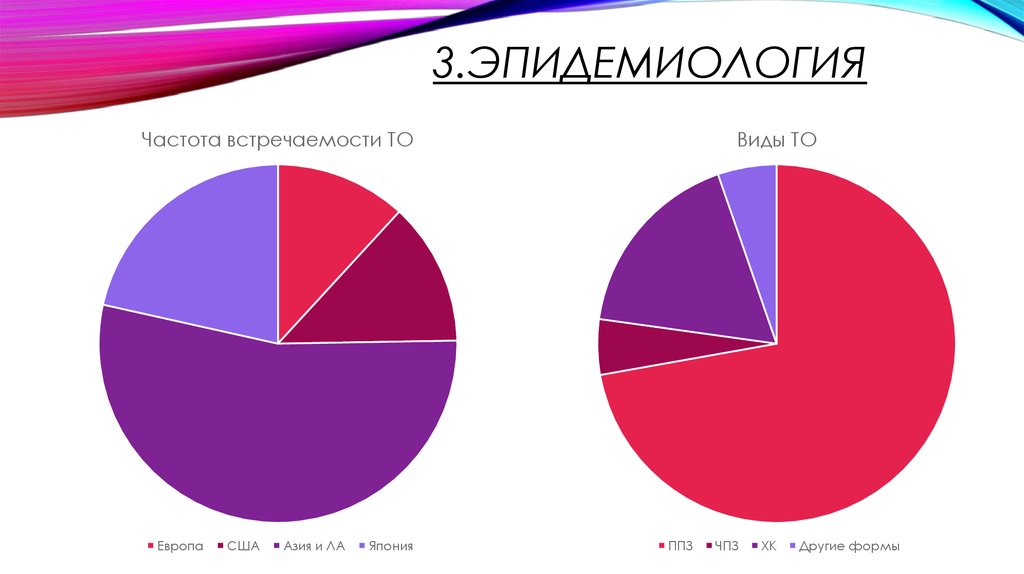
9. 3.эпидемиология
3.ЭПИДЕМИОЛОГИЯЧастота встречаемости ТО
Европа
США
Азия и ЛА
Япония
Виды ТО
ППЗ
ЧПЗ
ХК
Другие формы
10. 4.Этиология и патогенез
4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ• ТО всегда являются результатом генетических нарушений беременности.
• ТО характеризуются двумя различными биологическими процессами:
1.персистенцией в организме матери трофобластических клеток после завершения
беременности (феномен,наиболее часто встречается после частичного или полного
пузырного заноса)
2.трофобластической малигнизацией (инвазивный пузырный занос,
хориокарцинома,опухоль плацентарного ложа, эпителиоидная опухоль)
11. 4.Этиология и патогенез
4.ЭТИОЛОГИЯ И ПАТОГЕНЕЗ• ППЗ характеризуются трофобластической гиперплазией и атипией. Изменения
обнаруживают в парах хромосом 46ХХ или 46ХY.
• При ЧПЗ обнаруживают вариабельность развития ненормальных ворсинок и
фокальную трофобластическую гиперплазию в ассоциации с эмбриональными
тканями. ЧПЗ содержит, как правило, материнские и отцовские хромосомы, и
триплоидные наборы, например XXY.
• ИПЗ возникает, когда ткань пузырного заноса внедряется в стенку миометрия.
Инвазивный пузырный занос развивается в 15 % у пациенток с полным пузырным
заносом и у 5 % женщин с частичным пузырным заносом.
• ХК представляет собой анапластическую трофобластическую ткань, состоящую из
цитотрофобластов и синцитиотрофобластов. ХК чаще всего является следствием
полного пузырного заноса.
• ТОПЛ развивается из промежуточных клеток трофобласта. Характеризуется
медленным ростом, локальным проникновением в миометрий, нечастым
гематогенным и лимфогенным метастазированием.
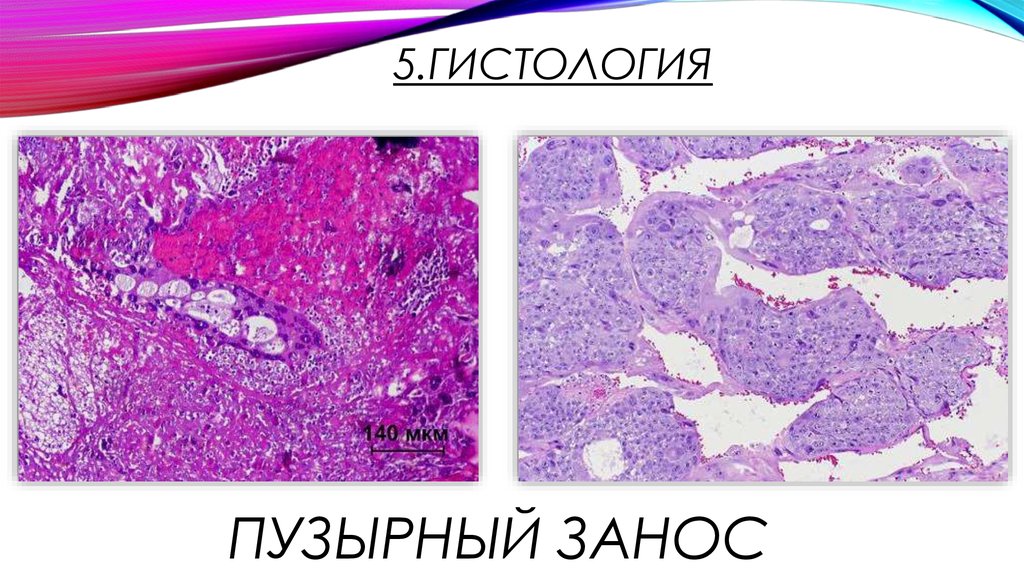
12. 5.Гистология
5.ГИСТОЛОГИЯПУЗЫРНЫЙ ЗАНОС
13. 6.Клиническая картина
6.КЛИНИЧЕСКАЯ КАРТИНАКлиника пузырного заноса характеризуется
влагалищными кровотечениями (90%);
превышением размеров матки должной величины (50%);
двусторонними текалютеиновыми кистами более 8 см в диаметре (до 40% случаев)
• Трофобластическая хорионкарцинома способна глубоко инфильтрировать и
разрушать стенку матки, поэтому обычно первым проявлением данной формы
трофобластической болезни служит массивное кровотечение.
• Хорионкарцинома обладает высокой частотой метастазирования в легкие, органы
малого таза, печень, селезенку, головной мозг, почки, желудок, обуславливая
соответствующую клиническую симптоматику.
• Трофобластическая опухоль плацентарного ложа обладает инфильтрирующим
ростом, что сопровождается разрушением серозного покрова матки,
кровотечениями; может метастазировать во влагалище, брюшную полость, головной
мозг.
14. 7.Диагностика
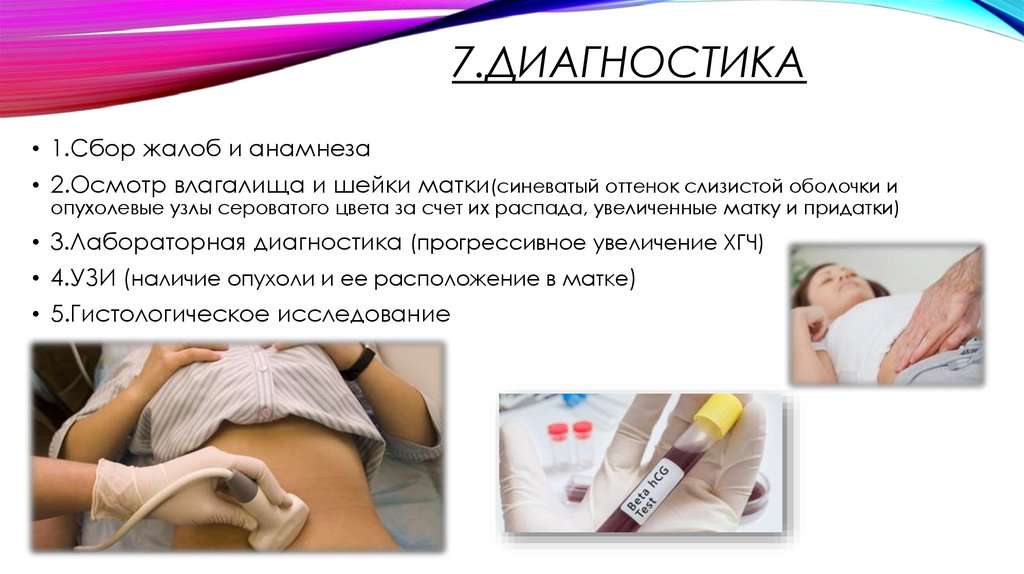
7.ДИАГНОСТИКА• 1.Сбор жалоб и анамнеза
• 2.Осмотр влагалища и шейки матки(синеватый оттенок слизистой оболочки и
опухолевые узлы сероватого цвета за счет их распада, увеличенные матку и придатки)
• 3.Лабораторная диагностика (прогрессивное увеличение ХГЧ)
• 4.УЗИ (наличие опухоли и ее расположение в матке)
• 5.Гистологическое исследование
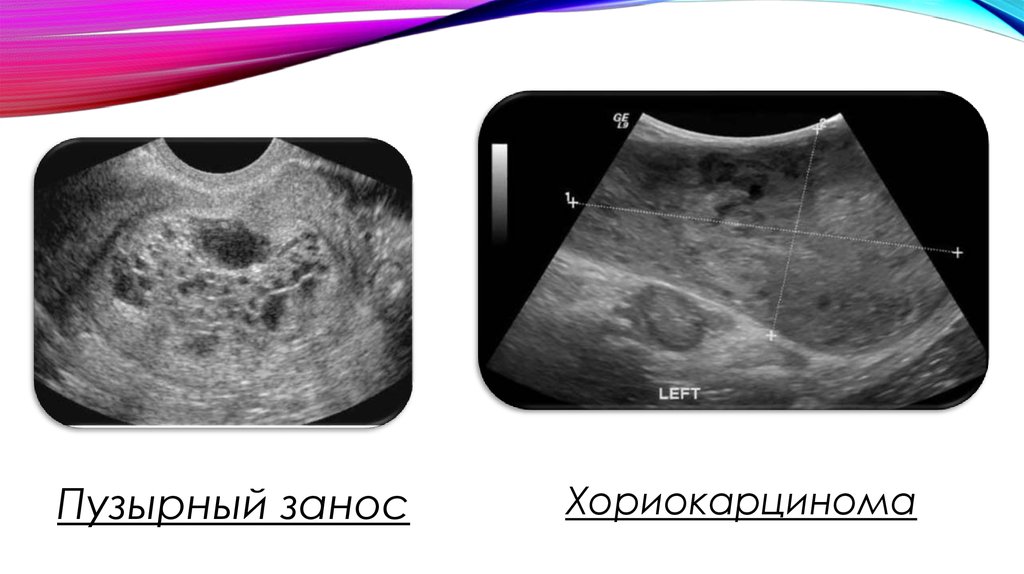
15.
Пузырный заносХориокарцинома
16. 8.Лечение
8.ЛЕЧЕНИЕ• Показания к лечению
• 1. После беременности с пузырным заносом
• Ранняя диагностика беременности с пузырным заносом c помощью ультразвукового
исследования (УЗИ) позволяет диагностировать его на ранних этапах появления.
• повышенный уровень ХГЧ в виде плато в течение как минимум трех недель без тенденции к
снижению;
• рост ХГЧ на 10 % и более при трех или более измерениях в течение двух недель;
• сохраняющийся в течение 6 месяцев после эвакуации пузырного заноса повышенный уровень
ХГЧ;
• гистологический диагноз хориокарцинома.
• 2. После беременности без пузырного заноса
• После нормально протекающей беременности обычно уровень ХГЧ не определяют
• Тщательное клиническое, инструментальное и радиологическое исследования должны быть
выполнены для определения стадии заболевания при повышенном уровне ХГЧ
17. 8.лечение
8.ЛЕЧЕНИЕНизкий риск
Высокий риск
MtxFA
Метотрексат 50 мг в/м в 1,3,5,7 дни.
Лейковорин 6 мг в/м во 2,4,6,8 дни,
через 30 часов от введения
метотрексата.
Повторение курсов с 15-го дня х/т.
ЕМА-СО
Этопозид 100 мг/м2
в/в кап. в 1,2 дни.
Дактиномицин 500 мкг в/в в 1,2 дни.
Метотрексат 100 мг/м2
в/в струйно с последующей
12-часовой инфузией в дозе 200 мг/м2,
в 1 день.
Лейковорин 15 мг в/м через 24 часа от
введения
метотрексата, затем – каждые 12 часов
– всего - 4
дозы.
Циклофосфан 600 мг/м2
в/в в 8 день.
Винкристин 1мг/м2
в/в струйно в 8 день.
Повторение курсов с 15 дня
химиотерапии (от 1-го
дня химиотерапии).
Рекомендуется основным методом
лечения больных ЗТО считать
противоопухолевую лекарственную
терапию. Режим проведения
стандартной химиотерапии 1 линии
определяется группой риска
возникновения резистентности опухоли
по шкале FIGO .
Планирование химиотерапии I линии для
больных ЗТО:
1. Подсчет суммы баллов по шкале FIGOВОЗ (по результатам обследования).
2. Определение группы риска
резистентности: 6 и менее баллов – низкий
риск, 7 и более – высокий риск.
3. Назначение режима химиотерапии в
соответствии с группой риска .
18. 8.Лечение
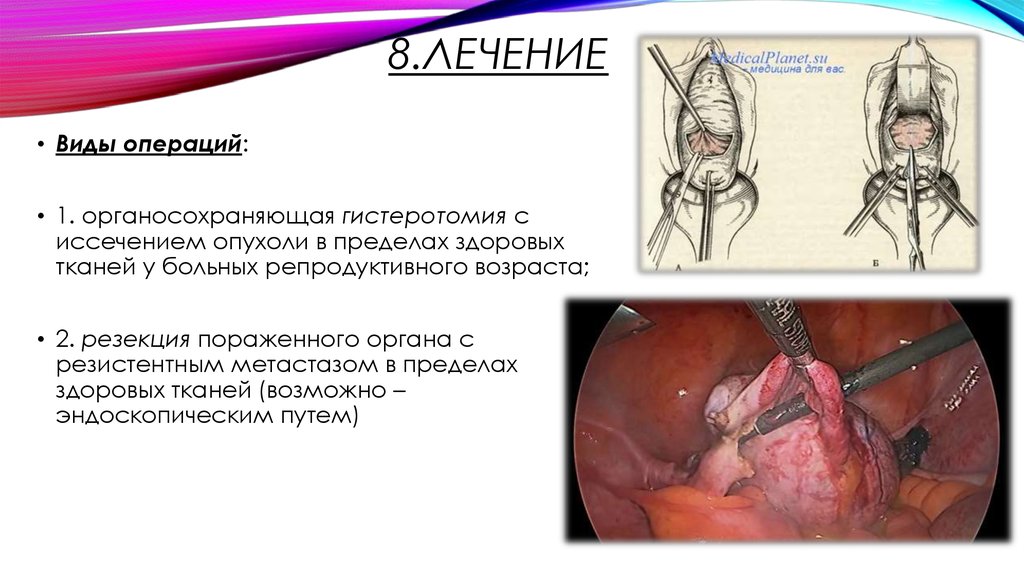
8.ЛЕЧЕНИЕ• Виды операций:
• 1. органосохраняющая гистеротомия с
иссечением опухоли в пределах здоровых
тканей у больных репродуктивного возраста;
• 2. резекция пораженного органа с
резистентным метастазом в пределах
здоровых тканей (возможно –
эндоскопическим путем)
19. 9.Профилактика
9.ПРОФИЛАКТИКА• диспансерное наблюдение пациенток после удаления пузырного заноса: еженедельное
исследование сывороточного уровня бета – ХГЧ до получения 3-х последовательных
отрицательных результатов, затем – ежемесячно – до года
• выполнение УЗИ органов малого таза – через 2 недели после эвакуации ПЗ, далее – в
зависимости от динамики ХГЧ
• рентгенография легких через 2 недели после эвакуации ПЗ, далее – в зависимости от
динамики ХГЧ
• контрацепция в течение 1 года после нормализации уровня ХГ, предпочтительнее –
оральными контрацептивами, которые следует назначать только после нормализации уровня
ХГЧ и восстановлении менструального цикла
• мониторинг уровня ХГЧ после окончания лечения: 2 раза в месяц - первые 3 месяца, далее –
ежемесячно до 1 года, второй год – раз в 2 месяца, третий год – раз в 3-4 месяца










 medicine
medicine