Similar presentations:
Ревматоидный артрит
1. РЕВМАТОИДНЫЙ АРТРИТ
2. Ревматоидный артрит(РА)
Хроническое системное иммуновоспалительноезаболевание соединительной ткани,
неизвестной
этиологии,
характеризующееся
развитием
симметричного
эрозивно-деструктивного
полиартрита и внесуставными проявлениями.
3. ЭПИДЕМИОЛОГИЯ
• РА страдают около 1% популяции, чтосоставляет примерно 63 миллиона больных
РА в мире.
• Женщины болеют 3 раза чаще, чем
мужчины.
• Заболеваемость наблюдается в молодом
возрасте.
4. Этиология: неизвестна
Потенциальные этиологические факторы:
вирус Эпштейна-Барр;
лимфотропный Т-клеточный вирус;
человеческий парвовирус В19.
Генетическая предрасположенность:
Риск возникновения РА в семьях, где имеются
ревматические заболевания в 4,7 –5,7 раза
выше, чем в популяции в целом;
Устойчивые ассоциации с антигенами HLAI
класса и HLAII класса(DR1, DR3, DR4 ... )
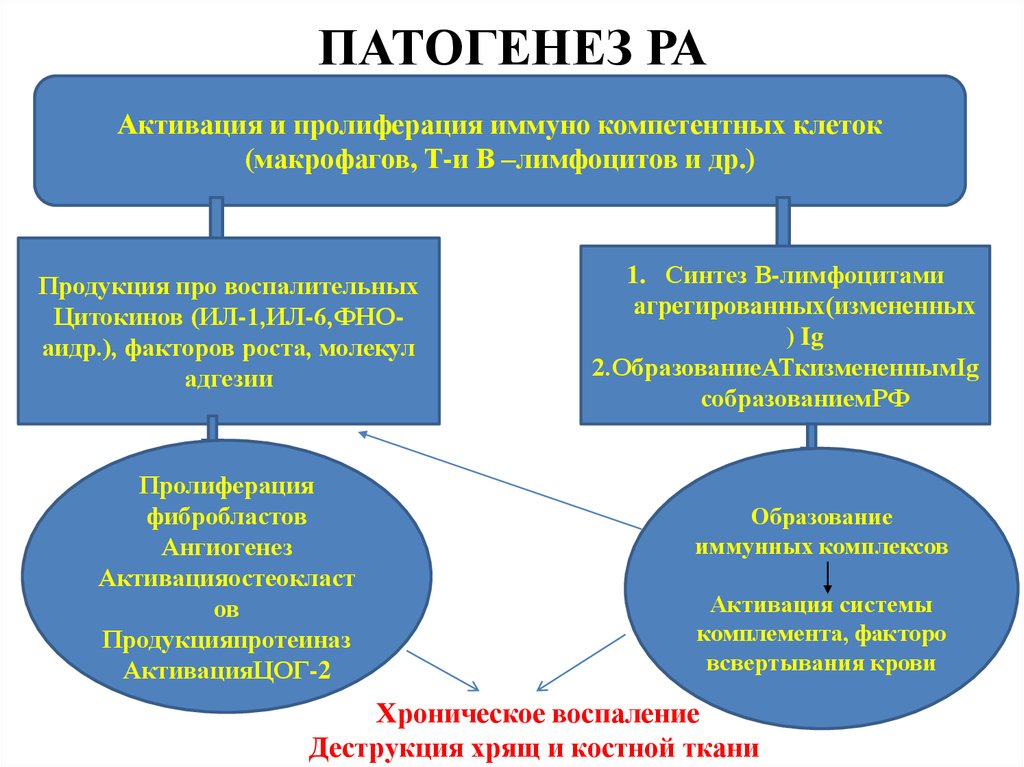
5. ПАТОГЕНЕЗ РА
Активация и пролиферация иммуно компетентных клеток(макрофагов, Т-и В –лимфоцитов и др.)
Продукция про воспалительных
Цитокинов (ИЛ-1,ИЛ-6,ФНОаидр.), факторов роста, молекул
адгезии
Пролиферация
фибробластов
Ангиогенез
Активацияостеокласт
ов
Продукцияпротеиназ
АктивацияЦОГ-2
1. Синтез В-лимфоцитами
агрегированных(измененных
) Ig
2.ОбразованиеАТкизмененнымIg
собразованиемРФ
Образование
иммунных комплексов
Активация системы
комплемента, факторо
всвертывания крови
Хроническое воспаление
Деструкция хрящ и костной ткани
6.
Патоморфология- отек, инфильтрация синовии лимфоцитами,
моноцитами и плазматическими клетками
- гиперплазия ворсин синовии,
пролиферация синовиальных клеток с
отложением фибрина на синовиальной
оболочке
Паннус – агрессивная грануляционная
ткань, покрывающая суставные
поверхности костей и хряща, вызывающая
их разрушение.
7.
Изображение коленного сустава в норме и при РА8. Клинические стадии РА
• Очень ранняя стадия: длительность болезни<6 месяцев
• Ранняя стадия: длительность болезни
6 месяцев–1 год
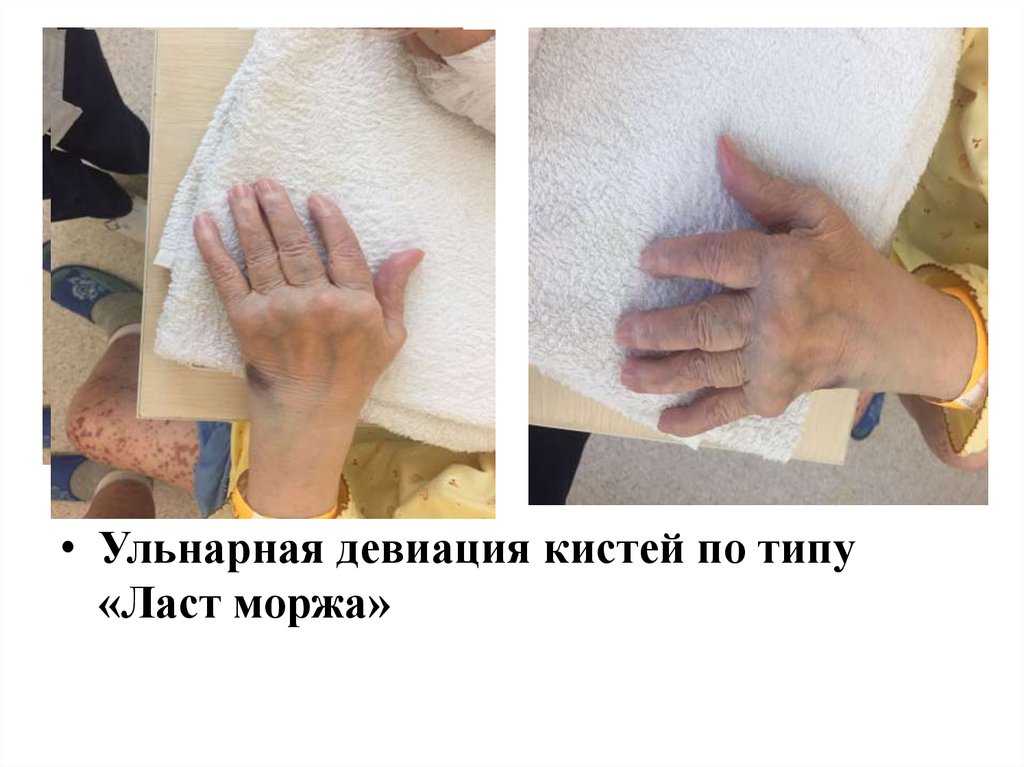
• Развернутая стадия: длительность болезни
>1 года при наличии типичной симптоматики
РА
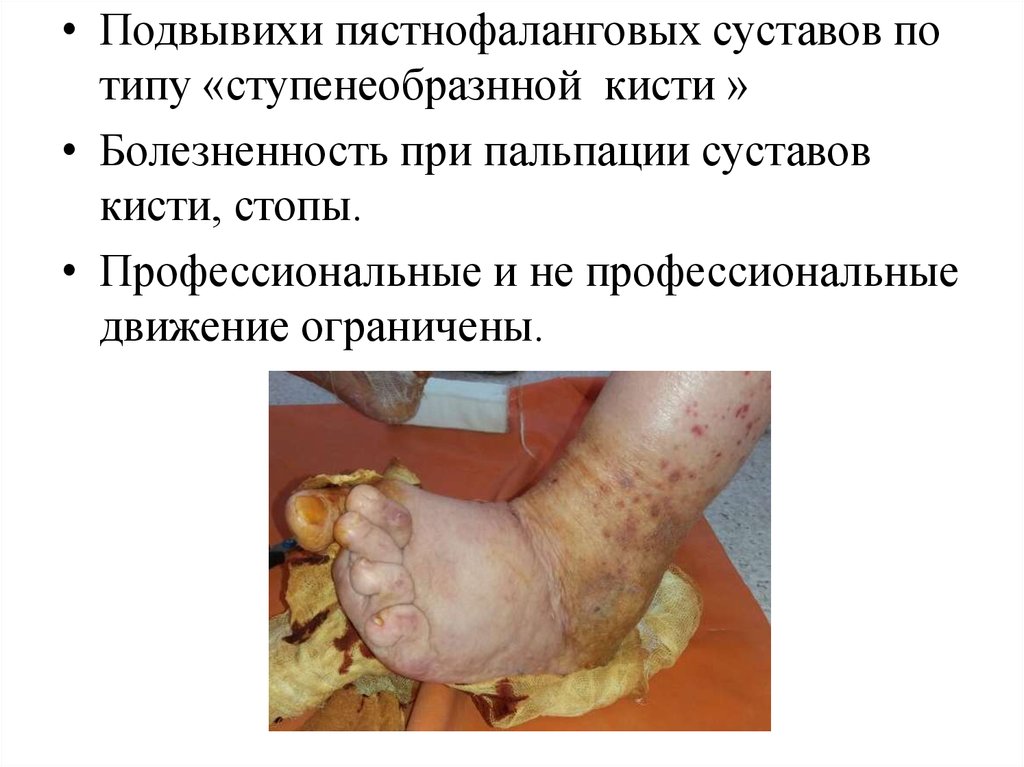
• Поздняя стадия: длительность болезни 2 года
и более + выраженная деструкция и анкилоз
суставов (III-IV рентгенологическая стадия).
9. Диагностические критерии РА (АКР ,1987)
1. Утренняя скованность не менее 1 часа
2. Артрит 3-х и более суставов
3. Артрит суставов кистей
4. Симметричный артрит
5. Ревматоидные узелки
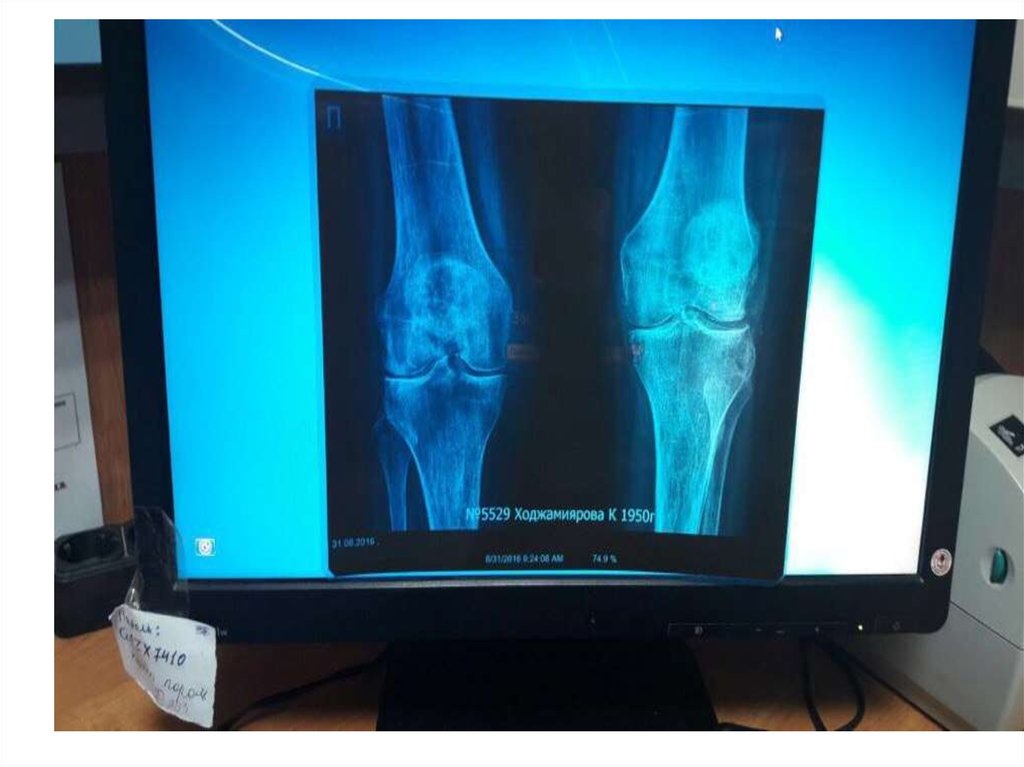
6. Ревматоидный фактор в сыворотке крови
7. Рентгенологические признаки РА
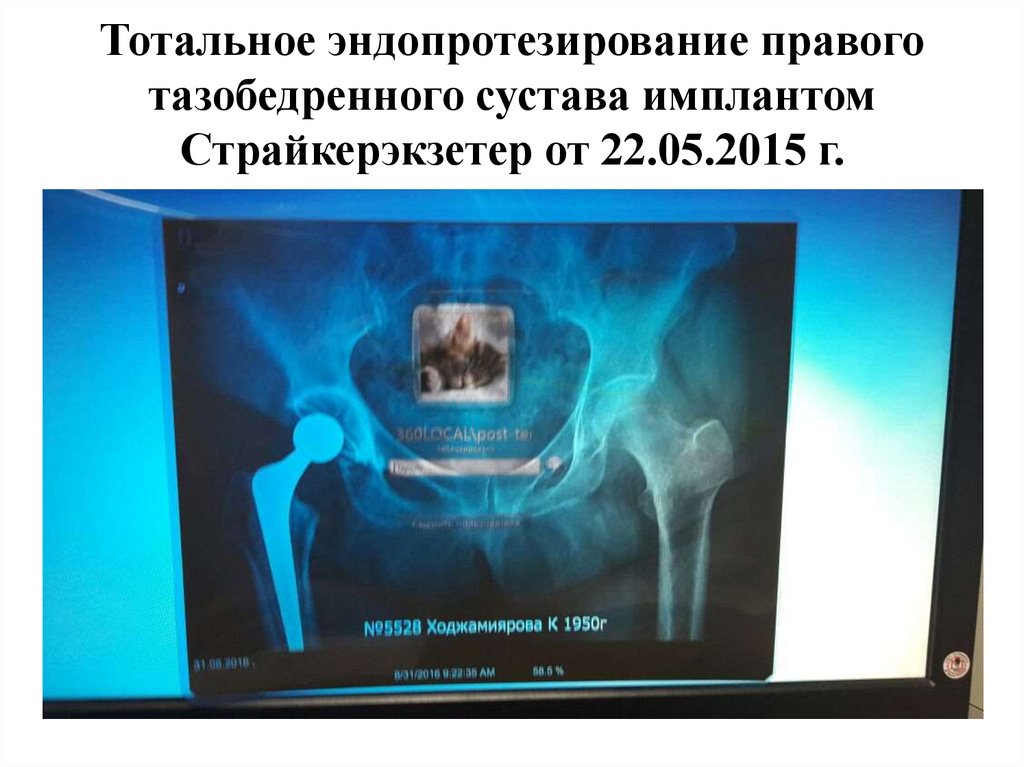
Диагноз РА ставится при наличии 4-х из 7
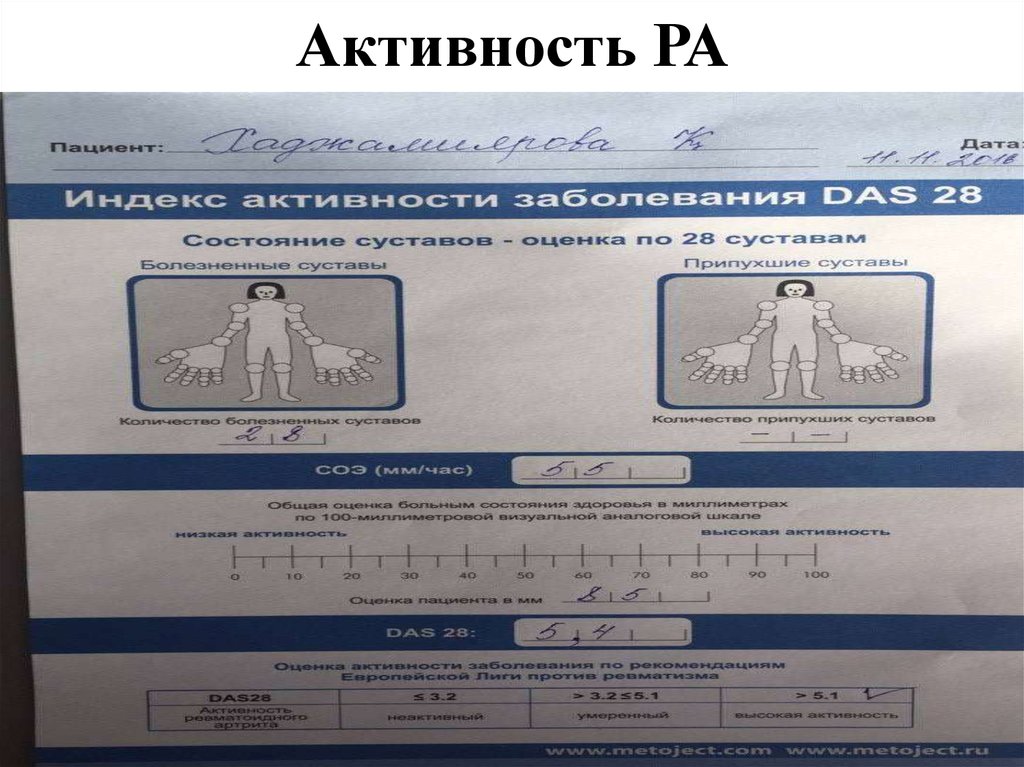
критериев, при этом критерии с 1 по 4 должны
присутствовать у больного не менее 6 недель
Arnett F.C., Edworthy S.M., Block D.A. et al. Arthritis Rheum. 1988; 24:
315-324
10.
Типичным для РАявляется симметричное
поражение II —IV
пястно-фаланговых,
проксимальных
межфаланговых суставов
кистей, лучезапястных
суставов, а также II-V
плюснефаланговых
суставов стоп.
Суставы исключения:
дистальные
межфаланговые, I
пястно-фаланговые
(большого пальца кисти)
11. Клиническая картина
• Боль и припухлость пораженных суставов,
в дальнейшем–деформации, подвывихи,
анкилозы
•
Утренняя скованность в суставах–
вынужденное ограничение движений,
длительность зависит от выраженности
синовита. Утренняя скованность более 1
часа - важный диагностический признак РА.
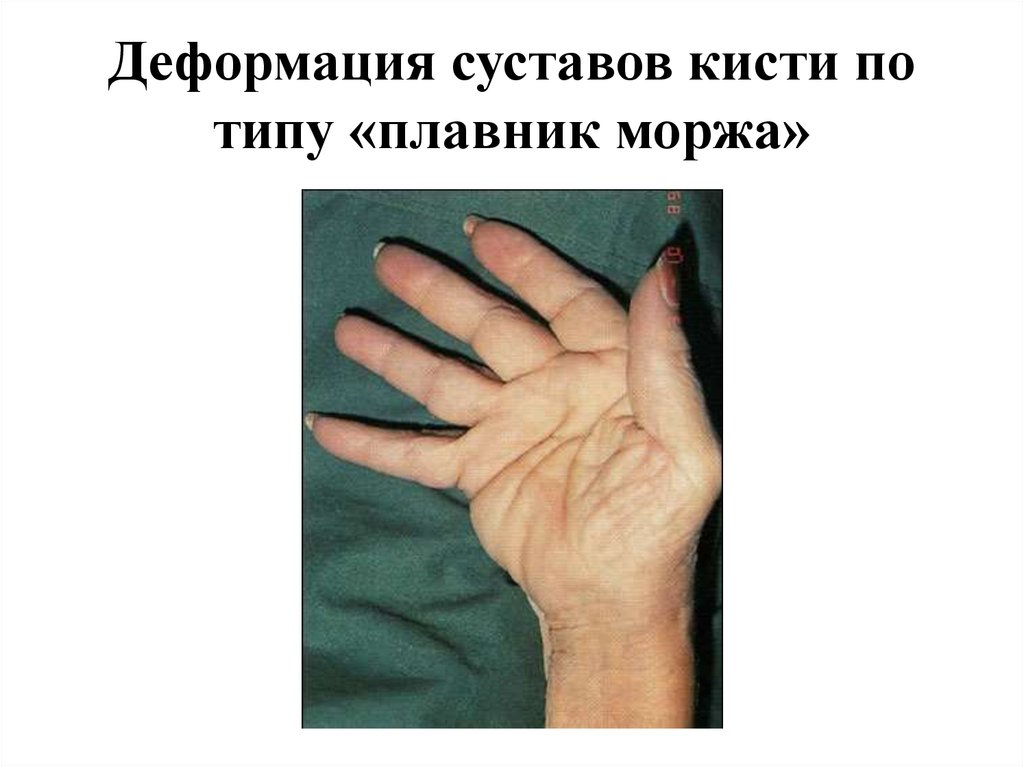
12. Деформация суставов кисти по типу «плавник моржа»
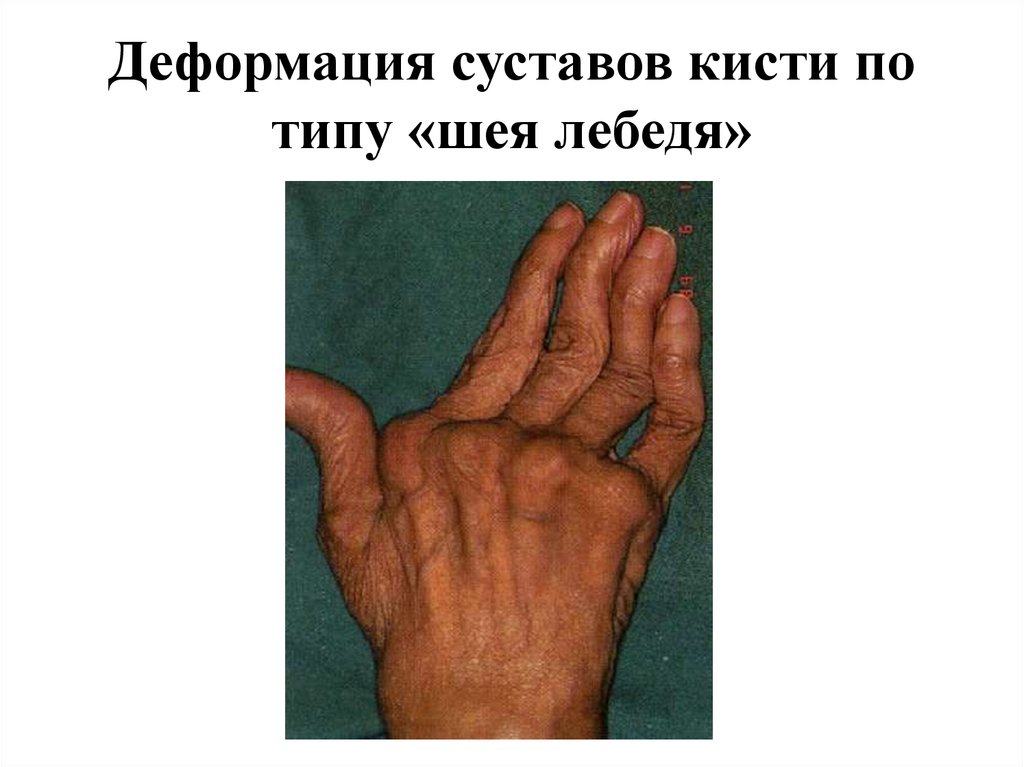
13. Деформация суставов кисти по типу «шея лебедя»
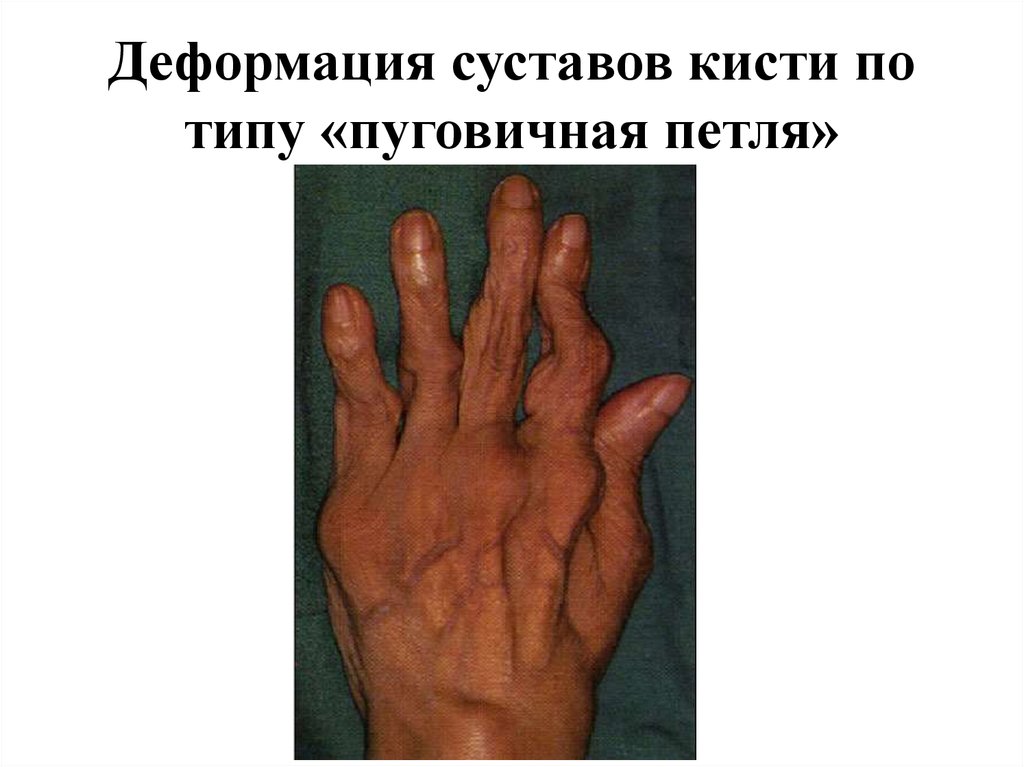
14. Деформация суставов кисти по типу «пуговичная петля»
15.
16. Внесуставные проявления
Ревматоидные узелки
Генерализованная амиотрофия, миопатия
Анемия
Кожный васкулит (язвенно-некротический, инфаркты
ногтевого ложа, дигитальный артериит, ливедо-ангиит)
Нейропатия(мононеврит, полиневрит)
Плеврит, перикардит
Генерализованная лимфаденопатия,
гепатоспленомегалия
Гломерулонефрит
Сухой синдром (синдромШегрена), эписклерит
Синдром Рейно
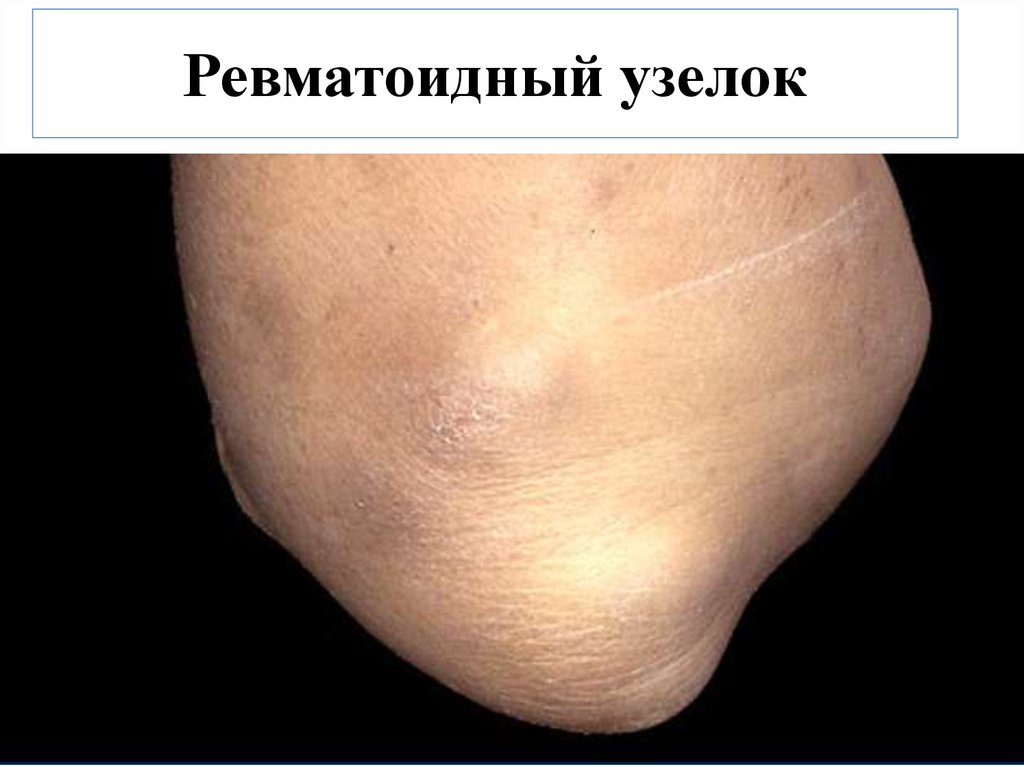
17. Ревматоидный узелок
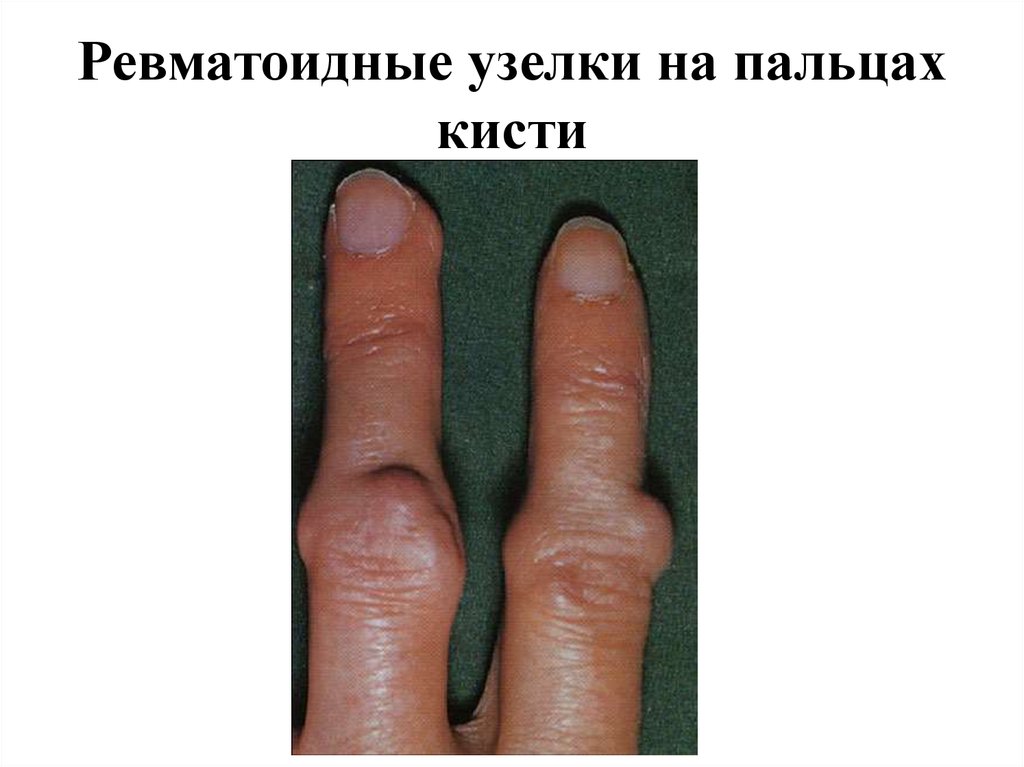
18. Ревматоидные узелки на пальцах кисти
19. Бурсит левого локтевого сустава со множественными ревматоидными узелками
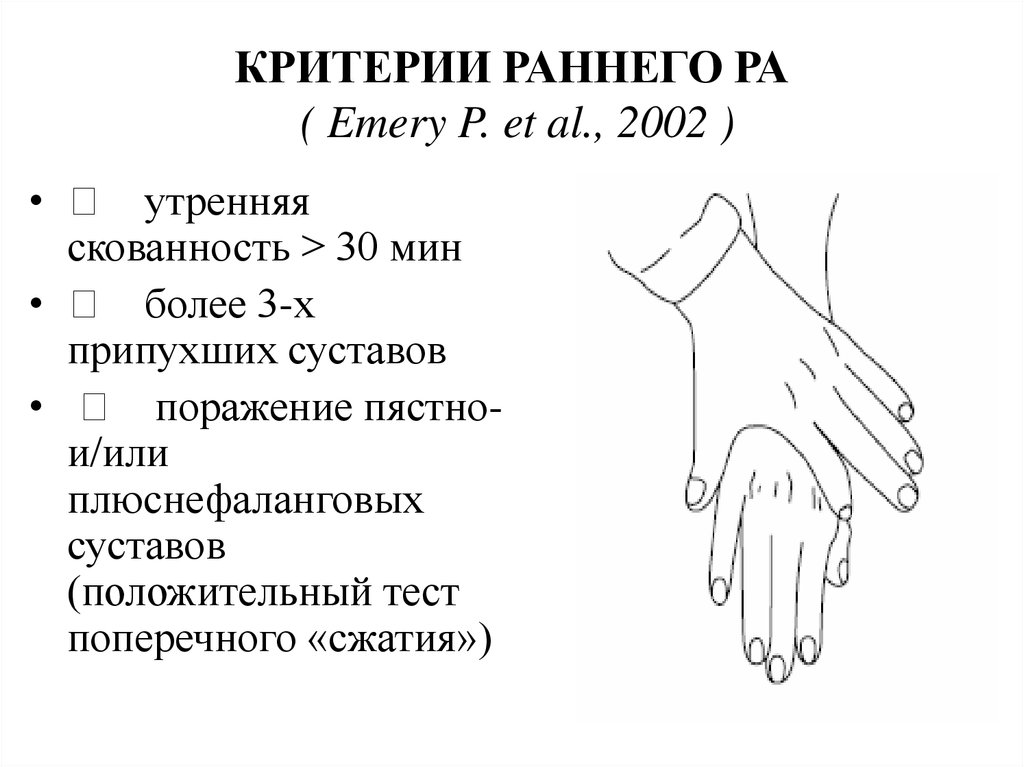
20. КРИТЕРИИ РАННЕГО РА ( Emery P. et al., 2002 )
• утренняяскованность > 30 мин
• более 3-х
припухших суставов
• поражение пястнои/или
плюснефаланговых
суставов
(положительный тест
поперечного «сжатия»)
21. Функциональный класс РА
• I. Полностью сохранены профессиональная инепрофессиональная деятельность,
способность к самообслуживанию
• II. Ограничена профессиональная
деятельность, сохранена способность к
самообслуживанию;
• III. Ограничены профессиональная и
непрофессиональная деятельность, сохранена
способность к самообслуживанию
• IV. Ограничены все виды деятельности, в том
числе способность к самообслуживанию
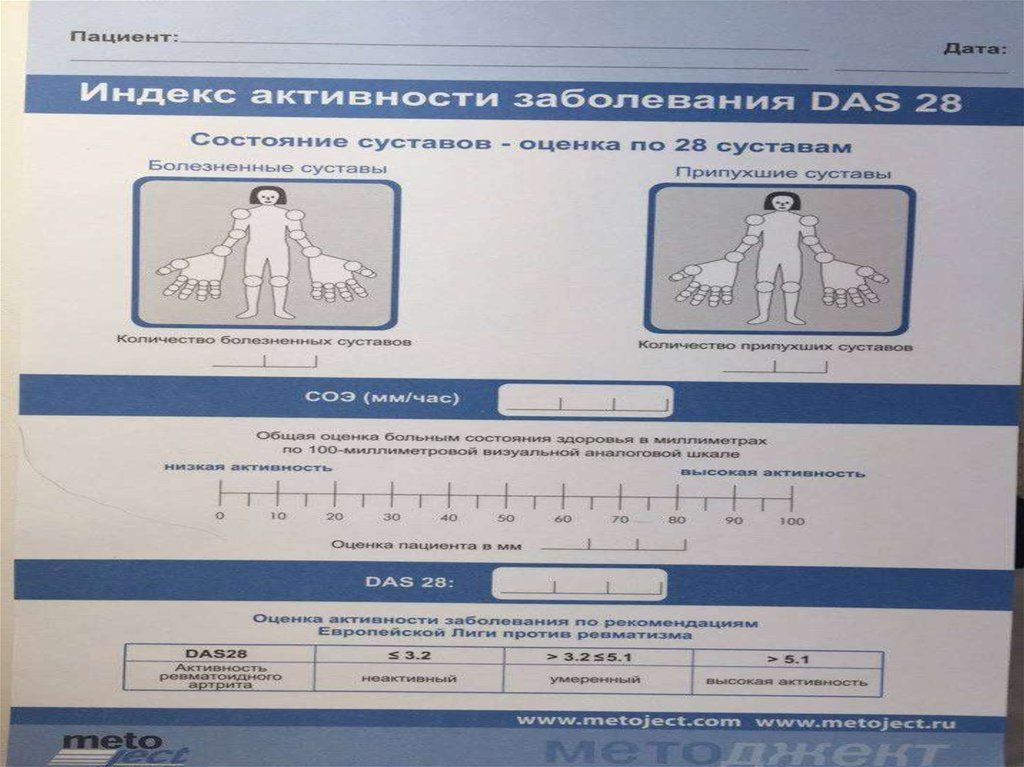
22. Индекс активности РА Disease Activity Score (DAS)
• DAS28=0.56 x √(ЧБС28)+0,28 x √(ЧПС28)+ 0,70 x Ln(СОЭ)+ 0,014 x (ОСЗ)
• ЧБС – число болезненных суставов из 28 оцениваемых
• ЧПС – число припухших суставов из 28 оцениваемых
• СОЭ – скорость оседания эртитроцитов
• ОСЗ – общее состояние здоровья, оцениваемое больным
самостоятельность по ВАШ
• 0= реммиссия (>2,6);
• 1= низкая (2,6-3,2);
• 2= средняя(3,3-5,1);
• 3= высокая (>5,1).
• Онлайн-калькулятор DAS на сайте WWW.das-score.nl
23.
24. Особые клинические формы РА
• Синдром Фелти- нейтропения
- спленомегалия
- гепатомегалия
- тяжелое поражение суставов
- внесуставные проявления (васкулит,
нейропатия, легочный фиброз, синдром
Шегрена)
- гиперпигментация кожи нижних
конечностей
- высокий риск инфекционных осложнений
25. Болезнь Стилла взрослых
1. Ведущие и обязательные:
лихорадка ремиттирующего, интермиттирующего или септического типа (до
39 °С), длительно сохраняющаяся, сопровождающаяся ознобами,
потливостью;
эритематозно-папулезная мультиформная сыпь, локализующа-яся на туловище
и конечностях, максимально выражена на высоте лихорадки, не
сопровождается зудом;
выраженные артралгии, миалгии;
артрит — носит интермиттирующий характер, экссудативные явления
наблюдаются 5-7 дней; поражаются 3-4 как крупных, так и мелких сустава;
наиболее частая локализация артрита — лучезапястные, запястно-пястные,
предплюсневые, плечевые и тазобедренные суставы; вовлекается также
шейный отдел позвоночника, что проявляется болями и ограничением
подвижности. У больных артрит принимает хроническое течение с
постепенным развитием костной деструкции и анкилозов;
увеличение СОЭ;
лейкоцитоз (до 10-50-109/л) со сдвигом формулы влево;
отсутствие РФ и АНФ
26.
2. Частые признаки:
боли в горле, сопровождающиеся гиперемией слизистой оболочки
глотки;
лимфаденопатия;
гепатоспленомегалия; серозиты (экссудативный плеврит, перикардит с
умеренным выпотом);
повышение содержания в крови печеночных ферментов;
анемия;
диспротеинемия;
повышение уровня С-реактивного белка.
3. Редкие симптомы:
миокардит;
интерстициальная пневмония;
перитонит;
тромбоцитоз.
4. Крайне редкие симптомы:
гломерулонефрит;
энцефалит.
27. Осложнения РА
• Асептический остеонекроз• Остеопороз (системный)
• Туннельные синдромы (синдром карпального
канала, синдромы сдавления локтевого,
большеберцового нервов)
• Генерализованная амиотрофия (кахексия)
Вторичный амилоидоз
• Вторичный артроз
• Подвывих в атланто-аксиальном суставе, в т.ч.
с миелопатией, нестабильностью шейного
отдела позвоночника
28. Лабораторная диагностика
Анемия (нормо- или гипохромная);
Повышение СОЭ;
Повышение С-реактивного белка;
Наличие диагностических титров РФ;
Наличие антицитруллиновых антител
(АЦЦП)
29. Основные диагностические лабораторные маркеры
IgM ревматоидный фактор (РФ)• Аутоантитела класс IgM реагирующие с Fcфрагментом IgG
Метод определения:
• Латекс- тест (реакция агглютинации
сенсибилизированных IgG частиц латекса
)- в норме < 1:40
30. Антитела к циклическому цитруллинированному пептиду (АЦЦП)
• Аутоантитела взаймодействующие ссинтетическими пептидами, содержащими
аминокислоту – цитруллин
Клиническое значение:
• Диагностика раннего РА
• Подтверждение диагноза серонегативного
РА
• Предиктор тяжелого деструктивного
поражение суставов при РА
31. Инструментальная характеристика РА
НеэрозивныйЭрозивный
Основные методы:
• Рентгенографический
• Магнитно- резонансное исследование
позволяет выявить «костный отек» уже на 4- и
неделе от появления первых клинических
признаков зоболевания, что является ранним
предвестником формирующихся эрозий
костной ткани.
• УЗИ суставов и периартикулярный ткани
32. Рентгенологические стадии по Штейнброкеру
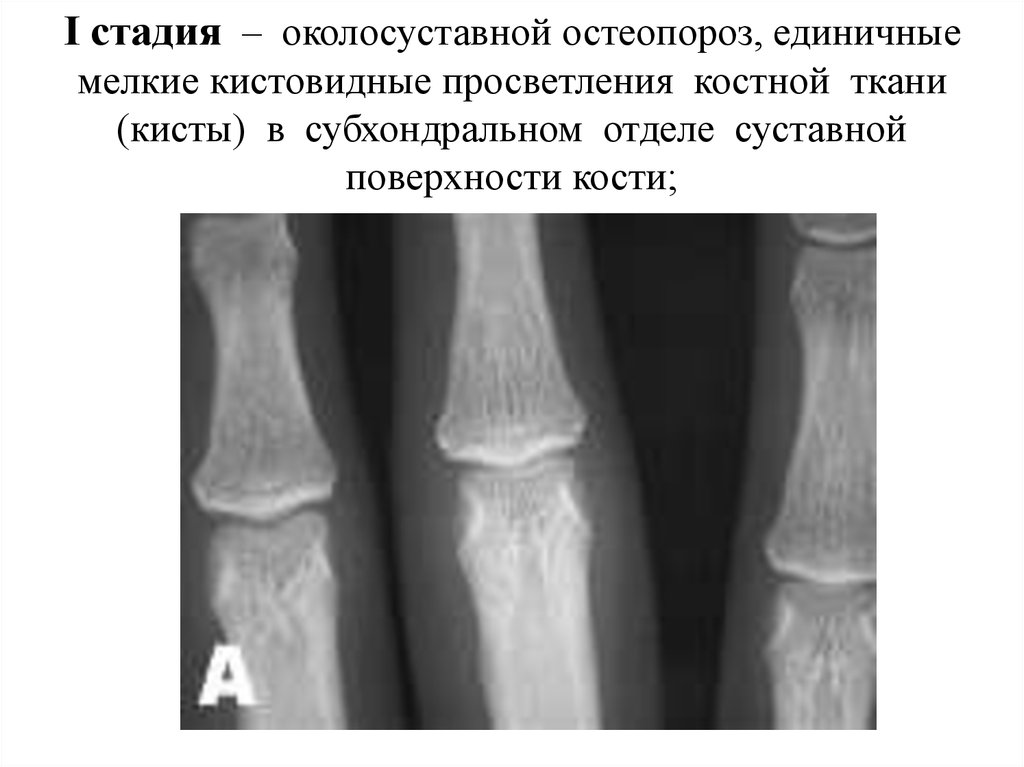
33. I стадия – околосуставной остеопороз, единичные мелкие кистовидные просветления костной ткани (кисты) в субхондральном отделе
суставнойповерхности кости;
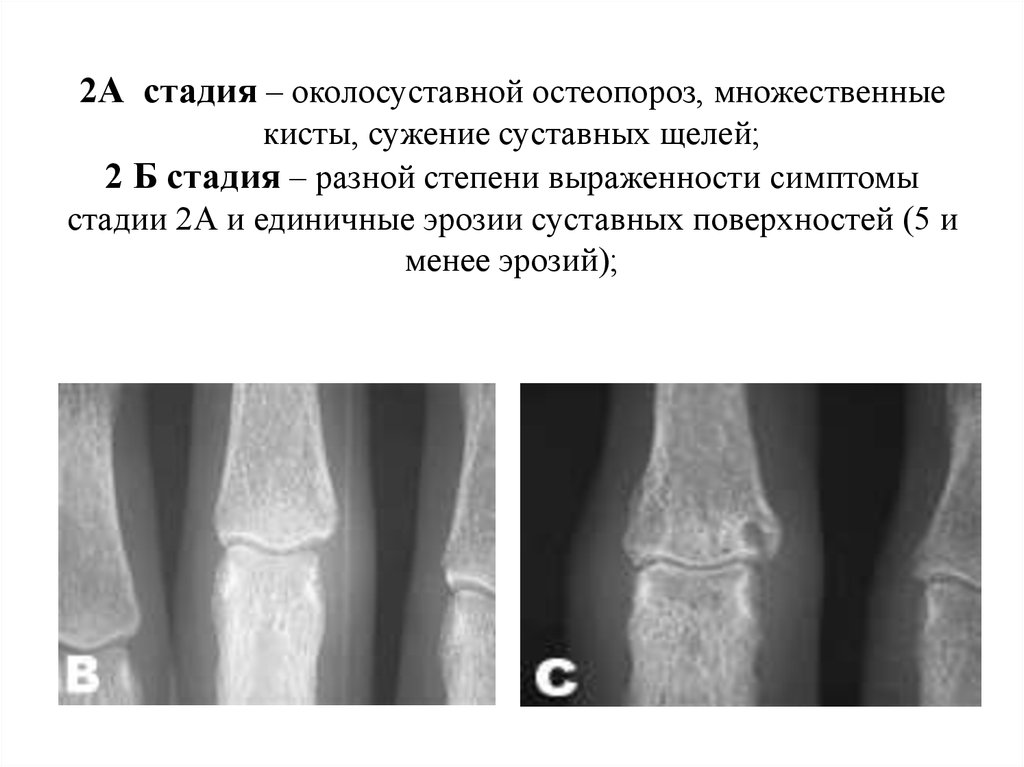
34. 2А стадия – околосуставной остеопороз, множественные кисты, сужение суставных щелей; 2 Б стадия – разной степени выраженности
симптомыстадии 2А и единичные эрозии суставных поверхностей (5 и
менее эрозий);
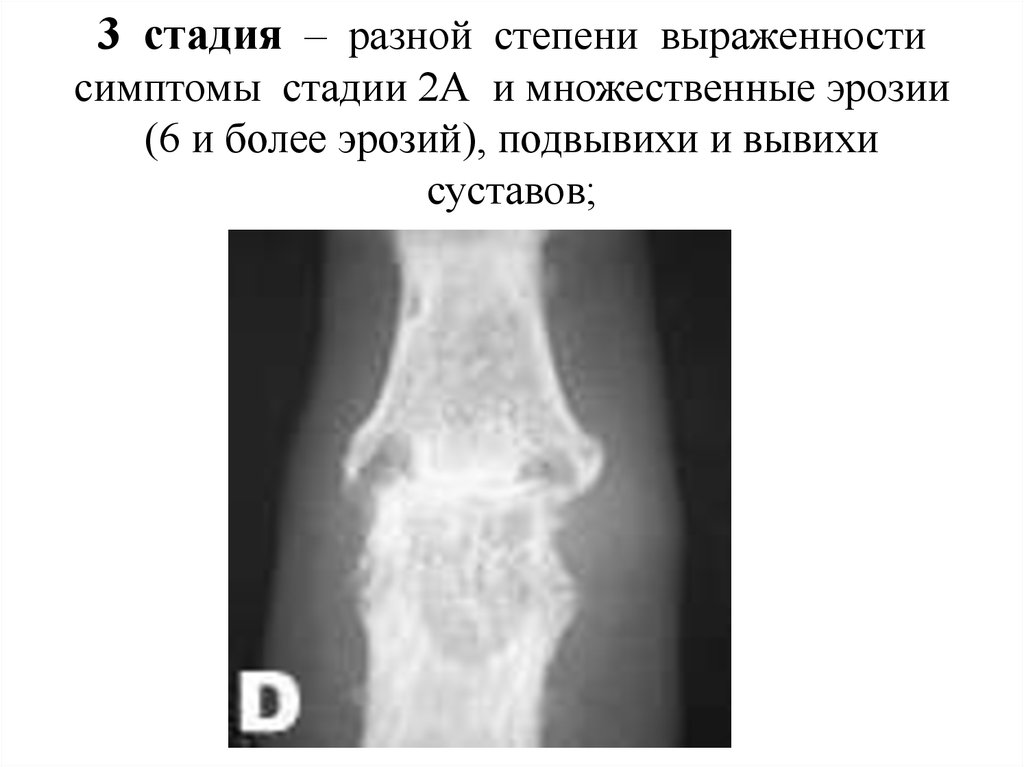
35. 3 стадия – разной степени выраженности симптомы стадии 2А и множественные эрозии (6 и более эрозий), подвывихи и вывихи
суставов;36. 4 стадия – симптомы 3 стадии и анкилозы суставов.
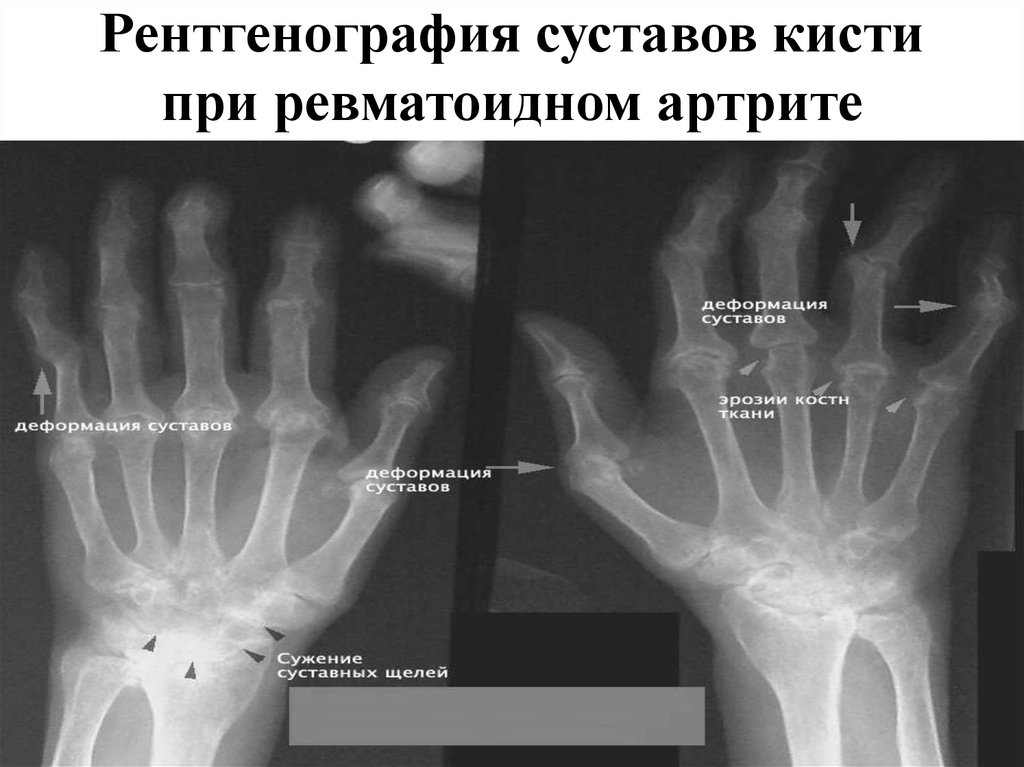
37. Рентгенография суставов кисти при ревматоидном артрите
38.
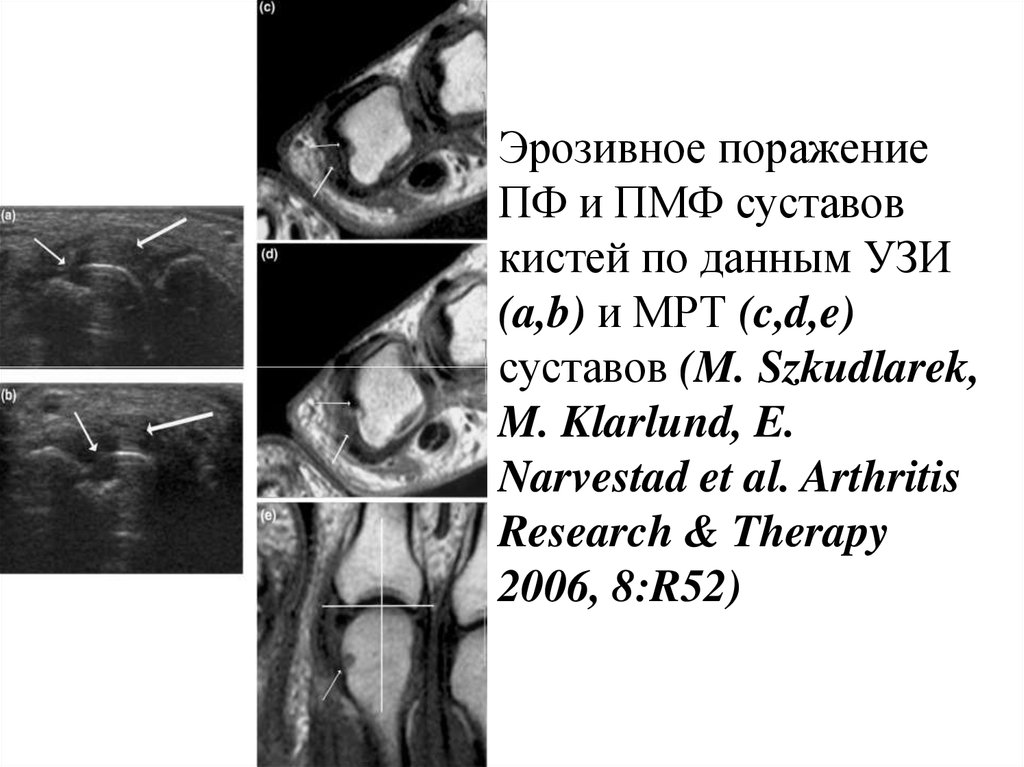
Эрозивное поражениеПФ и ПМФ суставов
кистей по данным УЗИ
(a,b) и МРТ (c,d,e)
суставов (M. Szkudlarek,
M. Klarlund, E.
Narvestad et al. Arthritis
Research & Therapy
2006, 8:R52)
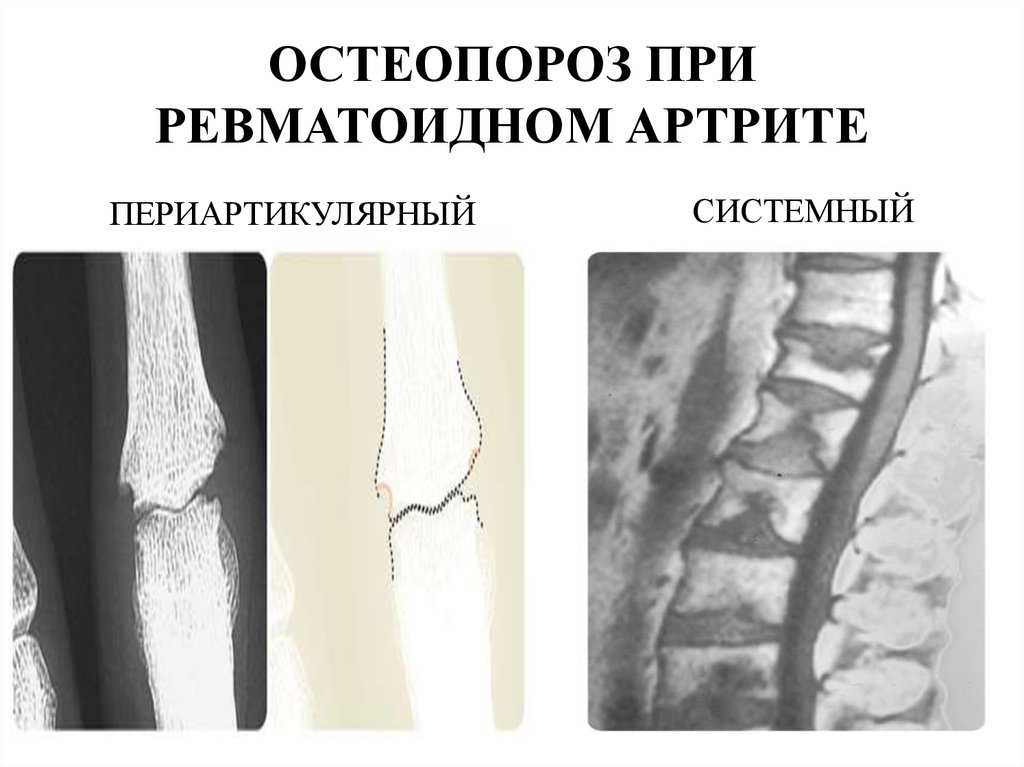
39. ОСТЕОПОРОЗ ПРИ РЕВМАТОИДНОМ АРТРИТЕ
ПЕРИАРТИКУЛЯРНЫЙСИСТЕМНЫЙ
40.
Лечение РАНемедикаментозное лечение
• Избегать факторов, которые потенциально могут провоцировать
обострение болезни (интеркуррентные инфекции, стресс и др.).
• Отказ от курения и приѐма алкоголя
Поддержание идеальной массы тела.
• Сбалансированная диета, включающая продукты с высоким содержанием
полиненасыщенных жирных кислот (рыбий жир, оливковое масло и др.),
фрукты, овощи
• Лечебная физкультура (1-2 раза в неделю)
• Физиотерапия: тепловые или холодовые процедуры, ультразвук,
лазеротерапия (при умеренной активности РА)
• Ортопедическое пособие (профилактика и коррекция типичных
деформаций суставов и нестабильности шейного отдела позвоночника,
шины для запястья, корсет для шеи, стельки, ортопедическая обувь)
• Санаторно-курортное лечение показано только больным в стадии
ремиссии.
• На протяжении болезни необходимы активная профилактика и лечение
сопутствующих заболеваний.
41.
Лечение РАсимптом-модифицирующие препараты —
нестероидные противовоспалительные
препараты (НПВП) и
глюкокортикостероиды(ГКС)
болезнь-модифицирующие (базисные)
противоревматические препараты
генно-инженерные биологические (болезньконтролирующие) препараты цитостатическими
иммунодепрессантами.
42.
Основными целями лечения при РА являютсякупирование симптомов заболевания,
достижение клинической ремиссии или как
минимум низкой активности болезни;
торможение прогрессирования структурных
изменений в суставах и соответствующих
функциональных нарушений;
улучшение качества жизни больных,
сохранение трудоспособности.
43. Симптом-модифицирующие препараты
Нестероидные противовоспалительныепрепараты
Глюкокортикостероиды
44.
Нестероидные противовоспалительныепрепараты (НПВП)
Основные принципы назначения :
Лечение НПВП должно проводиться в
сочетании с активной базисной терапией.
Не
рекомендуется
комбинировать
одновременно 2 и более различных НПВП.
Контроль состояния ЖКТ: язвенный
анамнез, ЭГДС по показаниям
45.
ПрепаратыДоза
лорноксикам
16 мг/сут в 2 приема
диклофенак
75-150 мг/сут в 2 приема
ацеклофенак
200 мг в 2 приема
индометацин
50-200 мг/сут в 2-4 приема (макс. 200 мг)
мелоксикам
7,5-15 мг/сут в 1 прием
пироксикам
20 – 20 мг/сут в 1 прием
кетопрофен
100-400 мг/сут в 3-4 приема
этодолак
600 – 1200 мг/сут в 3 – 4 приема.
эторикоксиб
120 – 240 мг/сут в 1-2 приема
ибупрофен
1200-2400 мг/сут в 3-4 приема
46.
Побочные эффекты НПВП• Гастропатии – язвы ЖКТ с кровотечениями – повышен
риск рака желудка (амидопирин, анальгин – образование
канцерогенных соединений)
• Гематологические нарушения - цитопении:
агранулоцитоз, апластическая анемия, тромбоцитопения
• Кожные реакции
• Нефропатии – гипоизостенурия, полиурия, как
проявления тубулоинтерстициального нефрита, снижение
клубочковой фильтрации с задержкой жидкости и
повышением АД
• Идиосинкразия «аспириновая астма»,
ангионевротический отек, анафилактический шок
• Поражение печени
• Задержка жидкости – отеки, АГ
47.
Глюкокортикостероиды (ГКС)Основные показания:
• РА с высокой активностью и тяжелыми системными
проявлениями (васкулиты, висцериты, серозиты и
т.д.), при необходимости назначения пульс-терапии.
• Назначение ГКС на короткий период до начала
действия БПВП
• Недостаточная эффективность или
противопоказания к применению НПВП и БПВП
• Необходимость локального (интра- или
периартикулярного) введения ГКС Терапия низкими
дозами (<10 мг/сутки) подавляет прогрессирование
деструкции суставов (особенно при раннем РА)
48.
Пульс-терапия ГКСМетилпреднизолон (метипред) 500-1000 мг/сут 3-5
дней в/в капельно.
Метилпреднизолон (метипред) 500-1000 мг/сут +
циклофосфан 600 мг (в 1-ый или 3-ий день)
49. Болезнь-модифицирующие препараты
ЦитостатикиСульфосалазин
Аминохинолиновые препараты
Селективные иммуносупрессоры
Моноклональные антитела
50. БПВП первого ряда
МЕТОТРЕКСАТ внутрь дробно или в\м 7,5 мг - 25 мг в неделю
(фолиевая кислота 1 мг\сут) (Основные побочные эффекты:
инфекции, поражение ЖКТ и печени, стоматит, алопеция,
гематологические (цитопения), иногда миелосупрессия,
гиперчувствительный пневмонит.)
Метаджект (метотрексат 50 мг/мл), раствор дляподкожного введеия 50
мг/мл. По 7,5 мг 0,15 мл; 10 мг 0,2 мл; 12,5 мг 0,25 мл; 15 мг 0,3 мл в
шприце.
• ЛЕФЛУНОМИД 100 мг в течение 3-х дней, затем 20 мг/сут.
• СУЛЬФАСАЛАЗИН 0,5 г/сут внутрь с постепенным увеличением до
2 г/сут в 2 приема после еды (Основные побочные эффекты:
поражение желудочно-кишечного тракта (ЖКТ), головокружение,
головные боли, слабость, раздражительность, нарушение функции
печени, лейкопения, гемолитическая анемия, тромбоцитопения, сыпь,
иногда миелосупрессия, олигоспермия)
51.
• Метотрексат действует в S- фазу клеточногоцикла. Механизм действия связан с
ингибированием синтеза пуриновых
нуклеотидов и тимидилата в результате
необратимого связывания с
дигидрофолатредуктазой, что препятствует
восстановлению дигидрофолата в активный
тетрагидрофолат. Более активен в
отношении быстро растущих клеток.
52. БПВП второго ряда
• Гидроксихлорохин (плаквенил) внутрь 400 мг\сутки в 2приема после еды
• Циклоспорин А (сандиммун) менее 5,0 мг\кг\сутки
• Азатиоприн внутрь 50-100 мг\сутки, максимально
допустимая доза 2,5 мг\кг\сутки
• Циклофосфамид внутрь 50-100 мг\сутки, максимально 2,5
мг\кг\сутки
53. Генно - инженерные биологические препараты
• Антитела к ФНО-альфа (инфликсимаб ,адалимумаб , этанерцепт ).
• Антитела к интерлейкинам – ИЛ-1(анакинра ), ИЛ6 (тоцилизумаб ), ИЛ-10 и др.
• Создание моноклональных антител (МАТ) к
различным рецепторам Т-лимфоцитов (абатацепт ).
• Создание МАТ к рецепторам (СД20) Влимфоцитов - ритуксимаб (МабТера)
54. Показания
Больные РА, недостаточно отвечающим на МТ и/или другиесинтетические БПВП, при умеренной/высокой активности РА у
больных с
наличием признаков плохого прогноза: высокая активность болезни, РФ+
/АЦЦП+, раннее появление эрозий, быстрое прогрессирование (появление
более 2 эрозий за 12 мес даже при снижении активности); сохранение
умеренной/высокой активности или плохая переносимость терапии, по
крайней мере, двумя стандартными БПВП, одним из которых должен быть
МТ в течение 6 месяцев и более или менее 6 месяцев в случае необходимости
отмены БПВП из-за развития побочных эффектов (но обычно не менее 2
мес.); наличие умеренной/высокой активности РА или нарастание титров
серологических тестов (РФ+ /АЦЦП +) должно быть подтверждено в
процессе 2-кратного определения в течение 1 мес.
55. Противопоказания
беременность и лактация;тяжелые инфекции (сепсис, абсцесс, туберкулез и
другие оппортунистические инфекции, септический
артрит непротезированных суставов в течение
предшествующих 12 месяцев, ВИЧ инфекция,
гепатиты В и С и др.);
сердечная недостаточность III-IV функционального
класса (NYHA); демиелинизирующие заболевания
нервной системы в анамнезе;
возраст менее 18 лет (решение по каждому случаю
индивидуально).
56. Хирургическое лечение РА
Синовэктомия
Синовкапсулэктомия
Капсулэктомия,остеотамия
Артропластика
Эндопротезирование суставов
Артродез
57. Критерии эффективности медикаментозного лечения РА
Утреняя скованность не превышает 15 мин
Жалобы на слабость отсутствуют
Жалобы на боль в суставах отсутствуют
Боль в суставах при пальпации или движении не
отмечается
• Отсутствие припухлости мягких тканей вокруг суставов
или сухожильных влагалищ
• СОЭ <30 мм/час у женщин или <20 мм/час у мужчин
58. Медико-социальная экспертиза РА
• Диспансерное наблюдение больных с РА• Перевод больного на группу инвалидности
при установлении диагноза РА
59. Прогноз РА
• Для выздоровления-сомнительный• Для жизни- зависит от клинического
течения заболевания
60. Паспортная часть
ФИО: Х.К.
Возраст: 66 лет
Пол: жен.
Образование: высшее
Специальность: --Дожность и место работы: пенсионерка
Адресс : г. Астана, ул. Кунаева 12 кв 10
61. Жалобы
• Резкие постоянные боли в мелких суставахкистей, плечевых, тазобедренных, коленных,
голеностопных суставах, увеличивающиеся в
вечернее время, некупируемые НПВС;
• Утренняя скованность до полудня;
• Выраженная слабость;
• Ограничения движений
62. Анамнез заболевания
• Дебют заболевания 15 лет назад: споявлением симметричных и постоянных
болей в межфаланговых суставах 2-3
пальца. Со временем появилось утренняя
скованность длительностью менее 1 часа,
появились боли в локтевых,
лучезапястных, затем коленных суставов.
Пациентка самостоятельно принимала
НПВС, без эффекта.
63.
• В 2006 году в городе Алматы выставлен диагноз:ревматоидный артрит. Проведена пульс-терапия
преднизолоном, назначен преднизолон в таблетках 30 мг/сут.
• Состоит на «Д» учете у ревматолога. Пациентка неоднократно
проходила стационарное лечение по месту жительства.
Выписки не сохранены.
• Неоднократно получала стационарное лечение по месту
жительства.
• В динамике прогрессирование заболевания в виде
деформации суставов кистей рук, стоп, коленных суставов,
постоянная гормонотерапия, нерегулярный прием базисного
препарата.
64.
• В 2010 году в ННМЦ была проведена пульстерапия преднизолоном. В связи с
высокой активностью аутоиммунного
процесса проведена терапия
моноклональными антителамипрепарат Мабтера по 1000 мг №1.
65.
• 01.06.2012, 18.09.2013, 29.09.2014 былапроведена трансплантация фетальных
хондроцитов в оба коленные суставы с
положительным эффектом: уменьшение
суставно-болевого синдрома, активация
движений в коленных суставах,
уменьшение утренней скованности.
66.
• 22.05.2015 году в условиях НИИТОучитывая асептический некроз головки
правой бедренной кости проведено
оперативное лечение- тотальное
эндопротезирование правого
тазобедренного сустава имплантом
Страйкерэкзетер, в связи с чем была
отменена базисная терапия метотрексатом.
67.
• Базисную терапию не получает, со слов сынабесконтрольно самостоятельно принимает
преднизолон и найз, дозы и кратность приема препаратов
пациентка скрывает.
• Данное ухудшение состояния в течение месяца, появились
катаральные проявления (насморк, боль в горле),
отмечались усиление болей в мелких суставах кистей,
плечевых, тазобедренных, коленных, голеностопных
суставах, утренней скованности, ухудшение общего
самочувствия.
• Амбулаторно по назначению уч.терапевта получала
трентал в/в №4. Направлена в плановом порядке в ГБ№2,
госпитализирована в отделение терапии для
корректировки иммуносупрессивной терапий.
68. ANAMNESIS VITAE
Вирусный гепатит, туберкулез, вен.заболевания отрицает.Наследственность не отягощена. Состоит на Д учете у
эндокринолога с диагнозом: 2012 гсахарный диабет 2 типа,
декомпенсированный. Принимает диабетон регулярно. У
кардиолога с диагнозом: артериальная гипертензия 2 степени, риск
4. Принимает аднорм. ОПЕРАЦИИ,ТРАВМЫ:
эндопротезирование правого тазобедренного сустава в 2015 году.
Холецистэктомия в 2012 году. Вредные привычки: Курение,
алкоголь отрицает. Жилищно- бытовые
условия:удовлетворительные. Питание достаточное.
Аллергологический анамнез: непереносимости к лекарственным
средствам не отмечает.
Гинекологический анамнез- 6 беременности, 4 родов,2 аборта.
69. STATUS PRАESENS OBJECTIVUS
• Общее состояние: средней степени тяжести, за счетсуставного и кожного синдрома, активности основного
заболевания.Сознание ясное. Эмоционально лабильна,
выраженная тревожность. Кушингоид. Температура тела
36,6
0С.
Телосложениегиперстеническое.Кожные
покровы:бледные, сухие, тургор снижен, в области
голеней и стоп, бедер по переднебоковым поверхностям,
на животе имеются высыпания
геморрагического
характера, слегка возвышающиеся и не исчезающие при
надавливании, без кожного зуда. Язва на I п. левой стопы.
Цианоз: нет. Влажность: нормальная. Видимые
слизистые: бледные.Жировая клетчатка: ожирение по
абдоминальному типу.Периферические лимфоузлы:
пальпируются подмышечные, подчелюстные лимфоузлы,
мягкие, безболезненные, диаметром до 2 см.Мышцы:
гипотонус, умеренно развиты.
70. Костно-суставная система
• Костно-суставная система: Припухлостьлевого коленного сустава, голеностопного
сустава слева, III пястно-фалангового
сустава правой кисти. Болезненность
плечевых суставов, локтевых суставов,
мелких суставов кистей, коленных суставов
симметрично, голеностопных суставов.
Разгибательная контрактура коленных,
локтевых суставов. Ревматоидные узелки на
наружной поверхности левого локтевого
сустава. Ульнарная девиация кистей рук.
Индекс боли по ВАШ 90 б.
71.
• Ульнарная девиация кистей по типу«Ласт моржа»
72. Ревматоидный узелок
73.
• Подвывихи пястнофаланговых суставов потипу «ступенеобразнной кисти »
• Болезненность при пальпации суставов
кисти, стопы.
• Профессиональные и не профессиональные
движение ограничены.
74.
• Органы дыхания: дыхание через рот и нос свободное.Грудная клетка: правильной формы, симметричная.
Перкуторно над легкими: ясный легочный звук. ЧДД 16 в
1мин.Аускультативно над легкими дыхание: везикулярное,
хрипов нет.
• Границы относительной сердечной тупости: правая – по
правому краю грудины, верхняя – 3-е межреберье слева, левая
на 1,5 см кнутри от среднеключичной линии. АД слева: 140/80
мм.рт. ст., справа: 140/80 мм. рт. ст. ЧСС 70 уд/ мин. Пульс 70.
Дефицит пульса нет.Аускультативно тоны сердца: ясные,
ритмичные, шумов нет.
• Зев гиперемирован. Язык влажный, чистый. Живот: мягкий,
безболезненный. Печень: край печени по краю реберной дуги.
Поверхность - гладкая, ровная, консистенция - мягкоэластичная Селезенка: не увеличена. Стул: регулярный,
оформленный, без патологических примесей.
• Симптом поколачивания: отрицательный с обеих
сторон.Мочеиспускание: свободное, безболезненное.
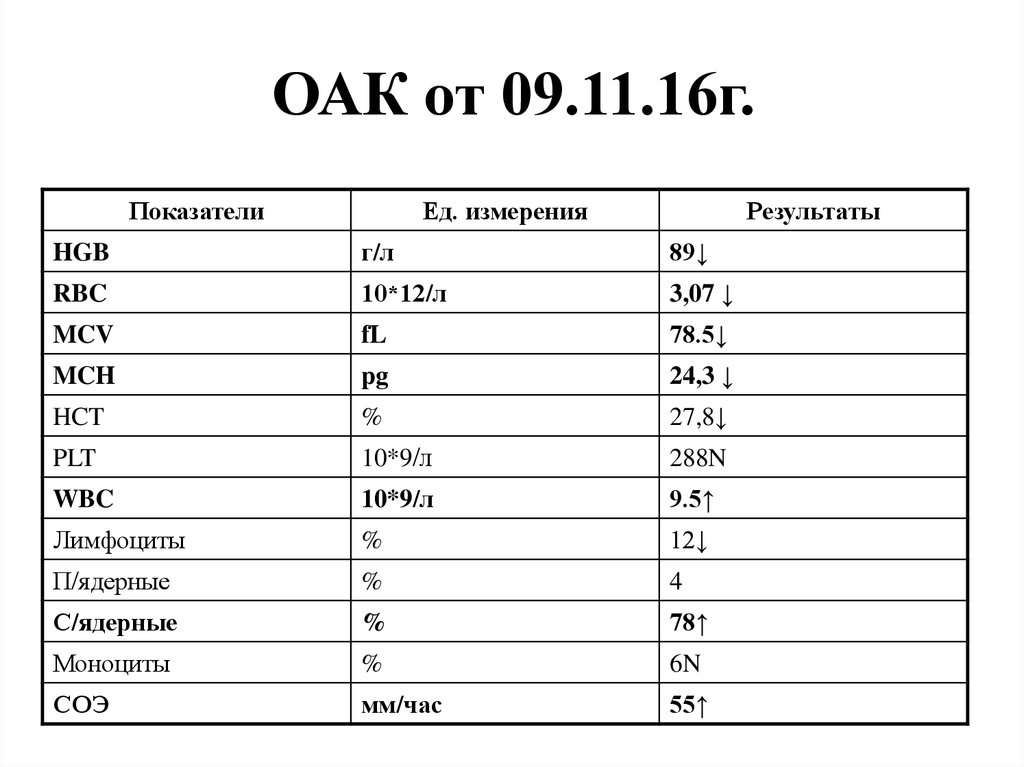
75. ОАК от 09.11.16г.
ПоказателиЕд. измерения
Результаты
HGB
г/л
89↓
RBC
10*12/л
3,07 ↓
MCV
fL
78.5↓
MCH
pg
24,3 ↓
HCT
%
27,8↓
PLT
10*9/л
288N
WBC
10*9/л
9.5↑
Лимфоциты
%
12↓
П/ядерные
%
4
С/ядерные
%
78↑
Моноциты
%
6N
СОЭ
мм/час
55↑
76. БхА крови от 09.11.16г.
ПоказателиЕд. измерения
Результаты
Общий белок
г/л
71,1
Мочевина
ммоль/л
9,1↑
Креатинин
мкмоль/л
83
Глюкоза
Ммоль/л
11,0 ↑
АЛТ
Ед/л
9,6
АСТ
Ед/л
13,0
Общий билирубин
Мкмоль/л
6,20
РФ
Ед/мл
52,6↑
СРБ
Мг/л
36,3↑
Холестерин
Ммоль/л
4,06
АСЛО
Ед/мл
42,0
77. Гликемический профиль
ВремяРезультаты
07:00
5,7
13:00
7,2
17:00
6,6
22:00
11,0
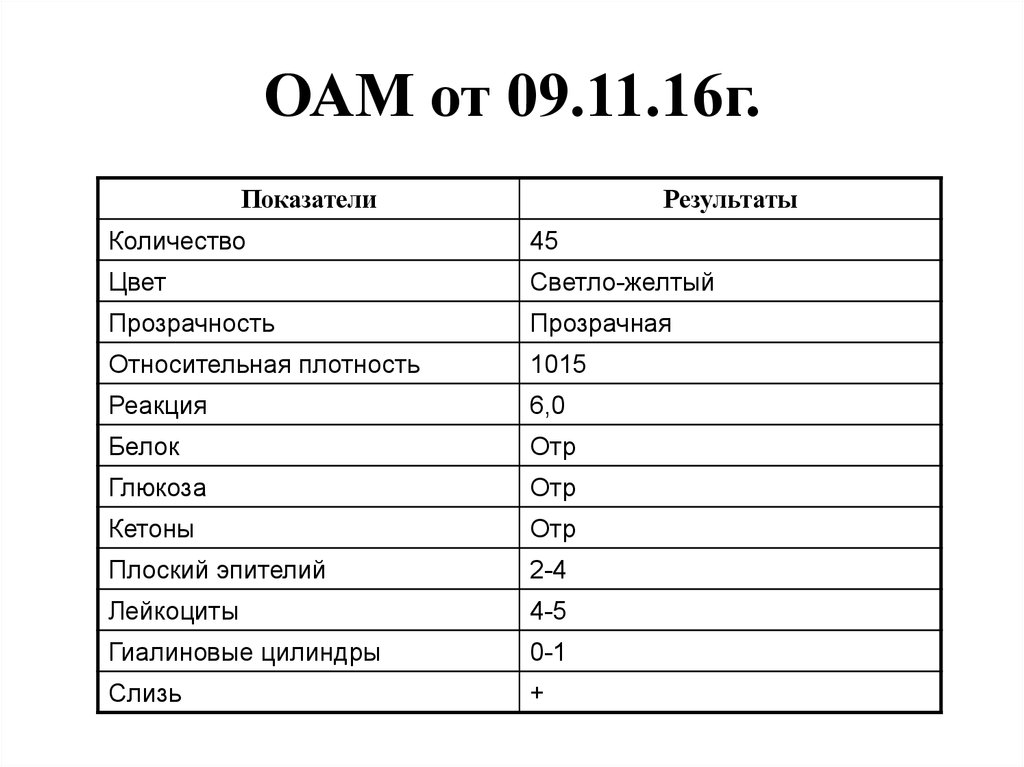
78. ОАМ от 09.11.16г.
ПоказателиРезультаты
Количество
45
Цвет
Светло-желтый
Прозрачность
Прозрачная
Относительная плотность
1015
Реакция
6,0
Белок
Отр
Глюкоза
Отр
Кетоны
Отр
Плоский эпителий
2-4
Лейкоциты
4-5
Гиалиновые цилиндры
0-1
Слизь
+
79. Коагулограмма от 09.11.16
ПоказателиЕд. измерения
Результаты
ПТВ
сек
15
МНО
ед
1,00
Фибриноген
г/л
5
АЧТВ
сек
27,7
80. УЗИ ОБП от 10.11.16г.
Заключение:Гепатоспленомегалия.
Диффузные изменения паренхимы печени.
Свободной жидкости в брюшной полости не
выявлено.
81. Обзорная рентгенография ОГК от 10.11.16г.
Заключение: Рентгенологические признакихронического бронхита.
82. Рентгенография кистей рук от 12.09.13г.
Заключение: Рентген признаки ревматоидного артритамелких суставов кистей рук и лучезапястных суставов
(анкилоз II-III ст.)
Ренгенография коленных суставов от
28.08.14г.
Заключение: суставная щель обеих коленных суставов
значительно сужено заостренный межмыщелковый
возвышенные краевые остеофиты. Субхондриальный
склероз замыкательных пластин суставных концов костей
суставов, костная структура надколенников неоднородна и
остеопорозна.
83.
84. Тотальное эндопротезирование правого тазобедренного сустава имплантом Страйкерэкзетер от 22.05.2015 г.
85. Активность РА
86. Диагноз
Ревматоидный артрит, серопозитивный вариант, медленнопрогрессирующеетечение,высокая
активность,
рентгенологическая стадия 3-4, с висцеральными
проявлениями- ревматоидные узелки, анемия. НФС III-IV.
Рецидивирующий синовит коленных суставов. Состояние
после трансплантации фетальных хондроцитов в коленные
суставы (01.06.2012, 16.09.2013. 26.09.2014 г.). Тотальное
эндопротезирование правого тазобедренного сустава
имплантом
Страйкерэкзетер
от
22.05.2015
г.
Гормонозависимость. Остеопороз. Сахарный диабет 2
типа, субкомпенсированный. Артериальная гипертензия 2,
риск 4. ХСН ФК 1.
87. Диагностические критерии РА.
1. Утренняя скованность2. Артрит 3 или более суставов
3. Артрит суставов кистей
4. Симметричный артрит
5. Ревматоидные узелки
6. РФ
7. Рентгенологические изменения, типичные для РА
88. Лечение
• режим 2, стол 15• Пентоксифиллин 2% 5.0 на физ. растворе
200.0 в/в кап.
• Преднизолон 120 мг на физ. растворе 200.0
в/в кап.
• Омегаст 20 мг по 1 кап 2 раза в день
89. Рекомендации
Необходимо исключить психоэмоциональную нагрузку, уменьшить
пребывание на солнце, запрещенаимунопрофилактика. Регулярная
двигательная активность, комплекс лечебной физкультуры, массаж.
Рекомендуется продукты богатые железами: печень говяжья, язык
говяжий, мясо кролика и индейки, крупа (гречневая, пшено,
ячневая, овсяная), черника, персики, икра осетровых.
С целью профилактики остеопороза: употребление пищи с высоким
содержанием кальция (сыр, творог, миндаль, кунжут, сардины,
капуста, репа, сельдерей и другие) и витамин D (рыбий жир,
яичный желток, сметана, печень, сыр, кунжут); продукты, богатые
цинком, потребность в котором возрастает при остеопорозе почти в
два раза (бобовые, сельдерей, печень, морепродукты, тыквенные
семечки и т.д.).
90.
Методжект 15 мг/ нед (по пятницам), с
последующей коррекцией дозы под
контролем ревматолога по месту
жительства (ОАК+тромбоциты, АСТ, АЛТ
1 раз в 1 месяц, рентгенография ОГК 1 раз
в год).
91.
Контроль переносимости иммуносупрессивной терапии
(Метотрексат): оценка уровня гемоглобина, числа лейкоцитов,
тромбоцитов, креатинина, активности АСТ, АЛТ - 1 раз в месяц
первые 3 месяца затем каждые 3 месяца и при каждом изменении
дозы, рентгенография ОГК 2 раза в год. При уменьшении числа
лейкоцитов менее 2,5х109/л и/или тромбоцитов – менее 100 х 109/л
и повышении концентрации АСТ, АЛТ более чем в 3 раза от
верхней границы нормы, лечение необходимо прекратить до
устранения симптомов токсичности. При присоединении
интеркуррентной инфекции, в т.ч. герпетической – временная
отмена иммуносупрессивных препаратов до исчезновения ее
признаков.
В период приема метотрексата необходимо тщательное
динамическое наблюдение ревматолога, отказаться от употребления
алкогольных напитков, избыточного приема кофеина,
бесконтрольного приема нестероидных противовоспалительных
препаратов. Следует помнить, что метотрексат принимают один раз
в неделю, а ежедневный прием препарата может привести к
смертельным осложнениям. Прекратить прием метотрексата при
проявлении признаков инфекции, кашля, одышки, кровотечения и
обратиться к врачу.
92.
Метипред4 мг по 4 таб утром в 7.00, запивая молоком в
течение 1 месяца с последующей коррекцией дозы
ревматологом по месту жительства.
Фолиевая кислота по 1 таб 2 раза в день в дни
свободные от приема методжекта.
Фуросемид 40 мг 1 таб утром 7 дней.
Альдарон 100 мг 2 таб утром 7 дней.
Кальций-Д3 Никомед по 1 таб х 2 раза в день 6 мес.
Омез 20 мг по 1 капс. на ночь 1 месяц.
Контроль ОАК, АЛТ, АСТ, креатинина, калий, ОАМ
через 7 дней, с последующим осмотром врачаревматолога по месту жительства.
Динамическое наблюдение у ревматолога амбулаторно.







































































 medicine
medicine