Similar presentations:
Догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини
1. Догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини
Лекція-презентаціядля студентів ІV курсу
Сестринська справа
2. Вузлові питання лекції
1.2.
3.
4.
5.
Закриті і відкриті ушкодження черевної порожнини,
класифікація, клінічні ознаки, діагностика.
Синдром гострого живота, перитоніт.
Запальні захворювання очеревини: проривна виразка
шлунка і дванадцятипалої кишки, защемлена грижа,
гострий апендицит, гострий холецистит, гострий
панкреатит, непрохідність кишок.
Особливості діагностики, перша допомога, клінічна
картина, лікування, догляд.
Рентгенографія і лапароскопія в ургентній абдомінальній
хірургії
3. І. Закриті і відкриті ушкодження черевної порожнини, лікування
Закриті:- удари;
- розриви м’язів;
- розриви апоневрозів.
Відкриті:
- проникаючі;
- непроникаючі;
- з ушкодженням внутрішніх органів;
- без ушкодження внутрішніх органів.
За характером ушкодження поділяються на такі типи:
- ізольована травма живота;
- поєднана травма (з ушкодженням інших органів і частин тіла);
- комбінована травма (поєднання механічного ушкодження з термічним,
радіаційним
4.
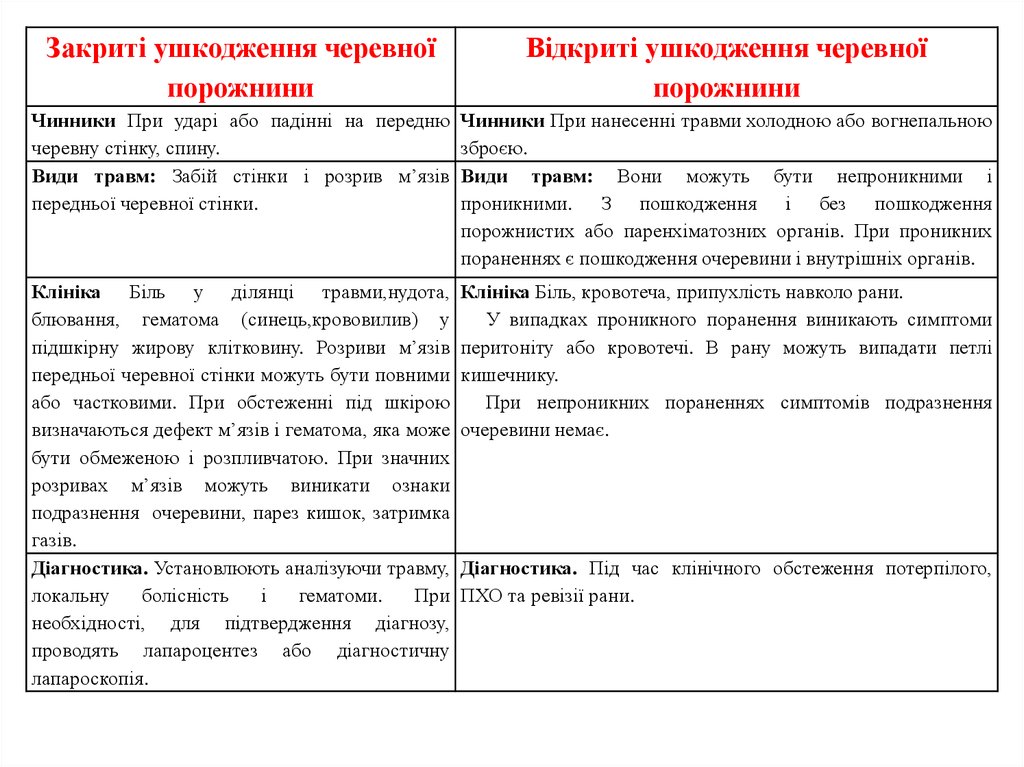
Закриті ушкодження черевноїпорожнини
Відкриті ушкодження черевної
порожнини
Чинники При ударі або падінні на передню
черевну стінку, спину.
Види травм: Забій стінки і розрив м’язів
передньої черевної стінки.
Чинники При нанесенні травми холодною або вогнепальною
зброєю.
Види травм: Вони можуть бути непроникними і
проникними. З пошкодження і без пошкодження
порожнистих або паренхіматозних органів. При проникних
пораненнях є пошкодження очеревини і внутрішніх органів.
Клініка Біль у ділянці травми,нудота,
блювання, гематома (синець,крововилив) у
підшкірну жирову клітковину. Розриви м’язів
передньої черевної стінки можуть бути повними
або частковими. При обстеженні під шкірою
визначаються дефект м’язів і гематома, яка може
бути обмеженою і розпливчатою. При значних
розривах м’язів можуть виникати ознаки
подразнення очеревини, парез кишок, затримка
газів.
Діагностика. Установлюють аналізуючи травму,
локальну
болісність
і
гематоми.
При
необхідності, для підтвердження діагнозу,
проводять лапароцентез або діагностичну
лапароскопія.
Клініка Біль, кровотеча, припухлість навколо рани.
У випадках проникного поранення виникають симптоми
перитоніту або кровотечі. В рану можуть випадати петлі
кишечнику.
При непроникних пораненнях симптомів подразнення
очеревини немає.
Діагностика. Під час клінічного обстеження потерпілого,
ПХО та ревізії рани.
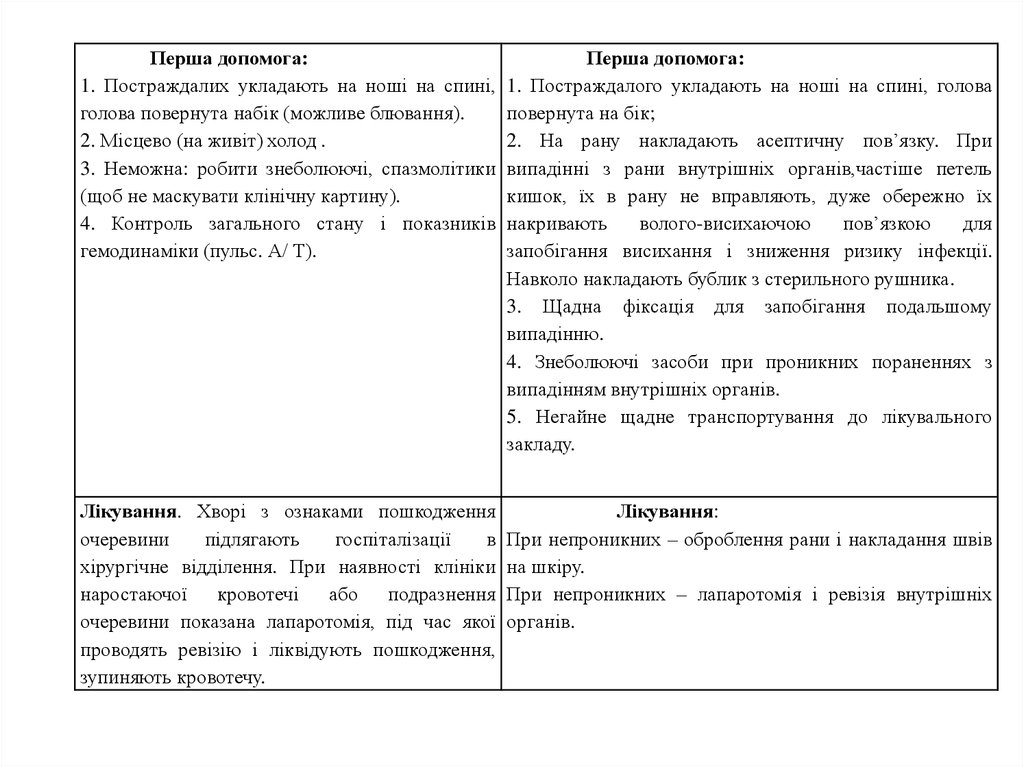
5.
Перша допомога:1. Постраждалих укладають на ноші на спині,
голова повернута набік (можливе блювання).
2. Місцево (на живіт) холод .
3. Неможна: робити знеболюючі, спазмолітики
(щоб не маскувати клінічну картину).
4. Контроль загального стану і показників
гемодинаміки (пульс. А/ Т).
Перша допомога:
1. Постраждалого укладають на ноші на спині, голова
повернута на бік;
2. На рану накладають асептичну пов’язку. При
випадінні з рани внутрішніх органів,частіше петель
кишок, їх в рану не вправляють, дуже обережно їх
накривають
волого-висихаючою
пов’язкою
для
запобігання висихання і зниження ризику інфекції.
Навколо накладають бублик з стерильного рушника.
3. Щадна фіксація для запобігання подальшому
випадінню.
4. Знеболюючі засоби при проникних пораненнях з
випадінням внутрішніх органів.
5. Негайне щадне транспортування до лікувального
закладу.
Лікування. Хворі з ознаками пошкодження
очеревини
підлягають
госпіталізації
в
хірургічне відділення. При наявності клініки
наростаючої
кровотечі
або
подразнення
очеревини показана лапаротомія, під час якої
проводять ревізію і ліквідують пошкодження,
зупиняють кровотечу.
Лікування:
При непроникних – оброблення рани і накладання швів
на шкіру.
При непроникних – лапаротомія і ревізія внутрішніх
органів.
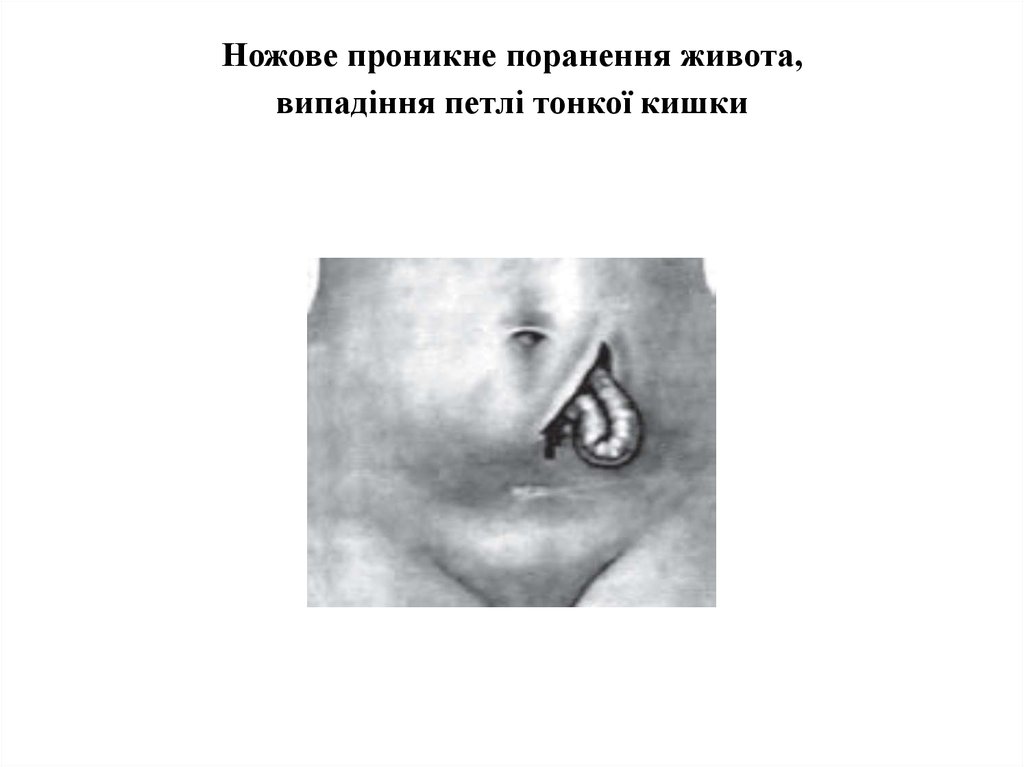
6. Ножове проникне поранення живота, випадіння петлі тонкої кишки
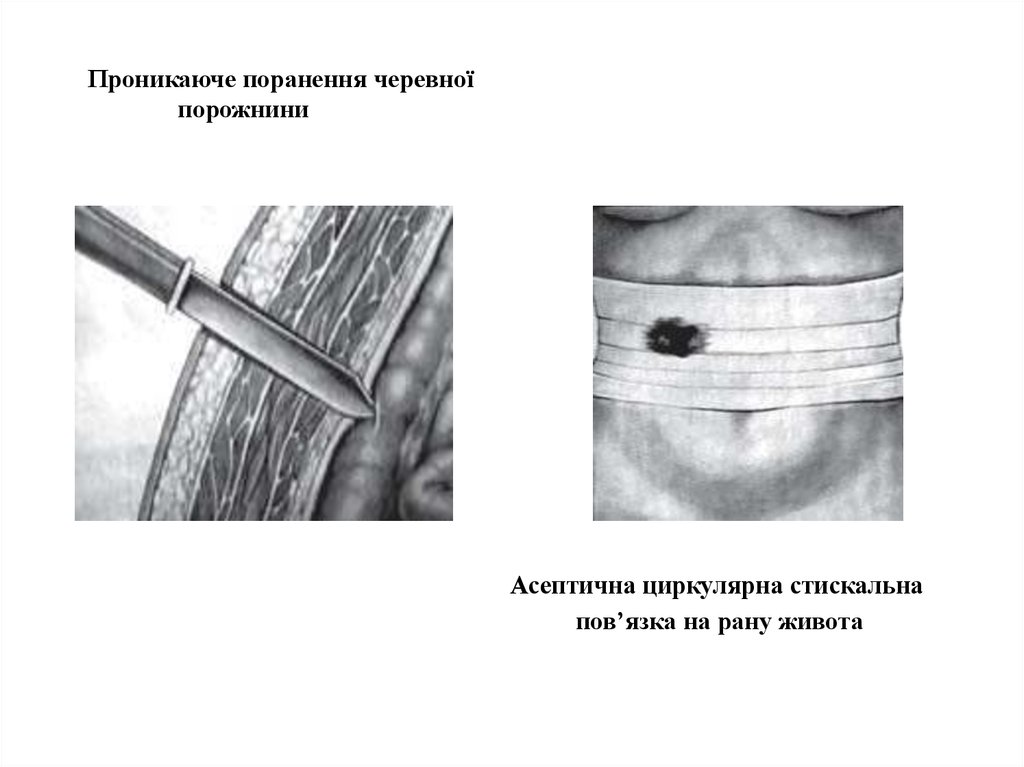
7. Проникаюче поранення черевної порожнини
Асептична циркулярна стискальнапов’язка на рану живота
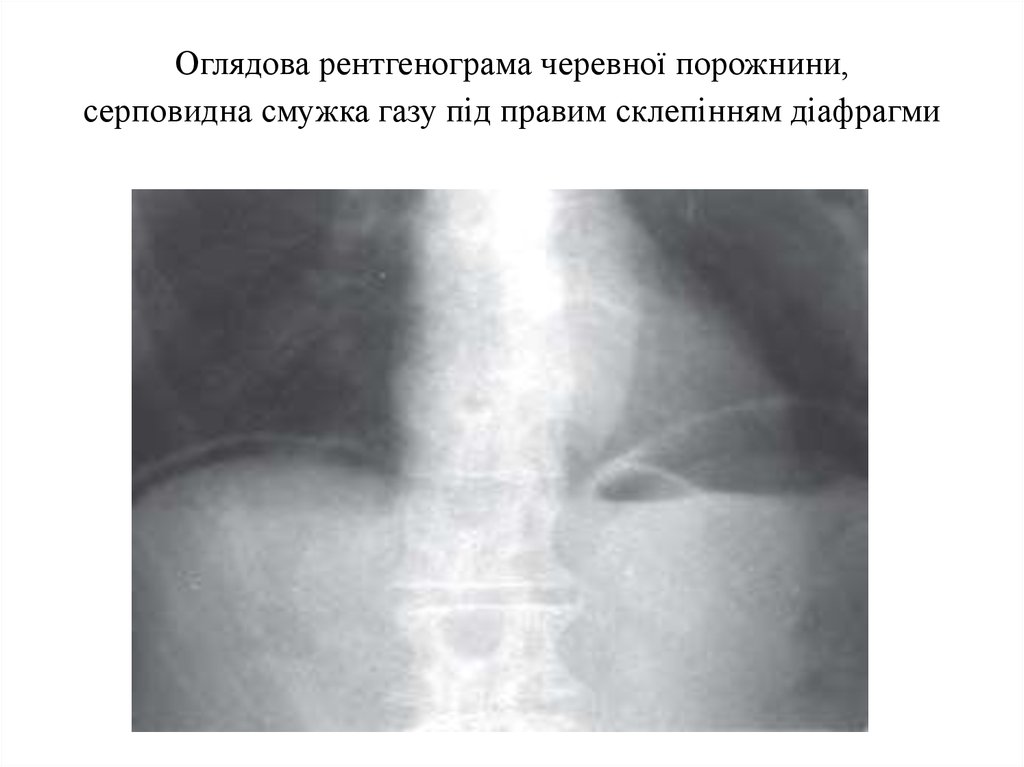
8. Оглядова рентгенограма черевної порожнини, серповидна смужка газу під правим склепінням діафрагми
Оглядова рентгенограма черевної порожнини,серповидна смужка газу під правим склепінням діафрагми
9. Травми живота з пошкодженнями органів черевної порожнини.
Травми живота з пошкодженнямиорганів черевної порожнини
.
При розривах паренхіматозних
органів
При розриві порожнистих органів
печінки,селезінки
Клініка. Сильний біль в правому підребер’ї (
при ушк печінки), в лівому підребер’ї ( при
ушкодженні селезінки). Виникає картина
гострої крововтрати: слабкість, запаморочен ня,
загальмованість,
різка
блідість
шкіряних
покровів, пульс прискорений слабкого наповнення, А/Т різко знижується. У тяжких випадках розвивається картина колапсу із втратою
притомності.
При ушкодженні печінки хворі
лежать на правому боці або знаходяться у
вимушеному напівсидячому положенні –
симптом «ваньки-встаньки».
шлунка, кишки
Клініка. Розлитий біль, напруження
м’язів черевної стінки, позитивний симптом
Щоткіна - Блюмберга; З’являються ознаки
інтоксикації: блідість шкірних покривів,
сухість язика, тахікардія, загострені риси
обличчя.
10.
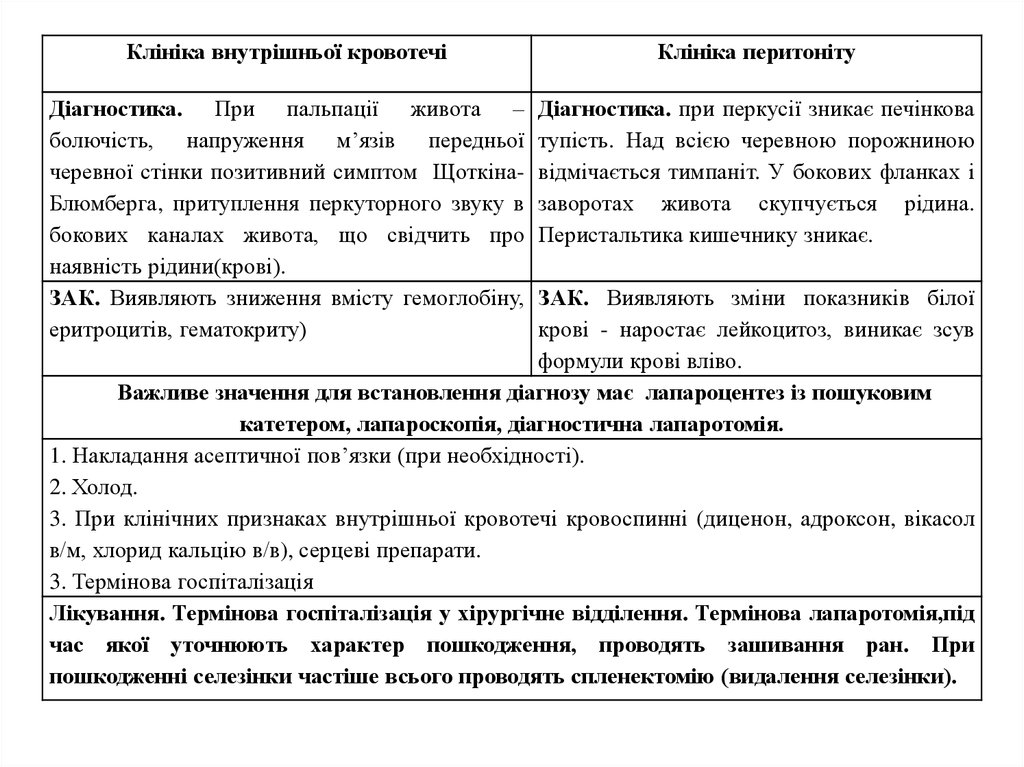
Клініка внутрішньої кровотечіКлініка перитоніту
Діагностика. При пальпації живота –
болючість, напруження м’язів передньої
черевної стінки позитивний симптом ЩоткінаБлюмберга, притуплення перкуторного звуку в
бокових каналах живота, що свідчить про
наявність рідини(крові).
ЗАК. Виявляють зниження вмісту гемоглобіну,
еритроцитів, гематокриту)
Діагностика. при перкусії зникає печінкова
тупість. Над всією черевною порожниною
відмічається тимпаніт. У бокових фланках і
заворотах живота скупчується рідина.
Перистальтика кишечнику зникає.
ЗАК. Виявляють зміни показників білої
крові - наростає лейкоцитоз, виникає зсув
формули крові вліво.
Важливе значення для встановлення діагнозу має лапароцентез із пошуковим
катетером, лапароскопія, діагностична лапаротомія.
1. Накладання асептичної пов’язки (при необхідності).
2. Холод.
3. При клінічних признаках внутрішньої кровотечі кровоспинні (диценон, адроксон, вікасол
в/м, хлорид кальцію в/в), серцеві препарати.
3. Термінова госпіталізація
Лікування. Термінова госпіталізація у хірургічне відділення. Термінова лапаротомія,під
час якої уточнюють характер пошкодження, проводять зашивання ран. При
пошкодженні селезінки частіше всього проводять спленектомію (видалення селезінки).
11. ІІ. Синдром гострого живота, перитоніт
ГОСТРИЙ ЖИВІТ — один із найбільш узагальнених клінічних синдромів, які зумовлені гостримихірургічними захворюваннями або травмою органів черевної порожнини, при яких виявляються симптомами
запалення очеревини і перитоніту. Це не діагноз, а сигнал до невідкладної госпіталізації!
Чинники
1)гострий апендицит, гострий холецистит, гострий панкреатит;
2)проривна виразка шлунка або дванадцятипалої кишки, прободіння раку шлунка або кишок;
3)гостра непрохідність кишок, тромбози та емболії судин брижі;
4)закриті ушкодження органів черевної порожнини.
Клінічна
Раптове виникнення постійного або періодичного болю в животі або в окремих його частинах.
картина
Нудота, блювання.
Затримка газів і випорожнень.
Напруження м’язів передньої черевної стінки – «дошкоподібний живіт».
Позитивний симптом «Щоткіна-Блюмберга».
Сухість у роті, тахікардія.
У крові лейкоцитоз із зрушенням формули вліво, збільшення ШОЄ
Надання
1. Невідкладна госпіталізація.
першої
2.Утримання хворого в горизонтальному положенні, голова повернута набік (може бути блювання).
допомоги. 3. Холод на живіт.
4. Забороняється вводити хворому знеболюючі і спазмолітині препарати,антибіотики, давати
послаблю вальні засоби і робити клізми.
5. Хворому забороняється їсти, пити.
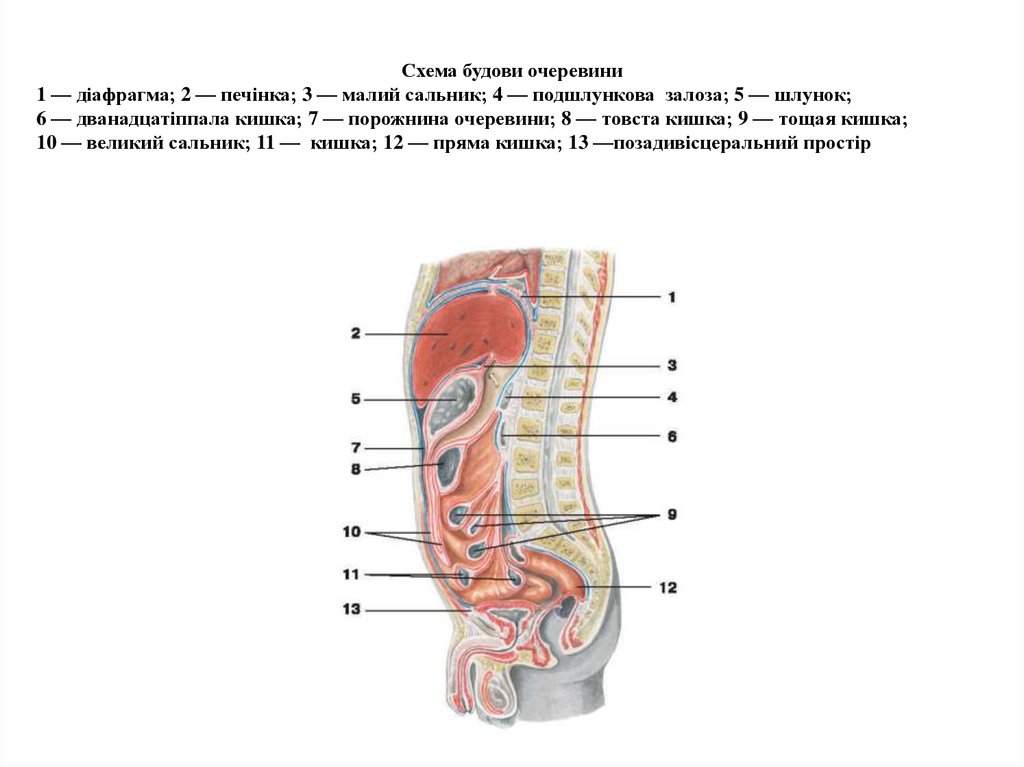
12. Схема будови очеревини 1 — діафрагма; 2 — печінка; 3 — малий сальник; 4 — подшлункова залоза; 5 — шлунок;
Схема будови очеревини1 — діафрагма; 2 — печінка; 3 — малий сальник; 4 — подшлункова залоза; 5 — шлунок;
6 — дванадцатіппала кишка; 7 — порожнина очеревини; 8 — товста кишка; 9 — тощая кишка;
10 — великий сальник; 11 — кишка; 12 — пряма кишка; 13 —позадивісцеральний простір
13. Будова очеревини
Очеревина покриває органи черевної порожнини,вона має паріетальний і вісцеральний листки.
Вісцеральний листок переходить у паріетальний, який
вистилає стінки порожнини. Таким чином утворюється мішок, обидва листки якого тісно прилягають один до
одного, обмежуючи вузьку серозну порожнину
очеревини. У жінок порожнина очеревини відкрита,
сполучається із зовнішнім середовищем через маткові
труби, порожнину матки і піхву. У чоловіків порожнина
очеревини замкнена. У місцях переходу очеревини із
стінок черевної порожнини на орган і з одних органів на
інші утворюються складки - брижі, зв'язки, сальники.
14. Перитоніт - це гостре запалення очеревини
ПричиниПроникнення в черевну порожнину патогенних мікробів або потрапляння
панкреатичного соку, шлункового та кишкового вмісту, крові.
сечі, жовчі,
Класифікаці 1. За клінічним перебігом – гострий і хронічний;
я перитоніту. 2. За етіологією:
- первинний – гематогений, лімфогений, крептогенний (невідомої етіології);
- вторинний – запальний (гострий апендицит,
холецистит, панкреатит), перфоративний (проривна виразка шлунку і 12-палої кишки),
післяопераційний, посттравматичний, некротичний.
3. За поширенням – місцевий (обмежений), дифузний (розлитий), загальний.
4. За характером – серозний, серозно-гнійний,гнійний, фіброзно-гнійний, геморагічний.
5. За мікрофлорою – стафілокок,стрептокок,кишкова паличка, протей, анаеробна інфекція.
6. За перебігом (часом від початку захворювання) до 6, 12, 24, 48, 72 год.
Стадії
перитоніту
Клініка
стадія
1. Початкова (реактивна) – до 24 год., при перфорації – до 12 год.
2. Токсична – 24-48 год., при перфорації після 12 до 24 год.
3. Термінальна (заключна) – близько 72 год., при перфорації після 24 год.
І Максимально виражені місцеві симптоми: різкий біль і напруження м’язів живота , нудота,
блювання, загальна слабкість. При огляді шкірні покрови бліді, язик сухий обкладений білим
нальотом, температура тіла +38*С.,пульс до 120 в хв.., А/Т підвищується. Симптом ЩоткінаБлюмберга позитивний, перистальтика кишечнику послаблена.
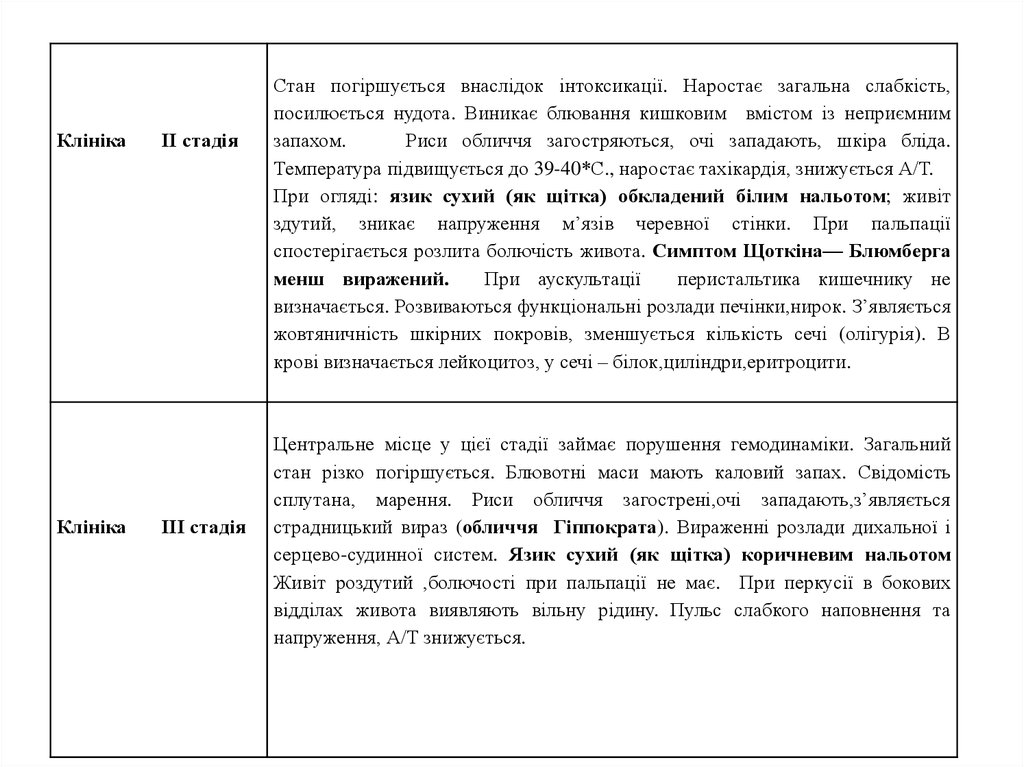
15.
КлінікаКлініка
ІІ стадія
ІІІ стадія
Стан погіршується внаслідок інтоксикації. Наростає загальна слабкість,
посилюється нудота. Виникає блювання кишковим вмістом із неприємним
запахом.
Риси обличчя загостряються, очі западають, шкіра бліда.
Температура підвищується до 39-40*С., наростає тахікардія, знижується А/Т.
При огляді: язик сухий (як щітка) обкладений білим нальотом; живіт
здутий, зникає напруження м’язів черевної стінки. При пальпації
спостерігається розлита болючість живота. Симптом Щоткіна— Блюмберга
менш виражений.
При аускультації
перистальтика кишечнику не
визначається. Розвиваються функціональні розлади печінки,нирок. З’являється
жовтяничність шкірних покровів, зменшується кількість сечі (олігурія). В
крові визначається лейкоцитоз, у сечі – білок,циліндри,еритроцити.
Центральне місце у цієї стадії займає порушення гемодинаміки. Загальний
стан різко погіршується. Блювотні маси мають каловий запах. Свідомість
сплутана, марення. Риси обличчя загострені,очі западають,з’являється
страдницький вираз (обличчя Гіппократа). Вираженні розлади дихальної і
серцево-судинної систем. Язик сухий (як щітка) коричневим нальотом
Живіт роздутий ,болючості при пальпації не має. При перкусії в бокових
відділах живота виявляють вільну рідину. Пульс слабкого наповнення та
напруження, А/Т знижується.
16.
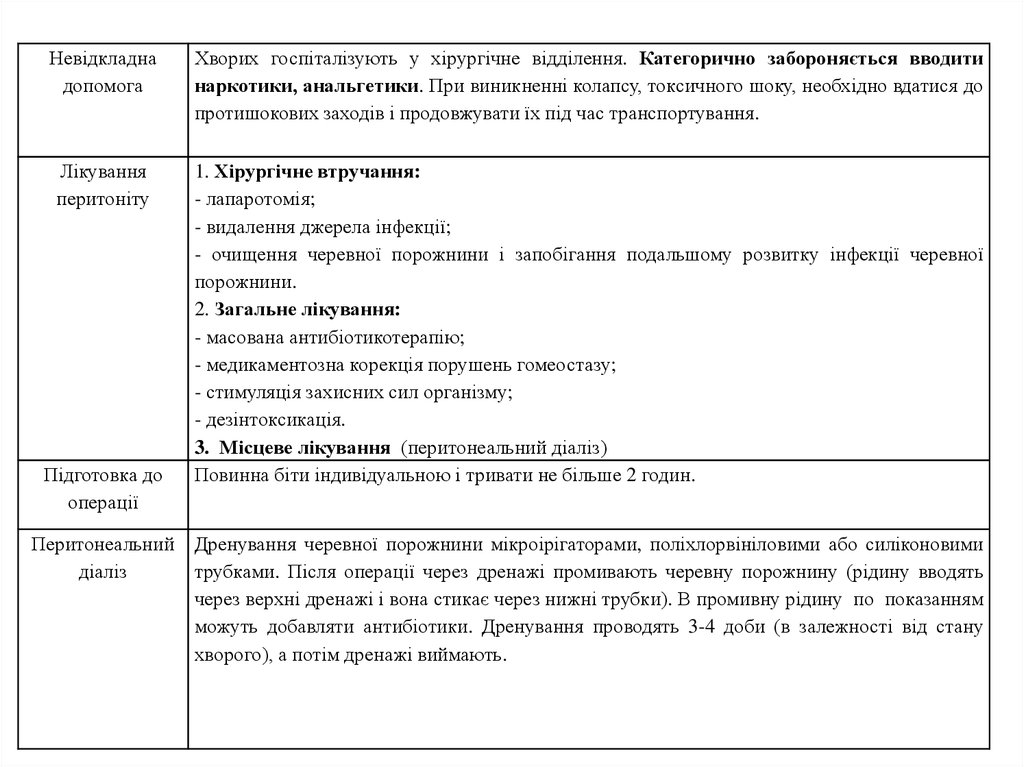
Невідкладнадопомога
Хворих госпіталізують у хірургічне відділення. Категорично забороняється вводити
наркотики, анальгетики. При виникненні колапсу, токсичного шоку, необхідно вдатися до
протишокових заходів і продовжувати їх під час транспортування.
Лікування
перитоніту
1. Хірургічне втручання:
- лапаротомія;
- видалення джерела інфекції;
- очищення черевної порожнини і запобігання подальшому розвитку інфекції черевної
порожнини.
2. Загальне лікування:
- масована антибіотикотерапію;
- медикаментозна корекція порушень гомеостазу;
- стимуляція захисних сил організму;
- дезінтоксикація.
3. Місцеве лікування (перитонеальний діаліз)
Повинна біти індивідуальною і тривати не більше 2 годин.
Підготовка до
операції
Перитонеальний Дренування черевної порожнини мікроірігаторами, поліхлорвініловими або силіконовими
діаліз
трубками. Після операції через дренажі промивають черевну порожнину (рідину вводять
через верхні дренажі і вона стикає через нижні трубки). В промивну рідину по показанням
можуть добавляти антибіотики. Дренування проводять 3-4 доби (в залежності від стану
хворого), а потім дренажі виймають.
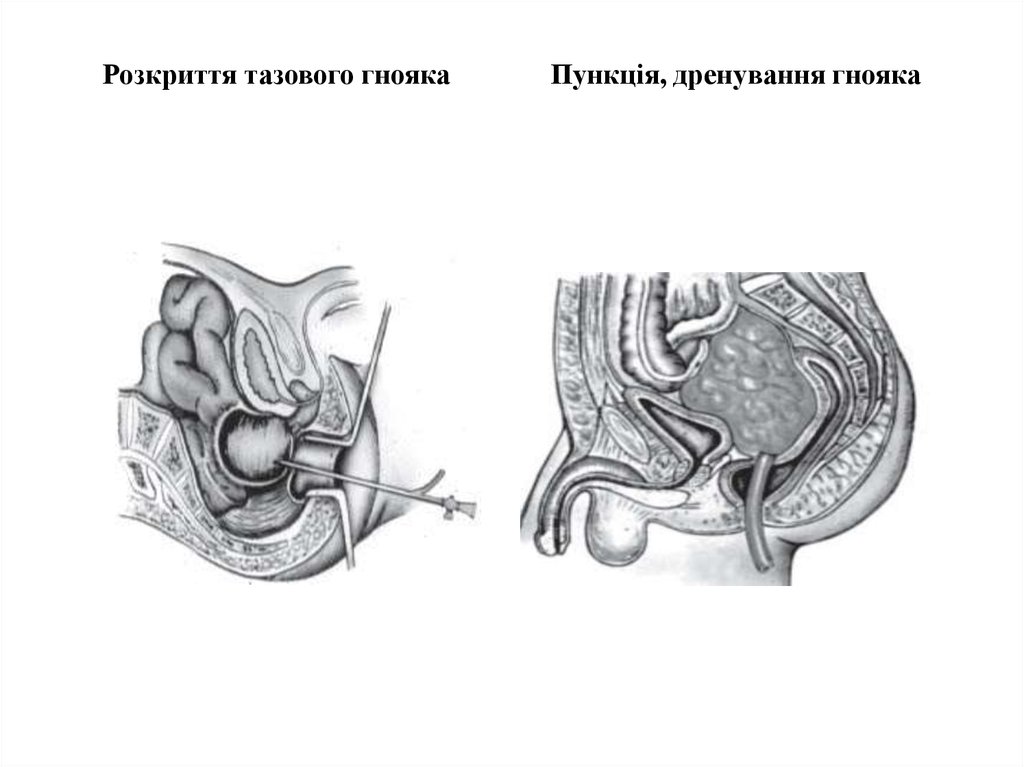
17. Розкриття тазового гнояка Пункція, дренування гнояка
18.
ІІІ. Запальні захворювання очеревини:проривна виразка шлунка і
дванадцятипалої кишки, защемлена
грижа, гострий апендицит, гострий
холецистит, гострий панкреатит,
непрохідність кишок.
19.
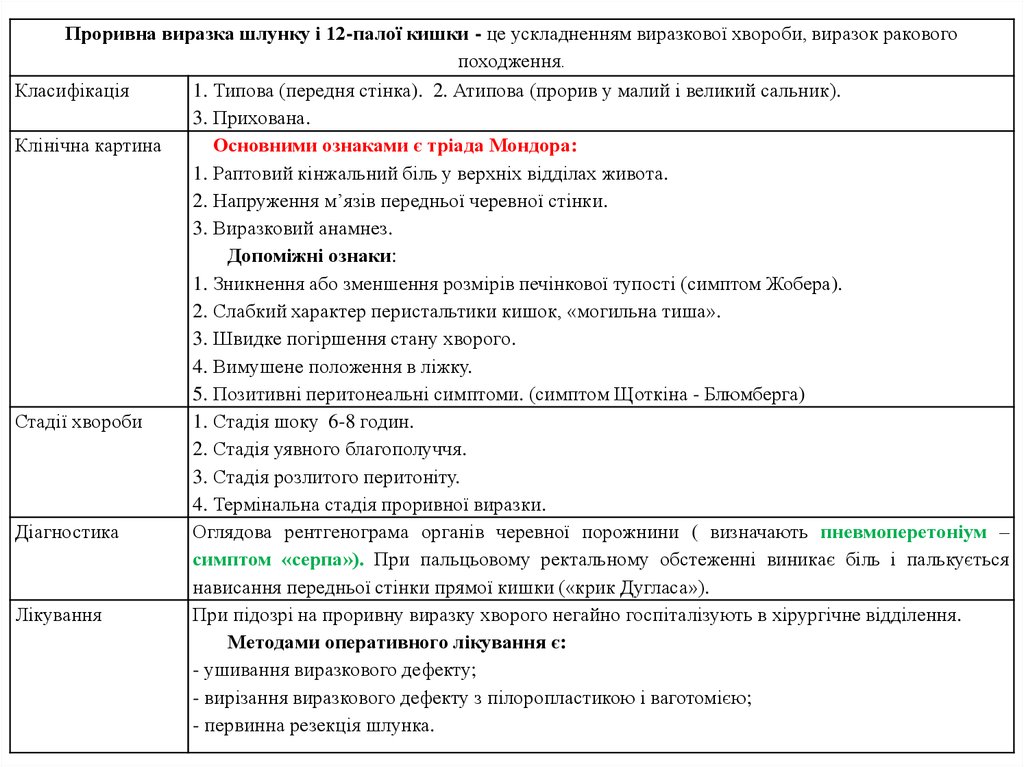
Проривна виразка шлунку і 12-палої кишки - це ускладненням виразкової хвороби, виразок раковогопоходження.
Класифікація
1. Типова (передня стінка). 2. Атипова (прорив у малий і великий сальник).
3. Прихована.
Клінічна картина
Основними ознаками є тріада Мондора:
1. Раптовий кінжальний біль у верхніх відділах живота.
2. Напруження м’язів передньої черевної стінки.
3. Виразковий анамнез.
Допоміжні ознаки:
1. Зникнення або зменшення розмірів печінкової тупості (симптом Жобера).
2. Слабкий характер перистальтики кишок, «могильна тиша».
3. Швидке погіршення стану хворого.
4. Вимушене положення в ліжку.
5. Позитивні перитонеальні симптоми. (симптом Щоткіна - Блюмберга)
Стадії хвороби
1. Стадія шоку 6-8 годин.
2. Стадія уявного благополуччя.
3. Стадія розлитого перитоніту.
4. Термінальна стадія проривної виразки.
Діагностика
Оглядова рентгенограма органів черевної порожнини ( визначають пневмоперетоніум –
симптом «серпа»). При пальцьовому ректальному обстеженні виникає біль і палькується
нависання передньої стінки прямої кишки («крик Дугласа»).
Лікування
При підозрі на проривну виразку хворого негайно госпіталізують в хірургічне відділення.
Методами оперативного лікування є:
- ушивання виразкового дефекту;
- вирізання виразкового дефекту з пілоропластикою і ваготомією;
- первинна резекція шлунка.
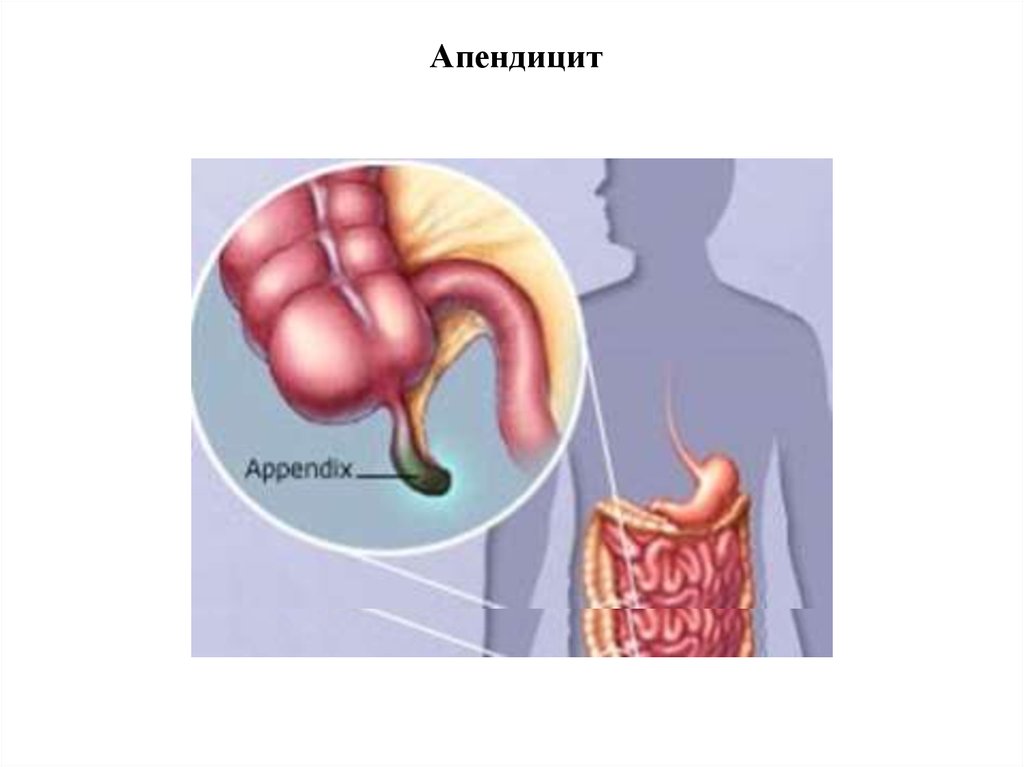
20. Апендицит - це запалення червоподібного відростку, відноситься до найпоширеніших захворювань органів черевної порожнини
21. Апендицит
22.
ЧинникиОсновними
факторами, що
сприяють
виникненню
апендициту
Причиною розвитку захворювання є кишкова мікрофлора( кишкова паличка, стрептокок, стафілокок), яка
потрапляє у просвіт відростка або заноситься туди гематогенним або лімфогенним шляхом.
1) калові камінці в червоподібному відростку;
2) атонію кишечнику;
3) тромбоз судин і гангрену стінки відростка;
4) зміну реактивності організму.
5) анатомічні особливості кровопостачання червоподібного відростка, будова брижі,
6) гельмінти.
Класифікація
1.Гострий
2. Хронічний.
Гострий апендицит поділяється на:
- апендикулярна колька;
- гострий катаральний;
- деструктивний: флегмонозний, гангренозний, перфоративний.
Ускладнення
- апендикулярний інфільтрат, абсцес;
гострого апендициту - кровотеча з культі;
- розлитий перитоніт; - сепсис.
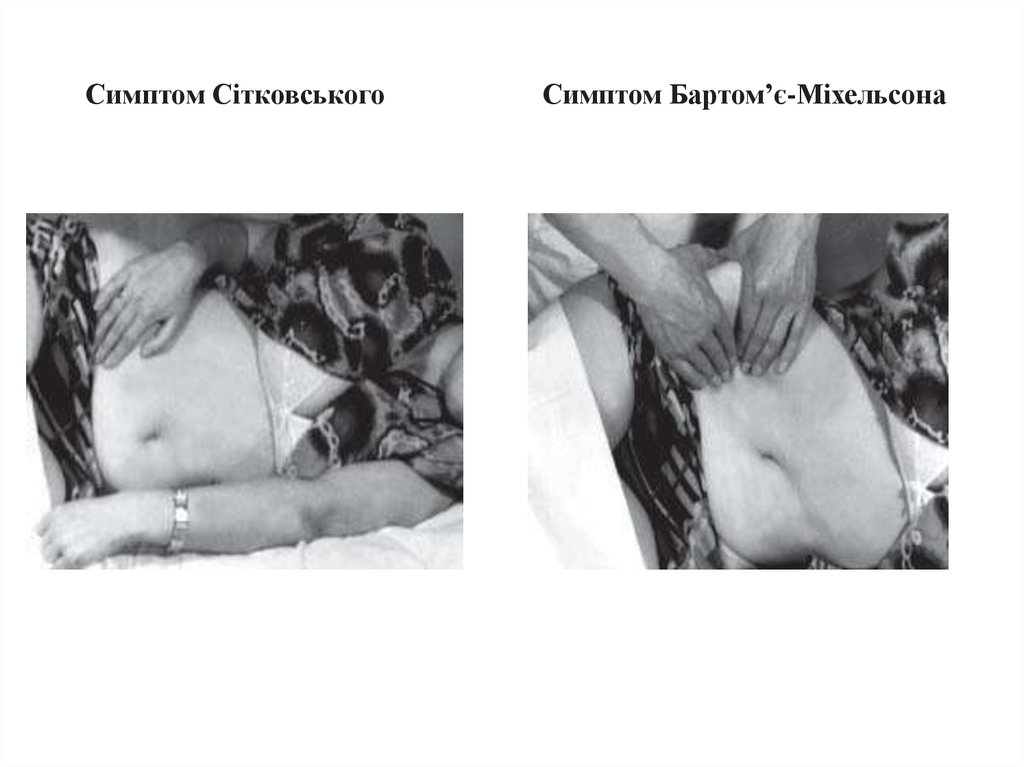
Основні характерні - симптом Кохера-Волковича – біль в епігастрії ,яка з часом переміщується в праву здухвинну ділянку;
симптоми.
- симптом Ситковського – посилення болю при положенні хворого на лівому боці;
- симптом Бартом'є-Міхельсона – посилення болю при пальпації в правій здухвинній ділянці в положенні
хворого на лівому боці;
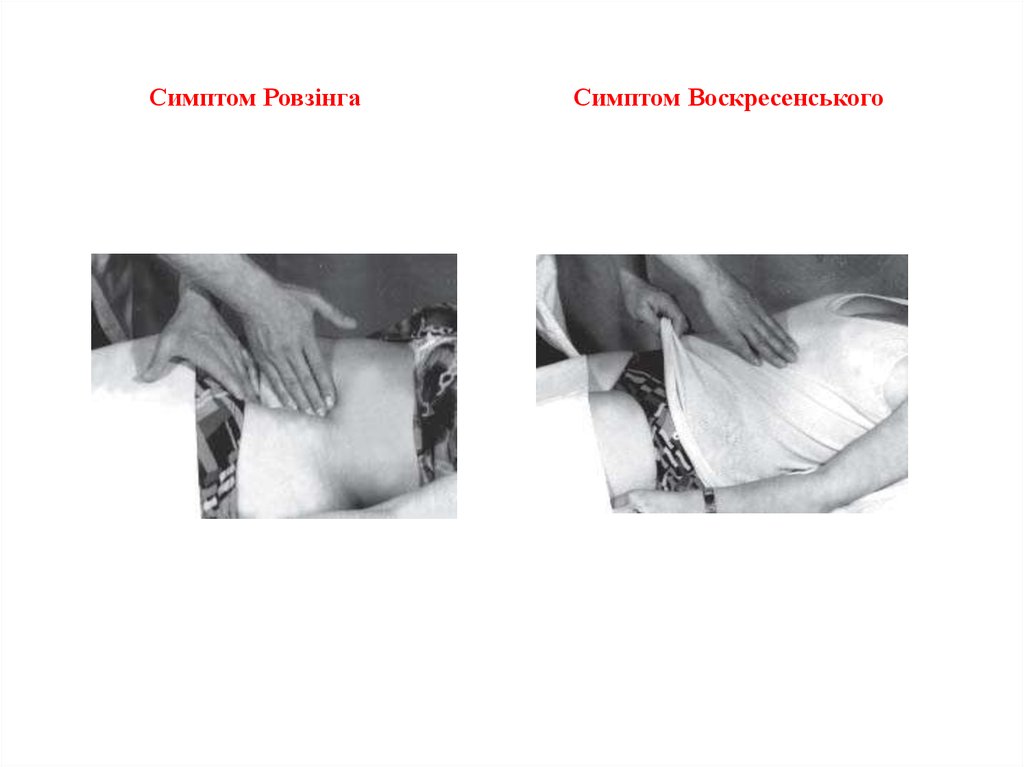
- симптом Ровзінга – біль у правій здухвинній ділянці при поштовхувані зліва;
- симптом Воскресенського – симптом сорочки.
Клінічна картина
- біль в епігастральній ділянці і її подальше переміщення в праву здухвинну ділянку (через 4-6 годин);
гострого апендициту - нудота,блювання;
- підвищення температури 37,3-37,5;
- загальна слабкість, нездужання.
Хронічний
Найчастіше розвивається після нападу гострого. У хворих виникає постійний ниючий біль і неприємні
апендициту
відчуття у правій здухвинній ділянці, які особливо підсилюються після фізичного навантаження. Виникає
періодично нудота, блювання, втрата апетиту. Виникає болючість у правій здухвинній ділянці при пальпації.
Лікування
Оперативне – апендектомія.
23. Симптом Сітковського Симптом Бартом’є-Міхельсона
24. Симптом Ровзінга Симптом Воскресенського
25. Дренування черевної порожнини після деструктивного апендициту
26.
Гострий холецистит - це запалення жовчного міхура.Класифікація.
Ускладнення
гострого
холециститу.
Клінічна картина
захворювання.
Безкам'яний катаральний, флегмонозний, гангренозний, перфоративний;
Кам’яний (калькульозний)
- водянка жовчного міхура;- емпієма;
- перфорація міхура і розвиток перитоніту;
- жовтяниця;.- панкреатит.
Починається гостро, як правило, при порушенні дієти. Виникає різкий біль у правому підребер’ї з іррадіацією в
праву ключицю, лопатку і в спину. У хворих виявляється гіркота у роті, нудота, блювання, загальна слабкість,
температура тіла підвищується. При огляді – істеричність склер, жовтяничність шкірних покровів.
Симптоми,
1. Симптом Ортнера – болючість при перкусії в ділянці правої реберної дуги,внаслідок втягнення в запальний
характерні
для процес печінки.
гострого
2. Симптом Мерфі – посилення болю при натискуванні
холециститу.
на передню черевну стінку у проекції жовчного міхура
під час глибокого вдиху.
3. Симптом Кера – посилення болю при пальпації в ділянці розміщення жовчного міхура.
4. Симптом Георгієвського-Мюсі (френікус-симптом) –при натискуванні різкій біль між ніжками правого
груднино-ключично-соскоподібного м’яза.
Методи
УЗИ (у 90-95% хворих виявляють конкременти, збільшений жовчний міхур; оглядова рентгенограма.
діагностики.
При лабораторному дослідженні в загальному аналізі крові виявляють лейкоцитоз, зменшення кількості
еритроцитів, підвищену ШОЄ При біохімічному дослідженні крові може бути збільшений білірубін.
Принципи
1. Госпіталізація в хірургічне відділення. Постільний режим, холод місцево, голодування.
лікування.
2. Для знеболювання застосовують:
- анальгетики – анальгін, баралгін, промедол;
- спазмолітики – атропін, еуфілін, платифілін, папаверин;
- антигістамінні препарати: димедрол, супрастин.
3. Протизапальна терапія: антибіотики, сульфаніламідні препарати, кортикостероїди.
4. Дезінтоксикаційна терапія – глюкоза + інсулін, розчин Рінгера, вітаміни групи В, вітамін Е , форсований діурез.
5. Оперативне лікування проводять при деструктивній і ускладненій формах холециститу: лапаротомічна або
лапароскопічна холецистектомія.
27. Гострий панкреатит - запалення підшлункової залози, яке супроводжується активацією її ферментів з подальшим самопереварюванням
тканиниОсновні
причини
панкреатиту :
Класифікація
гострого
панкреатиту.
Клінічні
ознаки
гострого
панкреатиту.
- особливості анатомічної будови залози; - зловживання алкоголем, жирною та гострою їжею;
- захворювання жовчних шляхів; - інфікування проток і тканини залози;
- травми підшлункової залози; - автоімунні процеси в організмі.
Гострий панкреатит поділяється:
1.За морфологічними змінами:
- набряковий (серозний, серозно-геморагічний);
- некротичний (геморагічний, жировий, змішаний);
- гнійний (первинно-гнійний, вторинно-гнійний, загострення вторин гнійного панкреатиту).
2. За ступенем тяжкості:
- легкого ступеня; - середнього; - тяжкого; - надзвичайно тяжкого (блискавичного).
3. За клінічним перебігом:
- прогресуючий;
- регресуючий;
- рецидивний.
4. За наявністю ускладнень:
- із місцевими ускладненнями;
- із внутрішньочеревними;
- із ускладненнями других органів і систем.
- сильний оперізуючий біль у верхній половині живота, який поширюється на поперекову
ділянку,ліву половину грудної клітки;
- диспепсичні розлади – нудота, багаторазове блювання, що не приносить полегшення;
- гемодінамічні порушення (тахікардія, аритмія, зниження А/Д).
28.
Основнісимптоми
- симптом Мондора – фіолетові плями на обличчі та тулубі (ознаки капіляротоксикозу);
- симптом Кера – біль і напруження черевної стінки на 6-7 см. вище пупка;
- симптом Мейо-Робсона – біль при пальпації в лівому реберно – хребтово - діафрагмальному куті;
- симптом Воскресенського – відсутність пульсації черевної аорти
Періоди у
клініці
гострого
панкреатиту
1-період – панкреатичних порушень і панкреатичного шоку. З 2-3 дня починаються порушення
центральної гемодинаміки через зменшення О Ц.К. і порушення мікроциркуляціїї.
2-період – недостатності паренхіматозних органів. На 3-7 починається порушення органів і систем,
ознаки серцево-судинної, печінкової і ниркової недостатності, наростає порушення дихання.
3-період – пост некротичних дистрофічних і гнійних ускладнень. Починається через 1-2 тижня,
з’являються дегенеративні зміни, парапанкреатичні інфільтрати, кісти.
Діагностика 1.Лабораторне дослідження - кров на амілазу, сеча на діастазу;
панкреатиту 2. У.З.Д. підшлункової залози; 3. Комп’ютерна томографія; 4. Сцинтиграфія; 5. Пункційна біопсія
Принципи
лікування.
Госпіталізація хворого. Лікування консервативне і оперативне.
1. Консервативне:
- спокій, голодування 4-5 днів, місцево холод для пригнічення функції залози, боротьба з болем:
анальгетики, спазмолітики;
- усунення ферментної токсемії: трасилол, контрикал;
- дезінтоксикаційна терапія;
- антибіотикотерапію; - десенсибілізувальна терапія.
2. Оперативне.
- погіршення стану;
- відсутність позитивної динаміки від консервативного лікування через 24-48 годин;
- симптоми перитоніту і деструктивного панкреатиту.
Проводиться лапаротомія з оглядом черевної порожнини, дренування довкола підшлункової залози,
інколи резекція хвоста і тіла залози.
29. Кишкова непрохідність
Кишкова непрохідність - повне або часткове порушенняпроходження вмісту по кишковому тракту. Займає третє місце
серед гострих захворювань живота. Післяопераційна летальність
становить6-8%.
Основними причинами кишкової непрохідності можуть бути:
1) спайки черевної порожнини після травм, поранень,
перенесених операцій та запальних захворювань органів черевної
порожнини і таза;
2) довга брижа тонкої або товстої кишок, що зумовлює підвищену
їх рухливість;
3) пухлини черевної порожнини і заочеревинного простору.
30.
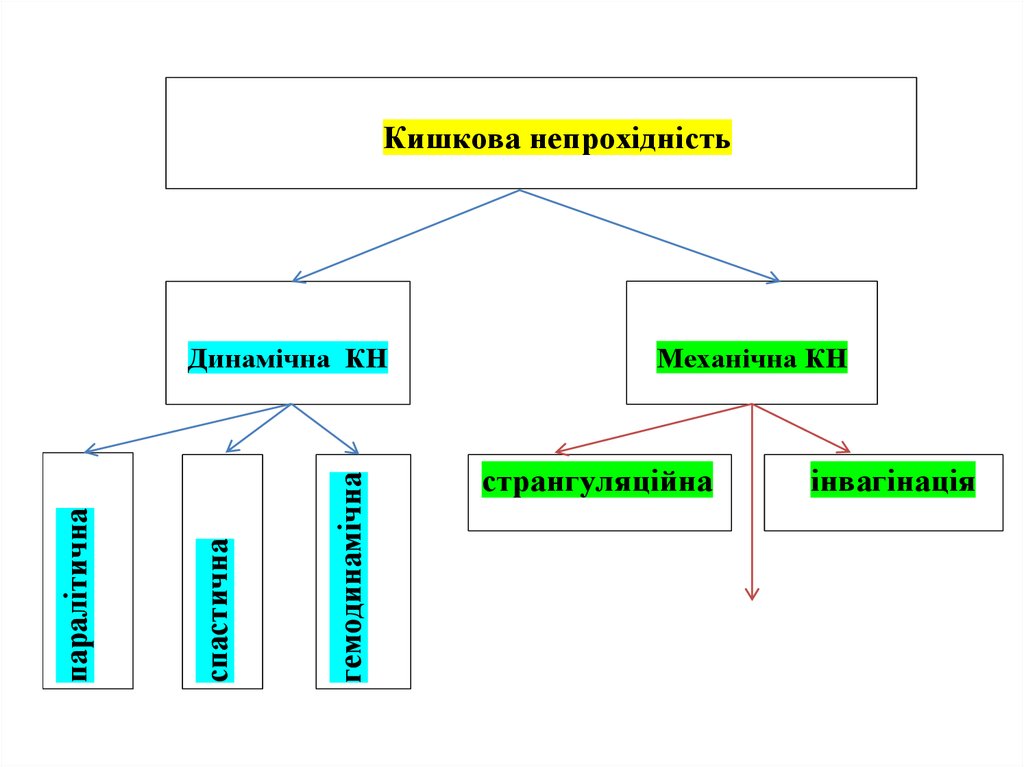
Кишкова непрохідністьгемодинамічна
спастична
паралітична
Динамічна КН
Механічна КН
странгуляційна
інвагінація
31. Класифікація кишкової непрохідності 1.За походженням: - уроджена;- набута. 2.За морфо-функціональними ознаками: - динамічна
(спастична, паралітична, гемодинамічна);- механічна (странгуляційна, обтураційна, змішана.
3. За клінічним перебігом:- гостра;- хронічна.
4. За рівнем непрохідності:- тонкокишкова;- товсто кишкова – висока і низька.
5. За порушенням пасажу кишкового вмісту:- повна;- часткова
.
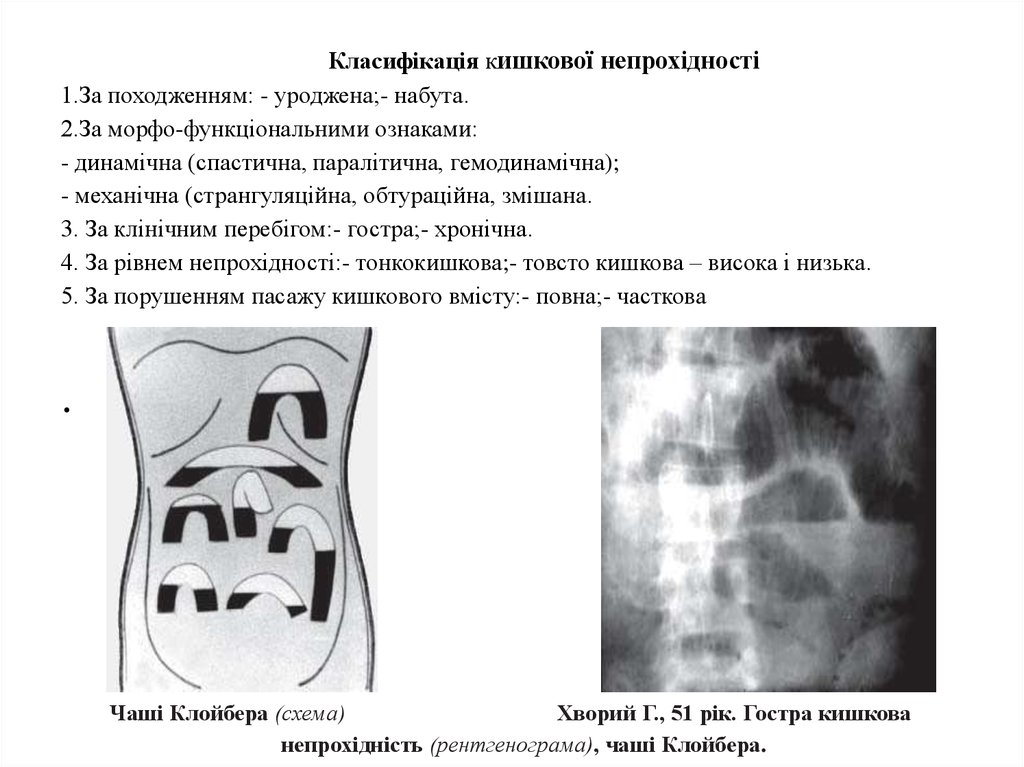
Чаші Клойбера (схема)
Хворий Г., 51 рік. Гостра кишкова
непрохідність (рентгенограма), чаші Клойбера.
32.
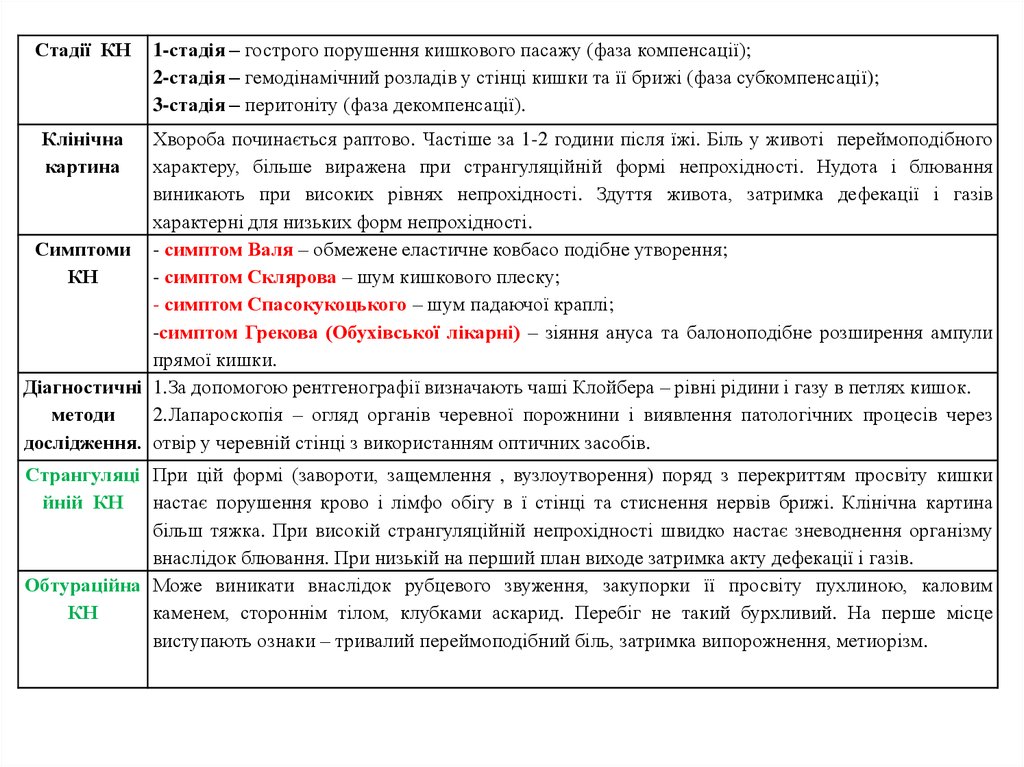
Стадії КН1-стадія – гострого порушення кишкового пасажу (фаза компенсації);
2-стадія – гемодінамічний розладів у стінці кишки та її брижі (фаза субкомпенсації);
3-стадія – перитоніту (фаза декомпенсації).
Клінічна
картина
Хвороба починається раптово. Частіше за 1-2 години після їжі. Біль у животі переймоподібного
характеру, більше виражена при странгуляційній формі непрохідності. Нудота і блювання
виникають при високих рівнях непрохідності. Здуття живота, затримка дефекації і газів
характерні для низьких форм непрохідності.
Симптоми - симптом Валя – обмежене еластичне ковбасо подібне утворення;
КН
- симптом Склярова – шум кишкового плеску;
- симптом Спасокукоцького – шум падаючої краплі;
-симптом Грекова (Обухівської лікарні) – зіяння ануса та балоноподібне розширення ампули
прямої кишки.
Діагностичні 1.За допомогою рентгенографії визначають чаші Клойбера – рівні рідини і газу в петлях кишок.
методи
2.Лапароскопія – огляд органів черевної порожнини і виявлення патологічних процесів через
дослідження. отвір у черевній стінці з використанням оптичних засобів.
Странгуляці При цій формі (завороти, защемлення , вузлоутворення) поряд з перекриттям просвіту кишки
йній КН настає порушення крово і лімфо обігу в ї стінці та стиснення нервів брижі. Клінічна картина
більш тяжка. При високій странгуляційній непрохідності швидко настає зневоднення організму
внаслідок блювання. При низькій на перший план виходе затримка акту дефекації і газів.
Обтураційна Може виникати внаслідок рубцевого звуження, закупорки її просвіту пухлиною, каловим
КН
каменем, стороннім тілом, клубками аскарид. Перебіг не такий бурхливий. На перше місце
виступають ознаки – тривалий переймоподібний біль, затримка випорожнення, метиорізм.
33.
ДинамічнаКН
Виникає внаслідок ураження патологічним процесом нервово-м'язового апарату кишки та брижі. Вона
ділиться на спастичну і паралітичну.
Спастична виникає при коліці, неврозах, істерії. Основні ознаки – розпираючий переймоподібний
біль у животі, затримка газів і випорожнень. При пальпації живіт не вздутий, м’який, болючий.
Паралітична виникає після абдомінальних операцій, запальних захворювань органів черевної
порожнини, травм, отруєнь. Основною ознакою є явища парезу.
Інвагінація Особливий вид кишкової непрохідності, що виникає внаслідок входження однієї ділянки кишки в іншу
– тонка в тонку, тонка в товсту, товста в товсту.
Основні симптоми:
- періодичний переймоподібний біль у животі;
- наявність у черевній порожнині еластичного мало болючого рухомого валика;- поява крові в калі.
Лікування
Усі хворі підлягають госпіталізації в хірургічне відділення. ( У перших 1,5-2 годин після поступлення)
механічну
Комплексну консервативну терапію.:
КН
- больовому шоку – проведення нейролептанальгезії, паранефральної новокаїнової блокади і введення
спазмолітіків;
- порушення гемостазу – корекція електролітного, вуглеводного і білкового обмінів здійснюються
введенням сольових кровозамінників, 5-10% розчину глюкози, желатиною, альбуміну і плазми крові,
- декомпресію ШКТ здійснюють за допомогою назогастрального зонда і промивання шлунка,
сифонної клізми (вдається ліквідувати кишкову непрохідність у 50-60% хворих з механічною
непрохідністю).
Оперативне лікування.
При неефективності консервативних заходів протягом 1-2 годин кишкову непрохідність ліквідують
оперативним шляхом (лапаротомія).
Лікування
Пацієнтам з динамічною паралітичною непрохідністю проводять стимуляцію перистальтики кишок,
динамічної обов’язково після інфузійно терапії.
паралітичної Схема стимуляції – 1,0мл 0,05% розчину прозерину п/ш, через 10хв. в/в струмінно 60мл.10% розчину
КН
хлориду натрію, гіпертонічна клізма.
34. V. Рентгенографія і лапароскопія в ургентній абдомінальній хірургії
Рентгенологічне обстеження. У хірургічній практиці частіше використовують рентгеноскопію,за допомогою якої можна визначити розміри і конфігурацію органів, виявити ділянки ущільнення
в легенях, контури пухлин. За допомогою рентгенографії можна отримати графічне зображення
органів і різних змін у них на плівці. Для дослідження порожнистих органів проводять їх
контрастування (шлунок, кишечник, жовчний міхур, ниркові миски, сечовий міхур). Дослідження
жовчного міхура (холецистографію) виконують за допомогою йодовмісних контрастних речовин,
які вводять всередину (білітраст, холевід, йодогност) або внутрішньовенно (білігност). Нерідко
використовують пошарову томографію, комп’ютерну томографію.
Ендоскопія. Ендоскопію – огляд внутрішньої поверхні порожнистих органів, проводять за
допомогою ендоскопів (фіброгастроскопа, дуоденоскопа, холедохоскопа тощо). Її застосовують
для дослідження стравоходу (езофагоскопія), шлунка (гастроскопія), дванадцятипалої кишки
(дуоденоскопія), прямої і сигмоподібної кишок (ректороманоскопія), черевної порожнини
(лапароскопія), сечового міхура (цистоскопія). Під час ендоскопії можна додатково проводити
біопсію тканин органа для гістологічного дослідження, виконувати різні оперативні втручання,
фотографування і т. ін
35. Підсумковий контроль знань Тема: «Догляд за хворими з хірургічними захворюваннями та ушкодженнями органів черевної порожнини."
Підсумковий контроль знаньТема: «Догляд за хворими з хірургічними захворюваннями та ушкодженнями
органів черевної порожнини."
Задача №1
У хворого раптово виникла загальна слабкість, блювота у
вигляді кавової гущі, чорні випорожнення. До якого обстеження
медсестра повинна підготувати даного хворого?
Задача №2
Медсестринська
діагностика
передбачає визначення симптому
гострого
перитоніту
Задача № 3
Хворий 24 років поступає на планову операцію з приводу
правобічної пахової грижі.
Вкажіть час на протязі якого
медична сестра повинна проводити доопераційне навчання
36. Домашнє завдання
Рекомендована література1. О.М. Кіт,О.Л.Ковальчук, Г.Т. Пустовойт « Медсестринство в
хірургії» стор. 391-400.
2. О.Л.Ковальчук,
Р.О. Сабадишин,
О.В.
Маркович
«
Медсестринство в хірургії» стор.392 - 401.
3. «Руководство
к
практическим
Цитовська Л. В. Ст. 286-292.
изанятиям
по
хирургии»
















 medicine
medicine








