Similar presentations:
Хронический панкреатит
1. ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Доцент кафедры поликлинической терапиик.м.н. НУРМАГОМАЕВА
ЗАИРА САИДОВНА
2.
Хронический панкреатит (ХП) –прогрессирующий
воспалительнодегенеративно-склеротический процесс с фиброзно-кистозной перестройкой экзо- и эндокринного
аппарата ПЖ, конечными этапами
которого являются атрофия железистой и островковой ткани и развитие
внешне- и внутрисекреторной недостаточности органа.
3. ЭТИОЛОГИЯ
Алкогольная – 50-60%;Билиарная
– 30-40%;
Генетическая – 10%;
Инфекционная (гепатит В, С).
4.
По этиологии ХП делят напервичные, вторичные и
посттравматические.
5.
6.
Первичные: ПЖ является органоммишенью, ее поражение первично, илишь затем могут появиться признаки
поражения других органов.
Вторичные: развиваются вследствие
патологии других органов (чаще
пищеварительного аппарата).
Посттравматические
панкреатиты:
развиваются после открытой или
тупой травмы ПЖ.
7. Причины развития первичных гиперферментативных ХП:
Злоупотребление алкоголем;Систематическое
употребление
жирной пищи;
Прием ЛС (азатиоприн, гипотиазид,
сульфаниламиды, тетрациклин);
Дефицит
белка
в
питании
(квашиоркор);
Ишемический
–
при
поражении
сосудов, кровоснабжающих ПЖ.
8. Причины развития вторичных гиперферментативных ХП:
Холецистит;Пептическая язва ДПК;
Первичная (опухоли, папиллиты) и
вторичная
(дискинезия
сфинктера
Одди, рубцовый стеноз) патология
фатерова соска;
Энтерит и колит;
Аллергические реакции;
Эпидемический паротит;
Гиперлипидемия;
Гиперпаратиреоз.
9. Причины развития гипоферментативных панкреатитов:
Самаячастая
причина
–
гиперферментативный панкреатит, когда в
результате
обострений
ХП
постепенно
прогрессирует фиброз;
Гастрогенный ХП;
Ишемический панкреатит;
Возрастное уплотнение ткани ПЖ;
При некоторых коллагенозах (системная
склеродермия) прогрессирует фиброз ПЖ;
Генетически
детерминированный
гипоферментативный
панкреатит
(муковисцидоз).
10.
эпидемиологияЗа последние десятилетия по всему миру
возросла заболеваемость панкреатитом более
чем в 3 раза:
заболеваемость острым панкреатитом
составила 40-73 на 100.000 населения в год;
заболеваемость хроническим панкреатитом
– 26,4-50 на 100.000 населения в год
распространенность 4-7,8 на 100.000
населения в Европе
чаще болеют люди среднего и пожилого
возраста, женщины несколько чаще мужчин.
11.
В течение 5 лет умирают 6,3%больных ХП, 10 лет – 30%, в течение
20 лет – около 50% больных ХП.
12. ОСЛОЖНЕНИЯ
Ранние – гнойно-септические,абсцесс
ПЖ,
формирование
псевдокист органа, кровотечения
слизистой
гастродуоденальной
зоны,
тромбоз селезеночной и
портальной вен, стеноз холедоха
или ДПК.
13. ОСЛОЖНЕНИЯ
Поздние–
внешнесекреторная
недостаточность ПЖ с развитием
мальдигестии,
мальабсорбции
и
кахексии, тяжелых гиповитаминозов,
анемии,
гипопротеинемических
отеков; панкреатогенный сахарный
диабет, рак ПЖ.
14.
Псевдокисты ПЖ – кистозныеобразования, лишенные эпителиальной
выстилки.
Причиной их формирования является
некроз ткани ПЖ вследствие острого
панкреатита
или
выраженного
обострения
ХП,
травмы
органа.
Псевдокисты являются осложнением ХП.
15. Осложнения кист и псевдокист ПЖ:
перфорация в брюшную полость;формирование
наружных
или
внутренних свищей;
абсцесс ПЖ;
кровотечение;
малигнизация;
сдавление соседних органов.
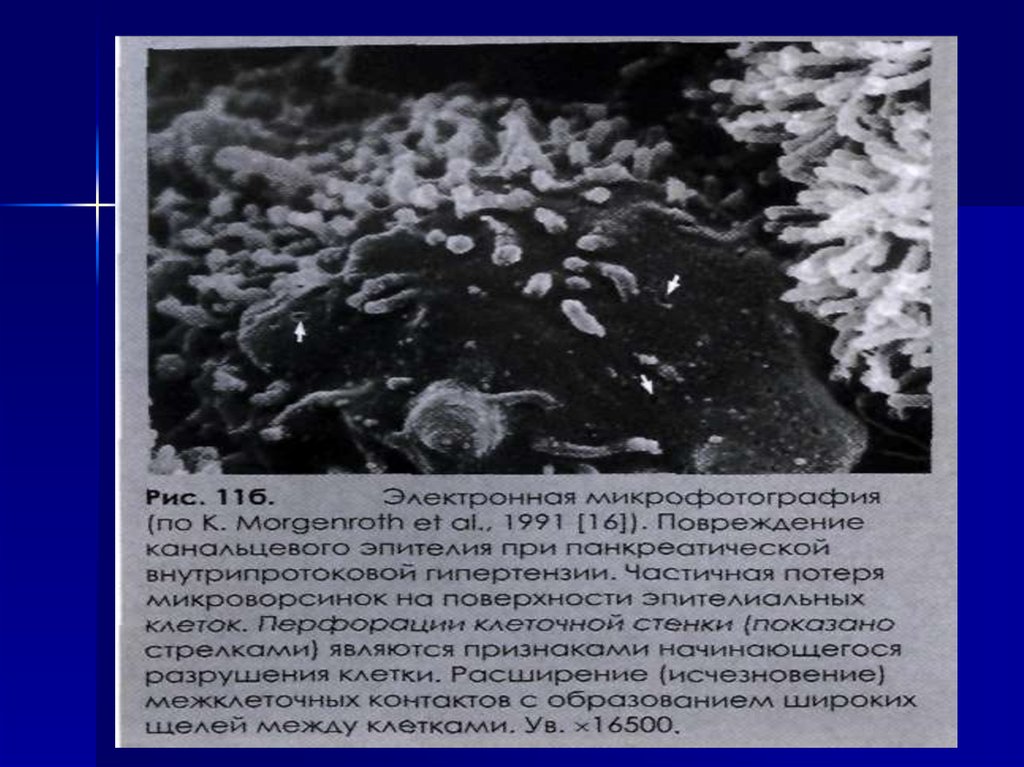
16. ПАТОГЕНЕЗ
В основе развития ХП лежитпервичное деструктивное поражение
ацинусов, обусловленное внутриклеточной активацией ферментов ПЖ.
При ферментативном панкреатите
образуются
очаги
некроза
и
асептического воспаления.
17. Провокация боли:
переедание,жирная, жареная, копченая, острая еда,
алкоголь,
свежие овощи и фрукты,
газированные напитки.
Еда, которая имеет желчегонные
свойства (яйца), провоцирует приступ
билиарного панкреатита в результате
усиления билиопанкреатического
рефлюкса.
18. Болевой синдром:
Локализация зависит отраспространенности воспалительного
процесса
Боль усиливается после еды и при
голодании затихает
Боль усиливается в положении лежа
Больной при приступе боли может
сидеть, прижав ноги к животу
19. Диспепсический синдром:
постоянная тошнота,снижение или отсутствие аппетита,
рвота, которая не приносит
облегчения,
отрыжка.
20.
Синдром внешнесекреторной недостаточности проявляется нарушением пищеварения(мальдигестия), в результате которой больные
прогрессивно теряют массу тела.
Для панкреатитов, особенно гипоферментных, характерно «большое панкреатическое
опорожнение» (объемное, вонючее, сероватого
цвета с блестящей поверхностью – жирное).
Мальдигестия приводит к гиповитаминозам
(трещины в углах рта, сухость и шелушение кожи,
кровоточивость десен, глоссит), снижение тургора
кожи, анемии, нарушения половой функции,
гипотонии. Как следствие нарушения всасывания
кальция развивается остеопороз.
21. СИМПТОМЫ:
Лагерлофа (цианоз лица),Холведта (цианотичные пятна кожи живота),
Грей-Турнера (цианоз кожи живота),
Кюллена (желто-цианотичные пятна вокруг
пупка),
Грюнвальда (экхимозы и петехии на ягодицах),
Гротта (атрофия подкожно-жировой клетчатки
соответственно проекции поджелудочной
железы на брюшную стенку).
22.
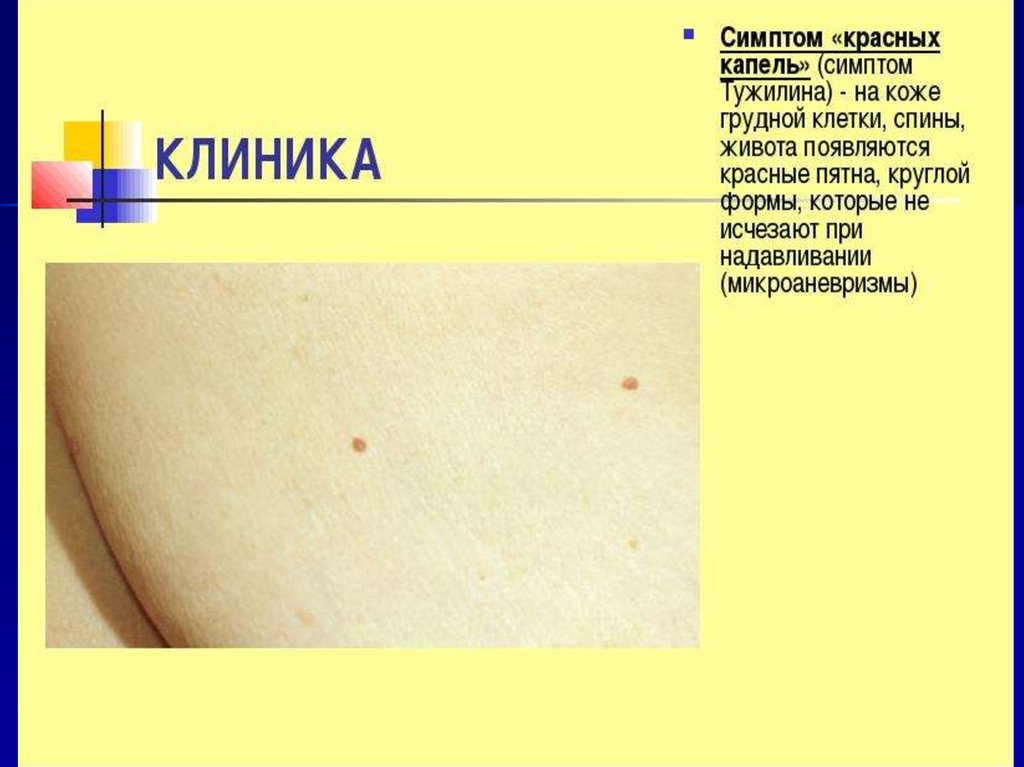
23. КЛИНИКА
болевойсиндром
по
типу
левого
полупояса или полного пояса;
ситофобия (боязнь приема пищи);
лиентерея (неперевар.фрагменты пищи в
кале).
При кистах и псевдокистах ПЖ развиваются те же клинические проявления, но
при больших размерах этих жидкостных
образований более вероятны симптомы
сдавления соседних органов.
24.
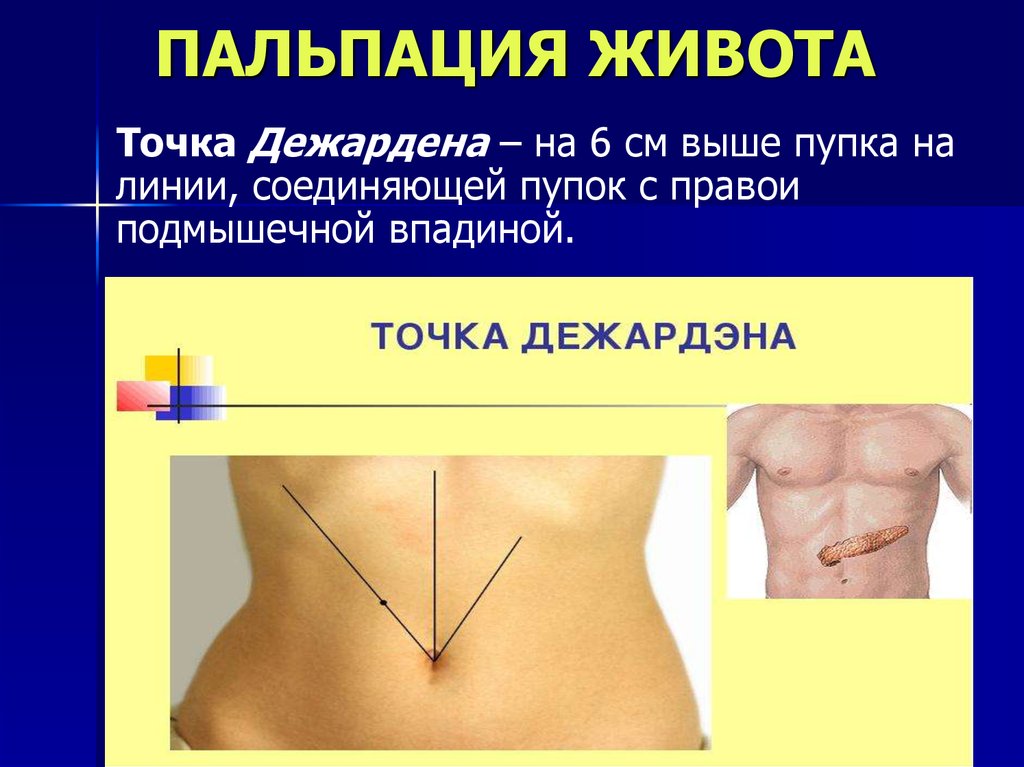
25. ПАЛЬПАЦИЯ ЖИВОТА
• Зона Шоффара – ( справа) междувертикальной линией, проходящей
через пупок и биссектриссой угла,
образованной вертикальной и
горизонтальной линиями,
проходящей через пупок.
• Точка Дежардена – на 6 см выше
пупка на линии, соединяющей
пупок с правои подмышечной
впадиной.
• Точка Мейо-Робсона – на линии
между пупком и серединой левой
реберной дуги.
• Зона Кача (зона кожной
гиперестезии в левом подреберье
соответственно иннервации VIII
грудного сегмента слева).
26. ПАЛЬПАЦИЯ ЖИВОТА
• Зона Шоффара – ( справа) между вертикальной линией,проходящей через пупок и биссектриссой угла,
образованной вертикальной и горизонтальной линиями,
проходящей через пупок.
27. ПАЛЬПАЦИЯ ЖИВОТА
Точка Дежардена – на 6 см выше пупка налинии, соединяющей пупок с правои
подмышечной впадиной.
28. ПАЛЬПАЦИЯ ЖИВОТА
Точка Мейо-Робсона – на линии междупупком и серединой левой реберной дуги.
29.
При обострении ХП, и при кистах, ипри псевдокистах ПЖ возможно
развитие панкреатогенного плеврита с
соответствующей
клинической
и
объективной симптоматикой.
30.
31. Классическая классификация хронического панкреатита:
Токсико-метаболический. Развивается под воздействиемлекарств и/или алкоголя.
Идиопатический. Возникает без видимых предпосылок.
Наследственный. Результат генетического дефекта.
Аутоиммунный. Возникает в результате атаки собственной
иммунной системы организма на поджелудочную железу.
Рецидивирующий. Имеет длительные периоды ремиссии,
чередующиеся с обострениями.
Обструктивный. Возникает в результате закупорки или
сдавливания протоков поджелудочной железы.
Первичный. Развивается без предшествующего
заболевания.
Вторичный. Развивается как осложнение другого
заболевания.
32. Классификация ХП МКБ-10
К86.0 Хронический панкреатиталкогольной этиологии
К86.1 Другие хронические
панкреатиты (хронический
панкреатит неуточненной этиологии,
инфекционный, рецидивирующий)
К86.2 Киста поджелудочной железы
К86.3 Псевдокиста поджелудочной
железы
33. Классификация хронического панкреатита:
Классификация помеждународной системе MANNHEIM (2007 г.):
По происхождению (фактору риска)
(от А до М типа).
По клинической стадии.
По тяжести заболевания
(существует система оценок).
34. Классификация хронического панкреатита:
По этиологии:1. Первичный – алкогольный и т.д.
2. Вторичный – билиарный и т.п.
3. Идиопатический.
35. По клиническим признакам:
Болевой – с рецидивирующейболью, с постоянной болью.
Псевдотуморозный – с холестазом, с
подпеченочной
портальной
гипертензией;
с
частичной
дуоденальной непроходимостью.
Латентный (безболевой).
Совмещенный.
36. Стадии:
– Обострение.– Ремиссия.
– Неустойчивая ремиссия.
37. По морфологическим признакам:
1.2.
3.
4.
Кальцифицирующий.
Обструктивный.
Инфильтративно-фиброзный.
Фиброзно-склеротический
(индуративный).
38. Морфология: воспаление и фиброз поджелудочной железы
39. По функциональным признакам:
Патогенетически функциональный вариант –гиперферментемический, гипоферментный.
Степени нарушения функции поджелудочной железы:
Экскреторная недостаточность:
а) легкой, умеренной, тяжелой степени;
б) гиперсекреторный, гипосекреторный, обтурационный,
дуктулярный типы;
Инкреторная недостаточность:
а) гиперинсулинизм;
б) гипофункция инсулярного аппарата – панкреатический
сахарный диабет.
40. По тяжести:
Легкого течения;Течения средней тяжести;
Тяжелого течения.
41. Стадии хронического панкреатита
Стадии хроническогопанкреатита
Ранняя
Признаки
Гомогенное
диффузное повышение
паренхимы,
рисунок
эхогенности
сохранен
Картина
«брусчатки» (эхосигнали
средней интенсивности)
Средний
и плотный эхосигналы
(неравномерные
на
нормальном
фоне)
42.
ПоздняяНегомогенное
распределение эхосигналов
(чередование плотных и кистозных участков)
Изменение размера органа (головка меньше 3
см, тело менее 2,5 см, хвост менее 3 см);
Кальцификация
тканей
поджелудочной
железы;
Конкременты в панкреатическом протоке;
Кисты;
Расширение
панкреатического
(больше 2,5 мм);
Деформация
протока
органа;
Повышение плотности ткани поджелудочной
железы;
Снижение подвижности поджелудочной
железы при движениях диафрагмы;
Расширение холедоха + увеличение головки
поджелудочной железы.
43. Осложнение:
Ранние – механическая желтуха, портальнаягипертензия (подпеченочная форма), желудочнокишечные кровотечения, ретенционные кисты и
псевдокисты,
бактериальные
(абсцесс,
парапанкреатиты,
забрюшинная
флегмона,
холангит); системные осложнения (ДВС-синдром,
дыхательная,
почечная,
печеночная
недостаточность, энцефалопатия).
Поздние
–
стеаторея
и
другие
признаки
мальдигестии и
мальабсорбции (гиповитаминоз,
остеопороз), дуоденостеноз, анемия.
44. Лабораторные исследования:
Обязательные:ХС крови – в пределах нормальных
значений или повышение уровня;
копрограмма – амилорея, стеаторея,
креаторея;
фекальная панкреатическая эластаза-1
–
снижение
уровня
при
внешнесекреторной
недостаточности
ПЖ.
45.
При наличии показаний:снижение
уровня
панкреатической
изоамилазы;
липаза, фосфолипаза А2 крови – повышение
активности;
трипсин
(иммунореактивный)
крови
–
значительное повышение активности;
инсулин, С-пептид (иммунореактивный) крови
– снижение уровня;
СРБ – повышение активности.
46. ЛАБОРАТОРНАЯ ДИАГНОСТИКА:
Основная задача лабораторнойдиагностики
гиперферментных
панкреатитов – выявление феномена
«отклонения» ферментов в кровь,
который
является
маркером
повреждения ацинарных клеток. При
остром панкреатите уровень амилазы
крови (мочи) повышается практически
всегда.
47.
Прихроническом
панкреатите
–
значительно реже. Это связано с тем, что
деструкция ацинарних клеток происходит
на фоне фиброза поджелудочной железы,
то есть, к атаке активность амилазы, как и
других
панкреатических
ферментов,
является низкой, а во время атаки
происходит рост, однако норму не
превышает. Нормальная ферментность при
панкреонекрозе
свидетельствует
о
тотальном
поражении
поджелудочной
железы и о неблагоприятном прогнозе.
48.
Кроме выявления «отклонения»ферментов
в
кровь
для
диагностики применяют тесты
для
определения
этиологии
панкреатита, гистологические,
цитологические,
генетические
исследования.
49.
Определение фекальной эластазы-1иммуноферментным методом в
качестве стандартного метода
обусловлено следующим:
эластаза-1 абсолютно специфичная
для поджелудочной железы;
эластаза-1 почти не разрушается в
ЖКТ;
колебание активности в кале
незначительные;
данным методом определяется лишь
человеческая эластаза (на результат
теста заместительная ферментная
терапия не влияет).
50.
Оценка функции поджелудочнойжелезы: копрологический тест с
Эластазой-1:
более 200 мкг/г кала - норма,
100-200 мкг/г кала - легкая умеренная степень недостаточности
поджелудочной железы,
менее 100 мкг/г кала - тяжелая
степень недостаточности
поджелудочной железы.
51. Инструментальные и другие методы диагностики:
УЗИподжелудочной
железы,
увеличение размеров ПЖ, увеличение
акустической плотности, расширение
вирсунгова
протока,
неровность
контрура
протоков,
выявление
псевдокист;
КТ органов брюшной полости и
забрюшинного пространства – можно
выявить зону некроза.
52.
При наличии показаний:13С-амилазный
дыхательные
тесты
–
для
определения внешнесекреторной функции ПЖ;
обзорное
рентгенологическое
исследование
брюшной
полости
–
позволяет
выявить
кальцификацию
ПЖ
или
внутрипротоковые
конкременты;
ЭРХПГ – выявление изменений протока ПЖ и его
ветвей (прерывистое расширение протоков – «цепь
озер»);
МРТ и холангиопанкреатография;
тонкоигольная биопсия или аспирация ткани из
участков панкреонекроза.
53.
54.
55.
56.
57.
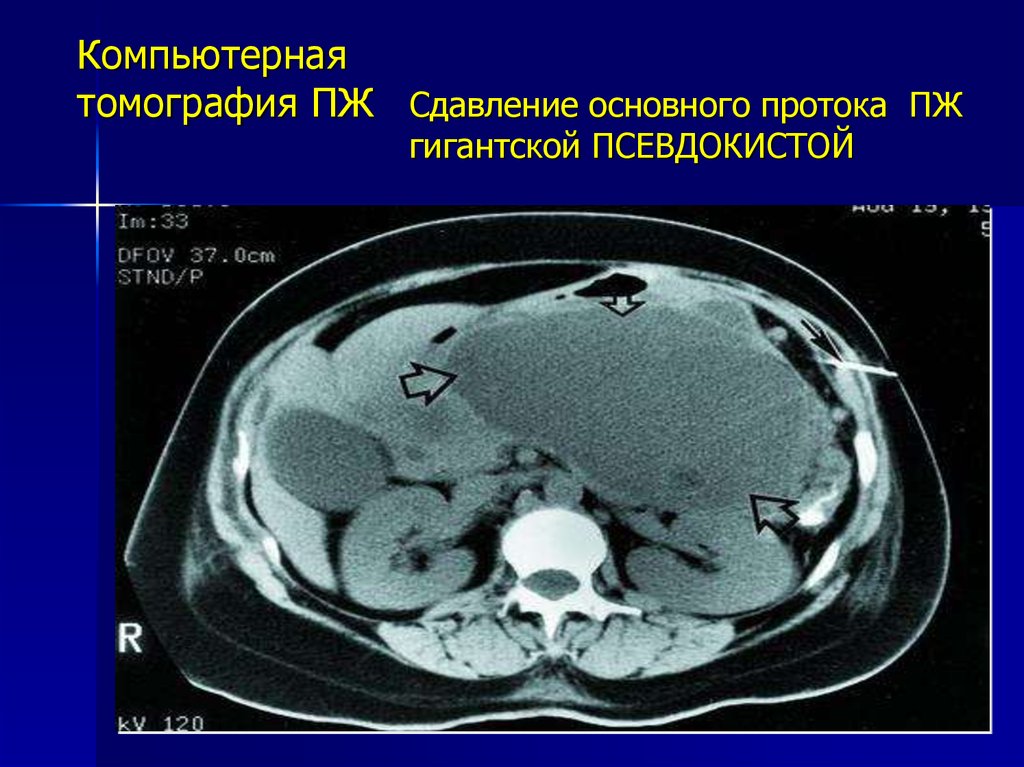
Компьютернаятомография ПЖ Сдавление основного протока ПЖ
гигантской ПСЕВДОКИСТОЙ
58.
ЛЕЧЕНИЕ В ПЕРВЫЕ 3 ДНЯ: ГОЛОД,ХОЛОД И ПОКОЙ
59.
ЛЕЧЕНИЕ НА 4 ДЕНЬдробное питание с ограничением углеводов до
200 грамм, белков до 80 гр, жира до 40-60 грамм,
жидкости до 1,5-2,0 литров, соли до 8-10 гр в сут.
При затухании обострения назначают стол № 5П,
при котором содержание белка в пище увелич. до
110-120 грамм, углеводов до 300-350 грамм,
жиров до 80 грамм. Эту диету рекомендуют
соблюдать длительно, в течение 1 года.
Обязательно в первые дни обострения выполняют
непрерывную аспирацию содержимого желудка с
помощью тонкого интраназального зонда.
60.
ДИЕТА: ЗАПРЕЩЕННЫЕ ПРОДУКТЫСупы. Запрещаются супы, приготовленные на
мясном, грибном и рыбном бульонах, сложные (щи,
борщ, рассольник), молочные, холодные (окрошка,
свекольник).
Хлеб. Свежий пшеничный или ржаной, изделия из
слоеного и сдобного теста, лепешки, жареные
пирожки.
Мясо. Жирные сорта мяса (свинина, баранина) и
птицы (утка, гусь), колбасы, печень, почки и мозги,
копчености и консервы.
Рыба. Жирная рыба, соленая и копченая, жареная,
консервы.
61.
ДИЕТА: ЗАПРЕЩЕННЫЕ ПРОДУКТЫМолоко и молочнокислые продукты. Из
молочнокислых продуктов следует отказаться от
тех, которые имеют высокий процент жирности сметана, жирные, соленые и острые виды сыров.
Крупы. Запрет на перловую, пшенную, кукурузную
и пшеничную крупы, так как они длительное время
находятся в желудке и кишечнике, стимулируя
выработку поджелудочного сока.
Яйца. Жареные и сваренные вкрутую.
Овощи. Капуста, баклажаны, редька, репа, редис,
чеснок и шпинат, болгарский перец.
62.
ДИЕТА: ЗАПРЕЩЕННЫЕ ПРОДУКТЫСладости. Шоколад, сырые непротертые
фрукты и ягоды (финики, виноград, инжир,
бананы), мороженое, варенье.
Пряности. Перец черный и красный,
кориандр, хрен, острый томатный соус, уксус
и прочее.
Напитки. Кофе, какао, крепкий чай, сладкие
газированные напитки, сок из винограда.
Жиры. Все тугоплавкие жиры (свиное,
говяжье, баранье сало), курдючный жир,
медвежий и прочие.
63.
ДИЕТА: РАЗРЕШЕННЫЕ ПРОДУКТЫХлеб. Вчерашний или подсушенный белый
хлеб, сухое несладкое печенье, сухарики.
Супы. Супы должны быть вегетарианскими, с
протертыми овощами (морковь, тыква,
кабачки, картофель), с вермишелью, манной
или овсяной крупой.
Мясо. Нежирные сорта (говядина без пленок
и сухожилий, телятина), белое мясо курицы,
индейка, кролик. Мясо должно быть
вареным и желательно протертым (суфле,
паровые котлеты, кнели), бефстроганов.
64.
ДИЕТА: РАЗРЕШЕННЫЕ ПРОДУКТЫРыба. Нежирные сорта (треска, минтай,
карп) в отварном виде или измельченная,
заливное.
Крупы. Гречневая (протертая), овсяная,
манная, рисовая каша на воде с молоком
50/50, пудинги и запеканки с крупами,
творогом.
Молоко и кисломолочные продукты. Молоко
пониженной жирности, некислый и
нежирный творог, йогурты, кефир,
простокваша не более 2% жирности,
несоленые и нежирные сыры.
65.
ДИЕТА: РАЗРЕШЕННЫЕ ПРОДУКТЫЯйца. Омлеты, приготовленные на пару из
белков, ? желтка раз в неделю.
Овощи. Картофель, морковь, кабачки,
свекла, цветная капуста, тыква, зеленый
горошек.
Сладости. Сахар лучше заменить ксилитом,
из фруктов и ягод употреблять только
спелые и некислые сорта, приготовление из
них муссов, желе, пудингов, компотов (все в
протертом виде), запеченные яблоки.
66.
ДИЕТА: РАЗРЕШЕННЫЕ ПРОДУКТЫПряности и соусы. Молочные или соусы на
разбавленном овощном отваре, при
добавлении муки ее не пассируют.
Жиры. Сливочное масло (не более 30 гр. в
день), растительное рафинированное масло
(10 – 15 гр.), масла добавлять в уже готовые
блюда.
Напитки. Слабозаваренный чай с лимоном,
минеральная вода без газа, отвар
шиповника, соки, наполовину разведенные
водой.
67. Группы ферментных препаратов:
экстракты слизистой оболочки желудка –действующее вещество пепсин (абомин,
пепсидил);
панкреатические энзимы; в состав входят
амилаза, липаза и трипсин (креон, пангрол,
мезим-форте, панкреатин);
комбинированные (панзинорм-форте: липаза,
амилаза, трипсин, химотрипсин, холевая
кислота и гидрохлориды аминокислот);
ферменты, которые содержат лактазу
(лактаза).
68.
69.
70. ЛЕЧЕНИЕ обострения
ЛЕЧЕНИЕ обострения
Сандостатин (ОКТРЕОТИД) 100 мкг
3 р/сут – 5 дней (при отсутствии +
динамики – увеличение дозы)
Ранитидин 150 мг в/в каждые 8 часов
или Фамотидин (КВАМАТЕЛ) 20 мг
каждые 12 часов или
Лосек (ОМЕПРОЗОЛ) 80 мг болюсно,
далее 40 мг каждые 12 часов
В стадии токсемии ( в\в полиглюкин
400 мл/сут, гемодез 300 мл/сут, 5% р-р
глюкозы 500 мл/сут
Антибиотики широкого спектра
деиствия при лихорадке
71. ЛЕЧЕНИЕ
В/в инфузии антиферментных препаратов (3-7 дней):Контрикал 20000-100000 ед/сут,
Гордокс не менее 100000 ед 1-2 р/сут
«Коктейль» анальгетический:
новокаин 0.25% - 100 мл
+ атропин 0.1% - 2мл
+ контрикал 30000-40000 ед
+ эуфиллин 2,4% - 10 мл,
+ аскорб к-та 5%-6 мл
+ вит В6 -2 мл
+ кокарбоксилаза – 10 мг (1-2 р/сут)
72. ЛЕЧЕНИЕ в ремиссию
• Диета 5п• Ферменты ( панкреатин, креон, мезим - форте ).
Требования к препаратам заместительной терапии:
высокое содержание липазы;
защита липазы от агрессивного действия кислоты;
маленькие размеры частиц ферментов;
быстрое высвобождение ферментов в верхних
отделах тонкой кишки;
отсутствие желчных кислот
73.
Подбордозы
липазы
следующим образом:
осуществляется
стеаторея – нет, эластаза-1 в кале – в
норме → -10-15-20 тыс. ЕД FIP-липазы в
сутки;
o стеаторея – нет, эластаза-1 в кале 100-200
мкг/г → 20-40 тыс. ЕД FIP-липазы сутки;
o есть стеаторея, эластаза-1 в кале <100
мкг/г более 40 тыс. ЕД FIP-липазы в сутки.
o
74. ЛЕЧЕНИЕ
• Лечение минеральными водами (Ессентуки 4)по 50-100 мл 5-6 раз в сутки без газа между
приемами пищи.
• Физиотерапия (электрофорез новокаина
5-10%; диадинамические токи).
• Санаторно-курортное лечение в
Железноводске, Ессентуках, Липецке.
• С целью улучшения обменных процессов
назначают поливитамины, метилурацил.
• Лечение сопутствующих заболеваний органов
пищеварения и очагов инфекции.
75. При тяжелой внешнесекреторной недостаточности ПЖ:
витамин К – 10 мг/сут + витамин А– до 25 000 МЕ/сут + витамин D –
400-4 000 МЕ/сут внутрь (при
необходимости – в/м введение 1
р/месяц) + витамин Е – 10 мг/сут
в/м или поливитаминные комплексы
(А11А) – курсами по 1-1,5 месяца.
76.
Ингибиторыпротеаз
эффективны
только
в
первые
трое
суток
панкреатической атаки.
При некупируемом болевом синдроме,
неэффективности
интенсивного
лечения панкреатической атаки – 5фторурацил 2,5% или 5% раствор для
инфузий
–
5,0
на
100,0
физиологического раствора № 5-10.
77. Эндоскопическое лечение
приХП
–
папиллосфинктеротомия,
извлечение камней из вирсунгова протока
(обычно
после
предшествующей
литотрипсии), стентирование вирсунгова
протока;
при
кистах, псевдокистах ПЖ
–
цистогастростомия,
цистодуоденостомия,
цистоеюностомия;
ударноволновая
литотрипсия
при
кальцинатах и кальцификатах ПЖ.
78. Другие методы лечение
новокаиновые блокады (паранефральная, черезкруглую
связку
печени,
сакроспинальная,
эпидуральная и др.), блокада или алкоголизация
солнечного сплетения – при тяжелом болевом
синдроме;
рентгентерапия,
искусственная
гипотермия
области ПЖ – при упорном болевом синдроме,
неэффективности медикаментозного лечения;
парэнтеральное, энтеральное питание – как
кратковременная мера в комплексе купирования
панкреатической атаки и болевого синдрома;
экстракорпоральные методы – при системных
осложнениях, выраженной интоксикации.
79. Хирургическое лечение
при ХП – резекция ПЖ (при отсутствиирасширения панкреатических протоков) или
дренирующие операции, торакоскопическая
симптоспланхнэктомия – для купирования
болевого синдрома, не поддающегося
медикаментозному лечению;
при кистах, псевдокистах ПЖ – резекция
ПЖ, цистогастростомия, цистоеюностомия,
продольная
панкреатоцистоеюностомия,
марсупиализация
кисты
(сальниковой
сумки).
80. Диспансеризация
Легкое течениеНаблюдение участковым терапевтом.
Контрольное исследование 2 раза в
год с назначением противорецидивного курса (диета 5П стол,
ферментные препараты – 4-6 недель,
спазмолитики или прокинетики в
стандартных дозировках)
81. Диспансеризация
Средне-тяжелое или тяжелое течениеНаблюдение у терапевта или
гастроэнтеролога (3-4 раза в год).
Противорецидивная терапия каждые 2-3
месяца (продолжительность 8-12 недель).
Раннее подключение блокаторов
протонной помпы, при необходимости
антиферментная инфузионная терапия
82. Диспансеризация
При компенсации хроническогопроцесса и отсутствии обострений в
течение 5 лет снятие с Д учета.
Санаторно-курортное лечение –
система стационар-санаторийполиклиника.
83. ПРОФИЛАКТИКА
1.исключить стрессы,2. не злоупотреблять
алкоголем,
3.не переедать,
4.не есть сильно жаренную,
очень жирную и очень
острую пищу,
5. чтобы питание было
полноценным
84. ПРОФИЛАКТИКА
фитотерапия необходима практическипостоянно, при разовых обострениях в качестве
профилактики необходимо прибегать к помощи
сборов раза два в год курсами по 1-2 месяца:
Очень эффективен такой сбор: 3 столовые ложки
травы череды, травы девясила, листьев мать-имачехи в пропорции 2:1:1 залить 0,5 л воды,
кипятить 4 минуты, настоять в закрытой посуде 2
часа. Принимать маленькими глотками в теплом
виде за 30 минут до еды 20 дней.














































































 medicine
medicine