Similar presentations:
Неонатальный сепсис
1.
Неонатальныйсепсис
2.
Сепсисом новорожденных, илинеонатальным сепсисом, называется
сепсис, возникающий и протекающий в
течение первого месяца жизни ребенка.
3. Актуальность проблемы определяется:
1.Высокой заболеваемостью новорожденных• от 0,1 до 0,4-0,8% - у доношенных
• около 1% - у недоношенных
• 16 – 18% - у детей с массой тела менее 1500 г.
2.Высокой летальностью
• 20 - 30% - у доношенных
• 50 - 80% - у недоношенных детей
3.Сложностью диагностики
в связи с отсутствием специфических симптомов
сепсиса у новорожденных детей и разнообразием
клинической картины
4. Определение сепсиса
Сепсис – это генерализованноебактериальное заболевание с ациклическим
течением, вызываемое, как правило, условно –
патогенной микрофлорой, характеризующееся
наличием первичного гнойно –
воспалительного очага и/или бактериемией,
сопровождающееся развитием неадекватной
системной воспалительной реакцией (СВР) и
полиорганной недостаточностью (ПОН).
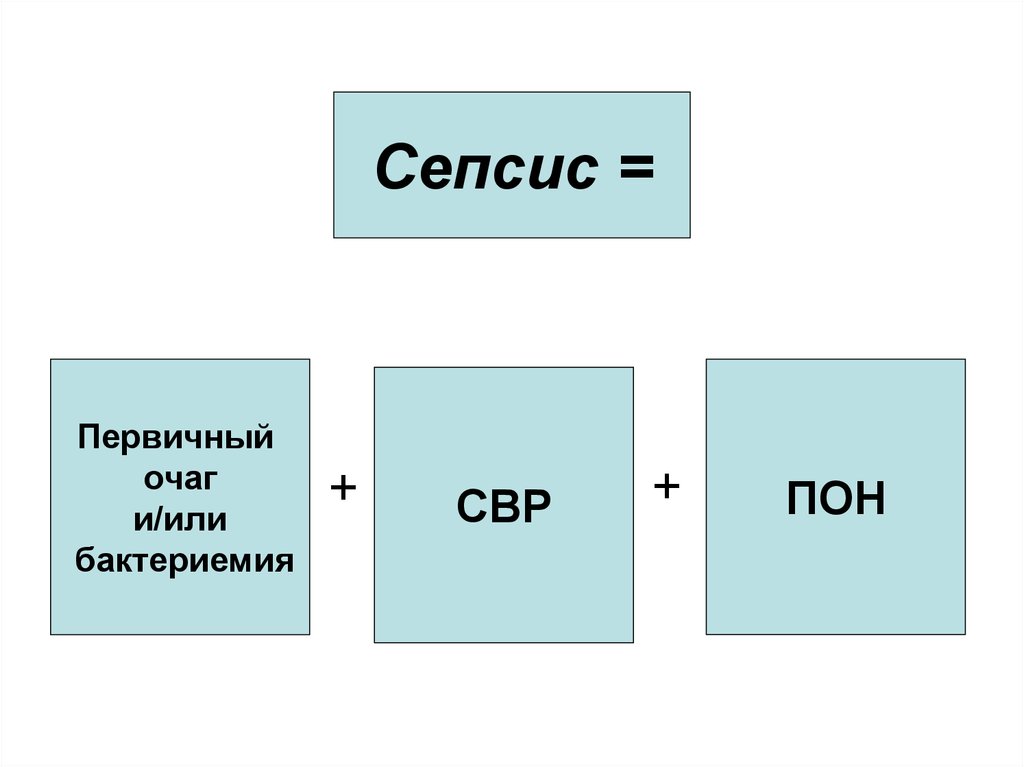
5.
Сепсис =Первичный
очаг
и/или
бактериемия
+
СВР
+
ПОН
6. Этиология и патогенез
Сепсис – заболеваниеполиэтиологическое. Причиной сепсиса
могут быть практически все виды условно
– патогенных и ряд патогенных
микроорганизмов: стафилококки,
стрептококки, бактерии кишечной
группы, псевдоманады, анаэробы и др.
7.
На сегодняшний день в этиологическойструктуре:
Стафилококки - 50%
Грамотрицательная флора - 38%
Смешанная этиология - 10 - 15%
8. Наиболее частые возбудители сепсиса в зависимости от времени инфицирования плода и новорожденного
Периодинфицирования
Вероятный возбудитель
Антенатальный
Стрептококки группы В, кишечная
палочка, листерии
Интранатальный
Стрептококки группы В, кишечная
палочка, золотистый стафилококк
Постнатальный
Золотистый и эпидермальный
стафилококки, кишечная палочка,
клебсиеллы, патогенные
стрептококки, псевдомонады,
энтерококки и др.
9. Наиболее вероятные возбудители в зависимости от локализации первичного очага при постнатальном инфицировании
ЛокализацияНаиболее вероятные
первичного очага
возбудители
Легкие, в т.ч. ИВЛ-
S. pneumoniae,
ассоциированный сепсис K.pneumoniae,H.influenzae,
S.aureus et epidermidis,
Ps. Aeruginosae,
Acinetobacter spp.и др.
S.epidermidis et aureus,E. coli
Пупочная рана
Желудочно-кишечный Enterobactericeae spp.,
Enterobacter spp.
тракт
10. Пути проникновения инфекции к плоду
– Гематогенный (трансплацентарно)– Контактный (при амнионите, эндометрите)
– Восходящий (при урогенитальной
инфекции у матери, длительном безводном
периоде и т. д.)
11. В постнатальном периоде
имеют значение:• Нозокомиальный путь (инфицирование
персоналом или родителями при уходе)
• Кормление грудью
• Ятрогенные вмешательства
12. Источники инфицирования:
• Больные (мать, персонал)• Здоровые бактерионосители
• Предметы ухода за новорожденным
(инструментарий, аппаратура)
13. Патогенез сепсиса ( по Г.Н. Сперанскому)
Входныеворота
Местный
воспалительный
очаг
Септикопиемия
Бактериемия
Сенсибилизация
и перестройка
иммунологической
реактивности
Септицемия
14. Системная воспалительная реакция ( СВР )
- общебиологическая неспецифическаяиммуноцитологическая реакция
организма в ответ на действие
повреждающего эндо- или экзогенного
фактора, сопровождающаяся
продукцией провоспалительных и
противовоспалительных цитокинов. При
сепсисе СВР развивается в ответ на
первичный гнойно-воспалительный
очаг.
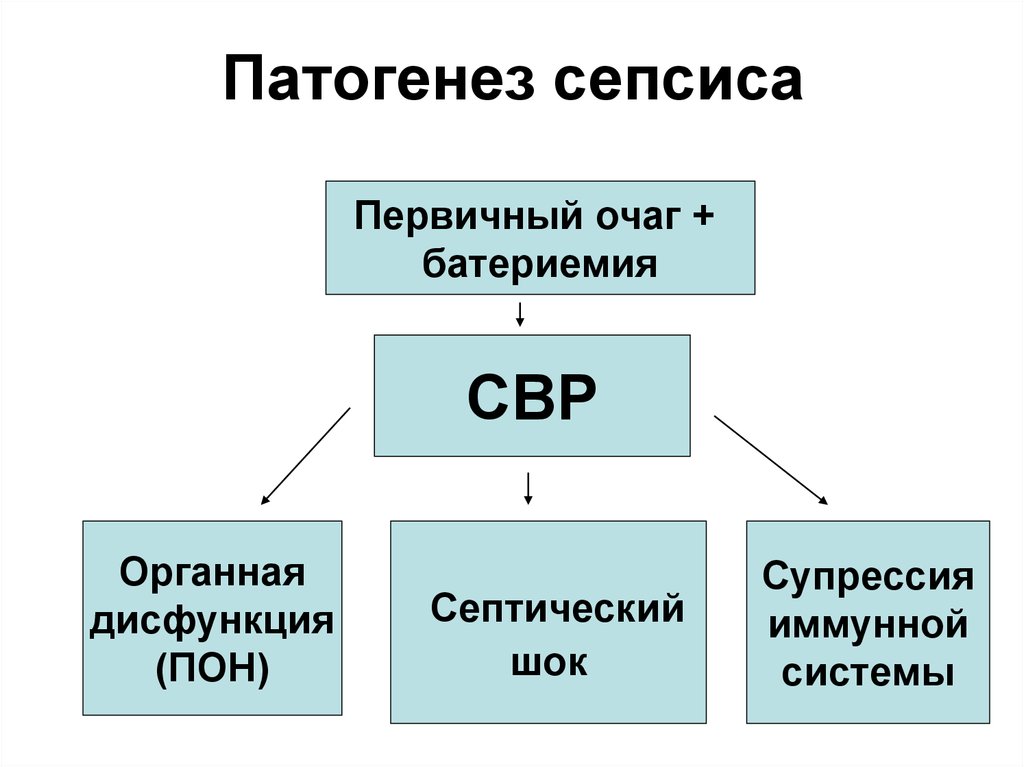
15. Патогенез сепсиса
Первичный очаг +батериемия
СВР
Органная
дисфункция
(ПОН)
Септический
шок
Супрессия
иммунной
системы
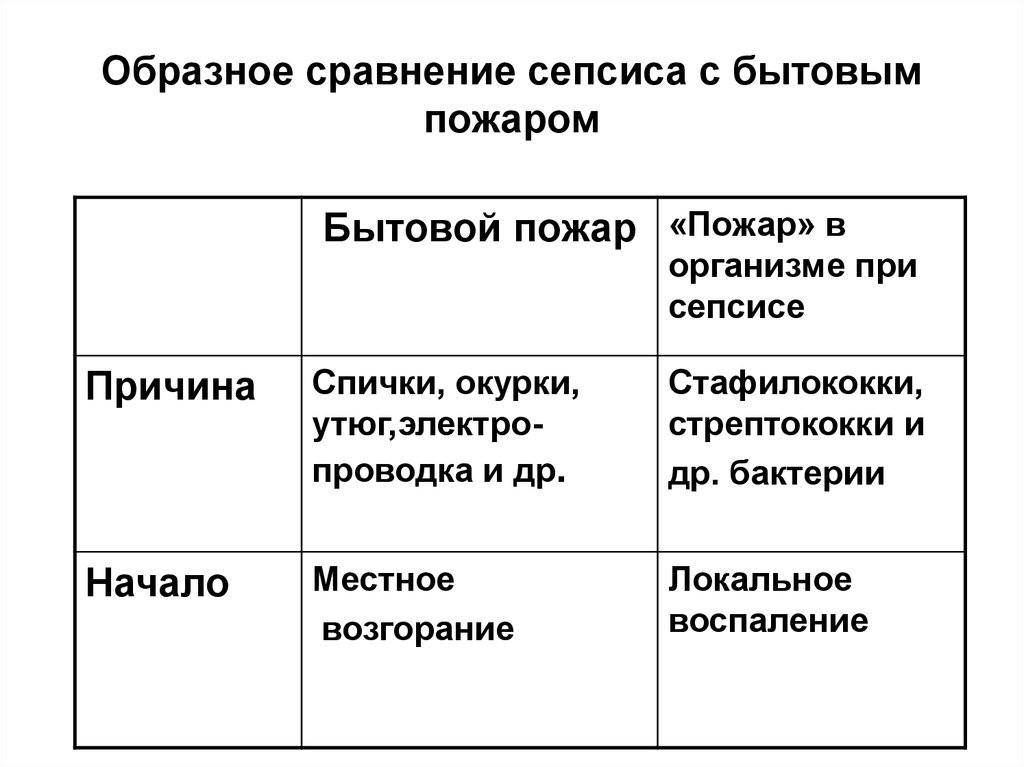
16. Образное сравнение сепсиса с бытовым пожаром
Бытовой пожар «Пожар» ворганизме при
сепсисе
Причина
Спички, окурки,
утюг,электропроводка и др.
Стафилококки,
стрептококки и
др. бактерии
Начало
Местное
возгорание
Локальное
воспаление
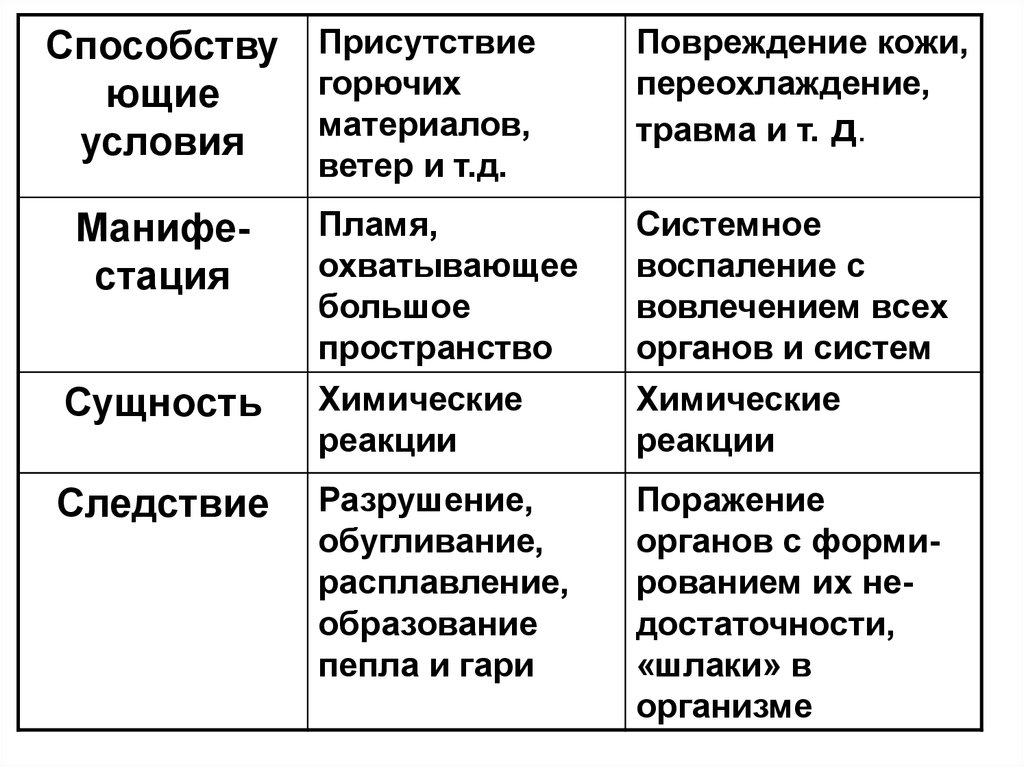
17.
Способству Присутствиегорючих
ющие
материалов,
условия
ветер и т.д.
Манифестация
Сущность
Следствие
Повреждение кожи,
переохлаждение,
травма и т. д.
Пламя,
охватывающее
большое
пространство
Химические
реакции
Системное
воспаление с
вовлечением всех
органов и систем
Химические
реакции
Разрушение,
обугливание,
расплавление,
образование
пепла и гари
Поражение
органов с формированием их недостаточности,
«шлаки» в
организме
18. Классификация сепсиса
При формулировке клинического диагнозаотмечают:
• Время развития септического процесса
(внутриутробный, постнатальный)
• Входные ворота (первичный очаг)
• Этиологию сепсиса
• Клиническое течение (молниеносный, острый,
затяжной)
• Патогенетическую форму (септицемия,
септикопиемия, септический шок)
• Осложнения сепсиса (ДВС. септический шок,
полиорганная недостаточность)
19. Примеры клинического диагноза:
Внутриутробный сепсис неуточненнойэтиологии, септицемия: 2-сторонняя
пневмония, катаральный омфалит,
энтероколит.
Осложнения: токсический гепатит, ДВСсиндром (легочное кровотечение), ОПН.
20.
Неонатальный пупочный сепсисстафилококковой этиологии,
септикопиемия: гнойный омфалит,
гнойный менингит, 2-сторонняя
деструктивная пневмония.
Осложнения: ДВС-синдром (мелена,
ВЧК?, кровоизлияния во внутренние
органы), токсический гепатит, ОПН, ОГМ.
21. Клиническая картина
Нет характерных симптомов сепсисановорожденных!
Они определяются этиологией
возбудителя, временем инфицирования
ребенка и особенностями организма
конкретного больного.
Плохо дышит!
Плохо усваивает питание!
Плохо выглядит!
22. Септицемия
развившаяся в результатеантенатального (внутриутробного)
инфицирования, уже в первые дни (1-3
дня) жизни сопровождается:
• Тяжелым общим состоянием
• Прогрессирующим угнетением функции
ЦНС
• Гипотермией, реже гипертермией
• Бледной или грязно-серой окраской
кожных покровов
23.
• Рано появляющейся и быстропрогрессирующей желтухой
• Прогрессирующим отечным синдромом
• Увеличением печени и селезенки
• Дыхательной недостаточностью (нередко
при отсутствии рентгенологических
симптомов)
• Развитием геморрагического синдрома
• Диспептическими расстройствами
(срыгивания, рвота, нарушения стула)
24. Сепсис, развившийся после рождения,
характеризуется более постепеннымначалом.
После внедрения инфекционного агента
скрытый период составляет от 2-5 дней
до 2-3 недель (у недоношенных детей)
Поэтому в клинической картине условно
выделяют: предвестники заболевания, ранние
симптомы и разгар процесса.
25. К предвестникам сепсиса
можно отнести:
Снижение активности
Снижение аппетита
Диспептические расстройства
Позднее отпадение пуповинного остатка
Признаки воспаления пупочной ранки и
пупочных сосудов
26. Дальнейшее развитие сепсиса
характеризуется:• Появлением симптомов
инфекционного токсикоза (вялость, гипоили гипертермия, серый колорит кожных
покровов)
• Признаками токсического поражения
внутренних органов (токсический гепатит,
токсическое поражение почек, миокарда,
кишечника и т.д.)
27. Септикопиемия
• Характеризуется наличием гнойныхметастазов (очагов отсева) на фоне
выраженного инфекционного
токсикоза.
• Наиболее частой локализацией
пиемических очагов являются:
мозговые оболочки, легкие, кости,
реже другие органы
28. Течение сепсиса
• Молниеносное (3-7 дней)• Острое (4-6 недель)
• Затяжное (более 6 недель)
29.
Молниеносное течение = септический шок– Катастрофическое нарастание тяжести
состояния
– Резкая бледность кожных покровов
– Брадикардия, глухость сердечных тонов,
артериальная гипотензия
– Микроциркуляторная блокада почек, ОПН
– «Шоковое легкое»
– Прогрессирующий геморрагический
синдром
30. Особенности сепсиса у недоношенных
• Заболевают в 10 раз чаще доношенных• Чаще всего в форме септицемии
• Начало постепенное, течение вялое,
малосимптомное (ребенок «чахнет»)
• Чаще и быстрее появляется тяжелая анемия
• Более выражен дисбактериоз
• Специфическим является развитие язвеннонекротического энтероколита с перфорацией
язв и развитием перитонита
• Часто – лейко- и нейтропения в анализе крови
31. Диагностика сепсиса
базируется на основании оценки:Факторов риска развития септической
инфекции
• Клинической картины в динамике
заболевания
• Лабораторных показателей
32. Факторы, способствующие развитию сепсиса у новорожденных
• Незрелость иммунологических и защитныхсистем новорожденного
• Гипоксия плода и ацидоз
• Гипербилирубинемия
• Недоношенность
• ЗВУР
• Безводный период более 18 часов
• Меконий в околоплодных водах
33.
• Хориоамнионит у матери• Инфекция мочевыводящих путей у матери
• Повышение температуры у матери во время
родов
• Назначение матери индометацина,
дексаметазона, простагландина Е и др.
• Реанимационные мероприятия:
ИВЛ,катетеризация и т.д.
Сочетание двух и более факторов
увеличивает риск сепсиса в 4-8 раз
34. Признаки СВР
• Повышение температуры тела более38 º или снижение менее 36º
• Воспалительные изменения
гемограммы
• Тахикардия
• Тахипное
35. Лабораторные признаки сепсиса у новорожденных
Количество лейкоцитов Более 40×109/лМенее 5 × 109/л
Общее количество
Менее 1,75×109/л
нейтрофилов
Палочкоядерные и
Более 2×109/л или
другие незрелые
более 10%
формы нейтрофилов
Нейтрофильный индекс Более 0,2
= молодые
формы/общее кол-во
нейтрофилов
36.
ТромбоцитопенияМенее 100×109/л
С – реактивный
белок
Более 10 мг/л
Прокальцитонин
Более 2 мг/мл
(обычно более
10 мг/мл)
(с 3-х суток жизни)
37. Этиология заболевания
Определяется идентификациейвозбудителя при посевах крови и из
гнойных очагов, взятых до начала
антибактериальной терапии и в динамике
заболевания.
Возможно также использование ПЦРдиагностики, ИФА.
38. Лечение сепсиса
Терапия сепсиса проводится в двухосновных направлениях:
Воздействие на возбудителя заболевания
(санация первичного и метастатических очагов,
антибактериальная терапия)
Воздействие на организм больного
(терапия расстройств гомеостаза, включая
иммунный гомеостаз, коррекция органных
нарушений)
39. Общие принципы выбора антибактериальной терапии
Выбор стартовой терапии зависит от:• Времени инфицирования
• Условий возникновения (внебольничный,
госпитальный)
• Характера преморбидного фона ребенка
• Локализации первичного очага
• Микробного пейзажа отделения, где
находится ребенок
40.
Препаратами выбора являются:• антибиотики широкого спектра
действия,
• бактерицидные,
• обладающие активностью в
отношении потенциально возможных
возбудителей сепсиса, в том числе
возбудителей - ассоциантов.
41.
• При уточнении характерамикрофлоры и её чувствительности,
терапию корригируют, производят
смену препаратов.
• Альтернативные препараты
назначают при отсутствии эффекта
или стабилизации состояния через 48 72 часа от начала стартовой терапии.
42. Программа антибактериальной терапии сепсиса у детей
Характерис Препараты выбора Альтернативныетика
препараты
сепсиса
Ранний
Ампициллин +
Цефалоспорины 3аминогликозиды
го поколения+
аминогликозиды
Поздний Цефалоспорины 3- Карбапенемы
го поколения
Гликопептиды
+аминогликозиды
Карбоксипеницилл
ины
43.
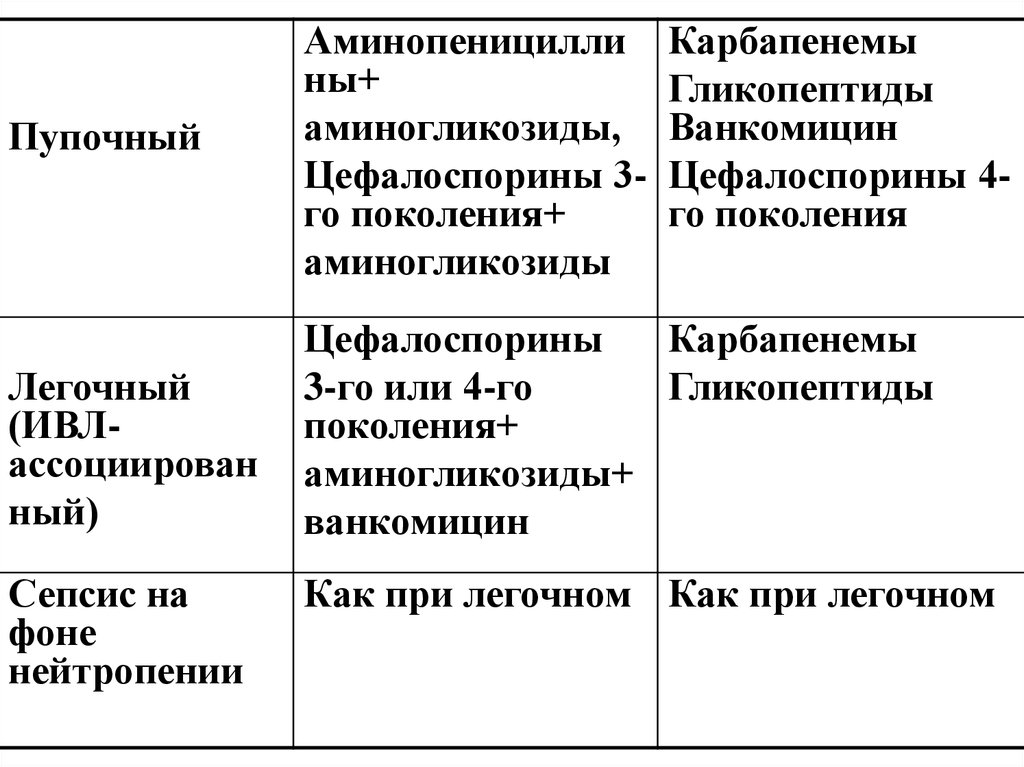
ПупочныйАминопеницилли
ны+
аминогликозиды,
Цефалоспорины 3го поколения+
аминогликозиды
Легочный
(ИВЛассоциирован
ный)
Цефалоспорины
Карбапенемы
3-го или 4-го
Гликопептиды
поколения+
аминогликозиды+
ванкомицин
Сепсис на
фоне
нейтропении
Карбапенемы
Гликопептиды
Ванкомицин
Цефалоспорины 4го поколения
Как при легочном Как при легочном
44. Воздействие на макроорганизм
• Дезинтоксикационная терапия и коррекцияобменных нарушений
• Иммунокорригирующая терапия
(внутривенное введение иммуноглобулинов:
ВВИГ, сандоглобин, интраглобин, пентаглобин
и др. - 3-5 иньекций на курс)
• При наличии лейко- или нейтропении:
трансфузии лейкомассы, введение
колониестимулирующих факторов (граноцит,
нейпоген)
45.
• На высоте токсикоза оправдано назначениеингибиторов протеаз (контрикал, трасилол –
500-1000 Ед/кг в сутки), при угрозе
септического шока показано назначение
глюкокортикоидов.
• Профилактика дисбактериоза включает
раннее назначение антимикотических
препаратов и эубиотиков.
• Профилактика и лечение ДВС – синдрома
• Симптоматическая терапия, направленная на
восстановление гомеостаза и органных
расстройств
• Местное лечение воспалительных очагов
46. Диспансерное наблюдение
Все больные, перенесшие сепсис,наблюдаются в течение 1-го года
Осмотр педиатра – ежемесячно
Анализ крови – через месяц после выписки,
далее – по показаниям, но не реже 1-го раза в 3
месяца
Прививки – по индивидуальному графику
(не ранее, чем через 6 месяцев)









































 medicine
medicine








