Similar presentations:
Желтая лихорадка
1. Федеральное государственное автономное образовательное учреждение высшего образования Первый Московский государственный
медицинский университет имени И.М. СеченоваМинистерства здравоохранения Российской Федерации (Сеченовский Университет)
Кафедра инфекционных болезней
Выполнила студентка
4 курса, 12 группы
педиатрического факультета
Старцева Татьяна
Преподаватель:
Арутюнова Дарья Дмитриевна
2018 учебный год
г. Москва
2.
Жёлтая лихорадка (ferbis flava) – острая вирусная природно-очаговая болезньс трансмиссивной передачей возбудителя через укусы комаров, которая
характеризуется:
внезапным началом
высокой двухфазной лихорадкой
геморрагическим синдромом
желтухой
гепаторенальной недостаточностью
Относится к числу карантинных болезней (ввиду особой опасности)
Подлежит международной регистрации
3.
Впервые жёлтая лихорадка была описана в 1648 году во время вспышки в Центральной Америке.Английские врачи называли её жёлтой горячкой (англ. yellow fever),
Испанцы – чёрной рвотой (исп. vomito negro),
Среди английских моряков и солдат, больше всего переболевших ею, в обращении было «Жёлтый Джек».
В 1881 году Кубинский врач К. Финлей доказал, что распространение жёлтой лихорадки происходит
посредством комара Stegomyia Fasciata (Aedes aegypti).
В 1901 году на Кубе американской военной миссией во главе с майором У. Ридом был открыт
возбудитель жёлтой лихорадки.
4.
Возбудитель: арбовирус Viscerophilus tropicusИз семейства: флавивирусов
• Способен длительно сохраняться в замороженном состоянии и при высушивании
• Вирус быстро гибнет при нагревании до 60 °C, под воздействием УФ лучей, хлорсодержащих препаратов и
при воздейстивии обычных дезинфекционных средств
o Вирион размером 40-50 нм
o Сферическая форма
o Содержит одноцепочечную РНК
5.
Заболевание распространено в тропических и субтропических странах Центральной и Южной Америки,Африки
В соответствии с классификацией ВОЗ выделяют три эпидемиологических типа очагов жёлтой лихорадки
(сельский, промежуточный, городской)
Иммунитет после перенесённой болезни стойкий,
пожизненный
Способность к развитию эпидемий
6.
Укус инфицированным комаромРепликация вируса в лимфатических элементах
Поступление в кровь
Распространение по всему организму
Вирусемия
Полиорганное поражение
7.
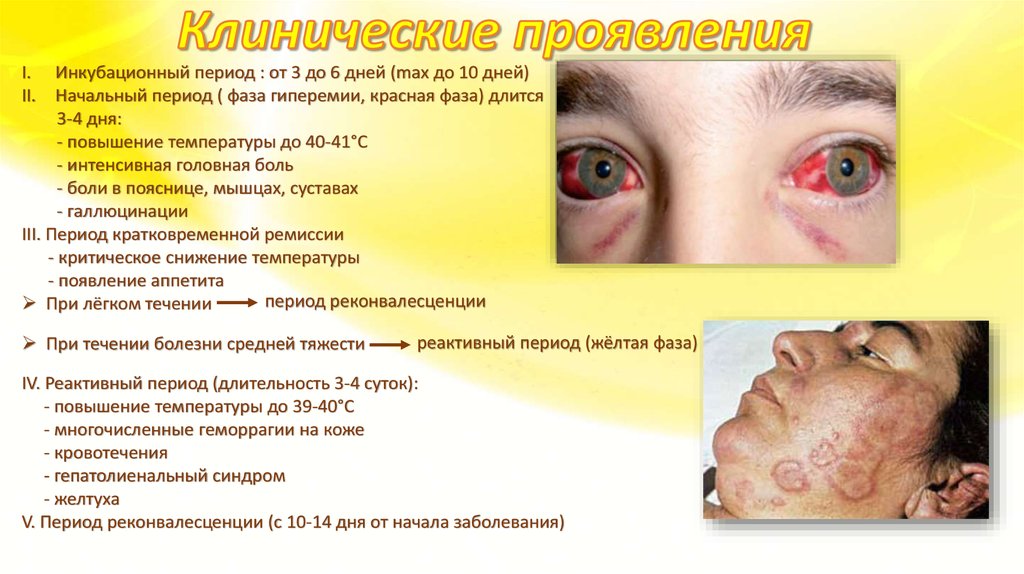
I.II.
Инкубационный период : от 3 до 6 дней (max до 10 дней)
Начальный период ( фаза гиперемии, красная фаза) длится
3-4 дня:
- повышение температуры до 40-41°С
- интенсивная головная боль
- боли в пояснице, мышцах, суставах
- галлюцинации
III. Период кратковременной ремиссии
- критическое снижение температуры
- появление аппетита
период реконвалесценции
При лёгком течении
При течении болезни средней тяжести
реактивный период (жёлтая фаза)
IV. Реактивный период (длительность 3-4 суток):
- повышение температуры до 39-40°С
- многочисленные геморрагии на коже
- кровотечения
- гепатолиенальный синдром
- желтуха
V. Период реконвалесценции (с 10-14 дня от начала заболевания)
8.
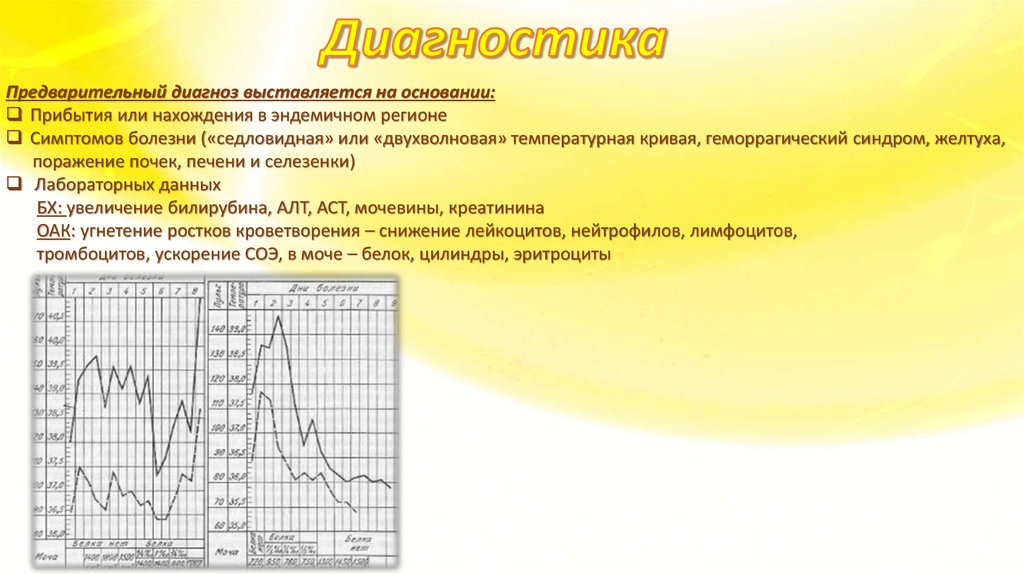
Предварительный диагноз выставляется на основании:Прибытия или нахождения в эндемичном регионе
Симптомов болезни («седловидная» или «двухволновая» температурная кривая, геморрагический синдром, желтуха,
поражение почек, печени и селезенки)
Лабораторных данных
БХ: увеличение билирубина, АЛТ, АСТ, мочевины, креатинина
ОАК: угнетение ростков кроветворения – снижение лейкоцитов, нейтрофилов, лимфоцитов,
тромбоцитов, ускорение СОЭ, в моче – белок, цилиндры, эритроциты
9.
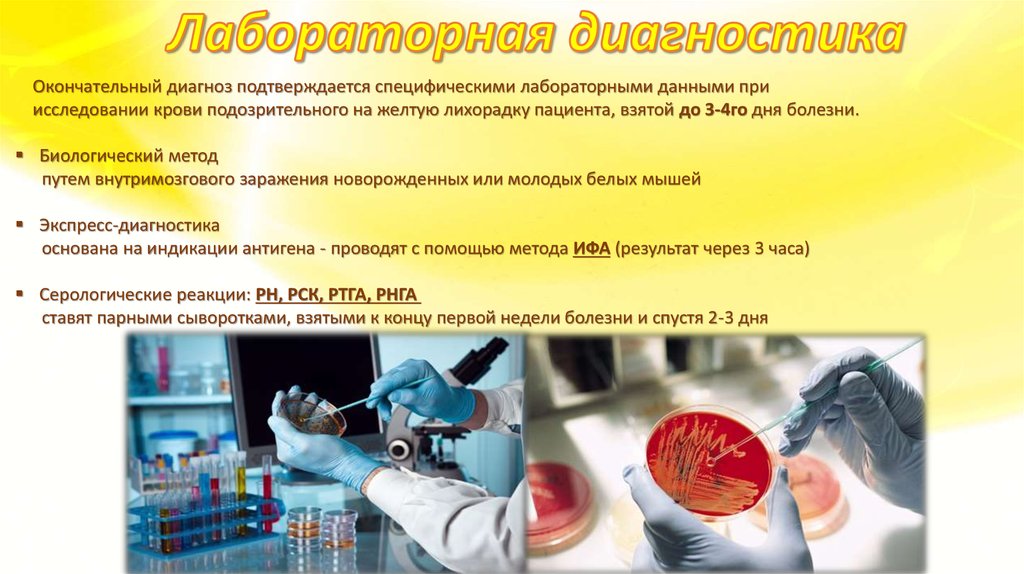
Окончательный диагноз подтверждается специфическими лабораторными данными приисследовании крови подозрительного на желтую лихорадку пациента, взятой до 3-4го дня болезни.
Биологический метод
путем внутримозгового заражения новорожденных или молодых белых мышей
Экспресс-диагностика
основана на индикации антигена - проводят с помощью метода ИФА (результат через 3 часа)
Серологические реакции: РН, РСК, РТГА, РНГА
ставят парными сыворотками, взятыми к концу первой недели болезни и спустя 2-3 дня
10.
Жёлтую лихорадку дифференцируют с :Гриппом
Вирусными гепатитами
Тропической малярией
Желтушной формой лептоспироза
Лихорадкой Денге
Клещевым возвратным тифом
Крымской геморрагической лихорадкой
Геморрагическими лихорадками Ласса, Эбола, Марбург
11.
I.Организационно-режимные мероприятия:
госпитализация всех больных в стационар и строгий постельный режим!
диета молочно-растительная с комплексом витаминов (С, В)
II. Патогенетическое и симптоматическое лечение:
• дезинтоксикация (глюкозо-солевые растворы, растворы альбумина);
профилактика и лечение геморрагического синдрома (преднизолон, аминокапроновая кислота,
коллоидные растворы, по показаниям переливание крови);
• при почечной недостаточности (дегидратация, стимуляция диуреза, по показаниям гемодиализ);
• при поражении печени (детоксикация организма – гепасол, гепатопротекторы, глюкоза и др.)
• при наслоении вторичных бактериальных инфекций назначают антибиотики
Этиотропного (противовирусного) лечения нет!
12.
Проводят уничтожение комаров и мест их выплода, защиту от них помещений и использованияиндивидуальных средств защиты.
В качестве средства иммунопрофилактики используется однократная иммунизация живой ослабленной
вакциной, преимущественно из штамма 17D (0,5 мл в разведении 1:10 подкожно), лиц в возрасте от 9 мес. и старше,
проживающих на эндемичных территориях или намеревающихся посетить их, с ревакцинацией через 10 лет.
Вакцина создает напряженный иммунитет с 10-го дня после первичной вакцинации на протяжении 10 лет.
13.
Риск смерти от желтой лихорадки значительно превышает риски,связанные с вакциной.
Не следует вакцинировать следующие группы населения:
детей в возрасте до 9 месяцев при регулярной иммунизации (или
до 6 месяцев во время эпидемии);
беременных женщин - за исключением времени вспышек
желтой лихорадки, когда высок риск инфицирования;
людей с тяжелой аллергией на яичный белок;
людей с тяжелым иммунодефицитом в результате
симптоматических ВИЧ/СПИДа;
при наличии нарушений вилочковой железы
14.
«Здоровье — не всё,но всё без здоровья — ничто»
Сократ.











 medicine
medicine








