Similar presentations:
Миома матки
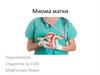
1. Миома матки.
2. Определение
Миома матки (ММ) — моноклональныйгормоночувствительный пролиферат,
состоящий из фенотипически изменённых
гладкомышечных клеток миометрия.
3. Происхождение
Растет из одной первичной клетки,которая в результате произошедшей в
ней мутации приобрела способность
нерегулируемого роста. Множественные
узлы клонально не связаны, что и
объясняет различный темп роста.
4. Эпидемиология
Миома матки встречается у 15 – 17% женщин старше 30лет – до постменопаузы. В постменопаузе, как правило,
происходит обратное развитие опухоли.
Среди гинекологических больных миома матки
наблюдается у 10 – 27%, а при профилактических осмотрах
эту опухоль впервые выявляют у 1 – 2,5% женщин. В
гинекологических хирургических стационарах оперативное
вмешательство по поводу миомы матки производят более
чем у 50% больных.
5.
К основным факторам риска, способствующимвозникновению миомы матки, относят:
поздняя менструация;
обильные менструации;
высокую частоту медицинских абортов;
наличие экстрагенитальной патологии (особенно
сердечно-сосудистой);
воспалительные процессы внутренних половых органов;
нарушение гемодинамики малого таза;
метаболические нарушения в организме женщины
(ожирение);
вторичные иммунодефицитные состояния;
отягощенный семейный анамнез онкологическими
заболеваниями половой системы и других органов (рак
эндометрия, шейки матки, яичников, молочной железы,
желудка, пищевода, печени).
6. Патогенез миомы матки
Опухолевый рост является следствием нарушениятканевого гомеостаза, поддерживаемого балансом
между двумя процессами:
-клеточной пролиферацией;
- апоптозом;
Клетки миомы матки обладают значительно более
высокой миотической активностью в обе фазы
менструального цикла, чем клетки неизмененного
миометрия.
7. Патогенез миомы матки
Ключевыми факторами патогенеза миомы маткисчитаются:
половые стероидные гормоны- физиологические
регуляторы клеточной пролиферации миометрия.
В отличие от нормального миометрия миома содержит
гораздо больше эстрогеновых рецепторов на единицу
объема ткани, число которых особенно возрастает в
фолликулиновую фазу, и поэтому ткань миомы матки
чрезвучайно чувствительно к эстрогенам.
8. Патогенез миомы матки
В последние годы основопологающеезначение приобретает:
« прогестероновая » гипотеза, в
соответствии с которой, не только
эстродиол 17-в, но и, в большей степени ,
прогестерон играет ключевую роль в
инициировании каскада малекулярногенетических нарушений, возникающих в
процессе роста опухоли.
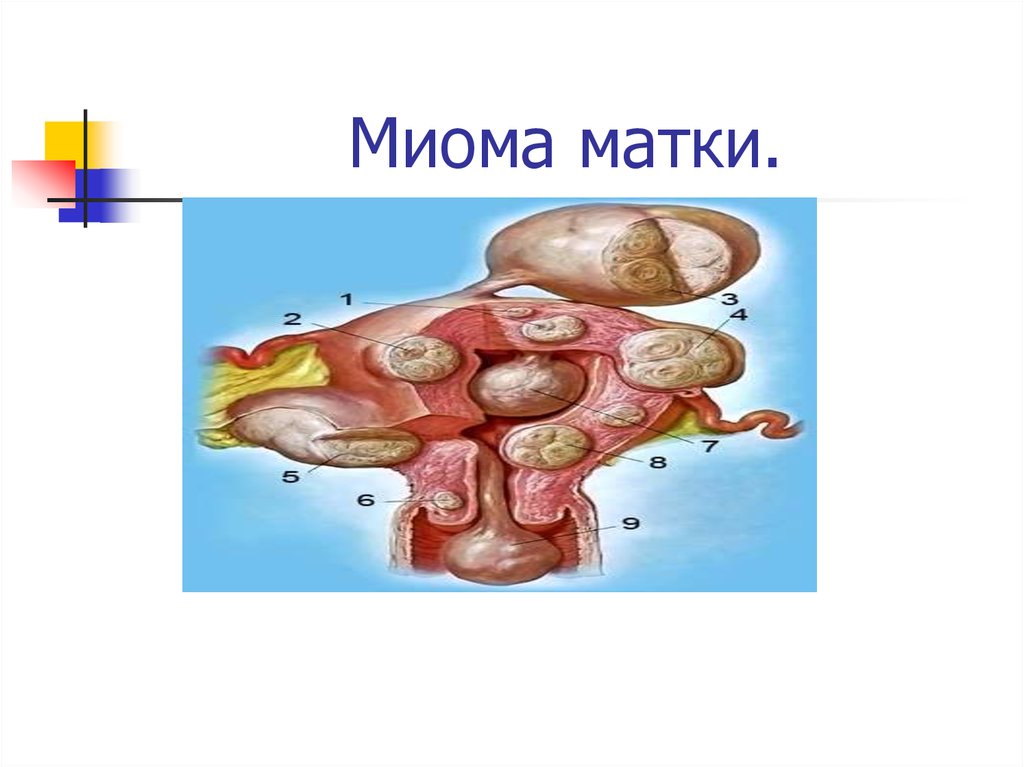
9. Классификация По соотношению форменных элементов опухоли: Рабдомиома – опухоль, состоящая из поперечнополосатой мышечных
клеток.10. Лейомиома -опухоль, состоящая только из гладкомышечных клеток миометрия;
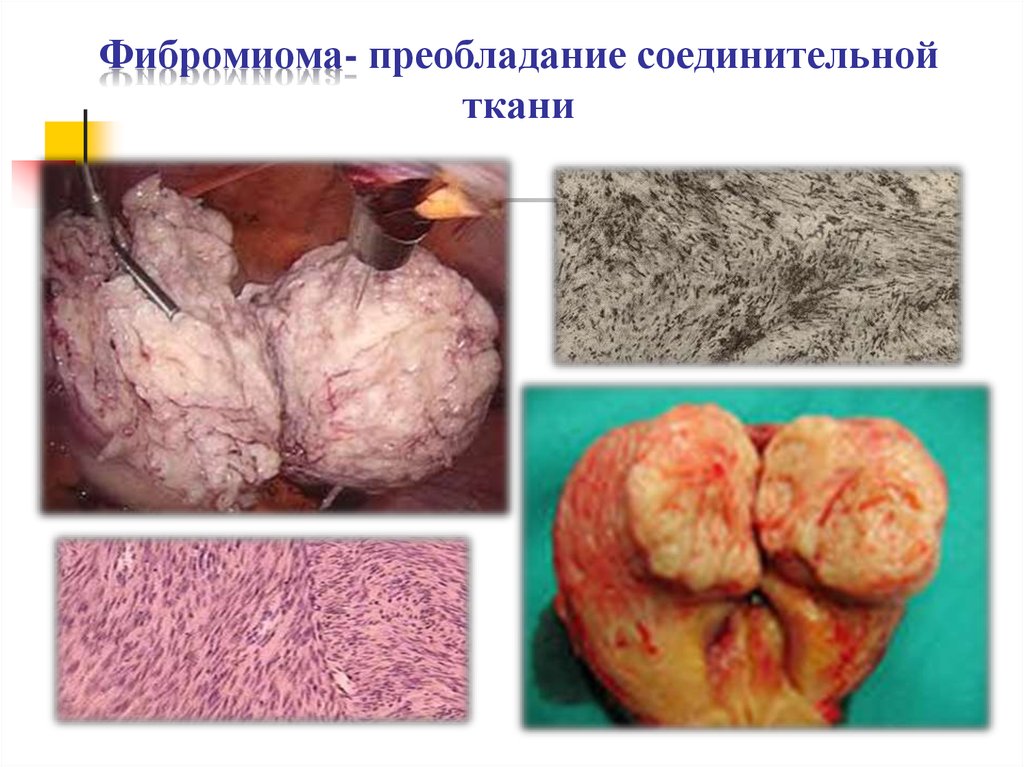
11. Фибромиома- преобладание соединительной ткани
12. Классификация
По локализации:Подбрюшинная
Межмышечная
Подслизистая
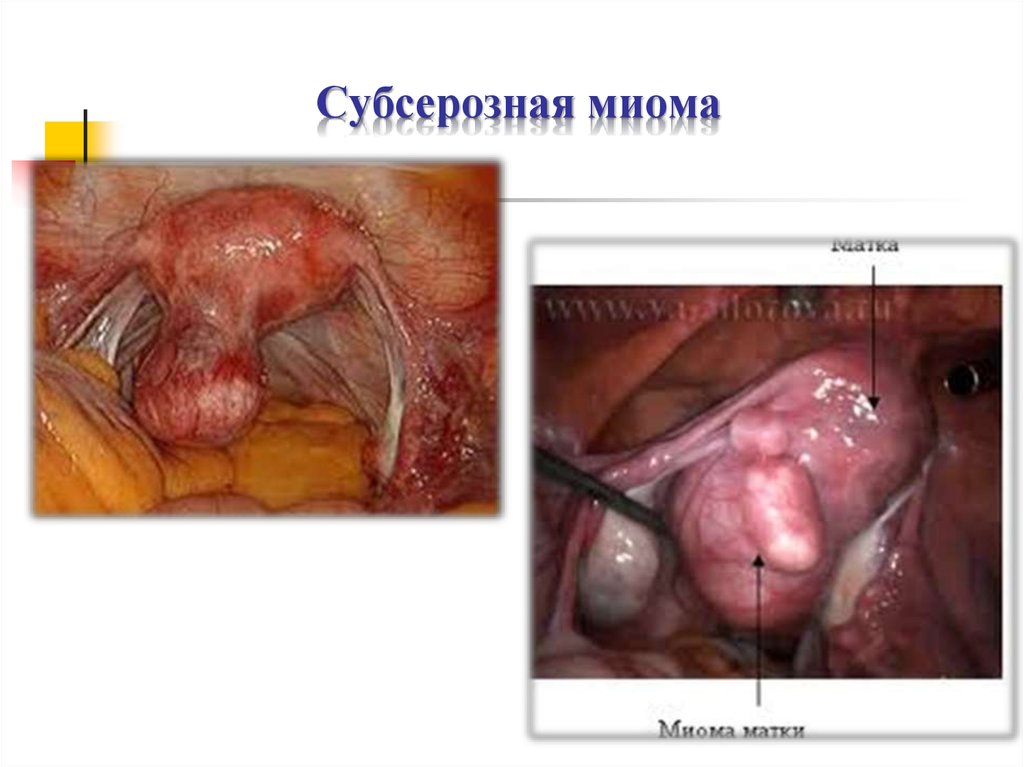
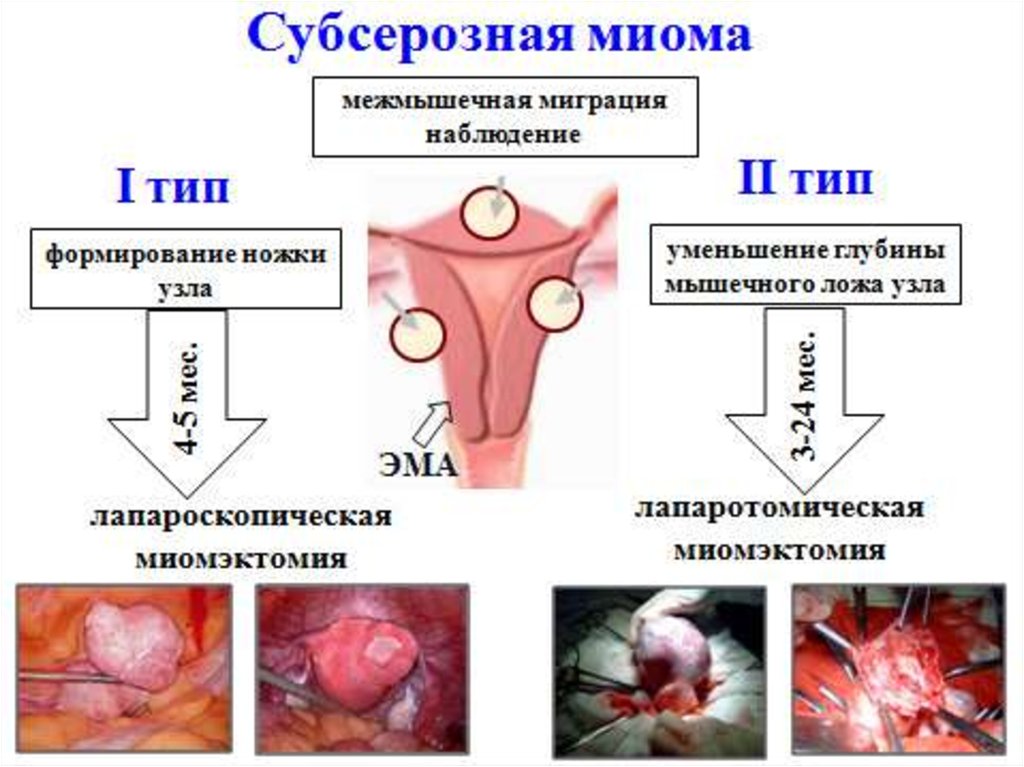
13. Субсерозная миома
14. По гистологическим особенностям:
ПростаяВстречается в 75%
случаев
Строма преобладает над
паренхимой
Растет медленно
Митотическая активность
миоцитов практически
отсутствует
Пролиферирующая
Встречается в 25%
случаев
Преобладают
миогенные элементы
Множественная
Растет быстро
Митотическая
активность повышена
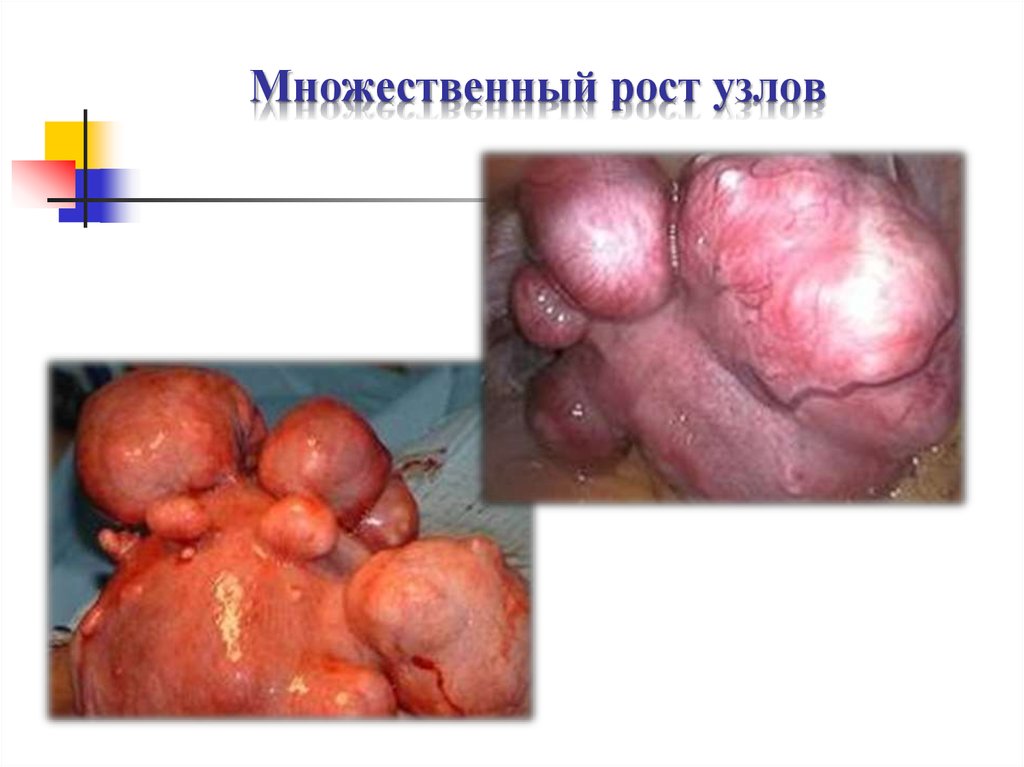
15. Множественный рост узлов
16. По клиническим проявлениям:
симптомная миома матки бессимптомная миома(20-50% случаев) – с
матки (50-80% случаев)
клиническими
– без клинических
проявлениями
проявлений;
-боли,
-отсутствует жалобы
-кровотечение,
-нарушения
менструальной
-нарушение функции
функции;
соседних органов.
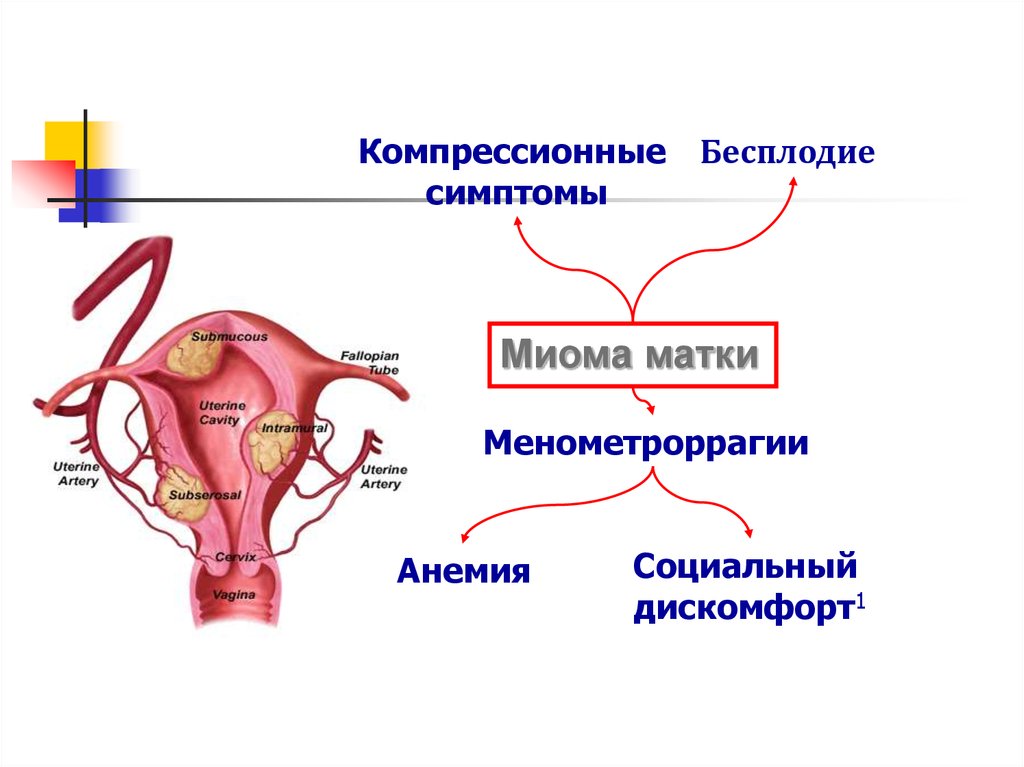
17.
Миома матки, клиникаКомпрессионные Бесплодие
симптомы
Миома матки
Менометроррагии
Анемия
Социальный
дискомфорт1
18. Диагностика
Жалобы:аномальные маточные кровотечения;
тазовая боль;
тяжесть внизу живота;
увеличение живота;
нарушение функции мочевого пузыря (дизурия);
нарушение функции кишечника (дисхезия)
бесплодие.
19. Диагностика
Анамнез:отсутствие беременности и родов;
раннее менархе,
увеличение частоты менструации;
длительность дисменореи;
отягощенная наследственность;
повышенная масса тела;
артериальная гипертензия;
сахарный диабет;
возраст (пик заболеваемости 40-50 лет).
20. Диагностика миомы матки
Гинекологический осмотр позволяет обнаружить:- увеличенную матку( размеры ее оцениваются в неделя беременности),
с бугристой ( узловатой) поверхностью,
плотной консистенцией.
Среди методов инструментальной диагностики миомы матки применяется:
- ультразвуковое сканирование ( трансвагинальное ультрозвуковое
сканирование)
- МРТ матки (для уточнение локализации и размеров).
- Гистероскопия ( при субмукозной форме у женщин репродуктивного
возраста )
- Лапароскопия ( у женщин репродуктивного возраста для проведения более
точной диагностики и хирургического лечения
- лапароскопическая миомэктомия- при субсерозной и субсерознойинтрамуральной формах ).
21. Ультразвуковая диагностика подбрюшинной миомы матки.
На эхограмме субсерознаямиома матки
идентифицируется в виде:
- образования округлой конфигурации, сповышенным
уровнем звукопроводимости
- плотно спаянной маткой.
Субсерозные узлы миомы на широком оснавании
характеризуется определенными эхографическими
признаками:
- акустическое отражение от поверхности опухоли,
обращенной в брющную полость отличается
повышенной звукопоглащаемостью.
22. Трансвагинальное ультразвуковое сканирование. Подбрюшинной миомы матки.
-Угасание амплитуды волновых колебаний отматочной поверхности опухоли к брюшной.
- Осутствие эффекта « врастания» опухоли в
миометрий,
- Повышенная смещаемость опухоли по отношению
матки
- Округлой формой,
- С гладкой блестящей поверхностью
- Бледно-розовым оттенком.
23. Допплерография и ангиография
Позволяют определить особенности кровообращенияв миоматозных узлах перед проведением ЭМА, для
определения типа ММ.
Оценить эффективность ЭМА
Провести диф. диагностику с саркомой
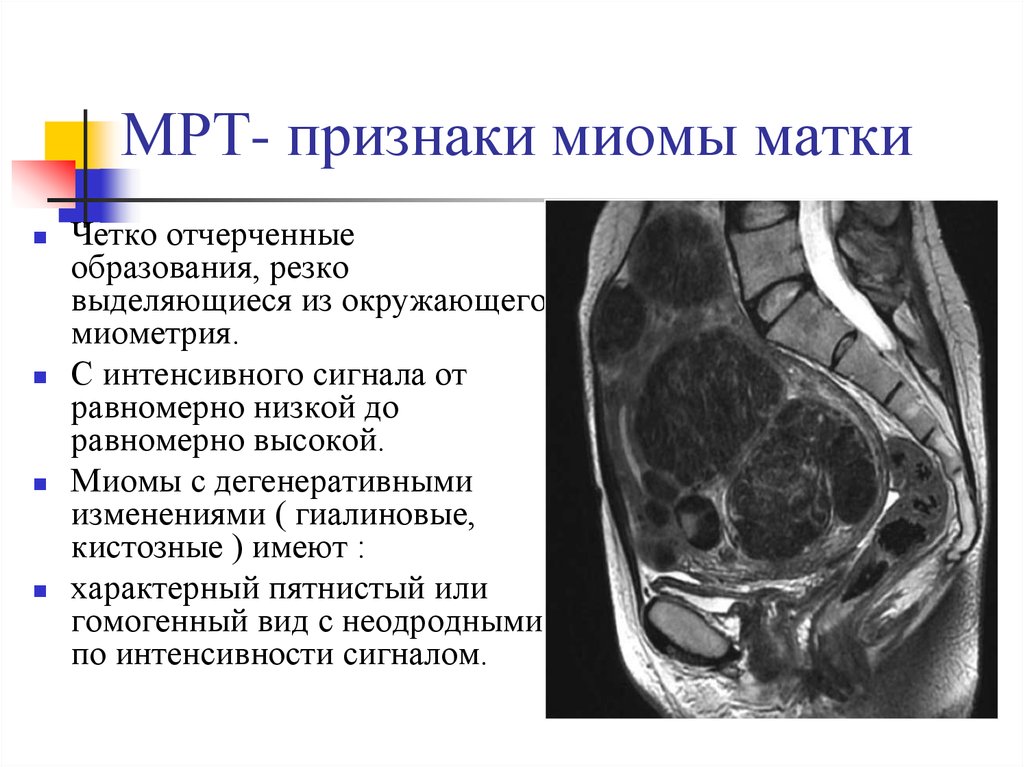
24. МРТ- признаки миомы матки
Четко отчерченныеобразования, резко
выделяющиеся из окружающего
миометрия.
С интенсивного сигнала от
равномерно низкой до
равномерно высокой.
Миомы с дегенеративными
изменениями ( гиалиновые,
кистозные ) имеют :
характерный пятнистый или
гомогенный вид с неодродными
по интенсивности сигналом.
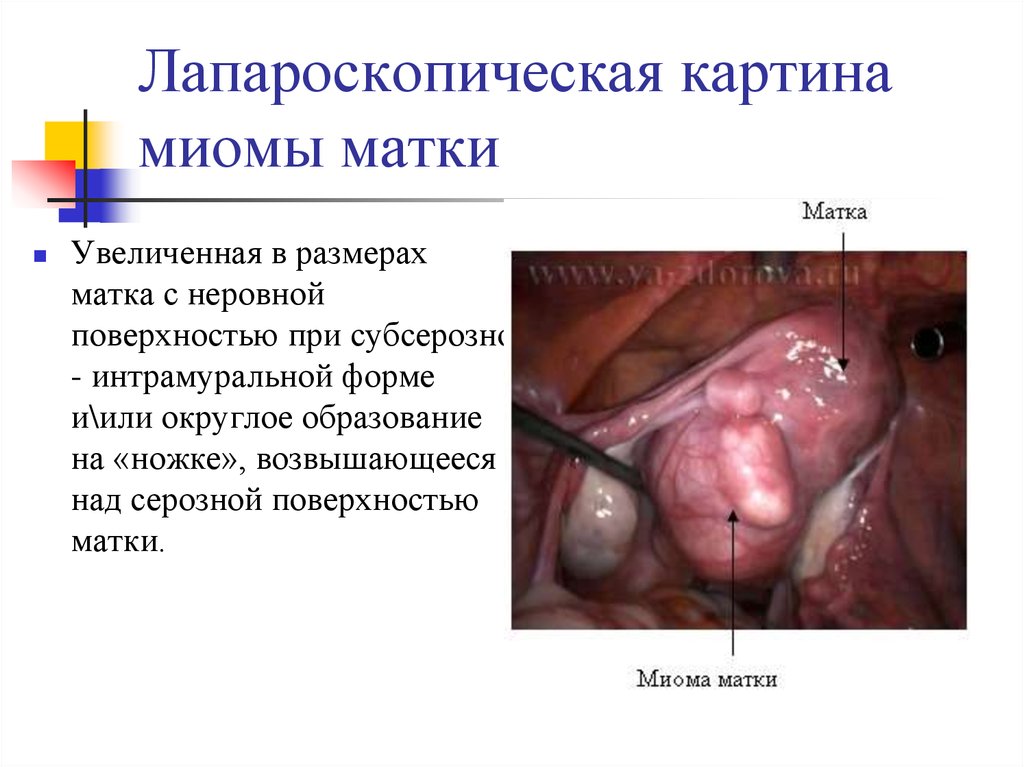
25. Лапароскопическая картина миомы матки
Увеличенная в размерахматка с неровной
поверхностью при субсерозно
- интрамуральной форме
и\или округлое образование
на «ножке», возвышающееся
над серозной поверхностью
матки.
26. Лечение миомы матки
Медикаментозное лечение, направленное наконтроль роста миомы и развития симптомов
заболевания.
Хирургическое лечение:
А. органосохраняющие операции:
абдоминальная,
лапароскапическая
гистероскопическая миомэктомия,применяемые
при нериализованной репродуктивной функции
27. Лечение миомы матки
Б. радикальные операции:- гистерэктомия, применяемая при
множественной миоме матки больших
размеров и у женщин с реализованной
репродуктивной функцией.
Малоинвазивные органосохраняющие методы
лечения:
- эмболизация маточных артерий(ЭМА),
-миолиз различными источниками энергии).
28.
Показания к медикаментозномулечению миомы:
величина опухоли, увеличивающая размер матки
менее чем до 12-13 недель беременности;
интерстициальное и субсерозное расположение узлов
(на широком основании);
наличие противопоказаний к оперативному лечению;
отсутствие маточных кровотечений, приводящих к
анемии;
в качестве адъювантной терапии.
Основой консервативной терапии являются
гормональные препараты.
Медикаментозное лечение целесообразно
проводить при размерах миоматозных узлов до 3см.
29. Гонадотропины
Даназол, гестринонОбладают антиэстрогенным и
антипрогестероновым эффектом, вызывая
временную аменорею.
Препараты назначают 1 раз в день в течение 35 месяцев.
В ряде случаев аменорея не наступает, а
имеется гипоменструальный синдром
Размер матки уменьшается на 50-60%.
Побочные эффекты наблюдаются редко.
30. Агонисты гонадотропин-рилизинг гормона (аГнРГ)
Агонисты гонадотропинрилизинг гормона (аГнРГ)Бусерелин, трипторелин, лейпрорелин
Блокируют секрецию гонадотропинов и,
следовательно, половых гормонов.
Блокада обратима, после отмены синтез
гонадотропных гормонов восстанавливается
Высказано мнение о прямом влиянии аГнРГ на ММ
– в ней обнаружены рецепторы к ГнРГ
Побочные эффекты связаны с гипоэстрогенией,
поэтому возможно сочетание с небольшими дозами
эстрогенов.
31. Антипрогестины
МифепристонСвязывается с прогестероновыми
рецепторами, блокируя их функцию
Главное достоинство препарата –
отсутствие гипоэстрогении
После приема в течение 12 недель
размеры ММ уменьшаются на 50-60%
32. Показания к оперативному лечению:
Большие размеры матки (более 13-14 недель);Быстрый рост (более 4 недель в год);
Резистентность к консервативной терапии;
Наличие болей, кровотечений, нарушение функции соседних
органов;
Признаки нарушения трофики узла, некроз миоматозного
узла;
Подслизистая миома, сопровождающаяся длительными и
обильными менструациями. «Рождающийся» миоматозный
узел;
Признаки перекрута субсерозного узла на «ножке»;
Миома шейки матки;
Миома матки в сочетании с опухолями половых органов
другой локализации, аденомиозом, гиперплазией эндометрия.
33. Радикальное (ампутация матки)
Включает гистерэктомиюлапароскопическим и лапаротомическим
доступами.
Лечение по принципу «нет органа – нет
проблем»
Нужно помнить, что в организме лишних
органов нет!
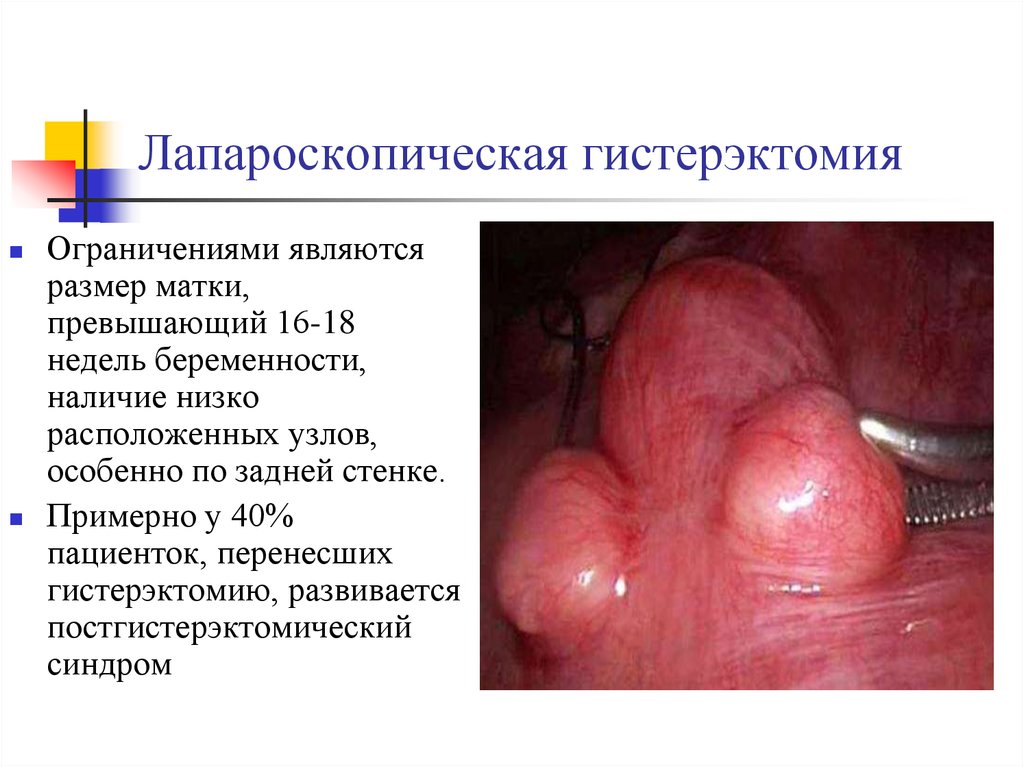
34. Лапароскопическая гистерэктомия
Ограничениями являютсяразмер матки,
превышающий 16-18
недель беременности,
наличие низко
расположенных узлов,
особенно по задней стенке.
Примерно у 40%
пациенток, перенесших
гистерэктомию, развивается
постгистерэктомический
синдром
35. Постгистерэктомический синдром
Обусловлен недостаточностьюэстрогенов из-за снижения овариального
кровотока и нарушения рецепторных
взаимодействий в системе яичникимиометрий-эндометрий.
Для его коррекции необходима
гормонзаместительная терапия(ГЗТ)
36.
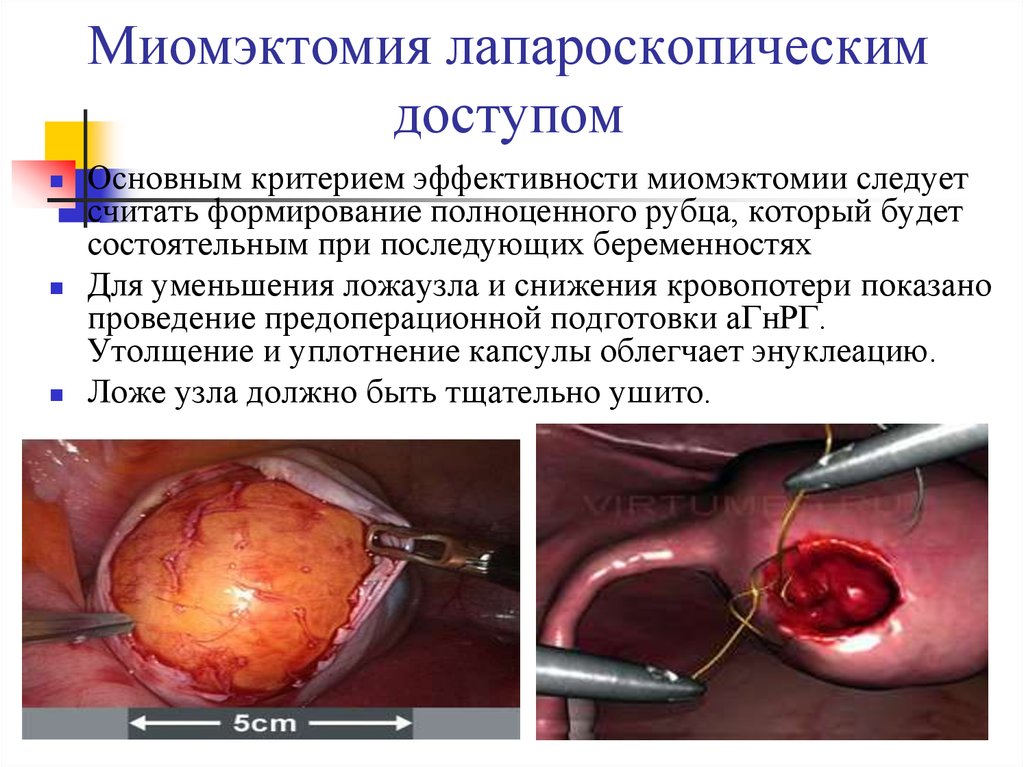
37. Миомэктомия лапароскопическим доступом
Основным критерием эффективности миомэктомии следуетсчитать формирование полноценного рубца, который будет
состоятельным при последующих беременностях
Для уменьшения ложаузла и снижения кровопотери показано
проведение предоперационной подготовки аГнРГ.
Утолщение и уплотнение капсулы облегчает энуклеацию.
Ложе узла должно быть тщательно ушито.
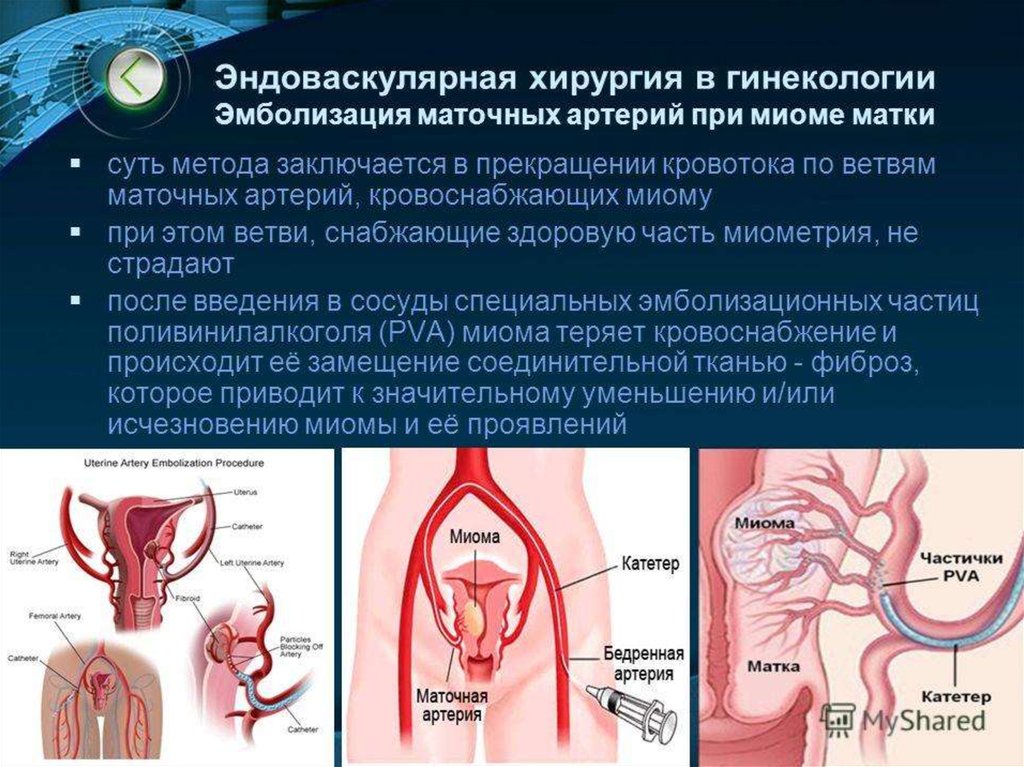
38. Эмболизация маточных артерий
Эмболизация маточных артерий (ЭМА, эндоваскулярнаяэмболизация маточных артерий) – это малоинвазивное
вмешательство, в ходе которого через прокол бедренной
артерии (пункцию), по внутрисосудистому катетеру в
сосуды, питающие миому, вводятся частички специального
эмболизационного препарата.
Бессимптомная (3,8%) или симптомная миома матки;
Менометроррагия ( 51,9%)
Диспареуния (7%);
Сдавления соседних органов (20,5%);
Бесплодие(16,8%)
39.
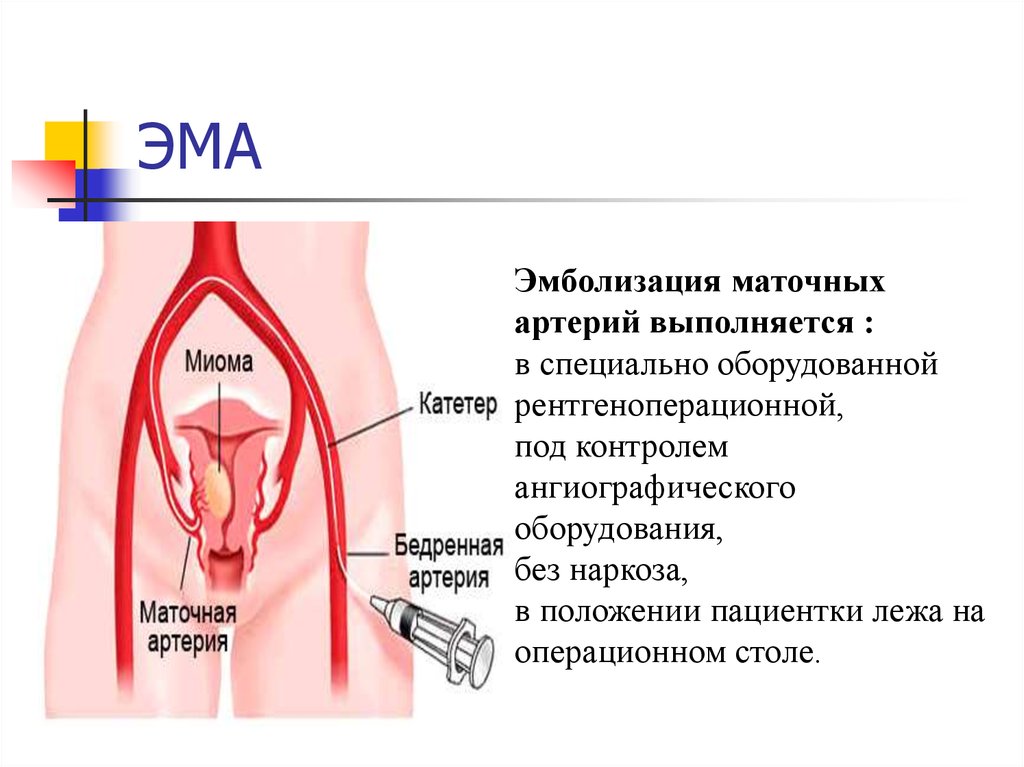
40. ЭМА
Эмболизация маточныхартерий выполняется :
в специально оборудованной
рентгеноперационной,
под контролем
ангиографического
оборудования,
без наркоза,
в положении пациентки лежа на
операционном столе.
41. ЭМА
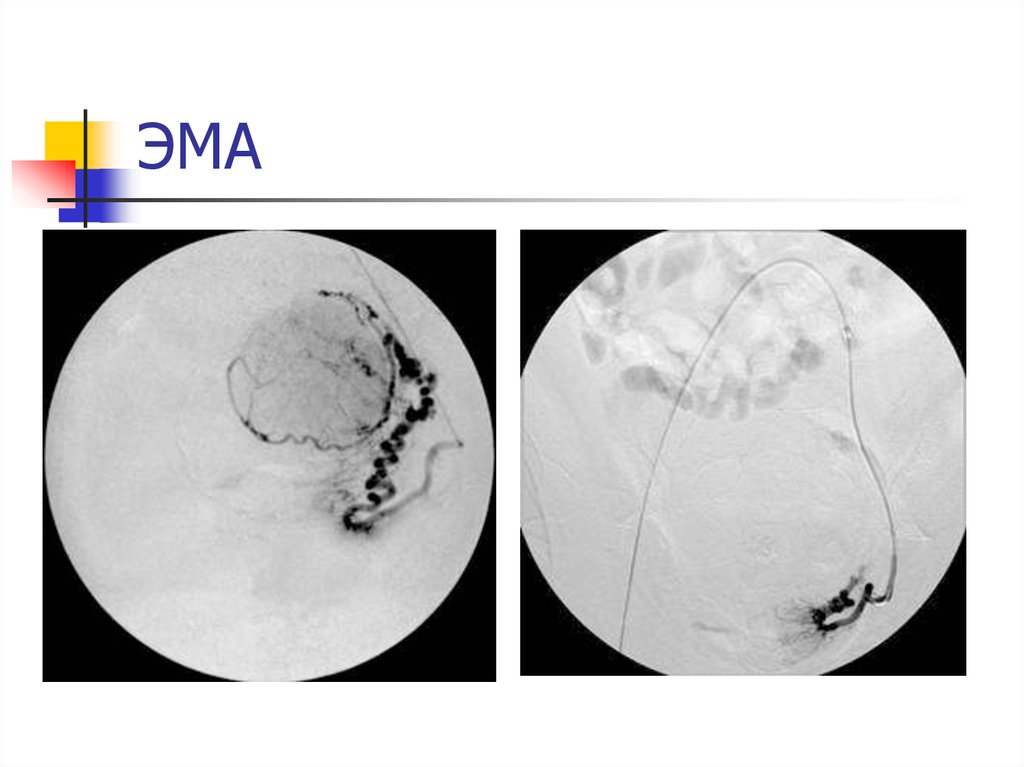
Первым этапом вмешательства является:пункция правой общей бедренной артерии.
местная анестезия кожи (в зоне прокола в верхней части
бедра)
пункция артерии полой иглой (диаметр 1,5 мм), через
которую вводится тонкий катетер (диаметр 1,2 мм). под
контролем ангиографии :
данные выводятся на монитор,
внутрисосудистый катетер проводится до маточных
артерий.
через катетер вводится эмболизационный препарат
42. ЭМА
43. ЭМА
В течение 12-18 мес происходит прогрессивноеуменьшение размеров миоматозных узлов и матки в
целом в среднем на 83% с восстановлением
архитектоники полости матки.
Устранение симптомов менометроррагии (97,9%);
Исчезновение симптомов сдавления близлежащих
органов (88,6%);
Исчезновение симптомов диспареуниии (99%);
Пиометра и эндометрит (2,6%) после 3-6 мес
Маточное кровотечения (1,2%);
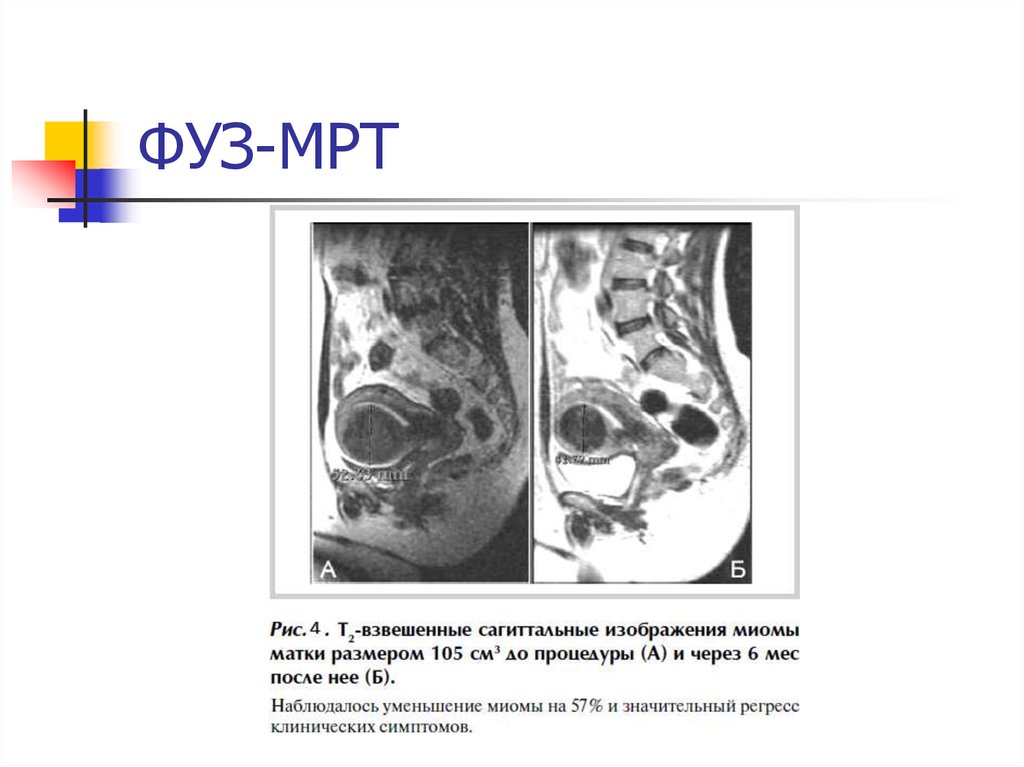
44. Фокусированная ультразвуковая абляция под контролем МРТ
Сравнительно новый метод лечения ММ, применяется вРоссии с 2006 года.
Сущность метода заключается в воздействии на ткань ММ
высокочастотного УЗ, под действием которого происходит
нагрев и развивается коагуляционный некроз.
Пациентка располагается в положении лежа на животе внутри
магнитно-резонансного томографа.
45. ФУЗ-МРТ
Проводится базовое сканирование, врач намечает планоперации.
Затем выполняется сама процедура, в ходе которой УЗ
поочередно воздействуют на определенный объем ткани.
Продолжительность процедуры 3-5 часов.
Так как ультразвук в большей степени поглощается
соединительной тканью, этот метод практически
неприменим для пролиферирующих миом. Наибольшая
эффективность в отношении «темных» миом.
Через 6 месяцев после процедуры ММ уменьшается в
среднем на 50%.


































 medicine
medicine