Similar presentations:
Лучевые методы диагностики органов пищеварительной системы у детей
1.
С.Ж.АСФЕНДИЯРОВ АТЫНДАҒЫҚАЗАҚ ҰЛТТЫҚ МЕДИЦИНА УНИВЕРСИТЕТІ
КАЗАХСКИЙ НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ ИМЕНИ
С.Д.АСФЕНДИЯРОВА
Kazakh National Medical University name of S.D.Asfendiyarova
МОДУЛЬ ВИЗУАЛЬНОЙ ДИАГНОСТИКИ
Лучевые методы диагностики
органов пищеварительной
системы у
детей
Выполнила: Абесова Д
Группа: Ом 030-1
Проверила:Филиппенко Е.В
2.
Содержание:1. Введение
2. Методы исследования
3. Показания
4. Рентгенологическое исследование
ЖКТ
5. Рентгеноанатомия пищевода
6. Пищевод
7. Желудок
8. Тонкий кишечник
9. Толстый кишечник
10. Печень
11. Поджелудочная железа
12. Заключение
13. Список литературы
3.
Введение:Успехи современной медицины, в том числе и в гастроэнтерологии, во многом
определяются внедрением в клиническую практику достижений современной
науки и техники. Выдающимся вкладом в этом смысле явилось использование
лучевых методов в диагностике заболеваний органов пищеварения. Лучевые
методы исследования позволяют получить объективную информацию о
состоянии пищевода, желудка, кишечника, желчевыводящей системы и
поджелудочной железы. Эта информация необходима для своевременного
установления правильного диагноза, точной локализации и протяженности
выявленных патологических изменений, изучения динамики в процессе лечения
этих изменений. Лучевые методы: рентгеновский метод, при исследовании
органов пищеварения применяют ультразвуковую диагностику, а в меньшей
степени термовизионную. радионуклидную, рентгеновскую компьютерную и
магнитно-резонансную томографии.
4.
Для диагностики заболеваний органов пищеварения у детей используют весь арсеналметодов лучевой диагностики. Это определяется как чрезвычайно широким спектром
заболеваний, так и различными возможностями лучевой визуализации разных органов.
5.
Методы исследования• Рентгенологические
– Рентгеноскопия
– Рентгенография
– Компьютерная томография
• Ультразвуковое сканирование
• Радиоизотопное исследование
• МРТ
• Эндоскопия
• Биопсия
6.
Впрочем, из этих общих правил имеется множество исключений.Показаний к лучевому исследованию органов пищеварения у
детей множество, основными из которых являются:
• болевой абдоминальный синдром;
• синдром пальпируемой опухоли;
• тошнота, рвота, поперхивание при глотании;
• синдром срыгивания и рвоты;
• расстройство стула, патологические примеси в стуле;
• гепато- и/или спленомегалия;
• синдром желтухи;
• снижение аппетита, потеря массы тела или плохая ее
прибавка;
• немотивированный подъем температуры.
7.
Контрастные вещества• Сульфат бария (BaSo4)
• Газы (воздух, кислород)
• Двойное контрастирование
8.
Рентгенологическое исследованиеЖКТ
Пероральное контрастирование для исследования пищевода,
желудка и кишечника
200 мл бариевой взвеси в несколько приемов
Продвижение бария по ЖКТ естественным образом
Через 1,5-3 часа контрастным веществом заполняется тощая
кишка, через 3-5 часов – подвздошная, через 6-9 часов - слепая
и восходящая кишка, а через 24 часа —прямая кишка
Ретроградное контрастирование бариевой клизмой для
исследования толстого кишечника и прямой кишки
Визуализация внутренней поверхности ЖКТ
Исследование при тугом заполнении (форма, положение,
величина, контуры, тургор) и после опорожнения (рельеф)
Двойное контрастирование
9.
Рентгеноанатомия пищеводаПроекции: прямая, правая и левая косые
Вход в пищевод на уровне VI-VII шейных
позвонков
Кардиальное отверстие на уровне Х-XI
грудных позвонков
Длина пищевода 25-30 см, диаметр- 1-3
см
Контуры ровные, четкие, волны
перистальтики, 2-3 продольные складки
3 физиологических сужения: в области
перехода глотки в пищевод, в месте
прилегания к бифуркации трахеи и на
уровне диафрагмы
А —рельеф слизистой оболочки; Б — 3 отдела: шейный, грудной и брюшной
10.
В онтогенезе• У новорожденных пищевод имеет
воронкообразную форму, сменяется на
цилиндрическую к 10-12 мес.
• У новорожденных длина пищевода 11-13 см, к 15
годам – 20 см
• У детей верхняя граница пищевода расположена
на 1 позвонок выше, чем у взрослых, к 15-16
годам соответствует уровню взрослого
• В старческом возрасте верхняя граница
пищевода опущена на 1 позвонок
11.
Пищевод.Первый этап рентгенологического исследования - это обзорная рентгеноскопия органов
грудной и брюшной полости. Оценивается состояние срединной сердечно-сосудистой
тени, позвоночника, хрящей гортани, легочных полей и плевры, диафрагмы и газового
пузыря желудка.
Второй этап рентгенологического исследования пищевода - контрастное исследование,
включающее просвечивание и снимки пищевода.
В качестве контрастных веществ применяют бариевую взвесь различной консистенции,
йодолипол, водорастворимые контрастные вещества. Способ двойного (барий+газ)
контрастирования пищевода получил большое распространение во всем мире.
Двойное контрастирование пищевода можно получить, если жидкую бариевую взвесь
проглатывать большими глотками или мелкими порциями, как горячий чай.
В практической работе для уточнения характера двигательных расстройств, а также при
дифференциальной диагностике спазма и органических сужений широко используют
фармакологические пробы.
В диагностике опухолевых поражений и для уточнения стадии поражения может
применяться компьютерная рентгеновская томография и эндоскопическая сонография,
иногда магнитно-резонансная томография. Компьютерная рентгеновская томография
полезна в диагностике сомнительного результата контрастной рентгенографии при
перфорации пищевода.
12.
Желудок.Рентгенологическое исследование - одно из основных методов диагностики заболеваний
желудка. Исследование заключается в рентгеноскопии и рентгенографии желудка, которые
обычно дополняют одна другую. Рентгенологическое исследование желудка будет успешным
при условии тщательной подготовки больного, которая заключается в освобождении желудка
от слизи и пищи и кишечника от каловых масс и газов.
Для контрастного исследования желудка можно использовать газы, которые по плотности и
атомной массе уступают таковым у тканей организма и поэтому в меньшей степени
поглощают рентгеновы лучи. Желудок, контрастированный газами, кажется более
прозрачным, чем окружающие ткани. Однако чаще всего желудок контрастируют
позитивными веществами, которые по атомной массе превосходят окружающие ткани и
поэтому поглощают больше рентгеновых лучей. К ним относятся химически чистый
сернокислый барий и йодистые водорастворимые органические соединения
(гастрографин, кардиотраст, трийодраст и др.). Наиболее широко используется
воднобариевая взвесь, приготовленная из расчета 100 г сухого порошка сульфата бария на
80 мл кипяченой воды.
13.
Рентгенологическое исследование желудка начинают с обзорнойрентгеноскопии, еще лучше - с рентгенографии органов брюшной полости и
грудной клетки в условиях естественной контрастности.
При контрастном исследовании желудка перед рентгенологом стоят задачи
изучить его морфологические особенности (положение, форму, величину,
емкость, макро- и микрорельеф слизистой оболочки, контуры, толщину стенок,
их эластичность, состояние сосудов) и функциональное состояние
(секреторный слой, кислотность желудочного сока, тонус, перистальтику, "игру"
кардии и привратника, смещаемость, моторно- эвакуаторную деятельность,
фармакодинамику и др.).
Пациент делает 1-2 глотка контрастной массы, а врач прослеживает
продвижение этой массы по глотке, пищеводу и через кардию в желудок. Путем
умеренной компрессии и направленной пальпации изучают рельеф слизистой
оболочки желудка.
14.
По указанию врача больной принимает следующие порции бариевой взвеси. В ходеисследования, следя по телевизионному экрану, делают обзорную и прицельную
рентгенограммы.
Получить отчетливое изображение макро- и микрорельефа слизистой оболочки любого
отдела желудка, определить эластичность его стенок, когда предполагается их
инфильтрация, уточнить распространенность выявленного в желудке опухолевою
процесса можно после двойного контрастирования желудка бариевой взвесью и газом
(создания пневморельефа). Чтобы оценить эластичность стенок и сократительную
способность желудка при слабой перистальтике или длительных спазмах его выходного
отдела, используют различные фармакологические средства, влияющие на тонус,
перистальтику и пропульсивную деятельность органа.
15.
В установлении причины желудочного кровотечения, определении тонкой локализации,степени распространенности и особенностей патологического процесса большое
значение в некоторых случаях имеют данные компьютерной томографии.
Ультразвуковое исследование позволяет выявить утолщение стенок желудка при
карциноме и воспалительных заболеваниях, изучить эвакуацию пищи и двигательную
активность. Ультразвуковое эндоскопическое исследование уточняет распространеность
опухолевого процесса.
16.
Тонкая кишкаИсследование тонкой кишки обычно начинается с рентгеноскопии брюшной полости.
При этом можно иногда выявить скопления газа и горизонтальные уровни жидкости в
петлях тонкой кишки. Более детальные сведения получают, используя контрастную
бариевую взвесь. Больных исследуют натощак, после очищения толстой кишки. Каждую
часть тонкой кишки изучают в отдельности. Рентгеноскопию необходимо сочетать с
рентгенографией. Наиболее распространено пероральное контрастирование тонкой
кишки 200 мл водной взвеси сульфата бария. Фазы заполнения тонкой кишки
фиксируют на рентгенограммах через 15, 30 мин., 1,2 и 3 ч. после перорального
приема взвеси бария. Илеоцекальный отдел исследуют спустя 4-6 часов.
Существует много способов ускорения продвижения бариевой взвеси по кишечнику:
фракционный прием, охлаждение бариевой взвеси до 3-5 градусов, применение
лекарственных средств и др.
Возможности ультразвуковой визуализации тонкой кишки ограничены. Рентгеновская
компьютерная и ядерно-магнитные томографии не используются.
17.
Толстая кишка.Рентгенологический метод исследования - широко используется в диагностике болезней
толстой кишки. Исследование начинают с обзорной рентгеноскопии или рентгенографии
брюшной полости. Для более детального определения анатомо-функциональных
особенностей толстой кишки прибегают к ее искусственному контрастированию.
Контрастное вещество вводится двумя путями: пероральным (тогда прослеживается его
продвижение по желудочно-кишечному тракту) и ретроградным (клизмой), в зависимости
от целей и задач исследования. Пероральное контрастирование толстой кишки
проводится в первую очередь с целью изучения ее моторно-эвакуаторной функции. Для
исследования никакой подготовки больного не требуется. Чтобы детально изучить пассаж
контрастной массы, делают просвечивания и снимки через 5, 8, 24,48, 72 ч.
Толстая кишка в норме обычно заполняется бариевой взвесью через 20-24 ч.
18.
При всех достоинствах перорального контрастирования по его результатам нельзя получитьполного представления о строении и морфологических изменениях толстой кишки.
Поэтому приходится прибегать к ирригоскопии. Ретроградное контрастирование толстой
кишки чаще всего используется для рентгенологического исследования проктологических
больных. Проводится по весьма широким показаниям: различные хронические колиты;
длительные упорные запоры; кишечные кровотечения; признаки непроходимости толстой
кишки; туберкулеза кишечника, опухоли толстой кишки, новообразований органов
брюшной полости, дивертикулеза толстой кишки. Перед ирригоскопией необходимо
очистить толстую кишку от содержимого. Для контрастирования ободочной и прямой кишок
используют мелкодисперсную 35% взвесь сульфата бария с таннином 0,33% концентрации.
Пневмоколонография - способ исследования толстой кишки, заключающийся в раздувании
ее воздухом с последующей рентгенографией. Результатам ангиографии толстой кишки
придается большое значение в сложных случаях диагностики ее опухолей,
неспецифического язвенною колита, болезни Крона, эмболии или тромбоза брыжеечных
артерий, источника кишечного кровотечения.
Ультразвуковое исследование толстой кишки применяется ограниченно при диагностике
опухолевых процессов и определении его стадии.
Рентгеновская компьютерная томография, в основном используется в диагностике
заболеваний параколоректальной зоны в отдельных случаях.
19.
Печень и желчевыводящая система.Рентгенологический метод исследования занимает важное место в общем комплексе
диагностических мероприятий при многих болезнях печени и желчных протоков.
Обзорная рентгеноскопия и рентгенография позволяют судить о положении. величине и
форме печени, о наличии в ней инородных тел или конкрементов.
Холецистография - рентгенография желчного пузыря после введения в организм
контрастного вещества, которое улавливается из крови печенью, выделяется с желчью и
концентрируется в желчном пузыре.
Холеграфия - последовательная рентгенография желчных путей после введения в
организм контрастных веществ, которые улавливаются из крови печенью и выделяются с
желчью. Различают следующие способы холеграфии: внутривенная, внутривенная
ускоренная, инфузионная.
Чрескожная чреспеченочная холангиография показана при дифференциальной
диагностике механической и печеночной желтух, уточнении локализации, природы и
характера окклюзии желчных путей. После анестезии брюшной стенки производят
пункцию печени и пол контролем рентгенотелевизионной установки вводят в желчные пути
контрастные вещества.
Чрескожную чрезпузырную холецистохолангиографию применяют в тех случаях, что и
чрескожную чреспеченочную холангиографию.
20.
Лапароскопическая холангиография - разновидность транспариетальной холангиографиивыполняется во время лапароскопии путем пункции желчного пузыря или протоков с
последующим введением контрастного вещества.
Операционная холангиография - при этом методе контрастное вещество вводят прямо в
желчные протоки во время операции, после вскрытия брюшной полости. Метод позволяет
получить четкое представление о положении, форме, ширине протоков, наличии в них
конкрементов.
Холангиография через дренажную трубку - контрастирование желчных путей производят,
вводя контрастное вещество через катетер или дренажную трубку, оставленную после
операции на желчных путях.
Холангиография через свищ (фистулохолангиография) выполняется при наличии у больного
спонтанного или искусственно созданного наружного желчного свища.
21.
После широкого внедрения ультразвука в медицинскую практику метод стал ведущим вдиагностике заболеваний печени и желчевыводящих путей. Ультразвуковой метод потеснил
пероральную холецистографию, которая длительное время была первичным методом
исследования желчного пузыря. Ультразвуковое исследование дало около 90-95% точности в
диагностике заболеваний желчного пузыря. При использовании этого метода так же хорошо
видны внепеченочные желчные пути, несколько труднее выявить внутрипечночные, если они не
расширены.
Рентгеновская компьютерная томография дает дополнительную информацию при
подозрении на опухолевые процессы печени и желчевыводящей системы, при обследовании
пациентов с желтухами.
Магнитно-резонансная томография еще требует своей оценки при исследовании печени и
желчевыводящих путей.
22.
Основным методом лучевого исследования печени в детской практике является УЗИ.Относительно малые размеры тела ребенка и невыраженный подкожный жировой слой
позволяют эхографически визуализировать печень принципиально лучше, чем это
возможно во взрослой практике. Достаточно широко применяется допплеровская оценка
кровотока, которая становится особенно значимой при оценке портальной гипертензии.
Рентгеновские методы применяют нечасто: так, используют ангиографические методы
при портальной гипертензии, КТ - при объемных процессах и очаговых изменениях.
Практически во всех случаях лучевое исследование печени начинают с применения УЗИ, а
осталь- ные методы используют по строгим индивидуальным показаниям.
23.
Основными показаниями к УЗИ печени являются:• боли в верхних отделах живота;
• синдром желтухи;
• гепато- (сплено-) мегалия;
• кожные высыпания;
• нарушения характера стула;
• тошнота, рвота;
• немотивированные подъемы температуры.
24.
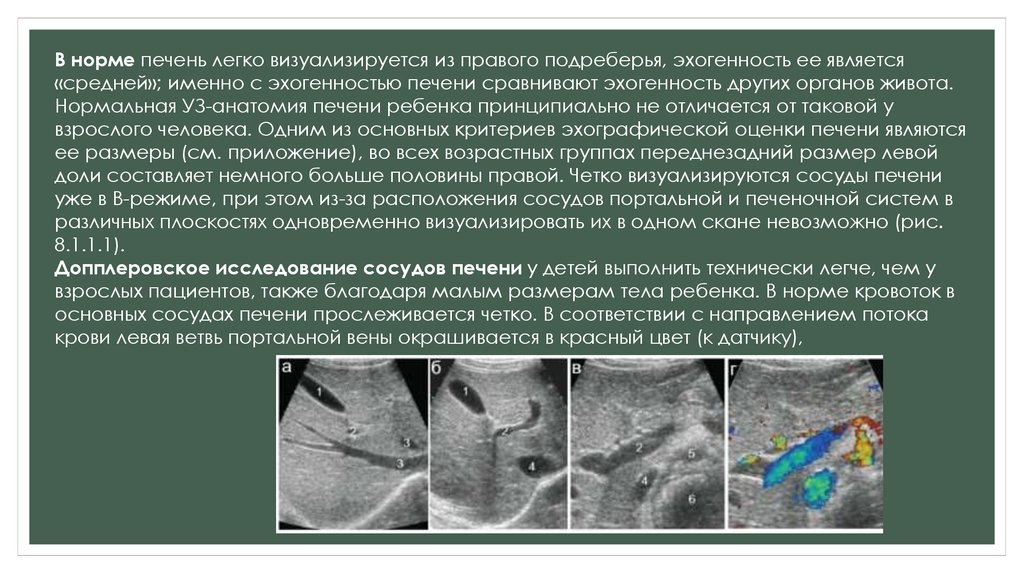
В норме печень легко визуализируется из правого подреберья, эхогенность ее является«средней»; именно с эхогенностью печени сравнивают эхогенность других органов живота.
Нормальная УЗ-анатомия печени ребенка принципиально не отличается от таковой у
взрослого человека. Одним из основных критериев эхографической оценки печени являются
ее размеры (см. приложение), во всех возрастных группах переднезадний размер левой
доли составляет немного больше половины правой. Четко визуализируются сосуды печени
уже в В-режиме, при этом из-за расположения сосудов портальной и печеночной систем в
различных плоскостях одновременно визуализировать их в одном скане невозможно (рис.
8.1.1.1).
Допплеровское исследование сосудов печени у детей выполнить технически легче, чем у
взрослых пациентов, также благодаря малым размерам тела ребенка. В норме кровоток в
основных сосудах печени прослеживается четко. В соответствии с направлением потока
крови левая ветвь портальной вены окрашивается в красный цвет (к датчику),
25.
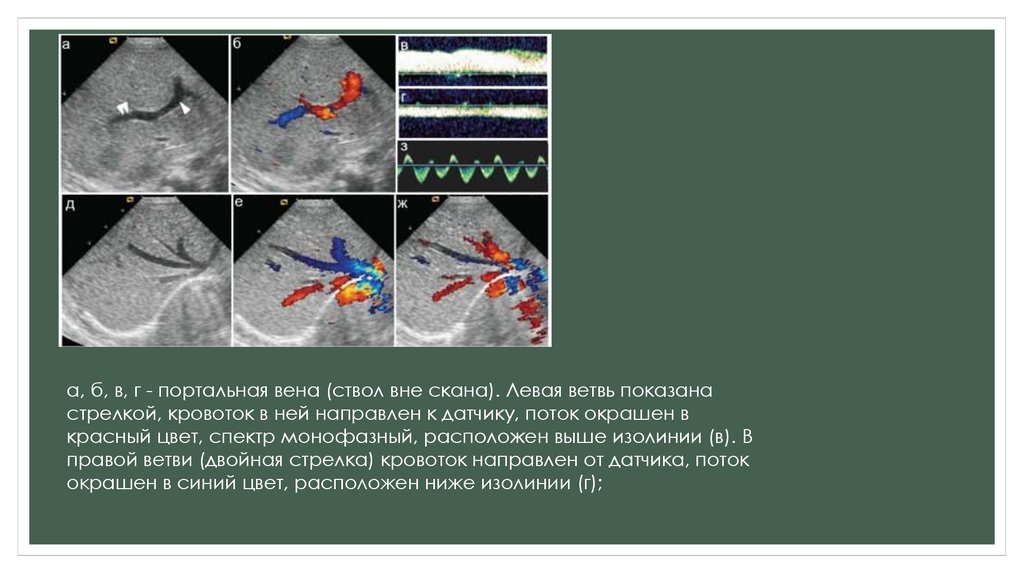
а, б, в, г - портальная вена (ствол вне скана). Левая ветвь показанастрелкой, кровоток в ней направлен к датчику, поток окрашен в
красный цвет, спектр монофазный, расположен выше изолинии (в). В
правой ветви (двойная стрелка) кровоток направлен от датчика, поток
окрашен в синий цвет, расположен ниже изолинии (г);
26.
Поджелудочная железа.Обзорные снимки живота в норме не выявляют поджелудочную железу. При обычном
контрастном рентгенологическом исследовании желудка, релаксационной
дуоденографии, холеграфии о состоянии поджелудочной железы судят лишь по
косвенным признакам, а именно по особенностям деформации желудка, 12- перстной
кишки, изменениям билиарного тракта и других органов брюшной полости.
Определенным прогрессом в диагностике заболеваний поджелудочной железы явилось
внедрение в практику эндоскопической ретроградной панкреатохолангиографии. Этот
метод исследования проводят совместно эндоскопист и рентгенолог. Он позволяет
получить полную и точную информацию о состоянии 12-перстной кишки, Фатерова соска,
билиарного тракта и протоков поджелудочной железы.
Ангиография поджелудочной железы представляет собой сложный инвазивный
рентгенологический метод, который включает целиакографию и мезентерикографию. В
зависимости от контрастирования сосудов выделяют три фазы: 1 - артериографии, 2 паренхимографии, 3 - флебографии.
27.
Ультразвуковое исследование является первичным в диагностике заболеваний поджелудочнойжелезы. С помощью ультразвука удается в 80-85% случаев визуализировать поджелудочную
железу. У большинства больных можно увидеть панкреатический проток. Ультразвуковое
исследование позволяет диагностировать воспалительные процессы, кисты, опухолевые
поражения.
Рентгеновская компьютерная томография дает важную информацию, которую не удается
получить при ультразвуковом исследовании. Кроме самой поджелудочной железы на
компьютерных томограммах лучше, чем при ультразвуковом исследовании, видны соседние
органы.
Магнитно-резонансная томография широкого применения в диагностике заболеваний
поджелудочной железы не нашла и ее возможности предстоит оценить в будущем.
28.
Заключение:Благодаря этим методам современная медицина продвинулась
далеко вперед. И она не будет стоять на месте , я уверена в скором
времени откроют другие виды лучевых методик.
29.
Список литературы:1.Глыбочко П.В., Кочанов С.В., Приезжева В.Н. Лучевая диагностика и лучевая терапия: Учебник.
- М.: Эксмо, 2005. - Т. 1. - 240 с.
2.Линденбратен Л.Д., Наумов Л.Б. Медицинская рентгенология: 2-е изд., перераб. и доп. - М.:
Медицина, 1984. - 384 с.
3.Линденбратен Л.Д., Королюк И.П. Медицинская радиология и рентгенология (основы
лучевой диагностики и лучевой терапии): Учебник. - М.: Медицина, 1993. - 560 с.
4. http://lekmed.ru/info/arhivy/luchevoe-issledovanie-organov-pischevareniya.html
5.https://www.ismu.baikal.ru/src/downloads/4aa7f4ab_lektsiya_5._luchevaya_diagnostika_zabolev
aniiy_organov_pischevaritelnoiy_sistemy



























 medicine
medicine








