Similar presentations:
Болезни органов мочевыделения
1.
Электронное учебное пособиеИ- типа
ГАОУ СПО Казанский медицинский колледж
Составитель: преподаватель ГАОУ СПО КМК
Киясова Л.М.
2.
особенности течения заболеваний мочевыводящейсистемы у детей;
причины, патогенез, клинику,
пиелонефрита у детей;
лечение
диагностику,
дифференциальную
лечение пиелонефрита у детей;
острого
диагностику,
этиологию, патогенез, симптомы, неотложную
помощь при остром гломерулонефрите;
терапию,
реабилитацию,
диспансеризацию,
санаторно-курортное лечение детей, перенесших
гломерулонефрит.
3.
выслушать жалобы, собрать анамнез, обследовать ребенка,выставить предварительный диагноз;
выбрать тактику ведения данного ребенка;
осуществить прием ребенка в специализированном отделении,
осуществить санитарную обработку пациента, взять анализ кала
на копрограмму, баканализ, на яйца гельминтов, измерение
температуры, АД, число дыхательных движений, частоты пульса;
оформить необходимые медицинские документы: регистрацию в
журнале, историю болезни (в т.ч. план обследования и план
лечения);
провести беседу с мамой о предстоящем обследовании и
лечении ее ребенка, о прогнозе, о возможных осложнениях, о
правильном уходе, организации досуга в больнице;
собрать мочу у детей разного возраста на общий анализ, по
Нечипоренко, по Зимницкому;
чтение результатов анализа мочи и крови;
выписать направления на анализы в лабораторию;
оказать неотложную помощь ребенку при почечной колике,
острой
задержке
мочи,
при
гипертермии,
судорогах,
анафилактическом шоке.
4.
Гломерулонефрит- Определение
- Этиология
Пиелонефрит
5.
6. это иммунокомплексное заболевание почек с преимущественным поражением клубочкового аппарата почек. Наиболее часто ГН страдают
Гломерулонефритэто иммунокомплексное заболевание
почек с преимущественным
поражением клубочкового аппарата
почек. Наиболее часто ГН страдают
дети младшего школьного возраста
(7-12 лет).
7. Причиной развития заболевания являются нефритогенные штаммы бета-гемолитического стрептококка группы А. Немаловажную роль в
ЭтиологияПричиной развития заболевания
являются нефритогенные штаммы бетагемолитического стрептококка группы А.
Немаловажную роль в генезе
заболевания играют предшествующие
респираторные инфекции.
8.
ЭтиологияПредрасполагающими факторами являются:
профилактические прививки;
наличие хронических очагов инфекции;
частые ОРВИ;
отягощенная
наследственность;
аллергия.
9.
ЭтиологияПровоцирующие факторы:
переохлаждение;
снижение сопротивляемости
организма;
пороки развития.
10. Ведущим звеном в патогенезе повреждения почки является аутоиммунный процесс - микроб, действуя на базальную мембрану почки,
ПатогенезВедущим звеном в патогенезе
повреждения почки является
аутоиммунный процесс - микроб,
действуя на базальную мембрану почки,
изменяет свойства ее белка, который
приобретает свойства антигена
(аутоантигена).
11. В организме в ответ на антигены вырабатываются антитела, что приводит к образованию комплекса антиген-антитело. Циркулируя в
ПатогенезВ организме в ответ на антигены
вырабатываются антитела, что приводит к
образованию комплекса антигенантитело. Циркулируя в крови, комплексы
оседают на базальной мембране
клубочков, вызывая повреждение
сосудистой стенки.
12. Симптомы поражения почек наблюдаются после затихания предыдущего заболевания, микроб или вирус в почечной ткани не
ПатогенезСимптомы поражения почек
наблюдаются после затихания
предыдущего заболевания, микроб или
вирус в почечной ткани не
обнаруживается, следовательно,
изменения в почках при ГН происходят
не в результате прямого токсического
действия микробов, а вследствие
иммунных процессов
13. ГН у детей чаще начинается остро. Через 1-3 недели после перенесенной инфекции появляются недомогание, головные боли, тошнота,
КлиникаГН у детей чаще начинается остро. Через
1-3 недели после перенесенной
инфекции появляются недомогание,
головные боли, тошнота, рвота,
повышается температура. Дети
становятся вялыми, жалуются на
слабость, снижение аппетита.
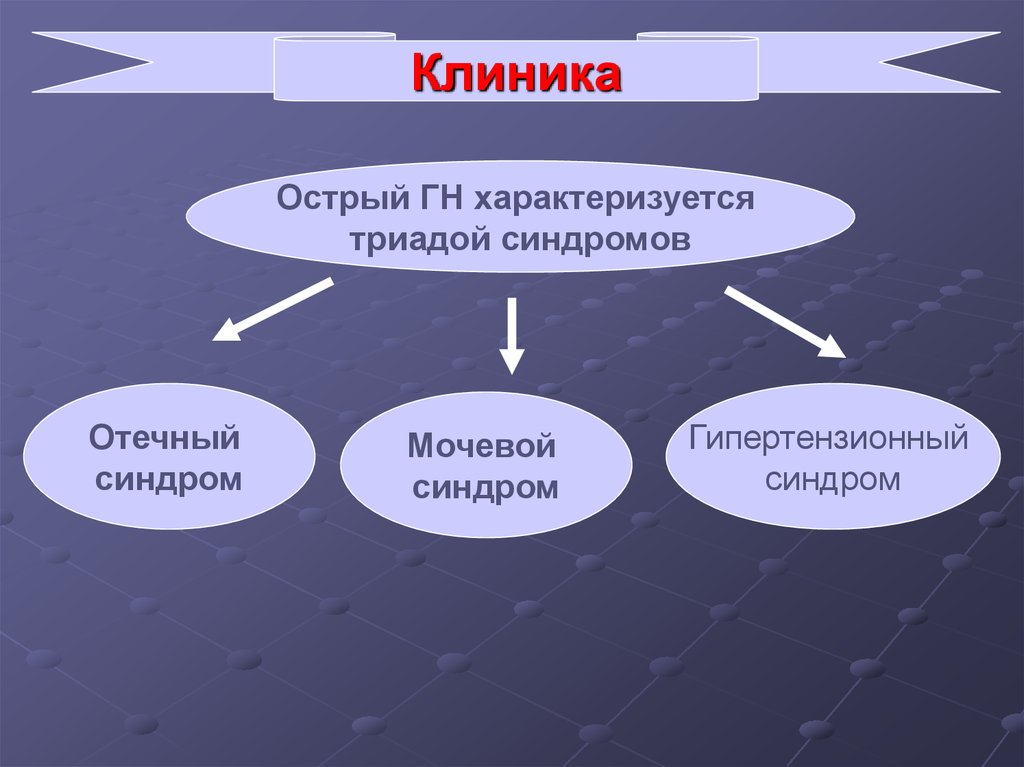
14.
КлиникаОстрый ГН характеризуется
триадой синдромов
Отечный
синдром
Мочевой
синдром
Гипертензионный
синдром
15. Отечный синдром – один из самых ранних признаков острого ГН. Характерен внешний вид больного ребенка: лицо бледное, пастозное,
КлиникаОтечный синдром – один из самых ранних
признаков острого ГН. Характерен
внешний вид больного ребенка: лицо
бледное, пастозное, с небольшой
отечностью в области век.
16.
КлиникаПри отечном синдроме отеки
распространяются на туловище и
конечности. Иногда дети жалуются
на боли в поясничной области или
животе.
17. Мочевой синдром Для него характерна - олигурия, гематурия, протеинурия. Суточное количество мочи снижается, относительная
КлиникаМочевой синдром
Для него характерна - олигурия,
гематурия, протеинурия. Суточное
количество мочи снижается,
относительная плотность мочи высокая
(1030-1040). Эритроциты, белок, и
цилиндры в моче представляют собой
свернувшийся белок воспалительного
экссудата.
18. Мочевой синдром Интенсивность гематурии может быть различной: от микрогематурии до макрогематурии (моча цвета «мясных помоев»).
КлиникаМочевой синдром
Интенсивность гематурии может быть
различной: от микрогематурии до
макрогематурии (моча цвета «мясных
помоев»). В начале в осадке мочи
преобладают свежие эритроциты. В
дальнейшем преобладают выщелоченные
эритроциты.
19. Гипертензионный синдром характеризуется повышением систолического диастолического давления. Дети жалуются на головную боль,
КлиникаГипертензионный синдром характеризуется
повышением систолического
диастолического давления. Дети жалуются
на головную боль, тошноту, может быть
рвота. При выслушивании тонов сердца на
верхушке сердца определяется
систолический шум.
20.
КлиникаПериод разгара (начальный)
Период обратного развития
Период клинико-лабораторной
21.
КлиникаПериод разгара (начальный)
– имеется развернутая клиническая
картина заболевания.
22.
КлиникаПериод обратного развития
– исчезают экстраренальные синдромы
(отечный и гипертензионный),
угасает мочевой синдром.
23.
КлиникаПериод клинико-лабораторной
ремиссии, т.е. отсутствие клинических
симптомов и изменений мочи.
24.
Клиникаострое течение ГН
(длительностью
до 6 месяцев);
затяжное течение
-(до 1 года).
25.
КлиникаПри сохранении мочевого
синдрома более года говорят о
переходе острого ГН в
хронический.
26.
КлиникаКлассификация клинических форм:
гематурическая
(нефритическая);
нефротическая
(обычная);
смешанная
27.
КлиникаПри гематурической форме
преобладает макрогематурия или
упорная микрогематурии. Протеинурия
невелика, нередко повышение
артериального давления. Деятельность
почек длительно остается нормальной.
28. Нефротическая форма протекает с массивной протеинурией (6-12-30 в поле зрения) и выраженными диффузными отеками (мощные,
КлиникаНефротическая форма протекает с
массивной протеинурией (6-12-30 в поле
зрения) и выраженными диффузными
отеками (мощные, стабильные).
Заболевание имеет волнообразное
течение. Функция почек долго остается
нормальной.
29. Для смешанной формы характерно сочетание нефротического синдрома с гипертензией и гематурией. Заболевание протекает особенно
КлиникаДля смешанной формы характерно
сочетание нефротического синдрома с
гипертензией и гематурией. Заболевание
протекает особенно неблагоприятно. Рано
развивается хроническая почечная
недостаточность.
30. В течении хронического ГН выделяют три периода:
КлиникаВ течении хронического ГН выделяют
три периода:
период обострения
период частичной ремиссии
период клинико-лабораторной
ремиссии
31. период обострения - все симптомы максимально выражены и определяют форму болезни;
Клиникапериод обострения - все симптомы
максимально выражены и определяют
форму болезни;
32.
Клиникапериод частичной ремиссии
– исчезают экстраренальные симптомы,
но сохраняется мочевой синдром;
33.
Клиникапериод клинико-лабораторной ремиссии отсутствуют экстраренальные
симптомы и нет изменений в моче.
34.
КлиникаФункция почек оценивается по соответствию между:
количеством выпитой
и выделенной жидкости;
пробе Зимницкого;
количеству остаточного
азота и мочевины в крови.
35.
Осложнения острого ГН:острая почечная недостаточность (ОПН);
острая сердечная недостаточность;
почечная эклампсия.
36.
Осложнения острого ГН:ОПН развивается быстро,
резко нарастает мочевина и
остаточный азот в крови,
быстро развивается анурия и уремия.
37.
Осложнения прихроническом ГН:
хроническая почечная недостаточность (ХПН);
сердечная недостаточность;
энцефалопатия.
ХПН развивается медленно и всегда безудержно
прогрессирует.
38.
ДиагностикаДля диагностики ГН используют следующие исследования:
- общий анализ крови (признаки воспаления, эозинофилия);
- общий анализ мочи (протеинурия, гематурия);
39.
Диагностикаанализ мочи по Нечипоренко;
проба по Зимницкому;
кровь на белок и его фракция;
кровь на остаточный азот, мочевину;
экскреторная урография;
УЗИ.
40.
ЛечениеБольные с острым ГН или при
обострении хронического ГН подлежат
обязательной госпитализации.
В остром периоде заболевания назначается
постельный режим на 4-6 недель.
Горизонтальное положение и тепло
способствуют расширению сосудов почек
и улучшению почечного кровообращения.
41.
ЛечениеПри исчезновении отеков, нормализации
артериального давления ребенок
переводится на полупостельный режим.
Назначается диета с ограничением белка,
соли и дозированный прием жидкости.
42.
ЛечениеСуточное количество вводимой жидкости
должно быть равно диурезу
прошедшего дня и экстраренальным потерям ,
составляющим около 300 мл.
В течение 3 – 7 дней показана диета № 7а.
43.
ЛечениеДиета № 7б назначается на один месяц.
Стол № 7 больной получает длительно,
в течение одного года.
44.
ЛечениеАнтибактериальная терапия
назначается для ликвидации хронических
(по показаниям на 7-10 день).
Предпочтение отдают группе пенициллина.
Целесообразно применение
антигистаминных препаратов
(тавегил, диазолин),
глюконата кальция.
45.
ЛечениеРекомендуются
витамины группы В, С, аскорутин.
Применяют препараты,
улучшающие почечный кровоток
(курантил, трентал).
46.
ЛечениеПри лечении ГН используют также
нестероидные противовоспалительные
препараты (вольтарен, бруфен).
Проводится симптоматическая терапия:
гипотензивными препаратами
(резерпен, раунатин);
мочегонными средствами
(лазикс, верошпирон, гипотиазид).
47.
ЛечениеКортикостероидные препараты
назначают при тяжелом течении заболевания.
Хороший эффект дает применение
лекарственных трав
(зверобой, мята,
тысячелистник,
лист земляники, овес,
ячмень, василек).
48.
ДиспансеризацияПри проведении диспансеризации
необходимо строго выполнять рекомендации
стационара, санировать очаги хронической
инфекции, оберегать от сопутствующих
инфекций.
49.
ДиспансеризацияДети освобождаются от профилактических прививок.
При полной клинико-лабораторной ремиссии
рекомендуется осмотр педиатра 1 раз в квартал,
исследование мочи – 1 раз в месяц.
При частичной ремиссии –
смотр педиатра 1 раз в 2 недели,
исследование мочи 1 раз в 2 недели.
50.
ДиспансеризацияДети с ГН освобождаются от занятий
физкультурой на 6 месяцев и более,
затем разрешаются занятия только в спецгруппе.
Снять с диспансерного учета можно только в
случае стойкой клинико-лабораторной ремиссии
в течении 5 лет.
51.
52.
ОпределениеПиелонефрит (ПН)
-это микробно-воспалительный
процесс в чашечно-лоханочной
системеинтерстициальной ткани почек.
53.
Этиология и патогенезВозбудителями заболевания являются кишечная палочка,
клебсиелла, протей, энтерококк, синегнойная палочка,
стрептококк, стафилокк, вирусы.
Возможна смешанная флора.
Бактериальная инфекция, как правило, предшествует ПН.
Микробы попадают в почечную ткань гематогенным путем
(чаще у детей грудного возраста) или
восходящим путем (чаще у детей старшего возраста).
54.
Этиология и патогенезБактериальное обсеменение почек не всегда приводит
к их воспалению,
необходимы еще два условия:
снижение иммунитета и нарушение пассажа
мочи за счет врожденных аномалий почек,
камней мочевыделительной системы,
запоров, глистных инвазий, сидячего образа жизни.
55.
КлиникаРазличают первичный и вторичный ПН.
Первичный ПН
развивается как
самостоятельное
заболевание.
Вторичный ПН
возникает на фоне
аномалий почек и
мочевых путей.
56.
КлиникаВ клинической картине острого ПН выделяют
следующие основные синдромы:
интоксикации,
абдоминальный (болевой),
дизурический, мочевой.
57.
КлиникаДля синдрома интоксикации характерны
повышение температуры,
слабость,
вялость,
головная боль,
тошнота,
рвота.
58.
КлиникаАбдоминальный синдром проявляется
приступообразными болями в животе,
пояснице,
положительным синдромом Пастернацкого.
59.
КлиникаДизурический синдром характеризуется
частными,
обильными,
болезненными мочеиспусканиями,
никтурией,
недержанием мочи.
60.
КлиникаДля мочевого синдрома характерно
изменение цвета и прозрачности мочи,
появление значительного количества лейкоцитов,
бактерий и клеточного эпителия в моче.
61. Клинические периоды острого ПН аналогичны таковым при остром ГН: период разгара (начальный); период обратного развития; период
КлиникаКлинические периоды острого ПН
аналогичны таковым при остром ГН:
период разгара (начальный); период
обратного развития; период клиниколабораторной ремиссии.
62.
Клиникаострое течение ПН
(длительностью
до 6 месяцев);
хронический ПН
свыше 6 мес
63.
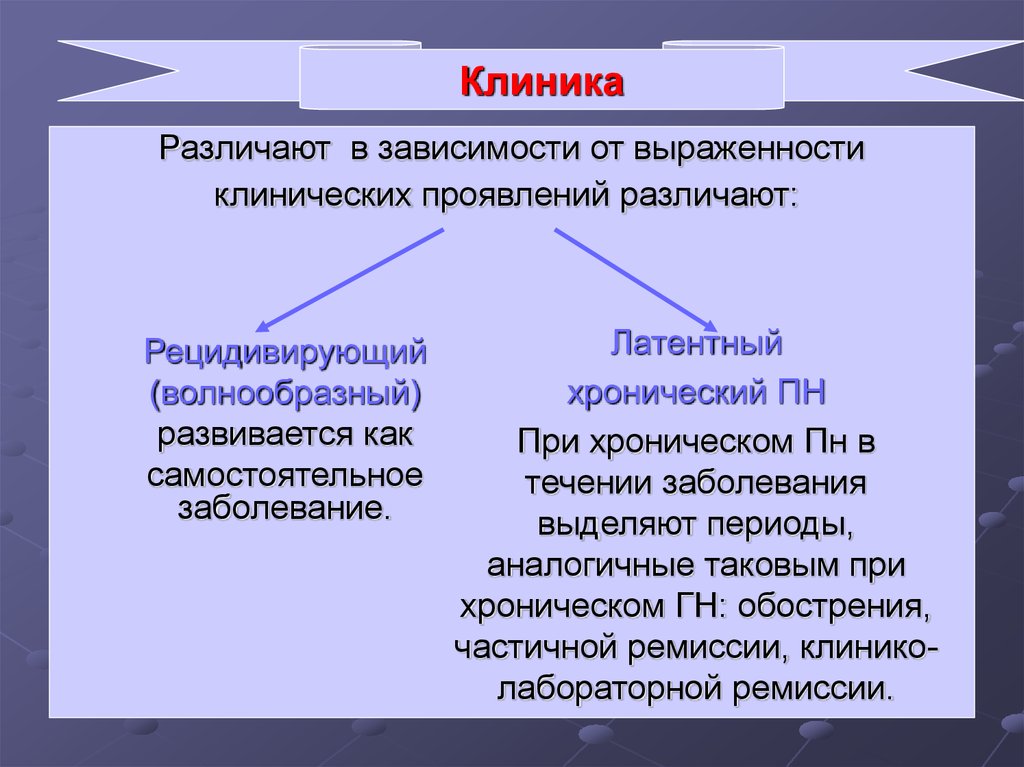
КлиникаРазличают в зависимости от выраженности
клинических проявлений различают:
Рецидивирующий
(волнообразный)
развивается как
самостоятельное
заболевание.
Латентный
хронический ПН
При хроническом Пн в
течении заболевания
выделяют периоды,
аналогичные таковым при
хроническом ГН: обострения,
частичной ремиссии, клиниколабораторной ремиссии.
64. Для диагностики ПН используют следующие исследования: - общий анализ крови (признаки воспаления); - общий анализ мочи
ДиагностикаДля диагностики ПН используют следующие
исследования:
- общий анализ крови (признаки воспаления);
- общий анализ мочи (лейкоцитурия, может быть протеинурия);
- анализ мочи по Нечипоренко;
- проба по Зимницкому;
- кровь на остаточный азот и мочевину;
65. Для диагностики ПН используют следующие исследования: - анализ мочи на стерильность (микробное число более 100 000 МТ); -
ДиагностикаДля диагностики ПН используют следующие
исследования:
- анализ мочи на стерильность (микробное число
более 100 000 МТ);
- экскреторная урография (чаще одностороннее
поражение),
- микционная цистография (выявление нарушения
пассажа мочи),
- УЗИ.
66. В острый период заболевания ребенка необходимо госпитализировать. Назначается постельный режим. Диета – сначала стол № 7, затем
ЛечениеВ острый период заболевания ребенка
необходимо
госпитализировать.
Назначается
постельный режим. Диета – сначала стол № 7,
затем № 5 (исключаются острые, соленые блюда,
копчености). Показано обильное питье, суточное
количество жидкости должно превышать в 2,5 раза
возрастные потребности (арбузы, соки, клюквенный
и брусничный морсы, щелочная минеральная вода).
67. Желательно каждые 7-10 дней менять диету с целью изменения РН мочи, что облегчает борьбу с возбудителем заболевания. Овощи,
ЛечениеЖелательно каждые 7-10 дней менять диету
с целью изменения РН мочи, что облегчает борьбу с
возбудителем заболевания. Овощи, фрукты, ягоды,
молоко, щелочная минеральная вода ощелачивают
мочу. Лечение ПН должно быть комплексным,
патогенетическим,
этапным.
68. Антибактериальная терапия назначается с учетом чувствительности микробной флоры. Предпочтение отдается полусинтетическим
ЛечениеАнтибактериальная терапия назначается с
учетом
чувствительности
микробной
флоры.
Предпочтение
отдается
полусинтетическим
пенициллинам, аминогликозидам, цефалоспоринам.
Назначают также сульфаниламидные препараты
(бисептол, сульфален), нитрофураны (фурагин,
фурадонин, фуразолидон), препараты налидиксовой
кислоты (невиграмон, неграм, 5-НОК, никодин). В
поликлинике
антибактериальное
лечение
продолжается минимум 6 мес.
69. Дезинтоксикационная терапия в тяжелых случаях проводится методом форсированного диуреза. Назначается симптоматическое лечение
ЛечениеДезинтоксикационная терапия в тяжелых
случаях проводится методом форсированного
диуреза. Назначается симптоматическое лечение
мочегонными препаратами (ла-зткс, верошпирон,
гипотиазид), жаропонижающими,
спазмолитическими средствами.
70. Хороший эффект дает проведение фототерапии (толокнянка, почечный чай, черная смородина, рябина, кукурузные рыльца). В период
ЛечениеХороший
эффект
дает
проведение
фототерапии (толокнянка, почечный чай, черная
смородина,
рябина,
кукурузные
рыльца).
В период клинико-лабораторной ремиссии показано
санаторно-курортное
лечение
(Трусковец,
Железноводск).
71. При проведении диспансеризации необходимо выполнять рекомендации стационара, санировать очаги хронической инфекции. Детей
ДиспансеризацияПри
проведении
диспансеризации
необходимо выполнять рекомендации стационара,
санировать очаги хронической инфекции. Детей
освобождают от профилактических прививок,
оберегают от сопутствующих инфекций. Детей с ПН
освобождают от занятий физкультурой на 6 мес. и
более, затем разрешаются занятия только в
спецгруппе. Ребенок с ПН должен осматриваться
педиатром на 1-м году 1 раз в месяц, на 2-м году – 1
раз в квартал, затем 2 раза в год; исследования
мочи
проводятся
с
такой
же
частотой.
72. При стойкой клинико-лабораторной ремиссии в течение трех лет ребенок может быть снят с диспансерного учета.
ДиспансеризацияПри стойкой клинико-лабораторной ремиссии
в течение трех лет ребенок может быть снят с
диспансерного учета.
73.
Электронное учебное пособиеК- тип
ГАОУ СПО Казанский медицинский колледж
Составитель: преподаватель ГАОУ СПО КМК
Киясова Л.М.
74.
Ситуационные задачиРебенок родился с массой тела 3000 г, оценка по шкале
Апгар — 5 баллов, число сердечных сокращений — 100 в
минуту, число дыхательных движений — 30 в минуту, цвет
кожных покровов цианотичный, ребенок вялый.
Варианты ответов:
а) Асфиксия
б) Обморок
в) Коллапс




































































 medicine
medicine