Similar presentations:
Клещевой энцефалит
1. Лекция для студентов 5 курса лечебного факультета Доцент, к.м.н. Леонтьева О.Ю.
КЛЕЩЕВОЙЭНЦЕФАЛИТ
Лекция для студентов 5 курса лечебного
факультета
Доцент, к.м.н.
Леонтьева О.Ю.
2.
Клещевой энцефалитприродно-очаговая вирусная
инфекционная болезнь с
трансмиссивным механизмом передачи
возбудителя, характеризующаяся
лихорадкой и преимущественным
поражением ЦНС.
3.
• МКБ-10:A84.0. Дальневосточный клещевой
энцефалит (русский весенне-летний
энцефалит).
A84.1. Центральноевропейский
клещевой энцефалит.
4.
ЭтиологияВозбудитель - РНК-вирус рода
Flavivirus, семейства Togaviridae
экологической группы арбовирусов.
Вирусная частица 45 – 50 нм
состоит из нуклеокапсида (РНК и
протеин С), покрытого оболочкой
из гликопротеидов (М и Е) и
липидов. На основе гомологии
фрагмента гена, кодирующего
белок гликопротеида Е,
5.
выделяют 5 генотипов вируса КЭ:Генотип 1 – дальневосточный
вариант;
Генотип 2 –
центральноевропейский вариант;
Генотип 3 – греко-турецкий вариант;
Генотип 4 – восточносибирский
вариант;
Генотип 5 – урало-сибирский вариант
6. Эпидемиология
• Основные переносчики и резервуарывируса таежный клещ (Ixodes
persulcatus) и лесной клещ (Ixodes
ricinus).
7.
• В одном клеще – до 1010 вирусных частиц• Для заболевания достаточно 1/1 000 000 пула
• Слюнные железы, кишечник, половой аппарат
• Сохраняется пожизненно в клеще
• Передается трансовариально
http://publication.dvorec.ru/
8.
• К группе повышенного рискаотносятся работники
леспромхозов, геологоразведывательных партий, строители дорог,
нефте- и газопроводов, дачники. В
последние годы среди заболевших
преобладают городские жители
всех возрастных групп (от грудных
детей до 70-80 лет).
9.
Клещевой энцефалит1
Клещевой боррелиоз
7
Эрлихиоз
3
Риккетсиоз
Частота случаев инфекций,
передаваемых иксодовыми
клещами, на 100
присасываний
1
Гранулоцитарный
анаплазмоз
2
1
Бабезиоз
Скрипченко Н.В., НИИ детских инфекций, Санкт-Петербург
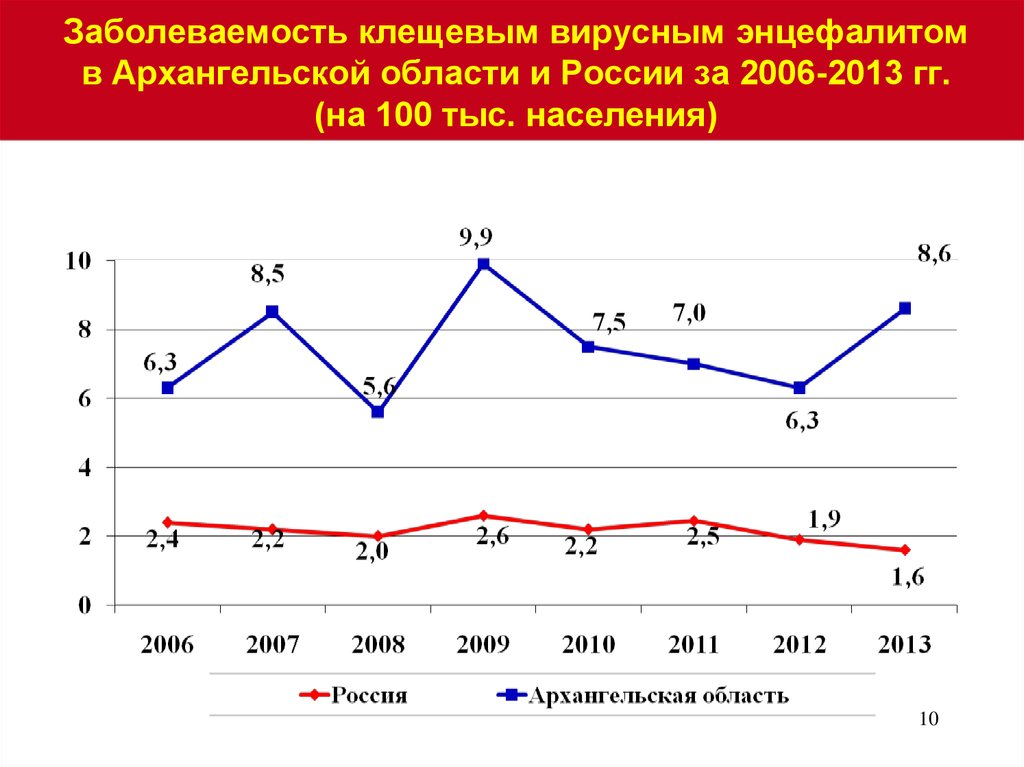
10. Заболеваемость клещевым вирусным энцефалитом в Архангельской области и России за 2006-2013 гг. (на 100 тыс. населения)
1011. Многолетняя динамика заболеваемости клещевым вирусным энцефалитом в Архангельской области за 1995 – 2013 гг. (на 100 тыс. населения)
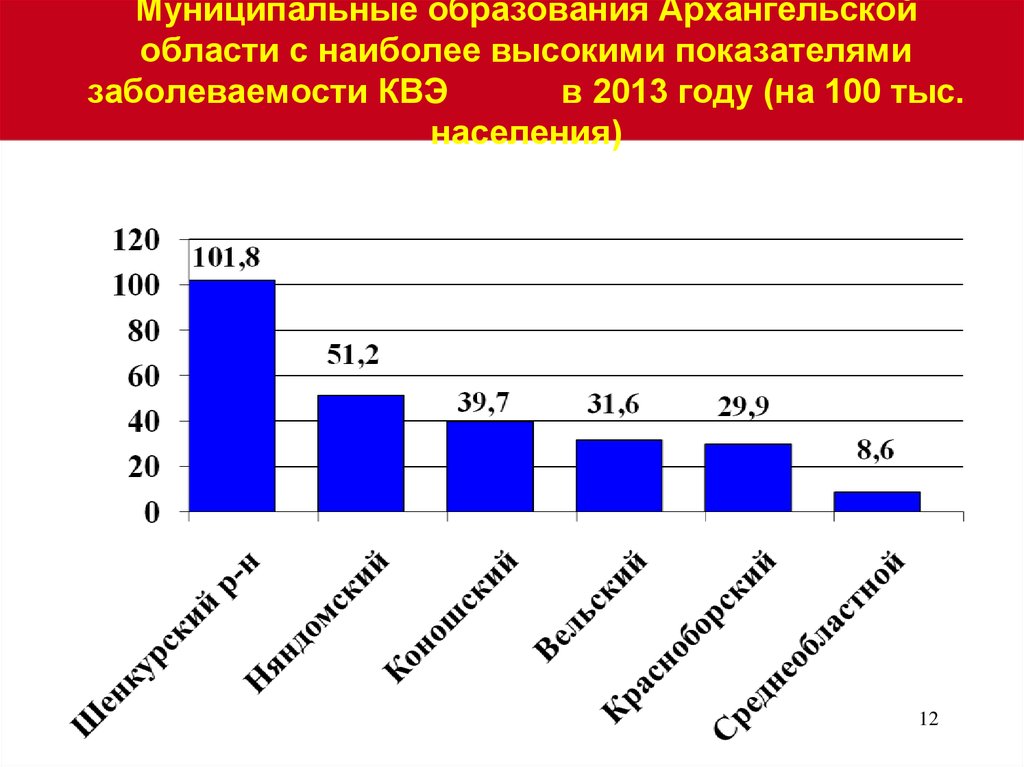
1112. Муниципальные образования Архангельской области с наиболее высокими показателями заболеваемости КВЭ в 2013 году (на 100 тыс. населения)
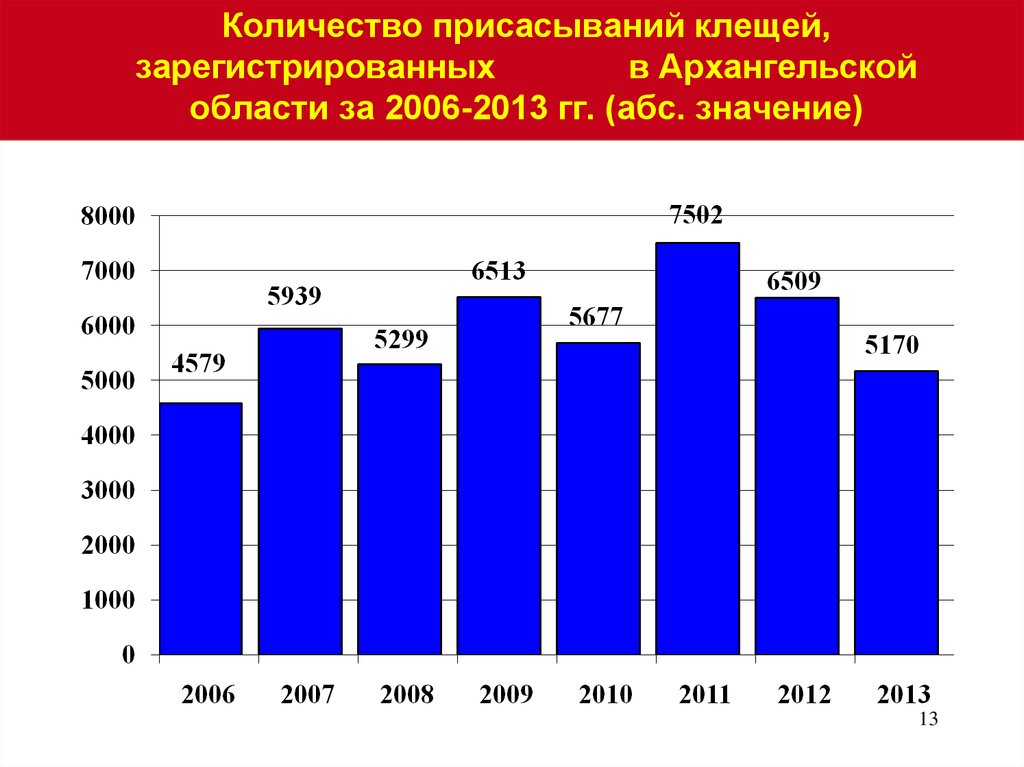
1213. Количество присасываний клещей, зарегистрированных в Архангельской области за 2006-2013 гг. (абс. значение)
1314.
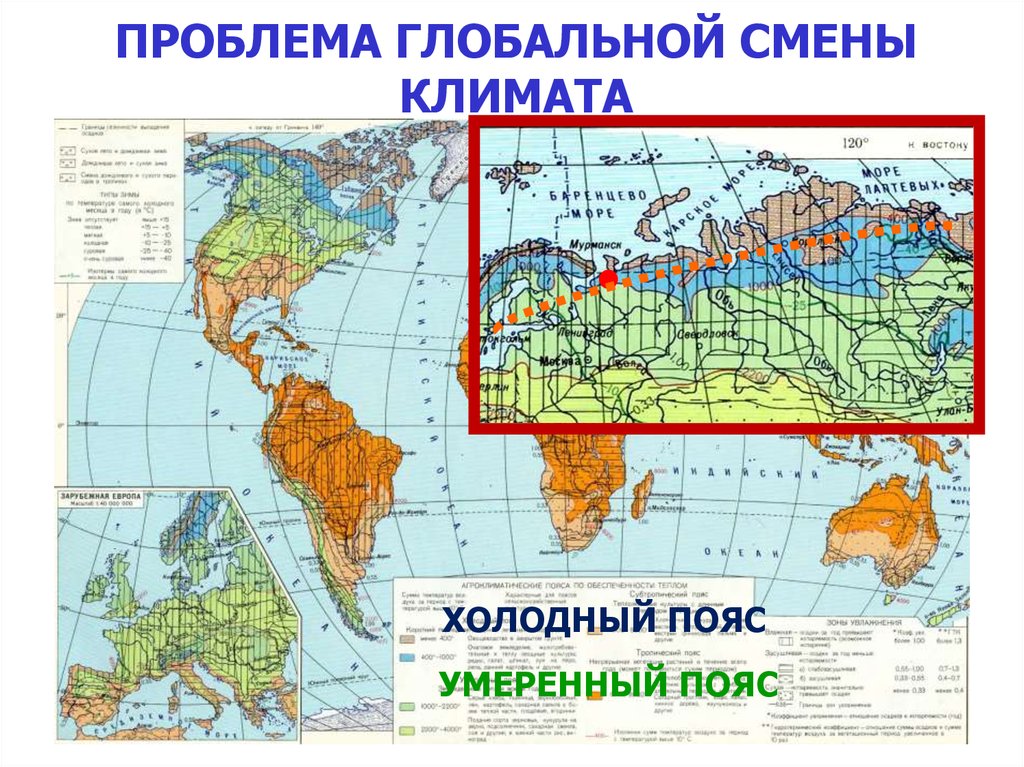
ПРОБЛЕМА ГЛОБАЛЬНОЙ СМЕНЫКЛИМАТА
ХОЛОДНЫЙ ПОЯС
УМЕРЕННЫЙ ПОЯС
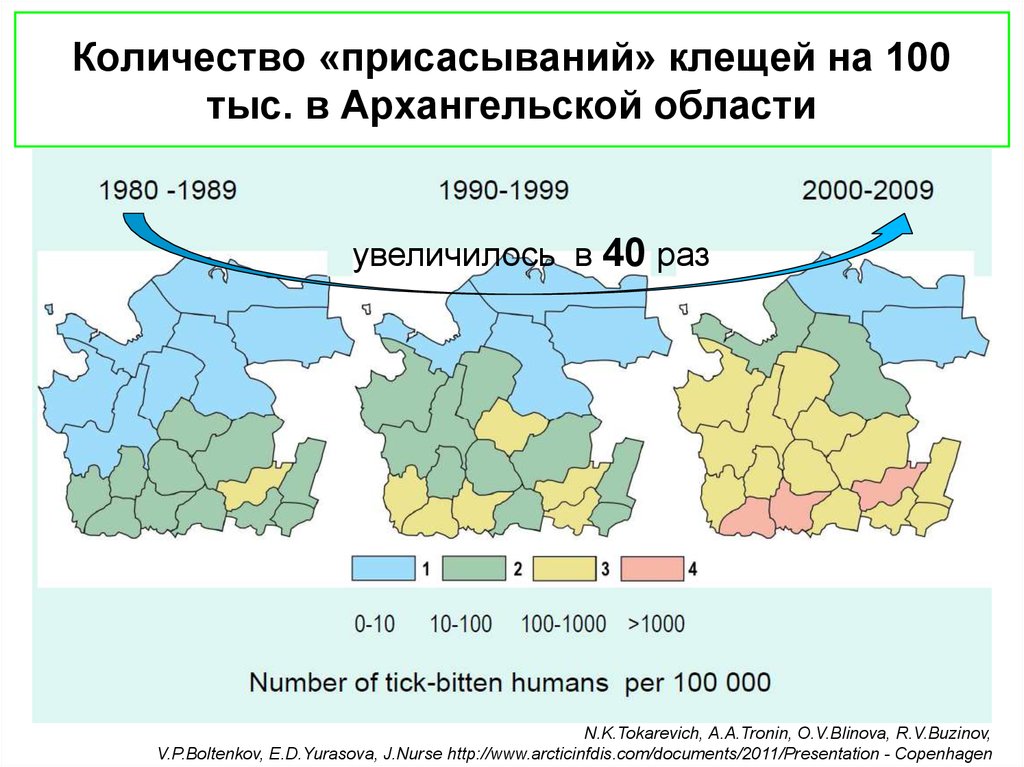
15. Количество «присасываний» клещей на 100 тыс. в Архангельской области
увеличилось в 40 разN.K.Tokarevich, A.A.Tronin, O.V.Blinova, R.V.Buzinov,
V.P.Boltenkov, E.D.Yurasova, J.Nurse http://www.arcticinfdis.com/documents/2011/Presentation - Copenhagen
16.
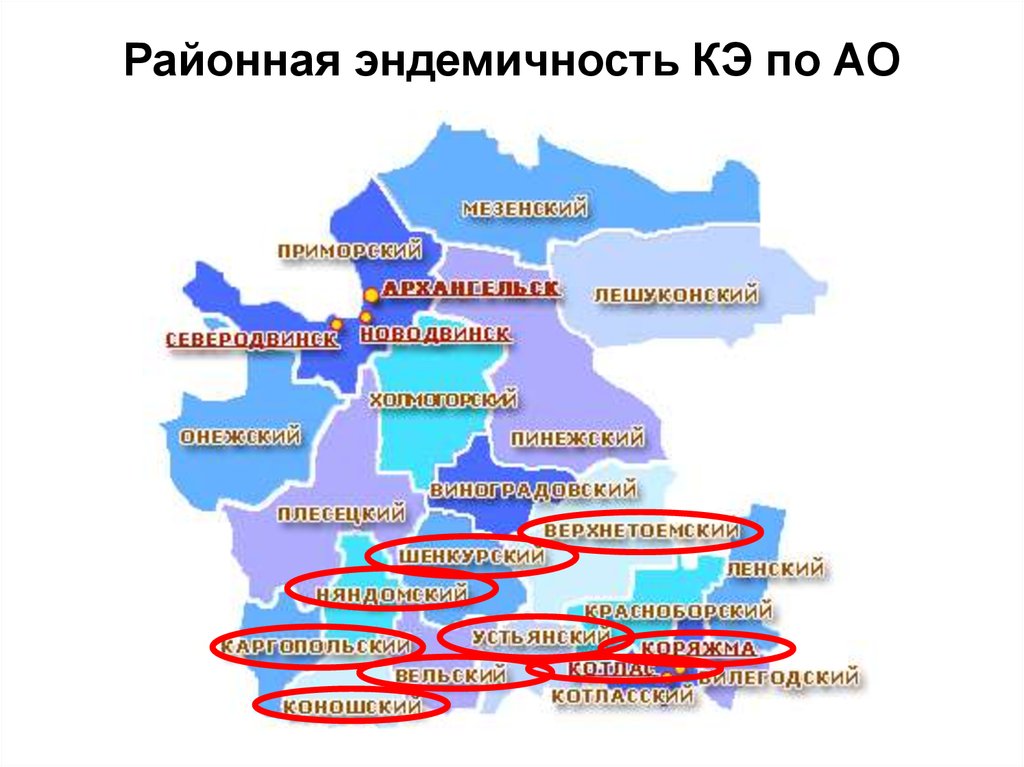
Районная эндемичность КЭ по АО17.
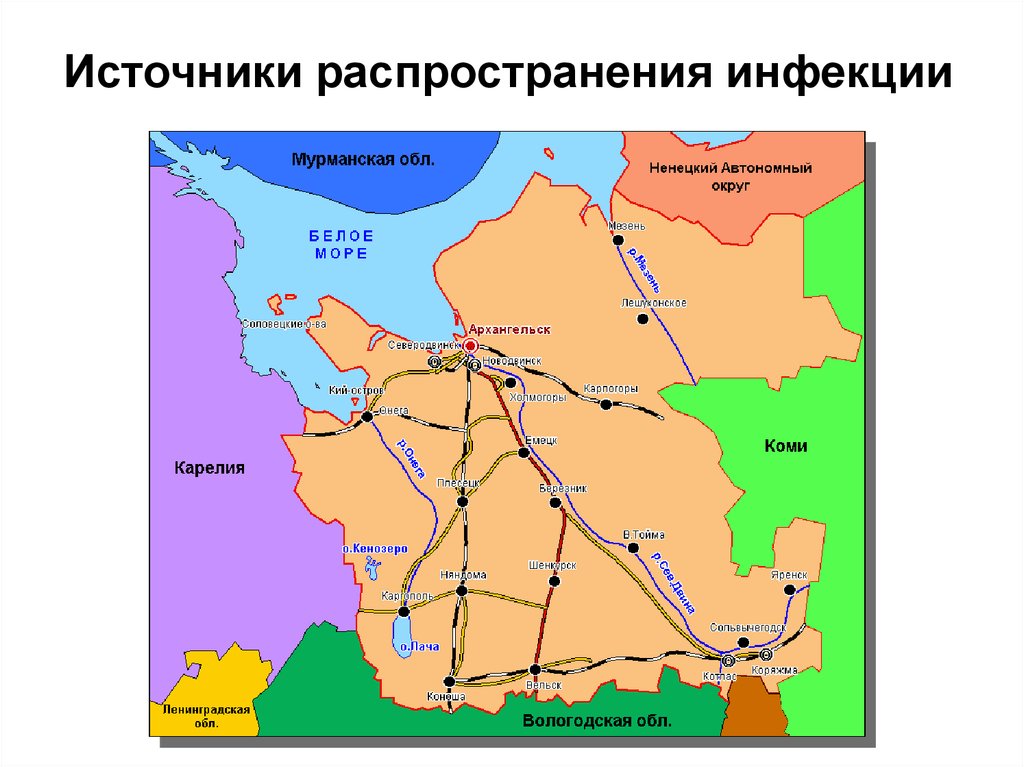
Источники распространения инфекции18.
Пути передачитрансмиссивный (подавляющее
большинство случаев) при покусывании
клещей
алиментарный при употреблении
некипяченого молока
19.
ПатогенезВ патогенезе КЭ выделяют 5 фаз:
1. Заражение.
2. Локально-регионарная инфекция и
кратковременная первичная вирусемия.
3. Повторная вирусемия.
4. Невральная фаза.
5. Иммунобиологическое и клиническое
выздоровление или прогредиентное
течение.
20.
Вирус КЭ имеет инфекционный,комплементсвязывающий,
гемагглютинирующий и
преципитирующий антигены и
обнаруживается у
больных в крови (чаще на 1-4 день
болезни),
ликворе, фекалиях, моче, в мозге
умерших.
21.
Дальнейшее распространениевозбудителя от входных
ворот к ЦНС может происходить:
Гематогенно,
с быстрым проникновением в головной
мозг,и фиксацией на клетках.
Параллельно с накоплением вируса
развиваются воспалительные
изменения сосудов и оболочек мозга.
22.
2. Лимфогенно– путь, как считается,
связан с формированием
преимущественно полиомиелитических и
радикулоневритических поражений.
3. Периневрально - посредством
центростремительного
распространения вируса через
обонятельный тракт.
23.
Редкость поражения нижних конечностей,несмотря на достаточно частое
присасывание клеща к коже данных
областей свидетельствует об
определенной тропности вируса к клеткам
шейных сегментов и их aнaлoгов в
бульбapныx отделах продолговатого мозга.
24.
• Виремия имеет двухволновый характер:- первичная,
- повторная.
25.
Возможно длительноевирусоносительство в
форме:
- латентной инфекции;
- персистентной инфекции;
- хронической инфекции (с
рецидивирующим,
прогрессирующим или регрессирующим
течением)
26.
КлиникаИнкубационный период 1 - 30 (в среднем
7 - 14) дней. В
ряде случаев манифестации
предшествует 1 – 2х-дневная лихорадка
Продрома: общее недомогание, иногда –
легкие боли в области
мышц шеи и плечевого пояса, в
поясничной области, а также
ломота, чувство онемения, головная
боль.
27.
Разгар болезнихарактеризуется острым началом,
лихорадкой до 38-39°С,
общеинтоксикационным синдромом,
миалгиями в области шеи, спины,
конечностей,
фибриллярными подергиваниями
мышц. Лицо, шея, верхняя
часть туловища, слизистая оболочка
ротоглотки
гиперемированы; склеры и
конъюнктивы инъецированы.
28.
Выделяют следующие основныеклинические
формы болезни:
1) лихорадочную;
2) менингеальную;
3) очаговую, в которой различают:
- менингоэнцефалитическую,
- полиомиелитическую и
- полирадикулоневритическую.
29.
Лихорадочная формахарактеризуется
сравнительно легким течением без
видимых поражений нервной системы и
быстрым выздоровлением.
Лихорадочный период длится от
нескольких часов до нескольких суток (в
среднем 3-5 дней).
30.
Начало острое, без продромальногопериода. Затем возникает внезапный
подъем температуры до 38-39°С,
который сопровождается слабостью,
головной болью, тошнотой. Изредка
наблюдаются явления менингизма. В
ликворе изменения не выявляются.
31.
Менингеальная формаКлиника складывается из развития
общеинфекционного синдрома и картины
серозного менингита.
Степень выраженности менингеальных
симптомов коррелирует с тяжестью
состояния и температурной реакцией.
32.
Ликвор: давление повышено (200-350мм вод. ст.); выявляется умеренный
лимфоцитарный плеоцитоз (100-600
клеток/мкл, реже - до 2000). В первые
дни болезни иногда преобладают
нейтрофилы. Изменения в ликворе
держатся сравнительно долго (от 2-3
недель до нескольких месяцев).
33.
Длительность лихорадки 7-14 дней.Наблюдается двухволновое течение.
Исход благоприятный.
34.
Менингоэнцефалитическая форма.Течение тяжелое. Часты бред,
галлюцинации, психомоторное
возбуждение с утратой ориентировки,
иногда развиваются эпиприпадки.
Различают диффузный и очаговый
менингоэнцефалит. При диффузном
процессе выражены общемозговые
нарушения
35.
При очаговом менингоэнцефалитебыстро возникают гемипарезы,
центральные монопарезы, миоклонии,
эпилептические припадки, реже —
подкорковые и мозжечковые синдромы.
Характерны очаговые поражения
черепных нервов III, IV, V, VI пар, а
такжеVII, IX, X, XI и XII пар. Позднее
может развиться кожевниковская
эпилепсия. Летальность при этой
форме КЭ до 25-30 %.
36.
Полиомиелитическая формаХарактеризуется продромой (1-2 дня) с
выраженной общей слабостью Затем
выявляются периодически возникающие
фибриллярные или фасцикулярные
подергивания мышц. Резко выражен
болевой синдром.
37.
Наиболее характерная локализацияболей - в области мышц шеи,
надплечий и рук. На фоне фебрильной
лихорадки развиваются вялые парезы
шейно-плечевой (шейно-грудной)
локализации. Нарастание двигательных
нарушений продолжается до 7-12 дней.
В конце 2-3-й нед. болезни развивается
атрофия пораженных мышц.
38.
Полирадикулоневритическая формахарактеризуется поражением
периферических
нервов и корешков.
39.
Исходы КЭ:■ выздоровление;
■ постинфекционный
цереброастенический
синдром;
■ прогредиентное течение.
40. лечение
Традиционная схема1. Противоклещевой гаммаглобулин
(с титром а-т 1/80-1/160) разовая доза
0,1 мл на 1 кг массы (не более 8 мл).
• Лихорадочная форма – 1 раз в сутки
• Менингеальная форма – 2 раза в
сутки
• Очаговая форма – 3 раза в сутки в
течение всего лихорадочного периода.
41.
2. Рибонуклеазавводится в/м в 0,25 % - 0,5 % р-ре
новокаина 4-6 раз в сутки, разовая доза
зависит от возраста
• до 1 года – 3 мг
• 2-3 года – 5-8 мг
• 4-6 лет – 10-14 мг
• 7-11 лет – 15-18 мг
• 12-15 лет – 20 мг
• Взрослым – 25-30 мг
Длительность курса – весь лихорадочный
период + 2 дня после снижения
температуры. При хроническом течении –
курс 7 дней
42.
Схема этиотропной терапии,предложенная
НИИ ДИ
43.
Лихорадочная формаА). Интераль (реаферон, альфарон) в/м в дозе:
• до 1 года – 500 тыс. ЕД – 1 раз в сутки – 3-5 дней
• Старше 1 года – 1 млн. ЕД – 1 раз в сутки – 3-5 дней
• Взрослым – 3 млн. ЕД – 1 раз в сутки – 3-5 дней
или
• Рибавирин внутрь в дозе – 10 мг/кг массы тела в сутки в 3
приема – курс 7-10 дней
или
• Амиксин (лавомакс) внутрь в дозе – 0,06 – 0,25 г в сутки – 1 раз
в день – 5 дней, затем через день № 5.
Б). Анаферон – детский в дозе
до 12 лет – 1таб. – 3 раза в день, детям старше 12 лет – 2 таб.- 3
раза в день.
Взрослым – Анаферон-взрослый – 2 табл. – 3 раза в день
Длительность приема - 21 день (инкубационный период
клещевого энцефалита)
44. Менингеальная форма
А). Рибавирин внутрь – 10 мг/кг массы тела в сутки в 2-3 приема,курс 14 дней
или
Амиксин внутрь – 0,06-0,25 г в сутки – 1 раз в день – 5 дней, затем
через день № 10
или
Рибонуклеаза в/м в дозе 2,5-3,0 мг на 1 кг массы тела в сутки – 7
дней + интераль (реаферон, реальдирон) в/м:
• до 1 года – 500 тыс. ЕД – 1 раз в день
• старше 1 года – 1 млн.ЕД – 1 раз в день
• взрослым – 3 млн. ЕД – 1 раз в день
Курс – 14 дней
Б). Затем Анаферон-детский (взрослый) курс – 3 месяца, по 1
табл. 3 раза в день.
45. Очаговая форма
А). Рибавирин внутрь – 10 мг/кг массы тела в сутки в 23 приема, курс 30 днейИли
Амикисн 0,06-2,5 гр. в сутки – 1 раз в день – 5 дней,
затем через день № 20 + Интераль (реаферон,
реальдирон:
• до 1 года – 500 тыс. ЕД – 1 раз в день
• старше 1 года – 1 млн. ЕД – 1 раз в день
• взрослым – 3 млн. ЕД – 1 раз в день
Курс – 30 дней
• Б). Затем Анаферон-детский(взрослый), курс – 3
месяца, по 1табл. 3 раза в день.
46.
Механизм действия АнаферонаАНАФЕРОН
детский
Выработка ИФН-α
Рецепция ИФН-γ
Выработка ИФН-γ
Анаферон регулирует продукцию и функциональную
активность эндогенных интерферонов, в том числе через
связывание ИФН-гамма с его рецептором
47. При лихорадочной форме
Лицам, старше 18 лет для лечения, а также дляпрофилактики назначают «Йодантипирин» внутрь по
схеме:
• 2 дня – 300 мг – 3 раза в день
• 2 дня – 200 мг – 3 раза в день
• 5 дней – 100 мг – 3 раза в день
Курсовая доза – 4,5 гр ( 1 таб. – 100 мг).
Профилактика « Йодантипирин» - 200 мг – 1 раз в
день в течение всего пребывания.
48.
Совет!!!Но если клещ укусил, лучший
вариант – немедленно обратиться к
инфекционисту!
Не забудьте прихватить обидчика!
49.
По показаниям:- Дезинтоксикационная терапия
(кристаллоиды и коллоиды 3:1 в/в);
- Дегидратационная терапия
(осмодиуретики, салуретики);
- Дезагреганты – трентал;
50.
- Ноотропы – ноотропил, пирацетам;- Десенсибилизирующие препараты –
диазолин, тавегил, кларитин;
- Противосудорожные препараты;
- Оксигенотерапия.
51.
ДиспансеризацияНаблюдение невропатологом и
инфекционистом от 1 года до 3 лет
независимо от перенесенной
клинической формы заболевания.
Рациональное трудоустройство,
исключение перегрузок, ночных смен,
командировок, сверхурочной работы.
52. Специфическая профилактика
Вакцинация. В настоящее время в РФ официальноразрешены следующие препараты:
1. «Вакцина клещевого энцефалита культуральная
очищенная концентрированная
инактивированная сухая» (ФГУП «Предприятие по
производству бактерийных и вирусных препаратов
Института полиомиелита и вирусных энцефалитов
им. М.П.Чумакова РАМН») для детей с 3 лет и
взрослых.
Вакцинация проводится по схеме: по 0,5 мл 0 –
1(5-7- оптимум) мес. – 1 год (ревакцинация, Р) –
каждые 3 года (Р).
53.
2. «Энцевир» - вакцина клещевогоэнцефалита культуральная
очищенная концентрированная
инактивированная, сорбированная
жидкая для внутримышечного
введения (ФГУП НПО «Вирион») для
лиц с 18-летнего возраста.
Вакцинация: по 0,5 мл 0 – 5(6) мес. – 1
год (Р) – каждые 3 года (Р).
Экстренная профилактика:
двукратная вакцинация по 0,5 мл с
интервалом 1-2 месяца.
54. Вакцинация
3. «ФСМЕ-ИММУН Инжект» - вакцинаклещевого энцефалита культуральная
инактивированная очищенная с
адъювантом (Бакстер Вакцины АГ, Вена,
Австрия) для лиц с 1 года и старше.
Вакцинация : по 0,5 мл 0 – 1(2-3) мес. – 9
(10-12) мес. – 3 года (Р)
Вакцинация по экстренней схеме: по 0,5
мл 0 - 2 нед. - 9 (10-12) мес. - 3 год (Р).
55.
4. «Энцепур взрослый» - культуральнаяинактивированная очищенная
вакцина с адьювантом (Кайрон Беринг
ГмбХ и Ко, Германия) для подростков и
взрослых, начиная с 12-летнего
возраста.
Вакцинация по обычной схеме: по 0,5
мл 0 – 1 мес – 3 год (Р) .
Вакцинация по экстренней схеме: 0 – 7
д. – 21 д.- 3 год (Р) .
56.
5. «Энцепур детский» культуральная инактивированнаяочищенная вакцина с адьювантом
(Кайрон Беринг ГмбХ и Ко, Германия)
для внутримышечного введения
детям в возрасте от 12 месяцев до
11 лет.
Схемы применения те же, что и для
вакцины «Энцепур взрослый»
57. Профилактика КЭ
58.
Иммуногенность всех перечисленныхвакцин примерно одинакова и они
взаимозаменяемы на всех этапах
иммунизации.
Однако вакцинацию вакцинами,
указанными в пп. 1 и 2, можно
проводить не ранее чем через месяц
после последней иммунизации какойлибо другой вакциной.
59. Пассивная иммунизация
При КЭ пассивная иммунизацияпроводится специфическим
иммуноглобулином в целях профилактики
заболевания после присасывания клеща
или для экстренной профилактики
невакцинированных лиц, срочно
выезжающих в районы, где имеются
природные очаги.
60.
Иммуноглобулин человека противклещевого энцефалита
вводят не позднее 4-го дня после
присасывания клеща. Минимальная
доза препарата детям до 12 лет - 1 мл
(однократно), с 12 до 16 лет - 2 мл и
лицам старше 16 лет - 3 мл;
максимальная доза - до 0,1 мл/кг массы
тела.
61.
Защитное действие иммуноглобулина,веденного с целью профилактики
заболевания у лиц, которые могут быть
подвержены риску контакта с
природными очагами КЭ, проявляется
через 24-48 часов после введения и
сохраняется около 1 месяца.
62. Альтернативные методы профилактики
1. Детям анаферон – до 12 лет по 1таблетки 3 раза в сутки, старше 12 лет
- по 2 таблетки 3 раза в сутки - курсом
21 день.
2. Йодантипирин (утвержден с 2001 г. как
профилактическое средство в
отсутствии иммуноглобулина) – через
12 – 24 часа после укуса.
63. Некоторые другие бактериальные заболевания, передающиеся иксодовыми клещами
64. Моноцитарный эрлихиоз человека
МЭЧ- природно-очаговаятрансмиссивная инфекция,
протекающая в виде острого
лихорадочного заболевания, которую
вызывают внутриклеточные
микроорганизмы рода Ehrlichia,
поражающие моноциты.
65.
• МЭЧ впервые описан в 1987г упациента из США.
• В 1998г в Пермской области у таежных
клещей Ixodes persulcatus были
обнаружены моноцитарные эрлихии - E.
muris, а в 2000г у четырех пациентов,
заболевших после присасывания
клеща, серологически верифицирован
МЭЧ.
66. Этиология
• Грамотрицательныемикроорганизмы
• Семейство Anaplasmataceae
– Род Ehrlichia
– Вид E.chaffensis
E. muris
67. Патогенез
• Заражение происходит при присасыванииклеща.
• По лимфатическим путям эрлихии
проникают в кровь.
• Размножение происходит внутриклеточно
в эндотелии сосудов и моноцитах.
• Цикл развития эрлихий напоминает цикл
развития хламидий.
• Поражаются различные органы (кожа,
печень, ЦНС, костный мозг), где
развиваются инфекционные гранулемы.
68. Клиника
• Инкубационный период продолжаетсяот 1 до 29 дней (в среднем 13 дней).
• Начинается остро с повышения
температуры до 38-40С,
сопровождающегося озноба.
• Катаральные явления со стороны
верхних дыхательных путей (першение
в горле, заложенность носа,
непродуктивный кашель).
69.
• Характеры гиперемия лица, инъекциясосудов склер и конъюнктив, гиперемия
слизистых оболочек ротоглотки.
• Редко (3% случаев) на туловище,
голенях, бедрах появляется сыпь
пятнисто-папулезная сыпь.
• Увеличение подчелюстных лимфоузлов
- 0,7-1,5 см в диаметре.
70. Клиника
Клиника
Общемозговые симптомы (головные боли,
головокружение, тошнота, рвота,
парастезии, гиперестезии, гиперакузии).
Недостаточность лицевого нерва по
центральному типу-25%.
Серозный менингит, плеоцитоз 15300кл/мкл.
Поражение опорно-двигательного
аппарата: миалгии
(преимущественно нижних конечностей),
артралгии, боли в позвоночнике.
71.
• Сердечно-сосудистая система: сердцебиение,лабильность АД, приглушение тонов сердца.
• Острый безжелтушный гепатит.
• Увеличение показателей креатинина, мочевины-в
20% случаев.
• Анализ крови: тромбоцитопения, лейкопения,с
палочкоядерным сдвигом влево, лимфо и
моноцитопения, редко –анемия, увеличение СОЭ.
• Двухволновое течение заболевание у 30% больных
(вторая волна имеет большую степень тяжести, что
проявляется высокой и длительной лихорадкой,
выраженными симптомами интоксикации.
72. Диагностика
• Эпидемиологические данные.• Клинико-анамнестические данные.
• Серологические методы: обнаружение
и нарастание в динамике болезни титра
специфических антител в ИФА или
нРНИФ.
• Микроскопический в биоптатах костного
мозга или иммуногистологическим
методом, ПЦР.
73. Лечение
• Этиотропная антибактериальнаятерапия:
– Тетрациклин 0,3-0,4 х 4р в сутки внутрь
– Доксициклин (юнидокс-солютаб) 0,1 х 2 р в
сутки внутрь- курс 7-10 дней
• Симптоматическое лечение.
74. Гранулоцитарный анапламоз человека (ГАЧ)
• ГАЧ, называвшийся до 2004ггранулоцитарным эрлихиозом
человека,- острое лихорадочное
заболевание с полиморфной
клинической картиной, возбудитель
которой передается иксодовыми
клещами.
• Впервые выявлен в США в 1991г.
• В 1994 уточнена его этиология и
описана клиническая характеристика
инфекции.
75.
• Возбудитель ГАЧ - Anaplasmaphagocytophilum, относится к роду
Anaplasma, к семейству
Anaplasmataceae.
• Грамотрицательный внутриклеточный
паразит, размножающийся в
гранулоцитах.
• Источник инфекции - мелкие
млекопитающие, переносчики - разные
виды иксодовых клещей, чаще
таежный клещ Ixodes persulcatus.
• Механизм заражения –
трансмиссивный
76. Патогенез
• Анаплазмы попадают в кровь человека черезкожу со слюной инфицированного клеща.
• Гематогенно возбудитель разносится по
всему организму.
• В гранулоцитах и зрелых нейтрофилах
возбудитель размножается и поражает
внутренние органы.
• В результате повторяющихся циклов
проникновения анаплазм в лейкоциты и
размножения в них возбудителей происходит
ослабление сопротивляемости организма и
возникновение бактериальных, вирусных,
грибковых оппортунистических инфекций.
77. Клиника
• Инкубационный период от 3 до 23 дней.• Острое начало.
• Подъем температуры до высоких цифр,
лихорадка длится от 2 до 10 дней.
• Двухволновый характер с 5-8 дня
апирексии.
• Общеинфекционный синдром.
78.
• Сердечно-сосудистая система:сердцебиение, относительная
брадикардия, понижение АД.
• Безжелтушный гепатит (повышение Алт
в 2-5 раз на 10-12 день болезни).
• Поражение почек у всех пациентов в
период лихорадки: гипоизостенурия,
протеинурия, эритроцитурия,
увеличение показателей азотистого
обмена крови: мочевина, креатинин.
79.
• Поражение ЦНС:менингизм,головокржение тошнота.
• В гемограмме: лейкопения,
палочкоядерный сдвиг влево, снижение
сегментоядерных нейтрофилов,
лимфопения, в начале болезни,
повышение СОЭ.
80.
• Отличительная особенностьклинической картины в РФ по
сравнению с США и Европой- легкое
течение заболевания, поражение почек,
развитие второй волны лихорадки.
• Отсутствие патогномоничных признаков
анаплазмоза затрудняют его
распознавание без серологической
верификации.
81. Диагностика
• Метод ИФА: обнаружение IgM, IgG в титреболее 1:800.
• Нарастание титра антител в динамике.
• Сероконверсия.
• IgM к возбудителю ГАЧ появляется не ранее
11-12 дня болезни, достигает максимума к
15-17дню к 35 дню титр постепенно
уменьшается.
• IgG обнарживаются с первых дней болезни,
достигают максимума на 37-39 день болезни.
82. Лечение
• Антибиотикотерапия препаратамитетрациклиновой группы с терапевтическим
эффектом в течении 24ч.
• Отсутствие эффекта от антибиотикотерапии
тетрациклиновой группой ставит под
сомнение диагноз анаплазмоза.
• По непереносимости и повышенной
чувствительности к препаратам
тетрациклинового ряда и беременности
используют рифампицин 0,6-0,9 в суткикурсом 7-10 дней.












































































 medicine
medicine








