Similar presentations:
Острая хирургическая патология у беременных
1. Российский национальный исследовательский медицинский университет им. Н.И. Пирогова Кафедра акушерства и гинекологии лечебного факульте
Российский национальный исследовательскиймедицинский университет им. Н.И. Пирогова
Кафедра акушерства и гинекологии
лечебного факультета
« ОСТРАЯ ХИРУРГИЧЕСКАЯ
ПАТОЛОГИЯ У БЕРЕМЕННЫХ»
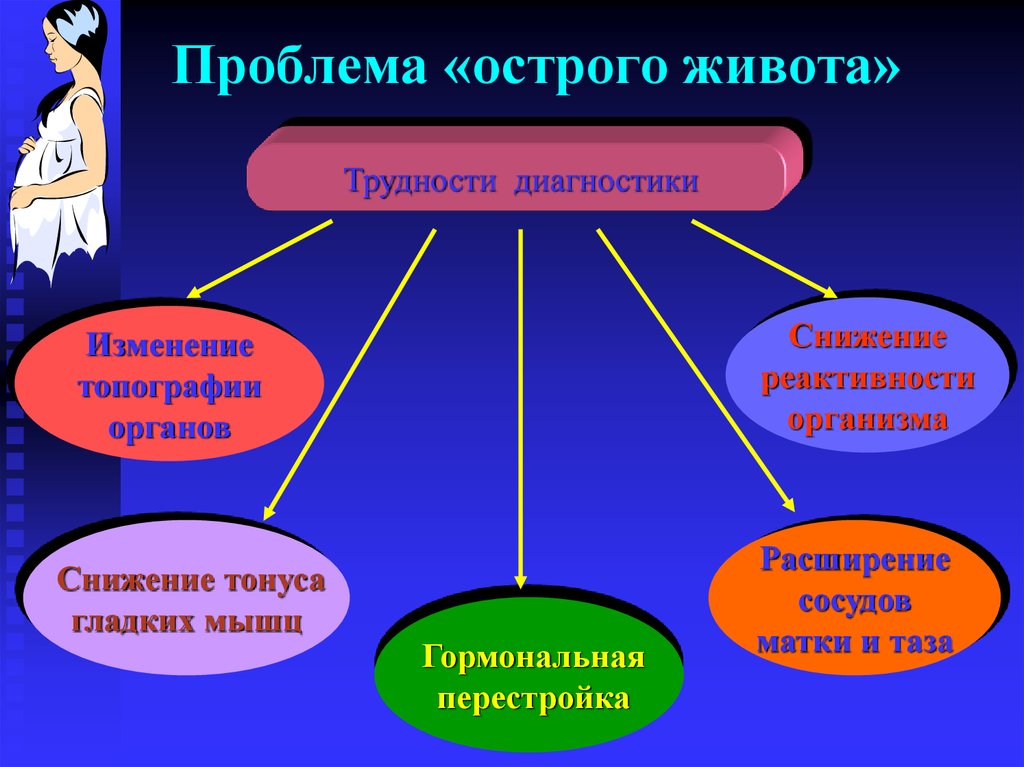
2. Проблема «острого живота»
Трудности диагностикиСнижение
реактивности
организма
Изменение
топографии
органов
Снижение тонуса
гладких мышц
Гормональная
перестройка
Расширение
сосудов
матки и таза
3. Хирургические причины острого живота во время беременности
Острый аппендицит1: 800 - 2000
Острый холецистит
Острая кишечная
непроходимость
1: 1000 – 2000
1: 1500 – 66500
Острый панкреатит
1: 3000 – 11000
4. Риск развития осложнений беременности при острых заболеваниях брюшной полости
Осложнения•Прерывание беременности
•Инфицирование плода, матки,
плаценты.
•Гибель плода и новорожденного
90 %
50-70 %
15-17 %
Аппендицит
Кишечная
непрходимость
Перитонит
5. Принципы хирургических вмешательств при беременности
при клинике острого живота показано немедленноехирургическое вмешательство
если операция не является экстренной и может быть отложена,
лучше отложить хирургическое вмешательство до второго
триместра или послеродового периода
при подострых ситуациях решение о проведении оперативного
вмешательства следует принимать осторожно
предоперационная подготовка включает адекватную гидратацию,
наличие препаратов крови и соответствующую премедикацию, не
уменьшающую оксигенацию крови матери и плода
обеспечение адекватной анестезии
предупреждение материнской гипотензии (избегать положения на
спине)
следует избегать излишних манипуляций на беременной матке
при отсутствии акушерских показаний к проведению операции
кесарева сечения не следует производить кесарево сечение вместе
с хирургическим вмешательством
6. Острый аппендицит
Заболеваемостьу беременных
в 10 – 15 раз выше
Частота
от 0,7 до 1,2 %
Деструктивные
формы
встречаются
в 2-3 раза чаще
7. Трудности диагностики
Особенно затруднителенСлепая
Умеренный
кишка слейкоцитоз
червеобразным
дифференциальный
диагноз
острого
аппендицита
с такими
всегда
Анорексия,
выявляют
отростком
тошнота,
при
по мере
нормальном
рвота
заболеваниями,
как и
течении
нередко
увеличения
беременности
расцениваются
срока
острый пиелонефрит,
беременности
вкак
начале
признаки
заболевания
смещается
беременности,
наличие
вверх,
почечная колика,
что
а этого
не
приводит
острого
симптома
аппендицита.
к изменению
может
отслойка
плаценты,
питания
локализации
ненарушение
настораживать
болевого
врача.
синдрома.
миоматозного узла.
8.
Симптомы острого аппендицита:Боль в животе,
локальная болезненность
при пальпации живота
100%
90% 80%
80% 70%
80%60%
70%
Триместр
50%
60%
60%
50% 40%
I
II
III
40%30%
40%
20%
Тошнота
83 % 67
71 %
I триместр
II триместр
III %
триместр
30%
20%10%
20%
Рвота
25
%
43
%
53
%
0%
100 % Напряжение
100 % Симптом100%
10%
0%
ЧССЩеткинаболее
80 Пиурия
Жидкий
стулЛейкоцитоз
8%
21 %
18 %
0% Повышение
мышц
передней
Ровзинга Ситковского
температуры
брюшной стенки
тела
Брендо
Бартомьеуд/мин лейкоцитурия
Блюмберга
Михельсона
II триместр
III триместр
Атипичная
локализация
болей!
I триместр
II триместр
триместр
II триместр
триместр
III триместр
триместр
III
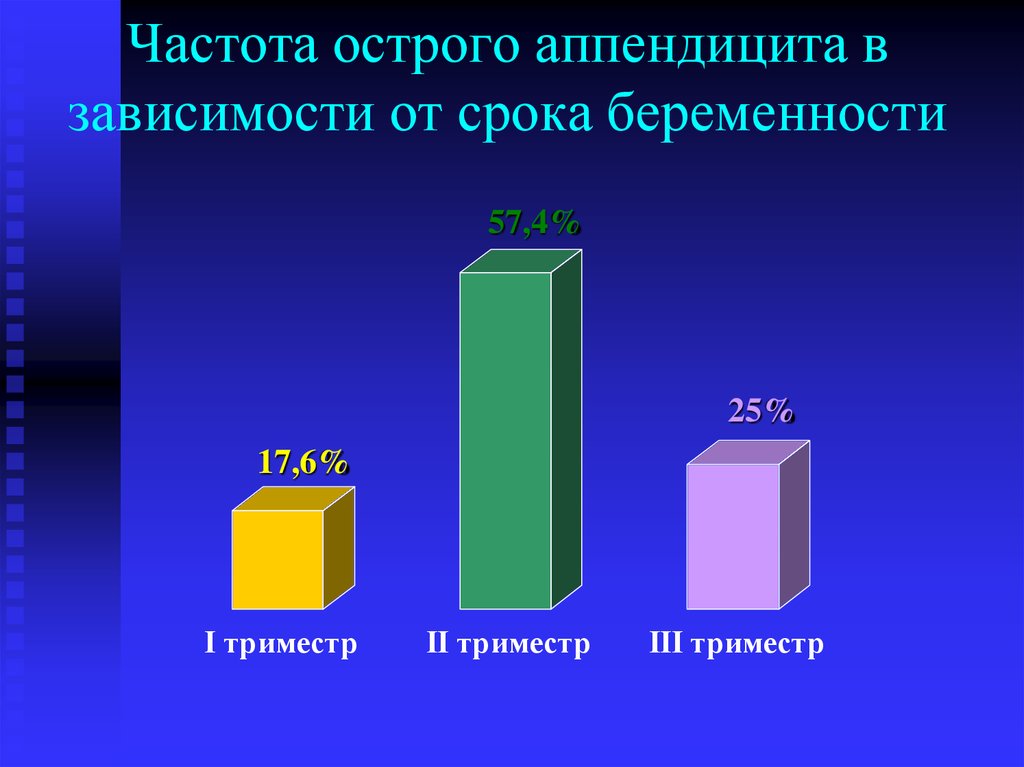
9. Частота острого аппендицита в зависимости от срока беременности
57,4%25%
17,6%
I триместр
II триместр
III триместр
10. Время от начала заболевания до операции аппендэктомии у беременных.
45%40%
35%
30%
25%
20%
15%
10%
5%
0%
до 12 часов
12-24 часа
1-2 суток
3 суток и
более
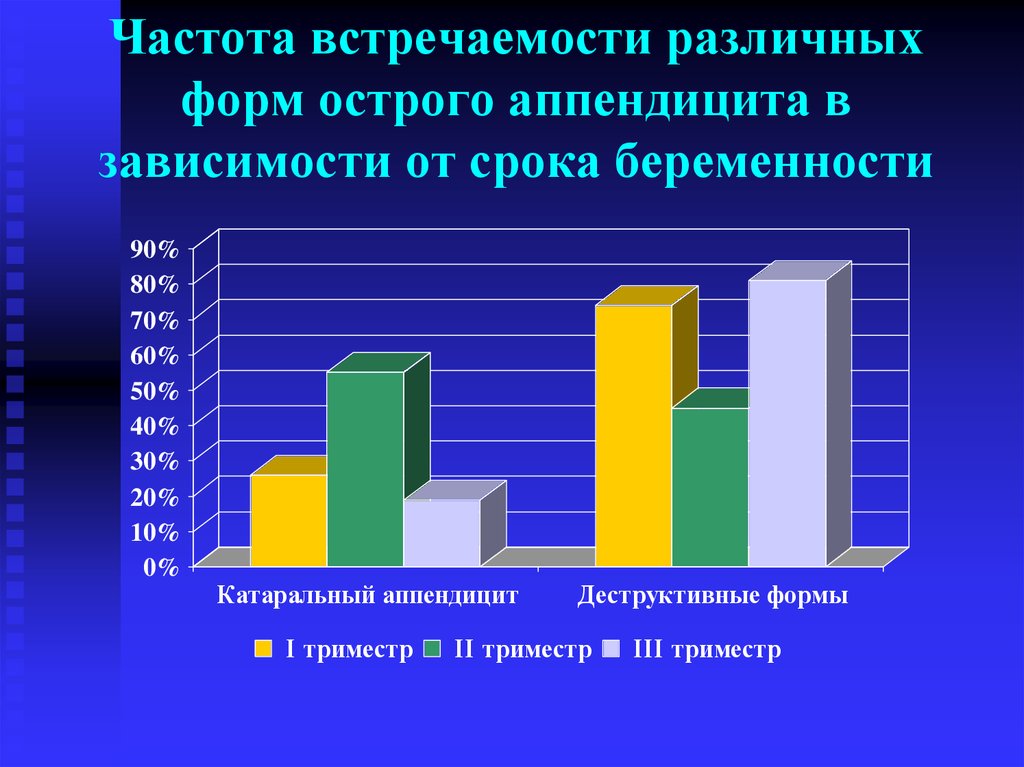
11. Частота встречаемости различных форм острого аппендицита в зависимости от срока беременности
90%80%
70%
60%
50%
40%
30%
20%
10%
0%
Катаральный аппендицит
I триместр
Деструктивные формы
II триместр
III триместр
12. Частота встречаемости различных форм аппендицита у беременных.
60%50%
40%
30%
20%
10%
0%
Катаральный Флегмонозный Гангрензно- Хронический
перфоративный
13. Дифференциальная диагностика
Острый сальпингитРазрыв кисты желтого тела
Перекрут ножки опухоли яичника
Нарушенная внематочная беременность
Отслойка плаценты
Преждевременные роды
Нарушение питания миоматозного узла
Острый пиелонефрит
Острый холецистит
Острое нарушение мезентериального
кровообращения.
14.
Оперативное лечениеКатаральный
чем больше срок,
тем выше разрез
ушивание раны
наглухо
Деструктивные
формы
нижнесерединная
лапоротамия
дренирование
брюшной полости
15. Причины возникновения угрозы прерывания беременности при развитии острого аппендицита 15%
Инфицирование матки контактным путем - по брюшине,через фимбриальный конец маточных труб;
Гнойные метастазы из червеобразного отростка в
плаценту, оболочки, в стенку матки;
Действие альфа-фосфолипазной системы некоторых
бактерий, специфическая активность которой
намного выше активности фосфолипазы хориона,
амниона, децидуальных оболочек;
Повышение внутрибрюшного давления;
Рефлекторная передача раздражения с брюшины
отростка на брюшину, покрывающую матку;
Формирование спаек, способствующих
преждевременным сокращениям матки.
16. Профилактика преждевременных родов
Спазмолитическая терапия:• Но-шпа
• Папаверин
Токолитическая терапия:
• Сернокислая магнезия
• -миметики (гинипрал,
партусистен)
Антибактериальная терапия:
• Пеницилины
• Цафалоспорины
• Макролиды
При развитии родовой
деятельности в конце третьего триместра,
тормозить родовую деятельность
не нужно!
17. Аппендикулярный перитонит
ЛетальностьМатеринская
23-55%
Перинатальная
40-92%
Наибольший процент в III триместре
18. Лечение
Массивнаяантибактериальная
терапия
I триместр
Аппендэктомия,
санация и дренирование
брюшной полости
+
Прерывание
беременности
Аппендэктомия,
санация и дренирование
брюшной полости
II-III триместр
Кесарево сечение
экстирпация матки
с трубами
+
Массивная
антибактериальная
терапия
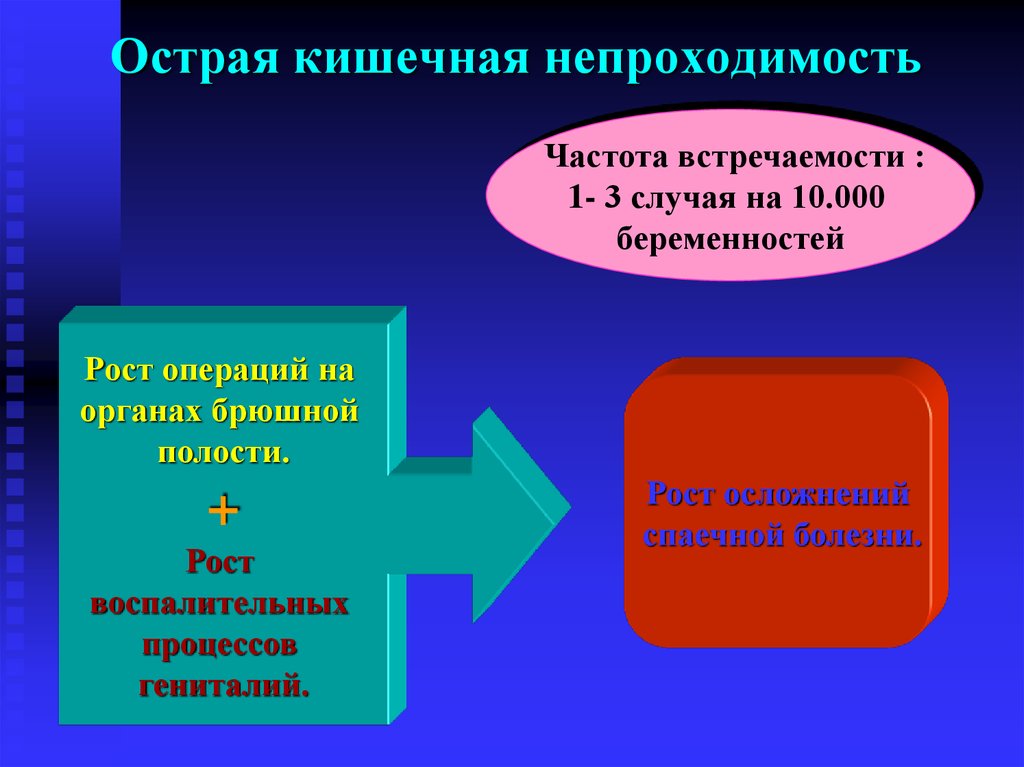
19. Острая кишечная непроходимость
Частота встречаемости :1- 3 случая на 10.000
беременностей
Рост операций на
органах брюшной
полости.
+
Рост
воспалительных
процессов
гениталий.
Рост осложнений
спаечной болезни.
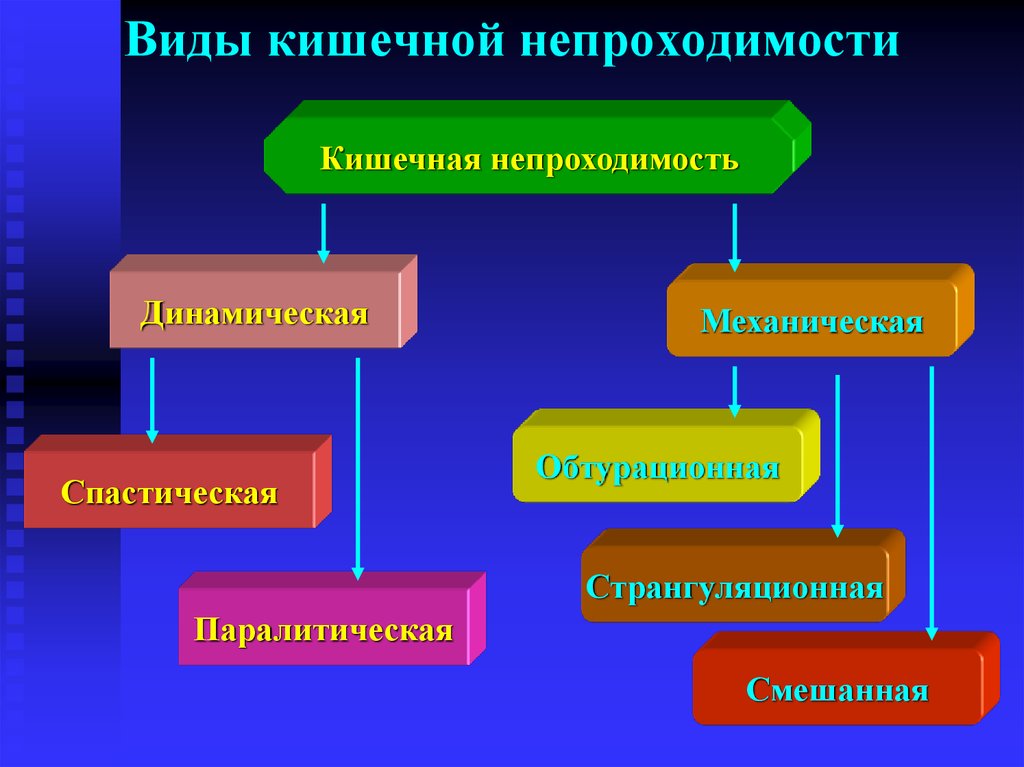
20. Виды кишечной непроходимости
Кишечная непроходимостьДинамическая
Спастическая
Механическая
Обтурационная
Странгуляционная
Паралитическая
Смешанная
21. Причины кишечной непроходимости
СпаечнаяЗаворот
кишок
25%
Спаечнаяболезнь
болезнь–––55%
55%
45%
45%
40%
40%
35%
35%
30%
30%
25%
25%
20%
20%
15%
15%
10%
10%
5%
5%
0%
0%
Инвагинация кишки – 5%
Грыжи, карцинома, аппендицит – 5%
Другие причины – 10%
I триместр
II триместр
III триместр Послеродовый
Средние
Слепая кишка Сигмовидная
Другие
период
отделы кишки
кишка
отделы
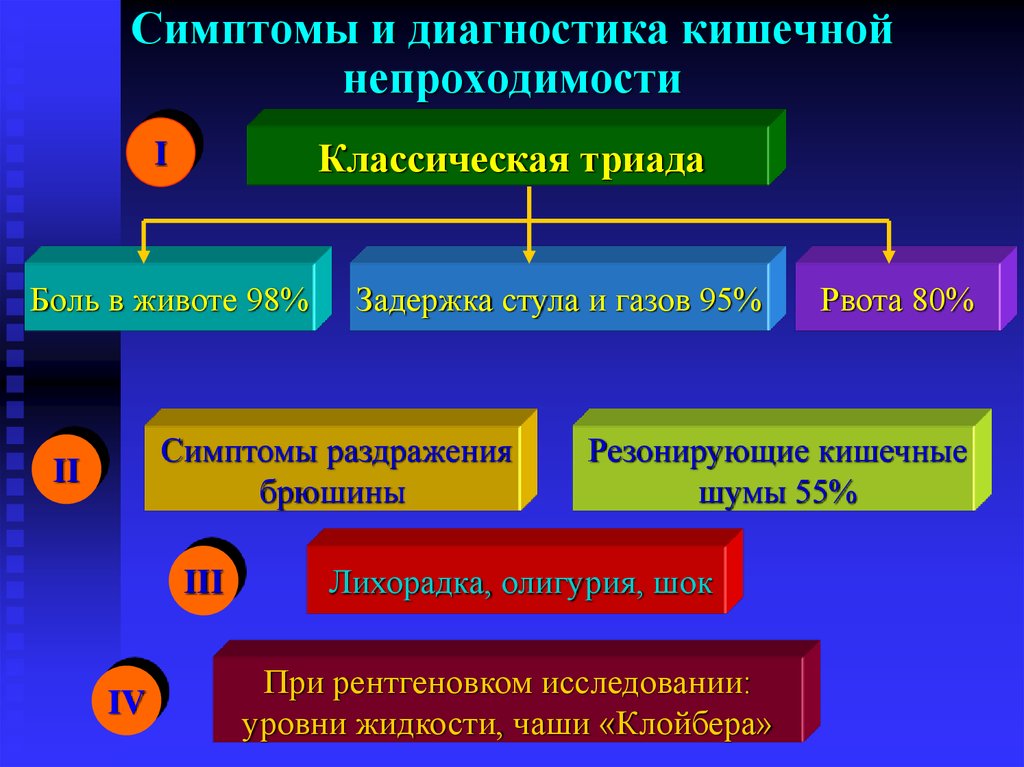
22. Симптомы и диагностика кишечной непроходимости
Классическая триадаI
Боль в животе 98%
Задержка стула и газов 95%
Симптомы раздражения
брюшины
II
III
IV
Рвота 80%
Резонирующие кишечные
шумы 55%
Лихорадка, олигурия, шок
При рентгеновком исследовании:
уровни жидкости, чаши «Клойбера»
23. Лечение
Консервативнаятерапия
•Стимуляция кишечника:
•Промывание желудка
•Сифонная клизма
•Прозерин, церукал убретид
Прерывание беременности
(на ранних сроках)
При отсутствии эффекта
от лечения
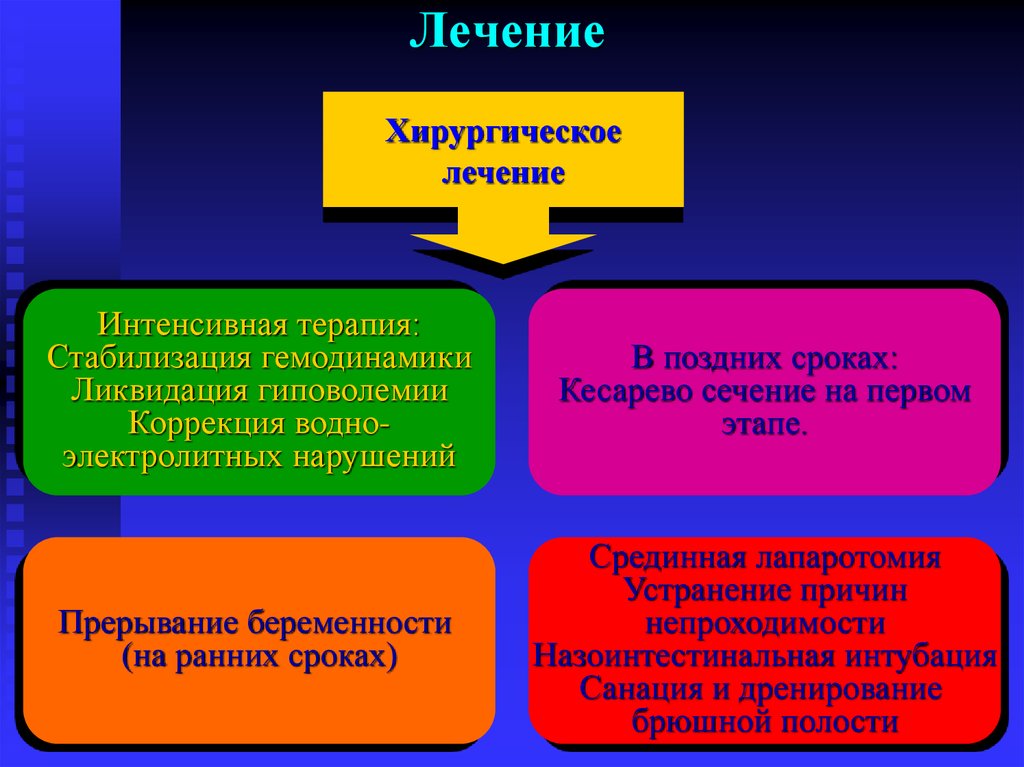
24. Лечение
Хирургическоелечение
Интенсивная терапия:
Стабилизация гемодинамики
Ликвидация гиповолемии
Коррекция водноэлектролитных нарушений
В поздних сроках:
Кесарево сечение на первом
этапе.
Прерывание беременности
(на ранних сроках)
Срединная лапаротомия
Устранение причин
непроходимости
Назоинтестинальная интубация
Санация и дренирование
брюшной полости
25. Острый холецистит и холедохолитиаз
30-35%Острый
деструктивный
холецистит
35%
30%
25%
20%
15%
3,5%
10%
5%
0%
Острый
холецистит
Холедохолитиаз
I случай
на 6.500 – 25.000
беременностей
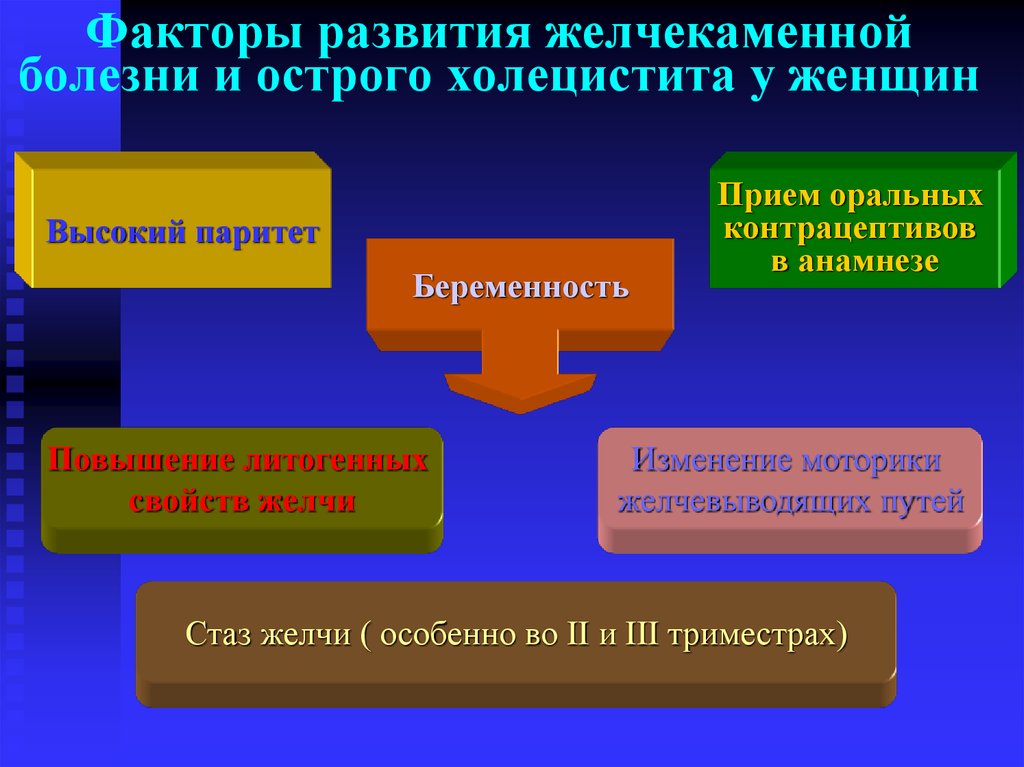
26. Факторы развития желчекаменной болезни и острого холецистита у женщин
Высокий паритетБеременность
Повышение литогенных
свойств желчи
Прием оральных
контрацептивов
в анамнезе
Изменение моторики
желчевыводящих путей
Стаз желчи ( особенно во II и III триместрах)
27. Клинические признаки острого холецистита
ТипичныеАтипичные
Анорексия, тошнота, рвота,
субфебрильная температура,
боль в правом подреберье.
боль в эпигастрии,
боль в правой
подлопаточной области,
боль в левом верхнем
квадранте живота.
Симптомы
Ортнера
Кера
Мюсси
Боаса
28. Дополнительные методы исследования
Клинический анализ крови:Лейкоцитоз с палочкоядерным
сдвигом, СОЭ
Анализ мочи:
уробилина
желчные пигменты
Биохимический анализ крови:
незначительное аминотрансфераз
щелочной фосфотазы
билирубина
УЗИ:
наличие конкрементов,
изменения стенки желчного пузыря,
расширение внепеченочных и
внутрипеченочных желчных протоков.
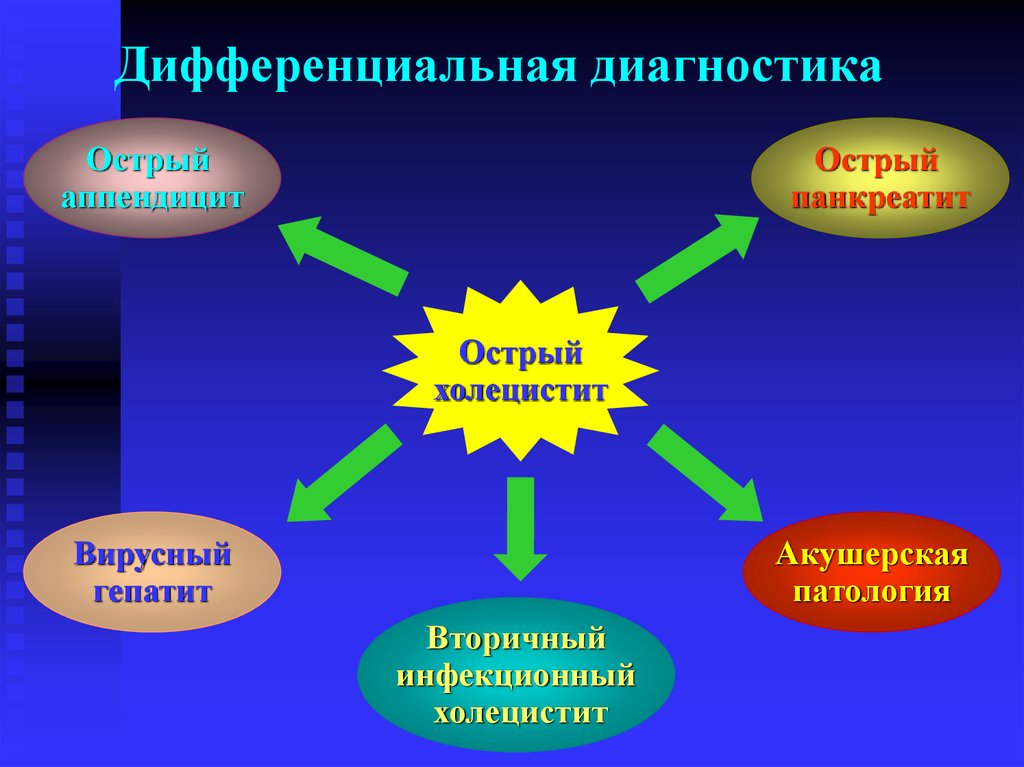
29. Дифференциальная диагностика
Острыйаппендицит
Острый
панкреатит
Острый
холецистит
Вирусный
гепатит
Акушерская
патология
Вторичный
инфекционный
холецистит
30. Лечение
Консервативная терапияГолод
Аналгезия
Инфузионная
терапия
Антибактериальная
терапия
Спазмолитическая
терапия
В сроке беременности более 36 недель после стихания
острого процесса показано досрочное родоразрешения
( через естественные родовые пути ).
Кесарево сечение - только по акушерским показаниям.
31. Лечение
Хирургическое лечениеПри деструктивных формах острого холецистита
с явлениями перитонита - экстренная операция
после проведения предоперационной подготовки.
При положительном эффекте от консервативной
терапии операцию выполняют через 3-4 недели
от начала заболевания.
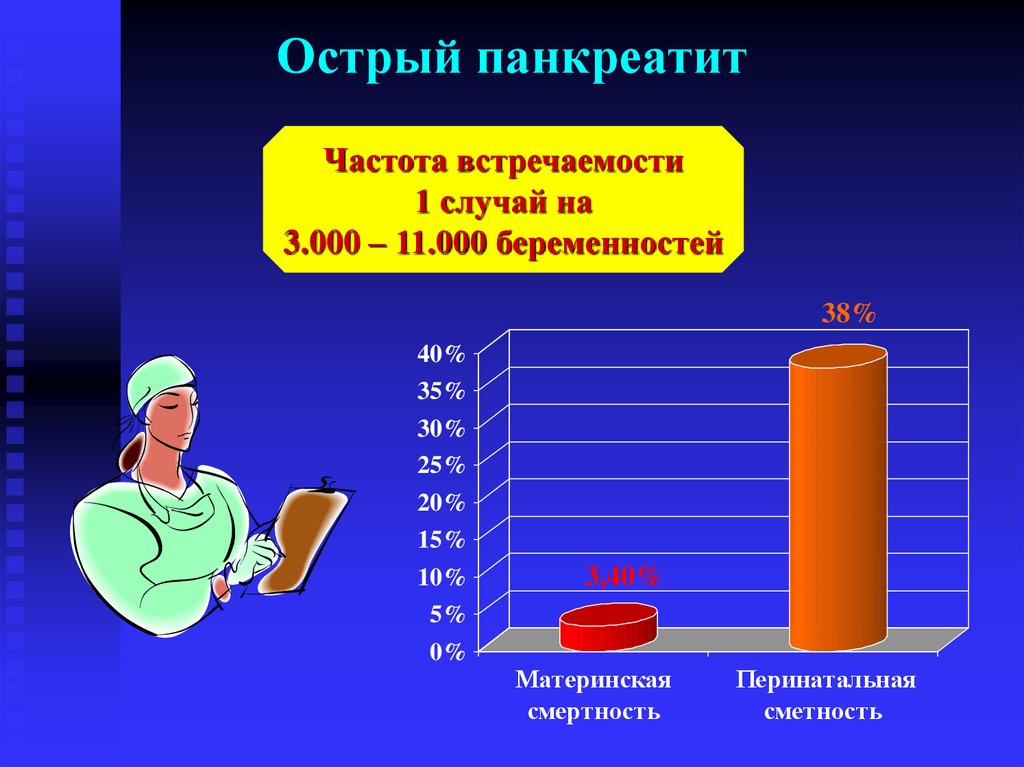
32. Острый панкреатит
Частота встречаемости1 случай на
3.000 – 11.000 беременностей
38%
40%
35%
30%
25%
20%
15%
10%
5%
0%
3,40%
Материнская
смертность
Перинатальная
сметность
33. Причины острого панкреатита
1. Механические (билиарно - панкреатический,или дуоденально - панкреатический рефлюкс,
внутрипротоковая гипертензия и др.);
2. Нейрогуморальные (стрессовые ситуации,
«гормональные» панкреатиты у беременных в
связи с повышением стероидогенеза и др.);
3. Токсико-аллергические (инфекция,
иммунобиологические нарушения,
влияние лекарств).
34. Предрасполагающие моменты к возникновению острого панкреатита у беременных
ПрогестеронII
Стаз желчи,
атония желчного
пузыря
Повышение
внутрибрюшного
давления
Интрадуктальный
стаз
III
Спазм сфинкторов
желчных пртоков
I
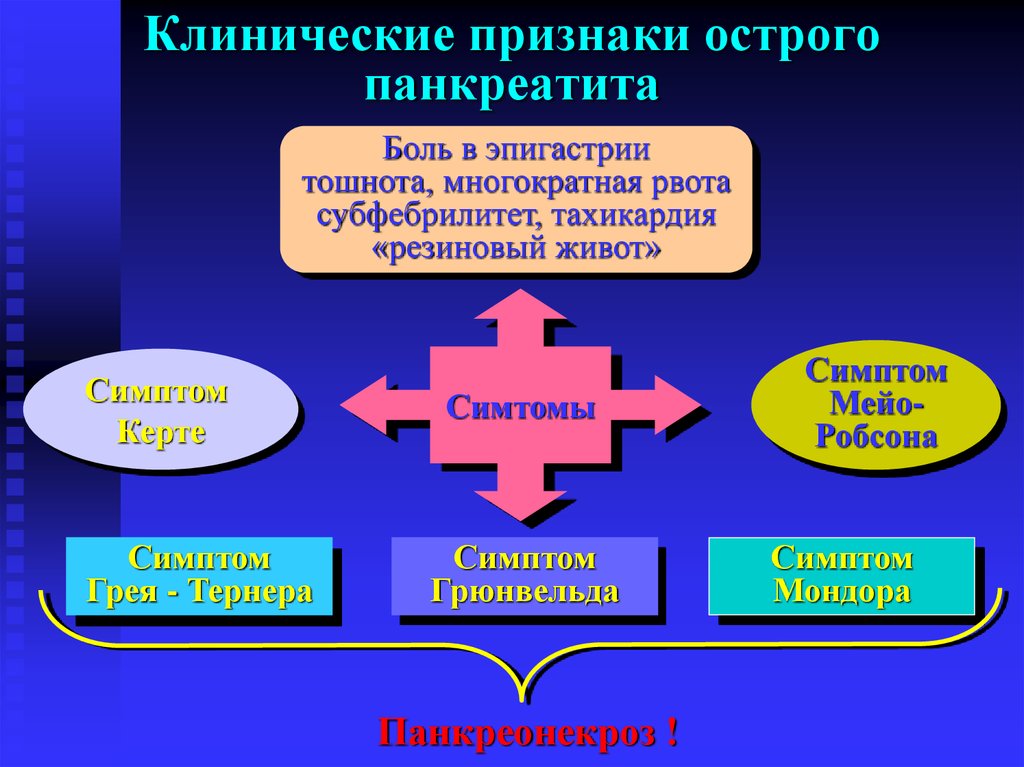
35. Клинические признаки острого панкреатита
Боль в эпигастриитошнота, многократная рвота
субфебрилитет, тахикардия
«резиновый живот»
Симптом
Керте
Симптом
Грея - Тернера
Симтомы
Симптом
Грюнвельда
Панкреонекроз !
Симптом
МейоРобсона
Симптом
Мондора
36. Дополнительные методы исследования
Повышение липазыкрови в 10 раз и более
Повышение амилазы
крови в 2 –20 раз
Лапароскопия
Ангиография
РПХГ
Ультразвуковая
диагностика
37. Дифференциальная диагностика
Ранний токсикозПреэклампсия
Прервавшаяся эктопическая
беременность
Острый холецистит
Острая кишечная непроходимость
38. Лечение ( консервативная терапия)
1. Инфузионная терапия;2. Прекращение энтерального питания;
3. Назогастральный зонд для удаления
желудочного содержимого;
4. Анальгетики, спазмолитики парентерально;
5. Парентеральное питание следует начинать как можно раньше для
нормализации состояния плода;
6. Ингибиторы ферментов (трасилол, контрикал);
7. Антибактериальная терапия
показана при панкреонекрозе.
8. При возникновении угрозы прерывания беременность не пролонгируют.
39. Панкреонекроз
Развитие тяжелых полиорганных нарушений:Респираторный дистресс-синдром взрослых
Панкреатический шок
Печеночно-почечная недостаточность
Метаболические нарушения
ДВС-синдром
Гнойно-септические осложнения.
40. Хирургическое лечение
Прерывание беременности при срокедо 12 недель.
После 36 недель досрочное родоразрешение
через естественные родовые пути.
Хирургическое вмешательство показано
при гнойно-септических осложнениях .
В третьем триместре при наличии
панкреатогенного перитонита производится
кесарево сечение с последующим удалением
матки с трубами и широкое дренирование
брюшной полости.






























 medicine
medicine








