Similar presentations:
d62d47d7fc501f96fb2742eba013a377
1. Язвенная болезнь желудка и 12-ти перстной кишки. Хирургическое лечение осложненных форм язвенной болезни
ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И 12-ТИ ПЕРСТНОЙКИШКИ. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
ОСЛОЖНЕННЫХ ФОРМ ЯЗВЕННОЙ БОЛЕЗНИ
Лекция для студентов 4 курса
2.
Язвенный пилородуоденальный стенозДеформация и сужение пилородуоденальной области развивается вследствие
рубцевания многократно рецидивирующих язв что влечет за собой ту или иную степень ее
непроходимости и нарушение эвакуации желудочного содержимого. Что бы компенсировать
опорожнение желудка происходит гипертрофирование его мышечной оболочки и усиление
двигательной активности. С прогрессированием стеноза желудок теряет свои компенсаторные
возможности, растягивается, увеличивается в размерах, ослабевает его перистальтика, что
еще больше усугубляет эвакуаторной функции. Таким образом постепенно проявляется
признаки декомпенсации патологического процесса.
Клиническая
симптоматика
различают
три
стадии
рубцово-язвенного
пилородуоденального
стеноза:
компенсированный;
субкомпенсированный
и
декомпенсированный.
Наряду с «язвенными» болями в стадии компенсации (сужение пилородуоденального
канала до 1,0 см) стеноза настойчиво возникает чувство переполнения в эпигастральной
области после приёма пищи. Эпизодически появляется рвота, на некоторое время
приносящая больному облегчение. При зондировании желудка эвакуируют около 200-500 мл
желудочного содержимого с кислым неприятным запахом и примесью недавно принятых
пищевых масс. Общее состояние больного существенно не страдает.
3.
При субкомпенсации (сужение пилородуоденального канала до 0,5 см) больной ощущаетпостоянное чувство тяжести и переполнения в эпигастральной области, сочетающееся с болью и
отрыжкой воздухом. При физикальном исследовании можно отметить «шум плеска» в проекции
желудка. Бывает обильная рвота сразу или через 1-2 ч после еды только что принятой и съеденной
накануне пищей, без признаков гнилостного брожения. Натощак в желудке при зондировании
определяют большое количество содержимого. В этой стадии стеноза больной отмечает похудание.
Декомпенсированньй стеноз (сужение пилородуоденального канала менее 0,5 см)
характеризуется прогрессирующим желудочным стазом, растяжением желудка. Состояние больного значительно ухудшается, происходит резкое обезвоживание и глубокие нарушения вследствие
электролитных потер . Характерна землистая окраска потерявших тургор кожных покровов, сухость
языка и кожных покровов. Гипокалиемия проявляется выраженной мышечной слабостью, нарушениями
сердечного ритма и проводимости. Гипохлоремия чревата возникновением судорожного синдрома (так
называемая хлоропривная тетания). Помимо общих судорог (иногда принимаемых за эпилептический
припадок) возникает тризм (спазм жевательной мускулатуры). Определяются симптомы Труссо («рука
акушера») и Хвостека (подергивание мышц лица при поколачивании в области лицевого нерва). Чувство
распирания в эпигастральной области заставляет больного самостоятельно вызывать рвоту. Рвотные
массы в огромном количестве содержат зловонное разлагающееся содержимое с остатками
многодневной пищи При аускультации слышен «шум плеска» в проекции желудка Зондовые пробы
позволяют эвакуировать большое количество застойного желудочного содержимого с признаками
брожения и гниения Опорожнение желудка в стадиях субкомпенсации и декомпенсации значительно
облегчает самочувствие больных.
4.
Инструментальные диагностические методыОсобую роль при этом осложнении язвенной болезни играет рентгенологическое исследование. В
стадии компенсации выявляют нормальные размеры желудка или некоторое увеличение размеров,
рубцово-язвенную деформацию пилородуоденальной зоны. Отмечают задержку желудочной эвакуации до
12 ч. При субкомпенсированном стенозе обнаруживают признаки начинающейся декомпенсации
моторики желудка - увеличение его в размерах, ослабление перистальтической активности. В этой стадии
появляется симптом так называемого «трёхслойного желудка» (трёхслойное содержимое - контрастное
вещество слизь, воздух). Задержка эвакуации составляет более 12 ч. Стадия декомпенсации
характеризуется значительным увеличением размеров желудка, снижением перистальтики, резким
сужением пилородуоденального канала и выраженными нарушениями желудочной эвакуации. Бариевая
взвесь остаётся в желудке более 24 ч.
ФЭГДС. В первой стадии отмечают выраженную рубцовую деформацию пилородуоденального
канала с сужением его просвета до 0,5-1 см. Можно обнаружить гипертрофию слизистой оболочки желудка
и усиленную перистальтику. Во второй стадии метод даёт точные представления о значительном сужении
пилородуоденального канала до 0,5 см, задержке эвакуации желудочного содержимого, увеличении
размеров желудка. В третьей стадии выявляет резкое сужение пилородуоденального канала, истончение
слизистой оболочки желудка, отсутствие перистальтики желудочной стенки и чрезмерное расширение
просвета желудка).
Моторная функция желудка (определяется при помощи электромиографии). В стадии компенсации
нормальная или повышенная моторная функция. В стадии субкомпесации тонус желудка нормальный или
несколько снижен. В стадии декомпенсации желудок атоничный, резко снижена его сократительная
способность и высота электромиографических импульсов. Длительная задержка эвакуации.
5.
Лабораторная диагностика.В поздних стадиях пилородуоденального стеноза выявляют: 1. Метаболический алкалоз в результате
снижения количества хлора в циркулирующей плазме крови. 2. Гипокалиемия. 3. Гипопротеинемия.
4. Обезвоживание (эксикоз).
Консервативная терапия.
Она должна быть направлена на заживление пилородуоденальной язвы с применением современных
антисекреторных и антихеликобактерных препаратов. Кроме этого необходимо проводить коррекцию водноэлеткролитных нарушений, белкового состава плазмы (парентеральное питание), и восстановление массы
тела больного.
Среди них:
а) промывание желудка через носо-желудочный зонд, что способствует восстановлению моторики желудка;
б) препараты, понижающие кислотность желудочного сока (частый прием антацидов, препаратов из группы
блокаторов Н2-рецепторов (ранитидин, квамател), ингибиторов «протонового насоса»: от первого поколения
препаратов (омез, лосек) до четвертого поколения (париет и др.). По данным литературы включение в
лечебную практику больных с язвенными кровотечениями блокаторов «протоновой помпы» позволяет
избежать развитие рецидива кровотечения более чем у 90-93 % пациентов;
в) антихеликобактерная терапия (амоксициллин + метронидазол);
г) обволакивающие слизистую желудка препараты: маалокс, альмагель, ди-ноль.
д) инфузионная терапия: переливание одногруппной плазмы, составы аминокислот, растворы глюкозы,
Рингера, физ. раствора. Объем инфузионной терапии должен соответствовать количеству потерь (рвотными
массами).
6.
Хирургическое лечениедекомпенсированного язвенного стеноза
Начало желудочной хирургии положил австрийский хирург
Billroth, который 21 сентября 1881 года выполнил резекцию
желудка по поводу пептической язвы. Сам автор в своем
сообщении в хирургическом журнале того времени подробно
описав операцию в заключении писал « это первое и надеюсь
последняя операции выполненная таким образом по поводу
язвы». Однако последующие десятилетие показали что Бильрот
был не прав, а резекция дистальных 2/3 желудка предпринятой
по поводу язвенной болезни на долгие годы остались
единственным методом хирургического лечения. Большую
лепту в хирургии желудка в первую половину XX века внесли
русские хирурги: основоположник желудочной хирургии в
России был С.И. Спасокукоцкий. Он являлся сторонником
применения дренирующих желудочных операций для лечения
пилородуоденальных стенозов. Однако данная операция
сопровождалась образованием большого количества
пептических язв гастроэнтероанастомоза - 50%, в связи с чем
в начале 30-х годов XX столетия от нее как самостоятельной
операции отказались.
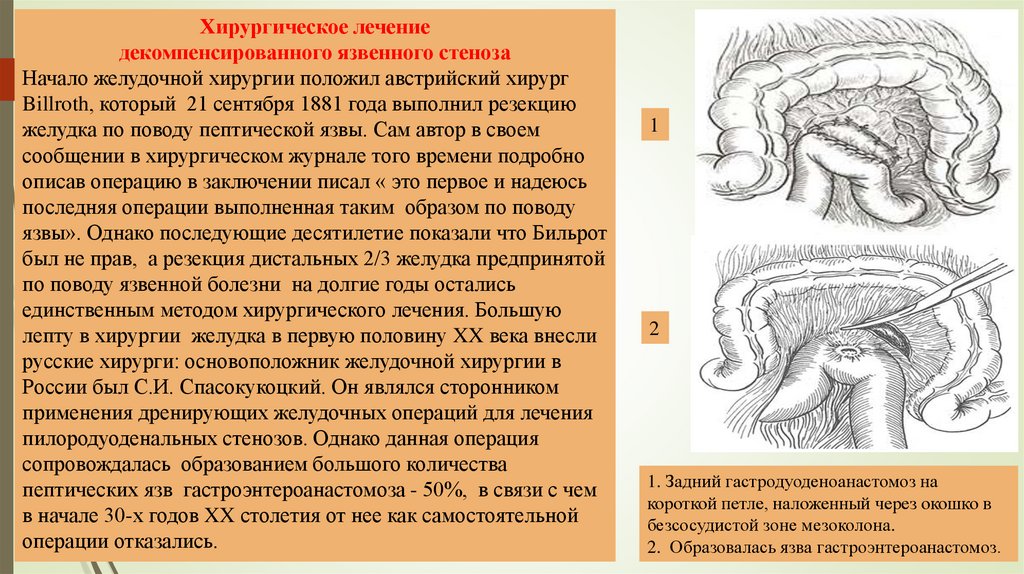
1
2
1. Задний гастродуоденоанастомоз на
короткой петле, наложенный через окошко в
безсосудистой зоне мезоколона.
2. Образовалась язва гастроэнтероанастомоз.
7.
На смену ГЭА пришли резекционные способы лечения язвенной болезни. Яркимипредставителями этой школы являются: П.А. Герцин, и С.С. Юдин. К примеру Герцен писал:
надо научится делать резекцию желудка и тогда эта операция будет такой простой как снятие
ногтя. С.С. Юдин выполнял резекцию желудка в течение 1 часа (современники рассказывали,
что 3-4 движениями его длинных пальцев он выполнял мобилизации удаляемой части желудка).
Ваготомия
В 1943 году Dragstedt предложил двустороннюю стволовую ваготомию для лечения
язвенной болезни 12п.к. Это простая небольшая операция с низкой летальностью в 50-е годы XX
столетия быстро стала распространяться среди хирургов Северной Америки (США, Канада). Они
считали «отсталыми» тех хирургов которые придерживались резекционных способов. Однако в
последующем выяснилось, что при стволовой ваготомии возникало очень много осложнений
такие как: поносы - 10%, демпинг-синдром - 20-30%, рецидивы язвы примерно в 10% случаев.
Вот почему в настоящее время стволовую ваготомию проводят в комбинации с дренирующими
операциями желудка. Ваготомия в сочетании с различными дренирующими операциями
пополнили арсенал средств в лечение хронической язвы 12.п.к. В настоящее время окончательно
сформировалось мнение среди гастрохирургов, что при
срочных оперативных
вмешательствах (перфоративная, кровоточащая язва 12п.к.) операцией выбора должна быть
трункулярная ваготомия, иссечение или гемостатический шов на язву с пилоропластикой.
8.
В плановой хирургии предпочтение надо отдаватьселективной проксимальной ваготомии (СПК) или резекции
желудка. Физиологическая основа как дистальной резекции
желудка так и ваготомии такова: пептическая язва возникает
там где есть соляная кислота. Соляную кислоту производят
обкладочные клетки тела и дна желудка. Важнейшим
возбудителем производства соляной кислоты является пища.
Различают две фазы желудочной секреции: нервную
(цефалическая) фазу и гуморальную, которая регулируется
гастрином-гормон который производится в антральном
отделе желудка. Таким образом как дистальная резекция
желудка так и ваготомия преследует цель максимального
подавления кислой среды
желудка.
Селективная
проксимальная ваготомия отличается от трункуляронй ваготомии
тем что при ней сохраняются те ветви блуждающего нерва
которые иннервируют антральный отдел желудка, которые
обеспечивают моторно-эвакуаторную функцию желудка (рис. а,
б).
Для того чтобы предотвратить
постоянный желудочнопищеводный рефлюкс, образовании рефлюкс-эзофагита и язвы
пищевода,
операцию
СПВ
необходимо
дополнить
антирефлексной операцией – сформирования «манжетки» вокруг
оголенного пищевода и гастро-диафрагмопексией (рис. в).
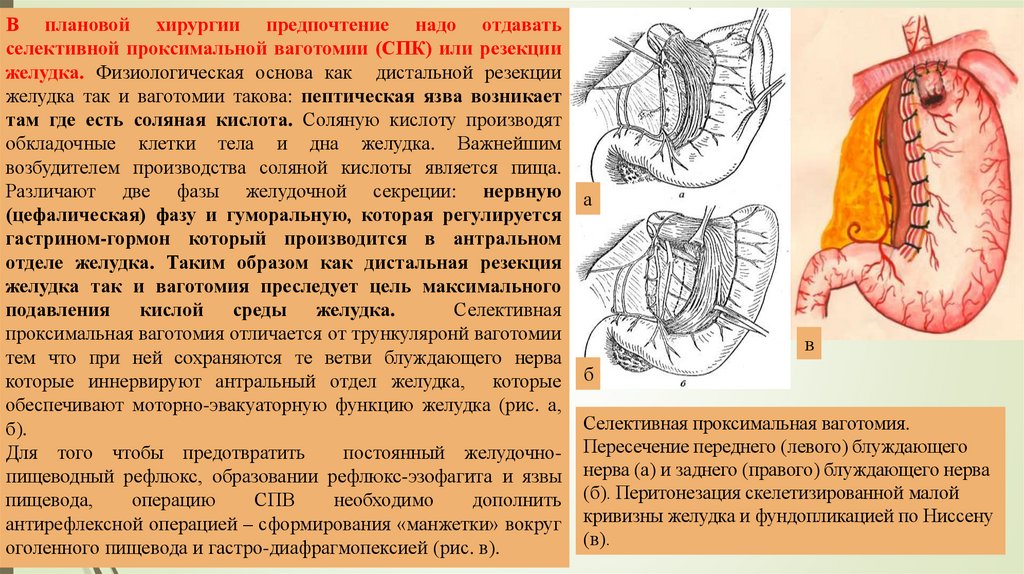
а
в
б
Селективная проксимальная ваготомия.
Пересечение переднего (левого) блуждающего
нерва (а) и заднего (правого) блуждающего нерва
(б). Перитонезация скелетизированной малой
кривизны желудка и фундопликацией по Ниссену
(в).
9.
Селективная проксимальная ваготомия чаще всего сочетается с операциями преследующимидекомпрессию желудка в связи с наличием в той или иной степени выраженности язвенного
стеноза.
Среди дренирующих желудок операций в дополнение к вышеприведенным при
перфоративной язве (они преемлены и при язвенном стенозе), известны и другие способы,
такие как: гастродуоденоанастомоз по Джабулею и задний гастроэнтероанастомоз на короткой
петле.
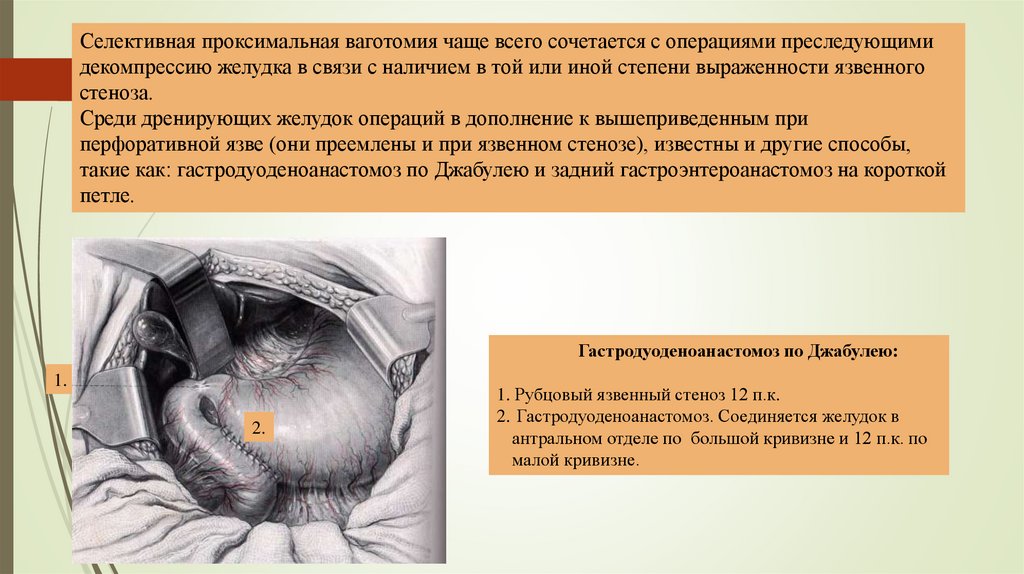
Гастродуоденоанастомоз по Джабулею:
1.
2.
1. Рубцовый язвенный стеноз 12 п.к.
2. Гастродуоденоанастомоз. Соединяется желудок в
антральном отделе по большой кривизне и 12 п.к. по
малой кривизне.
10.
Резекция желудкаДистальной резекцией желудка называется операцией при которой удаляется значительная часть
(2/3-3/4) желудка после чего восстанавливается непрерывность пищеварительного тракта, чаще всего
варианты Бильрот 1 и Бильрот 2 в модификации Гофмейстера-Финстерера. Бывает еще приоксимальная
резекция желудка при которой удаляется верхняя его часть (кардия), а нижняя (антральный отдел)
сохраняется в различной степени ( детальнее об этой операции будем говорить на лекции лечение рака
желудка).
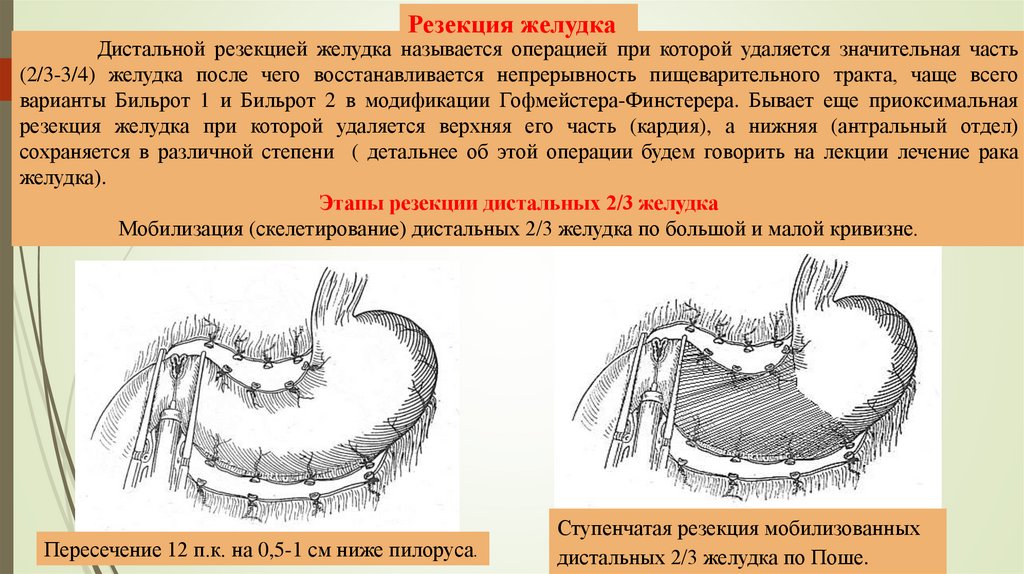
Этапы резекции дистальных 2/3 желудка
Мобилизация (скелетирование) дистальных 2/3 желудка по большой и малой кривизне.
Пересечение 12 п.к. на 0,5-1 см ниже пилоруса.
Ступенчатая резекция мобилизованных
дистальных 2/3 желудка по Поше.
11.
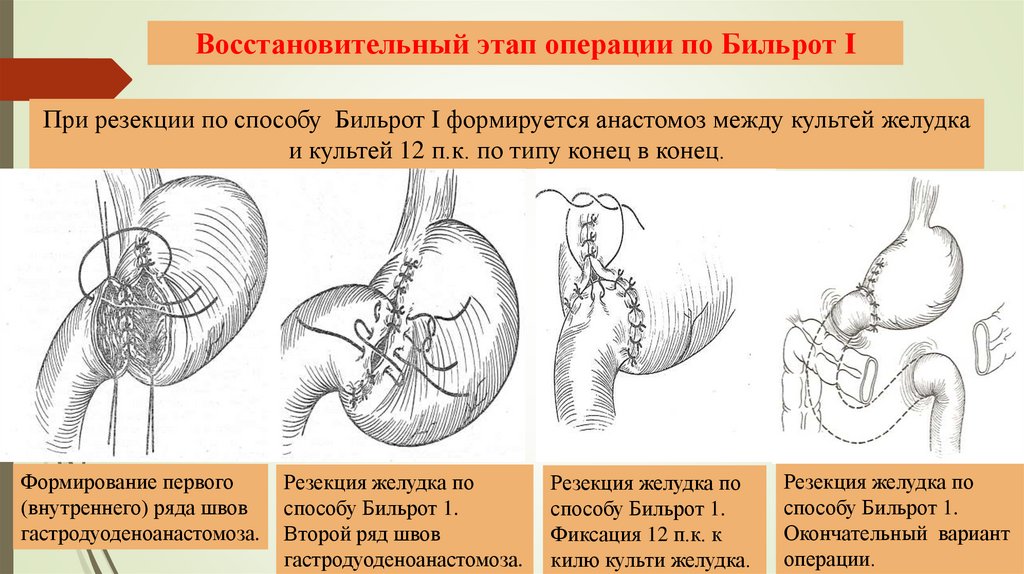
Восстановительный этап операции по Бильрот IПри резекции по способу Бильрот I формируется анастомоз между культей желудка
и культей 12 п.к. по типу конец в конец.
Формирование первого
(внутреннего) ряда швов
гастродуоденоанастомоза.
Резекция желудка по
способу Бильрот 1.
Второй ряд швов
гастродуоденоанастомоза.
Резекция желудка по
способу Бильрот 1.
Фиксация 12 п.к. к
килю культи желудка.
Резекция желудка по
способу Бильрот 1.
Окончательный вариант
операции.
12.
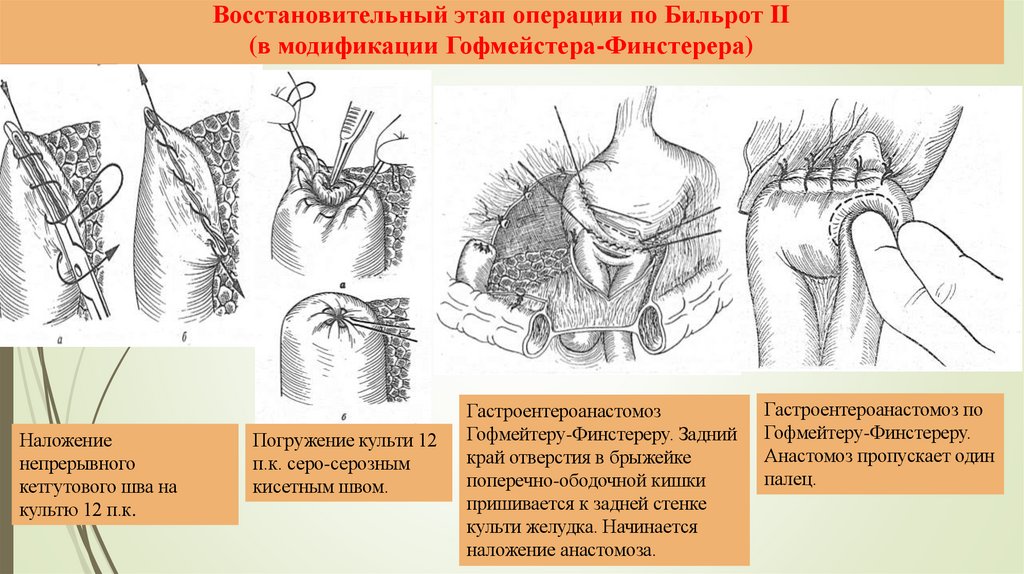
Восстановительный этап операции по Бильрот II(в модификации Гофмейстера-Финстерера)
Наложение
непрерывного
кетгутового шва на
культю 12 п.к.
Погружение культи 12
п.к. серо-серозным
кисетным швом.
Гастроентероанастомоз
Гофмейтеру-Финстереру. Задний
край отверстия в брыжейке
поперечно-ободочной кишки
пришивается к задней стенке
культи желудка. Начинается
наложение анастомоза.
Гастроентероанастомоз по
Гофмейтеру-Финстереру.
Анастомоз пропускает один
палец.
13.
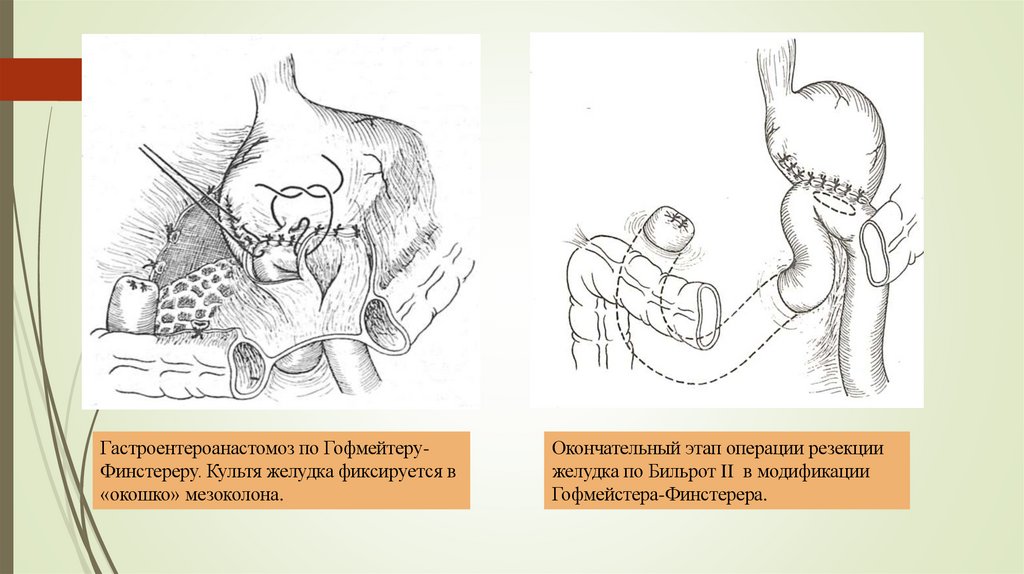
Гастроентероанастомоз по ГофмейтеруФинстереру. Культя желудка фиксируется в«окошко» мезоколона.
Окончательный этап операции резекции
желудка по Бильрот II в модификации
Гофмейстера-Финстерера.
14.
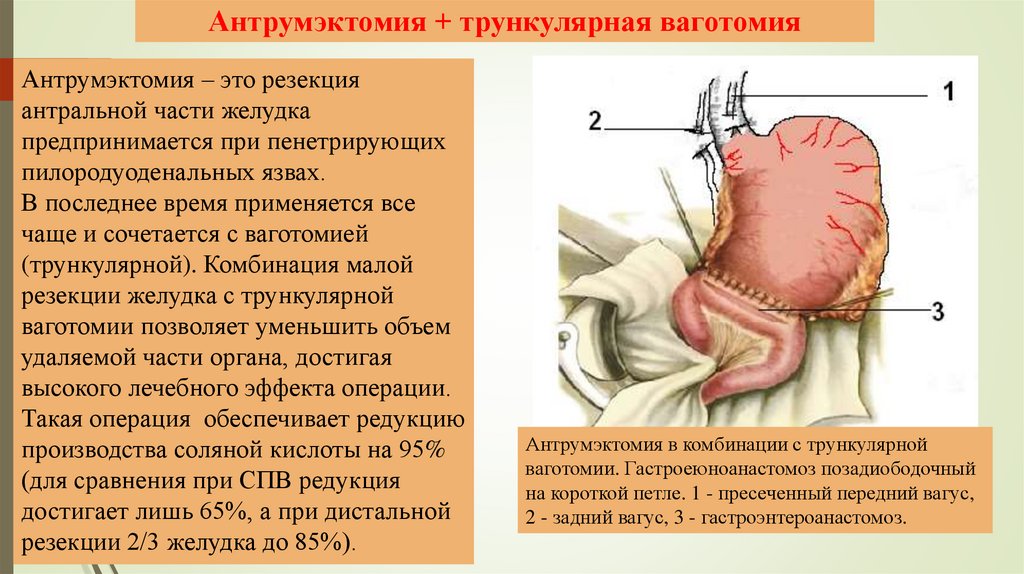
Антрумэктомия + трункулярная ваготомияАнтрумэктомия – это резекция
антральной части желудка
предпринимается при пенетрирующих
пилородуоденальных язвах.
В последнее время применяется все
чаще и сочетается с ваготомией
(трункулярной). Комбинация малой
резекции желудка с трункулярной
ваготомии позволяет уменьшить объем
удаляемой части органа, достигая
высокого лечебного эффекта операции.
Такая операция обеспечивает редукцию
производства соляной кислоты на 95%
(для сравнения при СПВ редукция
достигает лишь 65%, а при дистальной
резекции 2/3 желудка до 85%).
Антрумэктомия в комбинации с трункулярной
ваготомии. Гастроеюноанастомоз позадиободочный
на короткой петле. 1 - пресеченный передний вагус,
2 - задний вагус, 3 - гастроэнтероанастомоз.
15.
ЗаключениеСледует отметить что и резекционные способы лечения осложненных
форм язвенной болезни как и ваготомия сопровождается в отделенные сроки
рядом осложнений от 6-80% случаев. Считается что у каждого 4 больного после
резекции желудка имеются те или иные осложнения пищеварения. Среди них
функциональные и органические заболевания такие как:
1 - демпинг-синдром различных степенней тяжести (1-4 ст.),
2 - синдром приводящей петли,
3 - рак культи оперированного желудка, агастральные анемии (фактор Касселя),
4 - желчекаменная болезнь,
5- пептическая язва гастроэнтероанастомоза.
Таким
образом, как и ваготомия, резекционные способы лечения
осложненных форм язвенной болезни могут сопровождаться целым рядом
заболеваний объединённые в общее понятие «Болезнь оперированного желудка»,
на котором остановимся подробнее на 6-м курсе.








 medicine
medicine








