Similar presentations:
SchZh_PSchZh
1. ФГАОУ ВО «КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ ИМЕНИ В.И. Вернадского» МЕДИЦИНСКАЯ АКАДЕМИЯ ИМЕНИ С.И. ГЕОРГИЕВСКОГО КАФЕДРА
ФГАОУ ВО «КРЫМСКИЙ ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ ИМЕНИВ.И. ВЕРНАДСКОГО»
МЕДИЦИНСКАЯ АКАДЕМИЯ ИМЕНИ С.И. ГЕОРГИЕВСКОГО
КАФЕДРА ВНУТРЕННЕЙ МЕДИЦИНЫ №1
Дифференциальная диагностика и
ведение больного с синдромами
гипер- и гипотиреоза, заболеваниями
паращитовидных желёз.
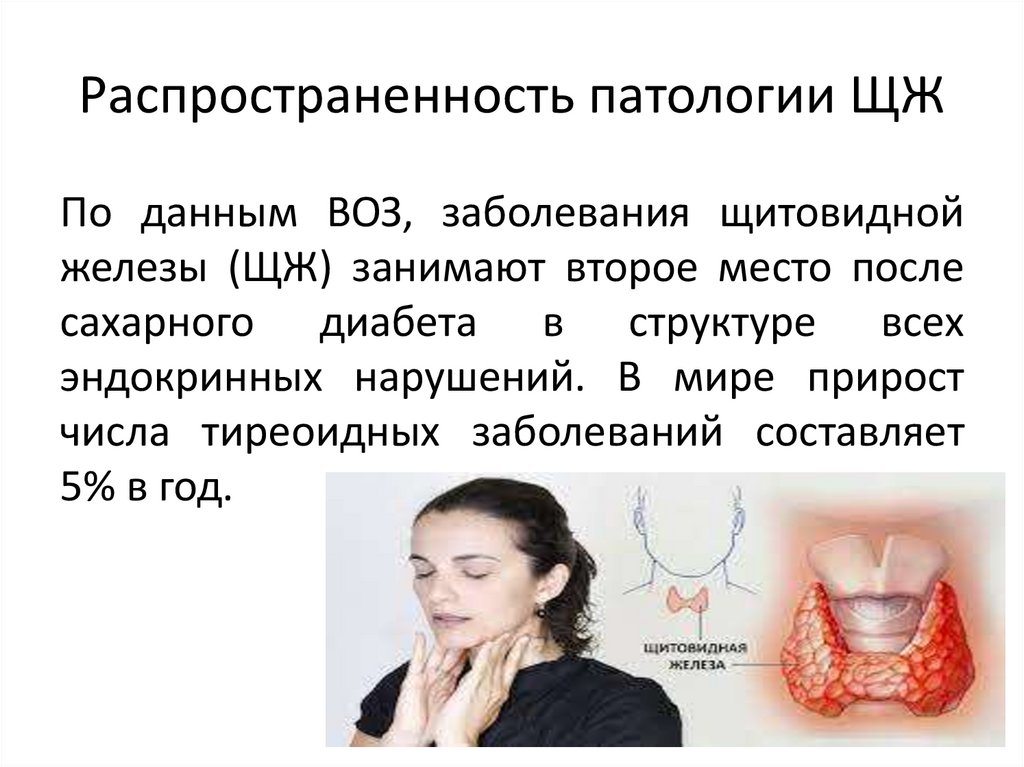
2. Распространенность патологии ЩЖ
По данным ВОЗ, заболевания щитовиднойжелезы (ЩЖ) занимают второе место после
сахарного диабета в структуре всех
эндокринных нарушений. В мире прирост
числа тиреоидных заболеваний составляет
5% в год.
3. Распространенность патологии ЩЖ
В России у 20-40% населения имеютсязаболевания щитовидной железы, при этом
80% из них вызваны хроническим дефицитом
йода в питании.
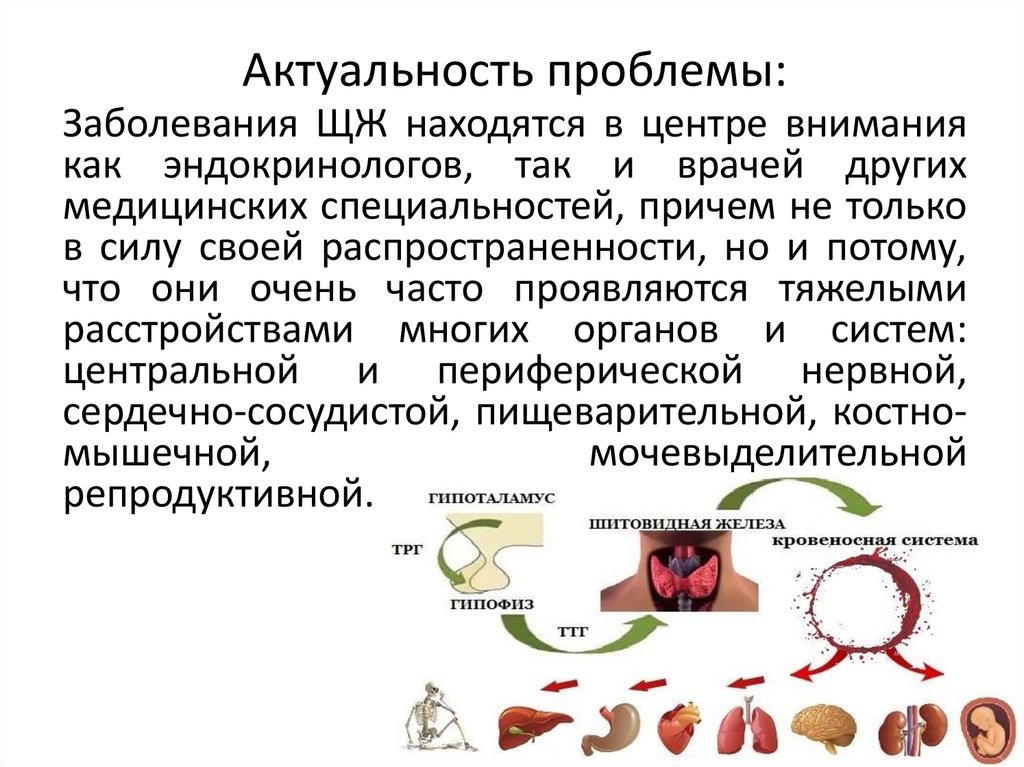
4. Актуальность проблемы:
Заболевания ЩЖ находятся в центре вниманиякак эндокринологов, так и врачей других
медицинских специальностей, причем не только
в силу своей распространенности, но и потому,
что они очень часто проявляются тяжелыми
расстройствами многих органов и систем:
центральной и периферической нервной,
сердечно-сосудистой, пищеварительной, костномышечной,
мочевыделительной
репродуктивной.
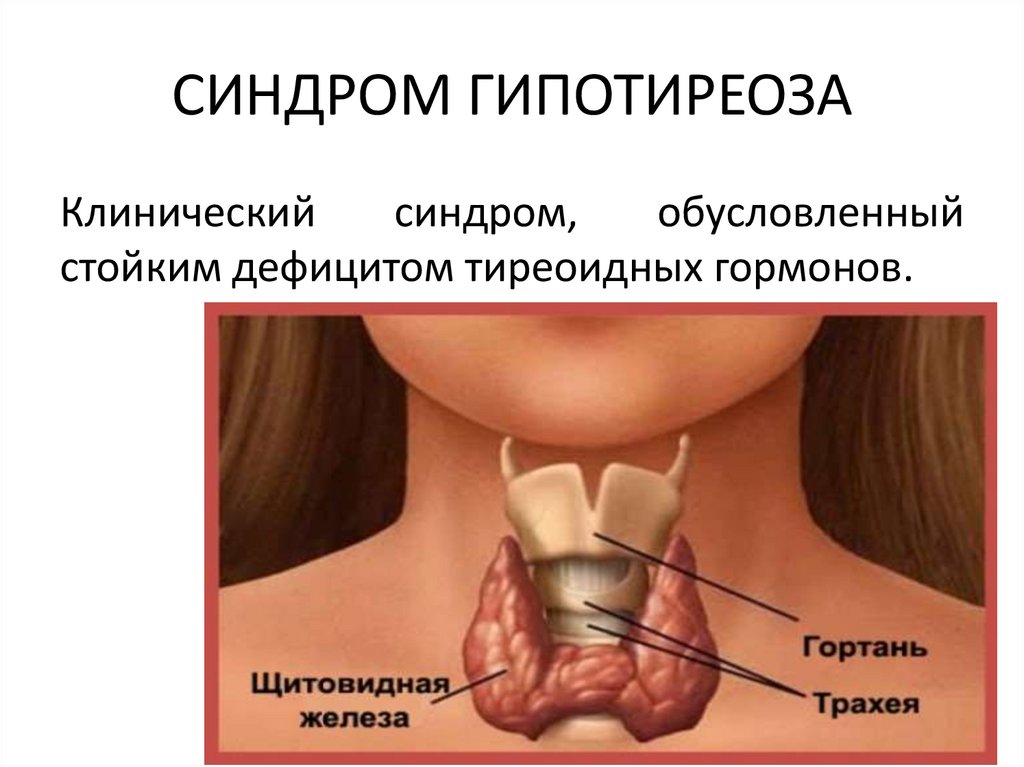
5. СИНДРОМ ГИПОТИРЕОЗА
Клиническийсиндром,
обусловленный
стойким дефицитом тиреоидных гормонов.
6. Классификация и этиология
Первичный (тиреогенный) гипотиреоз• Разрушение или недостаток функционально
активной ткани ЩЖ:
✧ хронический АИТ;
✧ оперативное удаление ЩЖ;
✧ терапия радиоактивным 131I;
✧ транзиторный гипотиреоз при подостром,
послеродовом и «молчащем» (безболевом)
тиреоидите;
✧ агенезия и дисгенезия ЩЖ.
7. Классификация и этиология
• Нарушение синтеза тиреоидных гормонов:✧
врожденные
дефекты
биосинтеза
тиреоидных гормонов;
✧ тяжелый дефицит или избыток йода;
✧
медикаметозные
и
токсические
воздействия (тиреостатические препараты,
литий, перхлорат и др.).
8. Классификация и этиология
Центральный(гипоталамо-гипофизарный,
вторичный и третичный) гипотиреоз
•Разрушение
или
недостаток
клеток,
продуцирующих ТТГ и/или тиролиберин:
✧ опухоли гипоталамо-гипофизарной области;
✧травматическое или лучевое повреждение
(хирургические операции, протонотерапия);
✧сосудистые нарушения (ишемические или
геморрагические
повреждения,
аневризма
внутренней сонной артерии);
9. Классификация и этиология
✧инфекционныеи
инфильтративные
процессы (абсцесс, туберкулез, гистиоцитоз);
✧ хронический лимфоцитарный гипофизит;
✧ врожденные нарушения (гипоплазия
гипофиза, септооптическая дисплазия).
10. Классификация и этиология
•Нарушениесинтеза
ТТГ
и/или
тиролиберина:
✧ мутации, затрагивающие синтез рецептора
тиролиберина, β-субъединицы ТТГ, ген Pit-1;
✧медикаметозные
и
токсические
воздействия (дофамин, глюкокортикоиды).
11. Частые причины гипотиреоза
хронический АИТ;оперативные вмешательства на ЩЖ;
терапия радиоактивным 131I по поводу
различных форм зоба.
12. Классификация первичного гипотиреоза по степени тяжести
Субклинический:ТТГ повышен, свободный Т4 в норме;
Бессимптомное течение или
неспецифические симптомы.
только
13. Классификация первичного гипотиреоза по степени тяжести
Манифестный:ТТГ повышен, свободный Т4 снижен;
Присутствуют
характерные
симптомы
гипотиреоза, возможно и бессимптомное
течение.
14. Классификация первичного гипотиреоза по степени тяжести
Осложненный:ТТГ повышен, свободный Т4 снижен;
Развернутая
клиническая
гипотиреоза.
Отмечают
осложнения:
полисерозит,
недостаточность,
микседематозную кому и др.
картина
тяжелые
сердечную
кретинизм,
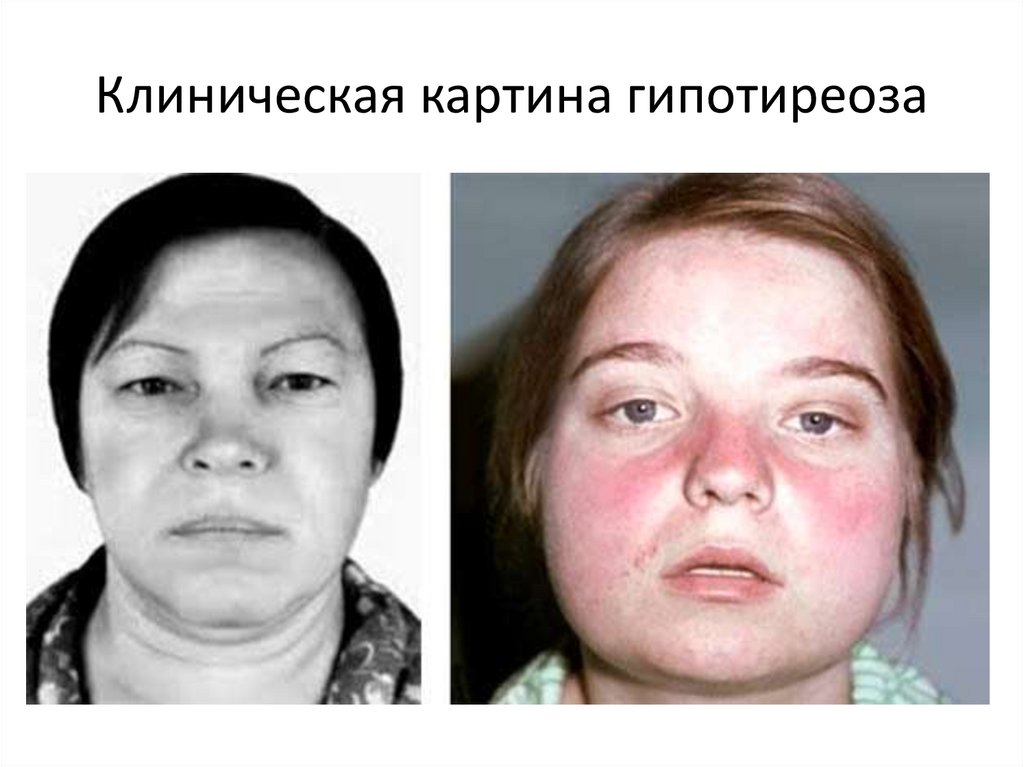
15. Клиническая картина гипотиреоза
16. Клиническая картина гипотиреоза
17. Клиническая картина гипотиреоза:
• одутловатое амимичное лицо;• узкие глазные щели;
• бледно-желтушный оттенок кожи
• укрупнение мягких тканей лица;
• замедление речи;
• низкий, хриплый тембр голоса;
• отечный язык с отпечатками зубов;
18. Клиническая картина гипотиреоза:
• снижение слуха (вызвано отечностюслизистой евстахиевой трубы);
• сухие, ломкие редкие волосы на голове;
• поредение бровей и ресниц;
• у мужчин - замедление роста и поредение
бороды и усов;
• гиперкератоз кожи локтей — симптом Бэра;
19. Клиническая картина гипотиреоза:
• обменно-гипотермический синдром:снижение аппетита;
зябкость;
повышение массы тела;
нарушение липидного обмена.
20. Поражение органов и систем при гипотиреозе
ЖКТ:• запоры;
• дискинезия желчных путей;
• желчнокаменная болезнь;
• хронический гепатит (желтуха в сочетании
с
повышением
уровня
печеночных
трансаминаз).
21. Поражение органов и систем при гипотиреозе
Сердечно-сосудистая система:• диастолическая гипертензия;
• сердечная недостаточность;
• брадикардия;
• дислипидемия;
• Гидроперикард.
22. Поражение органов и систем при гипотиреозе:
Дыхательная система:• плевральный выпот неясного генеза;
• синдром ночного апноэ;
• хронический ларингит.
23. Поражение органов и систем при гипотиреозе:
ЦНС:• туннельные синдромы (карпального
канала, канала малоберцового нерва);
• депрессия;
• деменция.
24. Поражение органов и систем при гипотиреозе:
Опорно-двигательная система:• прогрессирующий остеоартроз;
• мышечная слабость;
• полисиновит;
• полиартрит.
25. Поражение органов и систем при гипотиреозе:
Половая система:• нарушения менструального цикла (аменорея,
полименорея, гиперменорея, меноррагия,
дисфункциональные маточные кровотечения);
• бесплодие;
• вторичный поликистоз яичников;
• галакторея.
26. Поражение органов и систем при гипотиреозе:
Система крови:• нормохромная нормоцитарная анемия;
• гипохромная железодефицитная анемия;
• макроцитарная В12-дефицитная анемия;
• геморрагический синдром.
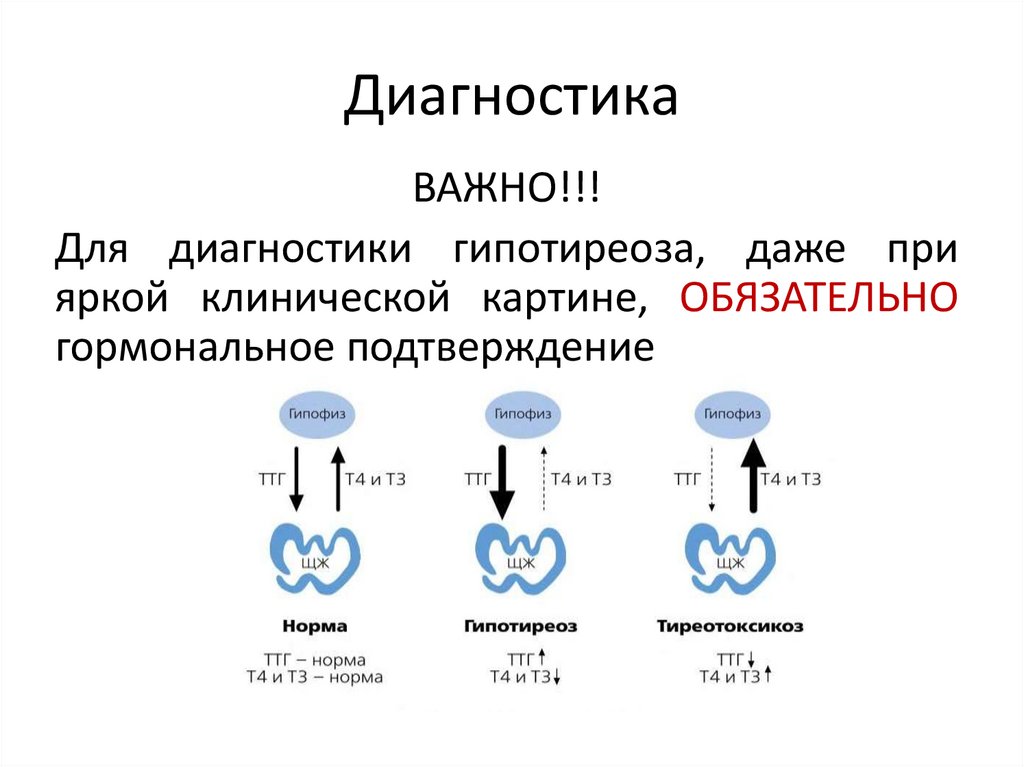
27. Диагностика
ВАЖНО!!!Для диагностики гипотиреоза, даже при
яркой клинической картине, ОБЯЗАТЕЛЬНО
гормональное подтверждение
28. Диагностика синдрома гипотиреоза
Лабораторные методы исследования29. Диагностика синдрома гипотиреоза
• Клинический анализ крови:нормо- или гипохромная анемия,
В12-дефицитная анемия.
30. Диагностика синдрома гипотиреоза
• Биохимический анализ крови:повышение уровня холестерина, ЛПНП,
триглицеридов (чаще гиперлипидемия IIа или
IIb по Фридериксену);
увеличение уровня креатинина,
гипонатриемия, гипоосмолярность;
снижение СКФ;
повышение содержания в крови ферментов
(КФК, АСТ, ЛДГ).
31. Диагностика синдрома гипотиреоза
Гормональное исследование:• ТТГ (0,25–3,5 мЕд/л) :
Если этот показатель будет в пределах
нормальных значений или превысит 10
мМЕ/л,
дальнейшее
гормональное
исследование в большинстве случаев не
показано. При пограничном повышении
концетрации ТТГ (4–10 мМЕ/л) показано
определение содержания свободного Т4 (65–
155 нмоль/л).
32. Диагностика синдрома гипотиреоза
Гормональное исследование:исследование содержания свободного Т3 в
целях диагностики гипотиреоза не показано,
так как его снижение происходит только
после уменьшения содержания свободного
Т4.
33. Диагностика синдрома гипотиреоза
Гормональное исследование:изолированное
снижение
содержания
свободного
Т3
на
фоне
нормальных
концентраций ТТГ и свободного Т4 наблюдают
при
синдроме
эутиреоидной
патологии,
связанном с развитием выраженных системных
и органных нарушений (инфаркта миокарда,
постинфарктного периода, распространенного
инфекционного процесса, декомпенсированного
СД), при которых нарушается периферическое
дейодирование Т4 в Т3 .
34. Диагностика синдрома гипотиреоза
Гормональное исследование:следует максимально избегать исследований
функции ЩЖ в условиях отделений интенсивной
терапии в связи с параллельным назначением
большого количества препаратов, которые могут
вмешиваться в обмен тиреоидных гормонов и
изменять результаты анализов, воздействуя
непосредственно
на
уровне
тест-систем
(например, гепарин).
35. Диагностика синдрома гипотиреоза
Гормональное исследование:при вторичном (центральном) гипотиреозе
наблюдают
одновременное
снижение
концентраций свободного Т4 и ТТГ.
Тестом, который можно использовать для
диагностики
вторичного
гипотиреоза,
является проба с тиролиберином.
36. Диагностика синдрома гипотиреоза
Инструментальные методы исследования37. Диагностика синдрома гипотиреоза
ЭКГ:уменьшение числа сердечных сокращений
низкий вольтаж зубцов;
сглаженный или отрицательный зубец Т;
отклонение электрической оси сердца
влево;
удлинение интервалов Р–R и Q–T;
расширение комплекса QRS.
38. Диагностика синдрома гипотиреоза
МРТ гипофиза:при
продолжительном
течении
недиагностированного первичного гипотиреоза
возможно развитие вторичной аденомы
гипофиза
(тиротропиномы)
в
результате
компенсаторной гипертрофии и гиперплазии
тиреотрофов аденогипофиза, что проявляется
стойким
сохранением
повышенной
концентрации ТТГ на фоне адекватной
заместительной
терапии
тиреоидными
гормонами.
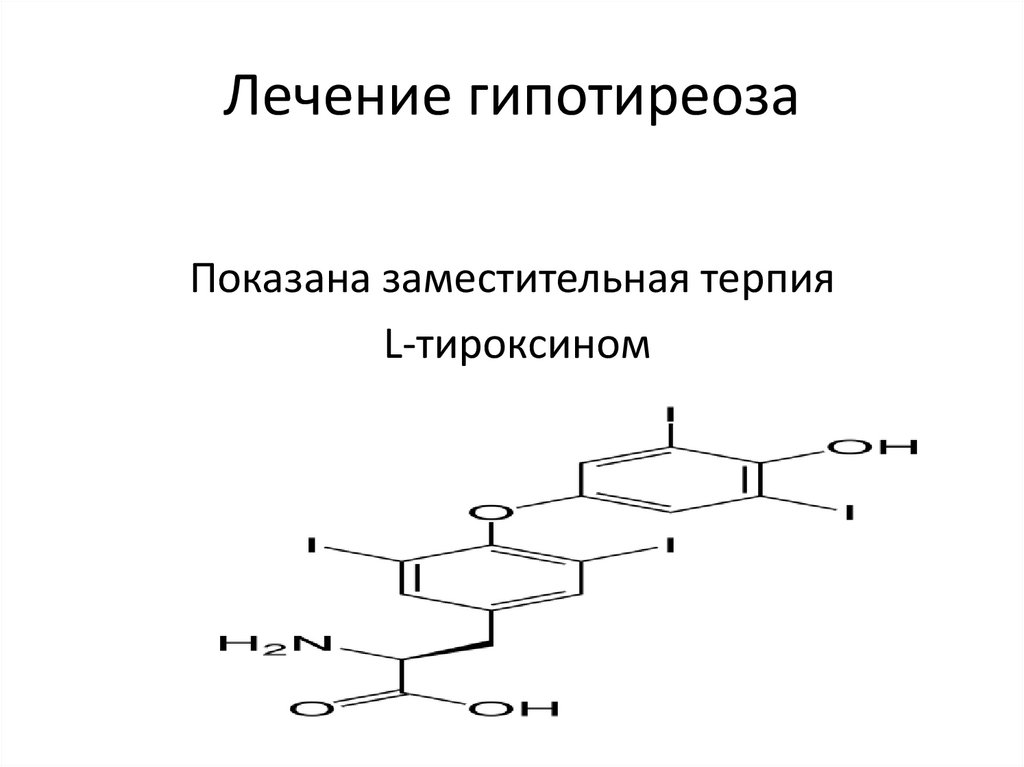
39. Лечение гипотиреоза
Показана заместительная терпияL-тироксином
40. Лечение гипотиреоза
Лечение первичного гипотиреоза:цель терапии первичного гипотиреоза —
поддержание уровня ТТГ в пределах 0,5–1,5
мМЕ/л.
41. Лечение гипотиреоза
Лечение вторичного гипотиреоза:цель терапии центрального гипотиреоза —
поддержание концентрации свободного
левотироксина (Т4 ) крови на уровне,
соответствующем верхней трети нормальных
значений для этого показателя.
42. Лечение гипотиреоза
Лечение субклинического гипотиреоза:назначение заместительной терапии сразу после
выявления повышения уровня ТТГ в пределах 4,0–10,0
мМЕ/л не рекомендуют. Следует повторить
исследование уровня ТТГ и свободного Т4 через 3–6
мес. Лечение назначают лишь после выявления
стойкого повышения уровня ТТГ или при обнаружении
антител к тиреоидной пероксидазе. Исключение
составляют беременные, которым назначение
заместительной терапии L-тироксином показано сразу
после выявления повышенного уровня ТТГ.
43. Лечение гипотиреоза
Исходная необходимая доза L-тироксина присубклиническом гипотиреозе — 1 мкг/кг.
44. Лечение гипотиреоза
45. СИНДРОМ ТИРЕОТОКСИКОЗА
Тиреотоксикоз — клинический синдром,обусловленный
негативным влиянием
стойкого избытка тиреоидных гормонов на
организм.
46. Классификация тиреотоксикоза
Формы тиреотоксикоза по патогенетическимпризнакам:
Гиперпродукция тиреоидных гормонов
(гипертиреоз) — ЩЖ в избытке продуцирует
тиреоидные гормоны (при болезни Грейвса–
Базедова, многоузловом токсическом зобе).
47. Классификация тиреотоксикоза
Деструктивный(тиреолитический)
тиреотоксикоз — в результате разрушения
фолликулов ЩЖ и выхода избытка
тиреоидных гормонов, содержащихся в
коллоиде и тироцитах, в кровяное русло [при
подостром ( тиреоидит де Кервена),
послеродовом, безболевом («молчащем») и
цитокининдуцированных тиреоидитах].
48. Классификация тиреотоксикоза
Медикаментозный(экзогенный)
тиреотоксикоз
—
при
передозировке
препаратов тиреоидных гормонов.
49. Классификация тиреотоксикоза
По особенностям поглощения 131 I выделяют:•заболевания, протекающие с увеличением
поглощения 131 I:
✧болезнь Грейвса–Базедова;
✧многоузловой токсический зоб;
✧ТТГ-секретирующая аденома гипофиза;
✧трофобластическая болезнь;
50. Классификация тиреотоксикоза
•заболевания, сопровождающиесяснижением поглощения 131 I:
✧подострый тиреоидит;
✧экзогенный прием тиреоидных гормонов;
✧амиодарониндуцированный тиреоидит.
51. Классификация тиреотоксикоза по степени выраженности клинических проявлений и гормональных нарушений
Субклинический (легкого течения)Клиническая картина отсутствует или стертая.
Содержание ТТГ снижено, содержание
свободных Т4 и Т3 в пределах референтных
значений
52. Классификация тиреотоксикоза по степени выраженности клинических проявлений и гормональных нарушений
Манифестный (средней тяжести)Развернутая
клиническая
картина.
Содержание ТТГ существенно снижено,
концентрации свободных Т4 и Т3 повышены.
53. Классификация тиреотоксикоза по степени выраженности клинических проявлений и гормональных нарушений
Осложненный (тяжелого течения)Выраженные проявления тиреотоксикоза и его
осложнения:
мерцательная
аритмия,СН,
относительная НН, дистрофические изменения
паренхиматозных органов, психоз, резкий
дефицит массы тела. Содержание ТТГ
существенно снижено, концентрации свободных
Т4 и Т3повышены.
54. Клиническая картина тиреотоксикоза
Внешние проявления:пациенты выглядят встревоженными,
беспокойными, суетливыми.
55. Клиническая картина тиреотоксикоза
Сердечно-сосудистая система:• постоянная (реже пароксизмальная) синусовая
тахикардия (характерны: отсутствие ее связи с
физической нагрузкой, укорочение диастолы);
• экстрасистолия;
•пароксизмальная
(реже
постоянная)
мерцательная аритмия;
• увеличение величины пульсового давления
(повышение минутного объема и укорочение
диастолы);
56. Клиническая картина тиреотоксикоза
•преимущественно систолическая АГ;• миокардиодистрофия ;
•недостаточность
кровообращения
по
правожелудочковому
типу
на
фоне
сохранения
ускоренного
кровотока
и
повышенного сердечного индекса.
57. Клиническая картина тиреотоксикоза
ЦНС:•быстрая утомляемость и общая слабость;
•повышенная
возбудимость,
внутреннее
беспокойство, плаксивость;
•суетливость;
•расстройства сна;
•увеличение скорости прохождения рефлексов;
•тиреотоксический психоз (в тяжелых случаях).
58. Клиническая картина тиреотоксикоза
ЖКТ:•неустойчивый стул;
•боли в животе;
•тиреотоксический гепатоз.
59. Клиническая картина тиреотоксикоза
Катаболический синдром:•потеря массы тела;
•повышенный аппетит;
•субфебрилитет;
•горячая кожа;
•потливость;
•мышечная слабость.
60. Клиническая картина тиреотоксикоза
Эктодермальные нарушения:•пальмарная эритема;
• депигментированные очаги (витилиго) на отдельных
участках кожи;
• меланодермия в области век (симптом Еллинека);
•волосы тонкие и ломкие, выпадают;
•ногти мягкие, исчерченные и ломкие, часто
онихолизис (ноготь Пламмера), особенно
выраженный на безымянном пальце;
•претибиальная микседема.
61. Клиническая картина тиреотоксикоза
Поражение желез внутренней секреции:•относительная НН;
•дисфункция яичников вплоть до аменореи;
• нарушение толерантности к глюкозе.
62. Клиническая картина тиреотоксикоза
Опорно-двигательный аппарат (причина —гипокалиемия и уменьшение тканевых запасов
АТФ, снижение содержания миоглобина):
•нарастающая слабость;
•проксимальная мышечная атрофия;
•тремор пальцев вытянутых рук (симптом
Мари),
иногда всего тела (симптом
телеграфного столба);
• периодические транзиторные параличи и
парезы.
63. Глазные симптомы тиреотоксикоза (связаны с нарушением вегетативной иннервации глаза).
• Грефе — отставание верхнего века от краяроговицы при движении глазного яблока вниз.
• Кохера — отставание движения глазного
яблока от такового верхнего века при взгляде
вверх, в связи с чем обнаруживается участок
склеры между верхним веком и радужкой.
• Краузе — усиленный блеск глаз.
64. Глазные симптомы тиреотоксикоза (связаны с нарушением вегетативной иннервации глаза).
• Дальримпля — широкое раскрытие глазныхщелей — «удивленный взгляд».
• Розенбаха — мелкое и быстрое дрожание
опущенных или слегка сомкнутых век.
• Штельвага — редкие и неполные
мигательные движения в сочетании с
ретракцией верхнего века.
• Мебиуса — нарушение конвергенции.
65. Эндокринная офтальмопатия
выраженный экзофтальм, нередкоимеющий несимметричный характер,
диплопия при взгляде в одну из сторон или
вверх, слезотечение, ощущение песка в
глазах, отечность век.
66. Диагностика тиреотоксикоза
АнамнезУ
пожилых
пациентов
симптомы
тиреотоксикоза выражены слабо. Наиболее
частые клинические проявления: снижение
массы тела, учащенное сердцебиение и
слабость. У 20% больных тиреотоксикоз
манифестирует
впервые
возникшим
пароксизмом мерцательной аритмии.
67. Диагностика тиреотоксикоза
АнамнезСимптомы, характерные для подострого
тиреоидита, возникают через 5–6 нед после
перенесенной
инфекции.
Наблюдают
отчетливую сезонность заболевания (осень–
зима).
68. Диагностика тиреотоксикоза
АнамнезНеобходимо уточнить, принимал ли пациент
препараты йода в
любом
виде
(йодсодержащие витамины, пищевые добавки,
раствор
Люголя,
йодсодержащие
антиаритмические
препараты,
рентгенографические исследования с введением
йодсодержащих контрастных веществ и т.д.).
69. Диагностика тиреотоксикоза
Физикальное обследованиеПальпация щитовидной железы
При болезни Грейвса–Базедова ЩЖ, как
правило, диффузно увеличена, умеренной
плотности, безболезненная, подвижная.
При наложении на нее фонендоскопа может
прослушиваться систолический шум, что
вызвано
значительным
усилением
кровоснабжения органа.
70. Диагностика тиреотоксикоза
Физикальное обследованиеПри функциональной автономии ЩЖ при
пальпации выявляют узловые образования.
Для подострого тиреоидита характерна
плотная, резко болезненная ЩЖ. В
зависимости
от
распространения
воспалительного процесса болезненность
может быть локальной или диффузной.
71. Диагностика тиреотоксикоза
Лабораторные исследованияГормональное исследование:
•повышение концентрации свободных Т4, Т3;
•подавление продукции ТТГ (кроме ТТГпродуцирующей аденомы гипофиза).
Повышенное
содержание
антител
к
тиреопероксидазе, рецептору ТТГ (болезнь
Грейвса–Базедова).
72. Диагностика тиреотоксикоза
Клинический анализ крови:• нормоцитарная или железодефицитная
анемия при длительно текущем тиреотоксикозе
— болезнь Грейвса–Базедова;
• увеличение СОЭ (>50 мм/ч) при нормальном
содержании лейкоцитов и неизменной
лейкоцитарной формуле — подострый
тиреоидит;
• нормохромная нормоцитарная анемия —
гипотиреоз.
73. Диагностика тиреотоксикоза
Биохимический анализ крови:• снижение концентрации холестерина и
триглицеридов;
• повышение активности печеночных трансаминаз,
ЩФ;
• гипергликемия;
• гиперкальциемия.
Определение концентрации ХГЧ — при подозрении на
struma ovarii, трофобластический тиреотоксикоз.
74. Диагностика тиреотоксикоза
Инструментальные исследованияУЗИ щитовидной железы:
• при болезни Грейвса–Базедова — диффузное
увеличение ЩЖ, структура гипоэхогенна,
значительное усиление кровотока в ткани;
• при функциональной автономии ЩЖ — одно
или несколько узловых образований;
• при подостром тиреоидите — увеличение ЩЖ,
облаковидные зоны пониженной эхогенности в
одной или обеих долях, возможна миграция этих
зон.
75. Диагностика тиреотоксикоза
Сцинтиграфия ЩЖ с 99mТс:• при болезни Грейвса–Базедова — диффузное
усиление захвата изотопа железой (131I и 99mTс);
• при функциональной автономии ЩЖ — «горячие»
узлы или чередование зон повышенного или
99mТс
пониженного
накопления
в
случае
диссеминированной функциональной автономии;
• при деструктивном тиреотоксикозе — снижение
захвата 99mТс.
76. Диагностика тиреотоксикоза
Пункционная биопсия ЩЖ — при узловыхобразованиях более 1 см в диаметре
показана
тонкоигольная
аспирационная
биопсия под контролем УЗИ для исключения
рака ЩЖ.
77. Диагностика тиреотоксикоза
ЭКГ — отмечают учащение сердечныхсокращений,
наблюдают
высокие
заостренные зубцы Р и Т, в осложненных
случаях
—
мерцание
предсердий,
экстрасистолию, депрессию сегмента ST,
отрицательный зубец Т. У 1/3 больных
выявляют признаки гипертрофии левого
желудочка
функционального
характера,
исчезающие
после
устранения
тиреотоксикоза.
78. Диагностика тиреотоксикоза
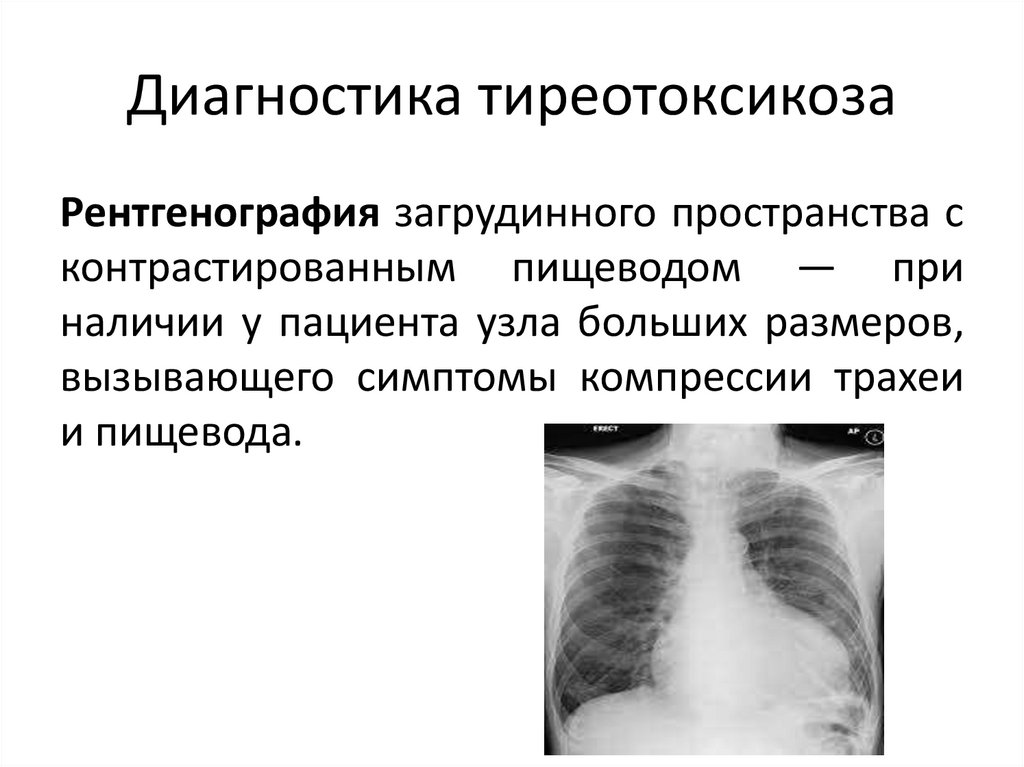
Рентгенография загрудинного пространства сконтрастированным пищеводом — при
наличии у пациента узла больших размеров,
вызывающего симптомы компрессии трахеи
и пищевода.
79. Диагностика тиреотоксикоза
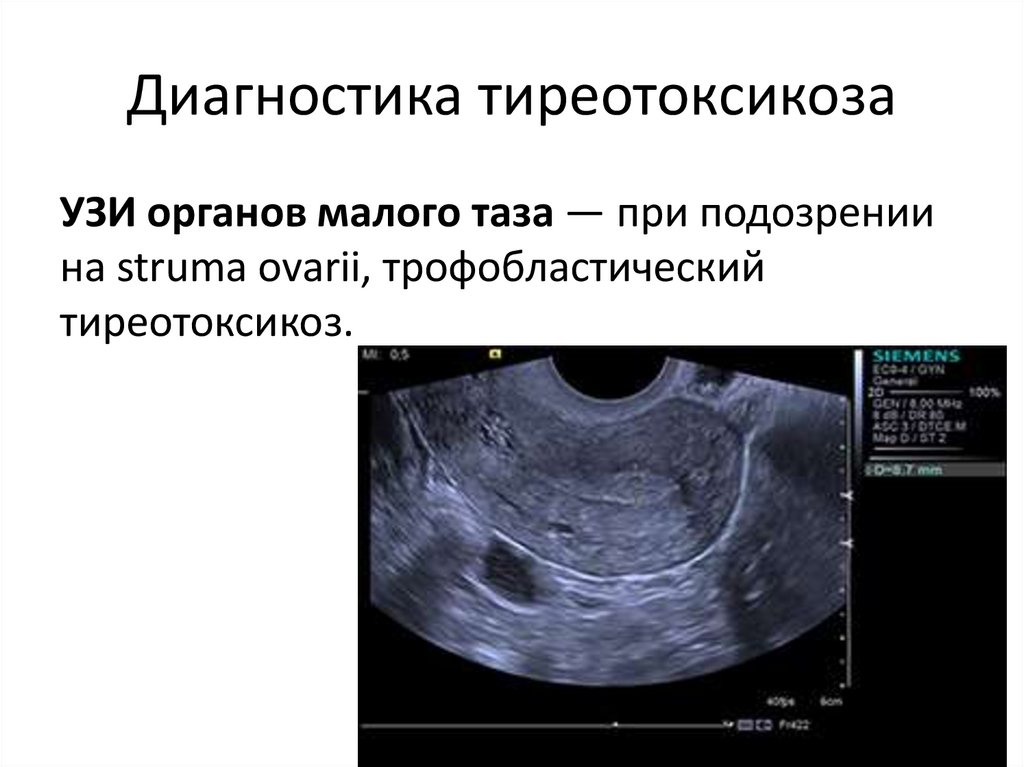
УЗИ органов малого таза — при подозрениина struma ovarii, трофобластический
тиреотоксикоз.
80. Диагностика тиреотоксикоза
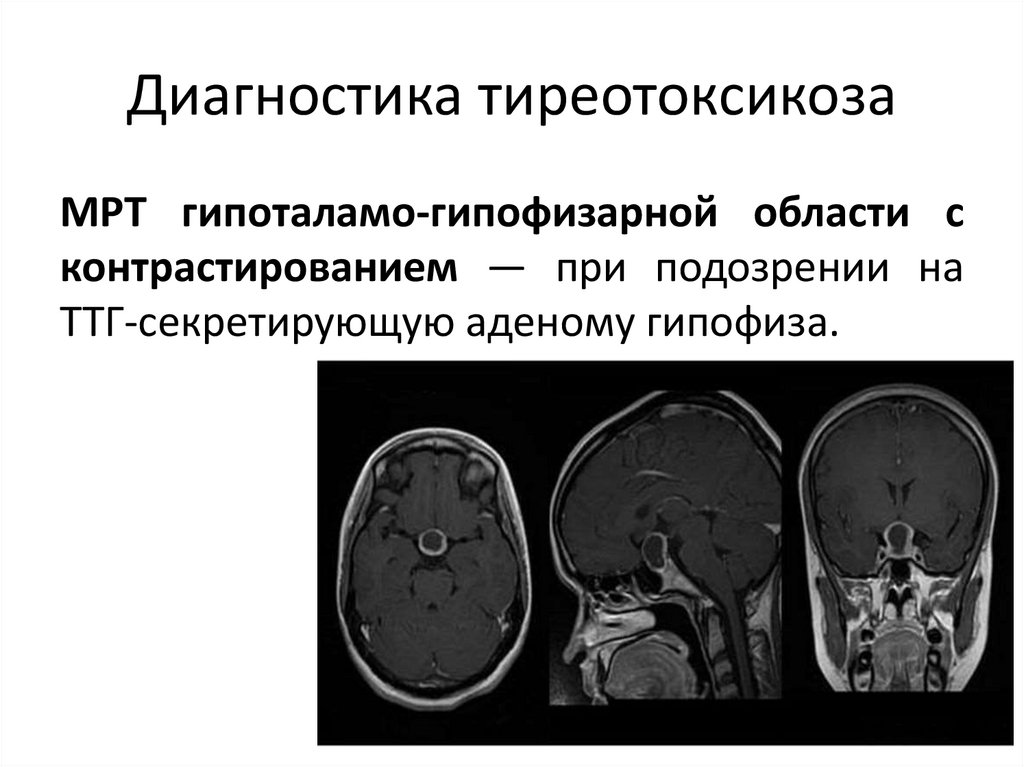
МРТ гипоталамо-гипофизарной области сконтрастированием — при подозрении на
ТТГ-секретирующую аденому гипофиза.
81. Лечение тиреотоксикоза
Методы терапии:• консервативное лечение;
• хирургическое лечение;
• терапия радиоактивным йодом (131I).
82. Лечение тиреотоксикоза
У пациентов с небольшим увеличением ЩЖ (<30мл) при отсутствии в ней клинически значимых
узловых образований возможна длительная (12–
18 мес) консервативная терапия, которая в 30–
40% случаев приводит к стойкой ремиссии
заболевания. В случае развития рецидива после
одного
курса
тиреостатической
терапии
назначение второго курса бесперспективно. В
качестве основных тиреостатиков используют
препараты из группы тионамидов: тиамазол и
пропилтиоурацил.
83. Лечение тиреотоксикоза
Эти препараты (в начале лечения) назначают вотносительно больших дозах: 30–40 мг тиамазола (в 2
приема) или 300 мг пропилтиоурацила (в 3–4 приема). На
фоне такой терапии спустя 4–6 нед у 90% пациентов с
тиреотоксикозом средней тяжести удается достичь
эутиреоидного состояния, первый признак которого —
нормализация содержания свободного Т4 . Уровень ТТГ
может еще долго оставаться сниженным. В период, когда
эутиреоз не достигнут (зачастую и на более длительный
срок), большинству пациентов целесообразно назначить
β-адреноблокаторы (пропранолол 120 мг в сутки,
разделенный на 3–4 приема, или длительно действующие
препараты, например, атенолол 100 мг в сутки
однократно).
84. Лечение тиреотоксикоза
После нормализации содержания свободного Т4пациенту начинают снижать дозу тиреостатиков
и примерно через 2–3 нед переходят на
поддерживающую дозу (10–15 мг в день).
Параллельно, начиная с момента нормализации
концентрации Т4 или несколько позже, пациенту
назначают левотироксин натрия в дозе 50–100
мкг в день. Такая схема получила название
«блокируй–замещай»: один препарат блокирует
железу, другой замещает формирующийся
дефицит тиреоидных гормонов.
85. Лечение тиреотоксикоза
Критерий адекватности терапии — стойкоеподдержание нормального уровня Т4 и ТТГ
(последний может нормализоваться на
протяжении нескольких месяцев от начала
лечения). Поддерживающую терапию по
данной схеме (10–15 мг тиамазола и 50–100
мкг левотироксина) необходимо проводить
от 12 до 24 мес.
86. Лечение тиреотоксикоза
Операция показана:• при функциональной автономии с объемом
автономной ткани более 3 см в диаметре;
• больших размерах зоба, обструкции
дыхательных путей или сдавлении других
органов;
• сочетании «горячих» и «холодных» узлов по
данным сцинтиграфии.
В
остальных
случаях,
а
также
при
противопоказаниях к операции рекомендуют
терапию радиоактивным 131I.
87. Лечение тиреотоксикоза
Припузырном
заносе
или
хорионкарциноме применяют оперативное
лечение первого и химиотерапию второй,
тиреостатики не используют.
Лучший метод лечения ТТГ-продуцирующих
аденом гипофиза — транссфеноидальная
операция с последующей лучевой терапией
или без нее.
88. Лечение тиреотоксикоза
Struma ovarii требует хирургическоголечения яичников.
Для лечения ятрогенного тиреотоксикоза с
острой передозировкой левотироксина
натрия применяют лаваж желудка с
древесным углем и секвестрантами жирных
кислот, препятствующими всасыванию
тиреоидных гормонов. В тяжелых случаях
проводят плазмаферез или диализ.
89. Дифференциальный диагноз
90. Дифференциальный диагноз
Первичныйгипотиреоз
Т3
Т4
свободный свободный
ТТГ
Снижен или в Снижен или в
норме
норме
Повышен
Вторичный
гипотиреоз
Снижен
Снижен
Снижен
Гипертиреоз
Повышен
Повышен
Снижен
91. Заболевания паращитовидных желез
92. СИНДРОМ ГИПОПАРАТИРЕОЗА
Гипопаратиреоз — клинический синдром,характеризующийся сниженной функцией
околощитовидных желез (уменьшением
продукции ПТГ) или резистентностью клеток
и тканей организма к действию ПТГ. Это
обусловливает нарушение обмена кальция
и фосфора.
93. Классификация гипопаратиреоза
По течению различают:- латентную форму
- манифестную форму
94. Патогенетическая классификация гипопаратиреоза
Аномальное развитие околощитовидныхжелез.
•Изолированный гипопаратиреоз
•Гипопаратиреоз с задержкой роста,
ментального развития и
Припадками
•Митохондриальные нейромиопатии
95. Патогенетическая классификация гипопаратиреоза
Деструкция околощитовидных желез.•Хирургическая.
•Аутоиммунные заболевания
Снижение функции околощитовидных
желез, обусловленное
нарушением секреции или продукции ПТГ.
•Первичное
•Вторичное
96. Патогенетическая классификация гипопаратиреоза
Синдромы резистентности к ПТГ.•Гипомагниемия.
•Псевдогипопаратиреоз.
97. Клиническая картина гипопаратиреоза
Основныеклинические
проявления
гипопаратиреоза
обусловлены
гипокальциемией и гиперфосфатемией.
98. Клинические симптомы гипопаратиреоза
Скелетные:фибриллярные подергивания;
тонические судороги;
парестезии.
99. Клинические симптомы гипопаратиреоза
Дыхательные:ларингоспазм;
бронхоспазм.
100. Клинические симптомы гипопаратиреоза
Желудочно-кишечного тракта:дисфагия;
рвота;
диарея;
запоры.
101. Клинические симптомы гипопаратиреоза
Вегетативные нарушения:жар;
озноб;
головокружение;
боли в области сердца;
сердцебиение.
102. Клинические симптомы гипопаратиреоза
Трофические нарушения:катаракта;
дефекты эмали зубов;
ломкость ногтей;
нарушение роста волос;
раннее поседение.
103. Клинические симптомы гипопаратиреоза
Изменения психики:неврозы;
снижение памяти;
бессонница;
депрессия.
104. Патогенез гипопаратиреоза
Недостаток ПТГ приводит к повышениюуровня фосфора в крови за счет снижения
фосфатурического действия ПТГ на почки, а
также к гипокальциемии, обусловленной
снижением всасывания кальция в кишечнике,
уменьшением мобилизации его из костей и
недостаточной реабсорбцией кальция в
почечных канальцах.
105. Патогенез гипопаратиреоза
В генезе гипокальциемии имеет значениеуменьшение синтеза в почках активного
метаболита витамина D, кальцитриола,
продукция которого зависит от ПТГ. Создание
отрицательного кальциевого баланса и
избытка фосфора в организме ведет к
повышению нервно-мышечной возбудимости
и общей вегетативной реактивности, что
обусловливает повышенную судорожную
активность.
106. Диагностика гипопаратиреоза
Диагноз явной формы гипопаратиреозаосновывается
на
данных
анамнеза
(предшествующие операции на ЩЖ или
паращитовидных железах, облучение головы
и
шеи,
инфекционные
воздействия,
семейный
анамнез,
сопутствующие
эндокринные расстройства и аутоиммунные
заболевания),
наличии
судорожных
приступов,
купирующихся
препаратами
кальция, клинической картине.
107. Диагностика гипопаратиреоза
Лабораторные показатели:• гипокальциемии;
• гиперфосфатемии;
• гипокальциурии;
• снижении уровня ПТГ в сыворотке крови или
нижненормальных его значениях:
пониженном
уровне
остеокальцина,
кальцитриола при нормальном содержании в
крови витамина D.
108. Диагностика гипопаратиреоза
ВАЖНО!!!Исследование первых трех показателей
обязательно для постановки диагноза
109. Диагностика гипопаратиреоза
При рентгенологическом обследованиибольных гипопаратиреозом часто
обнаруживают повышенную плотность костей
икальцификацию базальных ганглиев
головного мозга. На ЭКГ отмечают удлинение
Q–T-интервала.
110. Диагностика гипопаратиреоза
Выявление скрытых форм тетании и диагностикузаболевания вне приступа проводят клинически на
основании характерных симптомов, связанных с
повышением возбудимости двигательных нервов.
Симптом Хвостека — сокращение мышц лица при
постукивании в месте выхода лицевого нерва.
Симптом Вейса — сокращение круглой мышцы век
при поколачивании у наружного края глазницы.
Симптом Труссо — появление судорог в кисти
(«рука акушера») через 1–2 мин после сдавления
плеча жгутом или манжетой для измерения АД.
111. Дифференциальная диагностика
Проводятс
заболеваниями,
сопровождающимися гипокальциемией, и теми,
при которых есть судорожный синдром, но
отсутствует гипокальциемия:
Псевдогипопаратиреоз;
Синдром мальабсорбции при заболеваниях
органов пищеварения, гиповитаминоз D;
Недостаток Са и витамина D при
беременности и лактации;
Эпилепсия;
Гипогликемический синдром.
112. Лечение гипопаратиреоза
Лекарственные препараты для лечениягипопаратиреоза:
Альфакальцидол 1,0-4,0 мкг 1-3 раз/сутки;
Кальцитриол 0,25-2,0 мкг 1-3 раз/ сутки;
Колекальциферол 400-800 МЕ 1 раз/сутки;
Гидрохлортиазид 12,5-100 мг 1-2 раз/сутки;
Хлорталидон 50-100 мг 1 раз/сутки;
Комбинации различных солей магния 300-400
мг 1-3 раз/сутки.
113. СИНДРОМ ГИПЕРПАРАТИРЕОЗА
Синдром гиперпаратиреоза — клиническийсиндром,
возникающий
вследствие
гиперпродукции паратиреоидного гормона
(ПТГ) в результате первичного поражения
паращитовидных
желез
(объемного
образования, гиперплазии) либо на фоне
нарушения фосфорно-кальциевого обмена и
костного метаболизма различного генеза.
114. Классификация гиперпаратиреоза
Первичный гиперпаратиреоз — повышение продукцииПТГ в результате развития объемного образования или
гиперплазии одной или нескольких околощитовидных
желез.
По этиологии:
• солитарная аденома;
• множественные аденомы;
• карцинома;
• гиперплазия околощитовидных желез и первичный
гиперпаратиреоз в рамках синдромов множественной
эндокринной неоплазии.
115. Первичный гиперпаратиреоз
Основным звеном патогенеза служит дефекткальцийчувствительных
рецепторов
опухолевых и гиперплазированных клеток
околощитовидных
желез,
порог
чувствительности к кальцию которых по
сравнению с нормой снижен или полностью
отсутствует.
116. Классификация гиперпаратиреоза
Вторичный гиперпаратиреоз — компенсаторное повышениепродукции ПТГ в ответ на гипокальциемию различного генеза.
Возникает:
• при ХПН и других почечных заболеваниях, когда гипокальциемия
развивается в результате уменьшения массы действующих
нефронов, что приводит к гиперфосфатемии (с последующим
реципрокным снижением количества ионов кальция в крови),
снижению синтеза кальцитриола почками;
• заболеваниях ЖКТ (синдроме мальабсорбции, заболеваниях
печени), которые приводят к гиповитаминозу витамина D со
снижением всасывания кальция;
• костных заболеваниях (остеомаляции, фиброзном остеите);
• дефиците витамина D любой этиологии.
117. Вторичный гиперпаратиреоз
Снижение содержания кальция приводит куменьшению количества и чувствительности
кальцийчувствительных
рецепторов
паращитовидных клеток. Дефицит кальцитриола
приводит к уменьшению рецепторов к нему (что
снижает супрессивное действие на продукцию
ПТГ)
и
дополнительному
уменьшению
всасывания кальция. Ответное повышение
продукции ПТГ приводит к активизации
процессов костной резорбции, а при длительной
стимуляции — к гиперплазии околощитовидных
желез.
118. Классификация гиперпаратиреоза
Третичный гиперпаратиреоз характеризуетсяразвитием автономной гиперпродукции ПТГ с
формированием
аденомы
на
фоне
гиперплазии околощитовидных желез при
вторичном гиперпаратиреозе.
119. Классификация гиперпаратиреоза
С точки зрения выраженности клиническихсимптомов различают следующие формы
гиперпаратиреоза:
• бессимптомную;
• малосимптомную;
• манифестную.
120. Клиническая картина гиперпаратиреоза
Яркая при первичном гиперпаратиреозе в еготяжелом
проявлении,
когда
помимо
основных
симптомов
гиперпаратиреоза
(костных и нефрологических нарушений)
присоединяются признаки гиперкальциемии
различной степени. Клинические проявления
вторичного и третичного гиперпаратиреоза
обусловлены основным заболеванием.
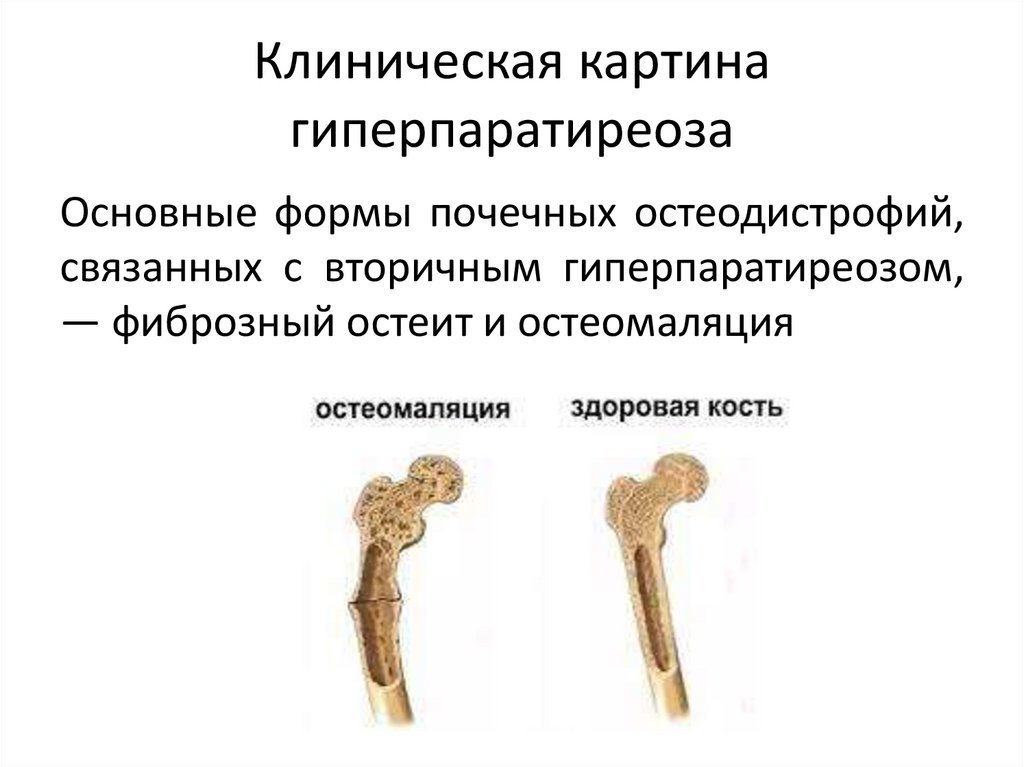
121. Клиническая картина гиперпаратиреоза
Основные формы почечных остеодистрофий,связанных с вторичным гиперпаратиреозом,
— фиброзный остеит и остеомаляция
122. Клиническая картина гиперпаратиреоза
• Фиброзный остеит. Заболевание длительнопротекает бессимптомно. С прогрессированием могут
появляться боли в костях, кожный зуд, миопатия,
диффузная кальцификация, кальцифилаксия. При
тяжелом гиперпаратиреозе возникают переломы
костей, костные деформации. Усугубляется анемия,
обусловленная, с одной стороны, фиброзом костного
мозга, с другой — нарушением синтеза эритропоэтина
при ХПН. Для стадии вторичного гиперпаратиреоза,
протекающей с проявлениями фиброзного остеита,
характерны высокий уровень ПТГ (>500 нг/мл),
высокая активность ЩФ, гиперфосфатемия.
123. Клиническая картина гиперпаратиреоза
• Остеомаляция. Характеризуется нарушениями минерализации;процессы ремоделирования костной ткани резко замедлены.
Максимальной выраженности вторичный гиперпаратиреоз
достигает у больных, длительно находящихся на гемодиализе, в то
время как первые признаки остеомаляции проявляются уже на
начальных стадиях ХПН. Во время гемодиализа дополнительное
неблагоприятное влияние на скелет оказывает аккумуляция в
организме алюминия в результате повышенного его поступления с
содержащими алюминий гелями, некоторыми растворами и
неочищенной от алюминия водопроводной водой, используемой
для гемодиализа. Для клинической картины характерны
интенсивные оссалгии, частые патологические переломы в
сочетании с поражением ЦНС. Изменения в костях могут доходить
до угнетения кроветворения. Энцефалопатия варьирует от
бессимптомных изменений на электроэнцефалограмме до
диализной деменции.
124. Диагностика гиперпаратиреоза
Строится на выявлении повышенного уровняПТГ и (для определения патогенетических
звеньев и дальнейшей тактики ведения)
уровня кальция и фосфора в сыворотке
крови.
125. Диагностика гиперпаратиреоза
Исследование уровня ПТГ необходимо проводить:• при выявлении снижения либо повышения содержания
кальция и фосфора в сыворотке крови;
• любых метаболических нарушениях костной системы;
• частых нетравматических переломах;
• рецидивирующей мочекаменной болезни;
• ХПН различной степени выраженности;
• частом рецидивировании язвенной болезни желудка и
двенадцатиперстной кишки;
• диарее, аритмиях и длительных психоневрологических
расстройствах.
126. Диагностика гиперпаратиреоза
АнамнезПо данным анамнеза, при наличии жалоб на
рецидивирующую мочекаменную болезнь или
частые нетравматические переломы костей
можно сразу предположить тяжелую форму
первичного гиперпаратиреоза. При выявлении
признаков ХПН, и тем более данных о
применении пациентом какого-либо вида
диализа следует сразу предположить развитие у
него вторичного гиперпаратиреоза.
127. Диагностика гиперпаратиреоза
Физикальное обследованиеПри осмотре у пациентов с гиперпаратиреозом
нередко можно отметить мышечную слабость,
формирование утиной походки. Следует обратить
внимание на деформацию скелета, костные
разрастания в области костей лицевой части черепа,
крупных суставов, трубчатых костей. У пациентов с
ХПН отмечают вялость, бледность (с серым оттенком)
кожных покровов. При значительной выраженности
гипер- или гипокальциемии отмечают характерные
признаки этих состояний.
128. Диагностика гиперпаратиреоза
Лабораторные методы исследования:•общий анализ крови;
•общий анализ мочи;
•определение в крови ПТГ;
•уровень кальция в сыворотке крови;
•уровень фосфора в сыворотке крови;
•мочевина, креатинин, СКФ.
129. Диагностика гиперпаратиреоза
Инструментальные методы исследования:Визуализацию околощитовидных желез проводят с
помощью УЗИ, КТ, МРТ и радионуклидных методов. В
большинстве
случаев
при
вторичном
гиперпаратиреозе
данных
об
увеличении
околощитовидных желез не выявляют. При
длительном
сохранении
гипокальциемии
и
стимуляции гиперпродукции ПТГ можно наблюдать
увеличение одной или нескольких желез. При
третичном гиперпаратиреозе выявляют одну аденому
на
фоне
нескольких
гиперплазированных
околощитовидных желез.
130. Диагностика гиперпаратиреоза
Степеньактивности
увеличенных
околощитовидных желез хорошо видна при
сцинтиграфии
с
таллием-технецием,
селенметионином,
октреотидом
или
технетрилом (MIBI).
131. Диагностика гиперпаратиреоза
Костные нарушения выявляют с помощьюрентгенографии кистей и других трубчатых
костей, костей таза, позвоночника и
денситометрического
исследования
проксимального отдела бедра и лучевой
кости.
Золотым
стандартом
точной
диагностики
почечных
остеодистрофий
является костная биопсия с морфометрией,
тетрациклиновым тестом и окраской на
алюминий.
132. Диагностика гиперпаратиреоза
Привыявлении
гиперпаратиреоза
обязательны исследования состояния и
функций почек (УЗИ, клинический анализ
мочи, оценка фильтрационной способности) в
целях выяснения их поражения и степени
ХПН (при наличии) и состояния ЖКТ
(гастроскопия, оценка функции кишечника).
133. Дифференциальная диагностика
Необходимопроводить
дифференциальную
диагностику
со
злокачественными
новообразованиями, остеолитическими метастазами
злокачественных опухолей, псевдогиперпаратиреозом
при
эктопической
секреции
ПТГ
опухолью,
гематологическими злокачественными процессами
(миеломной болезнью, лимфомой, лейкозом,
лимфогранулематозом), болезнью Педжета, почечной
недостаточностью
(вторичным
и
третичным
гиперпаратиреозом), при инсипидарном синдроме —
с несахарным диабетом.
134. Лечение гиперпаратиреоза
Цель — нормализация уровня кальция и повозможности ПТГ в крови, ликвидация
симптомов
гиперпаратиреоза,
предотвращение прогрессирования костновисцеральных нарушений.
135. Лечение гиперпаратиреоза
При лечении любой формы вторичного итретичного гиперпаратиреоза помимо этого
усилия
направлены
на
поддержание
кальций-фосфорного соотношения крови.
136. Лечение гиперпаратиреоза
Хирургическое лечение является единственнымрадикальным и эффективным
методом лечения первичного ГПТ.
Хирургическое лечение первичногоГПТ рекомендуется:
всем пациентам с симптомным (манифестным) ПГПТ
пациентам моложе 50 лет
пациентам при наличии остеопороза
пациентам при наличии функциональной и/или
структурной патологии почек
В случае четкой визуализации солитарного
образования ПЩЖ
137. Лечение гиперпаратиреоза
Консервативное лечениеВ
настоящее
время
эквивалента
хирургическому лечению первичного ГПТ не
существует,
поскольку
ни
один
из
применяемых препаратов не позволяет
достичь равного эффекта по отношению к
нормализации лабораторных показателей и
улучшению МПК по сравнению с
паратиреоидэктомией.
138. консервативная тактика ведения
Пациентам с бессимптомным течениемПГПТ и отсутствием показаний к
хирургическому лечению может быть
рекомендована консервативная тактика
ведения c регулярным контролем следующих
параметров
139. Консервативная тактика ведения
уровень альбумин-скорректированного кальция крови – 2-4
раза в год;
уровень креатинина крови с расчетом СКФ (СКD-EPI) – 1 раз в 6
месяцев;
уровень иПТГ – 1 раз в 6 месяцев;
суточная экскреция кальция с мочой – 1 раз в 6 месяцев;
УЗИ почек 1 раз в год (при необходимости КТ забрюшинного
пространства);
измерение МПК в трех отделах скелета 1 раз в год,
боковые рентгенограммы
позвоночника при подозрении на переломы тел позвонков
(снижение в росте, появление болей в спине);
ЭГДС в случае специфических жалоб.
140. Лечение гиперпаратиреоза
Одной из важных задач лечения вторичного гиперпаратиреозаявляются профилактика и терапия гиперфосфатемии. Диетотерапия с ограничением потребления фосфорсодержащих
продуктов
(молочных, бобовых, соевых, белковых продуктов, овощных смесей, яиц, печени, лососевых рыб, сардин, тунца, кукурузного
хлеба,
ячменя, вафель, хлеба с отрубями, шоколада, орехов, кофе, пива,
колы) — действенный инструмент снижения гиперфосфатемии.
141. Лечение гиперпаратиреоза
Также используют возможность связывания фосфораприемом
кальция карбоната в больших дозах:
внутрь во время или после еды, запивая стаканом воды, от
500 до 2500 мг 2–3 раза в сутки;
в сочетании с колекальциферолом: внутрь 1250 мг кальция
карбоната + 400 МЕ колекальциферола 2 раза в сутки длительно, постепенно увеличивая дозу каждые 2–4 нед под
контролем фосфора в сыворотке крови до 4000–6000
мг/сут.
142. Лечение гиперпаратиреоза
При тяжелом вторичном гиперпаратиреозе (ПТГ˃600 нг/мл) болееэффективно
внутривенное
введение.
Дозы
подбирают
индивидуально. Далее контроль биохимического анализа крови
проводят 1 раз в месяц, ПТГ — 1 раз в 6 мес.
Применяют:
альфакальцидол внутрь 1–4,0 мкг/нед длительно (ежедневно,
через день или 1 раз в неделю), или кальцитриол внутривенно 2–4
мкг 2 раза в неделю 2–4 мес.
Далее внутрь 0,75–4,0 мкг/нед ежедневно, через день или 1 раз в
неделю.
Парикальцитол ПТГ/80 (для внутривенной формы), ПТГ/120 для
пероральной формы.























































































































 medicine
medicine








