Similar presentations:
КОЛОНОСКОПИЯ КОЛОРЕКТАЛЬНОГО РАКА ОБД (1)
1. Оренбургский государственный медицинский университет Кафедра хирургии КОЛОНОСКОПИЯ В ПРОФИЛАКТИКЕ КОЛОРЕКТАЛЬНОГО РАКА
Областная научно-практическаяконференция
О.Б.Дронова
21 февраля 2019 г.,
г. Оренбург
2. КОЛОРЕКТАЛЬНЫЙ РАК
В России ежегодно регистрируется60554 новых случаев КРР, умирает 38759
больных.
В структуре заболеваемости
у мужчин – 2 место,
у женщин – 3 место
В структуре смертности
у мужчин – 3 место
у женщин – 2 место
3. КОЛОРЕКТАЛЬНЫЙ РАК
Наследственно обусловленный (5%)Спорадический (95%)
Спорадический колоректальный рак
1. Аденома – аденокарцинома (85-90%)
2. Воспаление – колоректальный рак
3. Колоректальный рак – de novo
4. КОЛОРЕКТАЛЬНЫЙ РАК
70% случаев спорадического КРРсвязаны с образом жизни
В 66-78% случаев развития заболевания
можно было избежать при
изменении образа жизни
эндоскопическое удаление аденомы толстой
кишки
уменьшает вероятность
развития КРР на 75%.
5. ПРОФИЛАКТИКА КОЛОРЕКТАЛЬНОГО РАКА
Увеличение содержания клетчатки в рационе снижает рискразвития рака ободочной кишки
Курение сигарет увеличивает риск развития КРР на 20%
Риск развития КРР возрастает на 7,8% при курении более 10
сигарет в день
При стаже курения более 10 лет риск развития КРР
увеличивается и становится достоверным более высоким
через 30 лет
В большей степени возрастает риск развития дистальных
форм рака (прямой кишки)
При развитии КРР летальный исход у курящих возникает
на 26% чаще
6. ПРОФИЛАКТИКА КОЛОРЕКТАЛЬНОГО РАКА
Ожирение повышает риск развития КРРУ лиц, прибавка в весе у которых с 20 до 50 лет
оказалась более 20 кг, риск развития рака
ободочной кишки составил 38% по сравнению с
теми, у кого вес остался стабильным
Увеличение в рационе красного мяса повышает
риск развития КРР
Физическая нагрузка снижает риск развития
рака ободочной кишки на 25%
7. ПРОФИЛАКТИКА КОЛОРЕКТАЛЬНОГО РАКА
1.Колоректальный рак имеет генетическую основу иразвивается чаще у лиц с нарушенным стилем жизни:
избыточной массы тела
недостаточная физическая активность
курение
алкоголизация
недостаточная квота растительных продуктов
избыточная квота потребления красного мяса
2.Первичная профилактика КРР:
ведения здорового образа жизни от рождения до смерти
8. КОЛОНОСКОПИЯ
Колоноскопия – в настоящее время являетсяединственным методом диагностики
предраковых заболеваний толстого кишечника
Колоноскопия - ведущий метод скрининга
колоректального рака
Подготовка толстого кишечника – ключевой
фактор успеха колоноскопии
9. ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
Впервые описанные в 1970 году H.Goldman, S.Ming иD.F.Hickock так называемые «зубчатые аденомы»
(serrated adenoma) длительное время, а в подавляющем
большинстве регионов России и по сей день,
расцениваются морфологами как гиперпластические
полипы, а потому удалению не подлежат.
Частота встречаемости зубчатых аденом в популяции,
по данным разных авторов, колеблется от 0,6 до 1,8%.
Частота встречаемости зубчатых аденом в популяции, по данным разных авторов. ВРЕМЯ, А В
ПОДАВЛЯЮЩЕМ БОЛЬШИНСТВЕ РЕГИОНОВ России и по сей
10. ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
До обнаружения и описания феномена зубчатых полипов,существовала единая концепция механизма трансформации
аденомы в колоректальный рак: «аденома-карцинома».
В 1983 году Jass J.R. предложил революционную теорию о
взаимосвязи гиперпластических полипов и колоректального рака,
установив новую консистенцию канцерогенеза: «гиперплазиякарцинома».
Наблюдения, сделанные в конце 90-х годов, показали, что
некоторые зубчатые полипы могут выступать как предраковые
поражения. Изучение молекулярного механизма трансформации
зубчатого полипа в рак позволило отойти от концепции «аденомарак», сделав предположение, что зубчатый полип являет собой
«зубчатый механизм трансформации в рак». Это
утверждение находит доказательства в многочисленных «семейных» исследованиях по выявлению
персонального и семейного риска малигнизации
11.
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИТаким образом, изменилось отношение к зубчатым аденомам,
подлежащим не динамическому наблюдению, а удалению, что заставило
эндоскопистов и морфологов выделять их из группы гиперпластических
полипов.
Макроскопически зубчатые образования чаще всего являются
плоскими, локализуются в проксимальных отделах толстой кишки,
имеют слизистую «шапочку», поэтому сложны для эндоскопической
диагностики.
Еще большие трудности зубчатые образования доставляют
морфологам, так как имеют схожие морфологические характеристики с
различными представителями своей группы, а значительное количество
существующих и часто меняющихся классификаций, синонимов,
используемых в литературе, ставит перед патологами трудные задачи.
Существует мнение, что любой гиперпластический полип
размером более 10мм, локализующийся проксимальнее
ректосигмоидного отдела, следует интерпретировать как зубчатую
аденому.
11
12.
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИГистологическая классификация зубчатых образований
(ВОЗ, 2010 г.)
1.
Гиперпластические полипы (ГПП, hyperplastic polyp
- HP)
2. Зубчатые образования на широком основании «сидячие зубчатые аденомы», с дисплазией и без
дисплазии (sessile serrated adenoma with or without
dysplasia - SSA)
3. Традиционная зубчатая аденома (traditional serrated
adenoma- TSA)
12
13.
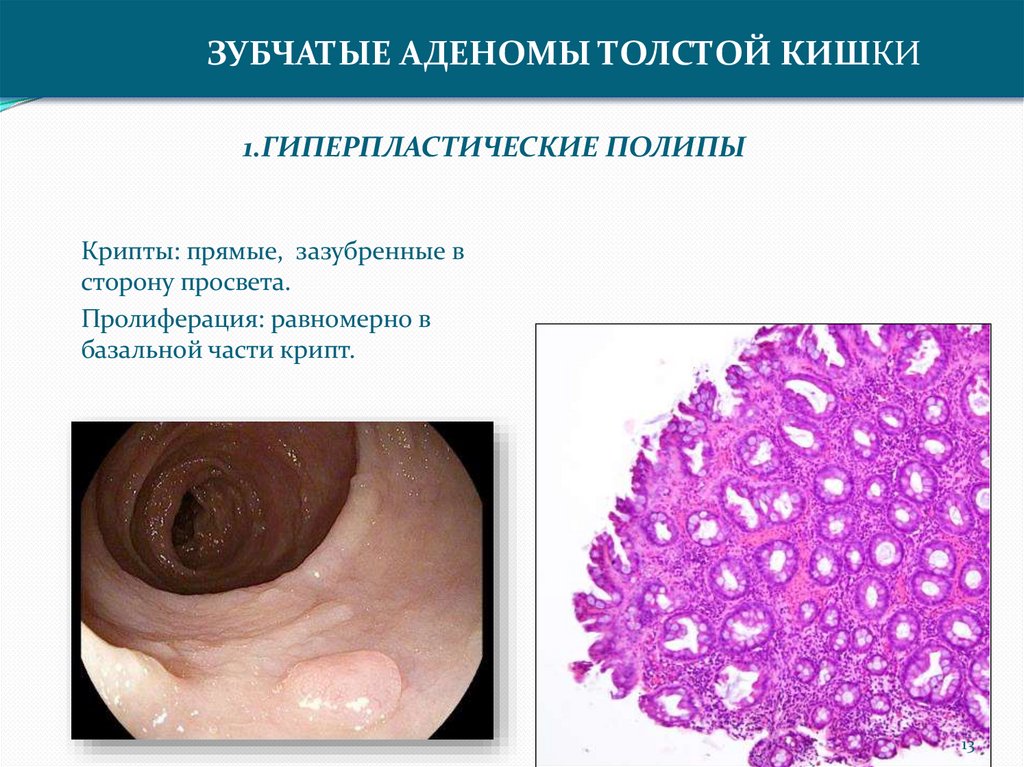
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ1.ГИПЕРПЛАСТИЧЕСКИЕ ПОЛИПЫ
Крипты: прямые, зазубренные в
сторону просвета.
Пролиферация: равномерно в
базальной части крипт.
13
14.
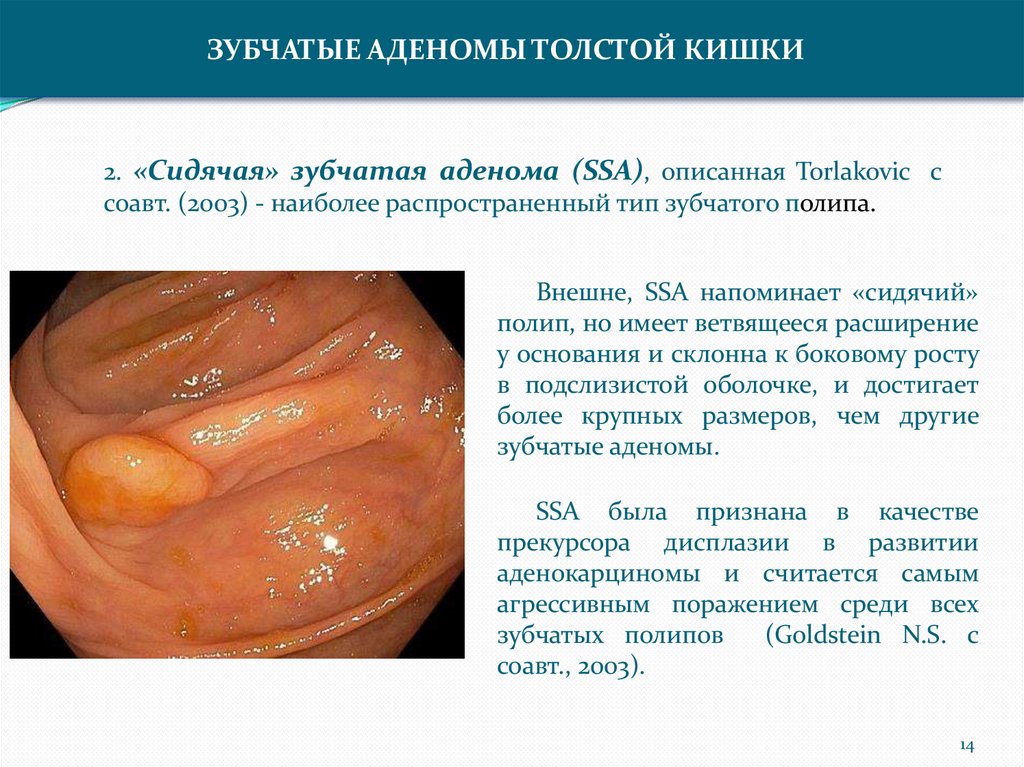
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ2. «Сидячая» зубчатая аденома (SSA), описанная Torlakovic с
соавт. (2003) - наиболее распространенный тип зубчатого полипа.
Внешне, SSA напоминает «сидячий»
полип, но имеет ветвящееся расширение
у основания и склонна к боковому росту
в подслизистой оболочке, и достигает
более крупных размеров, чем другие
зубчатые аденомы.
SSA была признана в качестве
прекурсора дисплазии в развитии
аденокарциномы и считается самым
агрессивным поражением среди всех
зубчатых полипов
(Goldstein N.S. с
соавт., 2003).
14
15.
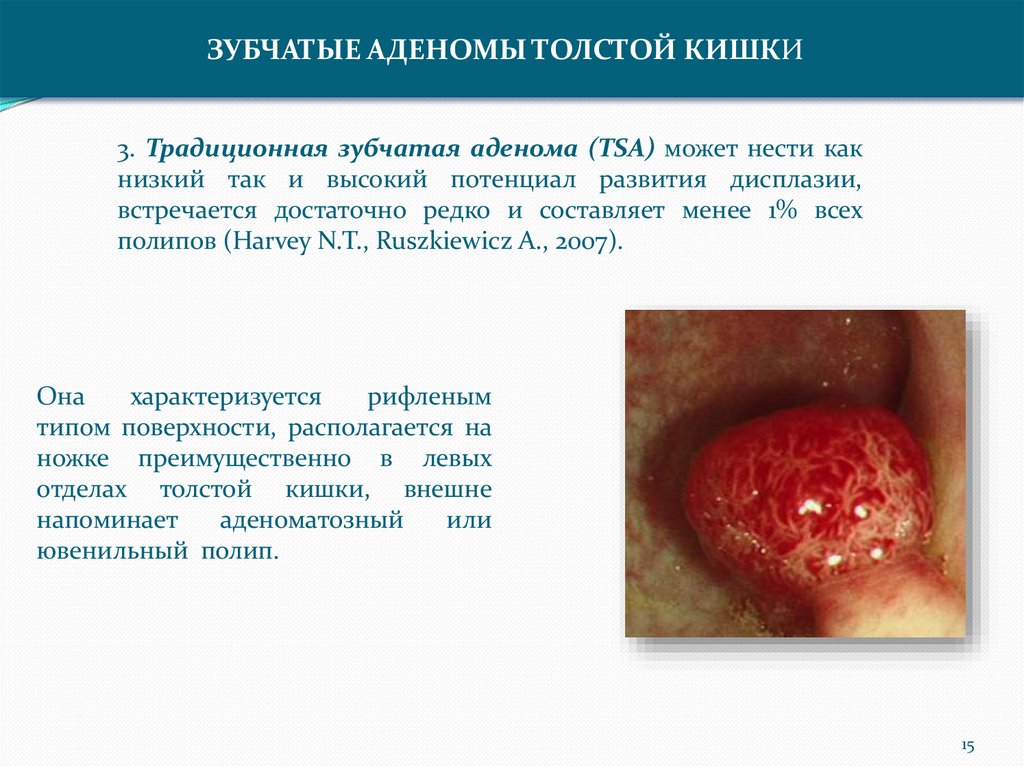
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ3. Традиционная зубчатая аденома (TSA) может нести как
низкий так и высокий потенциал развития дисплазии,
встречается достаточно редко и составляет менее 1% всех
полипов (Harvey N.T., Ruszkiewicz A., 2007).
Она
характеризуется
рифленым
типом поверхности, располагается на
ножке преимущественно в левых
отделах толстой кишки, внешне
напоминает
аденоматозный
или
ювенильный полип.
15
16. ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
уплощенные формы – 67%возвышающиеся
- 33%
расположенные: в правых отделах – 31%
в левых отделах - 47%
в прямой кишке - 22%
Дисплазия развивается при размерах полипа от1,1
до 2 см – в 3,5%, при размерах > 2 см – в 28%,
в уплощенной форме полипа – в 2 %;
в возвышающихся формах – в 15%.
17.
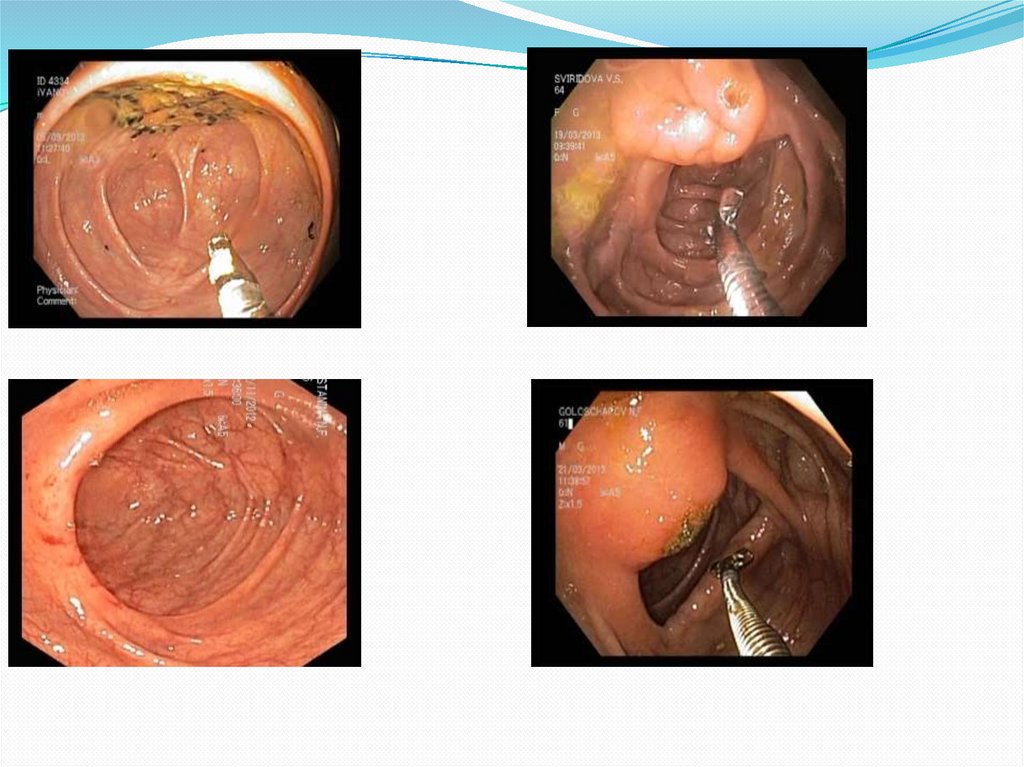
Эндофото#26ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
Ювенильные полипы сигмовидной кишки на длинных ножках
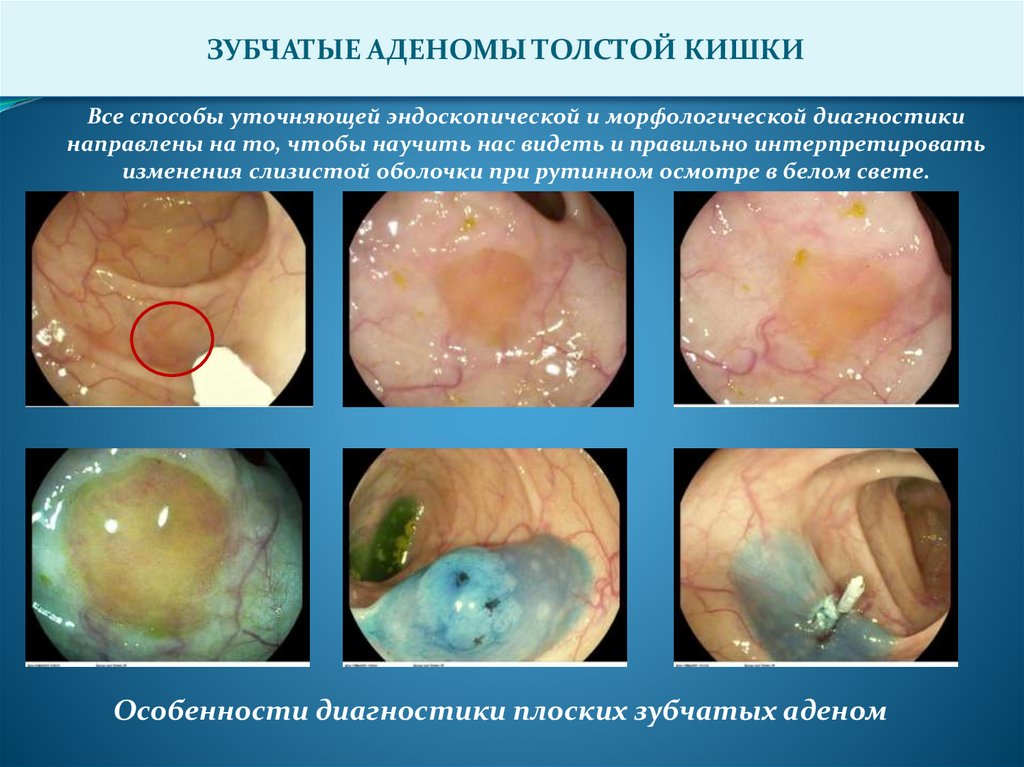
Все способы уточняющей эндоскопической и морфологической диагностики
направлены на то, чтобы научить нас видеть и правильно интерпретировать
изменения слизистой оболочки при рутинном осмотре в белом свете.
Особенности диагностики плоских зубчатых аденом
18.
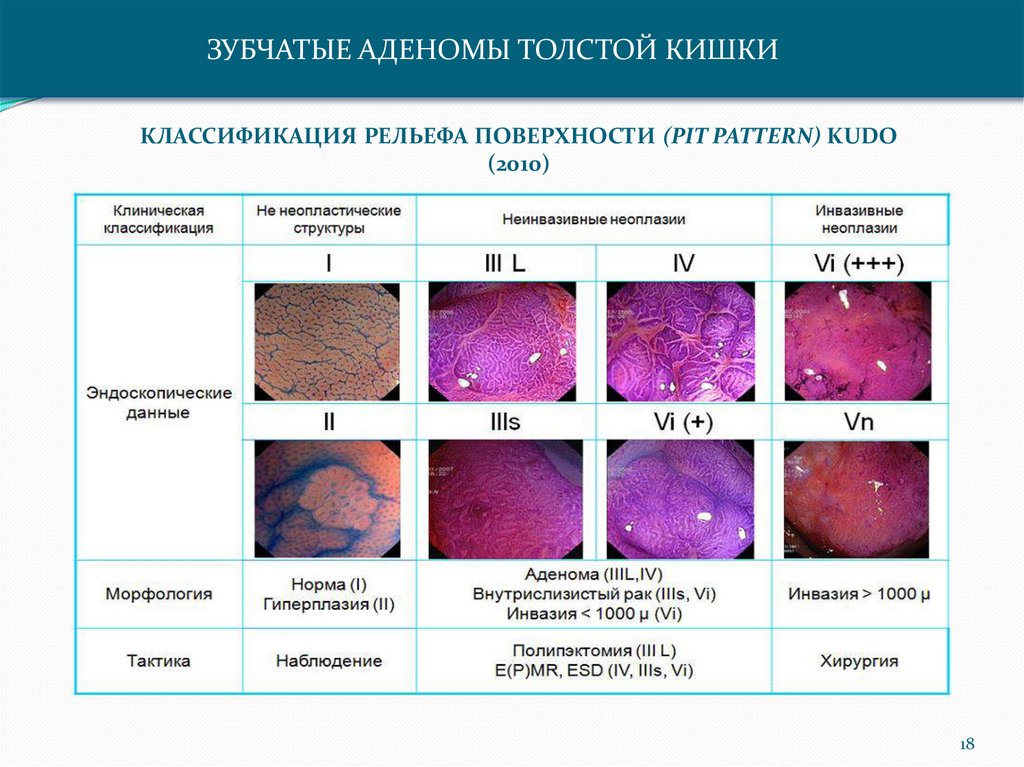
ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИКЛАССИФИКАЦИЯ РЕЛЬЕФА ПОВЕРХНОСТИ (PIT PATTERN) KUDO
(2010)
18
19. ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
Зубчатые аденокарциномы составляют около 7,5%из всех колоректальных раков и 17,5% из раков, в
проксимальных отделах толстой кишки.
Встречаемость дисплазии тяжелой степени или
фокусов внутрислизистого рака в зубчатых
аденомах колеблется от 4 до 37%.
20. ЗУБЧАТЫЕ АДЕНОМЫ ТОЛСТОЙ КИШКИ
1. Ведущая роль в диагностике и лечениизубчатых аденом принадлежит колоноскопии.
2. Основными способами эндоскопического
удаления зубчатых аденом толстой кишки являются:
одномоментная
петлевая
электроэксцизия
и
мукозэктомия единым блоком, имеющие невысокий
процент осложнений.
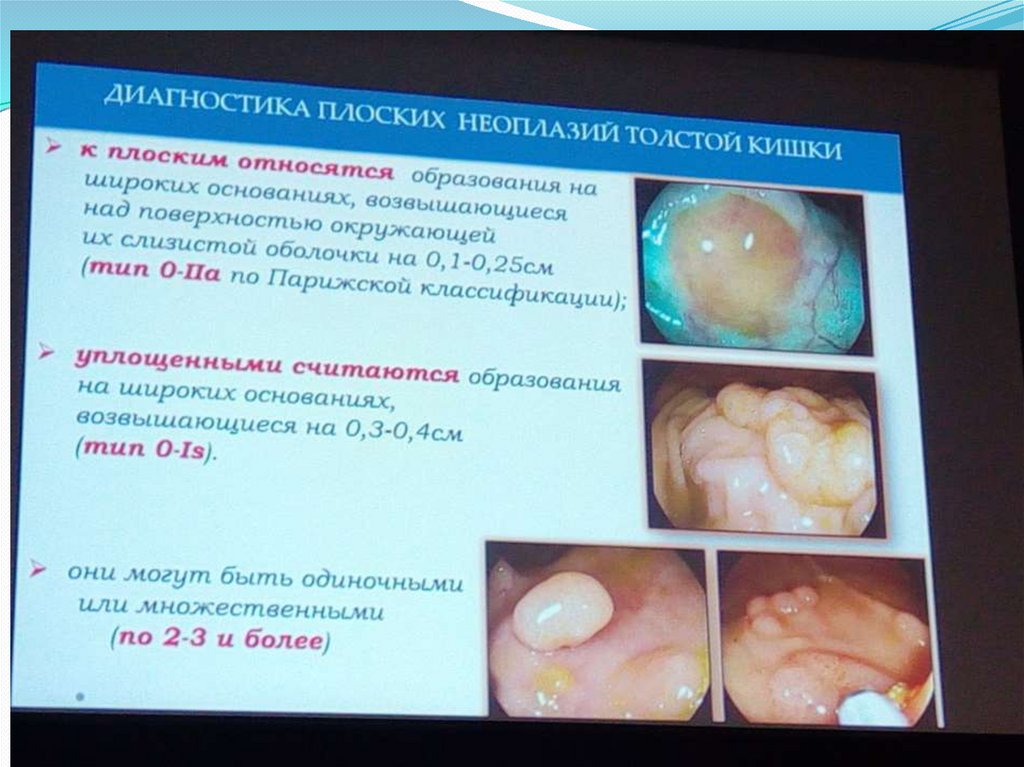
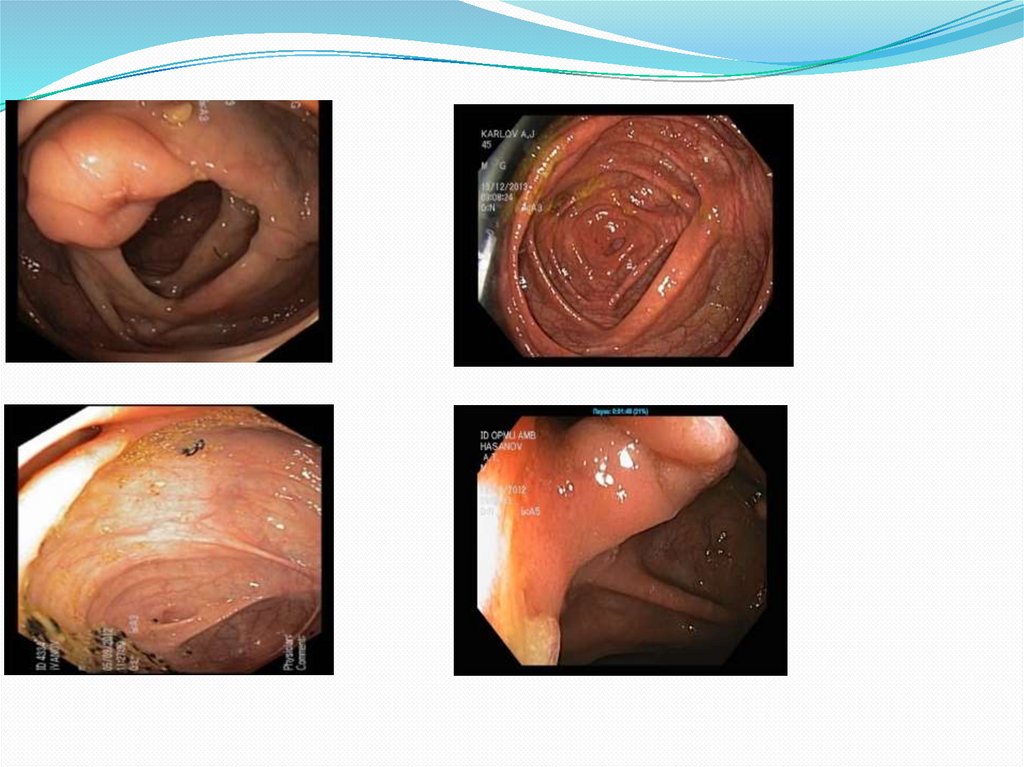
21. ДИАГНОСТИКА ПЛОСКИХ НЕОПЛАЗИЙ ТОЛСТОЙ КИШКИ
к плоским относятся образования нашироких основаниях, возвышающиеся над
поверхностью окружающей их слизистой
оболочки на 0,1-0,25 (тип 0-II а по Парижской
классификации);
уплощенными считаются образования на
широких основаниях, возвышающиеся на 0,30,4 см (тип 0-Is).
они могут быть одиночными или
множественными (по 2-3 и более)
22.
23. ДИАГНОСТИКА ПЛОСКИХ НЕОПЛАЗИЙ ТОЛСТОЙ КИШКИ
Плоские образования в белом светеобнаруживаются по наличию несколько
отличающегося по цвету от обычной слизистой
оболочки «пятна» (тип 0-II а ) и по обрыву сети
капилляров.
Уплощенные образования выделяются по
наличию явной приподнятости (0-Is) или
депрессии (0-Is+IIс)
24. КОЛОРЕКТАЛЬНЫЙ РАК
Несмотря на:Совершенные эндоскопические методики
диагностики.
Соблюдение всех рекомендаций.
Адекватную подготовку.
Правильную технику проведения исследования.
Соблюдение временных интервалов выведения
эндоскопа
до 10% поверхности слизистой оболочки толстой
кишки остаются неосмотренными, остаются «слепые
зоны».
25. КОЛОРЕКТАЛЬНЫЙ РАК
Пропускаютсядо 3% полипов до 5 мм с дисплазией высокой
степени.
В России при КС ранние формы КРР
выявляются менее, чем в 10% случаев.
В Японии – в 25-40%.
26. ИНТЕРВАЛЬНЫЕ РАКИ ТОЛСТОЙ КИШКИ
Интервальные раки толстой кишки раки, обнаруженные в промежутке времени послеранее проведенной КС (с целью скрининга или
наблюдений), при которой опухоли не были
выявлены, и до следующего контрольного
эндоскопического обследования.
27. ПРИЧИНЫ ИНТЕРВАЛЬНЫХ РАКОВ ТОЛСТОЙ КИШКИ
пропущенные новообразования (ранний рак,аденомы)
неполное удаление (резекция) раннего рака или
аденомы
вновь развившиеся опухоли (быстрый рост
опухоли)
28. МЕРЫ, НАПРАВЛЕННЫЕ НА ПРЕДОТВРАЩЕНИЕ ИНТЕРВАЛЬНЫХ КРР ПОСЛЕ КОЛОНОСКОПИИ
Пропущенные новообразования – наиболееважный фактор появления интервальных раков
после колоноскопии.
6% miss rate для аденом >1 см
Для КС, проведенных последовательно одна за
другой (Landem colonoscopy), the miss rateдля
полипов > 1см – 2,1%;
Риск пропущенных раков толстой кишки – 5,9%.
Причиной 52% интервальных раков являются
пропущенные новообразования
29. ТЕХНОЛОГИИ БИОПСИИ ПОЛИПОВ МАЛОГО РАЗМЕРА (6-9 ММ) НА ШИРОКОЙ ОСНОВЕ (small polyp)
Удаление биопсийными щипцамиПри образовании 3 мм – требуется удаление
фрагментами
Риск не удалить часть аденомы
Повышается риск интервальных раков
«Холодная» петлевая резекция
Меньшая вероятность не удалить часть
образования
Низкий риск (1,8%) кровотечения
Нет риска отсроченной перфорации
30. НЕПОЛНОЕ УДАЛЕНИЕ (РЕЗЕКЦИЯ) РАННЕГО РАКА/АДЕНОМЫ
Результаты исследования биопсий из краеврезекции после удаления новообразований толстой
кишки:
Неполная резекция полипов обнаружена при 10%
операций (17% для полипов 10-20 мм и 6,8% для
полипов <10 мм);
При удалении зубчатых полипов в сравнении с
традиционными аденомами (31% и 7,2%);
Неполная резекция наиболее часто встречается при
удалении полипов большого размера несколькими
фрагментами в сравнении с новообразованиями
удаленными единым фрагментом (20,4% в сравнении с
8,4%)
31. МЕРЫ, НАПРАВЛЕННЫЕ НА ПРЕДОТВРАЩЕНИЕ ИНТЕРВАЛЬНЫХ КРР ПОСЛЕ КОЛОНОСКОПИИ
Европейским эндоскопическим обществом (ESZE)предложена концепция высококачественной КС,
основанная на:
Адекватной подготовке толстой кишки;
Выполнение тотального исследования всей толстой
кишки с обязательным осмотром купола слепой кишки;
Выведение колоноскопа из толстой кишки – должно
составлять не менее 6 мин.;
Высокими показателями диагностики аденом;
Соблюдение рекомендованных сроков и условий
наблюдения
Соблюдение технологий эндоскопических операций
32. ОДИН ИЗ ПОКАЗАТЕЛЕЙ КАЧЕСТВЕННОЙ КОЛОНОСКОПИИ
Частота выявления аденом в СШАстандартным показателем является выявление
аденом
25% - у мужчин
15% - у женщин
В Великобритании
53% - у мужчин
36% - у женщин
33.
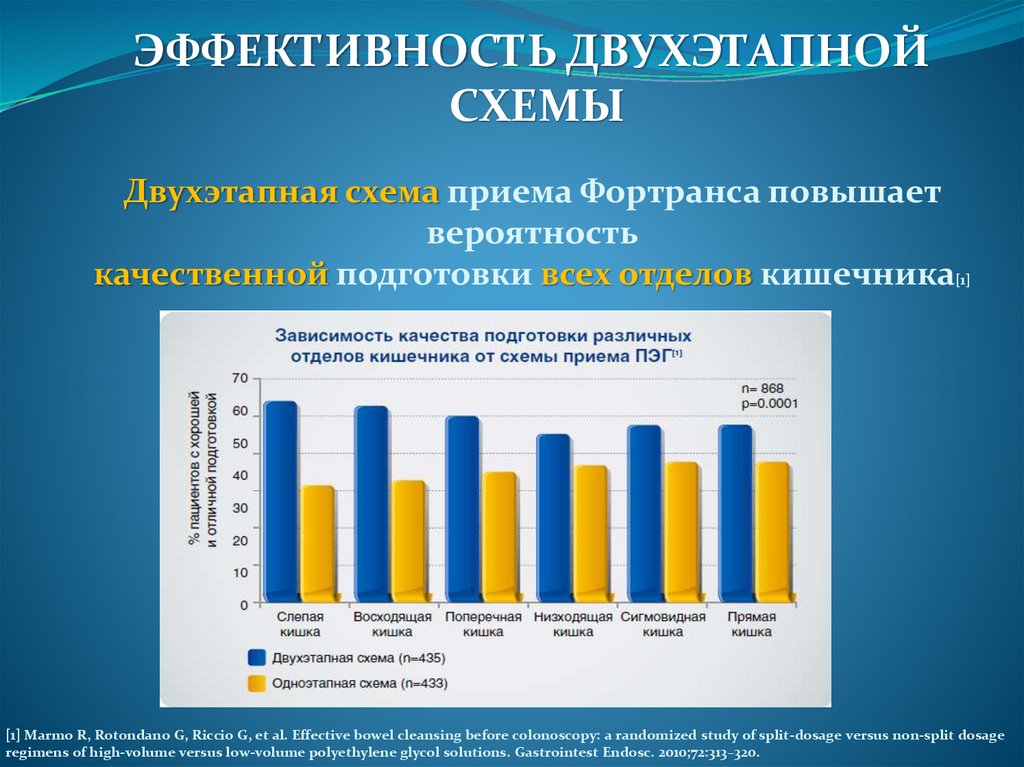
ДВУХЭТАПНАЯ СХЕМА –эффективность и удобство
34.
ЭФФЕКТИВНОСТЬ ДВУХЭТАПНОЙСХЕМЫ
Двухэтапная схема приема Фортранса повышает
вероятность
качественной подготовки всех отделов кишечника[1]
[1] Marmo R, Rotondano G, Riccio G, et al. Effective bowel cleansing before colonoscopy: a randomized study of split-dosage versus non-split dosage
regimens of high-volume versus low-volume polyethylene glycol solutions. Gastrointest Endosc. 2010;72:313–320.
35.
36. СКРИНИНГ КОЛОРЕКТАЛЬНОГО РАКА РЕКОМЕНДАЦИИ ДЛЯ ВРАЧЕЙ И ПАЦИЕНТОВ
Первой линией скрининга КРР являетсяколоноскопия, проводимая каждые 10 лет и тест
кала на скрытую кровь (иммунохимический, FIT).
КС в комбинации с FIT рекомендована в качестве
ключевых методов вне зависимости от условий
проведения скрининга. При этом КС предлагается
в качестве первого метода, а тест кала на скрытую
кровь предложен пациентам при отказе от
выполнения КС
37. КРИТЕРИИ СКРИНИНГОВОЙ КС ЕВРОПЕЙСКИЕ СТАНДАРТЫ
Адекватная очистка кишечника должна бытьобеспечена > чем в 90% колоноскопий.
Схема приема ПЭГ должны быть двухэтапной (Сплит
дозировка) (фортранс 2 л. накануне и 2 л. в день
исследования).
Интервал между приемом последней порции
препарата для подготовки кишечника и колоноскопии
не должен превышать 4 часов.
Выведение эндоскопа из кишечника должно занимать
не < 6 мин.
В случае неадекватной подготовки пациенту дать
рекомендации по выполнению КС в ближайшее время,
но не позднее 1 года от момента некачественной КС.
38. КОЛОНОСКОПИЯ В ПРОФИЛАКТИКЕ КОЛОРЕКТАЛЬНОГО РАКА
Показатель достижения купола и фотодокументациюэтого при скрининговой колоноскопии – min стандарт
90%. Фотодокументация тотальной колоноскопии
снижает риск интервального рака.
Показатель выявления аденом должен быть выше 25%.
Это позволит снизить риски пропущенных
новообразований. Повышение этого показателя на
каждый 1% снижает риск интервального рака на 3%.
Эндоскопическое удаление аденомы толстой кишки
уменьшает вероятность развития КРР на 75%.
После удаления полипов несколькими фрагментами
контрольное обследование после операции – через 6
мес. с целью определения возможного рецидива и в
последующем не позднее, чем через 3 года.
39. ЭНДОСКОПИСТ ПРИ КОЛОНОСКОПИИ ДОЛЖЕН:
Обнаружить плоское или возвышенное образование;Определить его морфологическую принадлежность;
Установить наличие и степень выраженности
дисплазии эпителия или глубину инвазии;
Определить тактику клинического ведения пациента с
новообразованием;
Диагностическое наблюдение;
Эндоскопическое удаление;
Хирургическое вмешательство;
Взять биопсию, если образование не подлежит
удалению через эндоскоп;
Выполнить эндоскопическое удаление образования
40. Благодарю за внимание!
41.
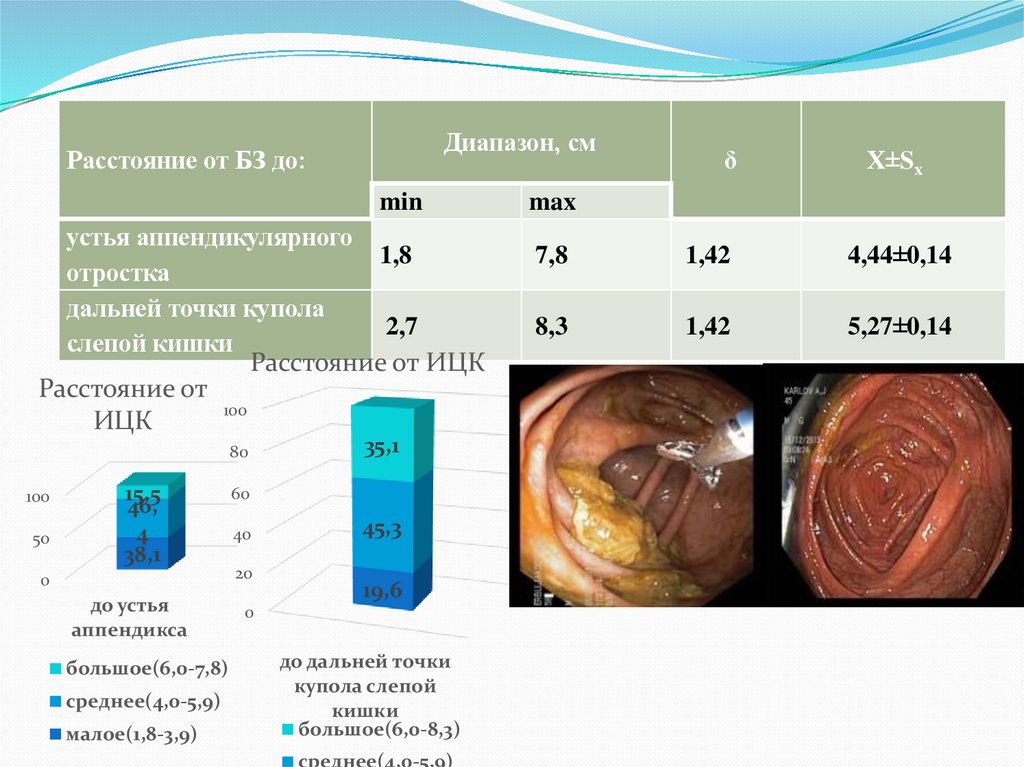
Диапазон, смРасстояние от БЗ до:
min
устья аппендикулярного
1,8
отростка
дальней точки купола
2,7
слепой кишки
Расстояние от ИЦК
Расстояние от
100
ИЦК
80
100
50
15,5
46,
4
38,1
0
до устья
аппендикса
большое(6,0-7,8)
среднее(4,0-5,9)
малое(1,8-3,9)
35,1
60
40
20
45,3
19,6
0
до дальней точки
купола слепой
кишки
большое(6,0-8,3)
среднее(4,0-5,9)
δ
Х±Sx
max
7,8
1,42
4,44±0,14
8,3
1,42
5,27±0,14
42.
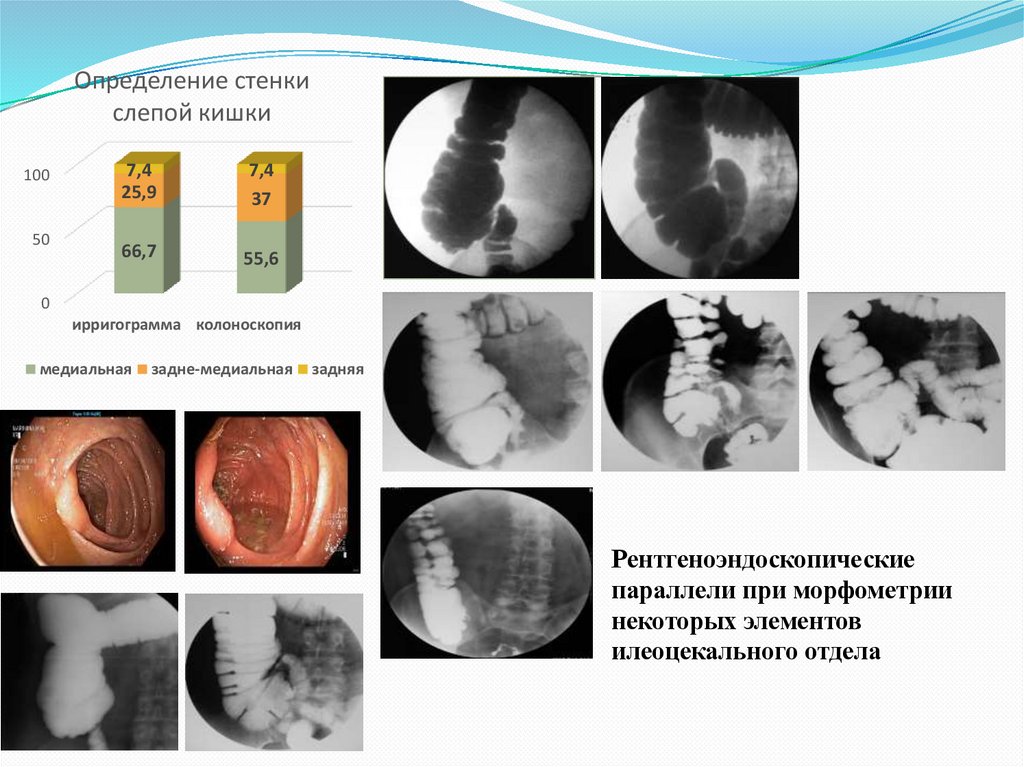
Определение стенкислепой кишки
100
50
7,4
25,9
7,4
37
66,7
55,6
0
ирригограмма колоноскопия
медиальная
задне-медиальная
задняя
Рентгеноэндоскопические
параллели при морфометрии
некоторых элементов
илеоцекального отдела
43.
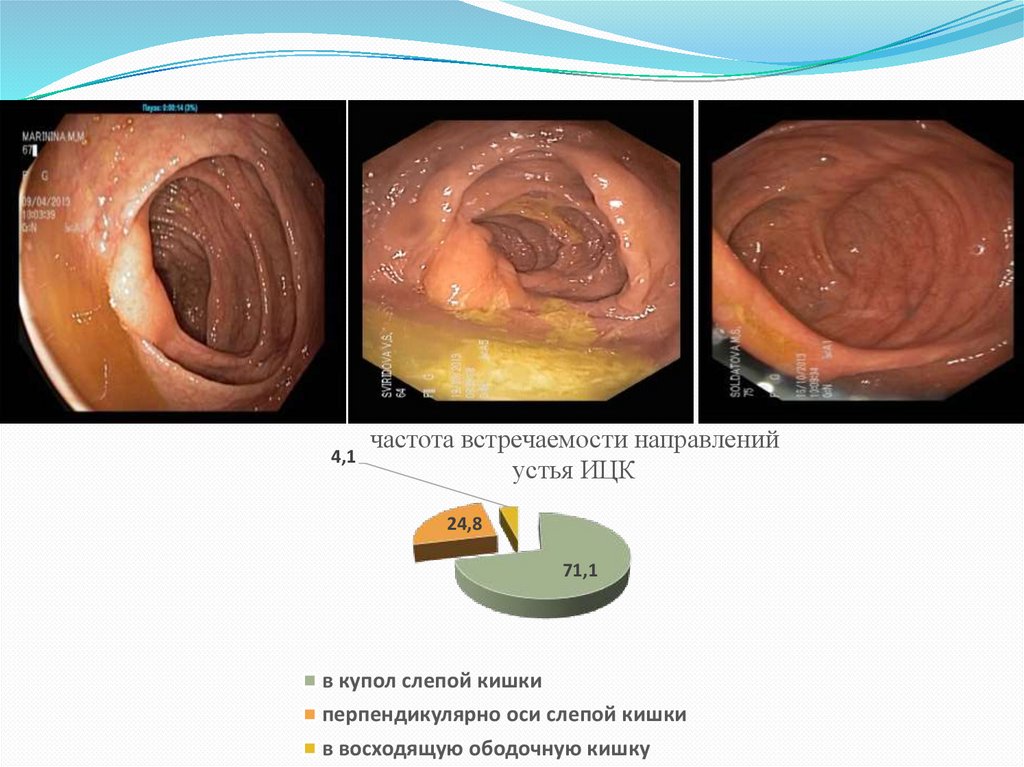
4,1частота встречаемости направлений
устья ИЦК
24,8
71,1
в купол слепой кишки
перпендикулярно оси слепой кишки
в восходящую ободочную кишку
44.
45.
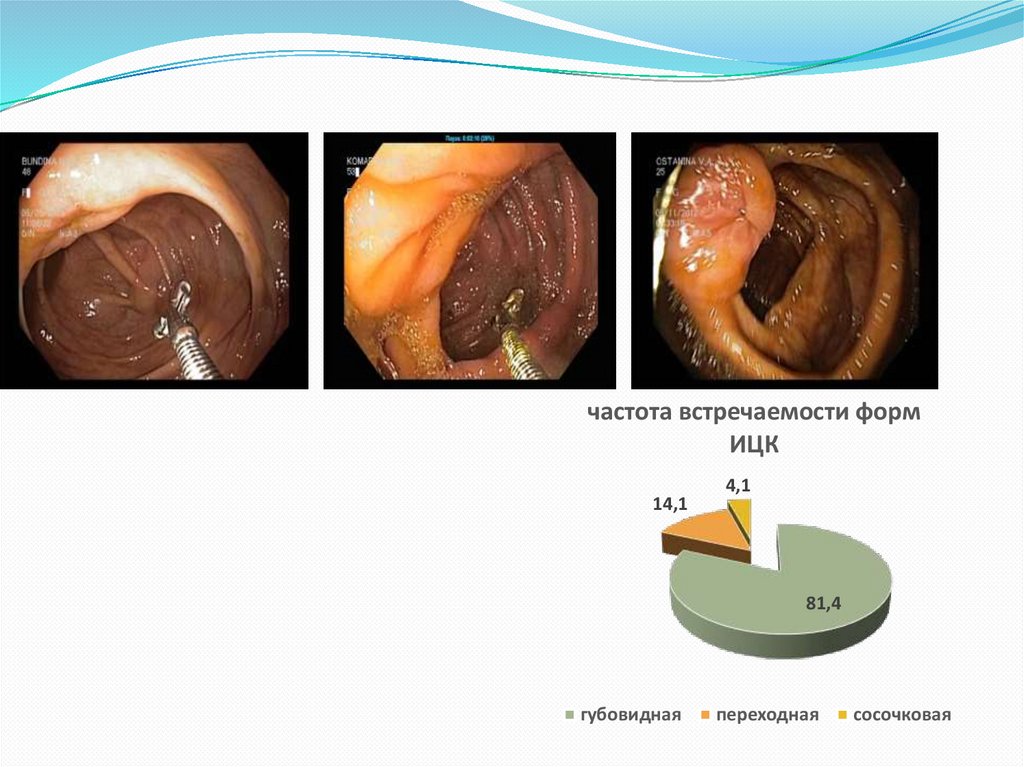
частота встречаемости формИЦК
14,1
4,1
81,4
губовидная
переходная
сосочковая
46.
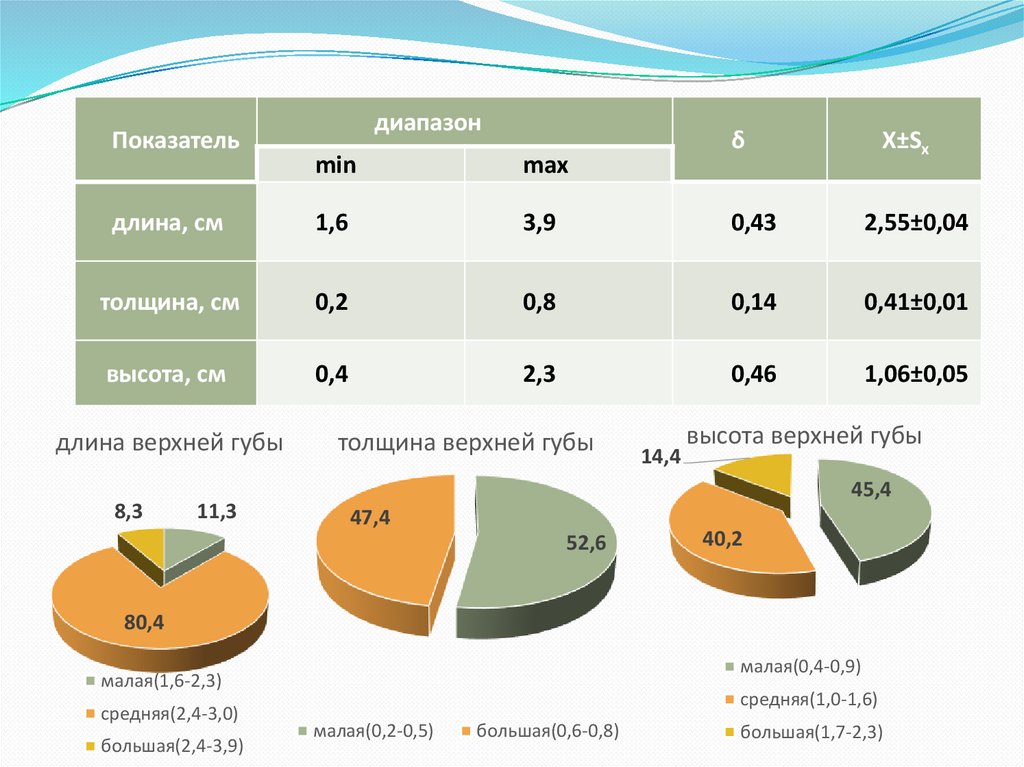
Показательдиапазон
δ
X±Sх
min
max
длина, см
1,6
3,9
0,43
2,55±0,04
толщина, см
0,2
0,8
0,14
0,41±0,01
высота, см
0,4
2,3
0,46
1,06±0,05
длина верхней губы
8,3
11,3
толщина верхней губы
14,4
высота верхней губы
45,4
47,4
52,6
40,2
80,4
малая(0,4-0,9)
малая(1,6-2,3)
средняя(2,4-3,0)
большая(2,4-3,9)
средняя(1,0-1,6)
малая(0,2-0,5)
большая(0,6-0,8)
большая(1,7-2,3)
47.
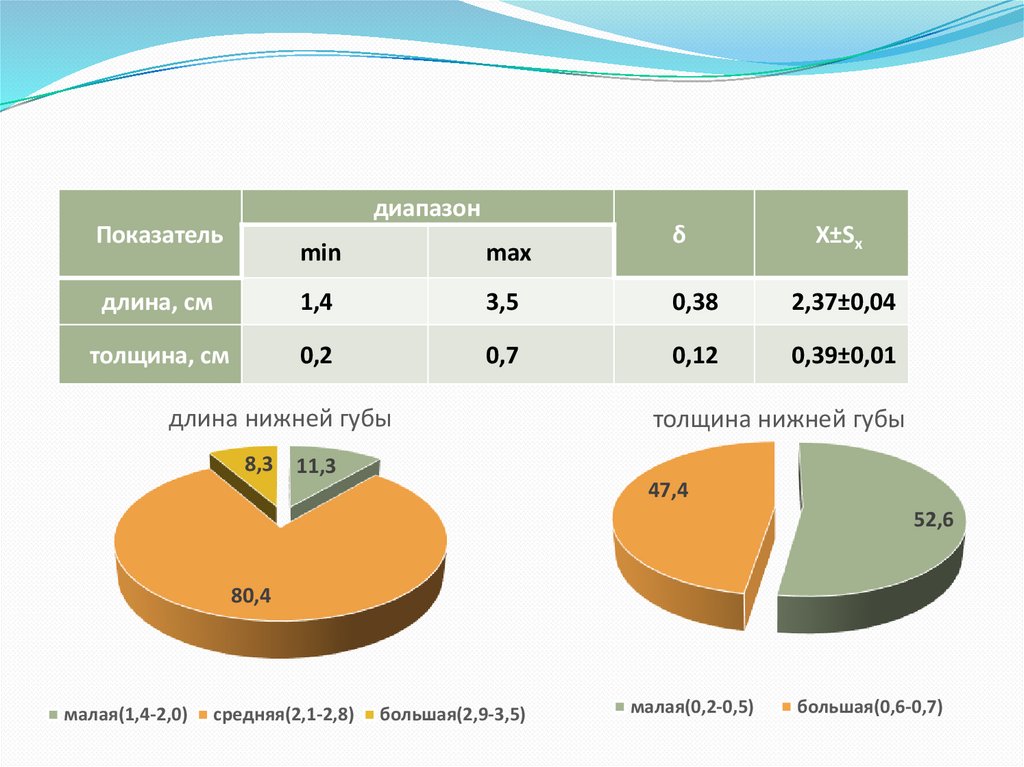
диапазонПоказатель
δ
Х±Sx
3,5
0,38
2,37±0,04
0,7
0,12
0,39±0,01
min
max
длина, см
1,4
толщина, см
0,2
длина нижней губы
толщина нижней губы
8,3 11,3
47,4
52,6
80,4
малая(1,4-2,0)
средняя(2,1-2,8)
большая(2,9-3,5)
малая(0,2-0,5)
большая(0,6-0,7)

































 medicine
medicine








