Similar presentations:
Инфаркт миокарда
1. ИНФАРКТ МИОКАРДА
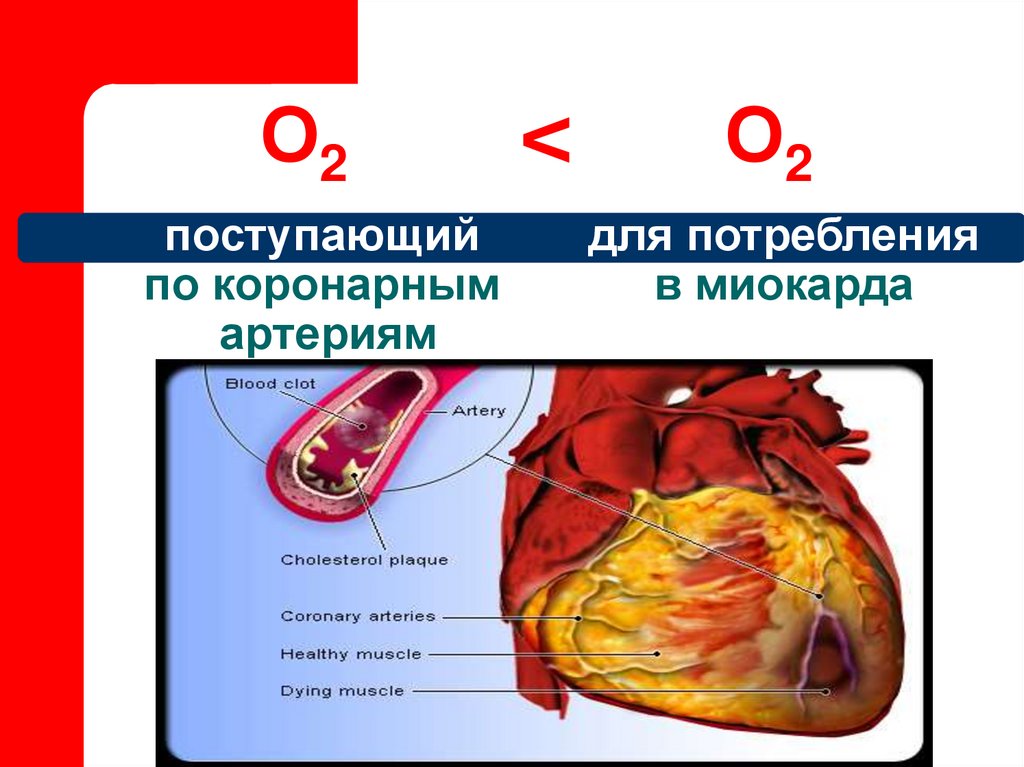
2. Острая форма ИБС
представляющая ишемическийнекроз сердечной мышцы,
возникающий вследствие
острого несоответствия между
потреблением миокарда в
кислороде и доставке по
коронарным артериям
3.
4. поступающий по коронарным артериям
О2поступающий
по коронарным
артериям
<
О2
для потребления
в миокарда
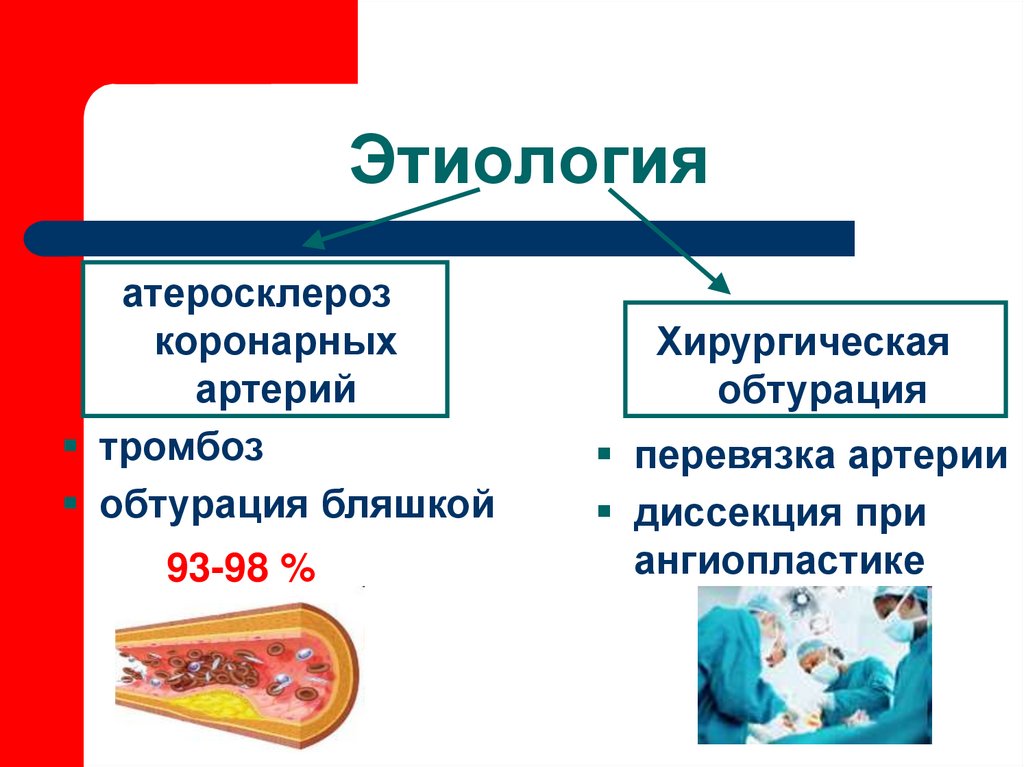
5. Этиология
атеросклерозкоронарных
артерий
тромбоз
обтурация бляшкой
93-98 %
Хирургическая
обтурация
перевязка артерии
диссекция при
ангиопластике
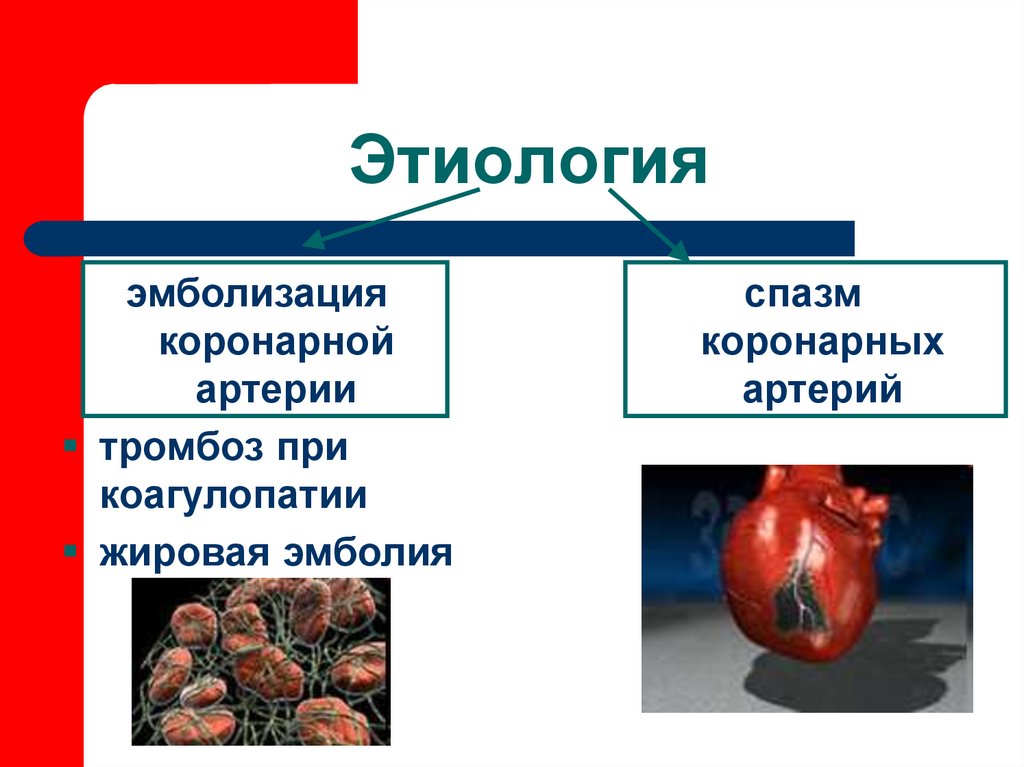
6. Этиология
эмболизациякоронарной
артерии
тромбоз при
коагулопатии
жировая эмболия
спазм
коронарных
артерий
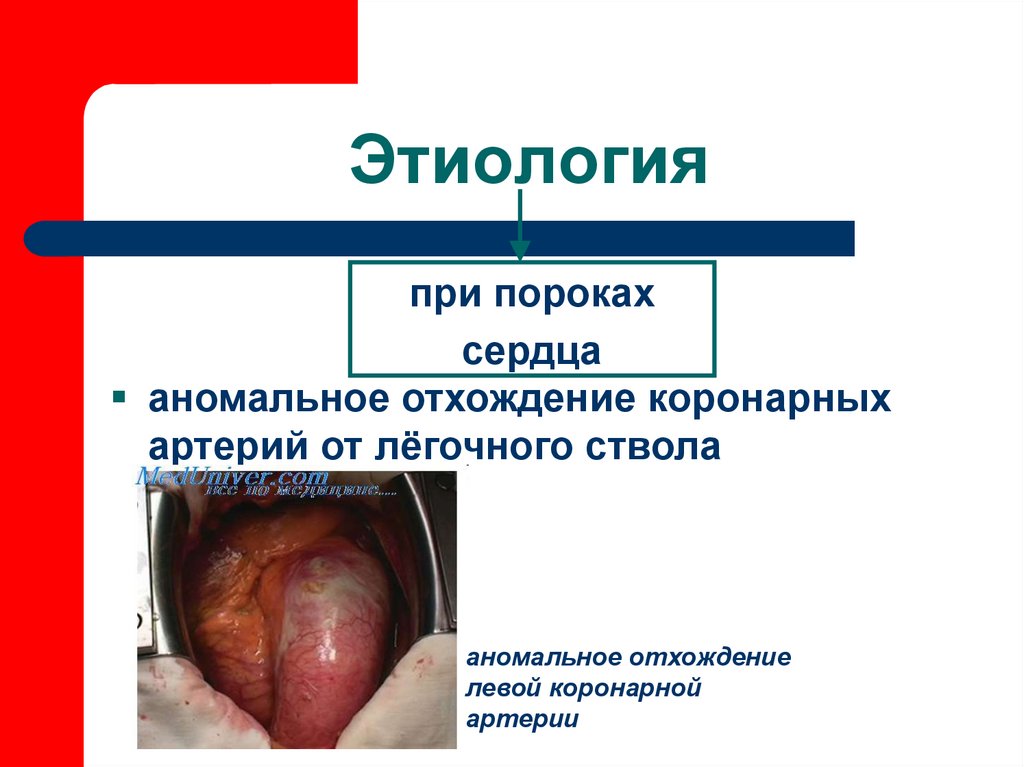
7. Этиология
при порокахсердца
аномальное отхождение коронарных
артерий от лёгочного ствола
аномальное отхождение
левой коронарной
артерии
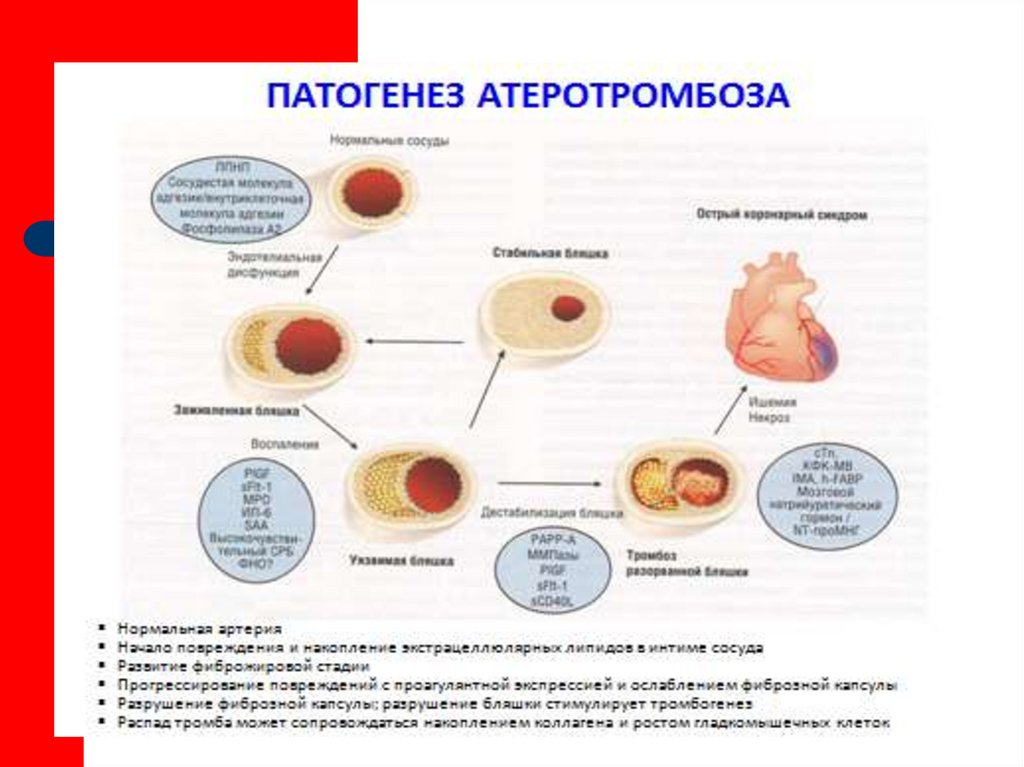
8. Патогенез
острая окклюзия коронарной артерии/или др. причинаишемия участка миокарда
некробиоз участка миокарда
30 мин
–
некроз участка миокарда
2ч
через 1-2 нед.
замещение участка некроза соединит. тканью
через 1-2 мес.
постинфарктный кардиосклероз (ПИКС)
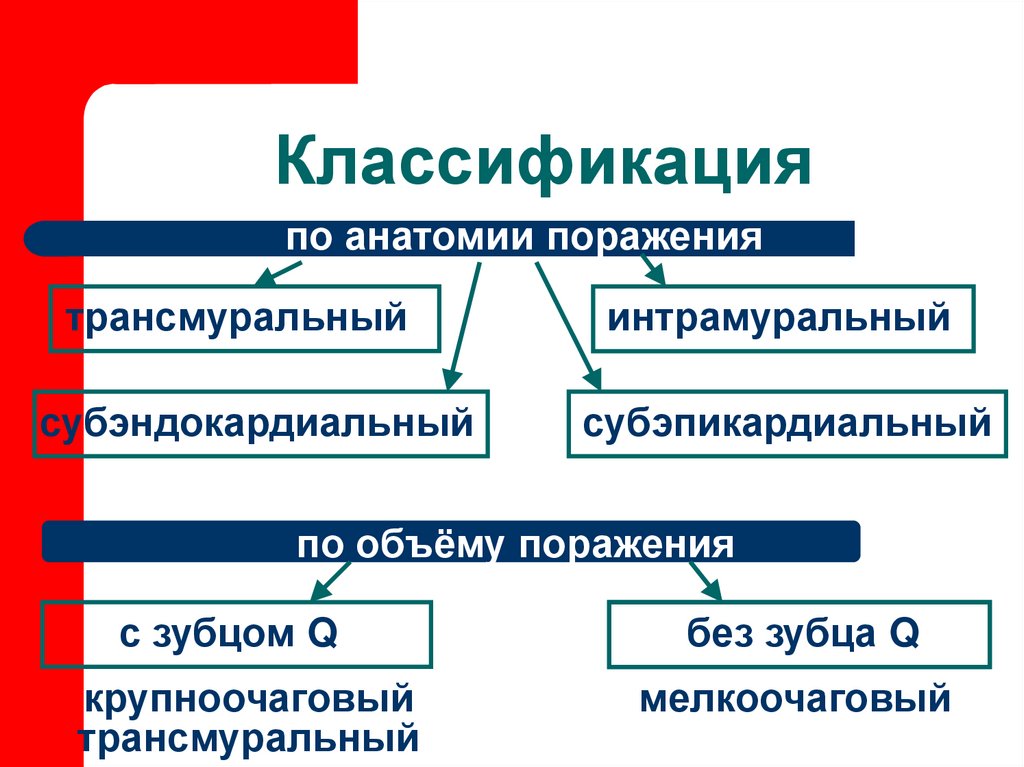
9. Классификация
по периодамострейший
от начала ишемии до развития
некроза кардиомиоцитов
(30-40 мин до 2 ч)
острый
формирование зоны некроза и
миомаляции (до 10 дней)
подострый
завершение начальных
процессов организации
рубцовой стадии (до 4 нед от
начала заболевания)
постинфарктный
Окончание формирования и
уплотнения рубца на месте
некроза (3-6 мес)
10. Классификация
по анатомии поражениятрансмуральный
интрамуральный
субэндокардиальный
субэпикардиальный
по объёму поражения
с зубцом Q
без зубца Q
крупноочаговый
трансмуральный
мелкоочаговый
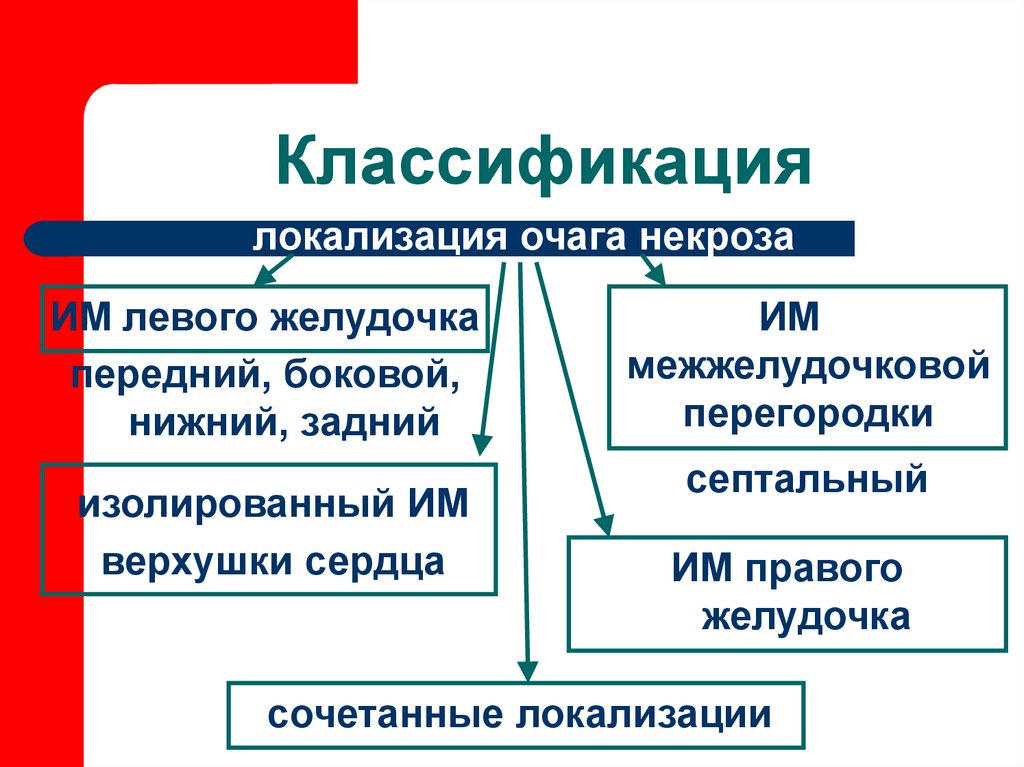
11. Классификация
локализация очага некрозаИМ левого желудочка
передний, боковой,
нижний, задний
изолированный ИМ
верхушки сердца
ИМ
межжелудочковой
перегородки
септальный
ИМ правого
желудочка
сочетанные локализации
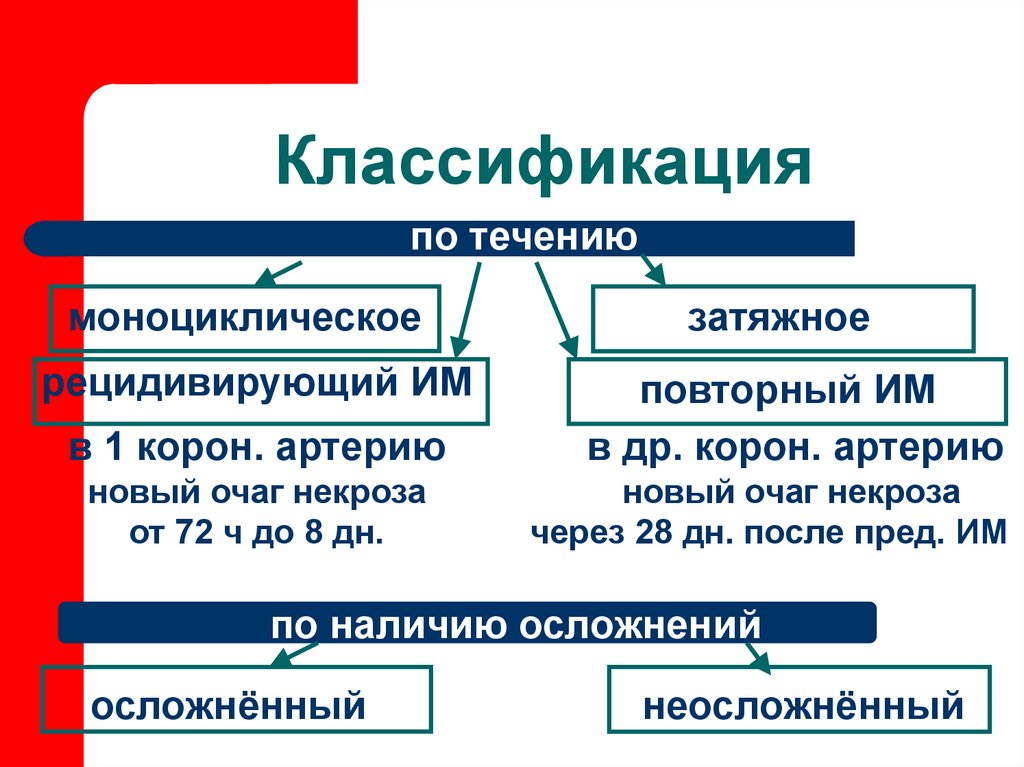
12. Классификация
по течениюмоноциклическое
затяжное
рецидивирующий ИМ
повторный ИМ
в др. корон. артерию
в 1 корон. артерию
новый очаг некроза
новый очаг некроза
от 72 ч до по
8 дн.
через 28 дн. после пред. ИМ
объёму поражения
по наличию осложнений
осложнённый
неосложнённый
13. Клиника
для типичного инфарктаИнтенсивная боль за грудиной;
Чувство страха;
Болевой синдром > 20 минут (нитраты не
эффективны);
Может быть одышка, непродуктивный
кашель, т.к. развивается сердечная
недостаточность;
Аритмии: экстрасистолия, фибрилляция
предсердий;
Внезапная остановка сердца.
14. Атипичные формы ИМ
Абдоминальная форма;Астматическая форма;
Атипичный болевой
синдром;
Малосимптомный («немой»
ИМ) 10%;
Церебральная форма.
15. АСТМАТИЧЕСКИЙ ВАРИАНТ
Астматический вариант ИМ начинается сприступа сердечной астмы, либо отека легкого.
Астматический вариант наблюдается у 10 - 20%
больных инфарктом миокарда, чаще он
встречается в пожилом возрасте, при обширном
повторном инфаркте миокарда, а также при
развитии инфаркта сосочковых мышц.
Ведущая жалоба больного – приступ одышки,
удушья, нехватки воздуха.
16. АБДОМИНАЛЬНЫЙ (ГАСТРАЛГИЧЕСКИЙ) ВАРИАНТ
Для этого варианта развития инфаркта миокардахарактерно сочетание болей в верхних отделах живота с
диспепсическими расстройствами, парезом желудочнокишечного тракта с резким вздутием живота.
Боли могут иррадиировать в лопатки, межлопаточное
пространство, передние отделы грудной клетки.
Абдоминальный вариант имеет место у
0,8 – 2 %
больных инфарктом миокарда и чаще всего возникает у
больных с задне -диафрагмальным инфарктом
миокарда.
17. АРИТМИЧЕСКИЙ ВАРИАНТ
В клинической картине не просто наличествуют, но обязательнопревалируют нарушения сердечного ритма и обусловленные ими
симптомы.
Наиболее часто аритмический вариант протекает в виде
пароксизмов желудочковой или наджелудочковой тахикардии,
мерцательной тахикардии, атриовентрикулярной блокады
высокой степени с выраженной желудочковой брадисистолией.
Аритмическому варианту может сопутствовать выраженная
артериальная гипотония, вплоть до аритмического варианта
кардиогенного шока или острая застойная сердечная
недостаточность. Боли при этом могут отсутствовать.
18. ЦЕРЕБРОВАСКУЛЯРНЫЙ ВАРИАНТ
К этому варианту относятся случаи возникновения инфарктамиокарда с преобладающими симптомами нарушения (обычно
динамического) мозгового кровообращения. Чаще всего речь
идет об обмороке, головокружении, тошноте, рвоте (центрального
генеза), а также и очаговой неврологической симтоматике.
Цереброваскулярный вариант инфаркта миокарда диагностируют
у 0,8% – 1,3% больных инфарктом миокарда.
Боли в грудной клетке у таких больных слабо выражены или
даже полностью отсутствуют.
19. БЕССИМПТОМНЫЙ ИНФАРКТ МИОКАРДА
Относительно небольшая интенсивность болей (а иногдасерия обычных для больного, но частых приступов
стенокардии), кратковременный пароксизм одышки,
другие нетяжелые и непродолжительные симптомы
нередко не запоминаются больным, и
электрокардиографические признаки перенесенного
инфаркта миокарда обнаруживают случайно.
Бессимптомный вариант ИМ диагностируется у 0,9%
больных, госпитализированных по поводу инфаркта
миокарда.
20. Диагностика
ранняяАнализ крови на биомаркеры некроза
кардиомиоцитов;
Электрокардиография;
Эхо КГ;
Клиническая картина.
отсроченная
Коронарография;
Сцинтиграфия миокарда;
патологоанатомическое исследование
21. Диагностика
ЭКГ по периодамострейший
увеличение амплитуды
положительного з. P и начало
подъёма с. ST выше изолинии
острый
Патологический Q: > 0,03 сек, > ¼
амплитуды з. R в этом же
отведении, подъём с. ST
подострый
Снижение с. ST на изолинию,
формирование
отрицательного з. T
постинфарктный
рубцовый
Патологический Q (при Qинфарктах), изменённый з. T
(сглаженный/ отрицательный/
двухфазный)
!
22. Диагностика
ЭКГ по периодам23. ПОДОСТРАЯ СТАДИЯ ИНФАРКТА МИОКАРДА
характеризуется стабилизацией размеровзоны некроза и исчезновением зоны
ишемического повреждения сердечной
мышцы
Зона некроза представлена зубцом Q или
комплексом QS , и зона ишемии,
проявляется отрицательным коронарным
зубцом Т, который может стать сглаженным
или даже положительным
24. РУБЦОВАЯ СТАДИЯ ИНФАРКТА МИОКАРДА
Сохраняется патологический зубец Q иликомплекс QS
Сегмент S-Т расположен обычно на
изолинии
Зубец Т может становиться менее
отрицательным, сглаженным или даже
положительным
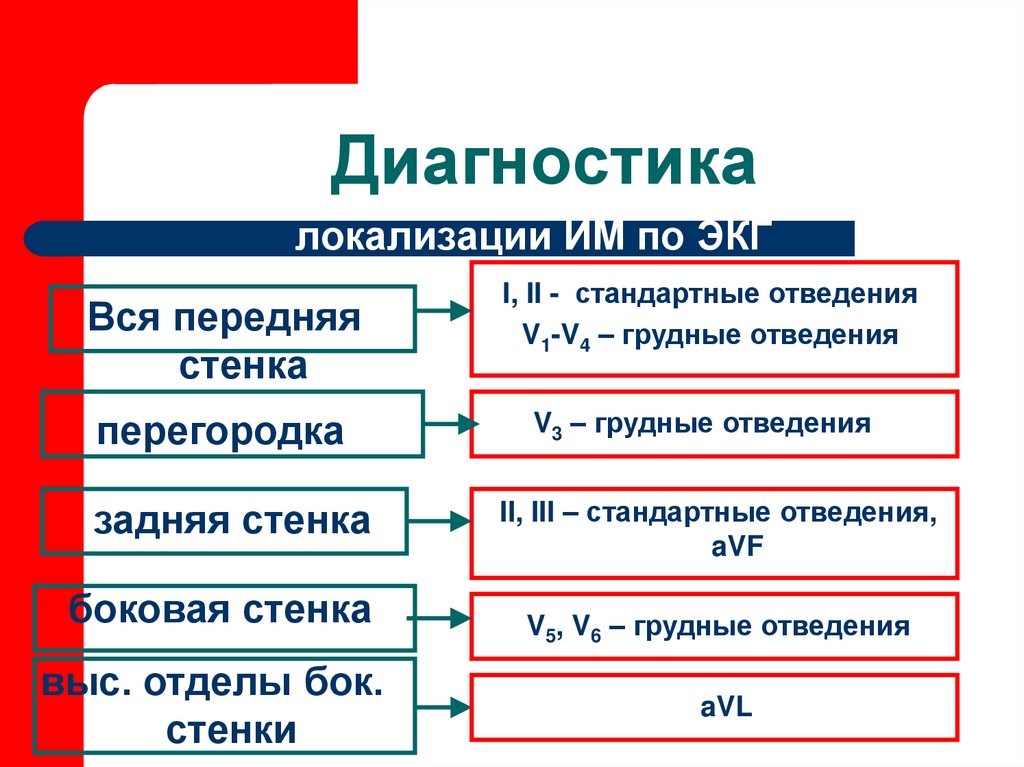
25. Диагностика
локализации ИМ по ЭКГВся передняя
стенка
I, II - стандартные отведения
V1-V4 – грудные отведения
перегородка
V3 – грудные отведения
задняя стенка
II, III – стандартные отведения,
aVF
боковая стенка
выс. отделы бок.
стенки
V5, V6 – грудные отведения
aVL
26. Диагностика
биомаркеры некроза кардиомиоцитовтропонин Т
через 3-4 часа (N: 0-0,1 нг/л)
тропонин I
через 4-6 часов (N: 0-0,5 нг/л)
MB фракция КФК
0-24 ME/л или менее 6% от общей
КФК (N: 10-195 МЕ/л)
ЛДГ 1
через 8-10 часов
АСТ
возрастает в 4-20 раз через 6-8
часов
27. МАРКЕРЫ НЕКРОЗА МИОКАРДА
Маркеры некроза миокардаповрежденных кардиомиоцитов КФК, тропонинов,
Более, чем 25% больных, у которых ИМ был
подтвержден на аутопсии, не имели изменений на ЭКГ
Золотым стандартом диагностики ИМ сегодня считается
тропонина Т или тропонина I
Некроз кардиомиоцитов сопровождается выходом из
них АсАТ, ЛДГ и повышением их активности в сыворотке
крови. Именно эти макромолекулы называют сегодня
маркерами некроза миокарда
28. ЛАБОРАТОРНАЯ ДИАГНОСТИКА ИНФАРКТА МИОКАРДА
Тропонины – регуляторные белки мышечных сокращенийПовышенные уровни тропонинов Т и I у больных с ОКС без элевации
сегмента ST и с нормальными уровнями КК свидетельствуют о некрозе
клеток миокарда
Диагностические критерии
При типичном инфаркте миокарда диагноз с очевидностью вытекает из
данных анамнеза, подтверждаемых первоначальной электрокардиографической картиной и ее динамикой, а также изменениями активности
ферментов в крови
29. КОРОНАРНАЯ АНГИОГРАФИЯ
Коронарная ангиография (рис . 7,7а,7б)выполняется под местным обезболиванием,
является достаточно безопасной и
малотравматичной процедурой, а ее
диагностическая ценность при ИБС высока
рентгеновского снимка при заболеваниях
Через прокол артерии (рис. 7) в верхней части
бедра или на руке к коронарным артериям (рис. 7а)
подводится специальный катетер (рис. 7б), в
сосуды сердца вводится рентгеноконтрастное
вещество, и выполняются рентгеновские снимки
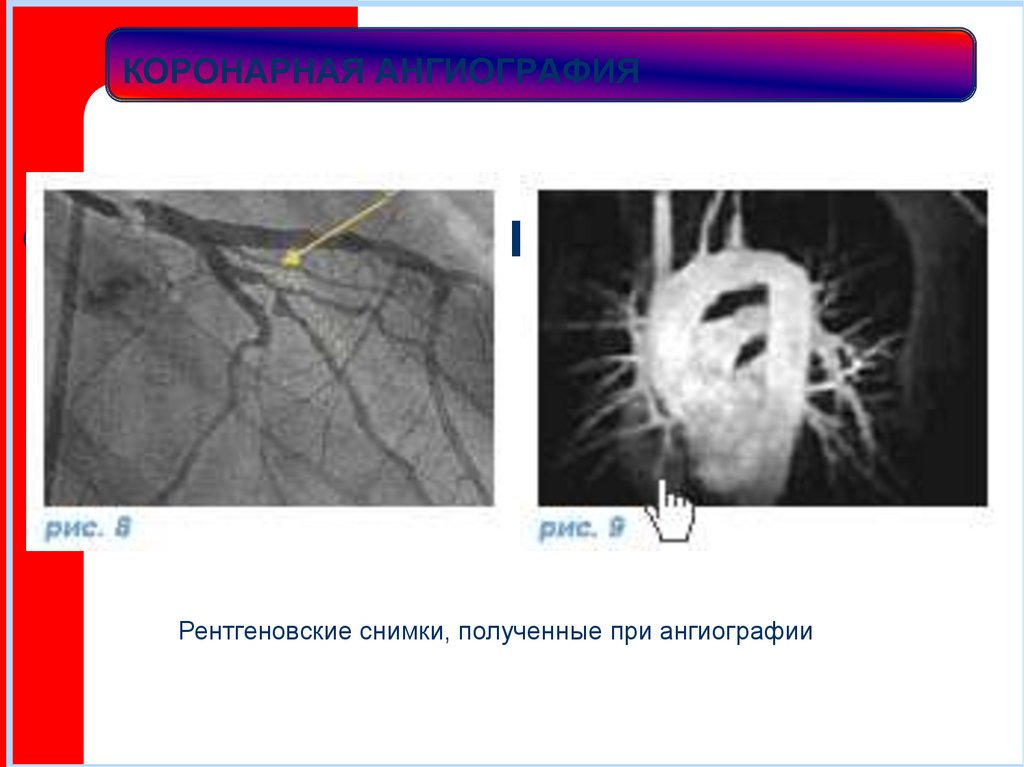
(рис. 8-9).
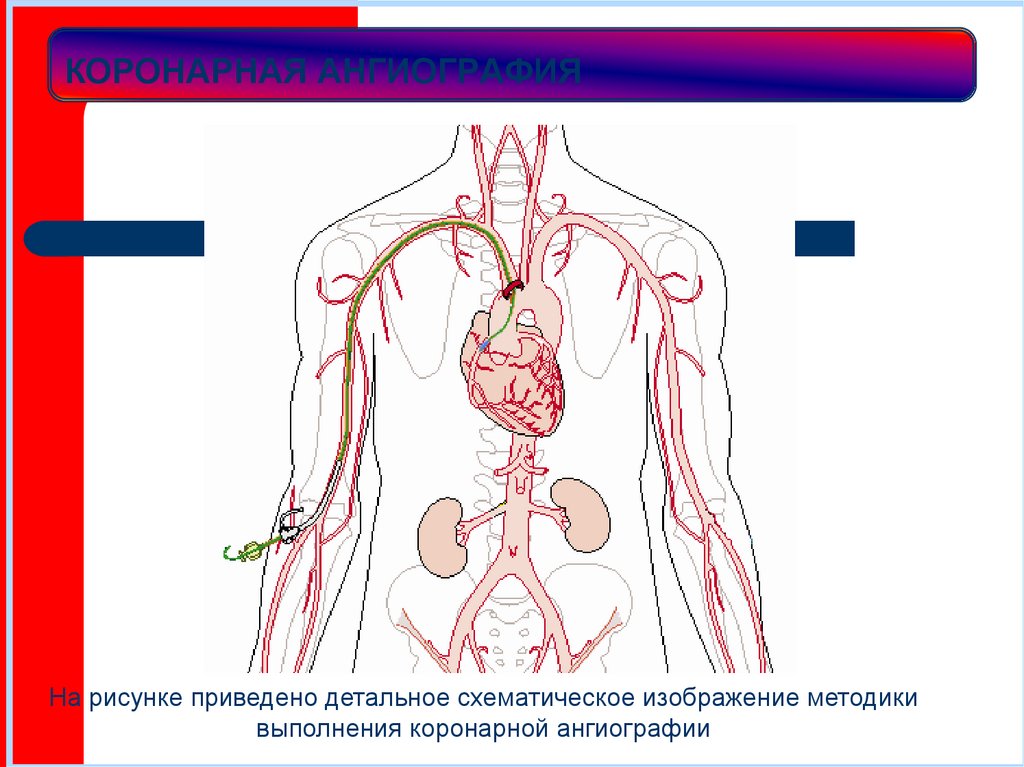
30. КОРОНАРНАЯ АНГИОГРАФИЯ
На рисунке приведено детальное схематическое изображение методикивыполнения коронарной ангиографии
31. КОРОНАРНАЯ АНГИОГРАФИЯ
Рентгеновские снимки, полученные при ангиографии32. КОРОНАРНАЯ АНГИОГРАФИЯ
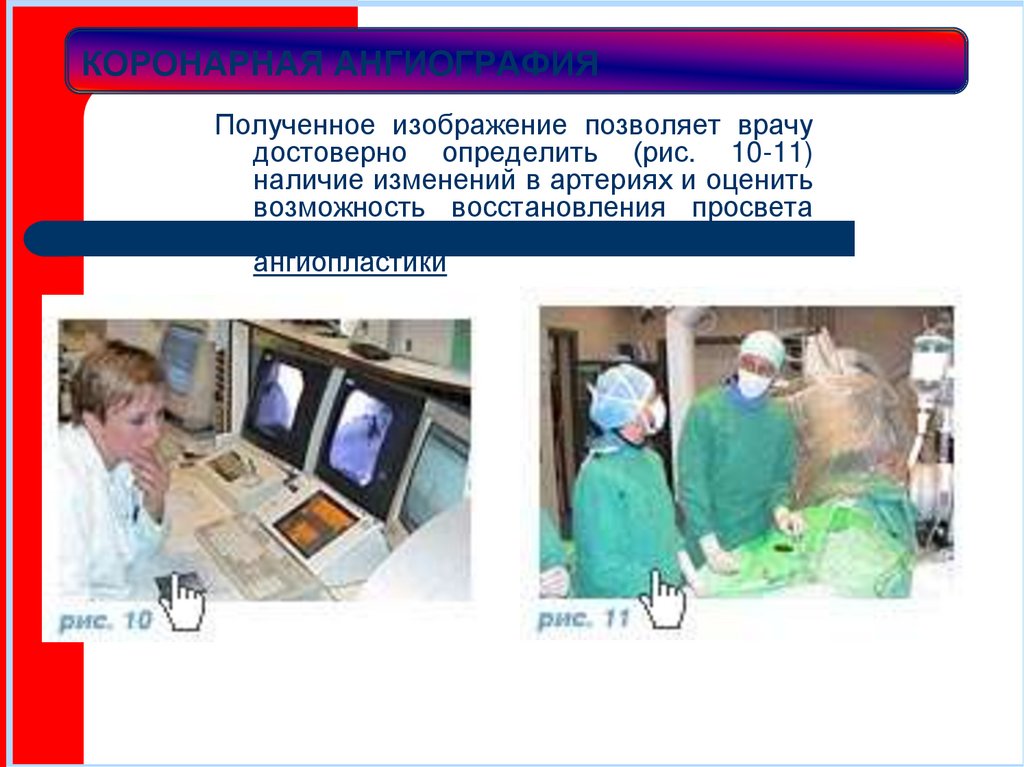
Полученное изображение позволяет врачудостоверно определить (рис. 10-11)
наличие изменений в артериях и оценить
возможность восстановления просвета
сосудов
с
помощью
коронарной
ангиопластики
33. ДИАГНОСТИКА ИНФАРКТА МИОКАРДА
Визуализация миокардаС помощью радионуклидных методов можно
Радионуклеиные методы позволяют определить,
соответствуют ли анатомические нарушения,
определяемые при ангиографии, функциональным
нарушениям перфузии миокарда;
определить локализацию некротических изменений
миокарда и в определённой мере дать количественную
оценку величины некроза;
зарегистрировать вентрикулограмму по изображению
внутрижелудочковой емкости крови неинвазивным
способом.
Радиоизотопная визуализация - дорогостоящий метод,
требующий значительного времени и связанный с
облучением
34. ДИАГНОСТИКА ИНФАРКТА МИОКАРДА
Эхокардиографияострого ИМ заключается главным образо
Значение ЭХОкардиографии в выявлении ОИМ
заключается в выявлении локальных
нарушений подвижности (сократимости)
ишемизированных участков миокарда со
снижением сегментарной сократимости,
причем степень этих изменений напрямую
засисит от тяжести поражения миокарда.
Эхокардиография помогает выявлять зоны с
подозрением на рубец, т. е. может помочь и
интерпретации данных ЭКГ, например, при
наличии зубца Q
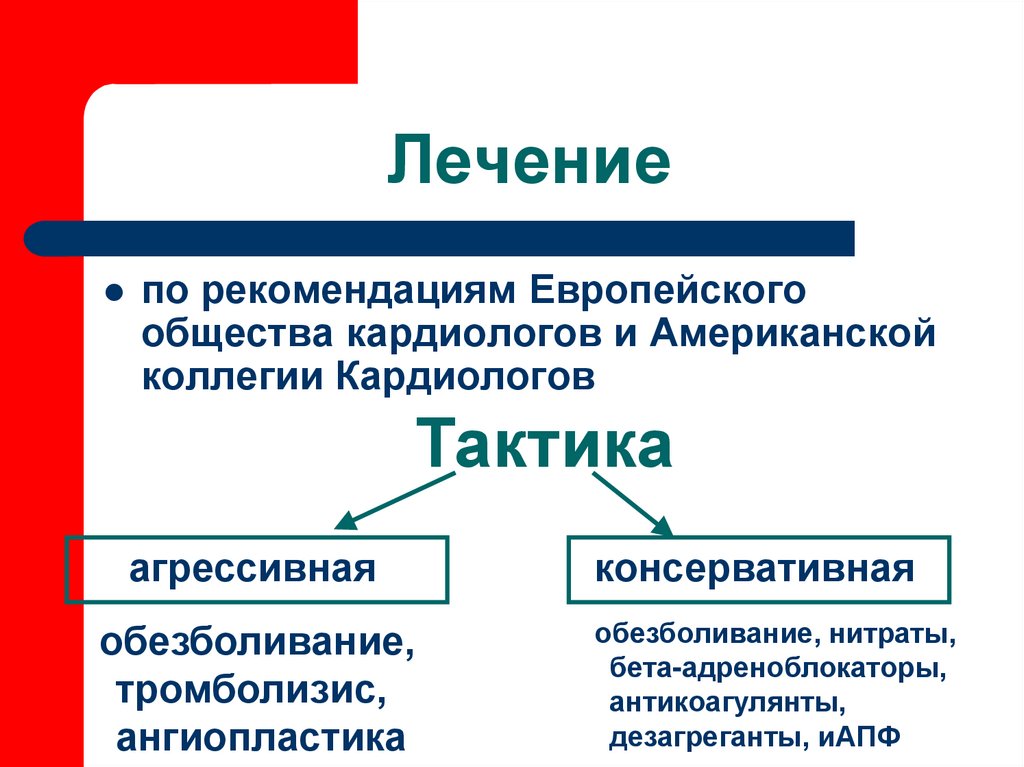
35. Лечение
по рекомендациям Европейскогообщества кардиологов и Американской
коллегии Кардиологов
Тактика
агрессивная
обезболивание,
тромболизис,
ангиопластика
консервативная
обезболивание, нитраты,
бета-адреноблокаторы,
антикоагулянты,
дезагреганты, иАПФ
36. Лечение
догоспитальный этапКНАМ
Кислород
Нитроглицерин
Аспирин
Морфин
САД < 50 мм рт ст и ЧСС от 50 до 100 уд
в мин, то нитроглицерин под язык нельзя
37.
Первичные терапевтические мероприятиядолжны начинаться при первом контакте с пациентом и
продолжаться на всех последующих этапах (ESC, 2011)
Кислород
Нитраты
Подача 4-8 л/мин, если насыщение кислородом <90%
Под язык или в/венно (осторожность при САД <90мм рт.ст.) (I C)
Аспирин
Начальная доза 150 - 300 мг в таблетках, не покрытых кислотоустойчивой оболочкой,
далее 75 - 100 мг/сут (допустимо в/в введение) (I А)
Клопидогрел
или
Тикагрелор
Нагрузочная доза 300 мг (возраст 75 лет - 75мг!) (I А)
или 600 мг при ЧКВ для более быстрого начала действия (I В)
В нагрузочной дозе 180 мг (I В) (в зависимости от наличия того или иного препарата)
Антикоагулянты
Выбор между различными вариантами зависит от стратегии:
Фондапаринукс натрия п/к в дозе 2,5 мг/сут (I А)
Эноксапарин натрия п/к в дозе 1 мг/кг 2 раза в сут, ( 75 лет – 0,75мг/кг) (I В)
Нефракционированный гепарин в/в в виде болюса 60-70 МЕ/кг (максимум 5000
МЕ), с последующей инфузией 12 - 15 МЕ/кг в час (максимум 1000 МЕ/ч) с
титрованием до АЧТВ 1,5 - 2,5 контрольного времени (I C)
Бивалирудин болюсно в дозе 0,1 мг/кг с послед. дозой 0,25 мг/кг в час (I В)
Морфин
3 - 5 мг в/в или п/к от выраженности болевых ощущений
Метопролол
тартарат
При тахикардии или гипертензии (без симптомов СН) в/в 5 мг
2-3 раза с интервалом 2 мин до общей дозы 15 мг, под контролем АД и ЧСС ( II а С)
Через 15 мин назначить внутрь 50 мг метопролола тартарата каждые 6 ч
на протяжении 48 ч.
Атропин
В дозе 0,5 - 1 мг в/в в случае, если имеется брадикардия
38. Лечение
методы обезболиванияОпиоидные анальгетики:
Промедол 2% 1,0-2,0;
Морфин 1-4 мг каждые 5-10 мин (раствор
внутривенно струйно);
Фентанил 0,005% - 2,0 на 20 мл физраствора
внутривенно по 5-10 мл медленно;
Нейролептанальгезия: Дроперидрол 2,5-10 мг +
Фентанил 0,05-0,1 мг
+ транквилизатор Диазепам внутривенно 2,5-10
мг
39. Лечение
восстановление коронарного кровотокаболь и наличие смещений ST вверх от изолинии
экстренная терапия
тромболитическая терапия;
коронарная ангиопластика;
стентирование;
антикоагулянты.
40.
Показания к тромболитическойтерапии
развивающийся инфаркт миокарда
с подъемом сегмента ST свыше 0,1 mV
не менее, чем в двух отведениях,
свежая (хотя бы предположительно)
блокада левой ножки пучка Гиса
давностью от начала приступа не
более 12ч.,
41.
Противопоказания к тромболитической терапии.Абсолютные противопоказания
тяжелая травма,
хирургическое вмешательство или травма головы в предшествующие 3 мес.,
желудочно-кишечное кровотечение в предшествующий месяц,
инсульт,
склонность к кровотечениям и расслаивающую аневризму аорты.
Относительные противопоказания
преходящее нарушение мозгового кровообращения в
предшествующие 6 мес,
лечение непрямыми антикоагулянтами,
беременность,
пункция сосудов, не поддающихся прижатию,
травматичная реанимация,
рефрактерная гипертензия (систолическое АД более 180 мм
рт.ст.) и недавнее лечение сетчатки лазером.
42. Фибринолитическая терапия у пациентов с ПST
1.Проводится в первые 12 часов, приотсутствии противопоказаний.
2.По возможности должна быть начата на
догоспитальном этапе.
3.Препараты:альтеплаза, стрептокиназа,
фибинолизин
43. Альтеплаза
Вводится в/в, растворяется вдистилированной воде либо
физиологическом растворе
Базисно-болюсный метод введения:
сначала 15 мг болюсом, затем 50мг в
течение 30мин, затем 35 мг в течение
часа – 1,5 часовой метод, если со
времени возникновения симптомов
прошло не более 6-ти часов.
44. Альтеплаза
3-х часовой режим дозирования, если современи возникновения симтомов прошло
от 6до 12-ти часов:
Болюсно10мг
50мг в течение первого часа
40мг в течение 2-х часов
45. Лечение
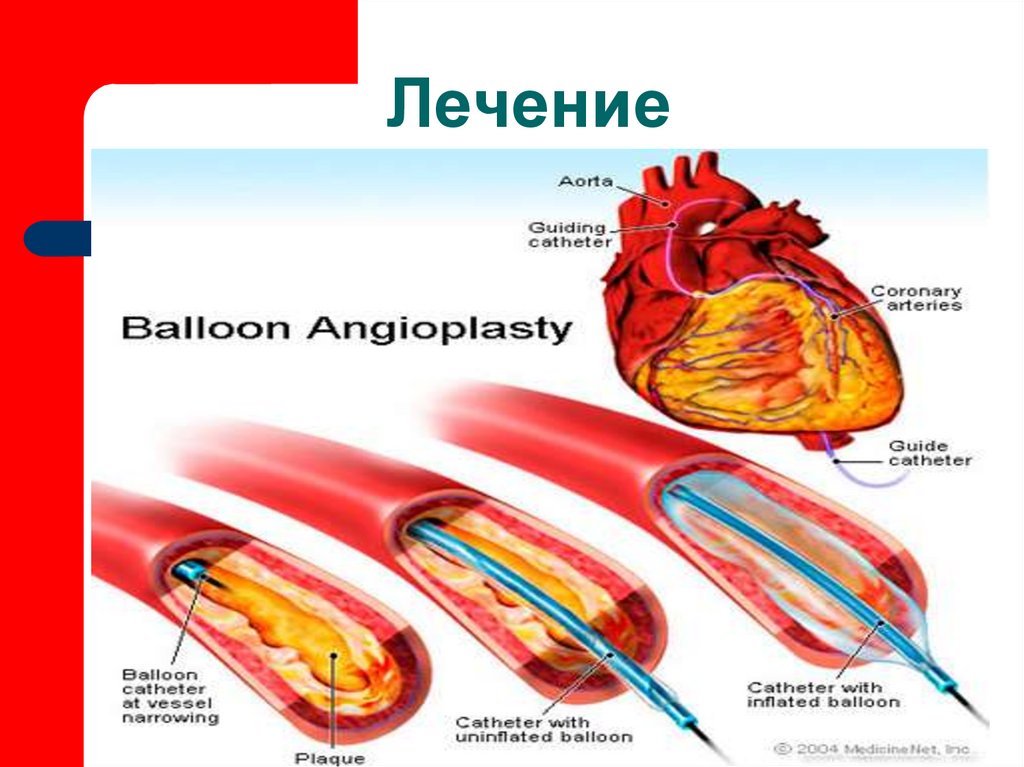
внутрисосудистые и хирургические методывосстановления коронарного кровотока
механическое восстановление просвета
сосуда с помощью раздуваемого баллона
(чрескожная чреспросветная коронарная
ангиопластика)
ангиопластика
первичная
до ТЛТ
вторичная
после ТЛТ
46. Лечение
восстановления коронарного кровотока47. КОРОНАРНАЯ АНГИОПЛАСТИКА (ЧТКА)
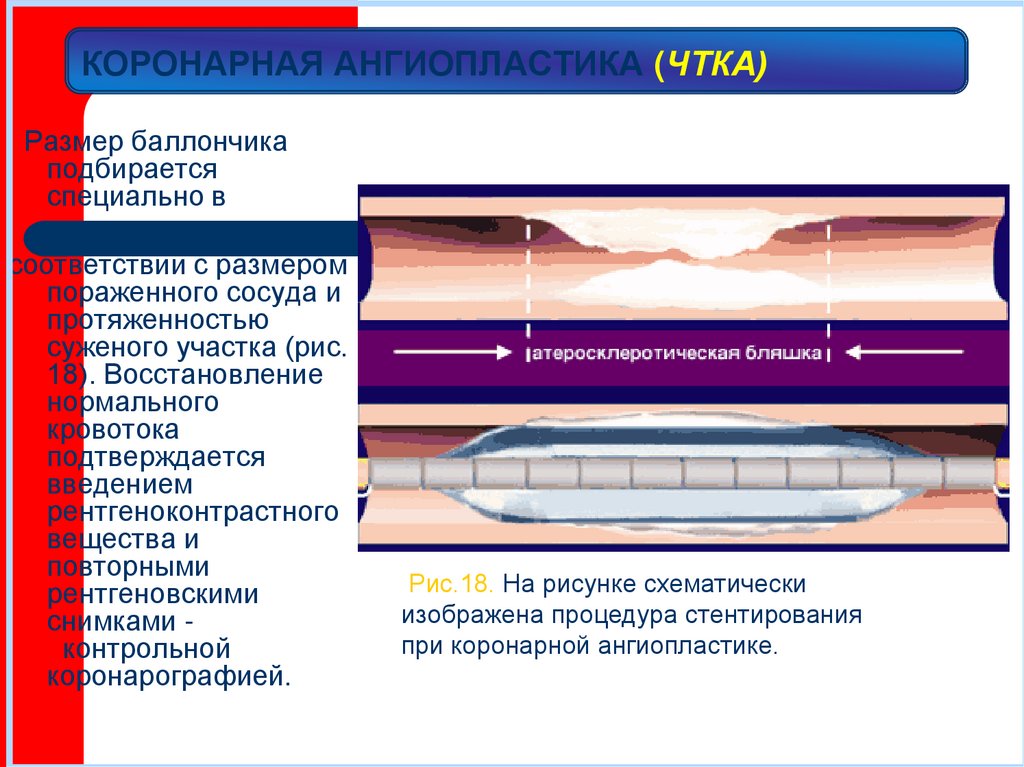
Размер баллончикаподбирается
специально в
соответствии с размером
пораженного сосуда и
протяженностью
суженого участка (рис.
18). Восстановление
нормального
кровотока
подтверждается
введением
рентгеноконтрастного
вещества и
повторными
рентгеновскими
снимками контрольной
коронарографией.
Рис.18. На рисунке схематически
изображена процедура стентирования
при коронарной ангиопластике.
48. Лечение
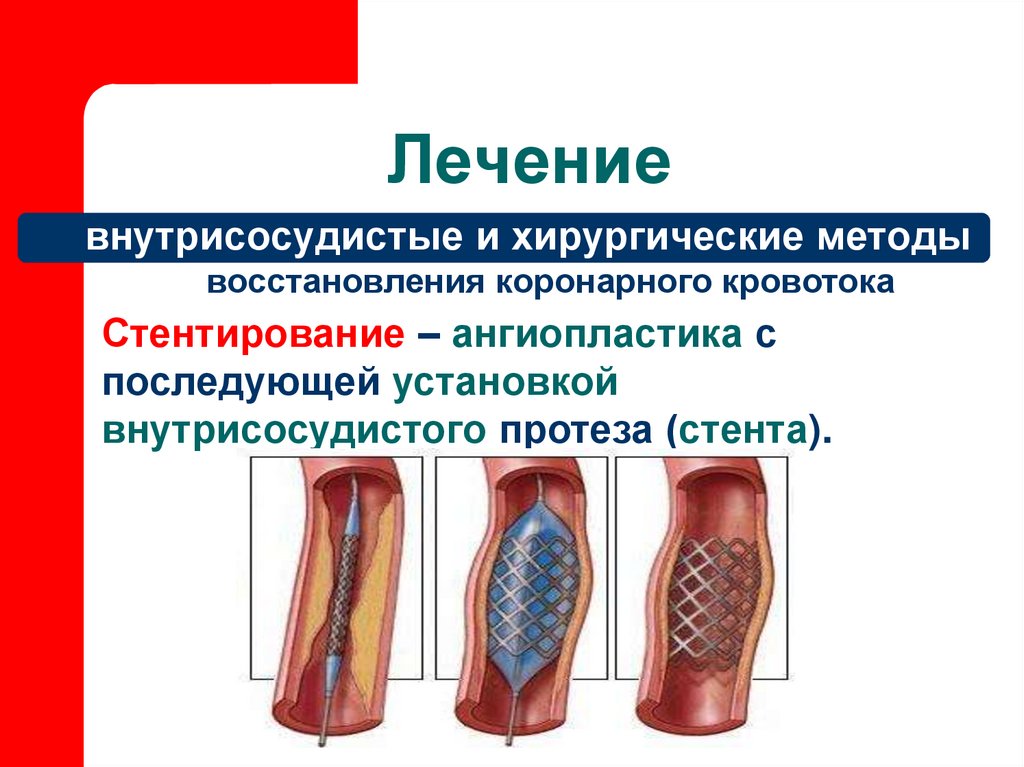
внутрисосудистые и хирургические методывосстановления коронарного кровотока
Стентирование – ангиопластика с
последующей установкой
внутрисосудистого протеза (стента).
49. КОРОНАРНАЯ АНГИОПЛАСТИКА (ЧТКА)
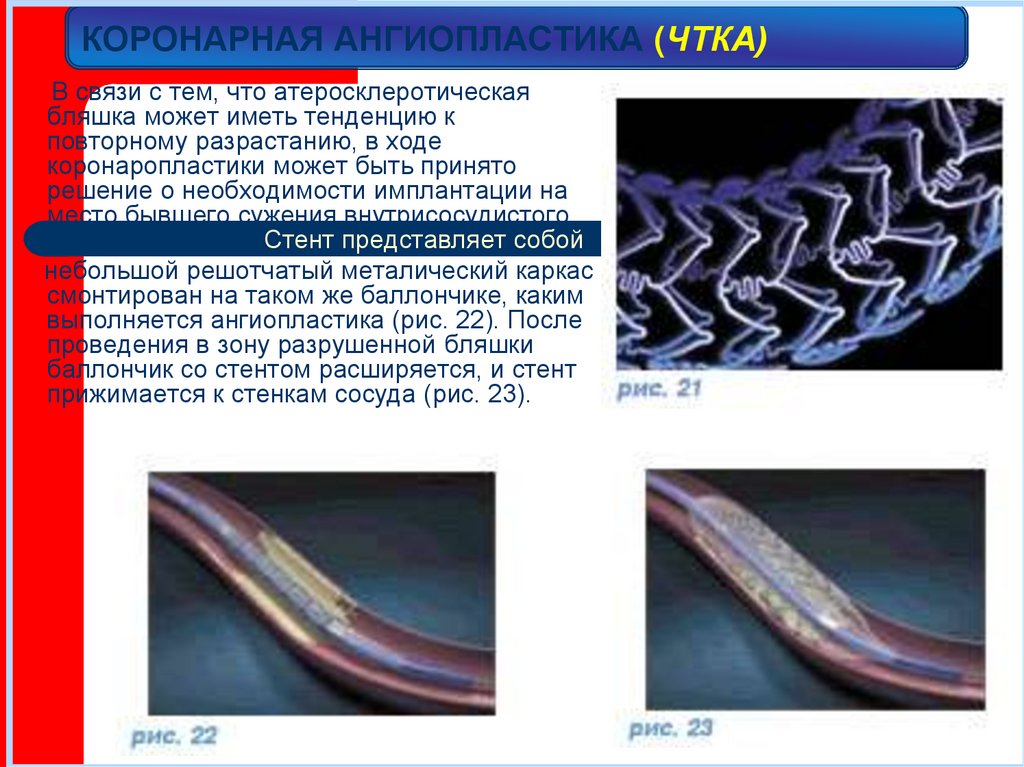
В связи с тем, что атеросклеротическаябляшка может иметь тенденцию к
повторному разрастанию, в ходе
коронаропластики может быть принято
решение о необходимости имплантации на
место бывшего сужения внутрисосудистого
протеза – стента. Стент представляет собой
небольшой решотчатый металический каркас
смонтирован на таком же баллончике, каким
выполняется ангиопластика (рис. 22). После
проведения в зону разрушенной бляшки
баллончик со стентом расширяется, и стент
прижимается к стенкам сосуда (рис. 23).
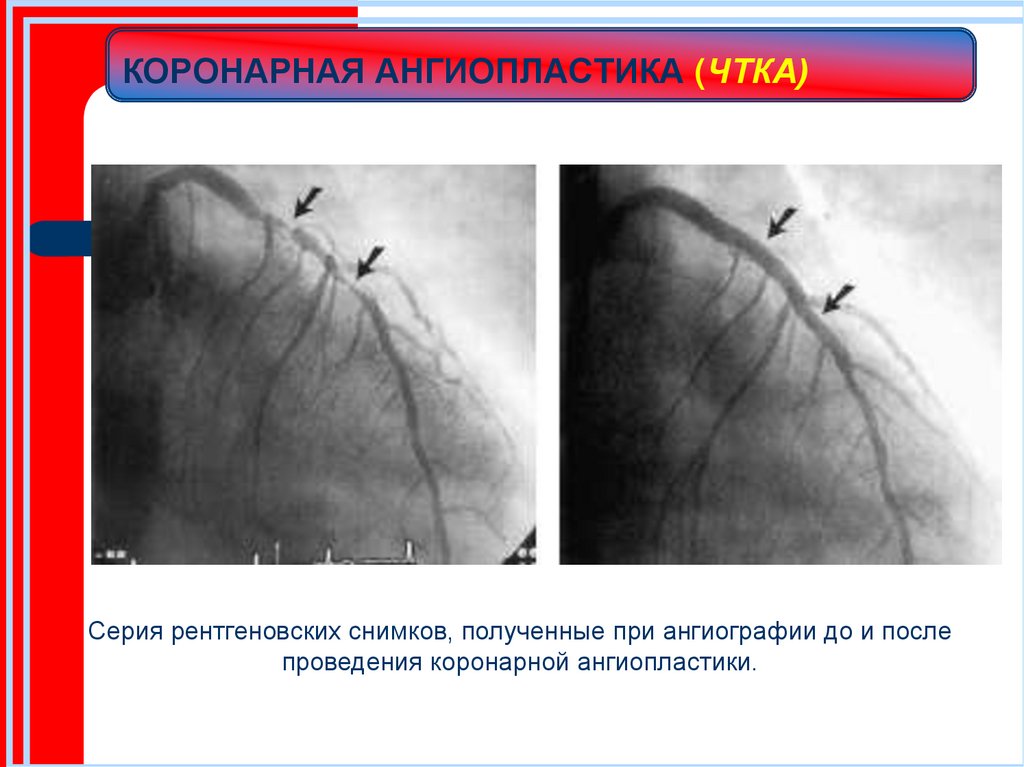
50. КОРОНАРНАЯ АНГИОПЛАСТИКА (ЧТКА)
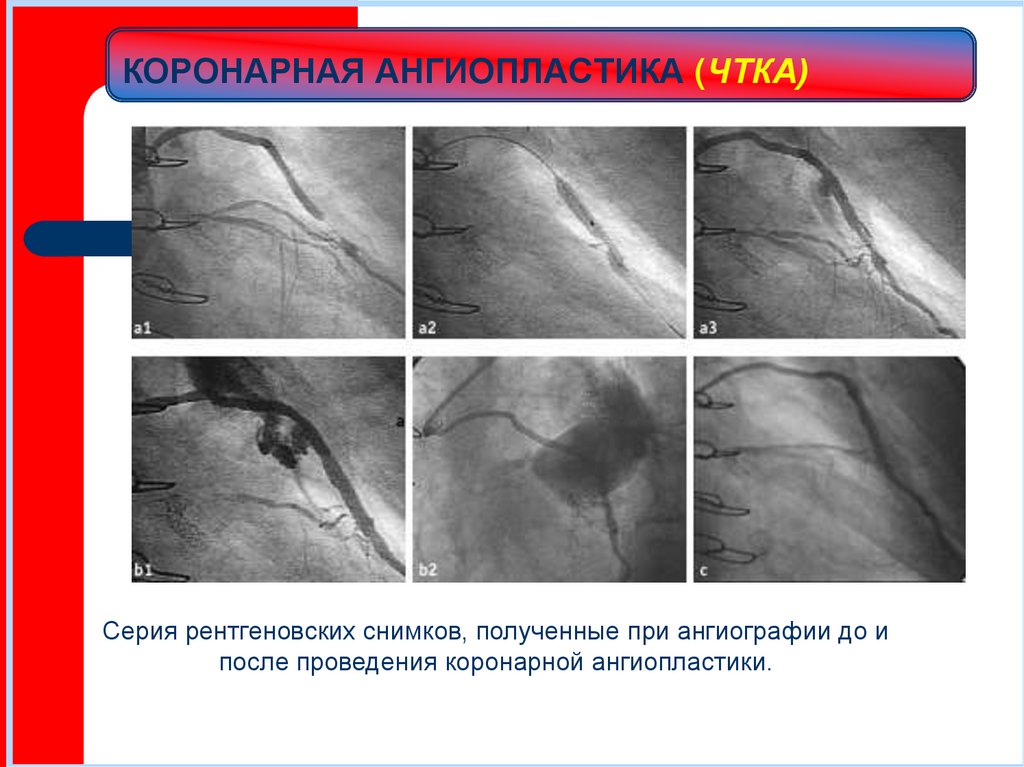
Серия рентгеновских снимков, полученные при ангиографии до ипосле проведения коронарной ангиопластики.
51. КОРОНАРНАЯ АНГИОПЛАСТИКА (ЧТКА)
Серия рентгеновских снимков, полученные при ангиографии до и послепроведения коронарной ангиопластики.
52. ЛЕЧЕНИЕ ИМ: внутрисосудистые и хирургические методы
Восстановление коронарногокровотока возможно двумя путями.
В обход суженых сосудов могут
вшиваться собственные сосуды
пациента из других анатомических
областей – так называемые шунты.
Эта операция носит название
аорто-коронарное шунтирование и
представляет собой серьезное
вмешательство на открытом
сердце с применением
искусственного кровообращения.
Производится по жизненным показаниям:
при разрыве межжелудочковой перегородки,
при тяжелой дисфункции митрального клапана,
при критическом стенозе ствола левой коронарной артерии с
продолжающимися ангинозными болями.
53. Лечение
антикоагулянтынефракционированный гепарин (НФГ) показан
всем больным, которым проводится
реваскуляризация миокарда
Начало терапии: 50-100 ЕД в час
внутривенно;
Суточная доза до 25000 ЕД;
Лечение НФГ до 2 недель;
контроль АЧТВ или время свёртывания крови
каждые 6 часов
54. Лечение
ДезагрегантыАспирин 100 мг в сутки;
Клопидогрел/ плавикс 75 мг в
сутки;
Блокаторы IIb/IIIа рецепторов
тромбоцитов: реопро/ атростоп/
цинегреглип;
Блокаторы активации
тромбоцитов: конгрелор.
55. Лечение
Нитратывнутривенное введение показано при отсутствии
гипотензии и брадикардии
В течение первых 42-48 ч с момента
возникновения ИМ у больных с СН;
Спустя первые 48 часов от начала ИМ
у больных с повторными приступами
или застоем в лёгких.
56. Лечение
Бета-адреноблокаторывсем больным в первые 12 часов с начала ИМ
Первая доза внутривенно;
Показано больным с тахиаритмиями;
С неблагоприятным прогнозом
течения ИМ;
Сохраняющиеся или повторно
возникшие приступы;
Метопролол, пропранолол, атенолол.
57. Лечение
Ингибиторы АПФбольным в первые 24 часа с большим передним
ИМ или клиническими признаками СН при
отсутствии гипотонии
Показано больным со сниженной
фракцией выброса (<40%);
Приём внутрь с малых разовых доз;
Полная рекомендуемая доза в течение
24-48 часов;
Каптоприл, лизиноприл, зофеноприл.
58. Осложнения ИМ
ранние•острая СН
поздние
•нарушение рима и
проводимости
•постинфарктный
синдром = с. Дресслера
(пневмония, плеврит,
перикардит)
•тромбоэмболические
осложнения
•тромбоэмболические
осложнения
•разрыв миокарда с
тампонадой сердца
•ХСН
•кардиогенный шок
•перикардит
•аневризма сердца
59. Пример диагноза
у больных, перенесших ИМИБС: стабильная стенокардия IIФК,
ХСН 2 ст., ПИКС по передней стенке
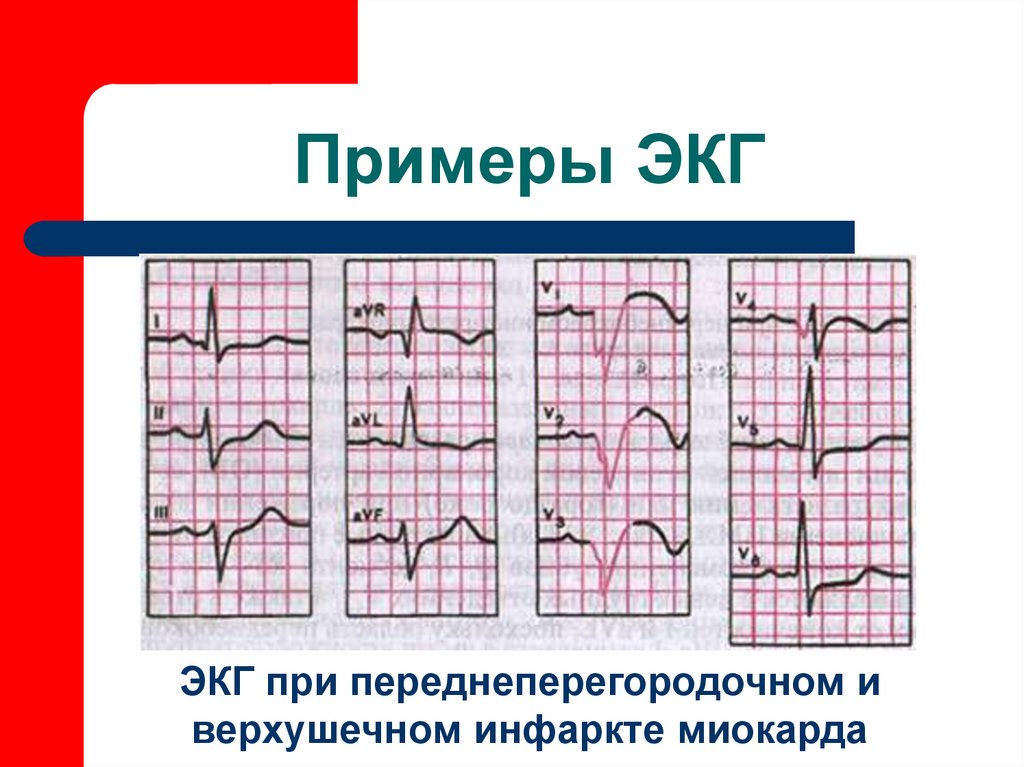
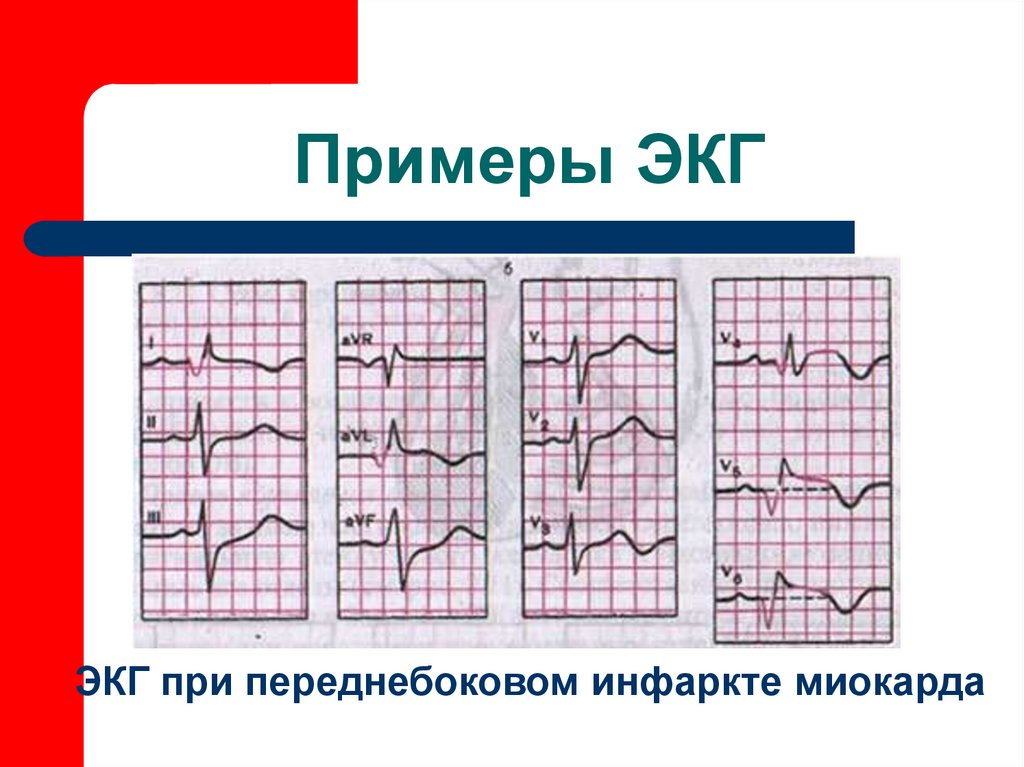
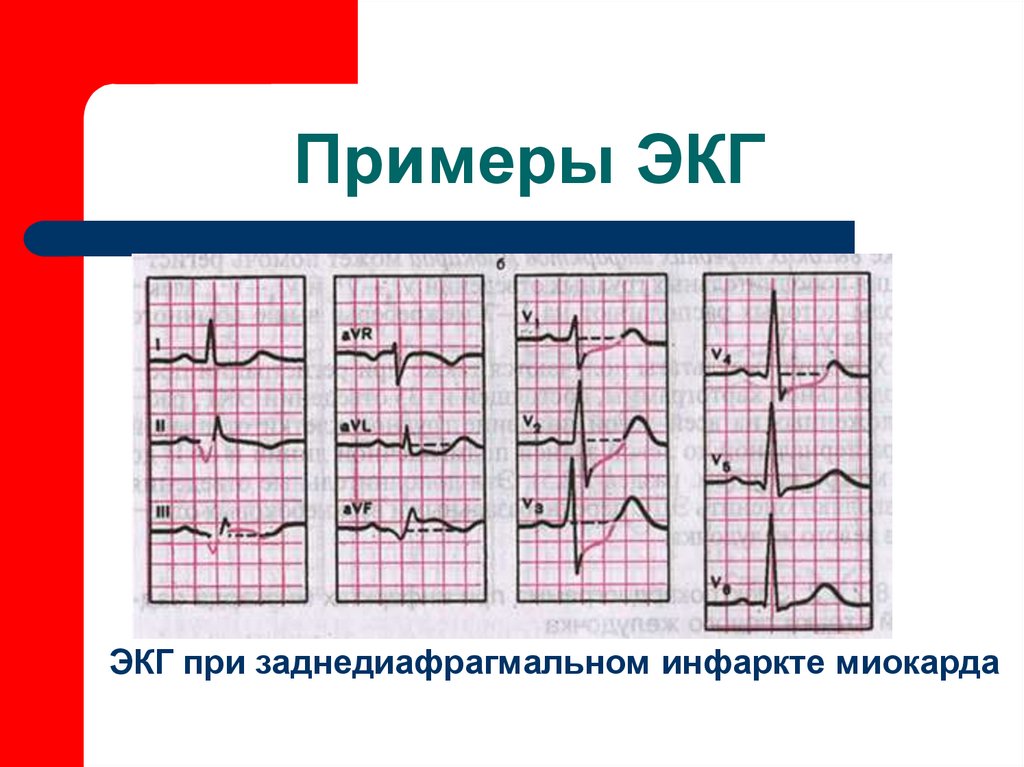
60. Примеры ЭКГ
ЭКГ при переднеперегородочном иверхушечном инфаркте миокарда









































 medicine
medicine