Similar presentations:
Bolezni_pochek
1.
Болезни почек условно можно разделить начетыре группы в зависимости от того, какая
морфологическая структура поражена в
большей степени — клубочки, канальцы,
интерстиций или кровеносные сосуды.
Некоторые структуры почек более уязвимы
для специфических форм повреждения.
Например, гломерулярные заболевания чаще
всего бывают иммунологически
обусловленными, а канальцевые (тубулярные)
и интерстициальные поражения чаще
вызываются токсическими или
инфекционными агентами.
2.
3.
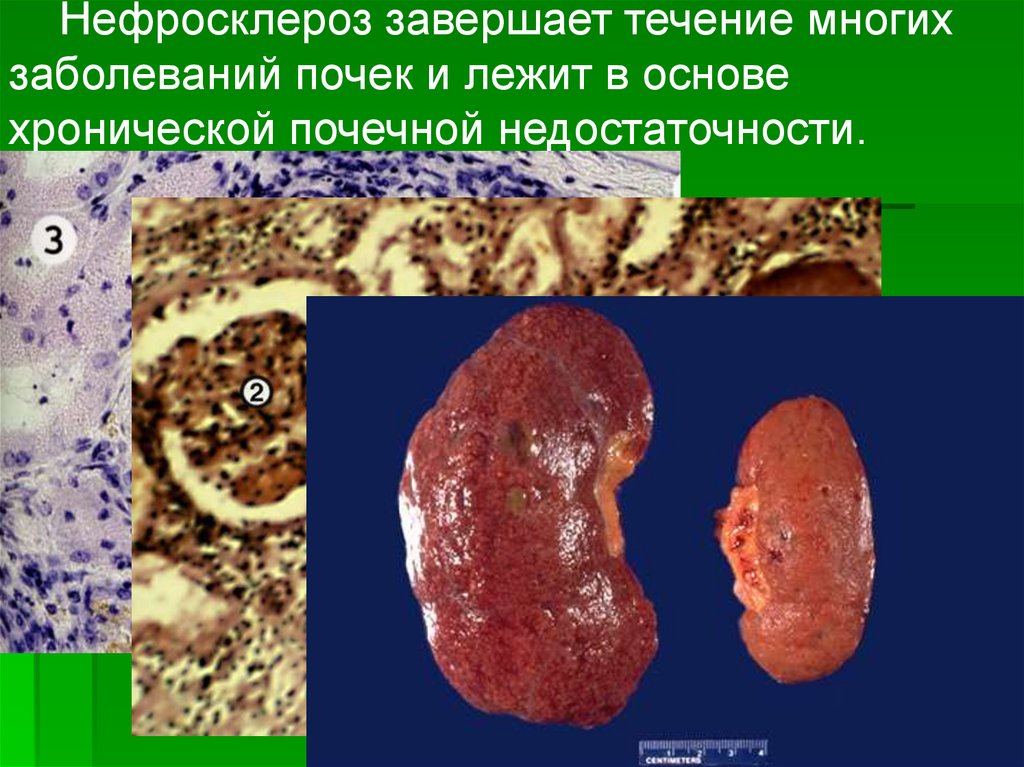
Нефросклероз завершает течение многихзаболеваний почек и лежит в основе
хронической почечной недостаточности.
4.
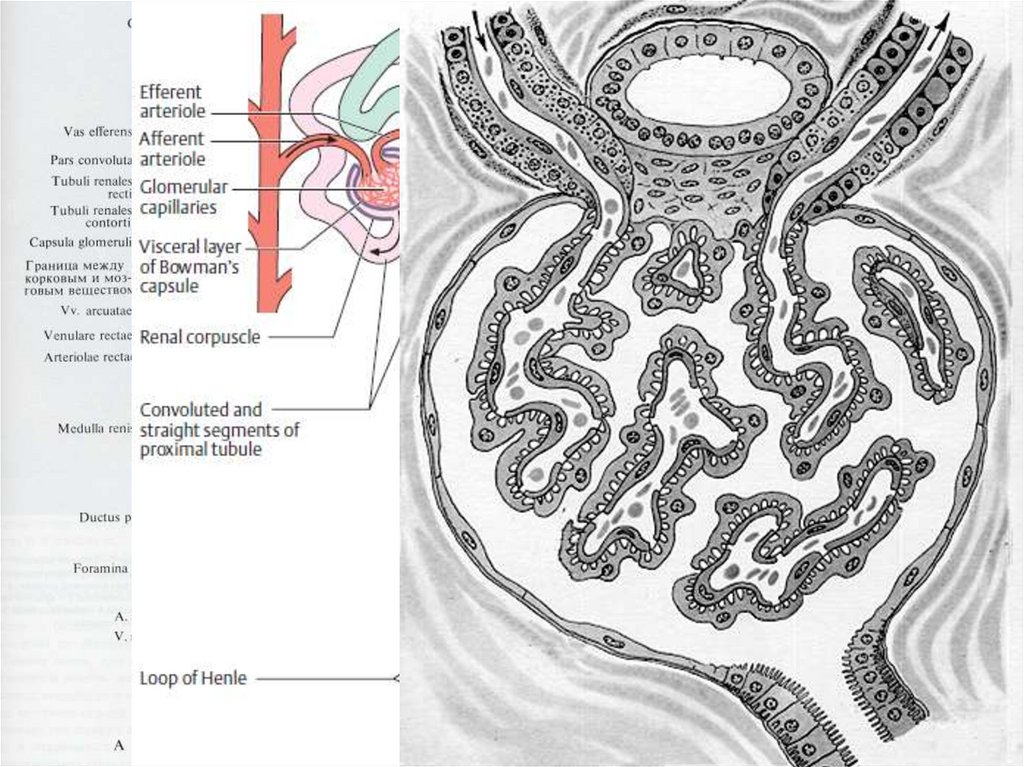
ГЛОМЕРУЛОПАТИИГломерулопатии — заболевания с
первичным и преимущественным
поражением клубочкового аппарата.
Могут быть первичными и вторичными,
т.е. связанными с другими
заболеваниями (например, нефрит при
системной красной волчанке,
диабетический гломерулосклероз,
амилоидоз почек). Могут быть
воспалительной (гломерулонефриты) и
невоспалительной природы.
5.
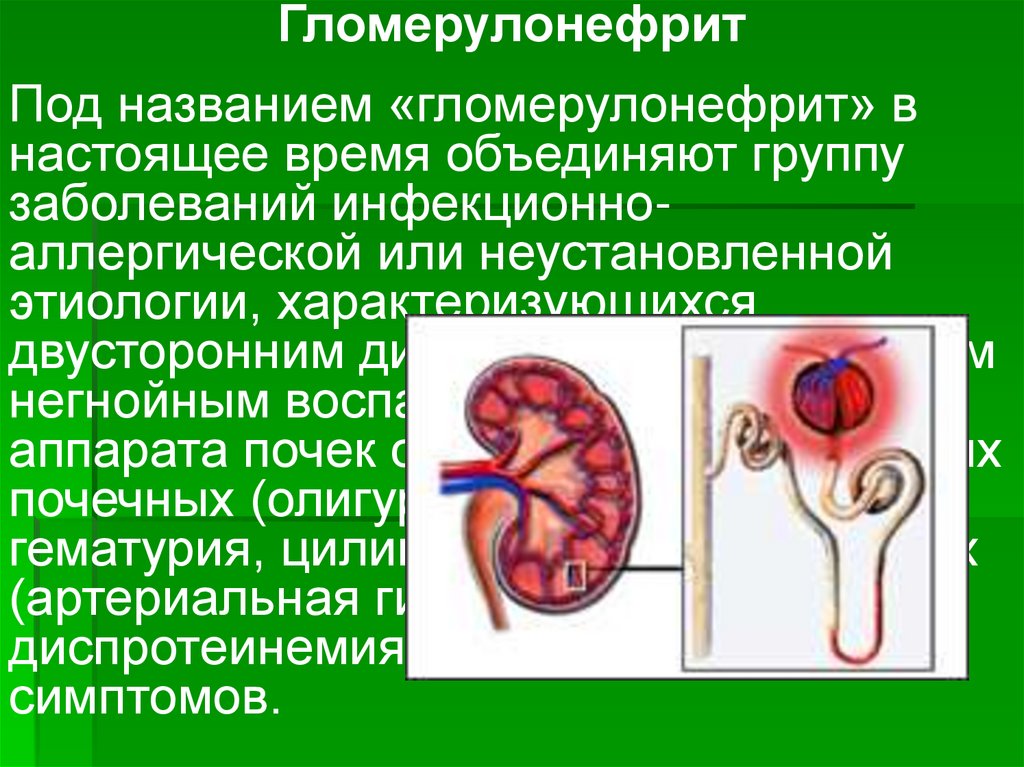
ГломерулонефритПод названием «гломерулонефрит» в
настоящее время объединяют группу
заболеваний инфекционноаллергической или неустановленной
этиологии, характеризующихся
двусторонним диффузным или очаговым
негнойным воспалением клубочкового
аппарата почек с развитием характерных
почечных (олигурия, протеинурия,
гематурия, цилиндрурия) и внепочечных
(артериальная гипертензия,
диспротеинемия, отеки, гиперазотемия)
симптомов.
6.
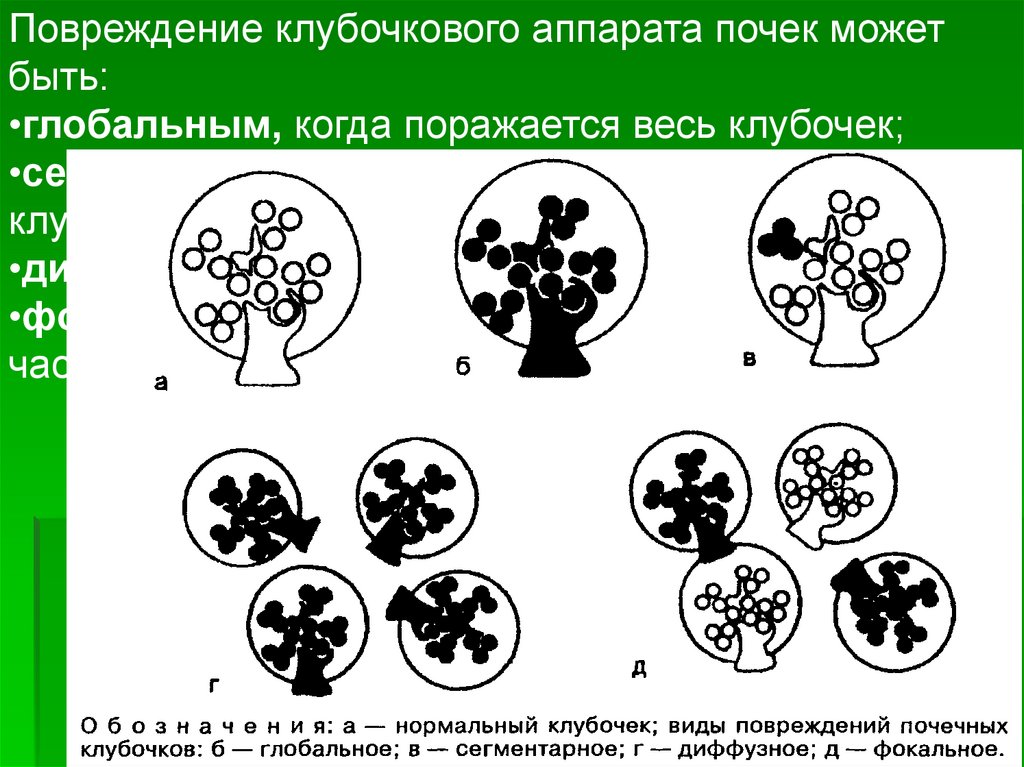
Повреждение клубочкового аппарата почек можетбыть:
•глобальным, когда поражается весь клубочек;
•сегментарным, когда поражается только часть
клубочка;
•диффузным, когда поражаются все клубочки;
•фокальным (очаговым), при котором поражается
часть клубочков
7.
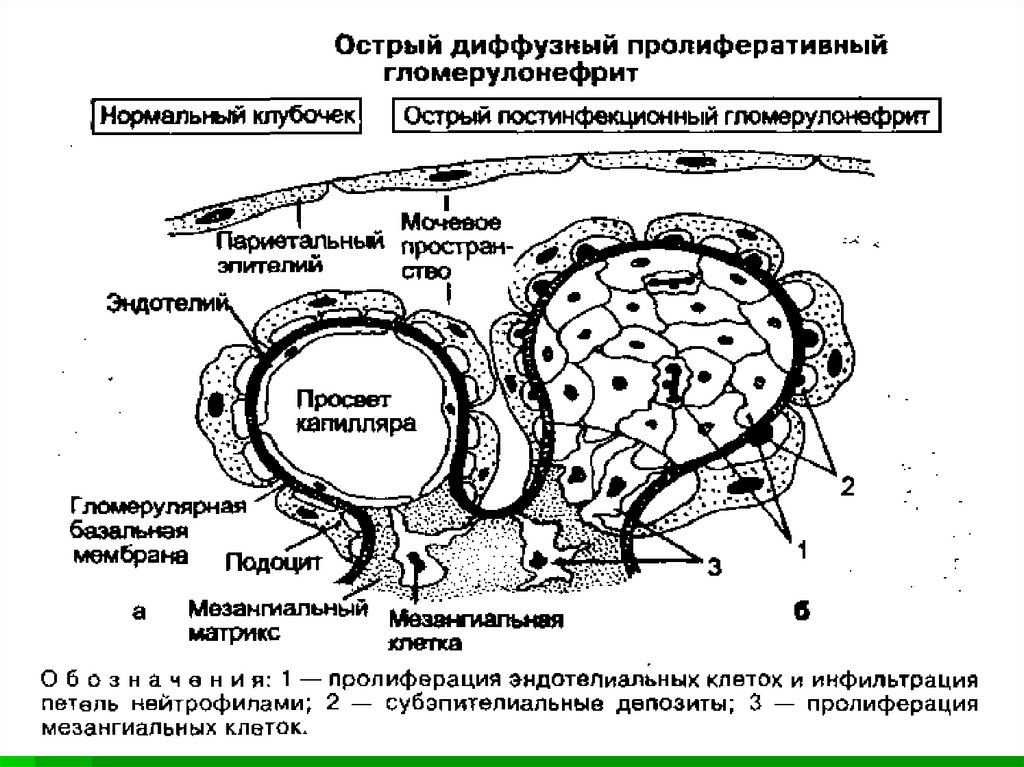
По топографии процесса различаютинтра- и экстракапиллярные формы, по
характеру воспаления –экссудативные,
пролиферативные и смешанные.
8.
Интракапиллярный экссудативный - когдамезангий и капиллярные петли клубочков
инфильтрированы нейтрофилами.
Интракапиллярный пролиферативный –
когда отмечается пролиферация
мезангиальных и эндотелиальных клеток.
Экстракапиллярный - когда воспалительный
процесс развивается в полости капсулы
клубочка. Экстракапиллярный
экссудативный м.б. серозным, фибринозным
или геморрагическим. Экстракапиллярный
пролиферативный – когда отмечается
пролиферация нефротелия и подоцитов (с
образованием полулуний).
9.
В зависимости от характера течениявыделяют следующие формы
гломерулонефрита: острый, подострый и
хронический.
10.
Острый гломерулонефрит.Длительность течения от 1,5 до 12 мес. Спустя
12 мес говорят об остром затянувшемся
гломерулонефрите.
Основным этиологическим фактором
являются нефритогенные штаммы β гемолитического стрептококка группы А, реже
заболевания вызывают другие
микроорганизмы (вирусы, малярийный
плазмодий и др.). Часто заболевание
развивается через 2 — 3 нед после
стрептококковой ангины, скарлатины,
стрептодермии.
11.
Патогенез гломерулонефритовПовреждения клубочков могут иметь
иммунные или неиммунные механизмы.
Иммунное повреждение наблюдается
при большинстве гломерулярных
заболеваний почек. Имеется два
механизма такого повреждения:
действие нефротоксических
антител, в основном против базальной
мембраны клубочков и отложение
иммунных комплексов.
12.
Неиммунологические поврежденияпочек в большинстве случаев
являются сопутствующим
заболеванием (например, при
сахарном диабете)
13.
Макроскопическая картина: почкиувеличены, дряблые, с широким
полнокровным корковым веществом, в
котором виден красный крап —
«большие пестрые почки».
Прогноз заболевания благоприятный: в
большинстве случаев наступает
выздоровление. В ряде случаев острый
затянувшийся гломерулонефрит
переходит в хронический.
14.
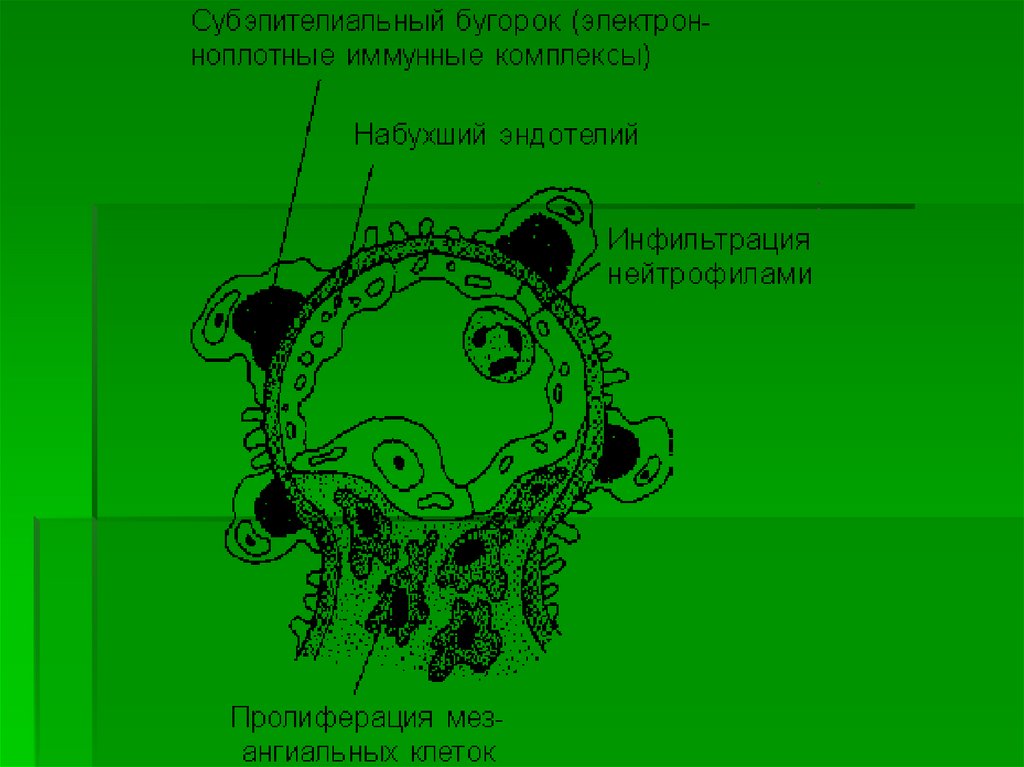
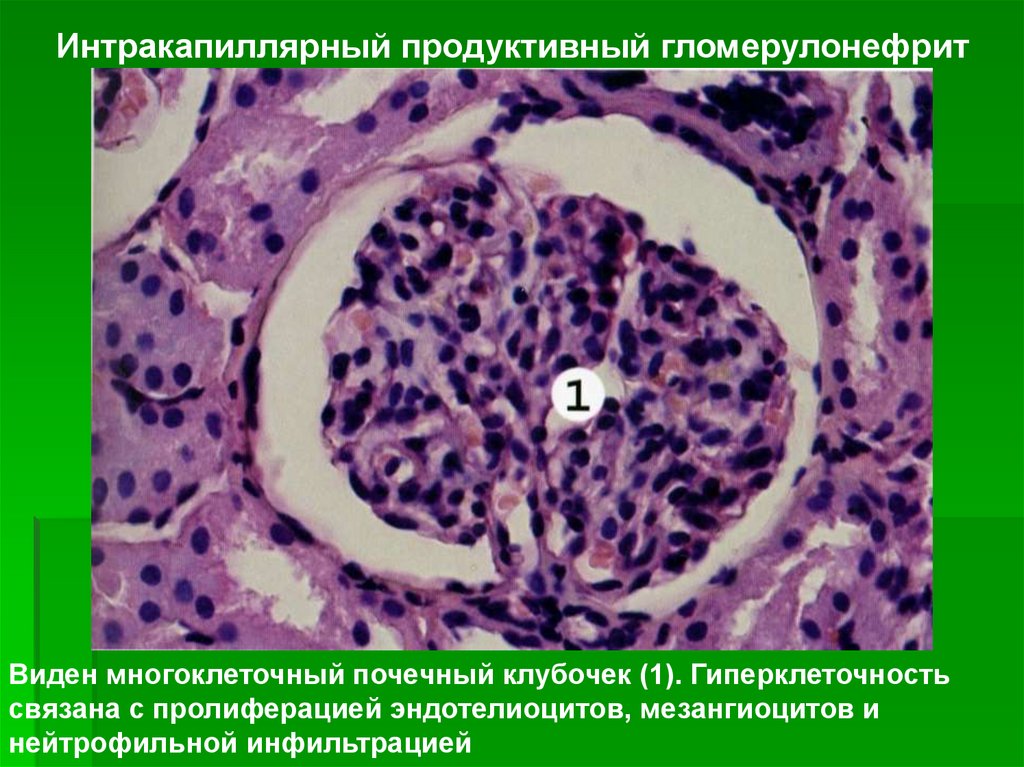
Наиболее частой гистологическойформой, обнаруживаемой при
исследовании пунктатов почки, является
интракапиллярныи продуктивный
гломерулонефрит, для которого
характерны пролиферация
мезангиальных и эндотелиальных клеток,
инфильтрация клубочка ПЯЛ.
15.
16.
17.
Интракапиллярный продуктивный гломерулонефритВиден многоклеточный почечный клубочек (1). Гиперклеточность
связана с пролиферацией эндотелиоцитов, мезангиоцитов и
нейтрофильной инфильтрацией
18.
Подострый гломерулонефрит.Характеризуется быстро
прогрессирующим злокачественным
течением: в течение нескольких месяцев
6 мес —1,5 года) происходит
сморщивание почек и развивается
хроническая почечная недостаточность.
19.
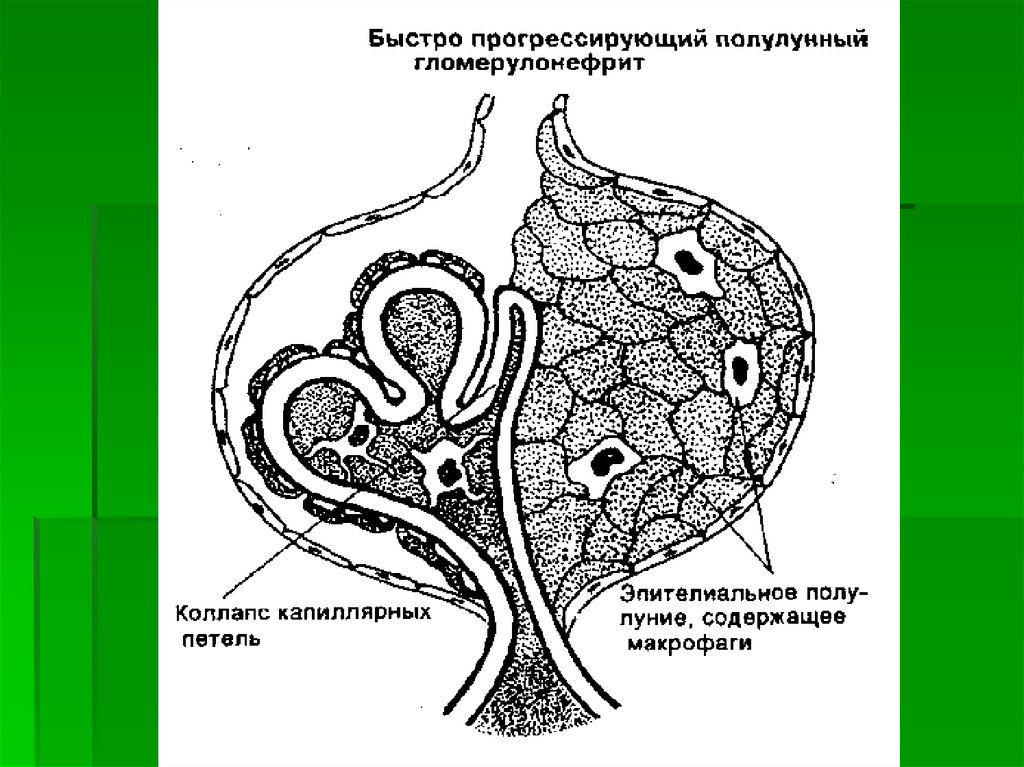
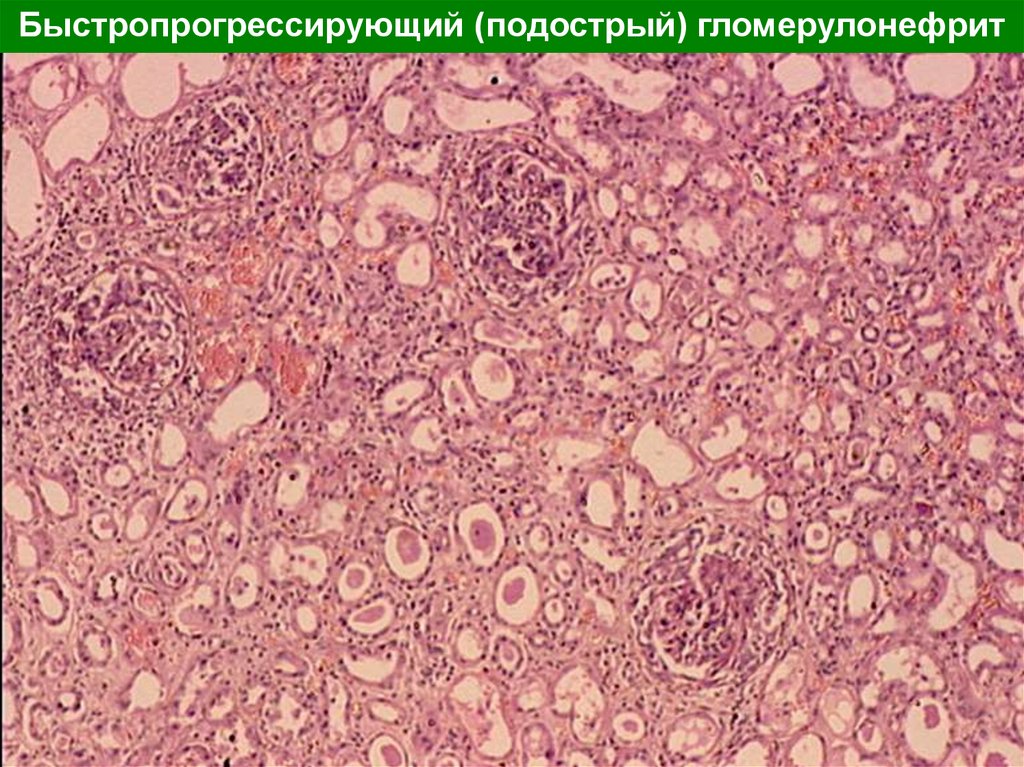
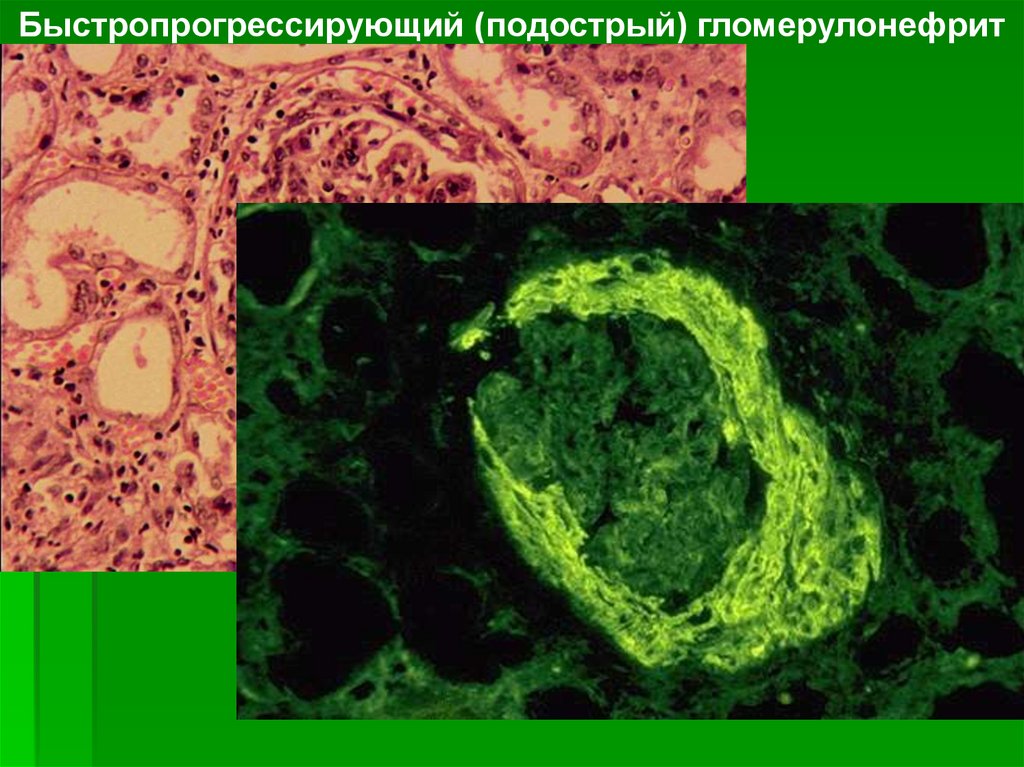
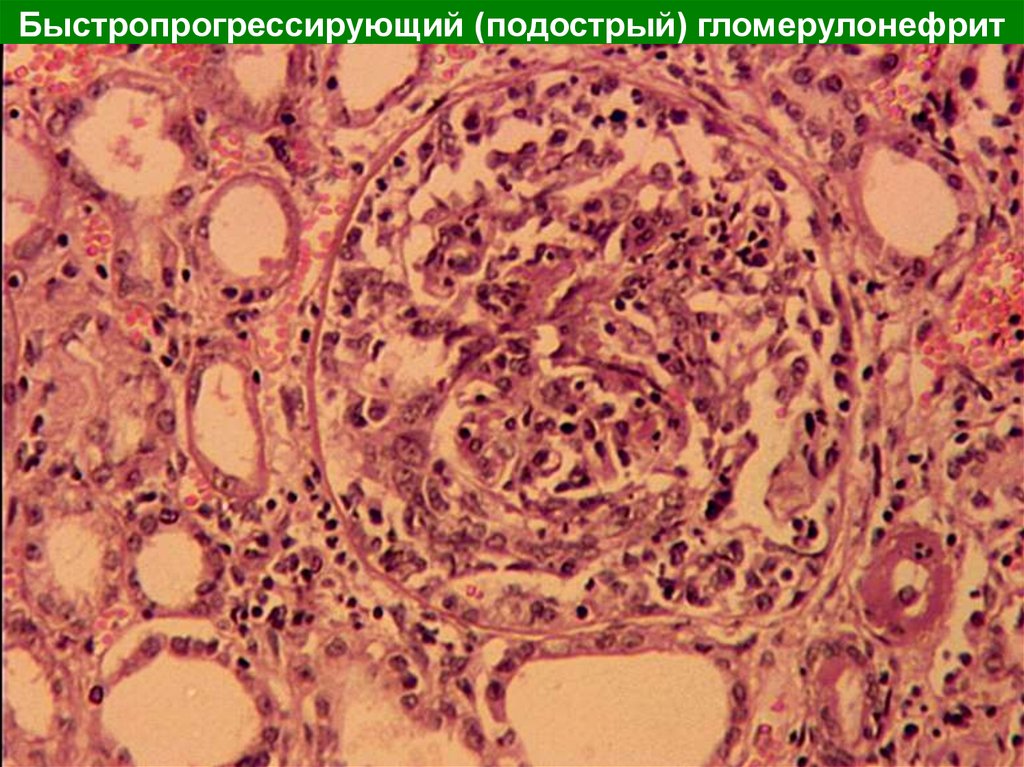
По морфологической картине всегдаявляется экстракапиллярным
пролиферативным гломерулонефритом для
которого характерно образование в просвете
капсул Шумлянского — Боумена полулуний из
пролиферирующего нефротелия и подоцитов,
быстро подвергающихся склерозу. Полулуния
возникают в ответ на деструкцию
гломерулярных капилляров и появление
фибрина в полости капсулы.
Макроскопическая картина: почки имеют вид
больших пестрых либо больших красных
почек.
20.
21.
Быстропрогрессирующий (подострый) гломерулонефрит22.
Быстропрогрессирующий (подострый) гломерулонефрит23.
Быстропрогрессирующий (подострый) гломерулонефрит24.
Хронический гломерулонефрит.Характеризуется длительным течением (более
12 мес), проявляется в различных клинических
формах.
Этиология чаще неизвестна.
25.
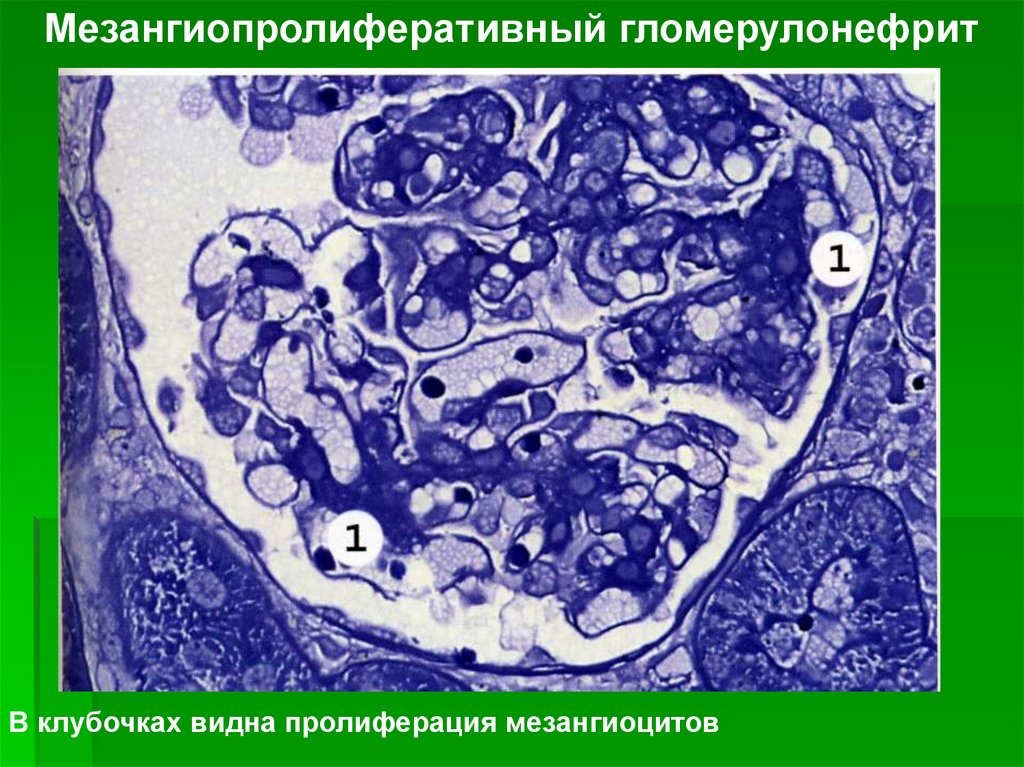
выделяют:а.Мезангиопролиферативный
гломерулонефрит: характеризуется
доброкачественным течением (длительность
заболевания может составлять несколько
десятилетий); характерными
морфологическими признаками являются
расширение мезангия вследствие
пролиферации мезангиальных клеток и
накопления мембраноподобного вещества.
б. Мезангиокапиллярный
гломерулонефрит: характерна не только
выраженная пролиферация мезангиоцитов, но
также диффузное утолщение и расщепление
мембран клубочков
26.
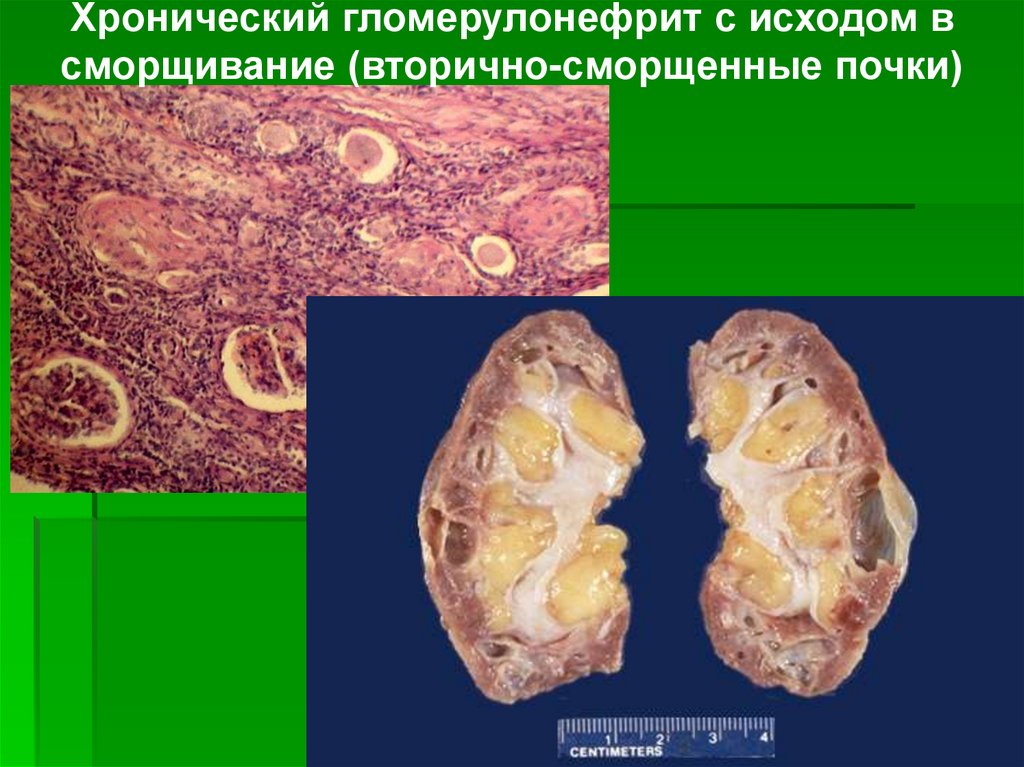
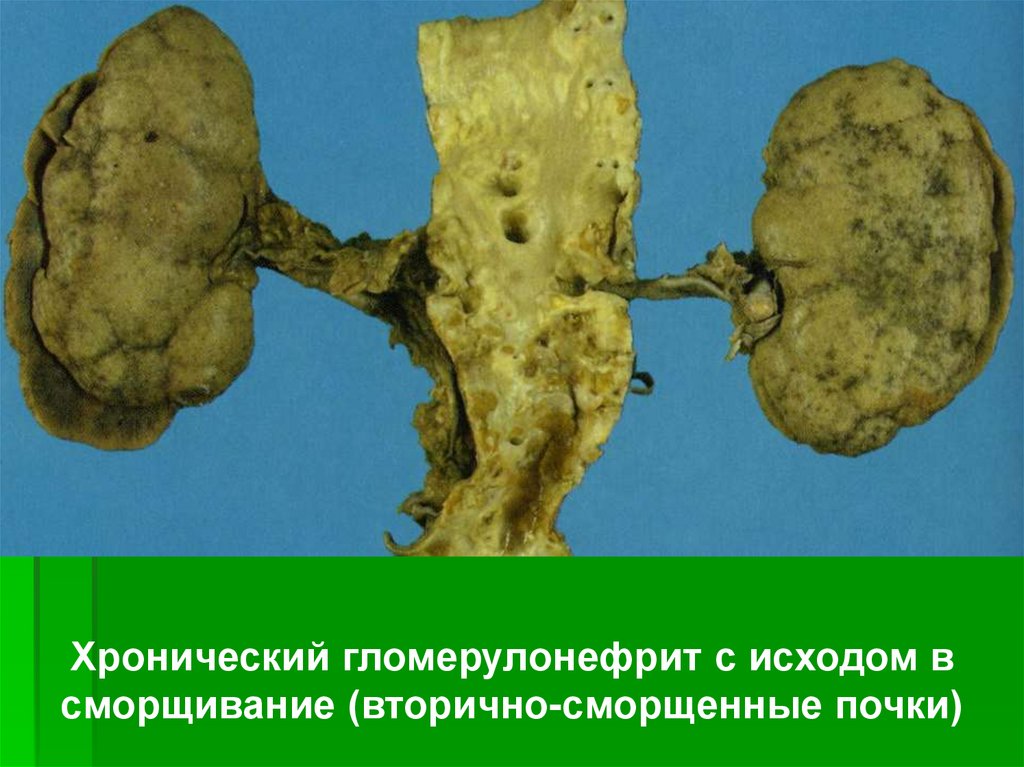
Макроскопическая картина: почкиуменьшены, плотные, сероватого цвета,
поверхность их мелкозернистая, на разрезе
слои почки истончены.
Микроскопическая картина: выявляется
склероз клубочков, атрофия канальцев,
склероз стромы, артериологиалиноз, склероз
более крупных артерий. В сохранившихся
клубочках можно обнаружить признаки
хронического гломерулонефрита:
пролиферация мезангиальных клеток, склероз
капиллярных петель, синехии в полости
капсулы клубочков.
27.
Мезангиопролиферативный гломерулонефритВ клубочках видна пролиферация мезангиоцитов
28.
Хронический гломерулонефрит с исходом всморщивание (вторично-сморщенные почки)
29.
Хронический гломерулонефрит с исходом всморщивание (вторично-сморщенные почки)
30.
Невоспалительные гломерулопатииСреди невоспалительных
гломерулопатии наибольший интерес
представляют те, которые составляют
сущность первичного нефротического
синдрома. Под этим термином
объединяют первичные гломерулопатии
невоспалительной природы, основным
клиническим симптомом которых
является нефротический синдром. Для
нефротического синдрома характерны
следующие проявления:
31.
а)массивная протеинурия (более 3,5— 4 г белка в сутки);
б)гипоальбуминемия (содержание
альбуминов менее 3 г на 100 мл);
в)генерализованные отеки, связанные
со снижением онкотического давления;
г)гиперлипидемия и
гиперхолестеринемия
32.
Первичный нефротический синдромвключает липоидный нефроз, мембранозную
нефропатию
1. Липоидный нефроз (идиопатический
нефротический синдром у детей).
Этиология неизвестна.
Развивается в раннем детском возрасте.
При светооптическом исследовании
пунктата характеризуется минимальными
изменениями (нефропатия с минимальными
изменениями).
Электронно-микроскопическая картина:
отсутствие малых отростков подоцитов
(болезнь малых отростков подоцитов). Хорошо
поддается стероидной терапии.
33.
34.
35.
ТУБУЛОПАТИИСреди тубулопатий наибольшее значение
имеет некротический нефроз, клиническим
выражением которого является острая
почечная недостаточность. • В имеют
значение два фактора:
1.шок (чаще эндотоксический,
травматический, геморрагический),
сопровождающийся шунтированием
кровотока в почке с развитием ишемии
коры);
2.непосредственное действие токсинов на
нефроциты (эндогенных при желтухе или
экзогенных — этиленгликоль, суррогаты
алкоголя, ртутные соединения):
36.
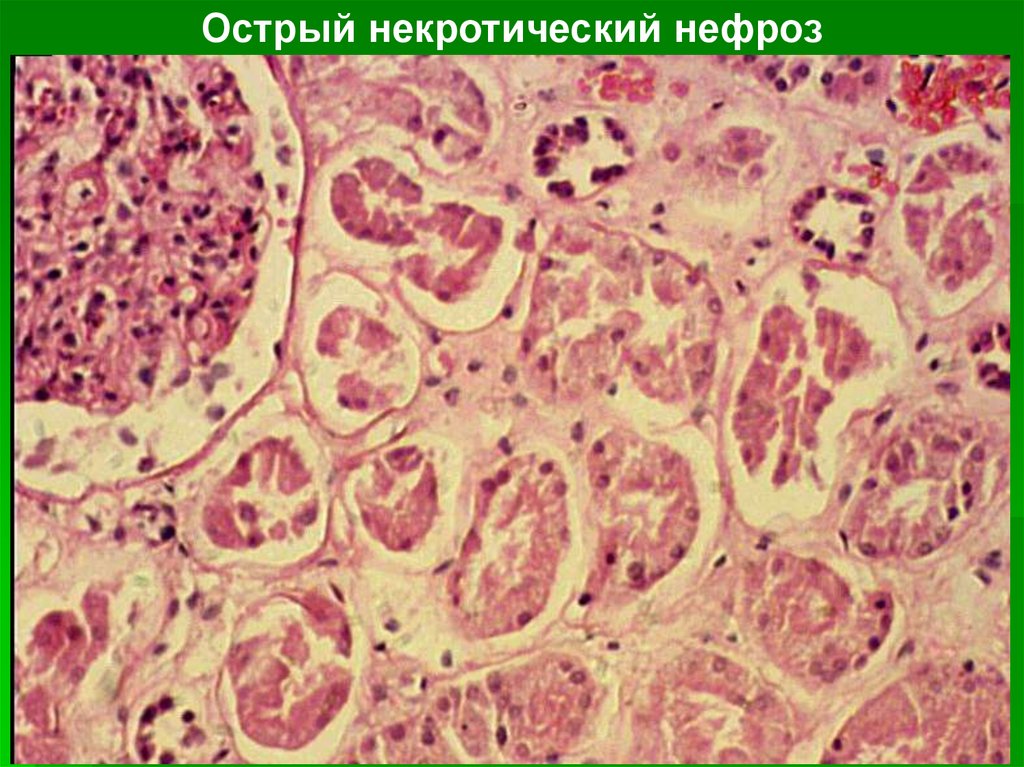
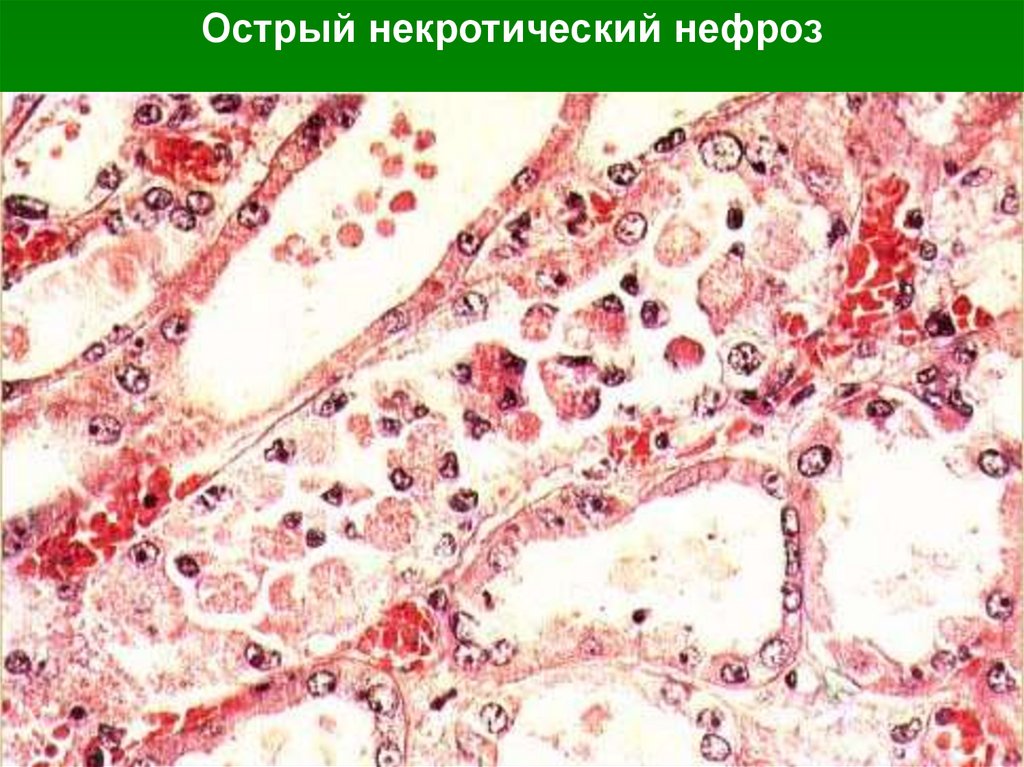
Стадии некротического нефроза:а. Шоковая (1-е сутки) — характерны
шоковые расстройства кровообращения с
развитием ишемии коры и полнокровия
пирамид;
б. Олигоанурическая (2 —9-е сутки) —
характерен некроз нефроцитов главных
отделов нефрона;
в. Восстановления диуреза (10 — 21-й
день) — характеризуется процессами
регенерации: восстановление канальцев
возможно при сохранении базальной
мембраны.
• Смерть может наступить в олигоанурической
стадии от уремии или электролитных
нарушений (особо опасна гиперкалиемия,
приводящая к остановке сердца).
37.
Острый некротический нефроз38.
Острый некротический нефроз39.
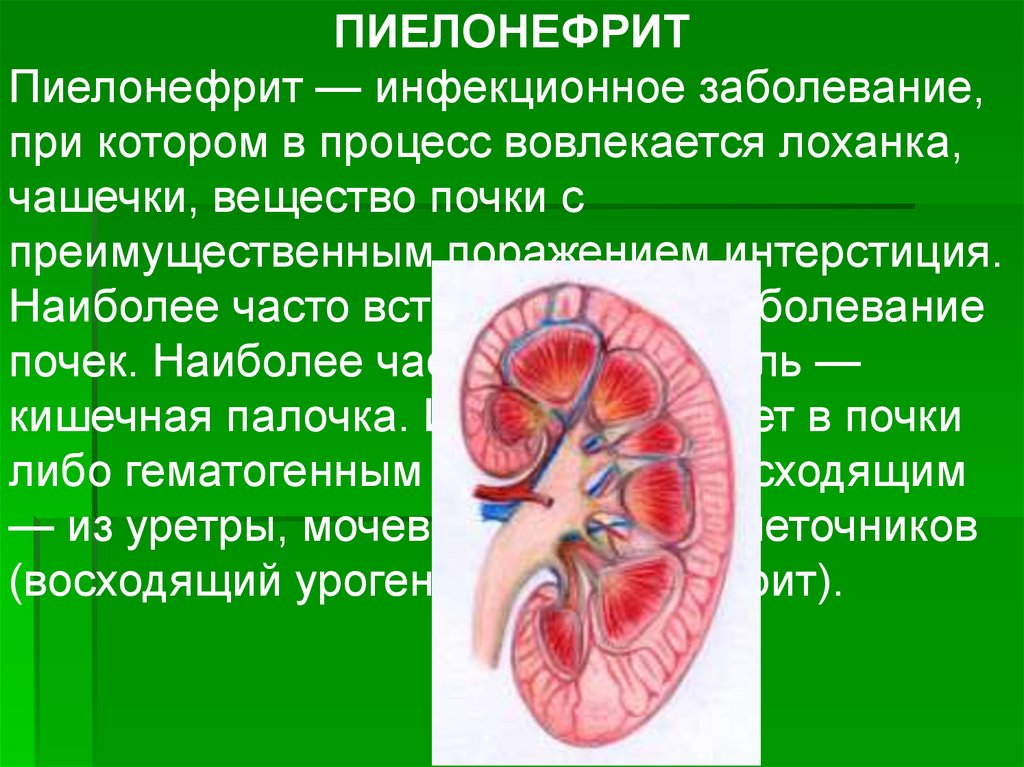
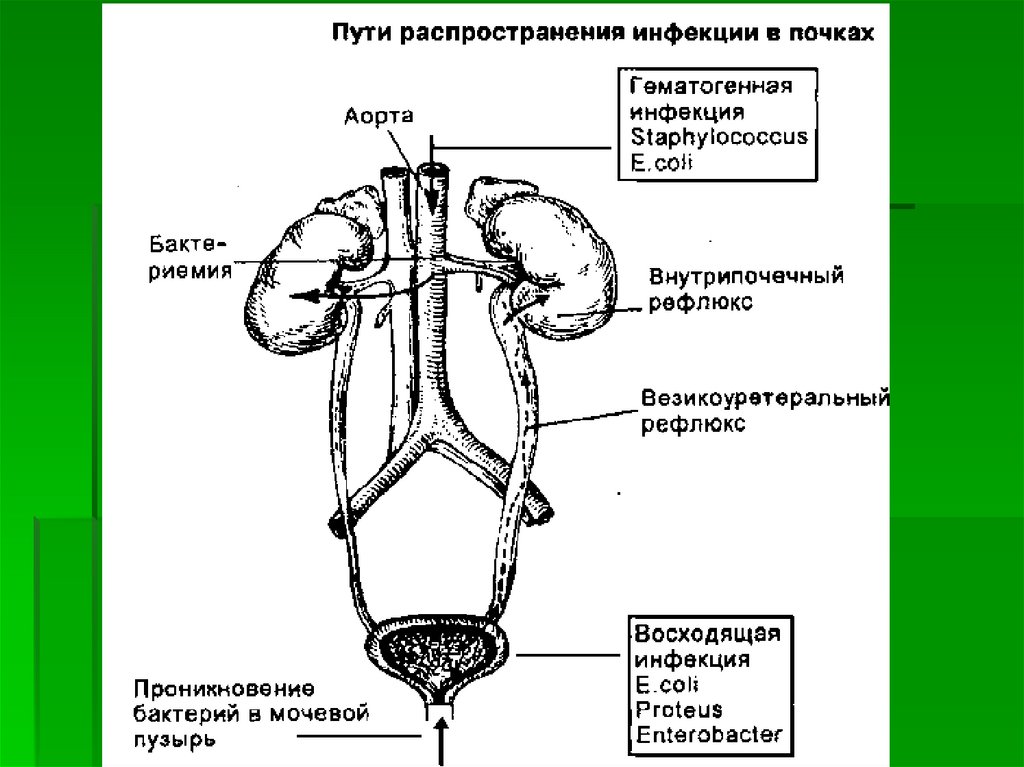
ПИЕЛОНЕФРИТПиелонефрит — инфекционное заболевание,
при котором в процесс вовлекается лоханка,
чашечки, вещество почки с
преимущественным поражением интерстиция.
Наиболее часто встречающееся заболевание
почек. Наиболее частый возбудитель —
кишечная палочка. Инфект попадает в почки
либо гематогенным путем, либо восходящим
— из уретры, мочевого пузыря, мочеточников
(восходящий урогенный пиелонефрит).
40.
41.
Пиелонефрит значительно чаще наблюдаетсяу женщин, главным образом из-за более
короткой уретры. Риск возникновения
пиелонефрита значительно возрастает во
время беременности. Кроме того, у женщин
толчком к развитию острого цистита и
пиелонефрита может служить первое половое
сношение (”цистит медового месяца”).
У мужчин пожилого возраста повышенный
риск развития пиелонефрита связан с
гиперплазией предстательной железы.
Пиелонефрит может быть острым и
хроническим.
42.
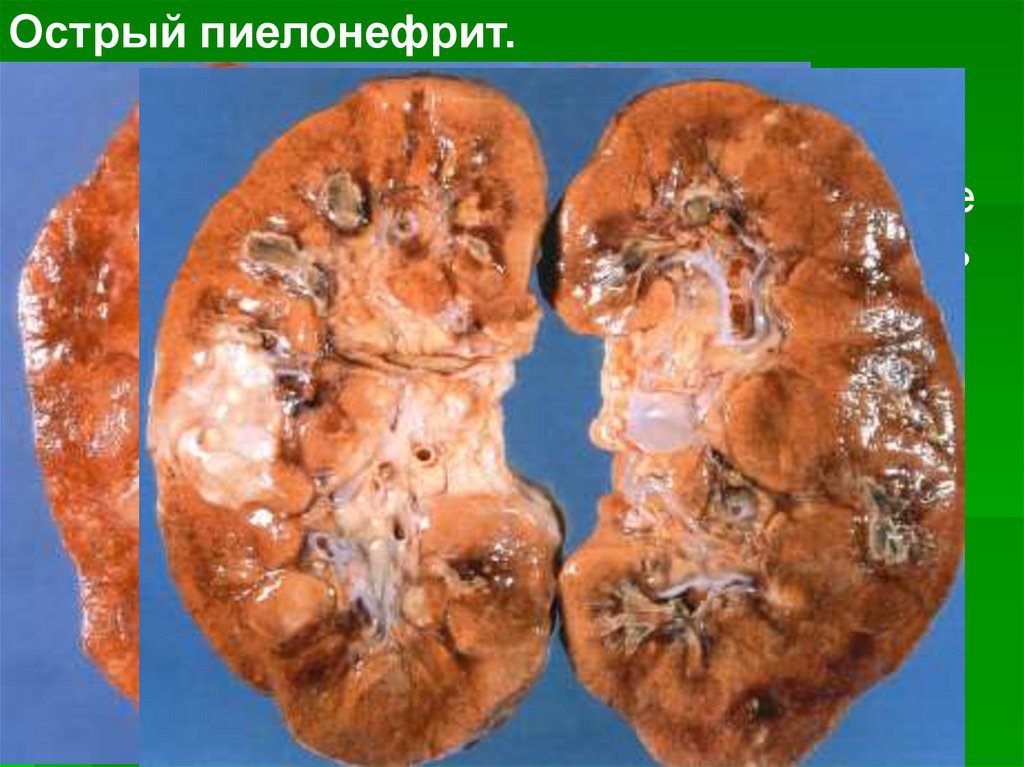
Острый пиелонефрит.В почке — гнойное воспаление, часто с
абсцедированием.
В моче: бактериурия, пиурия, лейкоцитарные
цилиндры, небольшая протеинурия, примесь
эритроцитов.
43.
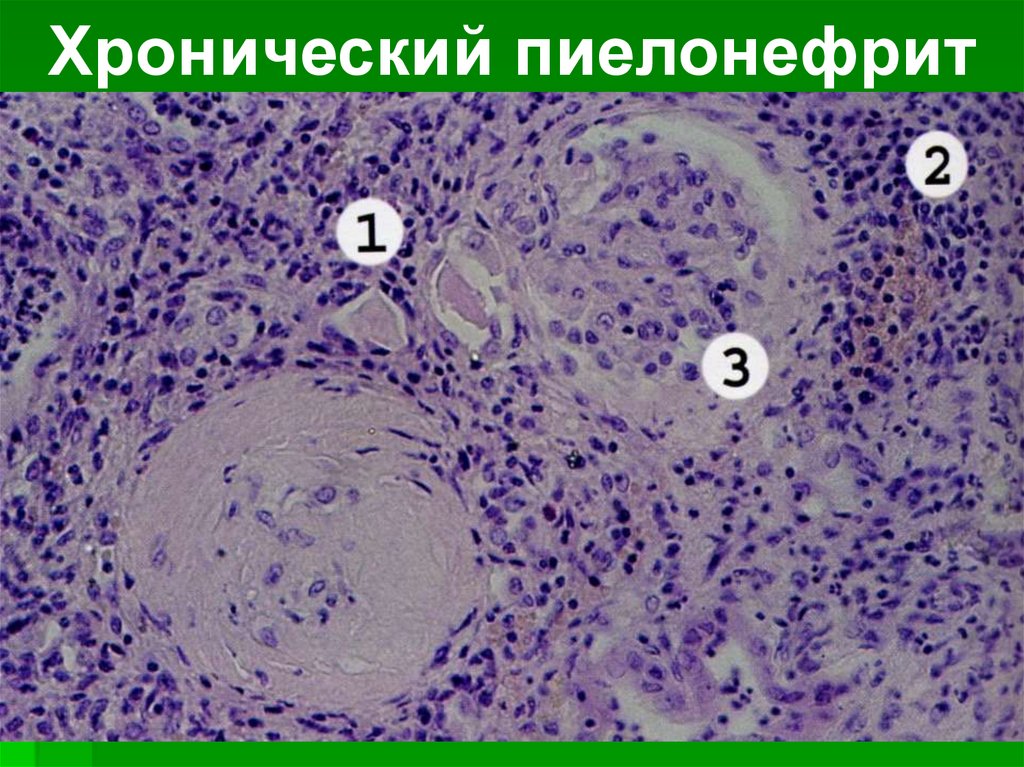
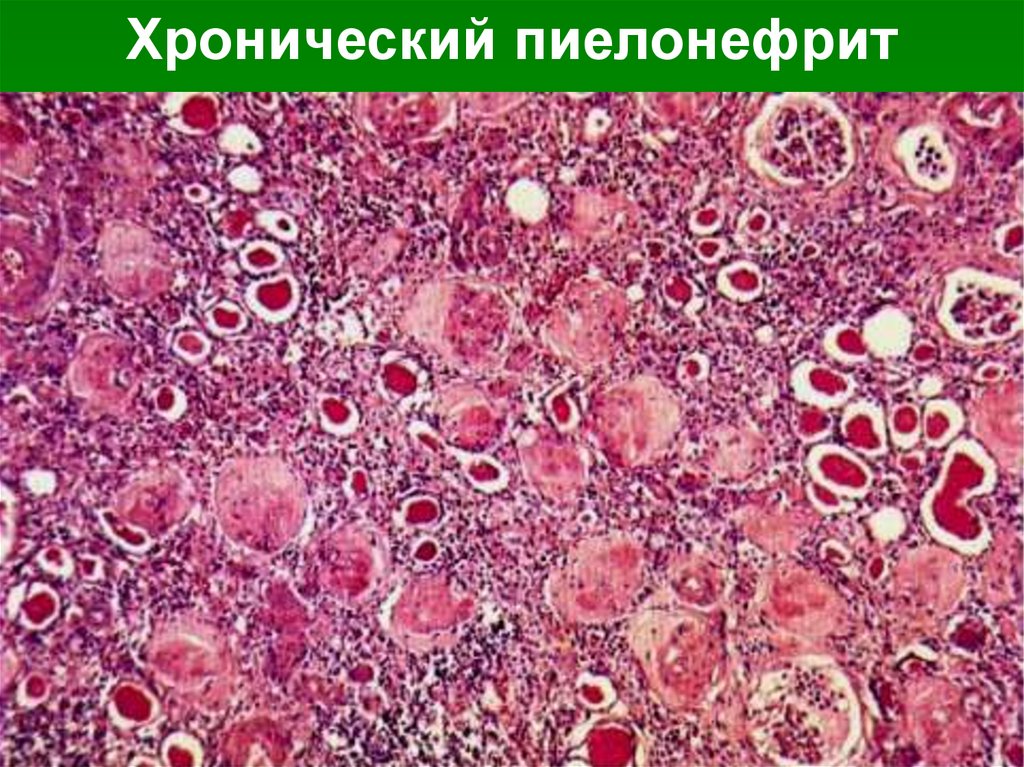
Хронический пиелонефрит.В почке — лимфогистиоцитарная
инфильтрация и склероз стромы,
перигломерулярный склероз.
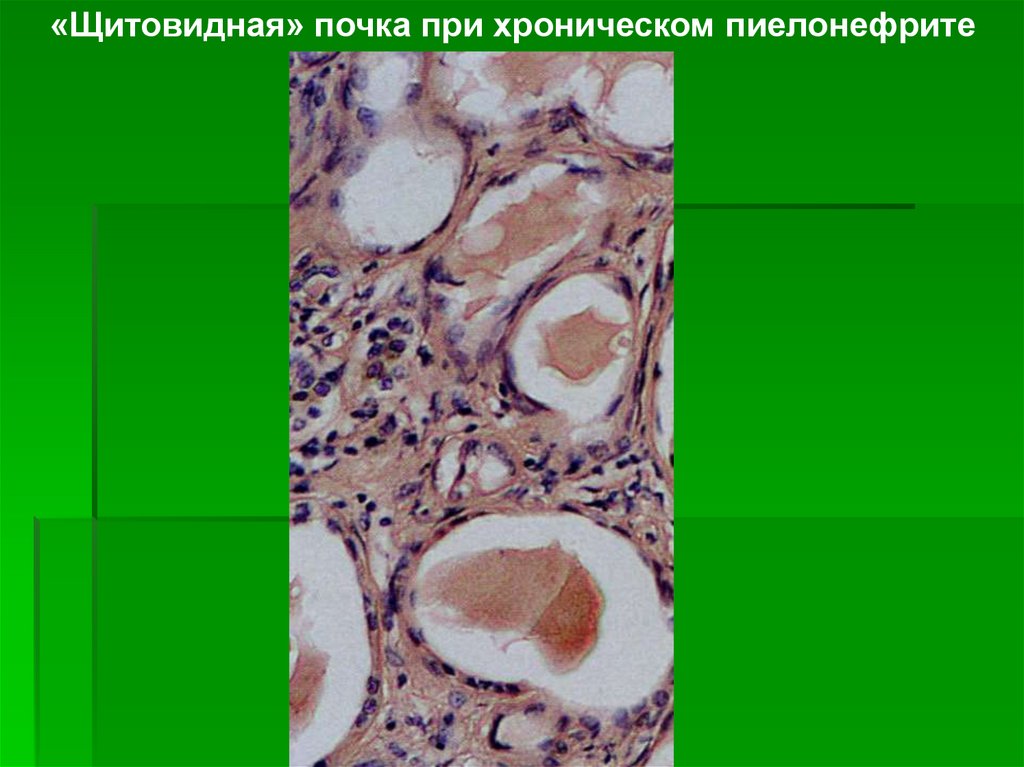
Характерны фокусы «тиреоидизации» —
кистозная атрофия канальцев с появлением в
их просветах плотных эозинофильных масс.
В финале возникает асимметричное
сморщивание почек с образованием грубых
кортикомедуллярных рубцов и деформацией
чашечно-лоханочной системы.
44.
Хронический пиелонефрит45.
Хронический пиелонефрит46.
«Щитовидная» почка при хроническом пиелонефрите47.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯНЕДОСТАТОЧНОСТЬ
Морфологическим субстратом является
нефросклероз — сморщивание почек в
исходе хронических заболеваний с
двусторонним поражением почек.
48.
В финале хронической почечнойнедостаточности развивается уремия,
для которой характерны:
• гиперазотемия;
• метаболический ацидоз
(вследствие накопления сульфатов,
фосфатов и органических кислот);
• нарушения электролитного баланса
(гиперкалиемия, гипокальциемия и др.);
• анемия (вследствие подавления
продукции эритропоэтина почками);
• артериальная гипертензия.
49.
Для морфологической картины уремиихарактерна патология экстраренальной
выделительной системы с развитием
серозного, геморрагического или
фибринозного воспаления:
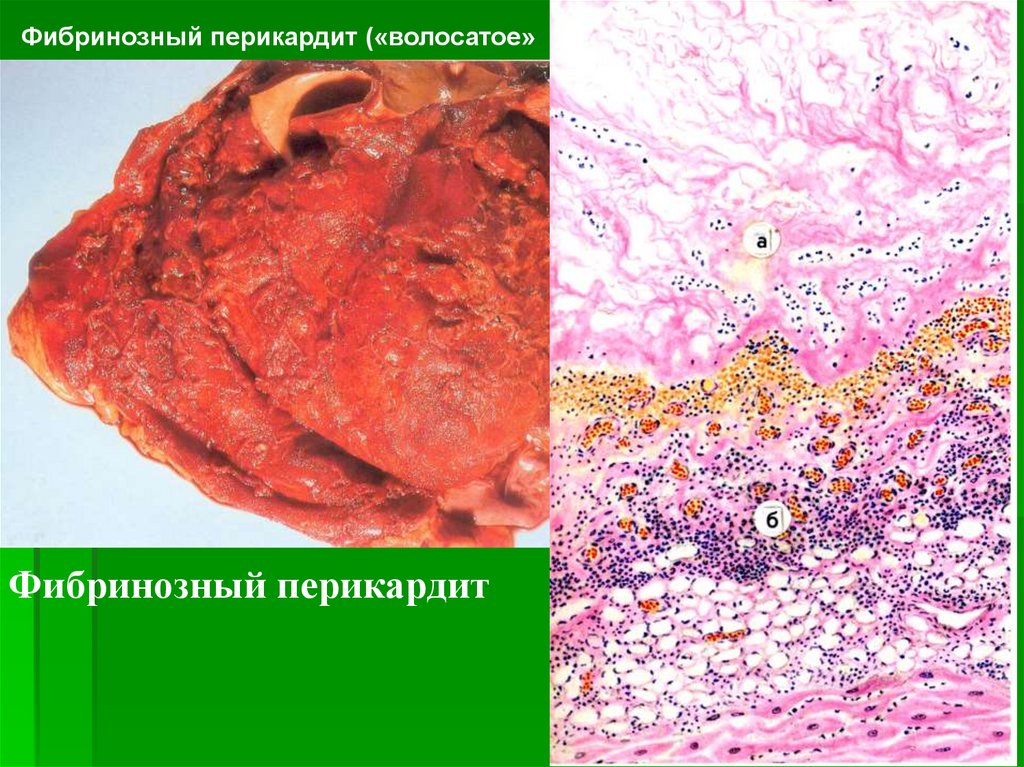
° фибринозного перикардита («волосатое
сердце»);
° катарального или фибринозного
гастрита, энтерита, колита;
° отека легких и фибринозной пневмонии.
50.
Фибринозный перикардит («волосатое» сердце)Фибринозный перикардит
51.
ОПУХОЛИ ПОЧЕКОпухоли почек делятся на
доброкачественные и злокачественные,
эпителиальные и мезенхимальные. К
эпителиальным опухолям почек относятся
аденомы, почечно-клеточный рак и
нефробластома (опухоль Вильмса).
52.
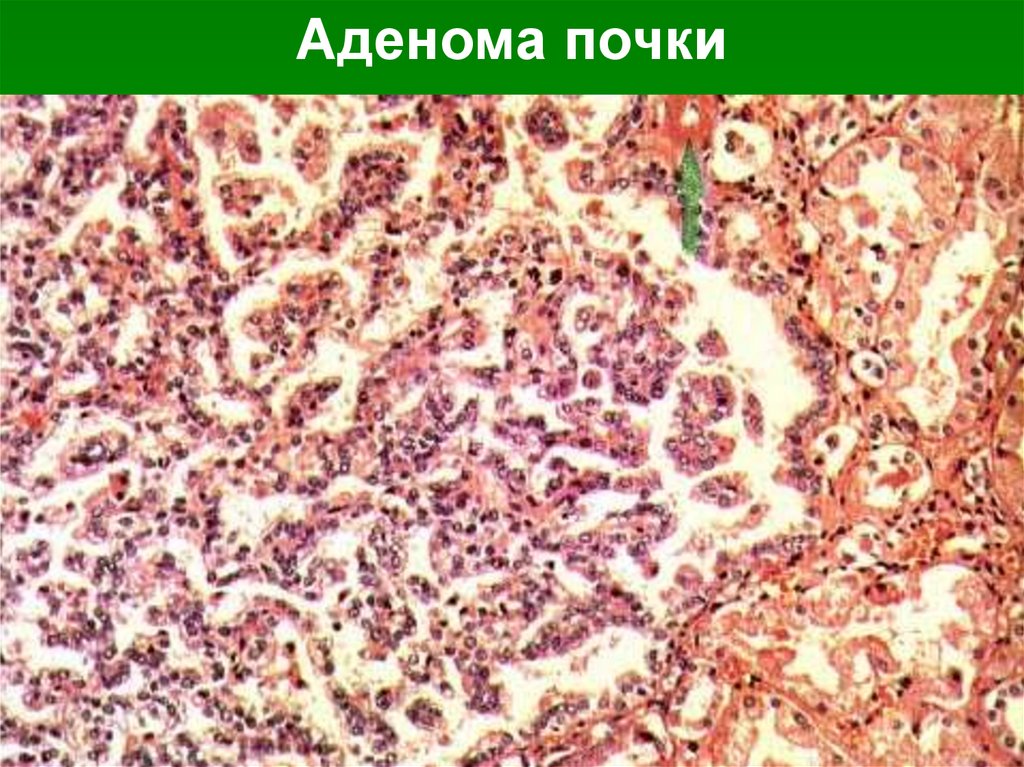
АДЕНОМЫАденома почек — доброкачественная
опухоль, развивающаяся из клеток
эпителия канальцев. Характеризуется
медленным экспансивным ростом,
может достигать величины самой почки.
Аденомы почек подразделяют на
тёмноклеточные (базофильные),
светлоклеточные (гипернефроидные) и
ацидофильные.
53.
Аденома почки54.
ПОЧЕЧНО-КЛЕТОЧНЫЙ РАКПочечно-клеточный (гипернефроидный) рак
(опухоль Гравитца, гипернефрома) —
злокачественная опухоль из канальцевого
эпителия. Выделяют светлоклеточный
(гипернефроидный), железистый
(аденокарцинома), зернисто-клеточный
(тёмноклеточный), Почечно-клеточный рак
встречается в 90% почечных раков у
взрослых. В структуре смертности от раковых
заболеваний на его долю приходится не более
2% случаев. Пик заболеваемости приходится
на возраст 40—60 лет, мужчины болеют в 2
раза чаще, чем женщины.
55.
ЭтиологияПоявлению атипичных клеток способствуют
химическое загрязнение окружающей среды,
курение (считается, что около трети почечноклеточных раков связано с курением),
применение гормонов и цитостатиков,
облучение, вирусоносительство, нитрозамины
и ароматические амины.
Факторы риска: тучность (особенно у женщин),
контакт с окисью тория и асбестом,
наследственная и приобретённая кистозная
болезнь почек, длительный гемодиализ.
56.
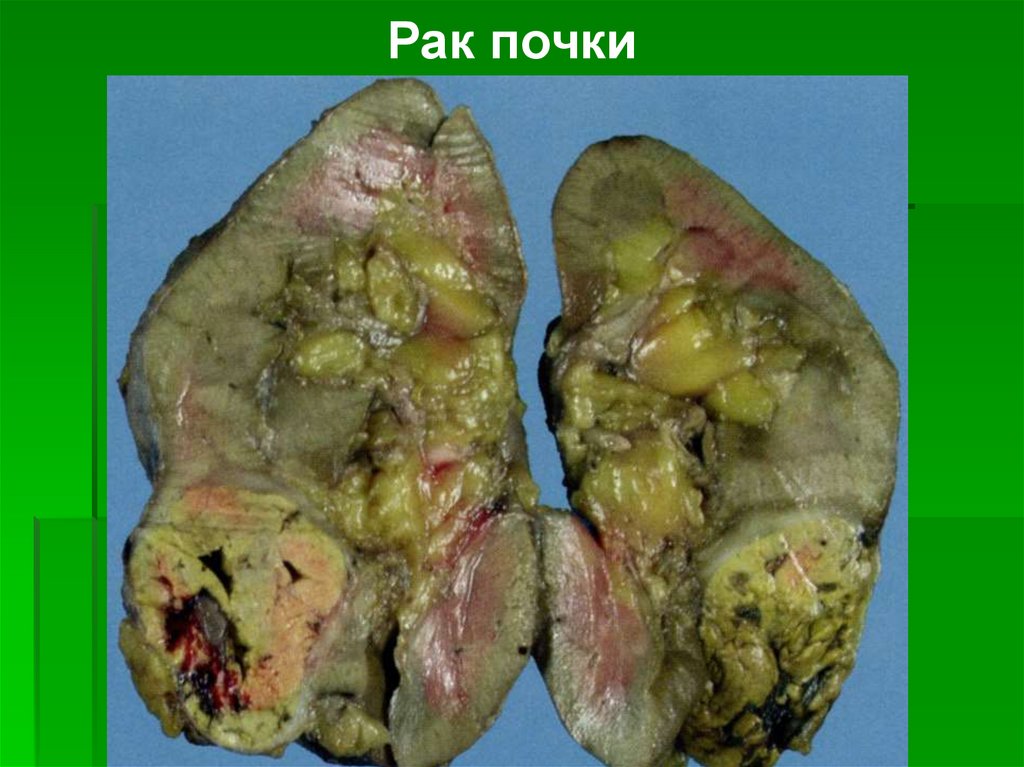
Макроскопически почечно-клеточный ракобычно имеет вид округлого или дольчатого
узла, мягкой консистенции, жёлтого или
оранжевого цвета, очень часто с очагами
некрозов и кровоизлияний. Большинство
опухолей характеризуются экспансивным
ростом, сопровождающимся сдавлением
прилежащей почечной ткани и
формированием псевдокапсулы. Может расти
инфильтративно, прорастая капсулу почки,
лоханку, почечную вену (причём по венам
опухоль может распространяться вплоть до
правого предсердия — «опухолевые тромбы»).
57.
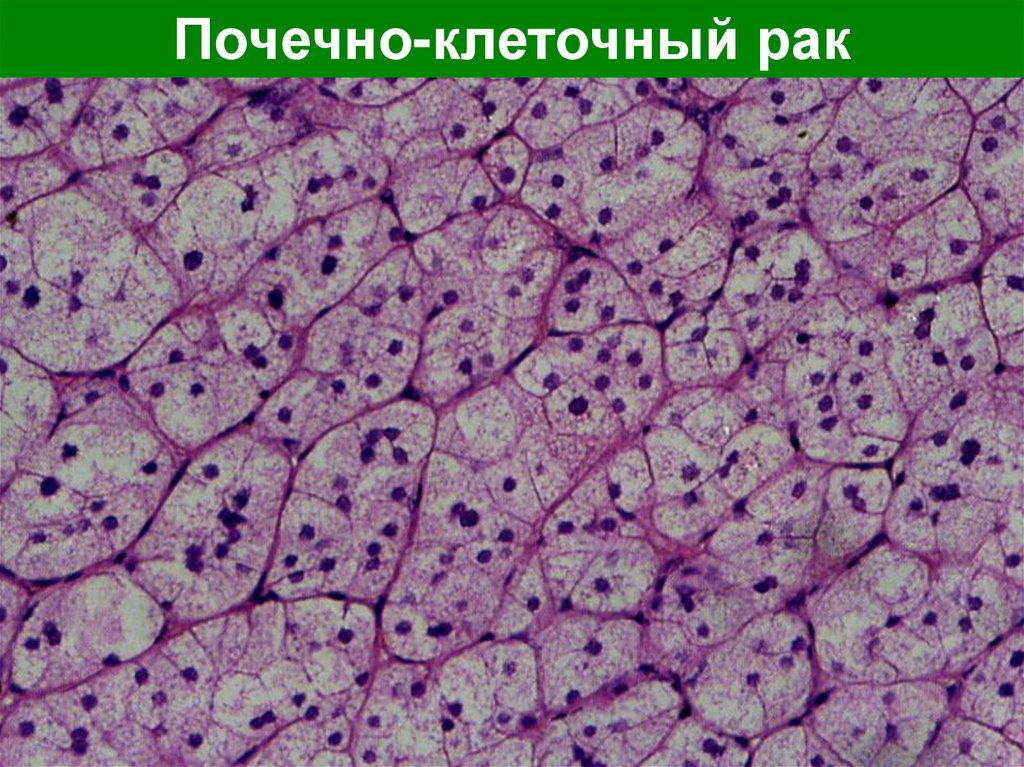
Микроскопия. Опухоль наиболее частосостоит из полигональных, полиморфных
клеток со светлой цитоплазмой и
многочисленными митозами. Опухолевые
клетки образуют альвеолы и дольки,
железистые и сосочковые структуры с
небольшим количеством стромы и сосудами
синусоидного типа.
Рано возникают гематогенные метастазы,
наиболее частая локализация метастазов —
лёгкие, затем в порядке убывания: кости,
печень, надпочечник, мозг; лимфогенно
метастазируют в регионарные лимфатические
узлы. Приблизительно в 10—15% случаев
метастазы обнаруживают в противоположной
почке.
58.
Рак почки59.
Почечно-клеточный рак60.
НЕФРОБЛАСТОМАНефробластома (опухоль Вильмса) —
злокачественная опухоль почки смешанного
строения, состоящая из мезенхимальных и
эпителиальных эмбриональных элементов.
Большинство случаев опухоли
обнаруживается в детском возрасте, пик
заболеваемости приходится на возраст 3—4
года, но иногда эта опухоль диагностируется и
у взрослых. Опухоль Вильмса составляет 20—
30% всех злокачественных новообразований у
детей
61.
Макроскопически: опухоль имеет видкрупного узла, расположенного внутри тонкого
ободка из почечной коры и капсулы, на
разрезе от серовато-белого до бледнокоричневого цвета, с очагами свежих и старых
кровоизлияний.
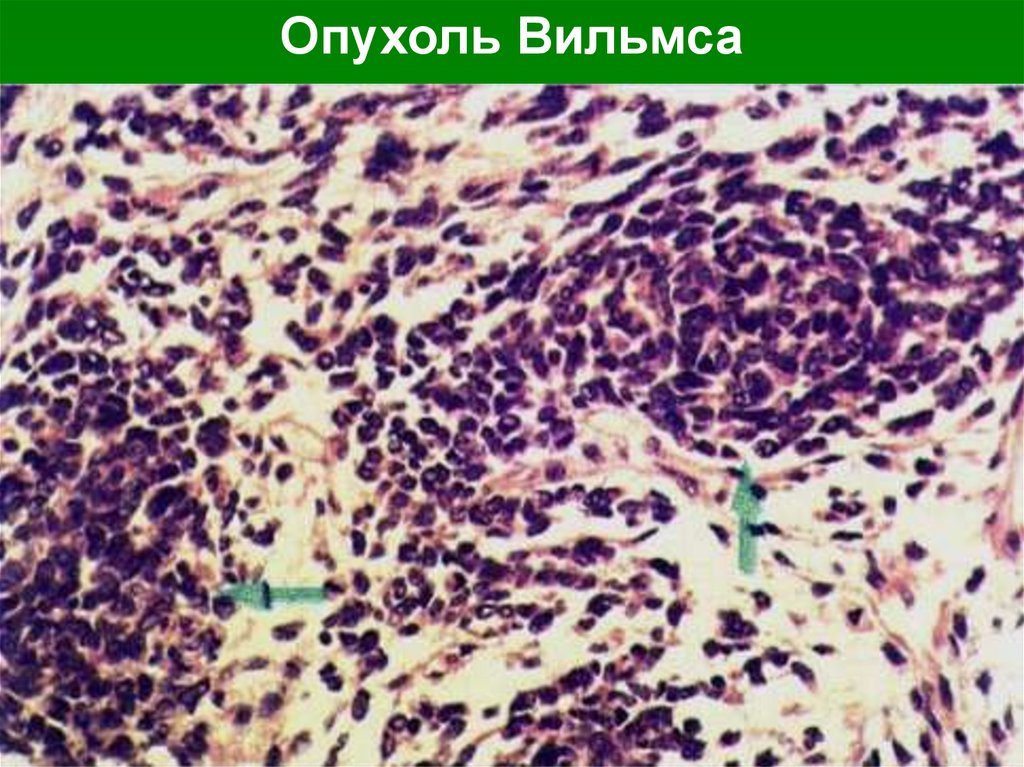
Микроскопически: строение варьирует в
различных участках одного опухолевого узла.
Обнаруживают саркоматозные
веретенообразные или звёздчатые клетки,
округлые мелкие недифференцированные
клетки эмбрионального характера, атипичные
эпителиальные клетки различных форм и
размеров.
62.
Опухоль Вильмса63.
Исходы и осложнения. Прогнозвариабельный. Считается, что пациенты
младше 2 лет имеют более благоприятный
прогноз. Прогноз неблагоприятный в случае
прорастания опухоли за пределы капсулы
почки, больших размеров и анаплазии
опухолевой ткани, определяемой по
увеличению размеров ядер в клетках, их
гиперхромии, появлению фигур атипичных
митозов.




































 medicine
medicine








